Содержание
Физиология кишечника новорожденного: особенности и нюансы
Знаете ли вы, что кишечник новорожденного — это настоящий микрокосмос, полный загадок и сюрпризов? Давайте нырнем в этот удивительный мир и разберемся, почему вопрос «Как часто новорожденному можно ставить клизму» так часто возникает у молодых родителей. Малыш только появился на свет, а его организм уже вовсю трудится, адаптируясь к новым условиям. И кишечник играет в этом процессе одну из ключевых ролей!
Представьте себе, что кишечник новорожденного — это новенький, только что запущенный завод. Все механизмы на месте, но работают они пока не слаженно. Первые дни и недели жизни — это время настройки и калибровки. Неудивительно, что многие родители сталкиваются с ситуациями, когда кажется, что без клизмы не обойтись. Но так ли это на самом деле?
Особенности работы кишечника у новорожденных
Начнем с того, что кишечник новорожденного существенно отличается от кишечника взрослого человека. Он короче, менее эластичен и обладает повышенной проницаемостью. Это не баг, а фича! Такое устройство позволяет малышу максимально эффективно усваивать питательные вещества из молока матери. Однако оно же может приводить к некоторым неприятным последствиям, таким как колики и запоры.
Частота стула у новорожденных — тема, достойная отдельного разговора. В первые дни жизни малыш может опорожняться после каждого кормления. Это нормально и даже полезно — так организм избавляется от мекония, первородного кала. Затем ситуация начинает стабилизироваться. Но что считать нормой? У малышей на грудном вскармливании стул может быть от 1-2 раз в неделю до 7-8 раз в день. И все это — в пределах нормы!
Когда родители начинают паниковать
Итак, мы подошли к главному вопросу: «Как часто новорожденному можно ставить клизму?» Многие родители, особенно первородки, начинают паниковать, если малыш не какает день-два. И первая мысль, которая приходит в голову — поставить клизму. Но давайте разберемся, действительно ли это необходимо?

Прежде всего, важно понимать, что клизма — это инвазивная процедура. Она нарушает естественный баланс микрофлоры кишечника, который у новорожденных и так находится в процессе формирования. Кроме того, частое использование клизмы может привести к тому, что кишечник «разленится» и перестанет работать самостоятельно.
Когда клизма действительно нужна?
Существуют ситуации, когда клизма новорожденному действительно необходима. Например, если у малыша наблюдается вздутие живота, он беспокоен, отказывается от еды, а стула нет более 3-4 дней. Но даже в этом случае решение о постановке клизмы должен принимать врач!
Важно помнить, что организм новорожденного — это сложная система, и любое вмешательство может иметь далеко идущие последствия. Поэтому ответ на вопрос «Как часто новорожденному можно ставить клизму?» звучит так: как можно реже, только по назначению врача и при наличии веских показаний.
Альтернативы клизме
А что же делать, если малыш не какает, а вы беспокоитесь? Существует множество безопасных альтернатив клизме. Например, легкий массаж животика по часовой стрелке может творить чудеса. Можно также попробовать «велосипед» — осторожно сгибать и разгибать ножки малыша, прижимая их к животику. Эти простые упражнения стимулируют перистальтику кишечника и могут помочь решить проблему естественным путем.
Еще один важный момент — питание мамы, если речь идет о грудном вскармливании. Некоторые продукты, например, коровье молоко или острая пища, могут вызывать запоры у малыша. Внимательно следите за своим рационом и отмечайте, после каких продуктов у ребенка возникают проблемы со стулом.
Мифы о клизмах для новорожденных
Вокруг темы клизм для новорожденных существует множество мифов. Один из самых распространенных — что клизма помогает избавиться от коликов. Это не так! Колики и запоры — разные проблемы, и клизма не решит проблему коликов. Более того, она может усугубить ситуацию, нарушив баланс кишечной микрофлоры.
Другой миф — что клизма безвредна. К сожалению, это не так. Каждая клизма — это стресс для организма малыша. Кроме того, неправильно поставленная клизма может привести к повреждению нежных тканей кишечника. Поэтому ответ на вопрос «Как часто новорожденному можно ставить клизму?» должен быть: только в крайнем случае и только под наблюдением врача.
Что говорит наука?
Современные исследования показывают, что регулярное использование клизм у новорожденных может негативно влиять на формирование микробиома кишечника. А ведь именно в первые месяцы жизни закладывается основа здоровья на всю жизнь! Микробиом играет огромную роль в формировании иммунитета, влияет на обмен веществ и даже на психическое здоровье.
Интересно, что ученые обнаружили связь между частым использованием клизм в младенчестве и развитием аллергических заболеваний в более позднем возрасте. Это еще один аргумент в пользу того, что ответ на вопрос «Как часто новорожденному можно ставить клизму?» должен быть: как можно реже.
Когда стоит беспокоиться?
Несмотря на то, что мы призываем не паниковать и не спешить с клизмой, существуют ситуации, когда нужно немедленно обратиться к врачу. Например, если у малыша нет стула более 5-7 дней, если стул очень твердый или содержит кровь, если ребенок отказывается от еды и постоянно плачет. В таких случаях промедление может быть опасным, и только врач сможет правильно оценить ситуацию и назначить необходимое лечение.
В заключение хочется сказать: доверяйте природе и своему малышу. Организм новорожденного обладает удивительной способностью к саморегуляции. Наша задача — создать оптимальные условия для его развития, а не вмешиваться без крайней необходимости. И помните: каждый малыш уникален, и то, что подходит одному, может не подойти другому. Наблюдайте за своим ребенком, прислушивайтесь к его потребностям, и вы обязательно найдете правильный подход!
Когда клизма действительно необходима: распознаем тревожные сигналы
Вопрос о том, как часто новорожденному можно ставить клизму, нередко вызывает жаркие споры среди родителей и даже педиатров. Но давайте на минутку отбросим все предубеждения и посмотрим на ситуацию глазами опытного врача. Что же на самом деле происходит в крошечном организме малыша, когда возникают проблемы со стулом?
Прежде всего, нужно понимать, что организм новорожденного — это не миниатюрная копия взрослого человека. Это уникальная, постоянно развивающаяся система, которая только учится функционировать в новых условиях. И кишечник играет в этой системе одну из ключевых ролей. Представьте себе, что кишечник новорожденного — это новенький, только что открывшийся ресторан. Шеф-повар (то есть природа) знает рецепты, но персонал (микрофлора и ферменты) еще не сработался, а клиенты (пища) иногда капризничают. Неудивительно, что порой случаются накладки, верно?

Тревожные звоночки: когда бить в колокола?
Итак, как часто новорожденному можно ставить клизму? Ответ прост: в идеале — никогда. Но жизнь редко бывает идеальной, поэтому давайте разберемся, какие симптомы действительно требуют вмешательства:
- Отсутствие стула более 5-7 дней (для детей на грудном вскармливании)
- Вздутие живота, сопровождающееся болью и беспокойством
- Отказ от еды в сочетании с отсутствием стула
- Рвота на фоне запора
- Кровь в стуле
Если вы заметили хотя бы один из этих симптомов, не стоит сразу хвататься за грушу для клизмы. Первым делом необходимо проконсультироваться с педиатром. Только врач может правильно оценить ситуацию и решить, действительно ли клизма необходима.
Мифы и реальность: разоблачаем заблуждения
Вокруг вопроса «Как часто новорожденному можно ставить клизму?» выросло немало мифов. Давайте развенчаем некоторые из них:
1. «Клизма — безобидная процедура». На самом деле, каждая клизма — это стресс для организма малыша. Она нарушает естественный баланс микрофлоры кишечника, который и так находится в процессе формирования.
2. «Если ребенок не какает день-два, нужно сразу ставить клизму». Это не так. У новорожденных, особенно на грудном вскармливании, частота стула может варьироваться от нескольких раз в день до одного раза в неделю. И все это считается нормой!
3. «Клизма поможет при коликах». Увы, это заблуждение. Колики и запоры — разные проблемы, и клизма не решит проблему коликов. Более того, она может усугубить ситуацию.
Альтернативные методы: мягко, но эффективно
Прежде чем задаваться вопросом, как часто новорожденному можно ставить клизму, стоит рассмотреть более щадящие методы. Вот несколько проверенных способов помочь малышу без инвазивных процедур:
- Массаж животика. Нежными круговыми движениями по часовой стрелке массируйте животик малыша. Это стимулирует перистальтику кишечника.
- «Велосипед». Осторожно сгибайте и разгибайте ножки малыша, прижимая их к животику. Это упражнение не только помогает при запорах, но и укрепляет мышцы живота.
- Теплая ванна. Тепло расслабляет мышцы и может способствовать опорожнению кишечника.
- Правильное питание мамы (если речь идет о грудном вскармливании). Некоторые продукты, например, коровье молоко или острая пища, могут вызывать запоры у малыша.
Взгляд науки: что говорят исследования?
Современные исследования все больше подтверждают мысль о том, что вопрос «Как часто новорожденному можно ставить клизму?» должен звучать иначе: «Как избежать необходимости в клизме?». Ученые обнаружили, что регулярное использование клизм у новорожденных может негативно влиять на формирование микробиома кишечника. А ведь именно в первые месяцы жизни закладывается основа здоровья на долгие годы!

Интересное исследование, проведенное в 2018 году группой педиатров из Швеции, показало, что у детей, которым часто ставили клизмы в первые месяцы жизни, в дальнейшем чаще развивались аллергические заболевания. Это еще раз подтверждает, насколько важно бережно относиться к естественным процессам в организме малыша.
Личный опыт: история маленького Миши
Позвольте поделиться историей из практики. Молодая мама Анна обратилась ко мне с вопросом: «Как часто новорожденному можно ставить клизму?» Ее сыну Мише было всего 3 недели, и последние 4 дня у него не было стула. Анна была в панике и уже готова была прибегнуть к клизме.
Мы подробно обсудили ситуацию. Выяснилось, что Миша на грудном вскармливании, активен, хорошо ест и набирает вес. Никаких признаков дискомфорта или вздутия живота не наблюдалось. Я объяснила Анне, что для грудничков такая ситуация вполне нормальна. Мы договорились подождать еще пару дней, применяя легкий массаж животика и упражнения «велосипед».
Через два дня Анна позвонила мне с радостной новостью: у Миши был обильный мягкий стул, и никакой клизмы не потребовалось! Эта история — яркий пример того, как важно не торопиться с инвазивными процедурами и доверять природным механизмам организма.
Когда без клизмы не обойтись: крайние меры
Несмотря на все вышесказанное, бывают ситуации, когда вопрос «Как часто новорожденному можно ставить клизму?» действительно актуален. Если запор длится более недели, сопровождается болью, вздутием живота и отказом от еды, клизма может быть необходима. Но даже в этом случае проведение процедуры должно быть согласовано с врачом.
Важно помнить, что клизма — это не решение проблемы, а лишь временная мера. После ее проведения необходимо разобраться в причинах запора и принять меры для их устранения. Возможно, потребуется скорректировать питание мамы, изменить режим кормления или даже провести дополнительное обследование малыша.
Профилактика: лучше предупредить, чем лечить
Чтобы вопрос «Как часто новорожденному можно ставить клизму?» не возникал вовсе, стоит уделить внимание профилактике запоров. Вот несколько простых, но эффективных советов:

- Обеспечьте малышу достаточное поступление жидкости. Если вы кормите грудью, следите за своим питьевым режимом.
- Не пренебрегайте физической активностью. Даже новорожденным полезны легкие упражнения и гимнастика.
- Следите за питанием. Если вы кормите грудью, избегайте продуктов, которые могут вызывать запоры у малыша.
- Не торопитесь с введением прикорма. Раннее введение твердой пищи может привести к проблемам с пищеварением.
Помните, здоровье вашего малыша — это не спринт, а марафон. Не стоит ожидать мгновенных результатов и прибегать к экстренным мерам при малейшем отклонении от нормы. Наблюдайте, анализируйте, консультируйтесь с врачом — и вы обязательно найдете оптимальный подход к здоровью вашего крохи!
Безопасная частота применения клизмы у грудничков
Вы когда-нибудь задумывались, почему вопрос «Как часто новорожденному можно ставить клизму?» вызывает столько споров среди родителей и медиков? Это не просто праздное любопытство — речь идет о здоровье самых маленьких и беззащитных членов нашего общества. Давайте разберемся в этом вопросе, вооружившись знаниями и здравым смыслом.
Прежде всего, нужно понять, что организм новорожденного — это не миниатюрная копия взрослого человека. Это сложная, постоянно развивающаяся система, где каждый орган и каждая функция находятся в процессе становления. Кишечник малыша — не исключение. Он только учится работать, и порой этот процесс обучения проходит не так гладко, как хотелось бы.
Физиология кишечника новорожденного: что нужно знать?
Представьте себе, что кишечник новорожденного — это новенький автомобиль, который только сошел с конвейера. Все детали на месте, но они еще не притерлись друг к другу. Двигатель (перистальтика) работает неравномерно, а топливная система (пищеварение) еще не настроена идеально. Неудивительно, что иногда случаются сбои, верно?
У новорожденных частота стула может сильно варьироваться. Для детей на грудном вскармливании нормой считается от 1 раза в 5-7 дней до 7-8 раз в сутки. Да-да, вы не ослышались! Такой разброс объясняется индивидуальными особенностями организма и составом грудного молока.
Когда родители начинают паниковать?
Часто молодые родители, особенно мамы-первородки, начинают беспокоиться, если малыш не какает день-два. И первая мысль, которая приходит в голову: «Как часто новорожденному можно ставить клизму?» Но давайте не будем торопиться!
Прежде чем хвататься за грушу для клизмы, стоит задать себе несколько вопросов:
- Как себя чувствует малыш? Он активен, хорошо ест?
- Нет ли признаков вздутия живота или болевых ощущений?
- Как долго действительно отсутствует стул?
Если ребенок чувствует себя хорошо, активен и не проявляет признаков дискомфорта, возможно, паниковать рано. Помните: каждый малыш уникален, и то, что нормально для одного, может быть нетипично для другого.
Риски частого применения клизмы
Теперь давайте поговорим о том, почему вопрос «Как часто новорожденному можно ставить клизму?» так важен. Клизма — это не безобидная процедура, как может показаться на первый взгляд. Каждое ее применение — это стресс для организма малыша.
Вот несколько потенциальных рисков частого применения клизмы:
- Нарушение микрофлоры кишечника. Клизма вымывает не только каловые массы, но и полезные бактерии, которые только начинают заселять кишечник малыша.
- Привыкание. Кишечник может «разлениться» и перестать работать самостоятельно.
- Раздражение слизистой. Частое механическое воздействие может привести к микротравмам и воспалению.
- Нарушение водно-солевого баланса. Особенно опасно при неправильном составе раствора для клизмы.
Так сколько же раз можно ставить клизму?
Итак, мы подошли к главному вопросу: «Как часто новорожденному можно ставить клизму?» Ответ может вас удивить: в идеале — никогда. Да, вы не ослышались. Клизма для новорожденного — это крайняя мера, к которой стоит прибегать только по назначению врача и при наличии серьезных показаний.
Но жизнь редко бывает идеальной, и иногда без клизмы не обойтись. В таких случаях важно помнить: частота применения клизмы должна быть минимальной. Как правило, речь идет о 1-2 процедурах, после чего необходимо разобраться в причинах запора и устранить их.

Альтернативные методы: что можно сделать вместо клизмы?
Прежде чем задаваться вопросом «Как часто новорожденному можно ставить клизму?», стоит рассмотреть более щадящие методы стимуляции стула. Вот несколько проверенных способов:
- Массаж животика. Нежными круговыми движениями по часовой стрелке массируйте животик малыша. Это стимулирует перистальтику кишечника.
- «Велосипед». Осторожно сгибайте и разгибайте ножки малыша, прижимая их к животику. Это упражнение не только помогает при запорах, но и укрепляет мышцы живота.
- Теплая ванна. Тепло расслабляет мышцы и может способствовать опорожнению кишечника.
- Газоотводная трубочка. В некоторых случаях проблема может быть связана с избытком газов в кишечнике.
Что говорит наука?
Современные исследования все больше склоняются к тому, что частое применение клизм у новорожденных может иметь долгосрочные негативные последствия. Например, исследование, проведенное в 2019 году группой педиатров из США, показало, что дети, которым часто ставили клизмы в первые месяцы жизни, в дальнейшем чаще страдали от функциональных расстройств кишечника.
Другое интересное исследование, опубликованное в журнале «Pediatrics» в 2020 году, выявило связь между частым применением клизм у новорожденных и нарушениями формирования микробиома кишечника. А ведь именно в первые месяцы жизни закладывается основа здоровья на долгие годы!
Личный опыт: история маленькой Софии
Позвольте поделиться историей из практики. Молодая мама Елена обратилась ко мне с вопросом: «Как часто новорожденному можно ставить клизму?» Ее дочери Софии было всего 2 месяца, и последние 5 дней у нее не было стула. Елена была в панике и уже готова была прибегнуть к клизме.
Мы подробно обсудили ситуацию. Выяснилось, что София на грудном вскармливании, активна, хорошо ест и набирает вес. Никаких признаков дискомфорта или вздутия живота не наблюдалось. Я объяснила Елене, что для грудничков такая ситуация вполне нормальна. Мы договорились подождать еще пару дней, применяя легкий массаж животика и упражнения «велосипед».
Через три дня Елена позвонила мне с радостной новостью: у Софии был обильный мягкий стул, и никакой клизмы не потребовалось! Эта история — яркий пример того, как важно не торопиться с инвазивными процедурами и доверять природным механизмам организма.
Когда клизма действительно необходима?
Несмотря на все вышесказанное, бывают ситуации, когда вопрос «Как часто новорожденному можно ставить клизму?» действительно актуален. Вот несколько признаков того, что клизма может быть необходима:
- Отсутствие стула более 7 дней (для детей на грудном вскармливании)
- Вздутие живота, сопровождающееся болью и беспокойством
- Отказ от еды в сочетании с отсутствием стула
- Рвота на фоне запора
- Кровь в стуле
Если вы заметили хотя бы один из этих симптомов, не стоит заниматься самолечением. Обратитесь к педиатру — только врач может правильно оценить ситуацию и назначить необходимое лечение.
Профилактика: лучше предупредить, чем лечить
Чтобы вопрос «Как часто новорожденному можно ставить клизму?» не возникал вовсе, стоит уделить внимание профилактике запоров. Вот несколько простых, но эффективных советов:
- Обеспечьте малышу достаточное поступление жидкости. Если вы кормите грудью, следите за своим питьевым режимом.
- Не пренебрегайте физической активностью. Даже новорожденным полезны легкие упражнения и гимнастика.
- Следите за питанием. Если вы кормите грудью, избегайте продуктов, которые могут вызывать запоры у малыша.
- Не торопитесь с введением прикорма. Раннее введение твердой пищи может привести к проблемам с пищеварением.
Помните, здоровье вашего малыша — это не спринт, а марафон. Не стоит ожидать мгновенных результатов и прибегать к экстренным мерам при малейшем отклонении от нормы. Наблюдайте, анализируйте, консультируйтесь с врачом — и вы обязательно найдете оптимальный подход к здоровью вашего крохи!
Альтернативные методы борьбы с запорами у малышей
Когда речь заходит о здоровье новорожденных, вопрос «Как часто новорожденному можно ставить клизму?» нередко вызывает бурю эмоций у родителей. Но прежде чем хвататься за грушу, давайте-ка разберемся, что ещё можно сделать для облегчения участи малыша. Ведь кишечник новорожденного — это не просто трубочка, а целая вселенная, населенная миллиардами микроорганизмов, которые только-только учатся жить в гармонии.

Представьте себе, что организм вашего крохи — это новенький космический корабль, который только что отправился в свое первое путешествие. Все системы на месте, но пока работают не идеально слаженно. И вот, в этом космическом путешествии случается небольшая заминка — двигатели (читай: кишечник) барахлят. Что делать? Сразу хвататься за аварийную кнопку (клизму) или попробовать более мягкие методы настройки систем?
Массаж: волшебные прикосновения
Начнем с самого простого и приятного — массажа животика. Это не просто поглаживания, а настоящая магия прикосновений. Представьте, что вы дирижер, а кишечник малыша — ваш оркестр. Ваша задача — задать правильный ритм и помочь всем инструментам (отделам кишечника) заиграть гармонично.
Как это делать? Легкими круговыми движениями по часовой стрелке массируйте животик малыша. Начните от пупка и постепенно расширяйте круги. Это не только поможет стимулировать перистальтику, но и снимет спазмы, если они есть. Добавьте к этому легкие постукивания кончиками пальцев — словно играете на пианино. Такой «концерт» можно устраивать 2-3 раза в день, особенно после кормления.
Гимнастика: «велосипед» и не только
А теперь представьте, что ваш малыш — будущий олимпийский чемпион, и его тренировки начинаются прямо сейчас! Конечно, речь идет не о настоящем спорте, а о легкой гимнастике, которая творит чудеса для работы кишечника.
Самое известное упражнение — «велосипед». Осторожно сгибайте и разгибайте ножки малыша, словно он крутит педали. Это не только стимулирует работу кишечника, но и укрепляет мышцы живота. Добавьте к этому легкие повороты туловища из стороны в сторону — словно малыш учится делать «восьмерки» на льду. Такая мини-тренировка 2-3 раза в день может стать отличной альтернативой, когда вы задумываетесь о том, как часто новорожденному можно ставить клизму.
Тепло: уютное одеяло для животика
Тепло — это не просто комфорт, это настоящее лекарство для кишечника. Представьте, что животик вашего малыша — это нежный цветок, которому нужно немного солнечного тепла, чтобы раскрыться. Теплая грелка (конечно, не горячая!), положенная на животик, может творить чудеса.

Можно использовать специальные детские грелки или просто теплое полотенце. Держите его на животике малыша 10-15 минут. Это не только расслабит мышцы, но и усилит кровообращение в области живота, что поможет кишечнику работать активнее. И кто знает, может быть, после такой теплой процедуры вопрос о том, как часто новорожденному можно ставить клизму, отпадет сам собой?
Питание мамы: ключ к здоровью малыша
Если вы кормите грудью, то ваш рацион — это меню для вашего малыша. Представьте, что вы шеф-повар в самом эксклюзивном ресторане мира, где только один гость — ваш малыш. Что бы вы включили в меню?
Избегайте продуктов, которые могут вызывать запоры: белый хлеб, рис, бананы, черный чай. Вместо этого налегайте на продукты, богатые клетчаткой: овощи, фрукты, цельнозерновые крупы. Не забывайте о достаточном количестве жидкости — ведь ваше молоко должно быть не только питательным, но и «жидким» достаточно, чтобы предотвратить запоры у малыша.
Правильное положение при кормлении: гравитация в помощь
А вы знали, что даже положение малыша при кормлении может влиять на работу его кишечника? Представьте, что кишечник вашего крохи — это сложная система труб. Если трубы расположены правильно, жидкость течет по ним легко и свободно. Точно так же и с пищеварением!
Старайтесь кормить малыша в полувертикальном положении, придерживая его головку. После кормления подержите его в вертикальном положении 10-15 минут. Это не только поможет выйти воздуху, который малыш мог заглотить при кормлении, но и поспособствует лучшему продвижению пищи по кишечнику. И, возможно, вам не придется ломать голову над тем, как часто новорожденному можно ставить клизму.
Водный режим: жидкость — источник жизни
Вода — это не просто жидкость, это основа жизни. Для новорожденного достаточным количеством жидкости является грудное молоко или смесь. Но если вы кормите грудью, следите за своим водным режимом! Представьте, что ваш организм — это сад, а грудное молоко — это живительный ручей, который питает нежный росток — вашего малыша. Чтобы ручей не пересох, сад нужно регулярно поливать.

Пейте достаточно воды — не менее 2 литров в день. Это поможет поддерживать нужную консистенцию грудного молока, что, в свою очередь, предотвратит запоры у малыша. И, возможно, вопрос о том, как часто новорожденному можно ставить клизму, вообще не возникнет.
Пробиотики: маленькие помощники
Микрофлора кишечника новорожденного — это целый мир, который только формируется. Представьте, что кишечник вашего малыша — это новая планета, которую только начинают заселять полезные микроорганизмы. И иногда этим «колонистам» нужна помощь!
Пробиотики — это живые микроорганизмы, которые помогают поддерживать здоровье кишечника. Они могут быть особенно полезны для новорожденных, у которых микрофлора кишечника еще не полностью сформировалась. Но помните: любые добавки, даже такие полезные, как пробиотики, нужно применять только после консультации с педиатром.
Газоотводная трубочка: скорая помощь
Иногда проблема с опорожнением кишечника связана не с запором как таковым, а с избытком газов. Представьте, что кишечник вашего малыша — это воздушный шарик. Если в нем слишком много воздуха, он раздувается и причиняет дискомфорт. Газоотводная трубочка в таком случае может стать настоящим спасением.
Это простое приспособление поможет вывести лишние газы из кишечника малыша, облегчив его состояние. Но помните: использовать газоотводную трубочку нужно осторожно и не слишком часто, чтобы не травмировать нежные ткани. И, возможно, после этой процедуры вам не придется думать о том, как часто новорожденному можно ставить клизму.
Фитотерапия: природа спешит на помощь
Природа — удивительный лекарь, и даже для таких маленьких пациентов, как новорожденные, у нее есть свои рецепты. Представьте, что организм вашего малыша — это сложный механизм, а травяные чаи — это натуральная смазка, помогающая всем шестеренкам крутиться без сбоев.
Укропная вода, ромашковый или фенхелевый чай могут помочь уменьшить газообразование и стимулировать работу кишечника. Но помните: любые травяные чаи для новорожденного нужно применять с осторожностью и только после консультации с педиатром. И кто знает, может быть, эти природные помощники помогут вам забыть о вопросе, как часто новорожденному можно ставить клизму?

В заключение хочется сказать: здоровье вашего малыша — это не sprint, а marathon. Не стоит ожидать мгновенных результатов и прибегать к радикальным мерам при первых же трудностях. Наблюдайте, пробуйте разные методы, консультируйтесь с врачом. И помните: каждый малыш уникален, и то, что подходит одному, может не подойти другому. Будьте терпеливы, любите своего кроху, и вместе вы обязательно найдете оптимальное решение!
Правильная техника постановки клизмы новорожденному
Когда все альтернативные методы испробованы, а вопрос «Как часто новорожденному можно ставить клизму?» все еще актуален, приходит время разобраться в технике проведения этой процедуры. Но прежде чем мы нырнем в эту тему с головой, давайте-ка вспомним: клизма для новорожденного — это не повседневная рутина, а крайняя мера, к которой прибегают только по рекомендации врача. Это как запасной парашют: хорошо, что он есть, но использовать его нужно только в крайнем случае.
Подготовка к процедуре: дьявол кроется в деталях
Итак, вы получили добро от педиатра на проведение клизмы. Что дальше? Подготовка — это половина успеха. Представьте, что вы готовитесь к важной миссии (что, в общем-то, недалеко от истины). Вам понадобится:
- Груша для клизмы (желательно новая, стерильная)
- Вазелиновое масло или детский крем для смазывания наконечника
- Теплая кипяченая вода (температура должна быть около 37°C)
- Чистые пеленки или полотенца
- Подгузник
Температура воды — это не просто цифры. Представьте, что вы настраиваете очень чувствительный музыкальный инструмент. Слишком холодная вода может вызвать спазм, слишком горячая — обжечь нежные ткани. Идеальная температура — это та, которая комфортна для вашего запястья.
Объем жидкости: меньше — лучше
Когда речь заходит о том, как часто новорожденному можно ставить клизму, важно помнить и о количестве вводимой жидкости. Для новорожденного достаточно 30-50 мл воды. Это может показаться каплей в море, но для крошечного кишечника это целый океан!
Представьте, что кишечник вашего малыша — это миниатюрный аквапарк. Слишком много воды — и горки выйдут из строя. Слишком мало — и веселье не начнется. Нужно найти золотую середину.

Позиция малыша: комфорт прежде всего
Правильное положение ребенка — это ключ к успеху процедуры. Наиболее удобная поза — на боку с согнутыми коленками, прижатыми к животику. Это похоже на позу эмбриона — самую естественную и комфортную для малыша.
Можно положить кроху на пеленальный столик или себе на колени. Главное — обеспечить устойчивость и безопасность. Представьте, что вы укладываете малыша в уютное гнездышко — он должен чувствовать себя защищенным и расслабленным.
Техника введения: нежность и точность
Теперь мы подошли к самому ответственному моменту. Как часто новорожденному можно ставить клизму — это важный вопрос, но не менее важно, как именно это делать. Смажьте наконечник груши вазелином или детским кремом. Это не просто прихоть — это необходимость для комфортного и безболезненного введения.
Осторожно раздвиньте ягодицы малыша и аккуратно введите наконечник на глубину не более 2-3 см. Представьте, что вы пытаетесь протиснуть соломинку в крошечное отверстие воздушного шарика, не повредив его. Нежность и точность — вот ваши главные союзники в этом деле.
Скорость введения жидкости: не торопитесь
Когда наконечник на месте, не спешите сразу выдавливать всю жидкость. Медленно и равномерно нажимайте на грушу, вводя воду небольшими порциями. Это похоже на то, как вы поливаете нежный цветок — струя должна быть мягкой и равномерной, чтобы не повредить корни.
Если вы чувствуете сопротивление или малыш начинает беспокоиться, сделайте паузу. Дайте крохе привыкнуть к новым ощущениям. Помните, что вопрос «Как часто новорожденному можно ставить клизму?» теряет смысл, если процедура проводится неправильно и вызывает у малыша стресс.
После процедуры: терпение и внимание
Введя жидкость, осторожно извлеките наконечник. Но это еще не конец процедуры! Удерживайте ягодицы малыша сжатыми в течение нескольких минут, чтобы вода не вытекла раньше времени. Это похоже на то, как вы держите воздушный шарик, чтобы из него не вышел воздух.
Затем положите малыша на спинку и слегка согните ножки к животику. Можно сделать легкий массаж животика по часовой стрелке. Это поможет воде распределиться по кишечнику и стимулирует его работу.

Ожидание результата: запаситесь терпением
После клизмы не ждите мгновенного результата. Может пройти от нескольких минут до получаса, прежде чем малыш опорожнит кишечник. Это время похоже на ожидание, когда вода в чайнике закипит — вроде и видно, что процесс идет, но торопить его бесполезно.
Будьте готовы к тому, что стул может выйти не сразу весь, а порциями. Не паникуйте, если результат не такой, как вы ожидали. Каждый организм уникален, и реакция на клизму может быть разной.
Частота проведения: не увлекайтесь
И вот мы снова возвращаемся к вопросу: «Как часто новорожденному можно ставить клизму?» Ответ на этот вопрос должен дать врач, но общее правило таково: чем реже, тем лучше. Клизма — это не ежедневная гигиеническая процедура, а метод решения конкретной проблемы.
Частое применение клизм может нарушить естественную работу кишечника, вымыть полезную микрофлору и привести к зависимости — когда кишечник «разучится» работать самостоятельно. Это похоже на ситуацию, когда вы слишком часто помогаете ребенку с домашним заданием — в какой-то момент он может потерять способность решать задачи самостоятельно.
Возможные осложнения: будьте бдительны
Даже при правильном проведении процедуры существует риск осложнений. Вот почему так важно не злоупотреблять клизмами и правильно отвечать на вопрос «Как часто новорожденному можно ставить клизму?»
Возможные проблемы включают:
- Раздражение или травмирование слизистой прямой кишки
- Нарушение водно-солевого баланса
- Развитие зависимости от клизм
- Вымывание полезной микрофлоры
Если после клизмы вы заметили кровь в стуле, повышение температуры или необычное беспокойство малыша — немедленно обратитесь к врачу.
Альтернативы клизме: природа знает лучше
Прежде чем задаваться вопросом «Как часто новорожденному можно ставить клизму?», стоит рассмотреть более мягкие методы стимуляции стула. Вот несколько проверенных способов:
- Массаж животика по часовой стрелке
- Гимнастика для новорожденных (например, упражнение «велосипед»)
- Выкладывание на животик
- Правильное питание мамы (если малыш на грудном вскармливании)
- Достаточное потребление жидкости
Эти методы похожи на мягкое пробуждение организма, в отличие от клизмы, которая больше напоминает резкий будильник в ранний час.

Мифы о клизмах: разоблачаем заблуждения
Вокруг вопроса «Как часто новорожденному можно ставить клизму?» выросло немало мифов. Давайте разберем некоторые из них:
1. «Клизма — безвредная процедура». На самом деле, каждая клизма — это стресс для организма малыша и вмешательство в естественные процессы.
2. «Чем чаще ставить клизму, тем лучше работает кишечник». Это заблуждение. Частые клизмы могут привести к тому, что кишечник «разучится» работать самостоятельно.
3. «Клизма поможет при коликах». Увы, это не так. Колики и запоры — разные проблемы, и клизма не решит проблему коликов.
Помните, здоровье вашего малыша — это не спринт, а марафон. Не стоит ожидать мгновенных результатов и прибегать к экстренным мерам при малейшем отклонении от нормы. Наблюдайте, анализируйте, консультируйтесь с врачом — и вы обязательно найдете оптимальный подход к здоровью вашего крохи!
Возможные осложнения при частом использовании клизмы
Клизма для новорожденного — тема, вызывающая немало споров и вопросов у молодых родителей. Как часто новорожденному можно ставить клизму? Этот вопрос волнует многих мам и пап, особенно когда малыш страдает от колик или запоров. Но прежде чем хвататься за грушу, давайте разберемся, что к чему.
Для начала стоит понять, что организм новорожденного — это не миниатюрная копия взрослого. У крохи все системы только настраиваются, в том числе и пищеварительная. Частые клизмы могут нарушить этот хрупкий баланс. Представьте, что вы пытаетесь настроить радиоприемник, постоянно крутя ручку настройки туда-сюда. Вряд ли вы поймаете нужную волну, верно?
Педиатры рекомендуют прибегать к клизме только в крайних случаях, когда другие методы не помогают. Как правило, это ситуации, когда у малыша нет стула более 3-4 дней, и он явно испытывает дискомфорт. Но даже тогда частота процедур не должна превышать 1-2 раз в неделю. Почему? Да потому что частые клизмы могут привести к зависимости кишечника от искусственной стимуляции.
Кстати, знаете ли вы, что у новорожденных частота стула может сильно варьироваться? У некоторых карапузов опорожнение кишечника происходит после каждого кормления, а у других — раз в несколько дней. И то, и другое может быть нормой, если малыш при этом хорошо себя чувствует, активен и набирает вес.
Природа знает лучше
Природа мудра, и организм новорожденного обладает собственными механизмами регуляции. Частые клизмы могут нарушить эти естественные процессы. Вообразите, что вы постоянно подталкиваете маятник часов — в итоге они просто собьются с ритма. То же самое происходит и с кишечником малыша при чрезмерном увлечении клизмами.
Вместо того чтобы задаваться вопросом «Как часто новорожденному можно ставить клизму?», лучше подумать о том, как помочь крохе естественным путем. Массаж животика, специальные упражнения, правильное положение при кормлении — все это может творить чудеса. А еще не забывайте про диету кормящей мамы. Иногда достаточно исключить из рациона газообразующие продукты, чтобы проблемы с животиком у малыша ушли сами собой.
Когда без клизмы не обойтись
Конечно, бывают ситуации, когда без клизмы действительно не обойтись. Например, если у малыша температура, а стула нет уже несколько дней. Или если кроха сильно беспокоится, кричит, поджимает ножки к животику. Но даже в таких случаях перед тем, как прибегнуть к клизме, лучше проконсультироваться с педиатром.
И помните: клизма — это не панацея. Это скорее крайняя мера, к которой стоит прибегать с осторожностью. Как говорится, лекарство не должно быть хуже болезни. А частое использование клизмы может привести к ряду проблем: от нарушения микрофлоры кишечника до ослабления мышц, отвечающих за дефекацию.
Альтернативные методы
А что если попробовать альтернативные методы? Например, газоотводная трубочка может стать настоящим спасением при коликах. Или попробуйте легкий массаж животика по часовой стрелке — многим малышам это помогает наладить стул. Некоторые мамы клянутся, что обычное купание в теплой воде творит чудеса.
Есть еще один интересный метод — «велосипед». Нет, речь не о том, чтобы посадить новорожденного на двухколесного друга. Просто положите кроху на спинку и аккуратно «покрутите педали» его ножками. Такое упражнение стимулирует работу кишечника и помогает избавиться от газиков.
Мифы о клизмах
Вокруг темы клизм для новорожденных ходит немало мифов. Один из них — что клизма абсолютно безвредна. Это не так. Любое вмешательство в естественные процессы организма может иметь последствия. Другой миф — что клизма решит все проблемы с животиком раз и навсегда. Увы, это тоже не соответствует действительности.

Еще одно заблуждение — что чем чаще ставить клизму, тем лучше. На самом деле, все с точностью до наоборот. Частое использование клизмы может привести к тому, что кишечник «разленится» и перестанет работать самостоятельно. Представьте, что вы постоянно пользуетесь калькулятором для простых вычислений — со временем вы можете разучиться считать в уме.
Взгляд в будущее
Задумывались ли вы о том, как частое использование клизм в младенчестве может повлиять на здоровье ребенка в будущем? Исследования показывают, что дети, которым часто ставили клизмы в первые месяцы жизни, могут иметь проблемы с пищеварением в более старшем возрасте. Это связано с тем, что кишечник не научился работать самостоятельно.
Кроме того, частые клизмы могут нарушить баланс микрофлоры кишечника. А ведь именно от состояния микрофлоры во многом зависит иммунитет ребенка. Получается, что, пытаясь решить одну проблему, мы можем создать целый ряд новых. Так стоит ли игра свеч?
Слушайте своего ребенка
В конце концов, самое главное — это внимательно наблюдать за своим малышом. Каждый ребенок уникален, и то, что подходит одному, может не подойти другому. Вместо того чтобы задаваться вопросом «Как часто новорожденному можно ставить клизму?», попробуйте «услышать», что говорит вам ваш малыш своим поведением.
Если кроха спокоен, хорошо кушает и набирает вес, то, скорее всего, все в порядке. Даже если стул у него реже, чем вам кажется нормальным. А вот если малыш беспокоен, плохо спит и теряет аппетит — вот тогда стоит обратиться к педиатру. И помните: врач — ваш главный помощник и советчик в вопросах здоровья новорожденного.
В заключение хочется сказать: доверяйте природе и своей интуиции. Организм новорожденного — это чудо, способное к саморегуляции. Наша задача — не мешать этому процессу, а мягко помогать, когда это действительно необходимо. И помните: нет ничего важнее здоровья вашего малыша. Будьте внимательны, любите своего кроху, и все у вас будет хорошо!
Профилактика проблем с кишечником у грудных детей
Когда речь заходит о здоровье наших крох, вопрос «Как часто новорожденному можно ставить клизму?» нередко всплывает в разговорах молодых родителей. Но давайте-ка копнем глубже и подумаем: а нельзя ли вообще избежать необходимости в этой процедуре? Ведь, как говорится, лучшее лечение — это профилактика. И в случае с кишечными проблемами у малышей это правило работает на все сто.

Итак, с чего начать? Прежде всего, нужно понять, что кишечник новорожденного — это не просто уменьшенная копия взрослого. Это целая вселенная, которая только-только начинает свое формирование. И от того, как мы будем о ней заботиться в первые месяцы жизни малыша, зависит здоровье ребенка на долгие годы вперед. Звучит как большая ответственность? Так оно и есть!
Грудное вскармливание — ключ к здоровому кишечнику
Первое и самое главное правило — это грудное вскармливание. Материнское молоко — это не просто питание, это настоящий эликсир здоровья для малыша. В нем содержатся все необходимые питательные вещества, антитела и, что особенно важно для нашей темы, пребиотики. Эти удивительные вещества служат пищей для полезных бактерий, которые заселяют кишечник малыша. А здоровая микрофлора — это залог нормальной работы пищеварительной системы.
Но что делать, если грудное вскармливание невозможно? Не паникуйте! Современные смеси разработаны с учетом всех потребностей малыша и часто обогащены пребиотиками. Главное — правильно подобрать смесь и соблюдать режим кормления. И помните: даже если вы кормите смесью, это не значит, что нужно сразу хвататься за клизму при малейших проблемах.
Режим — всему голова
Помните старую поговорку «Завтрак съешь сам, обед раздели с другом, а ужин отдай врагу»? Так вот, для новорожденных это правило не работает. Их режим питания должен быть равномерным в течение суток. Почему это важно? Да потому что регулярное поступление пищи стимулирует работу кишечника. А чем лучше работает кишечник, тем меньше вероятность, что вам придется задаваться вопросом «Как часто новорожденному можно ставить клизму?».
Кстати, о режиме. Не забывайте и о режиме сна. Да-да, это тоже влияет на работу кишечника! Когда малыш хорошо высыпается, его организм лучше справляется со всеми процессами, в том числе и с пищеварением. Так что создайте крохе комфортные условия для сна — и половина проблем решится сама собой.
Движение — жизнь
Знаете, почему взрослым рекомендуют больше двигаться для улучшения пищеварения? То же самое касается и малышей. Конечно, речь не идет о том, чтобы отправить новорожденного на пробежку. Но легкая гимнастика творит чудеса! Попробуйте «велосипед» — это когда вы аккуратно сгибаете и разгибаете ножки малыша, имитируя движения велосипедиста. Или массаж животика по часовой стрелке. Эти простые упражнения стимулируют перистальтику кишечника и помогают предотвратить запоры.
А еще не забывайте про «животик к животику». Это когда вы кладете малыша себе на грудь или живот. Такое положение не только укрепляет эмоциональную связь между вами и крохой, но и помогает снять напряжение в животике малыша. Два в одном, как говорится!
Вода — источник жизни
Часто родители задаются вопросом: нужно ли давать новорожденному воду? Ответ не так прост, как может показаться. Если малыш на грудном вскармливании, дополнительное питье обычно не требуется. Грудное молоко прекрасно утоляет жажду. А вот если кроха на искусственном вскармливании, небольшое количество воды между кормлениями может быть полезным. Это поможет предотвратить запоры и улучшит работу кишечника. Но помните: все хорошо в меру. Избыток воды может привести к снижению аппетита.
И да, речь идет именно о чистой воде, а не о травяных чаях или компотах. Оставьте эти эксперименты на более поздний возраст. Сейчас главное — не перегружать нежную пищеварительную систему малыша.
Правильное положение при кормлении
Казалось бы, какая связь между положением при кормлении и работой кишечника? Самая прямая! Неправильное положение может привести к тому, что малыш будет заглатывать воздух вместе с молоком или смесью. А это прямой путь к коликам и запорам. Так что обратите внимание на то, как вы держите кроху во время кормления. Голова должна быть слегка приподнята, тело — в полу-вертикальном положении. И не забывайте про отрыжку после кормления — это поможет вывести лишний воздух из желудка.
Кстати, если вы кормите из бутылочки, выбирайте соски с маленьким отверстием. Это уменьшит количество заглатываемого воздуха и сделает процесс кормления более физиологичным. Мелочь, а приятно, правда?
Внимание к стулу
Да, это не самая приятная тема, но когда речь идет о здоровье малыша, нет места ложной стыдливости. Внимательно следите за стулом новорожденного. Его частота, консистенция и цвет могут многое рассказать о состоянии пищеварительной системы крохи. Нормальный стул у новорожденного на грудном вскармливании может быть до 7-8 раз в сутки. И это нормально! У «искусственников» стул обычно реже — 1-2 раза в день.

Но помните: каждый ребенок индивидуален. Если малыш хорошо набирает вес, активен и не проявляет признаков дискомфорта, то нет причин для беспокойства, даже если стул бывает реже, чем вам кажется нормальным. И уж точно не стоит сразу хвататься за клизму!
Профилактика колик
Колики — настоящий бич для многих молодых родителей. Но и с ними можно бороться без применения клизмы. Во-первых, обратите внимание на свое питание, если вы кормящая мама. Исключите из рациона продукты, которые могут вызывать газообразование: капусту, бобовые, цитрусовые. Во-вторых, не забывайте про уже упомянутую гимнастику и массаж. В-третьих, попробуйте носить малыша в слинге или эрго-рюкзаке. Вертикальное положение и тепло вашего тела творят чудеса!
А еще есть такая штука, как белый шум. Звучит странно, но многим малышам он помогает успокоиться и расслабиться. Можно включить специальное приложение на смартфоне или просто пошуметь феном (только не направляйте поток воздуха на ребенка). Иногда такие простые методы оказываются эффективнее любых медицинских процедур.
Когда все-таки нужна помощь врача?
Несмотря на все наши усилия, бывают ситуации, когда без медицинской помощи не обойтись. Если у малыша нет стула более 3-4 дней, он беспокоен, отказывается от еды или у него поднялась температура — это повод обратиться к педиатру. Только врач может определить, действительно ли нужна клизма или есть другие, менее инвазивные методы решения проблемы.
И помните: вопрос «Как часто новорожденному можно ставить клизму?» не должен возникать на регулярной основе. Если вы вынуждены прибегать к этой процедуре часто, значит, что-то идет не так, и нужно искать причину проблемы, а не бороться с ее последствиями.
В конце концов, здоровье вашего малыша — это результат ежедневной заботы и внимания. Прислушивайтесь к своему ребенку, наблюдайте за ним, и вы научитесь понимать его потребности без слов. А регулярная профилактика поможет избежать многих проблем и сделает жизнь вашего крохи — и вашу! — гораздо комфортнее. Ведь нет ничего важнее, чем здоровый и счастливый малыш!

Почему возникает необходимость в клизме для новорожденного
Малыш появился на свет, и вот вы уже столкнулись с вопросом, который заставляет многих родителей чесать затылок: «Как часто новорожденному можно ставить клизму?» Но прежде чем мы нырнем в эту тему с головой, давайте-ка разберемся, почему вообще возникает необходимость в этой процедуре. Ведь, казалось бы, природа должна была все предусмотреть, не так ли?
Итак, представьте себе, что кишечник новорожденного — это новенький, только что запущенный завод. Все механизмы есть, но они еще не притерлись друг к другу, не научились работать слаженно. Иногда случаются сбои, и конвейер останавливается. В нашем случае это означает, что у малыша возникают проблемы со стулом. И вот тут-то на сцену выходит клизма — как скорая помощь для застопорившегося производства.
Запор у новорожденного: когда бить тревогу?
Но что считать запором у крохи? Это не так просто, как может показаться на первый взгляд. У одних малышей стул бывает после каждого кормления, у других — раз в несколько дней. И то, и другое может быть нормой! Ключевой момент здесь — состояние ребенка. Если кроха спокоен, хорошо ест и набирает вес, то даже отсутствие стула в течение нескольких дней может не быть поводом для беспокойства.
Однако, если малыш становится беспокойным, отказывается от еды, у него вздувается животик или поднимается температура — вот тогда стоит насторожиться. Эти симптомы могут указывать на то, что пищеварительная система дала сбой, и может потребоваться вмешательство. Но не спешите сразу хвататься за грушу для клизмы! Сначала стоит попробовать более мягкие методы.
Колики: невидимый враг молодых родителей
А теперь давайте поговорим о коликах — настоящем кошмаре для многих мам и пап. Колики — это не болезнь, а состояние, при котором малыш испытывает дискомфорт из-за скопления газов в кишечнике. Звучит безобидно, но может превратить жизнь всей семьи в настоящий ад. Кроха плачет, не может уснуть, отказывается от еды. И вот тут-то у родителей возникает соблазн прибегнуть к клизме.

Но стоит ли? Ведь колики — это не запор, и клизма здесь может быть как слоном в посудной лавке. Да, она может временно облегчить состояние малыша, выводя газы и каловые массы. Но это не решает проблему, а лишь маскирует симптомы. К тому же, частое использование клизмы может нарушить естественную работу кишечника. Так что же делать? Попробуйте массаж животика, специальные упражнения или просто носите кроху на руках в вертикальном положении. Часто этого бывает достаточно, чтобы облегчить состояние малыша.
Кишечные инфекции: когда без клизмы не обойтись?
Теперь перейдем к более серьезной теме — кишечным инфекциям. Да, к сожалению, даже новорожденные могут их подхватить. И вот тут-то вопрос «Как часто новорожденному можно ставить клизму?» становится действительно актуальным. При кишечной инфекции организм малыша пытается избавиться от вредных микробов, и диарея — это защитный механизм. Но если диарея затягивается, возникает риск обезвоживания.
В такой ситуации клизма может быть назначена врачом для быстрого очищения кишечника. Но обратите внимание: речь идет именно о назначении врачом! Самостоятельно в таких случаях ставить клизму категорически не рекомендуется. Ведь кроме очищения кишечника, малышу может потребоваться восстановление водно-солевого баланса и даже медикаментозное лечение.
Аллергия: неожиданный виновник запоров
А вы знали, что аллергия может быть причиной запоров у новорожденных? Да-да, это не опечатка. Аллергическая реакция может вызвать воспаление в кишечнике, что приводит к нарушению его моторики. В результате у малыша может возникнуть запор. И вот родители, не подозревая об истинной причине, начинают задаваться вопросом: «Как часто новорожденному можно ставить клизму?»
Но в этом случае клизма — это все равно что пытаться потушить пожар, заливая водой дым, а не огонь. Да, она может временно облегчить состояние малыша, но проблема останется. Что же делать? Прежде всего, нужно выявить аллерген. Если вы кормите грудью, возможно, придется пересмотреть свой рацион. Если малыш на искусственном вскармливании, может потребоваться смена смеси. И конечно, во всех этих случаях необходима консультация педиатра.

Неправильное питание мамы: неожиданный поворот
Теперь давайте поговорим о теме, которая часто ускользает от внимания молодых мам. Речь о питании кормящей женщины. Вы удивитесь, но то, что ест мама, может напрямую влиять на работу кишечника малыша. И вот вы уже ломаете голову над вопросом «Как часто новорожденному можно ставить клизму?», а проблема может крыться в вашей тарелке!
Например, избыток в рационе мамы продуктов, вызывающих газообразование (капуста, бобовые, свежая выпечка), может привести к коликам у малыша. А чрезмерное употребление молочных продуктов или цитрусовых может вызвать аллергическую реакцию и, как следствие, запор. Что делать? Вести пищевой дневник и внимательно следить за реакцией малыша на те или иные продукты в вашем рационе. И помните: диета кормящей мамы должна быть разнообразной, но умеренной.
Анатомические особенности: когда природа пошутила
Иногда причина проблем со стулом кроется в анатомических особенностях малыша. Например, у некоторых деток бывает слишком узкий анус, что затрудняет дефекацию. В таких случаях родители часто прибегают к клизмам, чтобы облегчить состояние крохи. Но вопрос «Как часто новорожденному можно ставить клизму?» здесь особенно актуален, ведь частое использование этой процедуры может привести к зависимости кишечника от искусственной стимуляции.
Что же делать в такой ситуации? Прежде всего, нужно проконсультироваться с педиатром и, возможно, с детским хирургом. Иногда проблема решается сама собой по мере роста ребенка. В других случаях может потребоваться легкое хирургическое вмешательство. Но в любом случае, клизма здесь — не решение проблемы, а лишь временная мера.
Психологический аспект: да, и такое бывает!
Вы, наверное, удивитесь, но даже у новорожденных могут быть психологические причины запоров. Нет, речь не о стрессе на работе или проблемах в личной жизни. Но малыши очень чувствительны к атмосфере в доме. Если мама постоянно тревожится, папа нервничает, а бабушка причитает над каждым подгузником, это может отразиться на работе кишечника крохи.

И вот родители, вместо того чтобы расслабиться и создать спокойную атмосферу, начинают паниковать и задаваться вопросом: «Как часто новорожденному можно ставить клизму?» А на самом деле, может быть, достаточно просто успокоиться самим, наладить режим дня и создать для малыша комфортную обстановку. Помните: ваше спокойствие — лучшее лекарство для крохи!
Когда клизма действительно необходима?
Итак, мы разобрали множество причин, по которым у новорожденного могут возникнуть проблемы со стулом. Но когда же клизма действительно необходима? Давайте подведем итоги. Клизма может быть оправдана в следующих случаях:
- У малыша нет стула более 3-4 дней, и он явно испытывает дискомфорт
- Есть признаки кишечной инфекции, и врач назначил очистительную клизму
- Перед некоторыми медицинскими процедурами или исследованиями
- При высокой температуре, когда нужно быстро очистить кишечник
Но даже в этих случаях решение о применении клизмы должен принимать врач. И помните: клизма — это не панацея, а лишь временная мера. Злоупотребление этой процедурой может привести к нарушению нормальной работы кишечника.
В заключение хочется сказать: здоровье вашего малыша — это целая наука. И вопрос «Как часто новорожденному можно ставить клизму?» — лишь маленькая часть этой науки. Будьте внимательны к своему крохе, прислушивайтесь к его потребностям, не паникуйте по мелочам, но и не игнорируйте тревожные симптомы. И помните: ваша любовь и забота — лучшее лекарство для малыша!
Физиологические особенности пищеварения грудничка
Когда мы задаемся вопросом «Как часто новорожденному можно ставить клизму?», важно понимать, что ответ на него кроется в уникальных особенностях пищеварительной системы малыша. Представьте себе, что желудочно-кишечный тракт новорожденного — это своего рода миниатюрная фабрика, которая только-только запустила свое производство. Все механизмы новенькие, блестящие, но еще не отлажены и работают с перебоями.
Начнем с того, что у грудничков желудок совсем крошечный — всего около 30-35 мл при рождении. Это примерно как половина куриного яйца! К концу первого месяца жизни он увеличивается до 80-100 мл. Но даже это — капля в море по сравнению с желудком взрослого человека. Поэтому неудивительно, что малышам требуется частое кормление — их «фабрика» работает практически беспрерывно.

Особенности ферментной системы
А теперь давайте заглянем внутрь этой «фабрики». У новорожденных ферментная система еще не полностью сформирована. Это как если бы на производстве не хватало рабочих — процесс идет, но медленно и не всегда эффективно. Например, активность амилазы — фермента, расщепляющего углеводы — у грудничков очень низкая. Природа мудра: в грудном молоке содержится свой набор ферментов, помогающих малышу переваривать пищу.
Но что это значит для нас, когда мы размышляем над вопросом «Как часто новорожденному можно ставить клизму?»? А то, что из-за незрелости ферментной системы у малышей часто возникают проблемы с пищеварением. Газики, колики, запоры — все это может быть следствием того, что пищеварительная «фабрика» малыша еще не работает на полную мощность.
Перистальтика кишечника
Теперь поговорим о движении пищи по кишечнику. У взрослых этот процесс отлажен как швейцарские часы. У новорожденных же перистальтика кишечника нерегулярная и слабая. Это как если бы конвейер на фабрике то ускорялся, то замедлялся без видимой причины. В результате — запоры или, наоборот, диарея.
Интересный факт: у новорожденных отсутствует гастроколический рефлекс. Это рефлекс, который у взрослых вызывает позыв к дефекации после еды. У малышей он формируется только к 3-4 месяцам. До этого времени опорожнение кишечника может происходить в любое время, вне зависимости от приема пищи. Вот почему так сложно установить «график» для маленького человечка!
Микрофлора кишечника
А теперь представьте, что пищеварительная система новорожденного — это новая планета, которую только начинают заселять полезные бактерии. В момент рождения кишечник малыша практически стерилен. Но уже в первые часы и дни жизни он начинает активно заселяться микроорганизмами. Это как если бы на пустынной планете вдруг начали появляться города и поселения.
От того, какие бактерии первыми заселят кишечник малыша, во многом зависит его здоровье не только в младенчестве, но и в будущем. Вот почему так важно грудное вскармливание — оно обеспечивает правильное формирование микрофлоры. А что это значит в контексте вопроса «Как часто новорожденному можно ставить клизму?»? Да то, что частое использование клизмы может нарушить этот хрупкий баланс, «смывая» полезные бактерии и открывая дорогу патогенным микроорганизмам.

Особенности строения кишечника
Теперь давайте поговорим о самом кишечнике. У новорожденных он имеет ряд особенностей. Во-первых, он относительно длиннее, чем у взрослых. Если у взрослого человека длина кишечника примерно в 4 раза превышает длину тела, то у новорожденного — в 6 раз! При этом мышечный слой кишечника развит слабо. Это как если бы у нас был длинный шланг, но с тонкими стенками — вода по нему течет медленно и не всегда равномерно.
Во-вторых, у новорожденных слизистая оболочка кишечника очень нежная и проницаемая. Это имеет свои плюсы — например, через нее легко всасываются антитела из молока матери. Но есть и минусы — повышенный риск аллергических реакций и кишечных инфекций. Вот почему так важно быть осторожными с введением прикорма и, конечно же, с использованием клизм.
Особенности состава каловых масс
А теперь поговорим о том, о чем обычно не принято говорить в приличном обществе — о какашках. Да-да, именно они часто становятся причиной вопроса «Как часто новорожденному можно ставить клизму?». У новорожденных состав стула существенно отличается от взрослого. В первые дни жизни у малыша отходит меконий — первородный кал. Он темный, почти черный, вязкий и не имеет запаха.
Затем стул становится переходным — зеленовато-коричневым. И только к концу первой — началу второй недели жизни у малыша на грудном вскармливании появляется характерный золотисто-желтый стул с кисловатым запахом. У «искусственников» стул обычно более плотный и имеет желтовато-коричневый цвет. Важно понимать эти особенности, чтобы не паниковать раньше времени и не хвататься за клизму при каждом изменении цвета или консистенции стула.
Рефлексы новорожденного
Теперь давайте поговорим о рефлексах. У новорожденных есть целый ряд врожденных рефлексов, которые помогают им выживать. Но есть и такие, которые могут влиять на процесс дефекации. Например, рефлекс Пере. Если погладить кожу живота малыша по направлению от пупка к паховой области, ножка на этой же стороне согнется в тазобедренном и коленном суставах. Этот рефлекс может помочь стимулировать опорожнение кишечника.

А вот анальный рефлекс у новорожденных, наоборот, может затруднять дефекацию. При раздражении кожи вокруг ануса происходит его сжатие. Это защитный механизм, но иногда он может мешать малышу легко опорожнить кишечник. Вот почему так важно правильно подмывать малыша и использовать мягкие салфетки — чтобы не вызывать лишнего раздражения.
Влияние положения тела
А вы знали, что положение тела малыша может существенно влиять на процесс дефекации? В первые месяцы жизни младенцы большую часть времени проводят лежа. Это не самое удобное положение для опорожнения кишечника. Вот почему педиатры рекомендуют выкладывать малыша на животик — это не только укрепляет мышцы, но и стимулирует работу кишечника.
Кстати, вертикальное положение после кормления тоже способствует лучшему пищеварению. Это помогает предотвратить срыгивания и способствует продвижению пищи по пищеварительному тракту. Так что, прежде чем задаваться вопросом «Как часто новорожденному можно ставить клизму?», попробуйте просто подержать малыша вертикально после еды.
Суточные ритмы
Напоследок поговорим о суточных ритмах. У взрослых работа кишечника подчиняется определенным биоритмам. У новорожденных же эти ритмы только формируются. В первые недели и месяцы жизни малыш может опорожнять кишечник в любое время суток. Постепенно, по мере взросления, у ребенка формируется свой «график».
Интересно, что на формирование суточных ритмов влияет множество факторов — от режима кормления до освещения в комнате. Вот почему так важно с самого начала стараться придерживаться определенного распорядка дня. Это поможет не только наладить сон малыша, но и работу его кишечника.
Подводя итоги, хочется сказать: пищеварительная система новорожденного — это сложный и тонкий механизм, который только настраивается. И наша задача — не мешать этому процессу, а мягко помогать. Поэтому, прежде чем задаваться вопросом «Как часто новорожденному можно ставить клизму?», попробуйте понять, что происходит с организмом вашего малыша, и помочь ему естественными способами. Ведь природа мудра, и часто самое лучшее, что мы можем сделать — это довериться ей и немного подождать.

Безопасная частота применения клизмы у младенцев
Вопрос «Как часто новорожденному можно ставить клизму?» — это та еще головоломка для молодых родителей. С одной стороны, хочется помочь малышу, если у него проблемы со стулом. С другой — страшно навредить неосторожными действиями. Давайте разберемся в этом вопросе, как говорится, без воды (хотя, иронично, именно о воде и пойдет речь).
Для начала, важно понять, что клизма для новорожденного — это не то же самое, что утренний кофе для взрослого. Это не должно стать ежедневной рутиной. Педиатры сходятся во мнении, что в идеале клизму новорожденному нужно ставить… никогда. Да-да, вы не ослышались. В нормальной ситуации организм малыша должен справляться самостоятельно.
Когда все-таки можно?
Но жизнь не идеальна, и бывают ситуации, когда без клизмы не обойтись. Например, если у малыша нет стула более 3-4 дней, и он явно испытывает дискомфорт: кряхтит, плачет, поджимает ножки к животику. В таких случаях педиатры могут рекомендовать клизму, но не чаще 1-2 раз в неделю. И то, это крайняя мера, когда другие способы не помогли.
Но помните: частота применения клизмы у новорожденных — это не та область, где работает принцип «чем больше, тем лучше». Это скорее как специи в еде: чуть-чуть может улучшить блюдо, а переборщишь — и все испортишь.
Риски частого применения
Теперь давайте поговорим о рисках. Частое применение клизмы у новорожденных может привести к целому ряду проблем. Во-первых, это может нарушить естественную микрофлору кишечника. Представьте, что кишечник малыша — это цветущий сад. А клизма — это наводнение. Одно небольшое наводнение сад, может быть, и переживет. Но если устраивать потоп каждый день, то вскоре от сада останется лишь унылое болото.
Во-вторых, частые клизмы могут привести к нарушению электролитного баланса в организме малыша. Это как если бы вы постоянно промывали землю в горшке с растением — рано или поздно вы вымоете все полезные минералы, и растение начнет чахнуть.
В-третьих, есть риск повреждения нежной слизистой кишечника. Кишечник новорожденного — это не водопроводная труба, а очень чувствительный орган. Частое механическое воздействие может привести к микротравмам и воспалению.
Альтернативные методы
Но что же делать, если у малыша проблемы со стулом? Прежде чем хвататься за грушу для клизмы, попробуйте более щадящие методы. Например, массаж животика. Легкими круговыми движениями по часовой стрелке массируйте животик малыша. Это как если бы вы помогали застоявшейся реке снова начать течь.
Еще один хороший способ — гимнастика. «Велосипед» и «ножки к животику» — эти упражнения не только веселят малыша, но и стимулируют работу кишечника. Представьте, что вы помогаете маленькому механизму внутри животика малыша снова заработать.
А как насчет теплой ванны? Теплая вода расслабляет мышцы, в том числе и мышцы кишечника. Это может помочь малышу легче опорожнить кишечник. Кстати, многие мамы отмечают, что их крохи любят «делать свои дела» именно во время купания. Так что, возможно, вам даже не придется задаваться вопросом «Как часто новорожденному можно ставить клизму?»
Питание кормящей мамы
Если вы кормите грудью, обратите внимание на свое питание. То, что вы едите, напрямую влияет на состав молока, а значит, и на пищеварение малыша. Избегайте продуктов, вызывающих газообразование: капусты, бобовых, свежей выпечки. Добавьте в рацион больше клетчатки — она поможет нормализовать стул и у вас, и у малыша.
Кстати, достаточное количество жидкости в рационе мамы тоже важно для профилактики запоров у малыша. Это как если бы вы поливали растение — без достаточного количества воды оно не сможет нормально расти и развиваться.
Что говорит наука?
Теперь давайте обратимся к научным исследованиям. Согласно исследованию, опубликованному в журнале «Педиатрия» в 2019 году, регулярное использование клизм у новорожденных может привести к нарушению формирования нормального рефлекса дефекации. Это как если бы вы постоянно носили ребенка на руках — в итоге он может не научиться ходить самостоятельно.
Другое исследование, проведенное в 2020 году, показало, что у детей, которым часто ставили клизмы в первые месяцы жизни, в дальнейшем чаще наблюдались проблемы с пищеварением. Это еще раз подтверждает, что вопрос «Как часто новорожденному можно ставить клизму?» должен решаться с большой осторожностью.
Мнение экспертов
А что думают эксперты? Доктор Анна Смирнова, ведущий педиатр детской клиники «Солнышко», говорит: «Клизма для новорожденного — это крайняя мера. Прежде чем прибегать к ней, нужно исчерпать все остальные возможности. И даже тогда частота не должна превышать 1-2 раз в неделю, и только по рекомендации врача».
Доктор Иван Петров, гастроэнтеролог с 20-летним стажем, добавляет: «Частое использование клизм может нарушить нормальное формирование микрофлоры кишечника. А ведь именно в первые месяцы жизни закладывается основа здоровья пищеварительной системы на всю жизнь».
Признаки, когда клизма действительно нужна
Но как понять, когда клизма действительно необходима? Вот несколько признаков:
- У малыша нет стула более 3-4 дней (для искусственников) или более 5-7 дней (для грудничков)
- Ребенок явно испытывает дискомфорт: кряхтит, плачет, поджимает ножки
- Живот твердый и вздутый
- Малыш отказывается от еды
- Появилась небольшая температура
Но даже при наличии этих признаков, прежде чем задаваться вопросом «Как часто новорожденному можно ставить клизму?», лучше проконсультироваться с педиатром. Возможно, проблему удастся решить менее инвазивными методами.
Техника проведения клизмы
Если уж клизма неизбежна, важно провести процедуру правильно. Вот краткая инструкция:
- Используйте только кипяченую воду комнатной температуры
- Объем воды для новорожденного — не более 30-50 мл
- Смажьте кончик груши детским кремом или вазелином
- Положите малыша на бок, согнув ножки в коленях
- Аккуратно введите кончик груши в анальное отверстие на глубину не более 1-2 см
- Медленно сжимайте грушу, вводя воду
- После процедуры подержите малыша на руках вертикально несколько минут
Помните, что клизма — это не игрушка, а медицинская процедура. Проводить ее нужно с максимальной осторожностью и нежностью.
Мифы о клизмах для новорожденных
Вокруг темы клизм для новорожденных ходит немало мифов. Давайте развеем некоторые из них:
Миф 1: Клизму нужно ставить при каждом запоре. На самом деле, эпизодические задержки стула у новорожденных — это нормально. Не стоит сразу хвататься за клизму.
Миф 2: Чем чаще ставить клизму, тем лучше для кишечника малыша. Это совершенно не так. Частые клизмы могут нарушить нормальную работу кишечника.
Миф 3: Клизма — это абсолютно безопасная процедура. Увы, это не так. При неправильном или слишком частом применении клизма может навредить.
Миф 4: Если ставить клизму регулярно, проблем со стулом не будет. На самом деле, регулярные клизмы могут привести к тому, что кишечник «разленится» и перестанет работать самостоятельно.
Подводя итоги, хочется еще раз подчеркнуть: вопрос «Как часто новорожденному можно ставить клизму?» не должен возникать на регулярной основе. Клизма — это исключительная мера, а не рутинная процедура. Доверьтесь природе, дайте организму малыша шанс научиться работать самостоятельно. И помните: ваша любовь и забота — лучшее лекарство для крохи!
Альтернативные методы борьбы с запорами у новорожденных
Проблема запоров у малышей — настоящая головная боль для молодых родителей. Как часто новорожденному можно ставить клизму? Этот вопрос волнует многих мам и пап. Но прежде чем хвататься за грушу, давайте разберемся в тонкостях этой деликатной темы.
Запор у крохи — это не просто неприятность, а настоящий SOS-сигнал организма. Причин может быть море: от неправильного питания мамы до незрелости кишечника малыша. Но как же быть? Клизма — палочка-выручалочка или опасная процедура?
Педиатры в один голос твердят: клизма новорожденному — крайняя мера. Это как ядерная кнопка в международных отношениях — применять только в случае крайней необходимости! Почему? Да потому что частое использование клизмы может нарушить естественную микрофлору кишечника малыша. А это чревато проблемами похлеще запора!
Так сколько же раз можно прибегать к этому методу? Золотое правило — не чаще одного раза в неделю. И то, только если другие способы не помогают. А что же делать в остальных случаях? Как говорится, нет безвыходных ситуаций, есть ситуации, из которых мы не знаем выхода.
Массаж — волшебные руки мамы
Массаж животика — это как первая скрипка в оркестре борьбы с запорами. Нежными круговыми движениями по часовой стрелке мы стимулируем перистальтику кишечника. Представьте, что вы рисуете на животике малыша спираль, начиная от пупка и расширяясь к бокам. Пять минут такого массажа могут творить чудеса!
Гимнастика — зарядка для кишечника
А теперь представьте, что ваш малыш — маленький велосипедист. Сгибаем и разгибаем ножки, словно он крутит педали. Это упражнение не только весело, но и полезно для работы кишечника. Добавьте к этому «велосипеду» легкие повороты туловища, и вот вам комплекс упражнений, достойный олимпийского чемпиона!
Питание — ключ к здоровому стулу
Если малыш на грудном вскармливании, обратите внимание на свой рацион, мамочки! Включите в меню продукты, богатые клетчаткой: овощи, фрукты, цельнозерновые продукты. Это как смазка для кишечника вашего крохи. А вот от жирного, острого и мучного лучше отказаться — эти продукты могут стать настоящими диверсантами в борьбе за здоровый стул малыша.
Для деток на искусственном вскармливании важно подобрать правильную смесь. Современные производители предлагают специальные формулы, обогащенные пребиотиками. Это как строительный материал для полезной микрофлоры кишечника.
Вода — источник жизни и регулярного стула
Не забывайте о питье! Вода — это не просто жидкость, это настоящий эликсир для кишечника. Даже если малыш на грудном вскармливании, предлагайте ему воду между кормлениями. Для искусственников это особенно важно. Представьте, что кишечник — это река. Чтобы река текла свободно, нужно достаточно воды, верно?
Газоотводная трубка — палочка-выручалочка
Иногда проблема не в запоре, а в избытке газов. Газоотводная трубка может стать настоящим спасением. Это как выпустить джинна из бутылки — сразу становится легче! Но помните, злоупотреблять этим методом тоже не стоит.
Пробиотики — армия защитников кишечника
В некоторых случаях педиатры рекомендуют пробиотики. Это как отряд спецназа для кишечника малыша. Они помогают наладить работу пищеварительной системы и укрепить иммунитет. Но назначать их должен только врач!
Слабительные средства — осторожно и только по назначению врача
Существуют специальные слабительные средства для малышей. Но использовать их можно только по рекомендации педиатра! Это как тяжелая артиллерия — применять только в крайнем случае и под наблюдением специалиста.
Помните, здоровье вашего малыша — это как хрупкий механизм. Одно неосторожное движение — и вся система может дать сбой. Поэтому прежде чем задаваться вопросом «Как часто новорожденному можно ставить клизму?», попробуйте другие, более щадящие методы.
В конце концов, запор — это не приговор. Это всего лишь небольшая заминка на пути к здоровому и счастливому детству. С правильным подходом и терпением вы обязательно справитесь с этой проблемой. И помните, каждый малыш уникален. То, что подходит одному, может не подойти другому. Прислушивайтесь к своему ребенку, наблюдайте за его реакцией на разные методы.
Ну а если ничего не помогает, и вы все-таки решились на клизму, помните главное правило: безопасность и комфорт малыша превыше всего. Используйте только стерильные инструменты, подогретую до температуры тела воду и будьте предельно осторожны. И конечно, не забывайте консультироваться с педиатром. Ведь здоровье вашего крохи — это самое ценное, что у вас есть!
Правильная техника постановки клизмы грудному ребенку
Итак, вы оказались перед необходимостью поставить клизму своему крохе. Как часто новорожденному можно ставить клизму? Этот вопрос, словно заноза, не дает покоя многим родителям. Но прежде чем мы погрузимся в тонкости процедуры, давайте-ка разберемся, когда же действительно пора браться за грушу.
Представьте себе, что кишечник вашего малыша — это сложная система труб. Иногда в этой системе случаются засоры, и вот тут-то на помощь приходит клизма. Но использовать ее нужно с умом, словно тонкий инструмент часовщика — осторожно и только по необходимости.
Когда клизма — не прихоть, а необходимость?
Вопрос «Как часто новорожденному можно ставить клизму?» не имеет однозначного ответа. Всё зависит от индивидуальных особенностей малыша. Но есть несколько верных признаков, когда без клизмы не обойтись:
- Малыш не какал более 3-4 дней
- Кроха беспокоится, плачет, поджимает ножки к животику
- Животик твердый и вздутый
- Попытки самостоятельно опорожнить кишечник безуспешны
Но помните, клизма — это не волшебная палочка, которой можно размахивать направо и налево. Частое использование может нарушить естественную микрофлору кишечника малыша, а это чревато проблемами посерьезнее запора.
Подготовка к процедуре: дьявол кроется в деталях
Прежде чем приступить к процедуре, убедитесь, что у вас есть всё необходимое. Вам понадобятся:
- Груша для клизмы (выбирайте мягкую, с закругленным наконечником)
- Вазелин или детский крем для смазывания наконечника
- Теплая кипяченая вода (температура должна быть близка к температуре тела — около 37°C)
- Пеленка или полотенце
- Подгузник
Подготовка к клизме — это как подготовка к важной операции. Каждая деталь имеет значение. Вода слишком холодная? Малыш может испугаться и зажаться. Слишком горячая? Рискуете обжечь нежные ткани крохи. Температура воды должна быть такой, чтобы малыш даже не заметил её присутствия.
Техника постановки клизмы: шаг за шагом
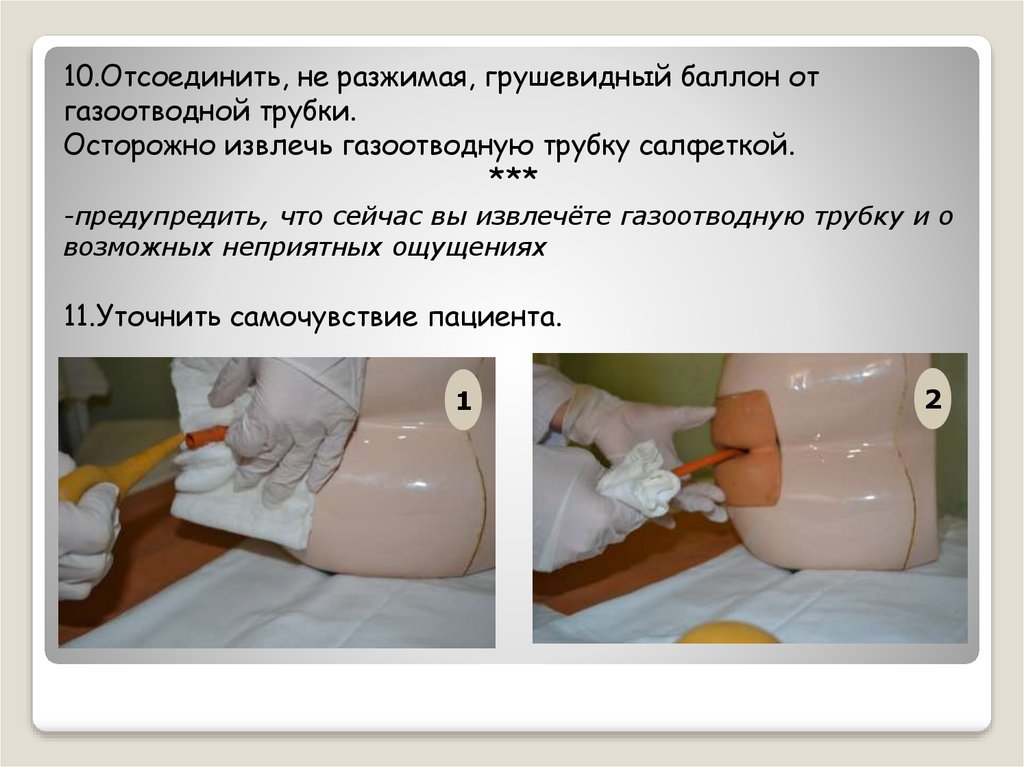
Теперь, когда всё готово, приступаем к самому ответственному этапу. Как часто новорожденному можно ставить клизму — вопрос важный, но не менее важно знать, как это делать правильно.
- Положите малыша на бок, слегка согнув ножки в коленях. Это положение — словно ключ, открывающий замок: оно помогает расслабить мышцы и облегчает введение наконечника.
- Смажьте наконечник груши вазелином или детским кремом. Это не просто прихоть — смазка облегчит введение и сделает процедуру менее дискомфортной для крохи.
- Аккуратно введите наконечник в анальное отверстие на глубину не более 2-3 см. Помните, кишечник новорожденного — хрупкая вещь, обращайтесь с ним бережно.
- Медленно сжимайте грушу, вводя воду. Не торопитесь, словно капля за каплей наполняете сосуд. Резкое введение воды может вызвать спазм и дискомфорт.
- После введения воды осторожно извлеките наконечник. Здесь главное — не спешить, чтобы вода не вытекла раньше времени.
- Удерживайте малыша в том же положении еще несколько минут. Это время можно использовать с пользой — поговорите с крохой, спойте песенку. Ваш голос успокоит его и отвлечет от неприятных ощущений.
После процедуры будьте готовы к тому, что результат может наступить не сразу. Не паникуйте, если эффекта нет в течение 10-15 минут. Природа не терпит суеты, дайте малышу время.
Частота применения: золотая середина
Как часто новорожденному можно ставить клизму? Этот вопрос — словно хождение по тонкому льду. С одной стороны, запущенный запор может привести к серьезным проблемам. С другой — злоупотребление клизмами не менее опасно.
Педиатры рекомендуют не прибегать к клизме чаще, чем раз в неделю. И то, только если другие методы не помогают. Помните, клизма — это не ежедневная гигиеническая процедура, а вынужденная мера.
Альтернативные методы: природа знает лучше
Прежде чем хвататься за грушу, попробуйте более щадящие методы. Природа мудра, и часто простые решения оказываются самыми эффективными.
- Массаж животика: нежными круговыми движениями по часовой стрелке. Это как волшебный танец для кишечника малыша.
- Гимнастика: сгибание и разгибание ножек, словно кроха крутит педали невидимого велосипеда.
- Тепло: теплая пеленка на животик может творить чудеса, расслабляя мышцы и стимулируя перистальтику.
- Питание: если вы кормящая мама, обратите внимание на свой рацион. Больше клетчатки, меньше «закрепляющих» продуктов.
Эти методы не только помогают бороться с запорами, но и укрепляют связь между вами и малышом. Ведь что может быть лучше, чем нежные прикосновения мамы?
Когда пора бить тревогу?
Несмотря на все ваши усилия, проблема не решается? Пора обратиться к педиатру, если:
- Запоры повторяются регулярно, несмотря на все ваши усилия
- В стуле появилась кровь
- Малыш отказывается от еды
- Кроха сильно беспокоится, плачет без остановки
Помните, ваша интуиция — мощный инструмент. Если чувствуете, что что-то не так, не стесняйтесь обращаться к специалистам. Лучше перестраховаться, чем упустить что-то важное.
Мифы и реальность: развеиваем заблуждения
Вокруг темы детских клизм ходит немало мифов. Давайте разберемся с некоторыми из них:
Миф 1: Клизма — это больно и страшно. Реальность: При правильном выполнении процедура практически безболезненна. Главное — нежность и спокойствие.
Миф 2: Чем чаще ставить клизму, тем лучше. Реальность: Излишнее увлечение клизмами может нарушить естественную работу кишечника.
Миф 3: Клизма решит все проблемы с пищеварением. Реальность: Клизма — это временное решение. Важно искать и устранять причину запоров.
Помните, каждый малыш уникален. То, что подходит одному, может не подойти другому. Прислушивайтесь к своему ребенку, наблюдайте за его реакцией.
В конце концов, вопрос «Как часто новорожденному можно ставить клизму?» — это не просто о частоте процедуры. Это о внимании к своему малышу, о заботе и любви. Ведь здоровье вашего крохи — в ваших руках. И пусть эти руки будут нежными, а решения — мудрыми.
Возможные осложнения при частом использовании клизмы
Когда речь заходит о здоровье наших крох, мы готовы горы свернуть. Но иногда, сами того не ведая, можем навредить. Вопрос «Как часто новорожденному можно ставить клизму?» не так прост, как кажется на первый взгляд. Давайте-ка копнем глубже и разберемся, почему злоупотребление этой процедурой может выйти боком.
Представьте себе кишечник малыша как тонко настроенный музыкальный инструмент. Каждое вмешательство извне — это как неумелая игра на струнах. Раз-другой — и ничего страшного. Но если дергать за струны постоянно и без нужды, гармония нарушится. Так и с клизмой — частое её использование может расстроить этот чудесный «инструмент».
Нарушение микрофлоры: когда друзья становятся врагами
Первое, о чем нужно помнить, размышляя над тем, как часто новорожденному можно ставить клизму — это микрофлора кишечника. Эти крошечные организмы — настоящие защитники здоровья малыша. Они, словно верные солдаты, стоят на страже иммунитета, помогают переваривать пищу и даже влияют на настроение крохи.
Но частые клизмы — это как потоп для этой микроармии. Они буквально смывают полезные бактерии, оставляя кишечник беззащитным перед вторжением патогенных микробов. А восстановить баланс — задача не из легких. Это как заново отстроить разрушенный город — долго и сложно.
Зависимость: когда помощник становится необходимостью
Еще один подводный камень частого использования клизм — это риск формирования зависимости. Кишечник — умный орган, он быстро привыкает к «помощи» извне. И вот уже малыш не может опорожниться самостоятельно, без клизмы. Это как если бы вы постоянно подсказывали ребенку ответы на уроках — в итоге он разучится думать сам.
Как часто новорожденному можно ставить клизму, чтобы не попасть в эту ловушку? Педиатры сходятся во мнении: не чаще раза в неделю, и то лишь в крайних случаях. Помните, природа мудра, и организм малыша должен научиться работать самостоятельно.
Повреждения слизистой: когда нежность превращается в боль
Слизистая кишечника новорожденного нежна, как лепесток розы. Частые клизмы могут травмировать её, вызывая микроповреждения. А это уже прямой путь к воспалениям и инфекциям. Представьте, что вы постоянно трете одно и то же место на коже — рано или поздно появится раздражение, верно?
Кроме того, травмированная слизистая хуже справляется со своей основной задачей — всасыванием воды и электролитов. А это может привести к нарушению водно-солевого баланса, что особенно опасно для малышей.
Электролитный дисбаланс: когда вода становится врагом
Говоря о том, как часто новорожденному можно ставить клизму, нельзя обойти стороной вопрос электролитного баланса. Частые клизмы могут нарушить этот тонкий баланс, вымывая из организма важные минералы и соли. Это как если бы вы постоянно промывали цветок в горшке — рано или поздно вымоете все питательные вещества из почвы.
Особенно опасен дисбаланс калия и натрия. Эти элементы играют ключевую роль в работе нервной системы и сердца малыша. Их нехватка может привести к серьезным проблемам со здоровьем.
Аллергические реакции: когда помощь оборачивается бедой
Казалось бы, что может быть безобиднее воды? Но даже она может стать причиной неприятностей. При частом использовании клизм повышается риск развития аллергических реакций. Это может быть реакция на компоненты растворов для клизм или даже на саму воду.
Представьте, что кожа малыша — это крепость. Частые клизмы словно пробивают в этой крепости брешь, через которую могут проникнуть аллергены. И вот уже безобидная процедура оборачивается сыпью, зудом и беспокойством крохи.
Психологический дискомфорт: когда процедура становится стрессом
Не стоит забывать и о психологической стороне вопроса. Частые клизмы могут стать источником стресса для малыша. Ведь процедура эта не самая приятная, согласитесь. А постоянный стресс — это прямой путь к нервным расстройствам и проблемам с поведением.
Кроме того, частое вмешательство в естественные процессы организма может нарушить формирование правильных рефлексов. Малыш может просто не научиться «слушать» сигналы своего тела, полагаясь на внешнюю помощь.
Маскировка серьезных проблем: когда симптом важнее, чем кажется
Еще один аспект, о котором стоит помнить, размышляя над тем, как часто новорожденному можно ставить клизму — это риск пропустить серьезное заболевание. Запоры могут быть симптомом различных патологий кишечника, эндокринной системы или даже неврологических проблем.
Постоянно «решая» проблему клизмами, мы рискуем упустить из виду истинную причину. Это как лечить головную боль таблетками, не обращая внимания на растущую опухоль. Звучит страшно, но лучше перестраховаться, чем потом кусать локти.
Альтернативные методы: когда природа приходит на помощь
Учитывая все вышесказанное, становится ясно, что клизма — не панацея. Так что же делать, если малыш страдает от запоров? Есть множество более щадящих методов:
- Массаж животика: нежные круговые движения стимулируют перистальтику кишечника
- Гимнастика: простые упражнения помогают наладить работу кишечника
- Правильное питание: если вы кормящая мама, обратите внимание на свой рацион
- Достаточное питье: вода — лучший помощник в борьбе с запорами
- Пробиотики: после консультации с педиатром, конечно
Эти методы не только безопаснее клизм, но и помогают наладить естественную работу кишечника малыша.
Когда все-таки нужна клизма?
Несмотря на все риски, бывают ситуации, когда без клизмы не обойтись. Как часто новорожденному можно ставить клизму в таких случаях? Только по рекомендации врача и не чаще, чем это действительно необходимо. Обычно это:
- Сильный запор, когда другие методы не помогли
- Подготовка к медицинским процедурам
- В некоторых случаях при высокой температуре
Помните, каждый случай индивидуален. То, что подходит одному малышу, может навредить другому. Поэтому всегда консультируйтесь с педиатром, прежде чем прибегать к клизме.
В конце концов, вопрос «Как часто новорожденному можно ставить клизму?» — это не просто о частоте процедуры. Это о балансе между необходимой помощью и доверием к природным механизмам организма малыша. Ведь наша задача — не просто решить проблему здесь и сейчас, а помочь крохе вырасти здоровым и счастливым.
Помните, здоровье вашего малыша — это не спринт, а марафон. И в этом забеге побеждает не тот, кто бежит быстрее всех, а тот, кто умеет прислушиваться к своему телу и действовать мудро. Будьте внимательны к своему крохе, доверяйте своей интуиции и не бойтесь обращаться за помощью к специалистам. Вместе мы сможем найти золотую середину между необходимой помощью и естественным развитием малыша.
Когда обратиться к педиатру: тревожные симптомы
Здоровье малыша — это как хрупкий хрустальный шар, который родители бережно несут по жизни. Но иногда этот шар начинает покрываться трещинками, и вот тут-то встает вопрос: когда пора бить в колокола? Особенно это касается деликатной темы пищеварения. Как часто новорожденному можно ставить клизму? А может, пора уже мчаться к доктору?
Представьте, что организм вашего крохи — это сложный механизм, вроде космического корабля. И вы — его бортинженер. Ваша задача — следить за показателями и вовремя заметить, когда что-то идет не так. Но как понять, что пора вызывать «наземную службу поддержки» в лице педиатра?
Красные флажки: когда медлить нельзя
Есть ситуации, когда вопрос «Как часто новорожденному можно ставить клизму?» отходит на второй план. Вот список симптомов, при которых нужно немедленно связаться с врачом:
- Кровь в стуле: даже если это всего лишь прожилки, это повод для беспокойства
- Сильная боль: если малыш кричит и не может успокоиться
- Вздутие живота: особенно если оно сопровождается рвотой
- Отказ от еды: если кроха не ест больше 4-6 часов
- Высокая температура: особенно если она держится больше суток
Эти симптомы — как сигнальные ракеты в ночном небе. Их нельзя игнорировать, даже если вам кажется, что простая клизма может все исправить.
Хронические проблемы: когда пазл не складывается
Иногда проблема не такая явная, но от этого не менее серьезная. Если вы замечаете, что вопрос «Как часто новорожденному можно ставить клизму?» стал для вас чуть ли не ежедневным, это тревожный знак. Вот на что стоит обратить внимание:
- Постоянные запоры: если малыш не какает более 3-4 дней регулярно
- Изменение консистенции стула: слишком жидкий или, наоборот, очень твердый
- Необычный цвет стула: особенно белый или черный
- Частые колики: если они повторяются каждый день в течение недели и больше
- Потеря веса или недостаточный набор веса
Эти симптомы — как кусочки пазла, которые никак не хотят складываться в единую картину. И тут без помощи специалиста не обойтись.
Поведенческие изменения: когда характер малыша меняется
Иногда проблемы с пищеварением могут проявляться не только физически, но и в поведении малыша. Вот на что стоит обратить внимание:
- Повышенная раздражительность: если кроха постоянно плачет и не может успокоиться
- Нарушение сна: если малыш стал спать гораздо меньше или, наоборот, слишком много
- Апатия: если ребенок стал менее активным и не реагирует на привычные раздражители
- Изменение аппетита: резкое увеличение или уменьшение потребления пищи
Эти изменения — как сигнальные огни на приборной панели. Они говорят о том, что в «двигателе» что-то барахлит, и пора проверить все системы.
Когда клизма не помогает: тупик или новый поворот?
Бывает так, что вы уже испробовали все домашние методы, включая клизму, но проблема не решается. Как часто новорожденному можно ставить клизму, прежде чем признать, что этот метод не работает? Если вы прибегаете к клизме чаще раза в неделю, и это не приносит долгосрочного облегчения, пора бить тревогу.
Это может указывать на более серьезные проблемы:
- Непроходимость кишечника
- Аллергия на молоко или компоненты смеси
- Нарушения работы щитовидной железы
- Целиакия или другие проблемы с усвоением пищи
В таких случаях клизма — это как пластырь на серьезной ране. Она может временно облегчить симптомы, но не решит основную проблему.
Сомнения родителей: когда интуиция кричит
Никогда не недооценивайте силу родительской интуиции. Если вы чувствуете, что что-то не так, даже если не можете точно описать проблему, не стесняйтесь обращаться к врачу. Лучше перестраховаться, чем потом кусать локти.
Вот несколько ситуаций, когда стоит довериться своему внутреннему голосу:
- Малыш ведет себя «не так, как обычно», и вы не можете понять причину
- У вас есть вопросы о питании или развитии ребенка, на которые вы не можете найти ответы
- Вы чувствуете, что вам не хватает знаний или уверенности в уходе за малышом
Помните, нет глупых вопросов, когда речь идет о здоровье вашего ребенка. Педиатр — это ваш союзник и помощник в этом сложном деле воспитания здорового малыша.
Профилактика: лучше предупредить, чем лечить
Конечно, лучший способ избежать проблем с пищеварением — это профилактика. Вот несколько советов, которые помогут вам реже задаваться вопросом «Как часто новорожденному можно ставить клизму?»:
- Правильное питание: если вы кормите грудью, следите за своим рационом. Для малышей на искусственном вскармливании важно подобрать подходящую смесь.
- Режим кормления: не перекармливайте малыша, но и не допускайте длительных перерывов между кормлениями.
- Достаточное питье: даже если малыш на грудном вскармливании, предлагайте ему воду между кормлениями.
- Массаж животика: нежные круговые движения помогут стимулировать работу кишечника.
- Физическая активность: даже простые упражнения, вроде «велосипеда», могут творить чудеса.
Эти простые меры — как регулярное техобслуживание для автомобиля. Они помогут поддерживать «двигатель» вашего малыша в отличной форме.
Когда пора менять тактику: если клизмы стали рутиной
Если вы заметили, что вопрос «Как часто новорожденному можно ставить клизму?» стал для вас чуть ли не ежедневным, это повод задуматься. Возможно, пора менять тактику. Вот несколько признаков того, что вы слишком увлеклись клизмами:
- Малыш начинает сопротивляться процедуре
- У ребенка появилось раздражение или трещинки в области ануса
- Эффект от клизмы становится все менее продолжительным
- Вы замечаете изменения в консистенции стула (слишком жидкий или с примесями)
В таких случаях визит к педиатру не просто желателен, а необходим. Возможно, врач предложит альтернативные методы лечения или назначит дополнительные обследования.
Помните, здоровье вашего малыша — это не соревнование на скорость решения проблем. Это марафон, в котором побеждает тот, кто умеет прислушиваться к своему ребенку и вовремя обращаться за профессиональной помощью. Не бойтесь задавать вопросы, сомневаться и искать альтернативные решения. В конце концов, ваша забота и внимание — лучшее лекарство для вашего крохи.
