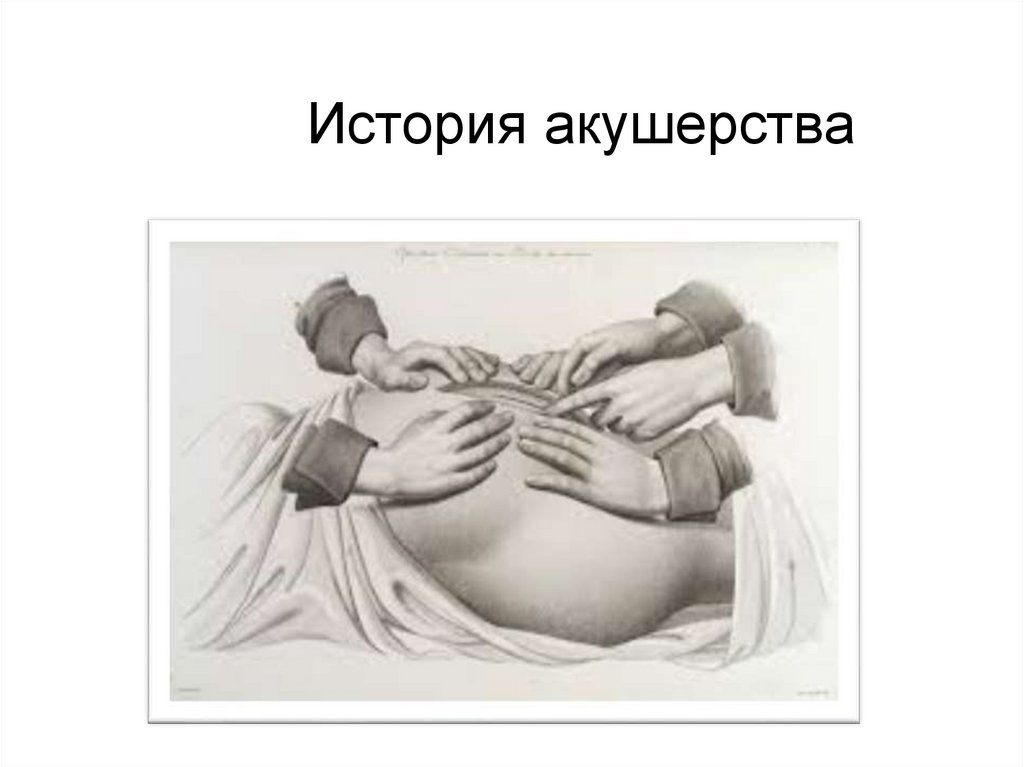
Содержание
Презентация «История развития акушерства в России» | Презентация к уроку:
Слайд 1
История развития акушерства в России Подготовила Бандас О.Ф.
Слайд 2
Акушерство (от франц. A ccoucher ) — рожать медицинская дисциплина, заключающая сведения о детородной функции женщины и трактующая о рациональной помощи во время нормального и патологического течения беременности, родов и послеродового периода.
Слайд 3
Акушерство в России В России наука акушерства получила своё начало и развитие значительно позже, чем в других европейских странах. Первый акушер, о котором упоминается в летописях, был англичанин Якоб (при Иоанне Грозном), славившийся как «умеющий очень искусно лечить женские болезни».
Слайд 4
Хотя Петром Великим открыты были школы «для медической и хирургической практики», но так как имелись в виду исключительно потребности армии и флота, акушерству в них не обучали. Только в 1754 году устроены были акушерские школы в Петербурге и Москве, преподавать в которых были приглашены профессора с помощниками, в Петербурге Линдеман , в Москве Эразмус , которому принадлежит первое акушерское сочинение на русском языке — «Наставление, как женщине в беременности, в родах и после родов себя содержать надлежит» . Означенное руководство было составлено по Горну, оригинал которого был издан в 1697 году, так что в середине прошлого столетия, когда уже Смелли , Левре и Редерер преобразовали акушерство, русские врачи почерпали свои знание из крайне устарелой книги конца XVI столетия.
Означенное руководство было составлено по Горну, оригинал которого был издан в 1697 году, так что в середине прошлого столетия, когда уже Смелли , Левре и Редерер преобразовали акушерство, русские врачи почерпали свои знание из крайне устарелой книги конца XVI столетия.
Слайд 6
Особенно много было сделано для развития акушерства в России, когда в Петербурге в 1781 году стал профессором Нестор Максимович Амбодик -Максимович , замечательный учёный акушер своего времени, и не менее даровитый Вильгельм Михайлович Рихтер в Москве (с 1790 года). Оба они оставили по прекрасному руководству по своей специальности. Их обширному опыту и усовершенствованию содействовали открытые родильные отделения при воспитательных домах.
Слайд 8
В 1858 г. акушерскую кафедру занял А. Я. Крассовский, которого можно считать родоначальником всей обширной ныне семьи русских акушеров, выдвинувший преподавание акушерства на небывалую высоту, создавшего школу и прославившегося как замечательный диагност и образцовый оператор .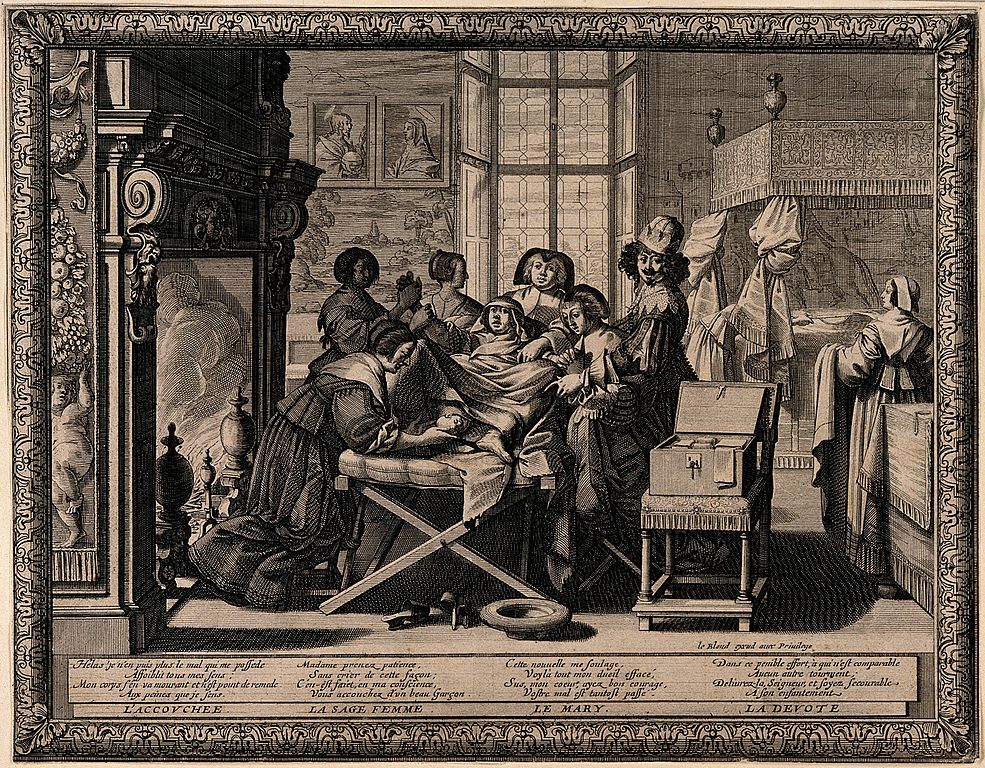
Слайд 9
Развитие Акушерства В Московском университете кафедра акушерства была открыта в 1764 году, и её занял профессор Эразмус . Прочное основание акушерство получило лишь с назначением в 1790 году профессора Вильгельма Рихтера. В Харьковском университете акушерская клиника на 4 кровати была открыта только в 1829 году, хотя преподавание акушерства начато было ещё в 1815 году. Особенную известность приобрела клиника при заведовании ею профессора Лазаревича. В Казани акушерская клиника была открыта в 1833 году, на 6 кроватей. В Киеве акушерская кафедра с клиникой существует с 1847 года.
Слайд 10
Дальнейшее развитие отечественного родовспоможения связано с трудами Д.И.Левицкого «Руководство к повивальной науке» и Г.И.Кораблева «Курс акушерской науки и женских болезней» . Ценный вклад в российскую науку в XIX веке внесли А.Я.Красновский , А.М.Макеев , В.Ф.Снегирев , И.М.Сеченов , К.А.Тимирязев и Н.И.Пирогов .
Слайд 11
В 1893 году директор Клинического повивального института профессор Д. О.Отт писал: « Русская гинекология нисколько не отстает от Запада. Необходимо построить такое учреждение, которое соответствовало бы всем новейшим достижениям в области гинекологии, которое руководило бы всей гинекологической мыслью. Во многом Россия даже является научным центром в деле развития и изучения акушерства и женских болезней».
О.Отт писал: « Русская гинекология нисколько не отстает от Запада. Необходимо построить такое учреждение, которое соответствовало бы всем новейшим достижениям в области гинекологии, которое руководило бы всей гинекологической мыслью. Во многом Россия даже является научным центром в деле развития и изучения акушерства и женских болезней».
Слайд 12
Мечта российских врачей реально воплотилась в жизнь, когда в 1904 году в одном из красивейших мест Петербурга, в Биржевом сквере на Васильевском острове, был возведен практически совершенный по своим архитектурным и функциональным характеристикам больничный комплекс Императорского клинического акушерско –гинекологического института с великолепными интерьерами и оборудованием. Деятельность этого института положила начало новому этапу в истории русской медицины. Небезынтересен и тот факт, что именно в этом здании родился царевич Алексей, наследник последнего русского императора Николая II.
Слайд 14
Акушерство в СССР События Октября 1917 года, перевернувшие всю жизнь России, изменили и систему оказания помощи беременным и роженицам. Прежде всего сработала типичная для того времени психология отрицания любого, в том числе и положительного опыта прошлого.
Прежде всего сработала типичная для того времени психология отрицания любого, в том числе и положительного опыта прошлого.
Слайд 15
Традиции, даже хорошие, сознательно отвергались, все начиналось “с чистой доски”. Специальным декретом 1918 года был создан Отдел охраны материнства и младенчества при Народном комиссариате государственного призрения. Этому отделу и отводилась главная роль в решении грандиозной задачи – строительства “нового здания социальной охраны грядущих поколений
Слайд 16
Нельзя не отметить, что в годы Советской власти была разработана целая система законодательных актов, направленных на социальную охрану материнства и организацию медицинской помощи беременным. Сюда относились: и систематическое наблюдение в женских консультациях, и дородовый патронаж, и ранняя диагностика патологии беременности, и дородовая госпитализация беременных, и активная борьба с социальными болезнями типа туберкулеза, сифилиса, алкоголизма и прочее. Но не все законодательные акты, направленные на охрану здоровья женщин, имели однозначный положительный результат.
Слайд 17
Акушерство в наши дни Постепенно многое менялось, но несмотря на существенные улучшения в технологическом оснащении родовспоможения, когда передовая хирургическая техника, электронное оборудование и даже генетическая инженерия позволили многим парам, не имевшим раньше возможности иметь детей, успешно и благополучно переживать период беременности и родов, но суть системы осталась прежней. Попробуем выделить все плюсы и минусы родов в родильном доме в наши дни. Преимущества родов в родильном доме:
Слайд 19
При поступлении в стационар, беременной женщине гарантирована квалифицированная акушерско-гинекологическая помощь на всех этапах родов и в послеродовом периоде. За течением родов наблюдают акушерки и врачи с привлечением, в сложных случаях, специалистов (терапевтов, анестезиологов, реаниматологов и т.д.). В родильном доме имеется возможность использовать современную диагностическую и лечебную аппаратуру (аппараты ультразвуковой диагностики, кардиотокографы и т. п.).
п.).
Слайд 21
При необходимости возможно оказание экстренней неотложной помощи беременной женщине (в том числе — хирургической: кесарево сечение), переливание крови, подача кислорода и т.д. При наличии у беременной женщины экстрагенитальных заболеваний сердца, почек, легких и т.д., в специализированном родильном доме можно осуществить комплексное обследование как женщины, так и плода, и родоразрешение щадящими для поврежденных органов методами с последующим наблюдением и коррекцией отклонений в состоянии здоровья женщины после родов.
Слайд 22
В послеродовом периоде на протяжении 2-9 дней осуществляется круглосуточный надзор за новорожденным — педиатром, а за родившей женщиной — акушером-гинекологом и средним медицинским персоналом. Так же в послеродовом периоде с женщины сняты заботы по организации своего быта, режима, питания. Она имеет возможность отдохнуть после родов, выспаться и чувствовать себя спокойной и уверенной в руках опытного медперсонала.
Акушерство.
 История развития акушерства презентация, доклад
История развития акушерства презентация, докладПрезентация на тему Презентация на тему Акушерство. История развития акушерства, предмет презентации: Медицина. Этот материал содержит 63 слайдов. Красочные слайды и илюстрации помогут Вам заинтересовать свою аудиторию. Для просмотра воспользуйтесь проигрывателем, если материал оказался полезным для Вас — поделитесь им с друзьями с помощью социальных кнопок и добавьте наш сайт презентаций ThePresentation.ru в закладки!
Введение
Акушерство – (от франц. Accucher – рожать),
область клинической медицины, изучающая физиологические и патологические процессы, связанные с зачатием, вынашиванием, родами и послеродовым периодом,
Акушерство
разрабатывающая и осуществляющая родовспоможение, профилактику и лечение осложнений беременности, родов и послеродового периода, а также болезней плода и новорожденного
Акушерство
Акушерство – часть гинекологии
gynаe – женщина, logos – учение
Акушерство
Акушерство – самая древняя область медицины и составляет одну из страниц истории культуры и цивилизации человека.
Акушерство
Родовспоможение по праву относиться к самым древним периодам социализации человечества, а акушерство – самая древняя отрасль медицины
История развития акушерства
Первые попытки помочь женщине в родах были овеяны религиозной мистикой в разных ее проявлениях, особенно на ранних этапах развития человечества в первобытном строе
История развития акушерства
На фоне общего развития человеческого общества в связи с развитием наук, в частности общей медицины, получает развитие акушерство.
История развития акушерства
Впервые возникают вопросы о причине трудных родов и появляются рациональные приемы родоразрешения.
История развития акушерства
У разных народов древнего мира познания в акушерстве отличались, отсюда различен и характер помощи.
История развития акушерства
Кондоиди П.З. (1710-1760г)
— он первым организовал преподавание в России.
История развития акушерства
Нестор Максимович Максимович – Амбодик ( 1744-1812)
— был самым выдающимся представителем русского акушерства того времени.
история развития акушерства
— проводил практическую и преподавательскую работу по акушерству.
— принадлежит большая роль в создании медицинской терминологии
Кошеварова – Руднева В.А. (1844 – 1890)
— первая русская женщина получившая диплом врача в России
— написала ряд научных работ по акушерству и гинекологии.
история развития акушерства
Лебеднева В.
Лазаревич И.П. – талантливый изобретатель акушерских инструментов ( акушерские щипцы)
история развития акушерства
Эрнест Бумм
С этим именем связано начало современного европейского и мирового научного акушерства
История развития акушерства
Основной чертой развития родовспоможения в конце ХХ в.
Его перинатальная направленность, т.е пациентом стала не только беременная, но и ее еще не родивщийся ребенок
История развития акушерства
Основные задачи:
оказание высококвалифицированной специализированной медицинской помощи женщинам в период беременности, в родах и послеродовом периоде
Акушерство
наблюдение и уход за здоровыми и оказание квалифицированной помощи больным и недоношенным детям.
Основные задачи:
помогает человечеству реализовать главную биологическую задачу жизни – репродукцию, воспроизведение себе подобных
выполняет роль советчика, помощника и наставника по отношению к женщине и ее семье
Ценности акушерской профессии
Организация
акушерско-гинекологической помощи
Типовые учреждения:
Роддом:
Самостоятельная структурная единица
Структурная единица городской, окружной, областной, краевой больницы
Организация акушерско-гинекологической помощи
Задачи:
оказывает амбулаторную лечебно-профилактическую помощь населению
деятельность женской консультации строится по участковому принципу
Женская консультация
Женская консультация
Приказ здравоохранения РФ № 223 от 30. 03.2006г « О мерах по совершенствованию акушерско-гинекологической помощи в Российской Федерации»
03.2006г « О мерах по совершенствованию акушерско-гинекологической помощи в Российской Федерации»
Женская консультация
Приказ здравоохранения РФ № 224 от 30.03.2006г « Об утверждении Положения об организации проведения диспансеризации беременных женщин и родильниц»
Женская консультация
Задачи:
Оказание квалифицированной медицинской помощи беременным, роженицам и родильницам
Женщина рожает – роженица
Женщина родила — родильница
Акушерский стационар
Акушерский стационар
Приказ здравоохранения РФ № 50 от 10.02.2003г « О совершенствовании акушерско – гинекологической помощи в амбулаторно – поликлинических учреждениях»
Акушерский стационар
Приказ здравоохранения РФ № 345 от 26. 11.1997г
11.1997г
« О совершенствовании мероприятий по профилактике внутрибольничных инфекций в акушерских стационарах»
Акушерский стационар
Также помощь женщинам оказывается в акушерско-гинекологических клиниках мединститутов и НИИ акушерства и гинекологии
Акушерство
Уральский НИИ охраны материнства и младенчества,
Московский НИИ перинатологии, акушерства и гинекологии
Оказание акушерско-гинекологической помощи в сельской местности:
1 этап – Сельский врачебный участок:
ФАП ( возглавляет его фельдшер )
Участковая больница
Акушерство
2 этап – Районные учреждения:
Районный роддом
ЦРБ
3 этап – Окружные, областные, краевые, республиканские учреждения родовспоможения
Оказание акушерско-гинекологической помощи в сельской местности:
По степени риска акушерские стационары делятся:
1 степени риска – родильное отделение участковой больницы, сельской ЦРБ (роды и беременность физиологические)
Акушерство
2 степени риска – ЦРБ с центром в городе, городской роддом (наблюдаются беременные с несложной патологией)
3 степени риска – акушерское отделение окружной многопрофильной больницы,
родовспомогательное учреждение объединенное с кафедрой акушерства и гинекологии мединститута
Акушерство
Акушерство
Современные
направления
развития акушерско-
гинекологической помощи:
Перинатология
Область клинической медицины, изучающая развитие
плода и новорожденного в норме и патологии в
перинатальный период.
Перинатальный период – с 22 недель беременности, включая первые 7 суток после родов.
До 22 недель это аборт (выкидыш)
после 22 недель это преждевременные роды
Перинатология
Задачи
Определяют степень перинатального риска, определяющегося в баллах:
Социально-биологические факторы
Акушерство
Данные акушерско-гинекологического анамнеза (ОАА)
Экстрагенитальные заболевания
Осложнения данной беременности, патология плода и плаценты
Если сумма баллов более 10, то женщина относится к высокой степени риска
5-9 – средняя
Акушерство
меньше 5 — низкая степень
женщины с высокой степенью риска должны наблюдаться и рожать в перинатальном центре.
Только здоровая женщина может
выносить и родить здорового ребенка,
который даст здоровое поколение
акушерско-терапевтический-педиатрический комплекс
Акушерство
3. Медико-генетическая консультация или кабинет по медико-генетическому консультированию.
Задачи: профилактика, выявление и
лечение наследственных заболеваний
Акушерство
4. Центры «Брак и семья» или центр планирования семьи и репродукции
для консультирования и лечебно-профилактической помощи по заболеваниям приводящим к нарушению семейно-брачных отношений
Женское бесплодие
мужское бесплодие
сексопатолог
планирование семьи и др.
Акушерство
этика: ДОЛЖНА БАЗИРОВАТЬСЯ НА МАКСИМАЛЬНОМ ПРОФЕССИОНАЛИЗМЕ В СОЧЕТАНИИ С ЧЕЛОВЕЧЕСКИМИ КАЧЕСТВАМИ
НЕ ГРУБИТЬ
Основы этики и деонтологии в акушерской практике
быть честным
не вредить
держать слово
уважать право пациента на самостоятельность
делать добро
Деонтология – наука о долге перед пациентом и обществом.
Деонтология
Врачебная тайна – информация об факте обращения за медицинской помощью, состоянии здоровья гражданина, диагнозе его заболевания
Деонтология
НЕДОПУСТИМО ОБСУЖДАТЬ ПРИ
РОДСТВЕННИКАХ И ПАЦИЕНТАХ ВОЗМОЖНЫЕ
ИСХОДЫ ЗАБОЛЕВАНИЯ, ОТДАЛЕННЫЙ
ПРОГНОЗ, КРИТИКОВАТЬ ДЕЙСТВИЯ ДРУГИХ
МЕДИКОВ, КОТОРЫЕ УЖЕ ОКАЗЫВАЛИ
ПОМОЩЬ
Деонтология
Основу взаимоотношений составляют нравственные принципы:
взаимоуважение
помощь
поддержка
внимание
чуткость
Деонтология
Акушерство
Основные показатели родовспоможения:
Структура МС
1 место – кровотечения
2 место – гестозы
3 место – экстрагенитальная патология
4 место – гнойно-септические осложнения
Акушерство
Акушерство
Перинатальная смертность
Перинатальная смертность складывается из:
антенатальная (до родов)
интранатальная (во время родов)
постнатальная (после родов в течение 7 суток – 168 часов)
Причины
внутриматочная гипоксия и асфиксия в родах
недоношенность (синдром дыхательных расстройств)
внутриутробные инфекции
Акушерство
Ранняя явка:
До 12 недель беременности
Установление точного срока беременности (размеры матки соответствуют сроку беременности)
Для решения вопроса о возможности вынашивания беременности
Обследование женщины для получения исходных показателей жизненно-важных систем
Акушерство
4. Беременная должна пройти школу матери
Беременная должна пройти школу матери
акушер-гинеколог (психопрофилактика, беременная женщина должна думать только о беременности)
режим труда и отдыха
питание
вредные привычки
Акушерство
При постановке на учет до 12 недель женщине при выходе в дородовый отпуск выплачивается 50 % заработной платы
дородовый отпуск – с 30 недель беременности 70 дней до родов + 70 дней после родов = 140 дней при не осложненных родах.
Акушерство
При осложненных родах — 156 дней
Двойня — 196 дней
До 1,5 лет частично оплачиваемый
Дополнительный по уходу за ребенком до 3 лет неоплачиваемый
Акушерство
Скачать презентацию
Чем объясняются низкие показатели материнской смертности в США?
На мировой арене Соединенные Штаты являются исключением по многим причинам, как хорошим, так и плохим. Однако мало что вызывает большую тревогу, чем материнское здоровье. Несмотря на расходы на здравоохранение в два с половиной раза больше, чем в среднем по ОЭСР, уровень материнской смертности в США — число женщин, умирающих во время или в результате родов и беременности — увеличился с 12 до 14 смертей на 100 000 живорождений. из 1990 по 2015 год, в результате чего США заняли 46-е -е -е место в мире.
Однако мало что вызывает большую тревогу, чем материнское здоровье. Несмотря на расходы на здравоохранение в два с половиной раза больше, чем в среднем по ОЭСР, уровень материнской смертности в США — число женщин, умирающих во время или в результате родов и беременности — увеличился с 12 до 14 смертей на 100 000 живорождений. из 1990 по 2015 год, в результате чего США заняли 46-е -е -е место в мире.
Во всем мире материнская смертность снизилась на 43 процента с 1990 года; Соединенные Штаты — единственная развитая страна, где он вырос.
Материнская смертность — это «верхушка айсберга», — заявил 19 ноября в Центре Уилсона д-р Майкл Лу, заместитель администратора Управления ресурсов и служб здравоохранения Министерства здравоохранения и социальных служб США. смерти, еще от 75 до 100 женщин страдают опасными для жизни осложнениями во время беременности или родов.
«Дискриминация в системе здравоохранения вполне реальна»
С 1955 по 1985 год материнская смертность в Соединенных Штатах снизилась на 99 процентов — «одно из величайших достижений общественного здравоохранения в 20 веке», — сказал Лу. С тех пор он неуклонно растет.
С тех пор он неуклонно растет.
«Несмотря на явные свидетельства кризиса материнской смертности, нет единого мнения о причинах этой проблемы», — сказала Моника Рэй Симпсон, исполнительный директор SisterSong, национальной членской организации, базирующейся в южных штатах и имеющей миссию «достичь репродуктивной справедливости путем искоренения репродуктивного угнетения и защиты прав человека».
Тремя основными медицинскими причинами предотвратимой материнской смертности в Соединенных Штатах являются тромбы в легких, гипертония (высокое кровяное давление) и кровопотеря. Но почему из-за них умирает больше женщин, неясно, по мнению группы экспертов.
Выявление причин
Основными факторами являются глубокое неравенство между расами, социально-экономическим положением и географическим положением. «Сегодня афроамериканки в три раза чаще умирают во время беременности и родов, чем [белые женщины], и это разрыв, который мы не могли закрыть десятилетиями», — сказала Лу.
В 2014 году SisterSong в партнерстве с Центром репродуктивных прав и Национальным латиноамериканским институтом репродуктивного здоровья подготовили отчет о расовой и гендерной дискриминации в системе здравоохранения США. Они поговорили с чернокожими женщинами в Атланте, штат Джорджия, и в Джексоне, штат Миссисипи, и обнаружили большие пробелы в информации о сексуальности и сексуальном здоровье, а также о доступе к услугам. «Расовая дискриминация вполне реальна в системе здравоохранения, даже когда [женщины] имели социально-экономический и образовательный паритет», — сказал Симпсон.
Одна юная участница фокус-группы сказала, что в школе ее учили исключительно воздержанию. Симпсон также рассказала о личном опыте со своей сестрой, когда ее заставили сделать кесарево сечение. «У нее не было права голоса в том, как она хотела родить ребенка», — сказал Симпсон.
Она подчеркнула, что эти истории подчеркивают, насколько важно обеспечивать половое просвещение и улучшать способы взаимодействия врачей и пациентов друг с другом. Такие подходы помогают женщинам сделать осознанный выбор в отношении своего тела и ухода, который они получают.
Такие подходы помогают женщинам сделать осознанный выбор в отношении своего тела и ухода, который они получают.
Улучшение эпиднадзора и представление данных также могут частично объяснить увеличение материнской смертности за последние два десятилетия. По словам Лу, в 2003 году в стандартное свидетельство о смерти в США впервые был добавлен флажок «беременность».
Демография рождаемости также меняется, что приводит к более высокому риску беременности. Все больше женщин рожают детей в более позднем возрасте, и все больше женщин вступают в беременность с хроническими заболеваниями, такими как гипертония, ожирение, диабет и сердечно-сосудистые заболевания. Растущее число кесаревых сечений — серьезной операции, которая не всегда необходима — также считается одной из причин.
Протоколы стандартизации
Таким образом, сокращение числа случаев смерти, связанных с беременностью и родами, и чрезвычайных ситуаций в области здравоохранения требует многосекторального подхода, заявили участники дискуссии. Необходимы технические и административные изменения в системе здравоохранения наряду с программами работы с населением и уделением большего внимания последствиям социально-экономического неравенства для здоровья.
Необходимы технические и административные изменения в системе здравоохранения наряду с программами работы с населением и уделением большего внимания последствиям социально-экономического неравенства для здоровья.
До недавнего времени в Соединенных Штатах не существовало стандартизированных медицинских протоколов для оказания неотложной медицинской помощи матери, сказал Лу. В 2008 г. Калифорния внедрила собственный протокол, что привело к значительному снижению материнской смертности ниже среднего показателя по стране. По его словам, эта модель передового опыта и стандартизированных протоколов «необходимо воспроизвести на национальном уровне».
По словам Лу, одним из способов внедрения и стандартизации протоколов в медицинских учреждениях являются «пакеты безопасности пациентов» — последовательные руководства, протоколы и передовой опыт, которые можно воспроизвести в самых разных условиях. Цель состоит в том, чтобы обеспечить постоянную помощь в больницах, клиниках и среди частных поставщиков при таких состояниях, как преэклампсия и акушерское кровотечение, а также предотвратить ненужное кесарево сечение.
Одной из таких инициатив является Альянс за инновации в области материнского здоровья, государственно-частное национальное партнерство, которое надеется спасти 100 000 женщин в Соединенных Штатах от смерти и тяжелых заболеваний за счет улучшения доступа к профилактическим услугам и сокращения кесарева сечения с низким уровнем риска. Лу.
Профилактические услуги также считаются ключевыми, поскольку существует тесная связь между материнским здоровьем и хроническими заболеваниями, такими как диабет, ожирение и гипертония.
Работа с населением
Работа с населением — долгое время являвшаяся основным элементом глобальных мероприятий в области здравоохранения — привлекает все больше внимания внутри страны как способ устранения социально-экономического неравенства. Бетт Беглейтер, заместитель руководителя Коалиции по охране материнства, некоммерческой организации из Филадельфии, сказала, что «материнская смертность в США выглядит иначе». Злоупотребление психоактивными веществами и «тревожное расовое неравенство» являются основными факторами в большинстве случаев, с которыми они сталкиваются.
В обзоре всех материнских смертей в районе Большой Филадельфии с 2010 по 2012 год, в котором участвовала Беглейтер, она сказала, что рецензенты обнаружили во всех случаях, что «женщины имели проблемы со злоупотреблением психоактивными веществами и имели многократный опыт лечения». Некоторые находились под наблюдением службы защиты детей в детстве и в качестве матерей, и у большинства также были проблемы с поведением.
«Мы разделяем женские тела на части»
Члены комитета Коалиции по охране материнства встречаются каждые три месяца, чтобы выяснить, что можно сделать для улучшения этой статистики, сказал Беглейтер. Они сосредоточились на том, чтобы помочь женщинам получить доступ к стабильному жилью, лечению от наркозависимости, лечению психических заболеваний, а также надежному уходу и транспортировке.
Safe Start MOMobile — это одна из попыток оказать помощь членам сообщества непосредственно на дому, а не полагаться на то, что они придут в медицинские учреждения. Чтобы иметь право на участие в программе, беременная женщина должна иметь хроническое заболевание, такое как диабет или гипертония, диагноз психического здоровья, злоупотребление психоактивными веществами или насилие со стороны интимного партнера. Общинный медицинский работник работает непосредственно с женщиной, посещая ее на дому в течение всей беременности и до четырех месяцев после нее.
Чтобы иметь право на участие в программе, беременная женщина должна иметь хроническое заболевание, такое как диабет или гипертония, диагноз психического здоровья, злоупотребление психоактивными веществами или насилие со стороны интимного партнера. Общинный медицинский работник работает непосредственно с женщиной, посещая ее на дому в течение всей беременности и до четырех месяцев после нее.
Медицинский работник также может оказывать доулу (родовую помощь); помогают управлять хроническими состояниями и ориентироваться в медицинских услугах; подключение женщин к общественным ресурсам для жилья, образования и предметов первой необходимости; и предоставить информацию о грудном вскармливании, иммунизации и уходе за детьми.
Конечная цель состоит в том, чтобы дать возможность уязвимым женщинам взять на себя ответственность за уход за собой и лечение, сказал Беглейтер.
Нет единого ответа
Материнское здоровье — это «вопрос интерсекциональности», — сказал Симпсон, указывая на то, что даже такое, казалось бы, не связанное с этим явление, как насилие в семье, может иметь последствия.
В конечном счете, как и во многих других хронических проблемах общественного здравоохранения, не существует быстрых побед или серебряных пуль для снижения материнской смертности в Соединенных Штатах, но многообещающие усилия по всей стране увенчались успехом.
Технические и программные изменения, подобные изменениям, внесенным в Калифорнии, могут снизить уязвимость женщин к кризисам до их начала, сказала Лу.
Создание стандартизированного протокола планирования семьи, расширение охвата групп риска, а также увеличение наличия и доступности обратимых противозачаточных средств длительного действия — это другие подходы, которые необходимо учитывать для предотвращения нежелательной беременности и здоровья, связанного с беременностью. Чрезвычайные ситуации, — заявили участники дискуссии.
Представления о передовом опыте значительно изменились за последнее десятилетие. Поддержка грудного вскармливания, использование доул и расширенное послеродовое наблюдение в настоящее время более широко распространены среди практикующих врачей и матерей.
«В этих разрозненных беседах мы говорим обо всем… Мы разделяем женские тела на части», — сказал Симпсон. «Мы должны объединить эти разговоры под одним зонтиком».
Ресурсы событий:
- Фотогалерея
Автор: Анна Белла Корбатова, редакторы Шайлер Налл и Роджер-Марк Де Соуза.
История родов в воде
Блог: 27.06.2017Известны случаи, когда женщины рожали и рожали в воде, в основном среди народов, живущих рядом с источником неглубокой теплой воды, таких как островитяне южной части Тихого океана.
В большинстве традиционных обществ ритуалы и практика деторождения до недавнего времени были делом секретности и передавались из поколения в поколение женщинами.
Существуют устные традиции подобных практик у маори, индейцев Центральной Америки, древних греков и египтян.
В 1805 году был задокументирован первый отчет об использовании воды в Европе.
Француженка, которая рожала два дня, прежде чем ее просвещенный врач порекомендовал ей принять теплую ванну, через час родила здорового ребенка.
К сожалению, миллионы женщин в то время не осознавали важность этого события.
Помимо этого, нет сведений о традиции родов в воде в Европе или других северных регионах.
Причиной этого может быть простой климат и сантехника.
Только в связи с широким распространением воды с искусственным подогревом, а также переносными и установленными родильными бассейнами в сравнительно недавнее время, роды в воде стали реальным вариантом для женщин во всем мире.
Роды в воде были впервые предложены в 1960-х годах русским исследователем Игорем Тярковским.
Используя большой аквариум, он установил в своем доме в Москве стеклянный резервуар, в котором рожали многие матери.
Потрясающие фотографии этих необычных родов были опубликованы на западе и вдохновили на первые роды в воде.
Для нынешнего поколения матерей ключевой фигурой в использовании воды для родов и родов является французский акушер Мишель Оден.
В 1977 году Одент установил бассейн в больнице в Питивье, но не с целью способствовать родам в воде, а в первую очередь как дополнительное средство для облегчения боли и отдыха во время длительных или тяжелых родов.
Он сказал, что «родильный бассейн создан не для того, чтобы ребенок родился в воде, а для того, чтобы облегчить процесс родов и уменьшить потребность в лекарствах и других вмешательствах».
Одент опубликовал свои выводы в журнале Lancet, и его рекомендации в этой статье легли в основу первых акушерских руководств по родам в воде.
Одент, М. Рождение под водой. Ланцет. 24/31 декабря 1983 г. стр. 1476-1477
Вдохновленные новостями о том, что происходит в Москве и Франции, первые роды в воде на Западе происходили дома в бассейнах, которые часто импровизировались самими парами и сопровождались независимыми акушерками.
Родители создавали бассейны для родов, используя любые большие водонепроницаемые контейнеры, которые они могли найти, включая контейнеры для мусора, корыта для скота, надувные детские бассейны или садовые пруды, выстланные пластиковой пленкой.
Это произошло одновременно в нескольких частях мира и вызвало волнения в мире акушерства.
Когда были опубликованы отчеты и изображения первых родов в воде, мир смотрел на них с изумлением.
Женщины, выбравшие этот способ родов, и их помощницы считались по-разному сумасшедшими, обманутыми, безрассудными или вдохновленными.
Медицинский истеблишмент сплотился, чтобы осудить или, по крайней мере, поставить эту практику под сомнение, сославшись на теоретические риски заражения и опасения, что ребенок утонет.
Такие опасения в значительной степени развеялись благодаря работе доктора Пола Джонсона, неонатального физиолога из больницы Джона Рэдклиффа в Оксфорде.
Его исследование механизмов, запускающих дыхание у новорожденных, предоставило научное подтверждение безопасности родов под водой при температуре тела для младенцев, не входящих в группу риска.
Он описал, как ребенок защищен от возможности дышать под водой в течение нескольких секунд между выходом из родовых путей и подъемом из воды.
Эта реакция известна как «рефлекс ныряния».
Джонсон, П. Рождение под водой – дышать или не дышать. Британский журнал акушерства и гинекологии, том 103, № 3, март 1996 г., стр. 202–208
.В 1999 году Рут Э. Гилберт и Пэт А. Туки из Института детского здоровья в Лондоне опубликовали чрезвычайно важное исследование в BMJ, которое фактически дало «зеленый свет» для родов и родоразрешения в воде.
Это было исследование исходов для всех детей, рожденных в воде в Великобритании за двухлетний период между 1994 и 1996 годами.
Всего в исследование было включено 4032 родов в воде (около 0,6% всех родов).
Все 1500 педиатров-консультантов на Британских островах были опрошены, знают ли они о случаях перинатальной смерти или госпитализации в течение 48 часов после родов или родов в воде.
Исследование показало отсутствие повышенного риска для здоровья детей, рожденных в воде, по сравнению с детьми, рожденными на суше от других женщин с низким уровнем риска.
С тех пор растущий интерес к использованию воды во время родов в Великобритании привел к развитию уникальной концентрации знаний и опыта в рамках основной системы родовспоможения.
Положительное поощрение к использованию воды при родах исходит от Королевского колледжа акушерок, который рекомендует акушеркам развивать знания и навыки для оказания помощи женщинам при родах в воде.
Водные роды и роды — это вариант, который ограничен женщинами с «низким риском» и неосложненными родами после здоровой беременности.
В Соединенном Королевстве вопросы безопасной практики рассматривались органами здравоохранения, Королевским колледжем акушерок, руководителями акушерских служб и одним или двумя акушерами.
Было проведено значительное количество научных исследований и несколько важных опросов.
Развитиеконтролируется более тщательно и усердно, чем многие из широко используемых акушерских процедур.
На этом фоне все больше руководителей служб охраны материнства в Великобритании все больше убеждаются в том, что возможность использования воды во время родов должна быть доступна для всех женщин.
Масштабы использования родильных домов в Великобритании увеличились.
В настоящее время бассейны используются в больницах, а также в независимых родильных домах, некоторые из которых специализируются на родах в воде, а также в общинных домашних родах с участием как независимых акушерок, так и акушерок Национальной службы здравоохранения.
Родильный дом Edgware в Северном Лондоне является примером дальновидного родильного дома NHS нового типа.
Обычно 70 процентов женщин, рожающих в центре, используют воду во время родов, а 50 процентов рожают в воде.
С самого начала результаты показывают гораздо меньше вмешательств, чем при родах с низким уровнем риска в обычном родильном отделении больницы.
Это модель ухода, которая в случае широкого распространения преобразит наши службы охраны материнства.
В октябре 2000 г. Королевский колледж акушерок Великобритании подсчитал, что 50 процентов родильных отделений обеспечивают условия для родов или родов в воде.
Использование бассейна варьировалось от 15 до 60 процентов, что может свидетельствовать о значимости роли акушерки в поддержке и поощрении женщин к использованию воды.
С тех пор количество британских больниц и родильных домов с установленными бассейнами выросло почти до 60 процентов.
Однако это не обязательно означает, что пулы используются полностью или с энтузиазмом или что пул всегда доступен.
Нередко женщинам отговаривают от их использования или говорят, что нет обученных акушерок.
Иногда строгие протоколы использования бассейна могут ограничивать его полезность и расстраивать как матерей, так и акушерок.
Женщинам, которые хотят пользоваться бассейном, часто также говорят, что это может быть невозможно, если бассейн уже используется.
Пришло время решить такие проблемы и предоставить всем женщинам возможность пользоваться бассейном для родов, где бы они ни решили рожать.
Роды в воде — одно из величайших нововведений в родовспоможении нашего времени, и его нельзя больше считать мимолетным увлечением.
Использование эпидуральной анестезии в настоящее время достигло масштабов эпидемии и вносит значительный вклад в высокий уровень кесарева сечения и вмешательств, а также является очень дорогостоящим, требующим высокого уровня участия специалистов.