Содержание
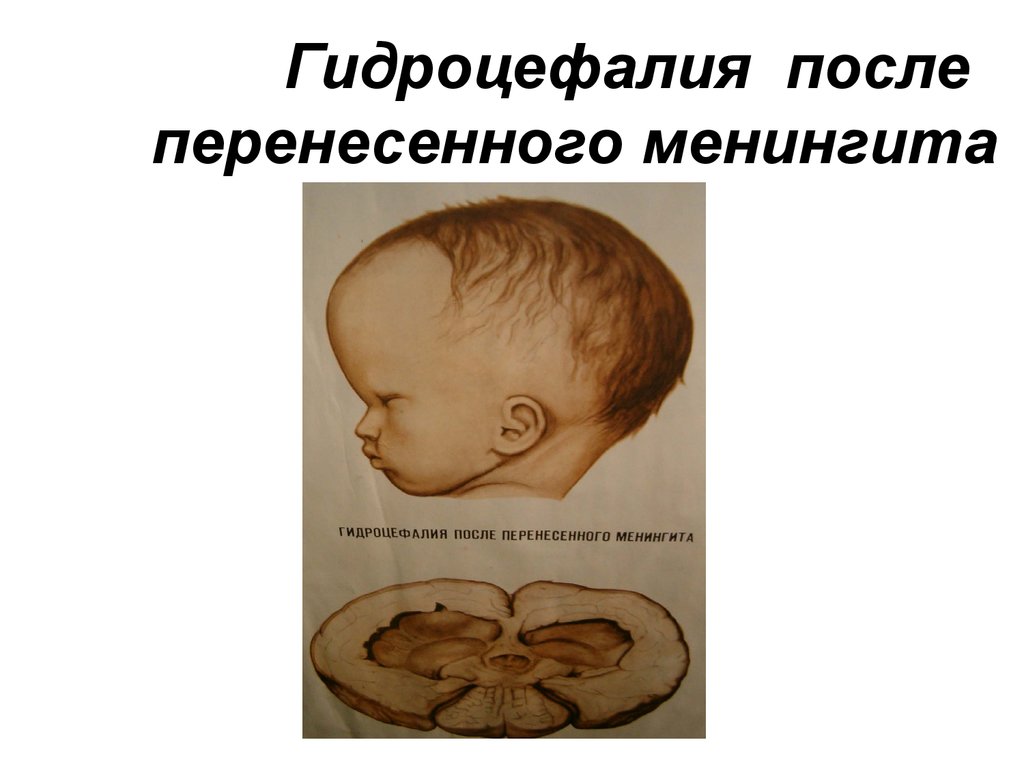
Критическая гидроцефалия у детей (причинные факторы, результаты лечения)
*Результаты исследования доложены и обсуждены на III Всероссийской конференции по детской нейрохирургии (Казань, 2011).
У 16—20% детей первого года жизни с прогрессирующей гидроцефалией диагностируется так называемая гидроцефалия критической степени выраженности [16]. Термин «критическая гидроцефалия», встречающийся в литературе, отражает не столько декомпенсацию клинического течения заболевания, сколько четкую, по данным нейросонографии, компьютерной магнитно-резонансной томографии, морфометрическую характеристику изменений желудочковой системы мозга и мозгового вещества в целом. К гидроцефалии критической степени выраженности относят случаи, когда по данным нейровизуализационных исследований ширина боковых желудочков превышает 5 см, а толщина мозгового плаща составляет менее 1 см [2, 4, 7, 8, 10, 19]. В зарубежной литературе [14, 16] в таких случаях чаще используют термины «extreme», «huge hydrocephlu»», а также «nontreatаble, intractable hydrocephalus», т.
— врожденная гидроцефалия — как изолированный порок развития нервной системы, так и в сочетании с другими аномалиями головного и спинного мозга;
— родовая травма, перинатальные гипоксически-ишемические и геморрагические нарушения мозгового кровообращения;
— воспалительные заболевания центральной нервной системы как в анте-, так и в постнатальном периоде;
— частые реоперации, обусловленные дисфункциями ликворошунтирующей системы и/или послеоперационными инфекционно-воспалительными осложнениями;
— несвоевременное обращение родителей в специализированные нейрохирургические центры или неадекватная коррекция расстройств ликвороциркуляции.
Данные литературы [11, 14, 16—18] свидетельствуют о том, что в последние годы удалось значительно улучшить раннюю диагностику и результаты хирургического лечения прогрессирующей гидроцефалии в целом, но несмотря на это, ведение детей с так называемой критической гидроцефалией остается актуальной медико-социальной проблемой.
Материал и методы
Работа основана на результатах исследования, проведенного у 96 детей с прогрессирующей гидроцефалией критической степени выраженности, первично оперированных в возрасте от 3 мес до 2 лет. Принципиальных половых различий не установлено (мальчики — 56,2%, девочки — 43,8%). Стандартный комплекс обследования включал исследование психоневрологического статуса, нейровизуализирующие технологии (ультразвуковое исследование, ультразвуковая допплерография, компьютерная и магнитно-резонансная томография). Все дети оперированы — вентрикулоперитонеостомия с использованием имплантируемых клапанных ликворошунтирующих систем (ЛШС-1, ЛШС-2 (Украина), фирм «Мedtronic», «Cоdman»). Первично операции были произведены в первые 3—6 мес жизни у 24 (25,0%) детей, на 7—12-м месяце жизни у 31 (32,3%) ребенка, т.е. дети первого года жизни составили 57,3%. В 10 наблюдениях проведено микроскопическое исследование биоптата мозга, полученного при имплантации вентриклярного катетера.
Результаты
По этиологическим факторам развития критической гидроцефалии наблюдения распределились следующим образом: последствия перенесенных пери-, интравентрикулярных геморрагий — 47 (49,0%) больных, последствия менингита-вентрикулита — 31 (32,3%), врожденная гидроцефалия — 18 (18,7%). Во всех наблюдениях диагностированы смешанные формы гидроцефалии — окклюзионно-гипорезорбтивные, что явилось основанием для отказа от проведения эндоскопических вмешательств. При операциях были использованы системы с величиной открытия клапанов выше 60 мм вод. ст.
ст.
В течение первых 3 лет наблюдения после операции позитивная динамика размеров желудочков мозга констатирована в 63,5% случаев: у 24 (25,0%) детей они восстановились до нормальных величин, у 37 (38,5%) значительно уменьшились. Однако в 35 (36,5%) наблюдениях изменения размеров не отмечено.
Отдаленные результаты лечения критической гидроцефалии оценены также по критериям качества жизни, основанным на определении психоневрологического статуса и степени социальной адаптации ребенка [5, 6, 8]. Оценка «хорошее качество жизни» (80—100 баллов) отражает отсутствие или минимальный психоневрологический дефект, не мешающий нормальному образу жизни, ребенок может посещать детские учреждения и школу; «удовлетворительное качество» (50—75 баллов) — ограничена способность к обучению, может посещать только специализированные детские учреждения, периодически нуждается в посторонней помощи; «плохое качество» (30—45 баллов) — больной не способен к обучению, не может посещать детские учреждения, нуждается в постоянной посторонней помощи; «вегетативное состояние» (менее 30 баллов) — не способен к самостоятельному существованию, не может находиться в домашней (семейной) обстановке.
Микроскопическое изучение мозговых биоптатов (10 наблюдений) на светооптическом и электронном уровнях выявило микроструктурные изменения коры и белого вещества головного мозга. При световой микроскопии обнаружены нарушения цитоархитектоники, истончение слоев коры, отсутствие их четких границ, перицеллюлярный отек, появление клеток-теней, мозаичность изменений глии, очаговая гиперплазия астроцитов, сохранность значительной части нейронов. Деструктивные изменения в мозговой ткани касаются в большей степени клеток глиального ряда и являются результатом механической деформации мозговых структур совместно с нарушениями мозгового кровообращения (рис. 1, 2).Рисунок 1. Биоптат коры мозга. Сморщивание нервных клеток. Апикальные отростки штопоро образно извиты. Здесь и на рис. 2: окраска по методу Ниссля. ×200.Рисунок 2. Биоптат коры мозга.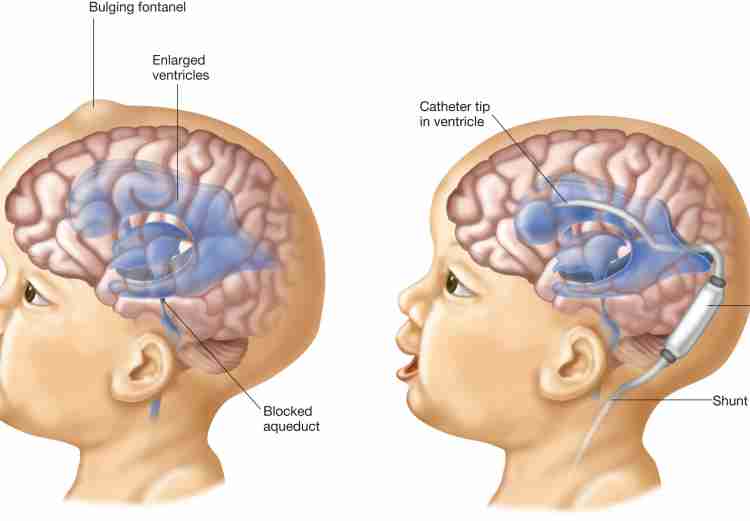 Картина перицеллюлярного отека. По данным электронной микроскопии, при критической гидроцефалии обнаружены в большинстве нейронов нарушения структуры ядра, эндоплазматического ретикулума, митохондрий, реже изменения структуры отростков в виде отека и нарушения миелинизации; нарушения строения сосудов, преимущественно изменения эндотелия и базальной мембраны, неравномерность распределения перисинаптических пузырьков или их агглютинация и набухание перисинаптических отростков; относительная сохранность большей части синапсов и межнейрональных связей (рис. 3, 4).Рисунок 3. Биоптат коры мозга. Нервная клетка с деструктивными изменениями внутриклеточных органелл. Отек окружающих нейрон отростков глиоцитов. Электронограмма. ×17 000.Рисунок 4. Биоптат коры мозга. Сосуд с выраженной инвагинацией эндотелия. Электронограмма. ×8000.
Картина перицеллюлярного отека. По данным электронной микроскопии, при критической гидроцефалии обнаружены в большинстве нейронов нарушения структуры ядра, эндоплазматического ретикулума, митохондрий, реже изменения структуры отростков в виде отека и нарушения миелинизации; нарушения строения сосудов, преимущественно изменения эндотелия и базальной мембраны, неравномерность распределения перисинаптических пузырьков или их агглютинация и набухание перисинаптических отростков; относительная сохранность большей части синапсов и межнейрональных связей (рис. 3, 4).Рисунок 3. Биоптат коры мозга. Нервная клетка с деструктивными изменениями внутриклеточных органелл. Отек окружающих нейрон отростков глиоцитов. Электронограмма. ×17 000.Рисунок 4. Биоптат коры мозга. Сосуд с выраженной инвагинацией эндотелия. Электронограмма. ×8000.
Обсуждение
В результате многочисленных исследований установлены общие патогенетические механизмы развития структурных изменений в мозговом веществе при прогрессирующей гидроцефалии различной этиологии: расширение ликворосодержащих пространств с избыточным накоплением ликвора, обусловленное нарушениями ликвороциркуляции на фоне нарастания атрофии мозговой ткани, связанной как с механическим сдавлением мозга, так и с нарушением кровообращения [3, 13, 20, 21]. Представленная последовательность морфологических изменений основывается на концепции S. Hakim и соавт. [15]. В соответствии с этой концепцией, увеличение внутрижелудочкового давления распространяется на окружающую мозговую ткань, точкой приложения является перивентрикулярное вещество. Прогрессированию атрофии мозговой ткани способствуют также нарушения биохимических реакций и энергетического обмена, что в большей мере характерно для постгеморрагической вентрикуломегалии и проявляется увеличением уровня токсичных продуктов перекисного окисления липидов — малонового диальдегида, лактата на фоне выраженного снижения антиоксидантной активности. Процесс нормального «дыхания мозга» переключается на анаэробный путь, при котором наступает закисление мозга — лактат-ацидоз, что ведет к отеку мозга, накоплению продуктов перекисного окисления липидов, разрушению мембран клеток, в большей мере митохондрий. Концентрация основного белка миелина в ликворе, одного из основных маркеров поражения мозгового вещества, повышается в 4—20 раз [1, 12, 17].
Представленная последовательность морфологических изменений основывается на концепции S. Hakim и соавт. [15]. В соответствии с этой концепцией, увеличение внутрижелудочкового давления распространяется на окружающую мозговую ткань, точкой приложения является перивентрикулярное вещество. Прогрессированию атрофии мозговой ткани способствуют также нарушения биохимических реакций и энергетического обмена, что в большей мере характерно для постгеморрагической вентрикуломегалии и проявляется увеличением уровня токсичных продуктов перекисного окисления липидов — малонового диальдегида, лактата на фоне выраженного снижения антиоксидантной активности. Процесс нормального «дыхания мозга» переключается на анаэробный путь, при котором наступает закисление мозга — лактат-ацидоз, что ведет к отеку мозга, накоплению продуктов перекисного окисления липидов, разрушению мембран клеток, в большей мере митохондрий. Концентрация основного белка миелина в ликворе, одного из основных маркеров поражения мозгового вещества, повышается в 4—20 раз [1, 12, 17].
Так, по данным литературы [5, 8, 11, 29], обращение позже 3 мес от начала прогрессирующего роста окружности головы можно расценить как несвоевременное, позднее, а в случаях, когда за эти 3 мес прирост окружности головы составил более 10 см сверх возрастной нормы, сроки обращения считаются упущенными. Авторы отмечают, что лишь около 12—40% пациентов с прогрессирующей гидроцефалией поступают в специализированные нейрохирургические отделения своевременно. При этом около 50% (!) всех случаев позднего обращения происходит из-за недостаточной квалификации врачей, около 30% — по причине отказа родителей или их не обращения и лишь в 20% случаев поздно начатое лечение связано с развитием воспалительных изменений в ликворе или соматическим статусом ребенка [9, 11]. Существенным моментом, определяющим частоту критической гидроцефалии, с нашей точки зрения, является и недостаточная агрессивность лечения воспалительных процессов в мозге и внутрижелудочковых геморрагий. Именно применение у этих пациентов только медикаментозной терапии, разгрузочных пункций и отказ от активной нейрохирургической помощи (наружное вентрикулярное, вентрикулосубгалеальное дренирование) нередко формируют группу детей с критической формой гидроцефалии.
Существенным моментом, определяющим частоту критической гидроцефалии, с нашей точки зрения, является и недостаточная агрессивность лечения воспалительных процессов в мозге и внутрижелудочковых геморрагий. Именно применение у этих пациентов только медикаментозной терапии, разгрузочных пункций и отказ от активной нейрохирургической помощи (наружное вентрикулярное, вентрикулосубгалеальное дренирование) нередко формируют группу детей с критической формой гидроцефалии.
Таким образом, проведенные исследования позволяют утверждать, что своевременная диагностика и нейрохирургическая помощь на ранних этапах формирования прогрессирующей гидроцефалии позволяет резко снизить частоту случаев критической гидроцефалии. Этому способствует и более агрессивная тактика лечебных мероприятий при пери-, интравентрикулярных кровоизлияниях и менингитах, вентрикулитах, сопровождающихся прогрессирующей гидроцефалией. Установлены прогностически неблагоприятные факторы лечения критической гидроцефалии, обусловленные повреждением мозговой ткани не только повышением внутричерепного давления и его длительностью, но и воспалительным процессом, нарушениями кровообращения. Сохранность значительной части нейронов, синапсов позволяет достичь хорошего (19,0%) и удовлетворительного (30,0%) качества жизни детей после ликворошунтирующих операций даже при критической гидроцефалии.
Сохранность значительной части нейронов, синапсов позволяет достичь хорошего (19,0%) и удовлетворительного (30,0%) качества жизни детей после ликворошунтирующих операций даже при критической гидроцефалии.
Комментарий
В работе анализируются результаты хирургического лечения 96 детей моложе 2 лет с «критической», по выражению авторов, гидроцефалией — водянкой, при которой мозговой плащ истончен необычайно сильно и составляет менее 1 см в толщину. Прогноз в подобных случаях обычно считается неблагоприятным, и тогда нередко возникают сомнения в целесообразности хирургического лечения. Всем детям были имплантированы вентрикулоперитонеальные шунты. Авторами было отслежено развитие и качество жизни детей в последующие 2—17 лет с целью выяснить, какой из многообразных факторов и каким образом влияет на окончательный исход лечения. При этом подтвердились хорошо известные закономерности: постгеморрагическая/постменингитическая формы имеют наименее благоприятный прогноз, а ревизии и повторные вмешательства, которые, как известно, неизбежны примерно у половины больных (в материале авторов — более чем у 60%), усугубляют его; регресс вентрикуломегалии коррелирует с благоприятным течением; младенцы с врожденной гидроцефалией имели наилучшие исходы.
В работе обсуждается последовательность в развитии морфологических изменений в тканях мозга, которые запускаются в ходе заболевания. В части наблюдений исследование биоптатов мозговой ткани выявило, что в истонченном и на первый взгляд уже безвозвратно погибшем мозговом плаще поначалу страдает преимущественно глия, а нервные клетки и синапсы повреждены в меньшей степени. Позже эти изменения распространяются и на нейроны. Авторы указывают трехмесячный рубеж сроков обращения, после которых на фоне повышенного внутричерепного давления и сниженного мозгового кровотока, кроме перицеллюлярного отека и глиальной гиперплазии, выявлялись изменения со стороны ядер нейронов, их эндоплазматического ретикулума и митохондрий. На основании этого делается важный вывод: в части случаев при своевременно оказанной хирургической помощи даже при крайне неблагополучной водянке возможен вполне приемлемый результат и исход.
Материалы работы были доложены и оценены положительно на последней конференции Ассоциации детских нейрохирургов в Казани. Считаю, что она вызовет интерес и у читателей журнала «Вопросы нейрохирургии».
Считаю, что она вызовет интерес и у читателей журнала «Вопросы нейрохирургии».
А.Г. Меликян (Москва)
Гидроцефалия и способы ее остеопатического лечения — Советы и рекомендации специалистов клиники Клиомед в Казани
По данным статистики около 70% детей появляются на свет с явной или скрытой формой гидроцефалии. Однако «водянка головы» встречается не только в педиатрической практике, болезнь может развиться у подростков и взрослых.
В случаях, не требующих экстренного хирургического вмешательства, гидроцефалия лечится остеопатией, причем успешнее, чем методами классической неврологии.
Гидроцефалия — что это?
Простыми словами гидроцефалия — это нарушение циркуляции спинномозговой жидкости (ликвора), который доставляет в клетки мозга питание и выводит продукты обмена.
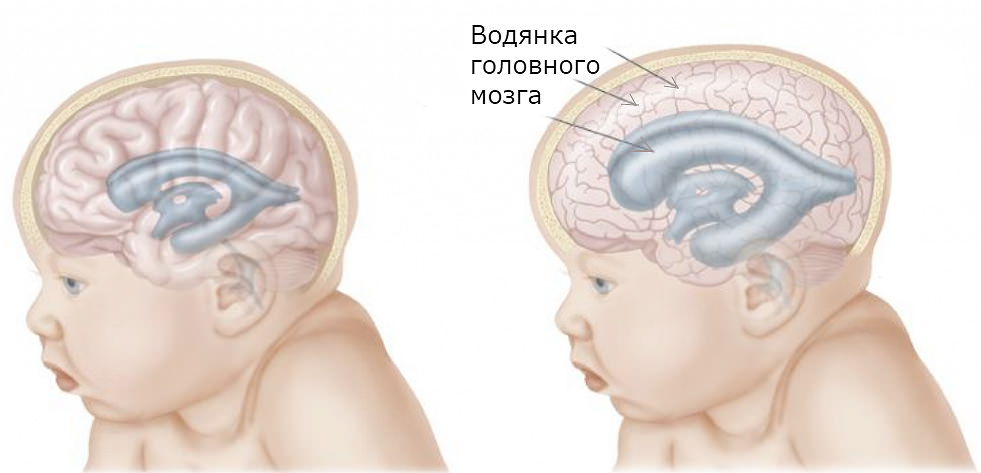
В норме количество вырабатываемого ликвора должно соответствовать его оттоку. Если механизм дает сбой, в ликворной системе накапливается избыток цереброспинальной жидкости и развивается гидроцефалия. Заболевание опасно повышением внутричерепного давления и последующими за ним неврологическими и другими патологическими процессами.
Если механизм дает сбой, в ликворной системе накапливается избыток цереброспинальной жидкости и развивается гидроцефалия. Заболевание опасно повышением внутричерепного давления и последующими за ним неврологическими и другими патологическими процессами.
Остеопатические техники (например, краниосакральная) улучшают циркуляцию всех жидкостей в организме, в том числе ликвора, что способствует его естественному оттоку и обновлению.
Причины гидроцефалии у детей и взрослых
«Водянка головы» бывает врожденной или приобретенной. В первом случае появление недуга связано с пороками развития мозговых структур и внутриутробными инфекциями.
Причины приобретенной гидроцефалии у детей и взрослых следующие:
-
черепно-мозговые травмы;
-
энцефалит, менингит и другие воспалительные заболевания головного мозга;
-
перенесенные инфекционные заболевания, не связанные с головным мозгом;
-
геморрагический инсульт (с кровоизлиянием) и другие сосудистые патологии;
-
опухоли головного мозга.

Течение заболевания бывает легким, острым декомпенсированным и прогрессирующим. При скрытой симптоматике гидроцефалию часто обнаруживают случайно, например, на МРТ, которое делают человеку с целым букетом неврологических нарушений. Явные симптомы заболевания можно определить самостоятельно.
Признаки гидроцефалии
Начнем с того, что сегодня многие неонатологи рекомендуют женщинам показать ребенка опытному остеопату, особенно после кесарева сечения. Еще есть программа остеопатического ведения беременности, которая предупреждает развития патологий плода, в том числе гидроцефалии.
Характерный признак маленького ребенка-гидроцефала — непропорционально большая голова шарообразной формы и глубоко посаженые глаза.
Развитие болезни в старшем возрасте выражается следующими симптомами:
-
у детей: апатичность, ожирение, отставание в физическом и интеллектуальном развитии;
-
у подростков: сильная головная боль до рвоты, приступы судорог, расстройства сознания, психозы;
-
у взрослых: снижение зрения, головная боль, не снимаемая болеутоляющими, шум в ушах и в голове, нарушение двигательной активности и потеря чувствительности конечностей, эмоциональная нестабильность.

Для определения степени заболевания используется УЗИ-сканирование (у детей до года), КТ и МРТ головного мозга в старшем возрасте. Врожденную гидроцефалию как результат инфекции при отсутствии внешних признаков позволяет установить ПЦР-диагностика.
Лечение заключается в восстановлении циркуляции ликвора. Делается это с помощью медикаментов, операционного вмешательства и в некоторых случаях — остеопатией.
Лечение гидроцефалии остеопатическими методами
При тяжелой прогрессирующей форме заболевания используются шунтирование, дренирование и другие операции. В этих случаях помощь остеопата будет очень полезна в пост-операционный период.
При лечении детей с гидроцефалией, вызванной родовыми травмами, остеопатия дает отличные результаты по сравнению с медикаментозным лечением. Потому что именно остеопат, работая с головой пациента, может исправить патологии, вызванные нарушением биомеханики костей черепа.
При лечении гидроцефалии у ребятишек старшего возраста и взрослых, остеопаты используют в первую очередь краниосакральную технику, основанную на учении о колебаниях костей черепа. Опытный врач руками чувствует эти колебания и совершает манипуляции, изменяющие положение костей, позволяющие им «дышать» и двигаться свободно. В результате снижается внутричерепное давление и нормализуется циркуляции ликвора.
Лечение остеопатией не просто снимает симптомы заболевания. Терапия устраняет первопричину патологии. Поэтому остеопатические методы особенно эффективны при гидроцефалии, приобретенной в результате аномалий развития, травм и сосудистых патологий.
Автор статьи: Гайнуллин Ильдар Рустэмович
Врач остеопат, невролог, ассистент Института остеопатии
Кандидат медицинских наук
О детской гидроцефалии — Stanford Medicine Children’s Health
Гидроцефалия — это состояние, возникающее в результате переизбытка спинномозговой жидкости в головном мозге. Это одно из наиболее распространенных заболеваний головного мозга у детей; 1 из каждых 500 детей в Соединенных Штатах рождается с гидроцефалией, и каждый год еще у 6000 детей она развивается до того, как им исполнится 2 года.
Это одно из наиболее распространенных заболеваний головного мозга у детей; 1 из каждых 500 детей в Соединенных Штатах рождается с гидроцефалией, и каждый год еще у 6000 детей она развивается до того, как им исполнится 2 года.
Слово «гидроцефалия» является слиянием греческих слов «вода» и «голова». «Вода» относится к прозрачной, похожей на воду спинномозговой жидкости (ЦСЖ), которая обычно питает, поддерживает и защищает мозг. Когда поток или отток этой жидкости затруднен или когда мозг вырабатывает слишком много, возникающее в результате нарастание давления может как увеличить голову младенца, так и оказать давление на чувствительные ткани мозга. Несколько десятилетий назад диагноз гидроцефалии мог быть серьезным. Сегодня при правильном диагностировании состояние вполне поддается лечению.
Функция жидкости в головном мозге
Центральная нервная система (ЦНС), состоящая из головного и спинного мозга, является главным командным центром человеческого тела. Это поразительно чувствительное образование, которое делает возможным наше восприятие, произвольные и непроизвольные движения, чувства и мысли.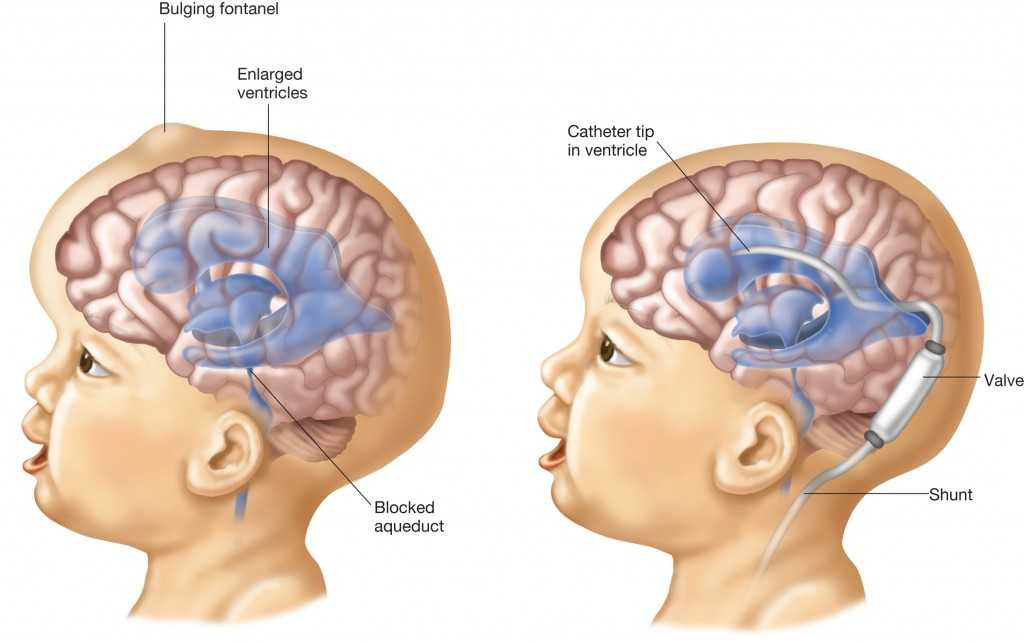 Одна из его основных вспомогательных систем, аналогичная водопроводу, называется желудочковой системой. Циркулируя через сеть полых каверн или желудочков, спинномозговая жидкость переносит питание в мозг и выводит из него отходы. Мозг также плавает в тонком слое спинномозговой жидкости, который окружает его внутри черепа и позвоночника и защищает от ударов и давления собственного веса.
Одна из его основных вспомогательных систем, аналогичная водопроводу, называется желудочковой системой. Циркулируя через сеть полых каверн или желудочков, спинномозговая жидкость переносит питание в мозг и выводит из него отходы. Мозг также плавает в тонком слое спинномозговой жидкости, который окружает его внутри черепа и позвоночника и защищает от ударов и давления собственного веса.
Спинномозговая жидкость вырабатывается глубоко внутри мозга сосудистым сплетением, паутинообразной структурой клеток, которая простирается до желудочков. Свежая и питательная спинномозговая жидкость вытекает из сосудистого сплетения и циркулирует вокруг спинного и головного мозга, доставляя необходимые питательные вещества к клеткам ЦНС. По мере циркуляции он также собирает отходы, выделяемые этими клетками. Когда он завершает свое течение, спинномозговая жидкость выводит отходы через маленькие клапаны в верхней части мозга, называемые арахноидальными грануляциями. Оттуда жидкость снова всасывается кровотоком.
Что вызывает гидроцефалию у детей?
Несколько заболеваний могут привести к гидроцефалии. Распространенным заболеванием во время или до рождения является стеноз акведука, состояние, при котором проход, соединяющий два из четырех основных желудочков мозга, становится слишком узким, чтобы жидкость могла свободно течь. Spina bifida и другие заболевания позвоночника также могут вызывать внутриутробную гидроцефалию. В дополнение к этим врожденным формам гидроцефалия также может быть приобретена после рождения. Травма головы, например, является одной из частых причин приобретенной гидроцефалии. Другое дело инфекция. У недоношенного ребенка также может развиться кровотечение в желудочках, называемое кровоизлиянием в зародышевый матрикс, которое может привести к гидроцефалии. Однако большинство случаев гидроцефалии называют идиопатическими, что означает, что их причина неизвестна.
Два основных типа гидроцефалии у детей
Врачи подразделяют гидроцефалию на два основных типа: сообщающуюся и несообщающуюся. Подумайте о беспрепятственном потоке информации, который проходит между людьми, которые «общаются». Точно так же при сообщающейся гидроцефалии имеется беспрепятственный ток СМЖ между различными желудочками головного мозга. Нарастание давления при сообщающейся гидроцефалии происходит из-за неспособности абсорбировать ЦСЖ. Теперь подумайте о разочаровании, которое возникает, когда поток информации между двумя людьми затруднен: они «не могут общаться». Точно так же при несообщающейся гидроцефалии отток спинномозговой жидкости затруднен и носит резервный характер, вызывая патологическое повышение давления.
Подумайте о беспрепятственном потоке информации, который проходит между людьми, которые «общаются». Точно так же при сообщающейся гидроцефалии имеется беспрепятственный ток СМЖ между различными желудочками головного мозга. Нарастание давления при сообщающейся гидроцефалии происходит из-за неспособности абсорбировать ЦСЖ. Теперь подумайте о разочаровании, которое возникает, когда поток информации между двумя людьми затруднен: они «не могут общаться». Точно так же при несообщающейся гидроцефалии отток спинномозговой жидкости затруднен и носит резервный характер, вызывая патологическое повышение давления.
Оба вида гидроцефалии приводят к повышению внутричерепного давления. У младенцев, кости черепа которых еще не полностью срослись друг с другом, это давление может привести к тому, что эти кости разъединятся, что приведет к ненормальному увеличению головы. В таких случаях роднички, или «мягкие точки», на макушке головы и между некоторыми основными костями черепа могут заметно выпячиваться. Другие симптомы гидроцефалии у новорожденных включают набухшие вены на коже головы, выступающий лоб и направленные вниз глаза, известные как «глаза заката», которые показывают необычно большие белки над радужной оболочкой.
Другие симптомы гидроцефалии у новорожденных включают набухшие вены на коже головы, выступающий лоб и направленные вниз глаза, известные как «глаза заката», которые показывают необычно большие белки над радужной оболочкой.
Как выявляют гидроцефалию у детей
Голову новорожденного обычно измеряют при рождении и повторно при каждом посещении педиатра. Аномальный размер головы, иногда слишком тонкий, чтобы его можно было увидеть невооруженным глазом, является наиболее частым способом обнаружения гидроцефалии. Однако большая голова, также известная как макроцефалия, не обязательно означает, что у пациента гидроцефалия. По сути, макроцефалия — это наружная гидроцефалия, вызванная доброкачественными субдуральными образованиями младенческого возраста. В отличие от форм гидроцефалии, вызванных повышенным содержанием спинномозговой жидкости в желудочках, наружная форма связана с наличием жидкости вне головного мозга, обычно не требует никакого лечения и обычно проходит сама по себе с течением времени.
Когда новорожденного направляют к неврологу по поводу признаков гидроцефалии, первым тестом обычно является ультразвуковое исследование черепа. Если УЗИ показывает увеличенные желудочки, рентгенолог проведет быструю МРТ, чтобы получить более четкое представление о причинах. В зависимости от того, что покажет быстрая МРТ, может потребоваться проведение полной МРТ с седативными средствами, чтобы обеспечить уровень детализации, который поможет принять решение об операции.
Поскольку кости черепа у детей старшего возраста срастаются между собой, их головы не увеличиваются даже при значительном повышении внутримозгового давления. У этих детей первыми узнаваемыми симптомами гидроцефалии часто являются неконтролируемая рвота, вялость, судороги или «закат глаз».
В настоящее время существует два основных подхода к лечению гидроцефалии. Какая бы процедура ни была признана наиболее перспективной для конкретного пациента, врачи Детской больницы Люсиль Паккард готовы предоставить им наилучшее доступное лечение и долгосрочное последующее наблюдение.
Прочтите об основных подходах к лечению гидроцефалии, включая инновационный новый тип лечения, называемый эндоскопической третьей вентрикулостомией или ETV.
Детская гидроцефалия: обзор эпидемиологии, классификации и причин
1. Раймонди А.Я. Объединяющая теория определения и классификации гидроцефалии. Чайлдс Нерв Сист. 1994;10(1):2–12. [PubMed] [Google Scholar]
2. Schrander-Stumpel C, Fryns JP. Врожденная гидроцефалия: нозология и рекомендации по клиническому подходу и генетическому консультированию. Eur J Педиатр. 1998;157(5):355–62. [PubMed] [Google Scholar]
3. Rekate HL. Определение и классификация гидроцефалии: личная рекомендация для стимулирования дискуссии. Цереброспинальная жидкость Res. 2008; 5:2. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Munch TN, et al. Семейная агрегация врожденной гидроцефалии в общенациональной когорте. Мозг. 2012; 135 (часть 8): 2409–15. [PubMed] [Google Scholar]
5. Damkier HH, Brown PD, Praetorius J. Секреция спинномозговой жидкости сосудистым сплетением. Physiol Rev. 2013; 93 (4): 1847–92. [PubMed] [Google Scholar]
Секреция спинномозговой жидкости сосудистым сплетением. Physiol Rev. 2013; 93 (4): 1847–92. [PubMed] [Google Scholar]
6. Сакка Л., Колл Г., Чазал Дж. Анатомия и физиология спинномозговой жидкости. Eur Ann Оториноларингол Head Neck Dis. 2011;128(6):309–16. [PubMed] [Академия Google]
7. Rammling M, et al. Доказательства снижения лимфатической абсорбции спинномозговой жидкости в модели гидроцефалии крыс H-Tx. Цереброспинальная жидкость Res. 2008; 5:15. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Iliff JJ, et al. Параваскулярный путь способствует оттоку спинномозговой жидкости через паренхиму головного мозга и клиренсу интерстициальных растворенных веществ, включая бета-амилоид. Sci Transl Med. 2012;4(147):147ra111. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Iliff JJ, et al. Церебральная артериальная пульсация управляет обменом параваскулярной спинномозговой жидкости и интерстициальной жидкости в мозге мышей. Дж. Нейроски. 2013;33(46):18190–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
[Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Di Rocco C, et al. Сообщающаяся гидроцефалия, вызванная механическим повышением амплитуды внутрижелудочкового давления цереброспинальной жидкости: экспериментальные исследования. Опыт Нейрол. 1978;59(1):40–52. [PubMed] [Google Scholar]
11. Qvarlander S, et al. Пульсация в ликвородинамике: патофизиология идиопатической нормотензивной гидроцефалии. J Neurol Нейрохирург Психиатрия. 2013;84(7):735–41. [PubMed] [Академия Google]
12. Leliefeld PH, et al. Новый транскраниальный допплеровский индекс у детей раннего возраста с гидроцефалией: транссистолическое время в клинической практике. Ультразвук Медицина Биол. 2009;35(10):1601–6. [PubMed] [Google Scholar]
13. Wagshul ME, et al. Расширение желудочков и повышенная пульсация водопровода в новой экспериментальной модели сообщающейся гидроцефалии. Опыт Нейрол. 2009;218(1):33–40. [PubMed] [Google Scholar]
14. Эйде П.К. Демонстрация неравномерного распределения внутричерепной пульсации у больных гидроцефалией. Дж Нейрохирург. 2008;109(5): 912–7. [PubMed] [Google Scholar]
Дж Нейрохирург. 2008;109(5): 912–7. [PubMed] [Google Scholar]
15. Бейтман Г.А. Пульсово-волновая энцефалопатия: сравнительное исследование гидродинамики лейкоареоза и нормотензивной гидроцефалии. Нейрорадиология. 2002;44(9):740–8. [PubMed] [Google Scholar]
16. Wagshul ME, Eide PK, Madsen JR. Пульсирующий мозг: обзор экспериментальных и клинических исследований внутричерепной пульсации. Жидкости Барьеры ЦНС. 2011;8(1):5. [Бесплатная статья PMC] [PubMed] [Google Scholar]
17. Dandy W, Blackfan K. Экспериментальное и клиническое исследование внутренней гидроцефалии. ДЖАМА. 1913;61(25):2216–2217. [Google Scholar]
18. О. С. Классификация гидроцефалии: критический анализ классификационных категорий и преимуществ «Мультикатегориальной классификации гидроцефалии» (Mc HC). Чайлдс Нерв Сист. 2011;27(10):1523–33. [PubMed] [Google Scholar]
19. Verhagen JM, et al. Врожденная гидроцефалия в клинической практике: генетический подход к диагностике. Евр Дж Мед Жене. 2011;54(6):e542–7. [PubMed] [Google Scholar]
2011;54(6):e542–7. [PubMed] [Google Scholar]
20. Латеган Б., Чодиркер Б.Н., Дель Биджио М.Р. Гидроцефалия плода, вызванная скрытым внутрижелудочковым кровоизлиянием. Мозговой патол. 2010;20(2):391–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Chow KC, et al. Врожденная энтеровирусная инфекция 71: тематическое исследование с вирусологией и иммуногистохимией. Клин Инфекция Дис. 2000;31(2):509–12. [PubMed] [Google Scholar]
22. Wright R, et al. Синдром вируса врожденного лимфоцитарного хориоменингита: заболевание, имитирующее врожденный токсоплазмоз или цитомегаловирусную инфекцию. Педиатрия. 1997;100(1):E9. [PubMed] [Google Scholar]
23. Simeone RM, et al. Пилотное исследование с использованием остаточных пятен высушенной крови новорожденных для оценки потенциальной роли цитомегаловируса и токсоплазмы в этиологии врожденной гидроцефалии. Врожденные дефекты Res A Clin Mol Teratol. 2013;97(7):431–436. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Orioli IM, Castilla EE. Эпидемиологическая оценка тератогенности мизопростола. БЖОГ. 2000;107(4):519–23. [PubMed] [Google Scholar]
Orioli IM, Castilla EE. Эпидемиологическая оценка тератогенности мизопростола. БЖОГ. 2000;107(4):519–23. [PubMed] [Google Scholar]
25. Kazy Z, Puho E, Czeizel AE. Тератогенный потенциал вагинального лечения метронидазолом во время беременности. Eur J Obstet Gynecol Reprod Biol. 2005;123(2):174–8. [PubMed] [Google Scholar]
26. Munch TN, et al. Факторы риска врожденной гидроцефалии: общенациональное когортное исследование на основе регистров. J Neurol Нейрохирург Психиатрия. 2014 [PubMed] [Академия Google]
27. Стерн Р.С., Роза Ф., Баум С. Изотретиноин и беременность. J Am Acad Дерматол. 1984; 10 (5 часть 1): 851–4. [PubMed] [Google Scholar]
28. Shimozono S, et al. Визуализация градиента эндогенной ретиноевой кислоты в эмбриональном развитии. Природа. 2013;496(7445):363–6. [PubMed] [Google Scholar]
29. Schrander-Stumpel C, Vos YJ. В: Синдром L1, в GeneReviews. Пагон Р.А. и др., ред. Сиэтл (Вашингтон): 1993. [Google Scholar]
30. Мэнесс П. Ф., Шахнер М. Нейронные молекулы распознавания суперсемейства иммуноглобулинов: сигнальные преобразователи направления аксонов и миграции нейронов. Нат Нейроски. 2007;10(1):19–26. [PubMed] [Google Scholar]
Ф., Шахнер М. Нейронные молекулы распознавания суперсемейства иммуноглобулинов: сигнальные преобразователи направления аксонов и миграции нейронов. Нат Нейроски. 2007;10(1):19–26. [PubMed] [Google Scholar]
31. Adle-Biassette H, et al. Нейропатологический обзор 138 случаев, генетически протестированных на Х-сцепленную гидроцефалию: доказательства наличия близкородственных клинических форм неизвестных молекулярных оснований. Акта Нейропатол. 2013;126(3):427–42. [PubMed] [Google Scholar]
32. Фрид К. Х-сцепленная умственная отсталость и/или гидроцефалия. Клин Жене. 1972;3(4):258–63. [PubMed] [Google Scholar]
33. Штамм Л., Райт А.Ф., Бонтрон Д.Т. Синдром Фрида представляет собой отчетливый Х-сцепленный синдром умственной отсталости, картирующийся на Xp22. J Med Genet. 1997;34(7):535–40. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Saillour Y, et al. Мутации в гене AP1S2, кодирующем сигма-2 субъединицу комплекса адаптерного белка 1, связаны с синдромальной Х-сцепленной умственной отсталостью с гидроцефалией и кальцификациями в базальных ганглиях. J Med Genet. 2007;44(11):739–44. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Med Genet. 2007;44(11):739–44. [Бесплатная статья PMC] [PubMed] [Google Scholar]
35. Cacciagli P, et al. AP1S2 мутирует при Х-сцепленной мальформации Денди-Уокера с умственной отсталостью, болезнью базальных ганглиев и судорогами (синдром Петтигрю). Eur J Hum Genet. 2013 [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Dobyns WB, et al. Диагностические критерии синдрома Уокера-Варбурга. Am J Med Genet. 1989;32(2):195–210. [PubMed] [Google Scholar]
37. Миллер Г., Ладда Р.Л., Тауфиги Дж. Цереброокулярная дисплазия — мышечная дистрофия (Уокера-Варбурга) синдром. Находки у 20-недельного плода. Акта Нейропатол. 1991;82(3):234–8. [PubMed] [Google Scholar]
38. Longman C, et al. Антенатальная и постнатальная магнитно-резонансная томография головного мозга при мышечно-глазно-мозговых заболеваниях. Арх Нейрол. 2004;61(8):1301–6. [PubMed] [Академия Google]
39. Yis U, et al. Клинико-рентгенологическое и генетическое обследование пациентов с мышечно-глазно-мозговой патологией, вызванной мутациями в POMGNT1. Педиатр Нейрол. 2014;50(5):491–7. [PubMed] [Google Scholar]
Педиатр Нейрол. 2014;50(5):491–7. [PubMed] [Google Scholar]
40. Adachi M, et al. Сходные и отличные свойства MUPP1 и Patj, двух гомологичных белков плотных соединений, содержащих домен PDZ. Мол Селл Биол. 2009;29(9):2372–89. [Бесплатная статья PMC] [PubMed] [Google Scholar]
41. Assemat E, et al. Экспрессия белка-1 с несколькими доменами PDZ (MUPP-1) регулирует клеточные уровни комплекса полярности PALS-1/PATJ. Разрешение ячейки опыта. 2013;319(17): 2514–25. [PubMed] [Google Scholar]
42. Карпяк В.М., и соавт. Вариации последовательности гена MPDZ человека и связь с алкоголизмом у субъектов европейского происхождения. Алкоголь Clin Exp Res. 2009;33(4):712–21. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Fehr C, et al. Потенциальные плейотропные эффекты Mpdz на уязвимость к судорогам. Гены Мозг Поведение. 2004;3(1):8–19. [PubMed] [Google Scholar]
44. Ali M, et al. Нулевой аллель Mpdz в модели дегенерации сетчатки и мутаций у птиц при врожденном амаврозе Лебера и пигментном ретините человека.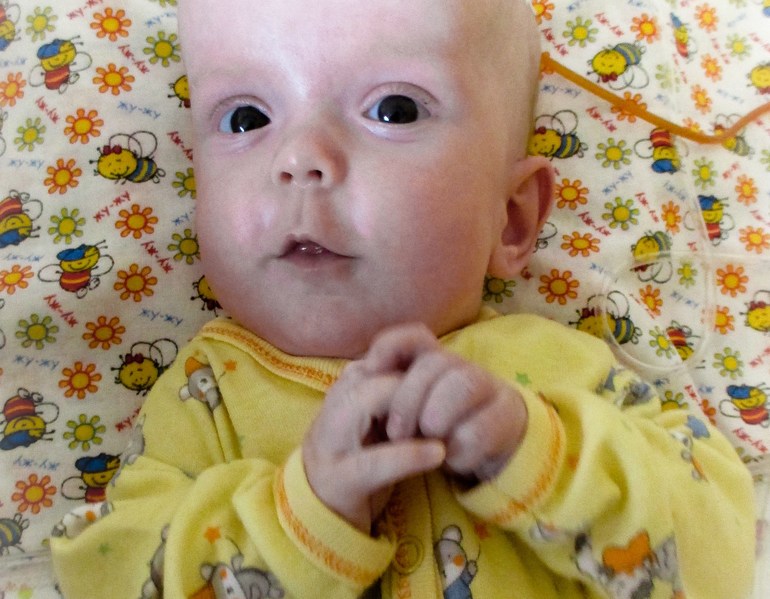 Invest Ophthalmol Vis Sci. 2011;52(10):7432–40. [PubMed] [Академия Google]
Invest Ophthalmol Vis Sci. 2011;52(10):7432–40. [PubMed] [Академия Google]
45. Al-Dosari MS, et al. Мутация в MPDZ вызывает тяжелую врожденную гидроцефалию. J Med Genet. 2013;50(1):54–8. [PubMed] [Google Scholar]
46. Ishida-Takagishi M, et al. Белок Daple, ассоциированный с Dishevelled, контролирует неканонический путь Wnt/Rac и подвижность клеток. Нац коммун. 2012;3:859. [PubMed] [Google Scholar]
47. Ekici AB, et al. Нарушение передачи сигналов Wnt из-за мутации в CCDC88C вызывает аутосомно-рецессивную несиндромальную гидроцефалию с медиальным дивертикулом. Мол синдром. 2010;1(3):99–112. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48. Drielsma A, et al. Две новые мутации CCDC88C подтверждают роль DAPLE в аутосомно-рецессивной врожденной гидроцефалии. J Med Genet. 2012;49(11):708–12. [PubMed] [Google Scholar]
49. Plawner LL, et al. Нейроанатомия голопрозэнцефалии как предиктор функции: за пределами лица предсказывает мозг. Неврология. 2002;59(7):1058–66.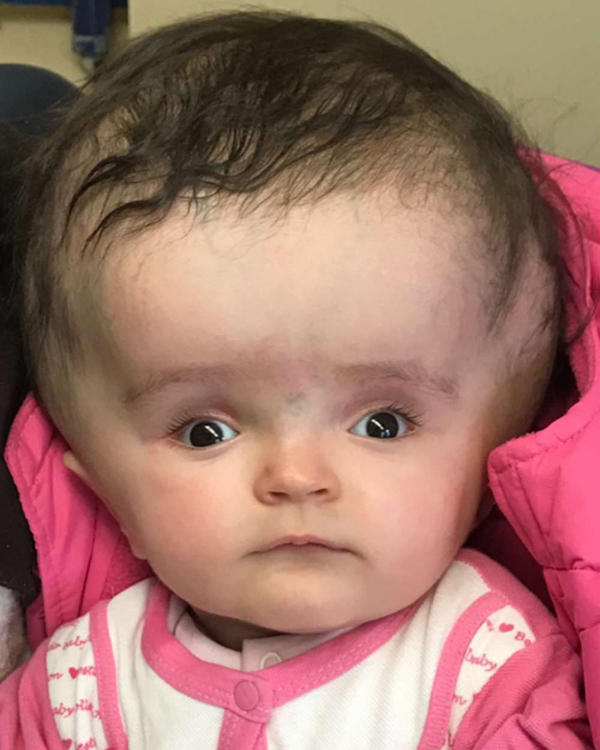 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
50. Ishak GE, et al. Ромбенцефалосинапсис: порок развития заднего мозга, связанный с неполным разделением среднего и переднего мозга, гидроцефалией и широким спектром тяжести. Мозг. 2012; 135 (часть 5): 1370–86. [Бесплатная статья PMC] [PubMed] [Google Scholar]
51. Spennato P, et al. Синдром Айкарди и Тернера у женщины 45,X0/46,XX. Клиника Нейрол Нейрохирург. 2013;115(6):820–2. [PubMed] [Google Scholar]
52. Paul LK, et al. Агенезия мозолистого тела: генетические, связанные с развитием и функциональные аспекты связи. Нат Рев Нейроски. 2007;8(4):287–99. [PubMed] [Google Scholar]
53. Kato M, et al. Мутации ARX связаны с поразительной плейотропией и последовательной корреляцией генотип-фенотип. Хум Мутат. 2004; 23(2):147–59.. [PubMed] [Google Scholar]
54. Sheen VL, et al. Этиологическая гетерогенность семейной перивентрикулярной гетеротопии и гидроцефалии. Мозг Дев. 2004;26(5):326–34. [PubMed] [Google Scholar]
55. McLone DG, Knepper PA. Причина мальформации Киари II: единая теория. Педиатр Неврологии. 1989;15(1):1–12. [PubMed] [Google Scholar]
McLone DG, Knepper PA. Причина мальформации Киари II: единая теория. Педиатр Неврологии. 1989;15(1):1–12. [PubMed] [Google Scholar]
56. Sweeney KJ, et al. Спинальный уровень поражения миеломенингоцеле как фактор, влияющий на объем задней черепной ямки, внутричерепной объем мозжечка и мозжечковую эктопию. J Нейрохирург Педиатр. 2013; 11 (2): 154–9.. [PubMed] [Google Scholar]
57. Seo JH, et al. Мутации в гене планарной клеточной полярности Fuzzy связаны с дефектами нервной трубки у человека. Хум Мол Жене. 2011;20(22):4324–33. [PubMed] [Google Scholar]
58. Bartsch O, et al. Новые мутации гена VANGL1 у 144 словацких, румынских и немецких пациентов с дефектами нервной трубки. Мол синдром. 2012;3(2):76–81. [Бесплатная статья PMC] [PubMed] [Google Scholar]
59. Allache R, et al. Роль гена плоскостной клеточной полярности CELSR1 в дефектах нервной трубки и каудальной агенезии. Врожденные дефекты Res A Clin Mol Teratol. 2012;94(3):176–81. [PubMed] [Google Scholar]
60. Tissir F, et al. Отсутствие кадгеринов Celsr2 и Celsr3 нарушает эпендимальный цилиогенез, что приводит к фатальной гидроцефалии. Нат Нейроски. 2010;13(6):700–7. [PubMed] [Google Scholar]
Tissir F, et al. Отсутствие кадгеринов Celsr2 и Celsr3 нарушает эпендимальный цилиогенез, что приводит к фатальной гидроцефалии. Нат Нейроски. 2010;13(6):700–7. [PubMed] [Google Scholar]
61. Сотак Б.Н., Глисон Дж.Г. Отсюда не попасть: реснички и гидроцефалия. Нат Мед. 2012;18(12):1742–1743. [PubMed] [Google Scholar]
62. Massimi L, et al. Об изменении эпидемиологии гидроцефалии. Чайлдс Нерв Сист. 2009;25(7):795–800. [PubMed] [Академия Google]
63. Moritake K, et al. Общенациональное исследование этиологии и связанных с ней состояний пренатально и постнатально диагностированной врожденной гидроцефалии в Японии. Neurol Med Chir (Токио) 2007;47(10):448–52. обсуждение 452. [PubMed] [Google Scholar]
64. Westermaier T, Schweitzer T, Ernestus RI. Арахноидальные кисты. Adv Exp Med Biol. 2012; 724:37–50. [PubMed] [Google Scholar]
65. Фелан MC. Синдром делеции 22q13.3. Orphanet J Rare Dis. 2008;3:14. [Бесплатная статья PMC] [PubMed] [Google Scholar]
66. Bisschoff IJ, et al. Новые мутации, включая делеции всего гена OFD1 в 30 семьях с орофациодигиталь-ным синдромом 1 типа: исследование широкой клинической изменчивости. Хум Мутат. 2013;34(1):237–47. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Bisschoff IJ, et al. Новые мутации, включая делеции всего гена OFD1 в 30 семьях с орофациодигиталь-ным синдромом 1 типа: исследование широкой клинической изменчивости. Хум Мутат. 2013;34(1):237–47. [Бесплатная статья PMC] [PubMed] [Google Scholar]
67. Putoux A, et al. Мутации KIF7 вызывают гидролетальный и акрокаллезный синдромы плода. Нат Жене. 2011;43(6):601–6. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Бизекер Л.Г. Синдром Паллистера-Холла. В: Pagon RA, et al., редакторы. GeneReviews. Сиэтл (Вашингтон): 1993. [Google Scholar]
69. Бизекер Л.Г. Синдром цефалополисиндактилии Грейга. В: Pagon RA, et al., редакторы. GeneReviews. Сиэтл (Вашингтон).: 1993. [Google Scholar]
70. Doherty D, et al. Мутации GPSM2 вызывают пороки развития головного мозга и потерю слуха при синдроме Чадли-Маккалоу. Am J Hum Genet. 2012;90(6):1088–93. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71. Bachmann-Gagescu R, et al. Корреляция генотип-фенотип при синдроме Жубера, связанном с CC2D2A, выявляет связь с вентрикуломегалией и судорогами. J Med Genet. 2012;49(2): 126–37. [PubMed] [Google Scholar]
J Med Genet. 2012;49(2): 126–37. [PubMed] [Google Scholar]
72. Bristol RE, Lekovic GP, Rekate HL. Влияние краниосиностоза на головной мозг по отношению к внутричерепному давлению. Семин Педиатр Нейрол. 2004;11(4):262–7. [PubMed] [Google Scholar]
73. Rich PM, Cox TC, Hayward RD. Яремное отверстие при сложном и синдромальном краниосиностозе и его связь с повышенным внутричерепным давлением. AJNR Am J Нейрорадиол. 2003;24(1):45–51. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Хевнер РФ. Пороки развития коры головного мозга при танатофорной дисплазии: нейропатология и патогенез. Акта Нейропатол. 2005;110(3):208–21. [PubMed] [Академия Google]
75. Thomson RE, et al. Активация Fgf рецептора 3 способствует избирательному росту и расширению затылочно-височной коры. Нейронный разработчик. 2009;4:4. [Бесплатная статья PMC] [PubMed] [Google Scholar]
76. Khonsari RH, et al. Пороки развития и деформации центральной нервной системы при краниосиностозе, связанном с FGFR2. Am J Med Genet A. 2012;158A(11):2797–806. [PubMed] [Google Scholar]
Am J Med Genet A. 2012;158A(11):2797–806. [PubMed] [Google Scholar]
77. Hill CA, et al. Постнатальный рост головного мозга и черепа на модели мышей с синдромом Аперта. Am J Med Genet A. 2013;161A(4):745–57. [Бесплатная статья PMC] [PubMed] [Google Scholar]
78. Аллансон Дж. Э., Робертс А. Е. Синдром Нунана. В: Pagon RA, et al., редакторы. GeneReviews. Сиэтл (Вашингтон).: 1993. [Google Scholar]
79. Gripp KW, Lin AE. Синдром Костелло. В: Pagon RA, et al., редакторы. GeneReviews. Сиэтл (Вашингтон).: 1993. [Google Scholar]
80. Gripp KW, et al. Высокая частота прогрессирующего постнатального увеличения мозжечка при синдроме Костелло: чрезмерный рост головного мозга, связанный с мутациями HRAS, как вероятная причина структурных аномалий головного и спинного мозга. Американский журнал медицинской генетики. Часть А. 2010; 152A(5):1161–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Mirzaa GM, et al. Синдромы мегалэнцефалии-капиллярной мальформации (MCAP) и мегалэнцефалии-полидактилии-полимикрогирии-гидроцефалии (MPPH): два тесно связанных нарушения разрастания головного мозга и аномального морфогенеза мозга и тела. Am J Med Genet A. 2012;158A(2):269–91. [PubMed] [Google Scholar]
Am J Med Genet A. 2012;158A(2):269–91. [PubMed] [Google Scholar]
82. Briard ML, et al. [Ассоциация VACTERL и гидроцефалии: новый семейный объект]. Энн Жене. 1984;27(4):220–3. [PubMed] [Google Scholar]
83. Porteous ME, Cross I, Burn J. VACTERL с гидроцефалией: один конец спектра анемий Фанкони? Am J Med Genet. 1992;43(6):1032–4. [PubMed] [Google Scholar]
84. McCauley J, et al. Х-сцепленный VACTERL с синдромом гидроцефалии: дальнейшее определение фенотипа, вызванного мутациями FANCB. Am J Med Genet A. 2011;155A(10):2370–80. [PubMed] [Google Scholar]
85. Эванс Дж.А., Чодиркер Б.Н. Отсутствие избыточного разрыва хромосом у больного ВАКТЕРЛ-гидроцефалией. Am J Med Genet. 1993;47(1):112–3. [PubMed] [Google Scholar]
86. Tully HM, et al. Помимо синдрома Гомеса-Лопеса-Эрнандеса: повторяющиеся фенотипические темы в ромбэнцефалосинапсисе. Am J Med Genet A. 2012;158A(10):2393–406. [Бесплатная статья PMC] [PubMed] [Google Scholar]
87. Paciorkowski AR, Greenstein RM. Когда расширение субарахноидальных пространств не является доброкачественным? Генетическая перспектива. Педиатр Нейрол. 2007;37(1):1–7. [PubMed] [Google Scholar]
Когда расширение субарахноидальных пространств не является доброкачественным? Генетическая перспектива. Педиатр Нейрол. 2007;37(1):1–7. [PubMed] [Google Scholar]
88. Schoner K, et al. Гидроцефалия, агенезия мозолистого тела и расщелина губы/нёба представляют собой частые ассоциации у плодов с плюс-синдромом Петерса и мутациями B3GALTL. Фенотипы ППС плода, расширенные кистой Денди Уокера и энцефалоцеле. Пренат Диагн. 2013;33(1):75–80. [PubMed] [Академия Google]
89. Весселс М.В., Ден Холландер Н.С., Виллемс П.Дж. Мягкая церебральная вентрикуломегалия плода как пренатальный сонографический маркер синдрома Картагенера. Пренат Диагн. 2003;23(3):239–42. [PubMed] [Google Scholar]
90. Vieira JP, Lopes P, Silva R. Первичная цилиарная дискинезия и гидроцефалия со стенозом водопровода. J Чайлд Нейрол. 2012;27(7):938–41. [PubMed] [Google Scholar]
91. Hogge WA, et al. Синдром Горлина (синдром невоидной базально-клеточной карциномы): пренатальное выявление у плода с макроцефалией и вентрикуломегалией. Пренат Диагн. 1994;14(8):725–7. [PubMed] [Google Scholar]
Пренат Диагн. 1994;14(8):725–7. [PubMed] [Google Scholar]
92. Mitchell EA, Cairns LM, Hodge JL. Синдром Ротмунда-Томсона (врожденная пойкилодермия), связанный с гидроцефалией. Aust Paediatr J. 1980;16(4):290–1. [PubMed] [Google Scholar]
93. Muller EA, et al. Синдром микроделеции 9q22.3 включает метопический краниосиностоз, гидроцефалию, макросомию и задержку развития. Am J Med Genet A. 2012;158A(2):391–9. [PubMed] [Google Scholar]
94. Hwu WL, et al. Частичная трисомия 1 с врожденной гидроцефалией и гипогаммаглобулинемией: отчет об одном случае. Acta Pediatr Тайвань. 2004;45(2):97–9. [PubMed] [Google Scholar]
95. Eash D, et al. Калибровка субтеломерных делеций 6q для определения корреляций генотип/фенотип. Клин Жене. 2005;67(5):396–403. [PubMed] [Google Scholar]
96. Bertini V, et al. Изолированные терминальные делеции 6q: возникающий новый синдром. Am J Med Genet A. 2006;140(1):74–81. [PubMed] [Google Scholar]
97. Morava E, et al. Небольшая наследственная терминальная дупликация 7q с гидроцефалией, расщелиной неба, контрактурами суставов и выраженной гипотонией.
