Содержание
Что такое гестационный пиелонефрит: причины и симптомы
Беременность — удивительное время, но оно может принести и неожиданные сюрпризы. Один из них — гестационный пиелонефрит. Что это за зверь такой? Представьте себе, что ваши почки — это фильтры, очищающие кровь. А теперь вообразите, что эти фильтры вдруг воспалились и перестали нормально работать. Вот это и есть пиелонефрит. А приставка «гестационный» означает, что эта напасть настигла вас во время беременности. Неприятно? Еще как! Но не паникуйте раньше времени — давайте разберемся, с чем мы имеем дело.
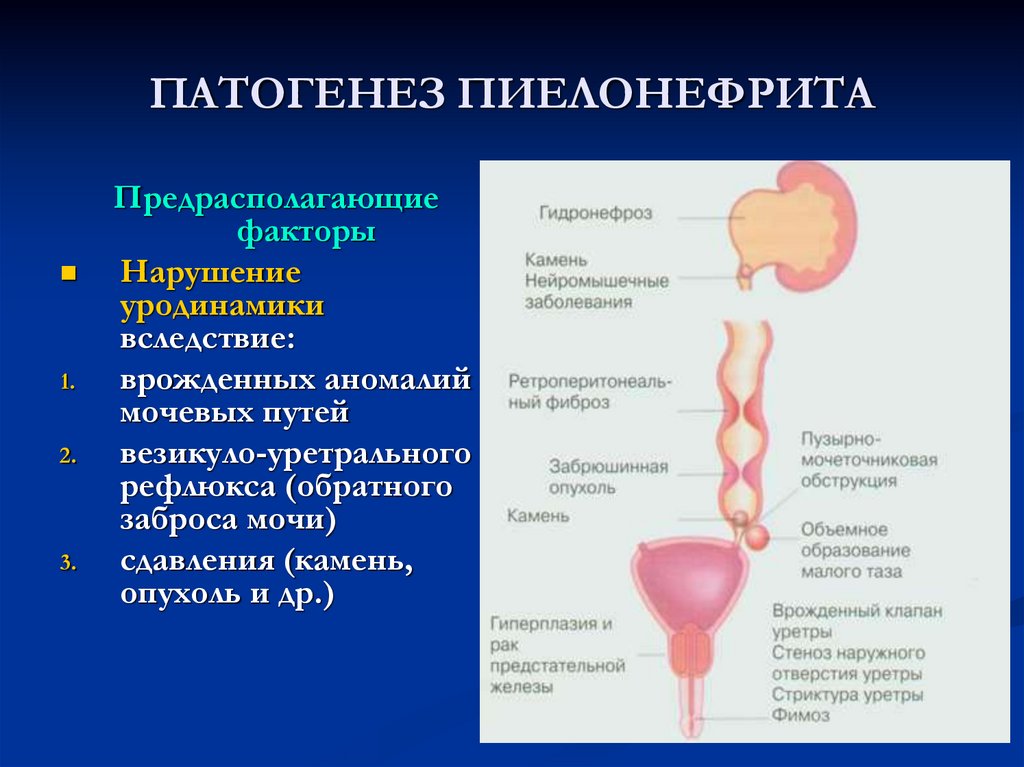
Гестационный пиелонефрит — это не просто воспаление почек. Это целый комплекс проблем, которые могут серьезно осложнить жизнь будущей маме. Почему же эта зараза так любит беременных? Дело в том, что во время беременности организм женщины претерпевает множество изменений. Матка увеличивается и давит на мочевыводящие пути, замедляя отток мочи. А застой мочи — это как приглашение на вечеринку для бактерий. Они только и ждут момента, чтобы устроить в вашем организме настоящую вакханалию!
Но не только механическое давление виновато в развитии гестационного пиелонефрита. Гормональные изменения тоже вносят свою лепту. Прогестерон, гормон беременности, расслабляет гладкую мускулатуру, в том числе и мочеточников. В результате моча движется медленнее, создавая идеальные условия для размножения бактерий. Кроме того, во время беременности иммунитет женщины немного снижается, чтобы организм не отторг плод. И это тоже играет на руку микробам-захватчикам.
Симптомы, которые нельзя игнорировать
Как же понять, что у вас гестационный пиелонефрит? Что это за симптомы, на которые стоит обратить внимание? Первый звоночек — это боль в пояснице. Она может быть тупой и ноющей или острой и резкой. Иногда боль отдает в живот или паховую область. Второй признак — повышение температуры тела. Причем температура может подскочить до 38-39 градусов и сопровождаться ознобом. Третий симптом — изменения в мочеиспускании. Вы можете заметить, что стали чаще бегать в туалет, а моча стала мутной или даже с примесью крови.
Но это еще не все! Гестационный пиелонефрит коварен и может маскироваться под другие заболевания. Иногда он проявляется тошнотой и рвотой, которые легко спутать с обычным токсикозом. Или общей слабостью и недомоганием, которые многие беременные списывают на естественное состояние. Поэтому так важно внимательно прислушиваться к своему организму и не игнорировать даже незначительные изменения в самочувствии.
Диагностика: как поймать врага за хвост
Если вы заподозрили у себя гестационный пиелонефрит, не стоит заниматься самодиагностикой. Бегом к врачу! Только специалист сможет точно определить, что это за напасть и как с ней бороться. Для постановки диагноза врач назначит ряд исследований. Первым делом — общий анализ мочи. Он покажет, есть ли в моче бактерии, лейкоциты или эритроциты. Затем — посев мочи на флору и чувствительность к антибиотикам. Этот анализ поможет определить, какие именно бактерии устроили в вашем организме вечеринку, и подобрать правильное «оружие» против них.
Кроме того, врач может назначить УЗИ почек и мочевыводящих путей. Это исследование покажет, есть ли застой мочи, камни в почках или другие аномалии. В некоторых случаях может потребоваться и более серьезное обследование — компьютерная томография или магнитно-резонансная томография. Но не пугайтесь — эти методы абсолютно безопасны для беременных и плода.
Лечение: битва с микробами
Итак, диагноз поставлен. Что дальше? Начинается самое интересное — лечение. И тут важно помнить, что гестационный пиелонефрит — это не шутки. Без правильного лечения он может привести к серьезным осложнениям как для мамы, так и для малыша. Поэтому лечение должно быть комплексным и под строгим контролем врача.
Основа лечения — антибиотикотерапия. Да-да, те самые антибиотики, которых так боятся беременные. Но не переживайте — врач подберет препарат, который безопасен для вашего малыша. Обычно курс лечения длится 7-14 дней. Кроме того, вам могут назначить препараты для снятия воспаления и спазмов, а также обезболивающие средства. Важную роль играет и питьевой режим — обильное питье помогает вымывать бактерии из мочевыводящих путей.
Но не думайте, что можно просто выпить таблетки и забыть о проблеме. Гестационный пиелонефрит требует комплексного подхода. Вам придется пересмотреть свой образ жизни. Больше отдыхайте, избегайте переохлаждения, следите за гигиеной интимной зоны. И, конечно же, регулярно посещайте врача для контроля лечения.
Профилактика: как не допустить беды
Как говорится, лучшее лечение — это профилактика. И гестационный пиелонефрит не исключение. Что можно сделать, чтобы снизить риск развития этого заболевания? Во-первых, пейте больше жидкости. Вода помогает вымывать бактерии из мочевыводящих путей. Во-вторых, не терпите, если хочется в туалет. Застой мочи — лучший друг бактерий. В-третьих, следите за гигиеной. Подмывайтесь только спереди назад, чтобы не занести бактерии из анального отверстия в мочеиспускательный канал.
Еще один важный момент — правильное питание. Ешьте больше фруктов и овощей, они помогают поддерживать кислую среду в моче, что препятствует размножению бактерий. Особенно полезны клюква и брусника — они содержат вещества, которые не дают бактериям прикрепляться к стенкам мочевого пузыря. И не забывайте о регулярных визитах к врачу — он сможет вовремя заметить первые признаки проблемы.
Жизнь после пиелонефрита: что дальше?
Вы успешно победили гестационный пиелонефрит? Поздравляем! Но расслабляться рано. После перенесенного заболевания важно продолжать следить за своим здоровьем. Регулярно сдавайте анализы мочи, чтобы убедиться, что инфекция не вернулась. Продолжайте соблюдать правила гигиены и питьевой режим. И помните, что после родов вам нужно будет пройти полное обследование мочевыделительной системы, чтобы убедиться, что все в порядке.
Гестационный пиелонефрит — это серьезное испытание для будущей мамы. Но при правильном подходе и своевременном лечении его можно успешно преодолеть. Главное — не паниковать и доверять своему врачу. Помните, что ваше здоровье — это здоровье вашего малыша. Берегите себя и будьте счастливы!
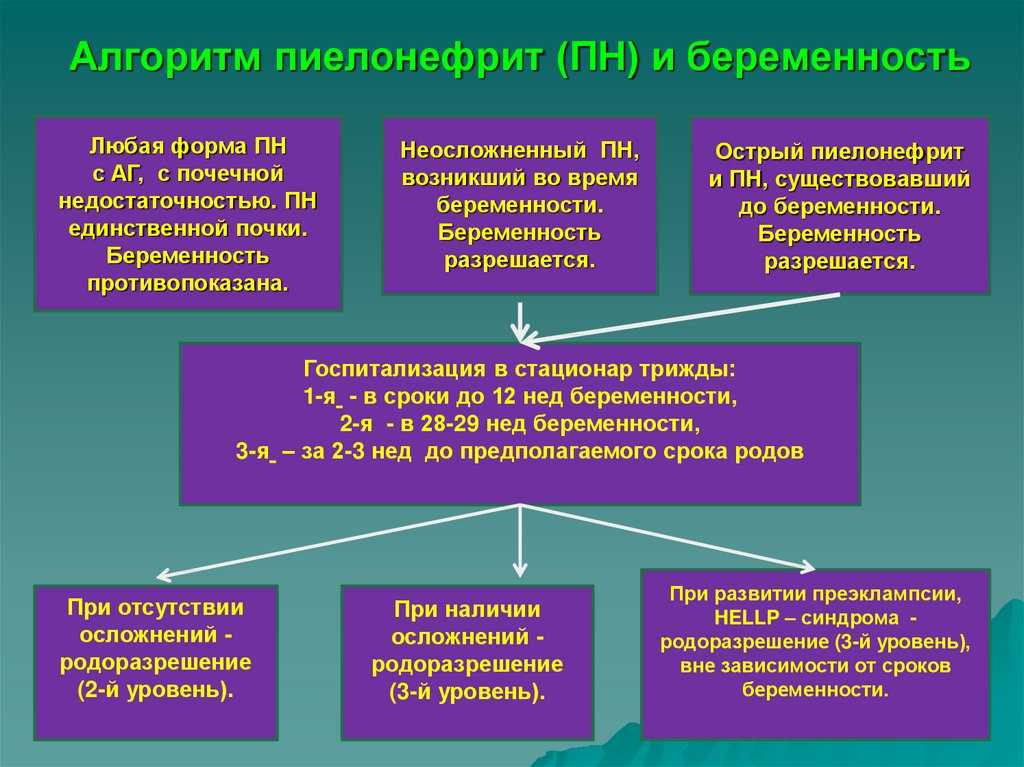
Диагностика пиелонефрита у беременных: основные методы обследования
Представьте себе, что ваш организм — это сложная система водоснабжения, а почки — главные очистные сооружения. Что произойдет, если эти сооружения выйдут из строя? Правильно, вся система даст сбой. Именно это и происходит при гестационном пиелонефрите. Но как же выявить эту коварную «поломку»? Давайте разберемся, какие методы диагностики помогут врачам найти и обезвредить этого незваного гостя в организме будущей мамы.

Гестационный пиелонефрит — что это за зверь такой? Это воспаление почечной лоханки и чашечек, которое возникает во время беременности. И знаете что? Это не просто неприятность, а серьезная угроза для здоровья мамы и малыша. Поэтому так важно вовремя его выявить и начать лечение. Но как же это сделать?
Анализ мочи: первая линия обороны
Начнем с самого простого и доступного метода — общего анализа мочи. Это как разведка боем: быстро, просто и информативно. Что же может показать этот анализ? Во-первых, наличие белка в моче. При пиелонефрите его уровень часто повышается. Во-вторых, лейкоциты — эти маленькие солдатики иммунной системы. Их повышенное количество говорит о том, что в организме идет борьба с инфекцией. И наконец, бактерии — главные виновники торжества. Их присутствие в моче — явный признак того, что в мочевыводящих путях непорядок.
Но не спешите ставить диагноз самостоятельно! Помните, что во время беременности организм меняется, и некоторые показатели могут быть слегка повышены даже у здоровых женщин. Поэтому интерпретировать результаты анализа должен только врач.
Посев мочи: охота на бактерий
Если общий анализ мочи показал отклонения, следующим шагом будет посев мочи на флору и чувствительность к антибиотикам. Это как детективное расследование: мы не только находим преступника (бактерию), но и выясняем, чем его можно обезвредить (какой антибиотик будет эффективен). Посев мочи позволяет определить вид возбудителя и его количество. Чаще всего при гестационном пиелонефрите обнаруживается кишечная палочка — настоящий террорист мочевыводящих путей.
Результаты посева мочи помогут врачу подобрать правильное лечение. Ведь антибиотики — это не витаминки, их нельзя назначать наобум, особенно беременным. Каждый препарат должен быть подобран индивидуально, чтобы эффективно бороться с инфекцией и при этом не навредить малышу.
УЗИ: заглянем внутрь
Ультразвуковое исследование — это как окошко в ваш организм. Оно позволяет увидеть структуру почек, мочеточников и мочевого пузыря. При гестационном пиелонефрите УЗИ может показать увеличение размеров почки, расширение чашечно-лоханочной системы, изменение структуры почечной ткани. Кроме того, УЗИ поможет выявить возможные осложнения, например, камни в почках или гидронефроз.

УЗИ особенно ценно тем, что оно абсолютно безопасно для мамы и малыша. Его можно проводить на любом сроке беременности, и даже многократно, если это необходимо для контроля лечения.
Анализ крови: общая картина здоровья
Общий анализ крови — это как общая фотография вашего здоровья. При гестационном пиелонефрите он может показать повышение уровня лейкоцитов и скорости оседания эритроцитов (СОЭ). Это говорит о том, что в организме идет воспалительный процесс. Кроме того, анализ крови поможет оценить общее состояние организма и выявить возможные осложнения, например, анемию.
Биохимический анализ крови тоже может дать важную информацию. Он покажет уровень креатинина и мочевины — веществ, которые выводятся почками. Их повышение может говорить о нарушении функции почек.
Дополнительные методы: когда нужно копнуть глубже
В некоторых случаях врач может назначить дополнительные методы обследования. Например, цистоскопию — осмотр мочевого пузыря с помощью специального прибора. Или урографию — рентгенологическое исследование мочевыводящих путей с использованием контрастного вещества. Но эти методы применяются редко и только по строгим показаниям, так как они могут нести потенциальный риск для плода.
Еще один метод — магнитно-резонансная томография (МРТ). Она позволяет получить детальное изображение органов мочевыделительной системы без использования ионизирующего излучения. МРТ считается безопасной для беременных, но обычно проводится только при подозрении на серьезные осложнения.
Комплексный подход: ключ к успеху
Важно помнить, что диагностика гестационного пиелонефрита — это комплексный процесс. Ни один метод сам по себе не дает полной картины. Только сопоставив результаты всех исследований и учитывая клинические симптомы, врач может поставить точный диагноз и назначить правильное лечение.
Например, повышенное количество лейкоцитов в моче может быть и при цистите, и при пиелонефрите. Но если при этом есть боль в пояснице, высокая температура и изменения на УЗИ — это уже явно указывает на пиелонефрит.

Своевременная диагностика: залог успешного лечения
Гестационный пиелонефрит — это не приговор, а диагноз, с которым можно и нужно бороться. Главное — вовремя его выявить. Поэтому так важно регулярно проходить обследования во время беременности и не игнорировать никакие симптомы. Помните, что ваше здоровье — это здоровье вашего малыша.
Если вы столкнулись с этим диагнозом, не паникуйте. Современные методы диагностики позволяют выявить заболевание на ранней стадии, а правильно подобранное лечение поможет быстро с ним справиться. Главное — доверьтесь своему врачу и строго следуйте всем его рекомендациям.
В конце концов, гестационный пиелонефрит — это всего лишь небольшое препятствие на пути к главной цели — рождению здорового малыша. И с помощью современной медицины вы обязательно преодолеете это препятствие. Будьте внимательны к своему здоровью, регулярно проходите обследования и помните: ваш организм — это удивительная система, способная справиться с любыми трудностями. А врачи и современные методы диагностики — это ваши верные помощники в этом нелегком, но таком важном деле — вынашивании новой жизни.
Особенности лечения воспаления почек при беременности: безопасные препараты
Гестационный пиелонефрит — что это за напасть такая? Представьте себе, что ваши почки — это фильтры, которые очищают кровь от всякой гадости. А теперь вообразите, что эти фильтры вдруг воспалились и перестали нормально работать. Вот это и есть пиелонефрит. А приставка «гестационный» означает, что эта зараза подкралась к вам во время беременности. Неприятно? Еще как! Но не паникуйте раньше времени — современная медицина знает, как с этим бороться.
Лечение гестационного пиелонефрита — это как игра в шахматы. Нужно продумать каждый ход, чтобы победить болезнь и при этом не навредить малышу. Главное оружие в этой битве — антибиотики. Но не спешите бежать в аптеку и скупать все подряд! Выбор препарата — это задача врача, и только он может назначить правильное лечение.
Антибиотики: главные бойцы на передовой
Какие же антибиотики безопасны для беременных? На первом месте стоят препараты пенициллинового ряда. Это как старая гвардия — проверенные бойцы, которые эффективно борются с инфекцией и при этом практически не вредят малышу. Амоксициллин, ампициллин — эти названия вы наверняка услышите от врача.
Следующая группа — цефалоспорины. Это уже более современное оружие. Цефазолин, цефуроксим, цефтриаксон — эти препараты хорошо справляются с инфекцией и считаются безопасными для применения во время беременности.
А как насчет других групп антибиотиков? Макролиды, например, азитромицин, тоже могут использоваться, но с осторожностью и только по назначению врача. А вот от фторхинолонов (ципрофлоксацин и его собратья) лучше отказаться — они могут навредить развитию костной системы малыша.
Длительность лечения: марафон, а не спринт
Сколько же нужно принимать эти волшебные таблетки? Обычно курс лечения длится 7-14 дней. Но не вздумайте прекращать прием раньше времени, даже если вам стало лучше! Недолеченная инфекция может вернуться с новой силой, и тогда борьба начнется по новой.
После курса антибиотиков врач обязательно назначит контрольные анализы. Это как проверка после генеральной уборки — нужно убедиться, что все микробы выдворены из организма.
Уросептики: на страже чистоты
После основного курса лечения врач может назначить уросептики. Это препараты, которые поддерживают чистоту в мочевыводящих путях и не дают инфекции вернуться. Фурагин, нитрофурантоин — эти названия вы можете услышать от доктора. Они менее агрессивны, чем антибиотики, и могут использоваться длительное время.
Но помните: даже самые безопасные препараты нужно принимать только по назначению врача. Самолечение во время беременности — это как игра в русскую рулетку. Не стоит рисковать здоровьем своим и малыша.
Фитотерапия: помощь от матушки-природы
А как насчет народных средств? Можно ли использовать травяные сборы при гестационном пиелонефрите? Ответ: да, но с осторожностью и только после консультации с врачом. Некоторые травы действительно могут помочь в борьбе с инфекцией и облегчить симптомы.
Брусничный лист, толокнянка, шиповник — эти растения обладают мочегонным и противовоспалительным действием. Они помогают вымывать бактерии из мочевыводящих путей и укрепляют иммунитет. Но не стоит думать, что травяные чаи могут заменить антибиотики. Они лишь дополняют основное лечение, но не заменяют его.

Питьевой режим: вода как лекарство
Знаете, что еще может помочь в борьбе с гестационным пиелонефритом? Обычная вода! Да-да, не удивляйтесь. Обильное питье — это как постоянная промывка мочевыводящих путей. Оно помогает вымывать бактерии и токсины из организма.
Сколько же нужно пить? Врачи рекомендуют увеличить обычный объем потребляемой жидкости на 1-1,5 литра в день. Но не переусердствуйте — избыток жидкости может привести к отекам, которые и так часто беспокоят беременных.
Диета: правильное питание — залог здоровья
А теперь поговорим о еде. Правильное питание при гестационном пиелонефрите — это не просто прихоть диетологов. Это важная часть лечения. Что же должно быть в вашем меню?
Во-первых, побольше фруктов и овощей. Они богаты витаминами и минералами, которые укрепляют иммунитет. Особенно полезны цитрусовые, клюква, брусника — они создают кислую среду в моче, что препятствует размножению бактерий.
Во-вторых, нежирные сорта мяса и рыбы. Они содержат белок, необходимый для восстановления тканей. А вот от жирной, жареной, копченой пищи лучше отказаться — она создает дополнительную нагрузку на почки.
И не забывайте о кисломолочных продуктах. Они содержат полезные бактерии, которые помогают восстановить микрофлору кишечника после приема антибиотиков.
Постельный режим: отдых как лекарство
Знаете, что еще может помочь в борьбе с гестационным пиелонефритом? Обычный отдых! Да-да, не удивляйтесь. Постельный режим — это не наказание, а важная часть лечения. Он помогает снизить нагрузку на почки и ускорить выздоровление.
Но не думайте, что нужно целыми днями лежать в кровати. Умеренная активность полезна — она улучшает кровообращение и помогает вывести токсины из организма. Главное — найти золотую середину между отдыхом и активностью.
Профилактика: как не допустить рецидива
Вы успешно победили гестационный пиелонефрит? Поздравляем! Но расслабляться рано. Важно не допустить повторного возникновения заболевания. Как это сделать?
Во-первых, продолжайте соблюдать правила гигиены. Подмывайтесь только спереди назад, чтобы не занести бактерии из анального отверстия в мочеиспускательный канал. Носите удобное хлопчатобумажное белье, избегайте переохлаждения.
Во-вторых, не забывайте о правильном питании и питьевом режиме. Продолжайте пить много жидкости и есть продукты, богатые витаминами.
И наконец, регулярно посещайте врача и сдавайте анализы. Это поможет вовремя заметить первые признаки возможного рецидива и принять меры.
Заключительные мысли
Гестационный пиелонефрит — это серьезное испытание для будущей мамы. Но при правильном подходе и своевременном лечении его можно успешно преодолеть. Главное — не паниковать и доверять своему врачу. Помните, что ваше здоровье — это здоровье вашего малыша. Берегите себя и будьте счастливы!
И напоследок, хочется сказать: беременность — это удивительное время. Да, иногда оно приносит неожиданные сюрпризы вроде гестационного пиелонефрита. Но это всего лишь небольшое препятствие на пути к главной цели — рождению здорового малыша. И с помощью современной медицины, правильного подхода и вашей заботы о себе, вы обязательно преодолеете это препятствие. Здоровья вам и вашему будущему малышу!
Осложнения гестационного пиелонефрита: риски для матери и плода
Гестационный пиелонефрит — что это за зверь такой? Представьте себе, что ваши почки — это сложная система фильтрации, которая очищает кровь от всякой дряни. А теперь вообразите, что в эту систему проникли вредные бактерии и устроили там настоящий погром. Вот это и есть пиелонефрит. А приставка «гестационный» означает, что эта напасть подкралась к вам во время беременности. И знаете что? Это не просто неприятность, а серьезная угроза для здоровья мамы и малыша.
Но не спешите паниковать! Знание — сила, и чем больше вы знаете об осложнениях этого заболевания, тем лучше сможете защитить себя и своего крошку. Так что давайте разберемся, какие риски несет гестационный пиелонефрит и как их можно избежать.
Риски для мамы: когда почки бьют тревогу
Начнем с того, что может случиться с будущей мамой, если оставить гестационный пиелонефрит без внимания. Первое, о чем стоит упомянуть — это риск развития сепсиса. Звучит страшно? Еще бы! Сепсис — это как пожар в организме, когда инфекция из почек распространяется по всему телу. И поверьте, это не та вечеринка, на которую вы хотели бы попасть.

Другое серьезное осложнение — острая почечная недостаточность. Представьте, что ваши почки — это фабрика по переработке отходов. А теперь вообразите, что эта фабрика вдруг остановилась. Все токсины и отходы начинают накапливаться в организме, и это может привести к очень серьезным последствиям.
Но и это еще не все! Гестационный пиелонефрит может стать причиной развития анемии. Это как если бы в вашем организме вдруг стало не хватать красных кровяных телец — главных переносчиков кислорода. В результате вы чувствуете постоянную усталость, слабость, головокружение. А ведь во время беременности сил и так не хватает, верно?
Риски для малыша: когда под угрозой самое дорогое
Теперь давайте поговорим о том, как гестационный пиелонефрит может повлиять на вашего будущего малыша. И тут, увы, новости тоже не самые радужные.
Первое, о чем стоит упомянуть — это риск преждевременных родов. Представьте, что ваш малыш — это космонавт, который готовится к полету. Ему нужно провести в космическом корабле (то есть в вашем животике) определенное время, чтобы полностью подготовиться к «выходу в открытый космос». А гестационный пиелонефрит может заставить его «катапультироваться» раньше времени.
Другое серьезное осложнение — задержка внутриутробного развития плода. Это как если бы ваш малыш вдруг перестал получать все необходимые питательные вещества в нужном количестве. В результате он может родиться маленьким и слабеньким.
Но и это еще не все! Гестационный пиелонефрит повышает риск внутриутробного инфицирования плода. Это как если бы вредные бактерии нашли лазейку и проникли к вашему малышу, который пока не может защитить себя сам.
Профилактика: как не допустить беды
Теперь, когда мы знаем о всех этих рисках, возникает логичный вопрос: как их избежать? И тут есть хорошие новости — профилактика гестационного пиелонефрита вполне возможна!
Первое правило — пейте больше воды. Это как постоянная промывка вашей «канализационной системы». Чем больше вы пьете, тем меньше шансов у бактерий задержаться в мочевыводящих путях.
Второе — следите за гигиеной. Подмывайтесь только спереди назад, чтобы не занести бактерии из анального отверстия в мочеиспускательный канал. Это как правило дорожного движения — только в одном направлении!
Третье — не терпите, если хочется в туалет. Застой мочи — это как застойная лужа, идеальное место для размножения бактерий. Не давайте им такого шанса!
Диагностика: как поймать врага за хвост
Но что делать, если, несмотря на все меры предосторожности, вы подозреваете у себя гестационный пиелонефрит? Как распознать этого коварного врага?
Первый признак — боль в пояснице. Она может быть тупой и ноющей или острой и резкой. Иногда боль отдает в живот или паховую область. Это как сигнальные ракеты, которые запускают ваши почки, чтобы привлечь внимание.
Второй симптом — повышение температуры тела. Причем температура может подскочить до 38-39 градусов и сопровождаться ознобом. Это как если бы ваш организм включил режим «антивирус» на полную мощность.
Третий признак — изменения в мочеиспускании. Вы можете заметить, что стали чаще бегать в туалет, а моча стала мутной или даже с примесью крови. Это как если бы ваша «канализационная система» вдруг начала давать сбои.
Лечение: битва с микробами
Если диагноз подтвердился, не паникуйте! Современная медицина знает, как бороться с гестационным пиелонефритом. Главное оружие в этой битве — антибиотики. Но не спешите бежать в аптеку и скупать все подряд! Выбор препарата — это задача врача, и только он может назначить правильное лечение.
Обычно используются антибиотики пенициллинового ряда или цефалоспорины. Это как спецназ, который отправляют на борьбу с бактериями. Курс лечения обычно длится 7-14 дней. И помните — нельзя прерывать лечение, даже если вам стало лучше! Недолеченная инфекция может вернуться с новой силой.
Кроме антибиотиков, врач может назначить противовоспалительные препараты, спазмолитики для снятия боли, а также препараты для поддержки иммунитета. Это как если бы вы не только отправили спецназ на борьбу с врагом, но и укрепили свои оборонительные сооружения.

Жизнь после пиелонефрита: что дальше?
Вы успешно победили гестационный пиелонефрит? Поздравляем! Но расслабляться рано. После перенесенного заболевания важно продолжать следить за своим здоровьем. Регулярно сдавайте анализы мочи, чтобы убедиться, что инфекция не вернулась. Продолжайте соблюдать правила гигиены и питьевой режим.
И помните, что после родов вам нужно будет пройти полное обследование мочевыделительной системы. Это как техосмотр после серьезной поездки — нужно убедиться, что все системы работают нормально.
Заключительные мысли
Гестационный пиелонефрит — это серьезное испытание для будущей мамы. Но при правильном подходе и своевременном лечении его можно успешно преодолеть. Главное — не игнорировать симптомы и вовремя обращаться к врачу. Помните, что ваше здоровье — это здоровье вашего малыша.
И напоследок хочется сказать: беременность — это удивительное время. Да, иногда оно приносит неожиданные сюрпризы вроде гестационного пиелонефрита. Но это всего лишь небольшое препятствие на пути к главной цели — рождению здорового малыша. И с помощью современной медицины, правильного подхода и вашей заботы о себе, вы обязательно преодолеете это препятствие. Здоровья вам и вашему будущему малышу!
Профилактика пиелонефрита во время беременности: ключевые рекомендации
Гестационный пиелонефрит — что это за зверь такой? Представьте себе, что ваши почки — это сложная система очистки, работающая 24/7. А теперь вообразите, что в эту систему проникли вредные бактерии и устроили там настоящий балаган. Вот это и есть пиелонефрит. А приставка «гестационный» означает, что эта напасть подкралась к вам во время беременности. И знаете что? Это не просто неприятность, а серьезная угроза для здоровья мамы и малыша. Но не спешите паниковать! Есть способы держать этого незваного гостя на расстоянии.
Гидратация: ваш первый защитник
Первое и, пожалуй, самое важное правило — пейте больше воды. Звучит просто, не так ли? Но в этой простоте кроется мощная защита. Представьте, что ваша мочевыделительная система — это река. Что случится, если река обмелеет? Правильно, вода застоится, и в ней начнут размножаться всякие неприятные микроорганизмы. То же самое происходит и в вашем организме. Обильное питье — это как паводок, который смывает все лишнее.

Сколько же нужно пить? Врачи рекомендуют увеличить обычный объем потребляемой жидкости на 1-1,5 литра в день. Но не переусердствуйте — избыток жидкости может привести к отекам, которые и так часто беспокоят беременных. Найдите свой золотой баланс.
Гигиена: чистота — залог здоровья
Второе правило — следите за гигиеной. Звучит как что-то из детского сада, верно? Но поверьте, это архиважно. Подмывайтесь только спереди назад, чтобы не занести бактерии из анального отверстия в мочеиспускательный канал. Это как правило дорожного движения — только в одном направлении!
И еще один момент — забудьте о пенных ваннах и ароматических средствах для интимной гигиены. Да, они пахнут божественно, но могут нарушить естественный баланс микрофлоры. Используйте только мягкое мыло или специальные средства для интимной гигиены с нейтральным pH.
Мочеиспускание: не терпите!
Третье правило может показаться немного неловким, но оно критически важно. Не терпите, если хочется в туалет. Застой мочи — это как застойная лужа, идеальное место для размножения бактерий. Помните старую поговорку «Семь раз отмерь, один раз отрежь»? В нашем случае это будет звучать так: «Лучше семь раз сходить в туалет, чем один раз получить пиелонефрит».
И еще один важный момент — обязательно посещайте туалет перед сном и сразу после полового акта. Это поможет вымыть потенциальных возбудителей инфекции.
Одежда: дышать — значит жить
А теперь поговорим о моде. Нет, я не собираюсь давать вам советы по стилю. Речь о функциональности. Носите удобное хлопчатобумажное белье. Синтетика, конечно, красива, но она не дает коже дышать. А это создает влажную среду, идеальную для размножения бактерий.
И забудьте о обтягивающих джинсах и лосинах. Да, они подчеркивают ваш прекрасный животик, но могут стать причиной застоя крови в малом тазу. Выбирайте свободную, удобную одежду. Поверьте, ваши почки скажут вам спасибо.
Питание: вы — то, что вы едите
Теперь о самом вкусном — о еде. Правильное питание при беременности важно не только для развития малыша, но и для профилактики пиелонефрита. Что же должно быть в вашем меню?
Во-первых, побольше фруктов и овощей. Они богаты витаминами и минералами, которые укрепляют иммунитет. Особенно полезны цитрусовые, клюква, брусника — они создают кислую среду в моче, что препятствует размножению бактерий.
Во-вторых, нежирные сорта мяса и рыбы. Они содержат белок, необходимый для восстановления тканей. А вот от жирной, жареной, копченой пищи лучше отказаться — она создает дополнительную нагрузку на почки.
И не забывайте о кисломолочных продуктах. Они содержат полезные бактерии, которые помогают поддерживать нормальную микрофлору кишечника и мочеполовой системы.
Половая жизнь: осторожность не помешает
Теперь о деликатном. Половая жизнь во время беременности — тема, вызывающая много вопросов. С точки зрения профилактики пиелонефрита, есть несколько важных моментов.
Во-первых, соблюдайте гигиену до и после полового акта. Во-вторых, старайтесь опорожнять мочевой пузырь сразу после близости. Это поможет вымыть бактерии, которые могли попасть в мочеиспускательный канал.
И помните, что некоторые позы могут увеличить риск попадания бактерий в мочевыводящие пути. Обсудите этот вопрос с вашим гинекологом — он подскажет, какие позы безопаснее всего во время беременности.
Физическая активность: движение — жизнь
А как насчет спорта? Нет, я не предлагаю вам заняться тяжелой атлетикой. Но умеренная физическая активность очень полезна для профилактики пиелонефрита. Почему? Потому что движение улучшает кровообращение, в том числе в области малого таза и почек.
Отличный выбор — пешие прогулки, плавание, специальная гимнастика для беременных. Но помните главное правило — все хорошо в меру. Не переусердствуйте и обязательно консультируйтесь с врачом перед тем, как начать заниматься.
Мониторинг здоровья: держите руку на пульсе
И последнее, но не менее важное — регулярно проходите обследования. Во время беременности вы и так часто посещаете врача, но не пренебрегайте дополнительными анализами. Общий анализ мочи — это как лакмусовая бумажка, которая может показать первые признаки проблем с почками.

Не игнорируйте никакие симптомы. Боль в пояснице, частое мочеиспускание, повышение температуры — все это поводы немедленно обратиться к врачу. Помните, что своевременная диагностика — это половина успеха в лечении.
Альтернативные методы: народная мудрость
А как насчет народных средств? Фитотерапия может быть отличным дополнением к основной профилактике. Но помните главное правило — никакого самолечения! Любые травяные сборы должны быть одобрены вашим врачом.
Брусничный лист, толокнянка, шиповник — эти растения обладают мочегонным и противовоспалительным действием. Они помогают вымывать бактерии из мочевыводящих путей и укрепляют иммунитет. Но не стоит думать, что травяные чаи могут заменить основные методы профилактики. Они лишь дополняют их, но не заменяют.
Заключительные мысли
Гестационный пиелонефрит — это серьезное испытание для будущей мамы. Но при правильном подходе его можно предотвратить. Помните, что профилактика всегда легче, чем лечение. Соблюдайте эти простые правила, и вы значительно снизите риск развития этого заболевания.
И напоследок хочется сказать: беременность — это удивительное время. Да, оно приносит определенные трудности и требует особого внимания к здоровью. Но все эти усилия стоят того, чтобы в конце пути взять на руки здорового малыша. Берегите себя и будьте счастливы!
Диета при гестационном пиелонефрите: что можно и нельзя есть
Гестационный пиелонефрит — что это за зверь такой? Представьте, что ваши почки — это сложная система фильтрации, которая очищает кровь от всякой дряни. А теперь вообразите, что в эту систему проникли вредные бактерии и устроили там настоящий бардак. Вот это и есть пиелонефрит. А приставка «гестационный» означает, что эта напасть подкралась к вам во время беременности. И знаете что? Это не просто неприятность, а серьезная угроза для здоровья мамы и малыша. Но не спешите паниковать! Правильное питание может стать вашим верным союзником в борьбе с этим коварным недугом.
Почему диета так важна?
Вы когда-нибудь задумывались, почему врачи так настойчиво твердят о важности правильного питания при гестационном пиелонефрите? Дело в том, что еда — это не просто топливо для нашего организма. Это настоящее лекарство! Правильно подобранная диета может помочь снизить нагрузку на почки, уменьшить воспаление и даже ускорить выздоровление. Но есть и обратная сторона медали — неправильное питание может усугубить ситуацию и превратить вашу жизнь в настоящий кошмар.
Что же можно есть?
Итак, давайте разберемся, какие продукты станут вашими верными союзниками в борьбе с гестационным пиелонефритом. Первое, на что стоит обратить внимание — это овощи и фрукты. Они богаты витаминами и минералами, которые так необходимы вашему организму сейчас. Особенно полезны цитрусовые, клюква, брусника. Эти ягоды — настоящие бойцы с инфекцией. Они создают кислую среду в моче, что препятствует размножению бактерий. Представьте, что ваша моча — это поле боя, а клюква и брусника — это маленькие, но отважные солдаты, которые не дают врагу захватить территорию.
Следующий пункт в нашем меню — нежирные сорта мяса и рыбы. Они содержат белок, необходимый для восстановления тканей. Это как строительный материал для ремонта поврежденных участков. Куриная грудка, индейка, треска — вот ваши новые лучшие друзья. Готовьте их на пару или запекайте в духовке — так вы сохраните максимум полезных веществ.
Не забывайте и о кисломолочных продуктах. Йогурт, кефир, творог — это не просто вкусно, но и полезно. Они содержат пробиотики — полезные бактерии, которые помогают поддерживать нормальную микрофлору кишечника и мочеполовой системы. Представьте, что это ваша личная армия добрых микробов, которая защищает вас от злых захватчиков.
А что же нельзя?
Теперь поговорим о запретных плодах. Первое, от чего придется отказаться — это соль. Да-да, та самая соль, без которой, казалось бы, невозможно представить ни одно блюдо. Но при гестационном пиелонефрите она становится настоящим врагом. Соль задерживает жидкость в организме, что создает дополнительную нагрузку на почки. Представьте, что ваши почки — это насос, который должен откачивать воду. А соль — это как песок в механизме, который заставляет насос работать на износ.
Следующий пункт в черном списке — острая, жареная и копченая пища. Эти продукты — настоящие провокаторы. Они раздражают слизистую мочевого пузыря и мочевыводящих путей, создавая благоприятную среду для размножения бактерий. Это как если бы вы пригласили врага на чашечку чая и предложили ему удобное кресло.

И, конечно же, придется забыть о алкоголе и кофе. Эти напитки обладают мочегонным эффектом, что может привести к обезвоживанию организма. А это, в свою очередь, создает идеальные условия для размножения бактерий. Представьте, что ваш организм — это крепость, а вода — это ров вокруг нее. Алкоголь и кофе осушают этот ров, давая врагу возможность легко проникнуть внутрь.
Питьевой режим: ваш главный союзник
А теперь о самом важном — о воде. Знаете ли вы, что правильный питьевой режим — это половина успеха в лечении гестационного пиелонефрита? Обильное питье помогает вымывать бактерии из мочевыводящих путей. Это как если бы вы устроили в своем организме настоящий потоп, смывая все вредное и ненужное.
Сколько же нужно пить? Врачи рекомендуют увеличить обычный объем потребляемой жидкости на 1-1,5 литра в день. Но не переусердствуйте — избыток жидкости может привести к отекам, которые и так часто беспокоят беременных. Найдите свой золотой баланс.
Какие напитки предпочесть? Лучший выбор — чистая вода. Но можно разнообразить свой рацион травяными чаями. Ромашка, шиповник, брусничный лист — эти травы обладают противовоспалительным и мочегонным действием. Они как природные лекарства, которые помогают вашему организму бороться с инфекцией.
Режим питания: как часто и сколько есть?
Теперь поговорим о режиме питания. При гестационном пиелонефрите важно не только то, что вы едите, но и как вы это делаете. Забудьте о трех приемах пищи в день. Ваш новый девиз — часто и понемногу. Это поможет снизить нагрузку на почки и улучшит пищеварение.
Оптимальный вариант — 5-6 небольших приемов пищи в день. Представьте, что вы кормите маленького ребенка — ему нужно есть часто, но понемногу. Так вот, сейчас вы и есть этот ребенок. Ваш организм нуждается в постоянной, но умеренной подпитке.
Как приготовить пищу?
Способ приготовления пищи при гестационном пиелонефрите тоже имеет значение. Забудьте о жарке — это табу. Ваши новые лучшие друзья — это варка, запекание и приготовление на пару. Эти способы позволяют сохранить максимум полезных веществ и минимизировать использование жиров.

Представьте, что вы готовите не просто еду, а лекарство. Каждое блюдо должно быть не только вкусным, но и полезным. Экспериментируйте с травами и специями — они могут добавить вкуса даже самому простому блюду, не нанося вреда вашему здоровью.
Индивидуальный подход: слушайте свой организм
Помните, что каждый организм уникален. То, что хорошо для одного человека, может не подойти другому. Поэтому важно внимательно прислушиваться к своему телу. Ведите дневник питания, отмечайте, какие продукты вызывают у вас неприятные ощущения, а какие, наоборот, помогают чувствовать себя лучше.
И, конечно же, не забывайте консультироваться с врачом. Он может дать индивидуальные рекомендации, учитывая особенности вашего организма и течение заболевания.
Заключительные мысли
Гестационный пиелонефрит — это серьезное испытание для будущей мамы. Но правильное питание может стать вашим надежным союзником в борьбе с этим заболеванием. Помните, что диета — это не наказание, а забота о себе и своем малыше. Каждый прием пищи — это возможность поддержать свой организм в борьбе с инфекцией.
И напоследок хочется сказать: беременность — это удивительное время. Да, оно приносит определенные трудности и требует особого внимания к здоровью. Но все эти усилия стоят того, чтобы в конце пути взять на руки здорового малыша. Берегите себя, питайтесь правильно и будьте счастливы!
Восстановление после пиелонефрита: жизнь после родов
Гестационный пиелонефрит — это коварное заболевание, которое может серьезно осложнить беременность. Но что же это за зверь такой? Давайте разберемся. Гестационный пиелонефрит — это воспаление почечных лоханок и чашечек, которое развивается во время беременности. Звучит страшно, не правда ли? Но не спешите паниковать. Хотя это и серьезное состояние, при правильном подходе с ним можно успешно справиться.
Почему же именно беременные женщины так уязвимы перед этой напастью? Дело в том, что во время беременности организм женщины претерпевает множество изменений. Матка увеличивается и давит на мочеточники, замедляя отток мочи. А застой мочи — это идеальная среда для размножения бактерий. Добавьте к этому изменения в гормональном фоне, которые влияют на тонус мочевыводящих путей, и вот вам готовый рецепт для развития пиелонефрита.

Но как же распознать этого незваного гостя? Симптомы гестационного пиелонефрита могут быть коварными. Иногда они маскируются под обычное недомогание, связанное с беременностью. Но есть ряд признаков, на которые стоит обратить внимание: повышение температуры тела, озноб, боль в пояснице (особенно с одной стороны), частое и болезненное мочеиспускание, тошнота и рвота. Если вы заметили у себя эти симптомы, не стоит играть в героя и терпеть — немедленно обратитесь к врачу!
Диагностика гестационного пиелонефрита — это целый детективный процесс. Врач не только выслушает ваши жалобы, но и проведет ряд исследований. Анализ мочи — это первый шаг. Он может показать наличие бактерий и лейкоцитов, что является явным признаком инфекции. УЗИ почек поможет выявить изменения в их структуре. А посев мочи на флору и чувствительность к антибиотикам поможет определить, какие именно бактерии вызвали заболевание и какие антибиотики будут наиболее эффективны.
Теперь давайте поговорим о лечении. Это, пожалуй, самый важный и сложный этап. Ведь нужно не только победить инфекцию, но и сделать это максимально безопасно для будущего малыша. Основа лечения — это антибиотикотерапия. Но не спешите бежать в аптеку за первым попавшимся антибиотиком! Выбор препарата — это задача врача, который учтет срок беременности, тяжесть заболевания и результаты анализов.
Кроме антибиотиков, врач может назначить противовоспалительные препараты, спазмолитики для облегчения болевого синдрома и улучшения оттока мочи. Важную роль играет и питьевой режим — обильное питье помогает «промыть» почки и мочевыводящие пути. Но не переусердствуйте — все хорошо в меру!
А как же питание? Оно играет не последнюю роль в лечении гестационного пиелонефрита. Диета должна быть щадящей для почек, но при этом обеспечивать организм всеми необходимыми питательными веществами. Рекомендуется ограничить потребление соли, острых и копченых продуктов. А вот овощи, фрукты, нежирное мясо и рыба будут очень кстати.
Но лечение — это только полдела. Не менее важна профилактика рецидивов. Ведь гестационный пиелонефрит имеет неприятную особенность возвращаться. Чтобы этого не произошло, важно соблюдать ряд правил. Во-первых, не допускайте переохлаждения. Во-вторых, следите за регулярным опорожнением мочевого пузыря — не терпите, если хочется в туалет. В-третьих, соблюдайте правила личной гигиены. И, наконец, регулярно посещайте врача и сдавайте анализы — это поможет вовремя заметить начинающееся обострение.

А как же быть с физической активностью? Многие беременные женщины боятся лишний раз пошевелиться, особенно если у них диагностирован пиелонефрит. Но умеренная физическая активность не только не вредна, но даже полезна! Легкие прогулки на свежем воздухе, специальная гимнастика для беременных помогут улучшить кровообращение в малом тазу и предотвратить застой мочи.
Отдельный вопрос — это влияние гестационного пиелонефрита на плод. Многие будущие мамы переживают, не навредит ли заболевание их малышу. Действительно, пиелонефрит может представлять опасность для плода, особенно если его не лечить. Он может привести к преждевременным родам, задержке внутриутробного развития плода. Но! При своевременном обращении к врачу и правильном лечении эти риски сводятся к минимуму.
Интересный факт: по статистике, гестационный пиелонефрит чаще встречается у первородящих женщин. Почему так происходит? Возможно, дело в том, что организм впервые сталкивается с такими серьезными изменениями и не всегда может быстро адаптироваться. Но это не значит, что повторнородящие женщины могут расслабиться — им тоже нужно быть начеку!
А теперь давайте поговорим о психологическом аспекте. Диагноз «гестационный пиелонефрит» может серьезно напугать будущую маму. Страх за свое здоровье и здоровье малыша, необходимость лечения — все это может вызвать стресс. Но помните: стресс — худший враг беременной женщины. Постарайтесь сохранять спокойствие, доверьтесь своему врачу и помните, что при правильном лечении прогноз обычно благоприятный.
В заключение хочется сказать: гестационный пиелонефрит — это не приговор. Да, это серьезное заболевание, которое требует внимания и лечения. Но при правильном подходе с ним можно успешно справиться. Главное — вовремя обратиться к врачу, строго следовать его рекомендациям и не забывать о профилактике. И тогда ваша беременность пройдет гладко, а малыш родится здоровым. Берегите себя и будьте здоровы!
