Содержание
Как лечат младенческие (инфантильные) гемангиомы?
Erstellt am 2017/10/19, Последнее изменение: 2017/10/19 https://kinderkrebsinfo.de/doi/e195128
Нужно ли лечить ребёнка с младенческой гемангиомой, или нет, такое решение в каждом случае принимается индивидуально.
Если младенческая гемангиома растёт на несложном анатомическом участке тела (врачи говорят о неосложнённой локализации) и она не ограничивает жизненно важные функции (например, гемангиомы на руках, на ногах, на туловище), то необходимости в лечении нет. Но если младенческие гемангиомы быстро растут на сложных критических участках в организме, то их необходимо лечить, чтобы избежать осложнений. Прежде всего это касается детей с младенческими гемангиомами в области глаз (у них есть угроза снижения/потери зрения), в области губ (эти гемангиомы проходят не полностью, либо они исчезают очень медленно) и в области носа (у детей повышенная угроза деформации носа). Некоторых детей необходимо лечить по результатам из истории болезни и по результатам клинических исследований и визуальной диагностики.
Основными целями лечения являются:
- избежать осложнений, связанных с серьёзным косметическим дефектом или с ограничением жизненно важных функций; либо устранить эти уже возникшие осложнения,
- пролечить некрозы (когда гемангимомы изъязвляются),
- замедлить/остановить рост гемангиом,
- ускорить процесс восстановления больших по площади младенческих гемангиом.
Если у ребёнка младенческая гемангиома продолжает расти и её площадь составляет более 5% от общей поверхности тела, или если у ребёнка уже появились осложнения, то для того, чтобы подобрать метод лечения, необходимо обратиться клинику, которая специализируется в этой области. Как болезнь будет развиваться дальше, зависит от того, как быстро начнут лечить ребёнка. Если опухоль находится в состоянии покоя или она находится в фазе „рассасывания“ (обратного развития/восстановления), то обычно рекомендуется только наблюдать за ней.
- медикаментозное лечение бета-блокаторами (препарат пропраналол)
- лазерная терапия
- криотерапия
- операция
Лечение бета-блокаторами (препарат пропраналол)
Как конкретно действует пропраналол на младенческие гемангиомы, ещё до конца не изучено. У большинства детей эффективность препарата видна уже через несколько часов после первого прёма, самое позднее – эффект появляется через несколько дней. Кровенаполненность гемангиомы уменьшается и гемангиома становится мягче. В целом около 98 % гемангиом отвечают на лечение пропраналолом. Этот препарат можно давать детям принимать вовнутрь.
Побочные действия от пропраналола бывают примерно у 30% детей. Но они появляются временно и чаще всего они безвредные (например, ребёнок становится беспокойным по ночам, или у него появляется понос). Примерно у 17% детей после окончания 6 месячного курса лечения пропраналолом опухоль снова начинает расти.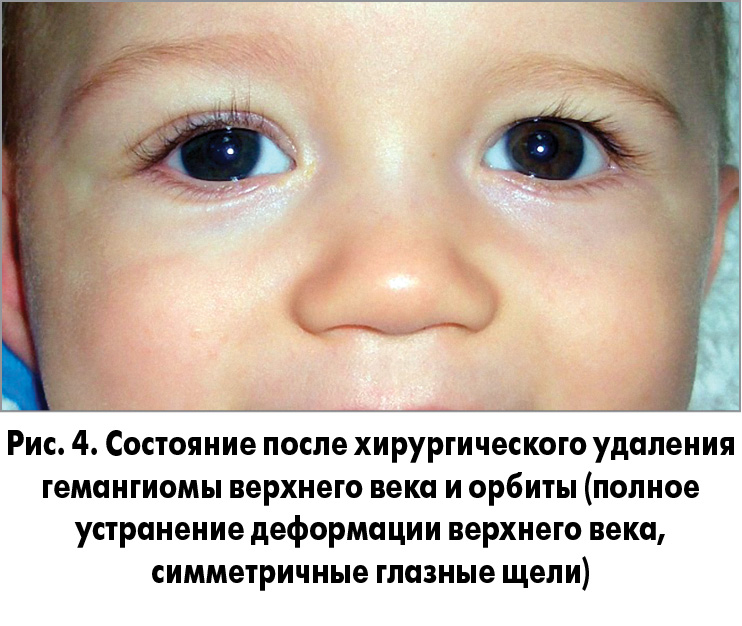 В редких исключительных случаях гемангиома полностью исчезает в первые месяцы жизни ребёнка ещё в ходе лечения. Поэтому уже в это время можно закончить лечение. Во всех остальных случаях лечение нужно продолжать до того момента, пока ребёнку не исполнится 1 год. Но не всех детей можно лечить пропраналолом (например, некоторых недоношенных детей или детей с врождёнными пороками сердца). Поэтому для этих детей подбирается другой метод лечения. LEA2015]
В редких исключительных случаях гемангиома полностью исчезает в первые месяцы жизни ребёнка ещё в ходе лечения. Поэтому уже в это время можно закончить лечение. Во всех остальных случаях лечение нужно продолжать до того момента, пока ребёнку не исполнится 1 год. Но не всех детей можно лечить пропраналолом (например, некоторых недоношенных детей или детей с врождёнными пороками сердца). Поэтому для этих детей подбирается другой метод лечения. LEA2015]
Лазерная терапия
Так как лечение бета-блокатарами даёт высокую эффективность ( см. выше о терапии пропрапанолом), сами препараты можно принимать вовнутрь [приём вовнутрь], побочных эффектов не много и их можно хорошо контролировать, поэтому лазерная терапия потеряла свою былую важность. Импульсный лазер на красителях с лампой-вспышкой (система FDPL) и импульсная лампа IPL рекомендуется использовать тогда, когда младенческие гемангиомы плоские, маленького размера и они растут на ограниченном участке тела (врачи в этом случае говорят о локализованных гемангиомах KON2005] . Альтернативным методом лечения может быть криотерапия (см. информацию ниже).
Альтернативным методом лечения может быть криотерапия (см. информацию ниже).
Криотерапия
Что такое криотерапия? Криотерапия – это целенаправление использование мороза/низких температур в лечебных целях В Германии криотерапия является стандартным методом лечения для маленьких плоских младенческих гемангиом, размер которых в диаметре составляет максимум 1 см. У детей после процедуры на коже могут появляться пузыри и затем на их месте образуется корочка.BAU2004]
Операция
Такой вид лечения как операция не является предпочтительным. Из-за высоких шансов спонтанной регрессии гемангиомы (то есть спонтанного „рассасывания“) и эффективности других методов лечения к ней прибегают только в некоторых исключительных случаях. Операцию могут рекомендовать прежде всего в косметических целях (чтобы в будущем у ребёнка не было косметического дефекта/обезображивания). Или врачи идут на операцию, если у ребёнка есть угроза осложнений и в его ситуации другие методы лечения неэффективны. Например, это может быть неотложная ситуация, когда слишком велик риск того, что какой-то орган в будущем не сможет работать (врачи говорят о потере функциональности). Операцию нужно делать только тогда, если в будущем у ребёнка нет угрозы эстетического дефекта или ограничения работоспособности какой-то части организма. Если после исчезновения гемангиомы на волосяной части головы у ребёнка высока угроза того, что на голове останутся участки с лысиной, или на голове могут остаться места с избыточным количеством ткани, то в таких случаях рекомендуется делать операцию. Если младенческие гемангиомы росли в области губ и носа, то когда закончится стадия восстановления, с помощью операции можно удалить остатки опухоли. Также с помощью операции пролечивают остатки опухоли тогда, когда ребёнок старше 4-5 лет и изменений в росте гемангиом больше не ожидается.
Например, это может быть неотложная ситуация, когда слишком велик риск того, что какой-то орган в будущем не сможет работать (врачи говорят о потере функциональности). Операцию нужно делать только тогда, если в будущем у ребёнка нет угрозы эстетического дефекта или ограничения работоспособности какой-то части организма. Если после исчезновения гемангиомы на волосяной части головы у ребёнка высока угроза того, что на голове останутся участки с лысиной, или на голове могут остаться места с избыточным количеством ткани, то в таких случаях рекомендуется делать операцию. Если младенческие гемангиомы росли в области губ и носа, то когда закончится стадия восстановления, с помощью операции можно удалить остатки опухоли. Также с помощью операции пролечивают остатки опухоли тогда, когда ребёнок старше 4-5 лет и изменений в росте гемангиом больше не ожидается.
Медицинский уход за гемангиомами
Младенческие гемангиомы, которые склонны к образованию язв (изъязвлению), очень хорошо отвечают на лечение пропраналолом (см. в разделе выше
в разделе выше
Гемангиома: лечение, причины, симптомы
Причины образования гемангиомы у ребенка
Основная причина — врожденные аномалии развития сосудов. Опухоли образуются из эндотелиальных клеток (из них растут сосуды) с инволюционным (то есть обратным) развитием. Клетки сосудистой стенки аномально разрастаются. Новообразование обычно растет в течение 6-12 месяцев, а затем инволюционирует — «рассасывается».
По наблюдениям ученых, до 50% гемангиом самостоятельно проходят к 5-летнему возрасту, до 70% — к 7 годам, и практически все — к 12 годам.![]()
Этот вид опухоли всегда остается доброкачественным и не склонен к перерождению в злокачественный. Соответственно, они не прорастают в близлежащие ткани и органы, но при разрастании до большого размера сдавливают их. Тем самым могут нанести огромный вред организму и даже угрожать жизни:
- стать причиной сильного кровотечения;
- вызывать атрофию тканей;
- привести к дисфункции внутренних органов.
По этой причине врачи настоятельно рекомендуют родителям не дожидаться, пока опухоль самостоятельно пройдет, и показать грудничка специалисту.
Как возникает заболевание
Существует около 10 теорий, как зарождаются гемангиомы. Единого мнения у ученых нет. Наиболее распространенная теория гласит, что зарождение чаще всего происходит на 6-10 неделе беременности — в этот период закладываются сосуды и возможны их аномалии.
Гемангиома окрашена в оттенки красного цвета — от бледного до яркого. Фото: SafinDinar / Wikipedia (Creative Commons Attribution-Share Alike 4. 0 International license)
0 International license)Большинство ученых сходится во мнении, что первопричина — в воздействии вирусов. Проникая в кровь матери, они повреждают плацентарный барьер. Из-за этого клетки плаценты мигрируют в кожу зародыша. Активация роста опухоли происходит только после появления новорожденного на свет, которое сопровождается гормональным всплеском.
Накожное образование может локализоваться в любой части тела, гемангиома внутренних органов чаще всего поражает печень, почки, легкие, позвоночник. Более 80% клинических случаев приходится на поражения головы и шеи.
Фазы роста
- Пролиферация. Характеризуется активным ростом клеток и длится до полугода.
- Стабилизация. Активный рост завершается и новообразование приобретает четкие очертания. Фаза может длиться до 2 лет.
- Инволюция. Клетки опухоли начинают развиваться в обратном направлении, из-за чего она уменьшается в объеме. Длительность этого периода — от 3 до 9 лет.
Симптомы
Размер образования может варьировать от 1-2 мм до обширных опухолей, которые состоят из нескольких сегментов. Накожные окрашены в различные оттенки красного цвета — от бледно-розового до винного. Область подкожной гемангиомы может быть синеватой, но зачастую не меняет свой цвет.
Накожные окрашены в различные оттенки красного цвета — от бледно-розового до винного. Область подкожной гемангиомы может быть синеватой, но зачастую не меняет свой цвет.
- На ощупь новообразование упругое и эластичное, возвышается над поверхностью кожи, безболезненное при пальпации.
- В фазе роста имеет размытые очертания, которые становятся более четкими и ровными по мере стабилизации новообразования.
- Если надавить на гемангиому, она становится бледной, а затем снова обретает изначальный оттенок.
- При расположении под кожей затрагивает мышцы, подкожную клетчатку и напоминает бугорок, который при надавливании сморщивается, а затем восстанавливает форму.
- Небольшие образования внутри органов чаще всего никак себя не проявляют. Заметные признаки (боль, нарушения функций органа) появляются при разрастании до 5 см и более.
Важно! Если на теле новорожденного обнаружено более 5 гемангиом кожи, с большой долей вероятности у него есть и внутренние поражения.
Видео 1. Гемангиома. Источник: YouTube-канал «Доктор Комаровский»
Классификация
По времени развития
Выделяют врожденные гемангиомы — они вырастают до максимального размера, еще когда младенец находится в утробе матери. Второй тип — инфантильные. Они растут у новорожденных в первые недели после появления на свет.
По локализации
- Кожная. Образуется в верхнем слое кожи и чаще всего инволюционирует самостоятельно. Опасность представляют опухоли рядом с глазами, ушами, в паху и подмышках. В таких случаях предпочтительно хирургическое удаление гемангиомы.
- Паренхиматозная. Появляются во внутренних органах. Наиболее часто — в почках, надпочечниках, печени, яичниках, яичках, поджелудочной железе. Если есть риск внутреннего кровотечения, также необходимо удаление.
- Опорно-двигательного аппарата. Новообразование может локализоваться в позвоночнике, суставах, мышцах.
 Решение об удалении врач принимает на основании того, насколько опухоль мешает развитию скелета ребенка.
Решение об удалении врач принимает на основании того, насколько опухоль мешает развитию скелета ребенка.
По структуре
- Капиллярная. Наиболее простой и безопасный вид, расположенный чаще всего на поверхности кожи. Образуется из капилляров.
- Венозная. Материалом для новообразования служат клетки венозных сосудов.
- Кавернозная. Образуется в подкожной клетчатке из более крупных сосудов. В основном такие опухоли поражают органы, которые требуют значительного снабжения кровью, — печень, почки, головной мозг.
- Комбинированная. Охватывают как кожные покровы, так и ткани внутренних органов.
- Рацемозная. Редкий и тяжелый вид заболевания. Образование охватывает волосистую часть головы, конечности. Представляет собой утолщение сосудов, в котором нередко образуются свищи.
По объему поражения
- Очаговые.
 Гемангиома расположена на небольшом участке.
Гемангиома расположена на небольшом участке. - Многоочаговые. Включают несколько очагов поражения.
- Сегментарные. Охватывают целую анатомическую зону, например, грудную клетку.
Количество гемангиом может варьировать от 1-2 единиц размером в несколько миллиметров до сотен, расположенных на коже, слизистых оболочках и во внутренних органах. В редких случаях количество может достигать 1000.
Возможные осложнения
При комбинированных гемангиомах в 16% случаев возникают глубокие изъязвления. Язвы локализуются в кожных складках, паху, на губах, так как в этих участках повышена влажность кожи. После заживления возможно:
- образование рубца;
- изменение формы губы, уха;
- частичное разрушение хряща.
Из-за травмирования опухоли возникают кровотечения. В ряде случаев их сложно остановить. Еще одно распространенное осложнение — нарушение функций органа, рядом с которым расположено образование. При локализации в таких областях обязательно проводится лечение гемангиомы (чаще всего с ее удалением), чтобы избежать риска осложнений.
При локализации в таких областях обязательно проводится лечение гемангиомы (чаще всего с ее удалением), чтобы избежать риска осложнений.
Диагностика гемангиом
Доктор проводит осмотр новообразования с применением увеличительной оптики, визуально оценивает поверхность поражения. В ходе опроса собирает данные о том, когда оно появилось, как развивалось.
Чтобы получить информацию о структуре, проводят ультразвуковое исследование. Это неинвазивный атравматичный метод, позволяющий получить объективные данные о размерах, плотности, кровоснабжении опухоли.
Если данных недостаточно, выполняют биопсию — забор маленького образца ткани. Затем проводят его иммуногистохимический анализ, определяя реакцию GLUT-1. Это маркер, свидетельствующий о гемангиоме.
В наиболее сложных случаях (например, поражении позвоночника, мозга) возможно проведение МРТ с контрастом.
«Если ребенку 2-3 года, у него появилось пятнышко, затем сосудистый рисунок, который разрастается и становится все краснее и краснее, это не гемангиома. И с этим состоянием нужно немедленно обратиться к доктору. Есть всего 2 варианта появления истинной гемангиомы: либо малыш с ней рождается, либо она появляется в течение первых месяцев жизни. У девочек такая опухоль встречается в 3 раза чаще, чем у мальчиков. В большинстве случаев гемангиомы являются неопасными, но это то состояние, при котором ребенок должен постоянно находиться под наблюдением детского хирурга. Если гемангиомы располагаются на слизистых (глаза, ротовой полости), у уха, анального отверстия, они требуют более тщательного наблюдения. Часто хирурги рекомендуют маме раз в неделю фотографировать опухоль, чтобы отследить ее рост», — педиатр Юлия Ступакова.
И с этим состоянием нужно немедленно обратиться к доктору. Есть всего 2 варианта появления истинной гемангиомы: либо малыш с ней рождается, либо она появляется в течение первых месяцев жизни. У девочек такая опухоль встречается в 3 раза чаще, чем у мальчиков. В большинстве случаев гемангиомы являются неопасными, но это то состояние, при котором ребенок должен постоянно находиться под наблюдением детского хирурга. Если гемангиомы располагаются на слизистых (глаза, ротовой полости), у уха, анального отверстия, они требуют более тщательного наблюдения. Часто хирурги рекомендуют маме раз в неделю фотографировать опухоль, чтобы отследить ее рост», — педиатр Юлия Ступакова.
Лечение гемангиомы
Новообразование, которое не несет риска осложнений, просто наблюдают. К лечению прибегают только в случаях, когда оно нарушает функции какого-либо органа или негативно влияет на внешний вид ребенка. Принципы лечения детей совпадают с теми, которые применяют у взрослых.
Дети до и после лечения гемангиомы. Фото: JOVR / ResearchGate (Creative Commons Attribution-NonCommercial 3.0 Unported)
Фото: JOVR / ResearchGate (Creative Commons Attribution-NonCommercial 3.0 Unported)Бета-адреноблокаторы
Современная медикаментозная терапия основывается на приеме препаратов, которые содержат пропранолол или тимолол. Это бета-адреноблокаторы, они оказывают следующее действие:
- сужают сосуды;
- подавляют факторы роста эндотелия сосудов;
- стимулируют самостоятельное «рассасывание» (апоптоз) патологических тканей.
Применяют их в виде примочек или вводят внутрь. Если образование расположено возле глаз, используют препараты в форме капель.
Для лечения гемангиом бета-адреноблокаторы впервые в 2008 году использовала врач-дерматолог из Франции Кристин Лате-Лабрез. Считается, что препараты на их основе безопасны и эффективны, однако каждый из них имеет побочные эффекты. Поэтому самостоятельно назначать их ребенку категорически не рекомендуется! Обязательна консультация доктора!
Стероидные гормоны
Традиционный метод, который применяют с 1960-х годов. До появления бета-адреноблокаторов был основным, а после 2008 года его используют в качестве дополнительного метода. Глюкокортикостероиды снижают активность образования новых сосудов и выработки проангиогенных белков, которые отвечают за рост эндотелия сосудов.
До появления бета-адреноблокаторов был основным, а после 2008 года его используют в качестве дополнительного метода. Глюкокортикостероиды снижают активность образования новых сосудов и выработки проангиогенных белков, которые отвечают за рост эндотелия сосудов.
Препараты, содержащие стероидные гормоны, выпускают в форме таблеток. Курс лечения длится 4-12 недель. Сейчас их применяют реже из-за высокого риска побочных эффектов. В основном они показаны при активном росте гемангиомы и невосприимчивости организма к бета-адреноблокаторам. Если опухоль небольшая, возможно введение глюкокортикостероидов непосредственно в ее ткани.
К лечению гемангиомы прибегают только в крайних случаях. Фото автора Artem Podrez: PexelsЦитостатики
По наблюдениям врачей, эти вещества прекращают деление опухолевых клеток в метафазе. Их действие вызывает контролируемый процесс гибели (апоптоз) клеток эндотелия, уменьшает выработку их факторов роста. Однако единого мнения врачей об эффективности и безопасности нет. Препараты на основе цитостатиков используют чаще всего в европейских клиниках. В России они не распространены из-за высокого риска побочных эффектов.
Препараты на основе цитостатиков используют чаще всего в европейских клиниках. В России они не распространены из-за высокого риска побочных эффектов.
Видео 2. Действия мамы при гемангиоме. Источник: YouTube-канал «Юлия Ступакова Детский доктор»
Интерфероны
Еще одни вещества, вызывающие у ученых и врачей споры об эффективности и безопасности. У пациентов может возникать множество осложнений, в том числе анемия, лихорадка. Чаще всего их применяют в тех клинических случаях, когда стероидная терапия не дает результата. Интерфероны способствуют некрозу опухолевых клеток, подавляют факторы роста эндотелия. Эффект становится заметным лишь через 4 месяца использования препаратов.
Склерозирующая терапия
Метод для лечения небольших поверхностных образований. В опухолевые ткани вводят препарат, действие которого основано на повреждении эндотелия капилляров и образовании тромба. Результатом будет фиброзный подкожный рубец. Манипуляцию проводят в несколько сеансов с периодичностью 1-1,5 месяца. Склерозирующая терапия имеет важный побочный эффект — вокруг опухоли может нарушиться микроциркуляция крови. А это риск образования рубца.
Манипуляцию проводят в несколько сеансов с периодичностью 1-1,5 месяца. Склерозирующая терапия имеет важный побочный эффект — вокруг опухоли может нарушиться микроциркуляция крови. А это риск образования рубца.
Удаление лазером
Метод применим лишь для поверхностных капиллярных образований. Его используют чаще всего в период, когда гемангиома активно растет. Для воздействия применяют лазерное излучение с волной определенной длины. Оно не повреждает кожный покров, поэтому метод не относят к хирургическим. Лазерный луч нагревает сосуды, за счет чего его эндотелий повреждается, а сам сосуд закрывается.
Лазерный метод считается безопасным и эффективным: после его применения не остается рубцов, шрамов.
Электрокоагуляция
Так называемое «прижигание» клеток опухоли электрическим током определенной силы. Метод эффективен при капиллярных новообразованиях — после их удаления не остается следов. Возможно его применение и для кавернозных гемангиом, однако в этом случае есть риск образования рубцов.
Криодеструкция
Воздействие на опухолевые клетки жидким азотом с температурой -195оС. Для этого проводится 1-3 сеанса в зависимости от объема образования. В течение месяца на месте гемангиомы образуется здоровая ткань. Метод эффективен для небольших локальных опухолей. В случае с глубокими, обширными поражениями после лечения могут оставаться косметические дефекты.
Хирургическое удаление
Используется в основном для лечения крупных гемангиом, локализованных во внутренних органах. Это наиболее радикальный способ, при котором хирург удаляет все патологические ткани. Применяют его лишь в клинических случаях, когда опухоль угрожает жизни пациента или может привести к инвалидности.
Чаще всего хирургическое удаление новообразований проводят в возрасте 4-5 лет — уже после терапевтического лечения, когда кровоток в патологических тканях практически остановлен.
Прогноз и профилактика
Большинство гемангиом с возрастом проходят. Фото: GMS current topics in otorhinolaryngology, head and neck surgery / Open-i (Attribution-NonCommercial-NoDerivs 3. 0 Unported)
0 Unported)Абсолютное большинство младенческих гемангиом самостоятельно проходит без следа к 10-12 годам. Риск, что они перерастут в злокачественное новообразование, отсутствует. Эффективность лечения различными методами во многом зависит от характера и распространенности патологии. Прогнозы по восстановлению должен составлять лечащий врач на основе собранного анамнеза и данных диагностики.
Детям с гемангиомой следует максимально ограничить механическое воздействие на область тела, где она расположена. Рекомендуется прикрывать этот участок от солнца, чтобы избежать ультрафиолетового излучения.
Заключение
Чтобы избежать риска образования гемангиомы у ребенка, будущей матери во время беременности нужно вести здоровый образ жизни и соблюдать рекомендации врачей. Необходимо постоянно находиться под контролем специалистов, своевременно проходить обследования. Специальные профилактические меры из-за неясной природы возникновения гемангиом не разработаны.
Источники
1. Баранник М. И., Белянина Е. О. Проблемы и ошибки чрескожной лазерной коагуляции сосудов кожи в практике врача дерматокосметолога // Пластическая хирургия и косметология. — 2011. — № 2. — С. 335-347.
Баранник М. И., Белянина Е. О. Проблемы и ошибки чрескожной лазерной коагуляции сосудов кожи в практике врача дерматокосметолога // Пластическая хирургия и косметология. — 2011. — № 2. — С. 335-347.
2. Гончарова Я. А. Гемангиомы раннего детского возраста. Тактика ведения // Пластическая хирургия и косметология. — 2012. — № 1. — С. 140-145.
3. Гераськин А. В., Шафранов В. В., Подшивалова О. А., Волков В. В., Галибин И. Е. Современные аспекты лечения гемангиом // Российский вестник детской хирургии, анестезиологии и реанимации. — 2011. — № 4. — С. 94-103.
4. Захарова И.Н. и соавт. Что нужно знать педиатру о младенческих гемангиомах. Медицинский совет, журнал. № 16. 2016. С. 32–37.
5. Пащенко Ю.В., Вивчарук В.П., Пащенко К.Ю. Гемангиомы у детей: современные тенденции и перспективные направления лечения. Медицина неотложных состояний, журнал. № 6 (37). 2011. С. 13–18.
6. Подшивалова О. А. Дифференцированный подход к лечению гемангиом у детей // Детская хирургия. — 2012. — № 1. — С. 42-47.
— 2012. — № 1. — С. 42-47.
7. Романов Д. В., Сафин Д. А., Брылеева А. А. Гемангиома в вопросах и ответах. — М.: ООО «Издательство авторская книга», 2019. — 80 с.
8. Романов Д. В., Сафин Д. А. Использование оценочной шкалы для определения показаний к системному медикаментозному лечению младенческих гемангиом бета-адреноблокаторами // Детская хирургия. — 2020 — № 3 (24). — С. 157-160.
Сегментарная гемангиома лица новорожденного
Случай болезни
Здоровая 5-недельная девочка поступила на обследование в виде быстро растущих красных папул с плоской вершиной на левой стороне лица (рис. 1).
Диагноз: Большая сегментарная гемангиома с риском Phace
Обсуждение
Синдром Фасе состоит из P Остериорская яковая порока здраво0003 c сердечные аномалии и e ye аномалии. 1 Это в первую очередь кожное заболевание со многими врожденными аномалиями. Термин PHACE(s) иногда используется, когда имеются дополнительные вентральные дефекты развития, такие как расщелина грудины и/или подпупочный шов, ни один из которых не присутствовал у этого пациента.
Термин PHACE(s) иногда используется, когда имеются дополнительные вентральные дефекты развития, такие как расщелина грудины и/или подпупочный шов, ни один из которых не присутствовал у этого пациента.
При первичном поступлении пациента необходимо провести полное и тщательное медицинское обследование для выявления аномалий развития, глазных аномалий и дефектов срединной линии. Начальное обследование также включает магнитно-резонансную томографию головы и шеи (МРТ)/магнитно-резонансную ангиографию (МРА) и эхокардиограмму. При выявлении сердечных аномалий рекомендуется МРТ/МРА сердца для характеристики дуги и анатомии брахиоцефалии. 1,2
Большая сегментарная инфантильная гемангиома лица (IH) должна вызывать беспокойство в связи с возможностью синдрома PHACE. Инфантильные гемангиомы необходимо отличать от винных пятен: ИГ слабо присутствуют или отсутствуют при рождении, а затем быстро растут в первые 2 мес жизни; Напротив, пятна от портвейна обычно хорошо видны при рождении и не растут быстро. Инфантильные гемангиомы могут начинаться как пурпурные кровоподтеки или телеангиэктазии с бледностью окружающей среды, а затем приобретают характерный вишнево-красный цвет в первые недели жизни. Пятна от портвейна могут начинаться как розово-красное пятно и со временем приобретать более глубокий красный оттенок. 2
Инфантильные гемангиомы могут начинаться как пурпурные кровоподтеки или телеангиэктазии с бледностью окружающей среды, а затем приобретают характерный вишнево-красный цвет в первые недели жизни. Пятна от портвейна могут начинаться как розово-красное пятно и со временем приобретать более глубокий красный оттенок. 2
Сегментарная IH PHACE включает 1 или более из 4 сегментов: лобно-височный, верхнечелюстной, нижнечелюстной и/или лобно-носовой. Пациенты с PHACE могут иметь гемангиомы подсвязочного пространства дыхательных путей и подвержены риску обструкции дыхательных путей. 3 По этой причине МРА шеи следует выполнять в дополнение к визуализации головного мозга.
Аномалии сосудов среднего калибра головы и шеи встречаются примерно у 40% больных. Внутричерепные артериальные аномалии локализуются на той же стороне, что и лицевая ИГ. Наличие гипоплазии или прогрессирующего сужения сосудов головного мозга повышает риск артериального ишемического инсульта, обычно проявляющегося гемиплегией и/или судорогами.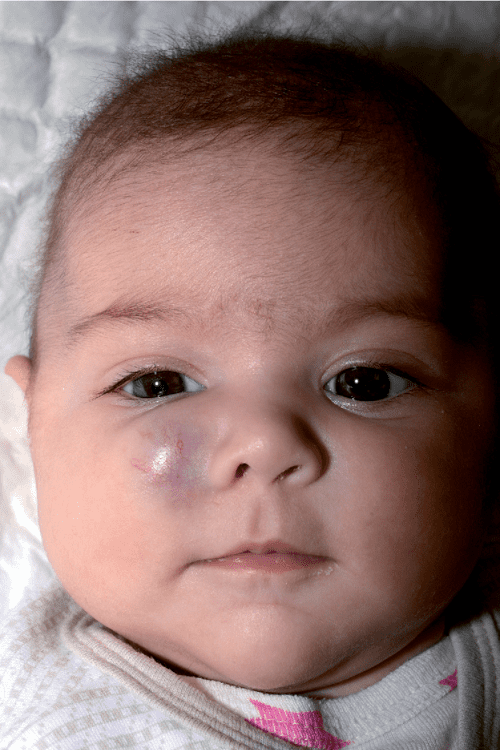 4 Наиболее распространенной структурной аномалией головного мозга при PHACE является односторонняя гипоплазия мозжечка, но могут быть связаны различные кистозные мальформации задней черепной ямки, такие как мальформация Денди-Уокера.
4 Наиболее распространенной структурной аномалией головного мозга при PHACE является односторонняя гипоплазия мозжечка, но могут быть связаны различные кистозные мальформации задней черепной ямки, такие как мальформация Денди-Уокера.
Аномалии сердца, дуги аорты и брахиоцефалии также довольно часто встречаются при PHACE. Распространенность врожденных пороков сердца может колебаться от 41% до 67%. 5 Аберрантные подключичные артерии часто встречаются при синдроме PHACE. Следовательно, при оценке коарктации аорты оценка артериального давления на 4-х конечностях для градиента между верхними и нижними конечностями может быть неточной.
Врожденные аномалии глаза могут затрагивать задний или передний сегмент. Аномалии заднего сегмента являются частью основных диагностических критериев и включают персистирующие сосуды плода, диск «ипомеи», перипапиллярную стафилому и гипоплазию зрительного нерва. Аномалии переднего сегмента являются второстепенными диагностическими критериями, включая колобому, гипоплазию радужной оболочки, катаракту, склерокорнеа и гипоплазию радужной оболочки. 5
5
Ведение
В настоящее время пропранолол является терапией первой линии при осложненной ИГ, но его следует использовать с осторожностью при синдроме PHACE. Если возможно, перед началом перорального приема пропранолола следует провести визуализирующие исследования головы и шеи, чтобы оценить тяжесть шейной и церебральной артериопатии и сердечных аномалий. Колебания артериального давления могут увеличить риск ишемического инсульта. Поэтому рекомендуется начинать с самой низкой эффективной дозы и медленно титровать дозу. У пациентов с высоким риском начало приема пропранолола можно проводить в стационарных условиях. Детские дерматологи или другие специалисты по кожным сосудистым аномалиям обычно проводят титрование пропранолола. 6
Пациентам с артериальными аномалиями среднего и высокого риска требуется ежедневный прием аспирина для профилактики ишемического инсульта. 7 Детская неврология может дать рекомендации по профилактике и обеспечить тщательное неврологическое наблюдение.
Исход пациента
Родители этого конкретного пациента сообщили о нормальном развитии и отрицали судороги, цианоз или проблемы с кормлением. МРТ головы и шеи подтвердила височную и внутриглазничную гемангиому с гипоплазией левого зрительного нерва (рис. 2). Кроме того, была отмечена гипоплазия левого мозжечка, а также несколько дисплазированных и гипоплазированных внутричерепных артерий пораженных дерматологов, офтальмологов и неврологов, для получения информации и рекомендаций.
У пациента был установлен промежуточный риск инсульта, и ему был начат прием низких доз аспирина. Она также начала принимать пропранолол примерно в 6 недель жизни с заметным улучшением ее ИГ (рис. 4). Она продолжает соответствовать всем вехам развития и следит за консультацией педиатров.
Ссылки:
1. Garzon MC, Epstein LG, Heyer GL, et al. Синдром PHACE: консенсусный диагноз и рекомендации по уходу. J Педиатр . 2016;178:24.e2-33.e2.
2. Дэрроу Д.Х., Грин А.К., Манчини А.Дж., Ноппер А.Дж.; Секция дерматологии; Секция отоларингологии-хирургии головы и шеи; Раздел пластической хирургии. Диагностика и лечение детской гемангиомы. Педиатрия . 2015;136(4):e1060-e1104.
Дэрроу Д.Х., Грин А.К., Манчини А.Дж., Ноппер А.Дж.; Секция дерматологии; Секция отоларингологии-хирургии головы и шеи; Раздел пластической хирургии. Диагностика и лечение детской гемангиомы. Педиатрия . 2015;136(4):e1060-e1104.
3. Haggstrom AN, Lammer EJ, Schneider RA, Marcucio R. Frieden IJ. Паттерны инфантильных гемангиом: новые ключи к патогенезу гемангиом и эмбриональному развитию лица. Педиатрия . 2006;117(3):698-703.
4. Haggstrom A, Garzon MC, Baselga E, et al. Риск синдрома PHACE у младенцев с большими гемангиомами лица. Педиатрия . 2010;126(2):e418-e426.
5. Bayer ML, Frommelt PC, Bleji F и др. Врожденные аномалии сердца, дуги аорты и сосудистого русла при синдроме PHACE (из Международного регистра синдромов PHACE). Ам Дж Кардиол . 2013;112(12):1948-1952.
6. Дролет Б.А., Фроммелт П.С., Чамлин С.Л. и др. Начало и использование пропранолола для детской гемангиомы: отчет консенсусной конференции. Педиатрия . 2013;131(1):128-140.
2013;131(1):128-140.
7. Siegel DH, Tefft KA, Kelly T, et al. Инсульт у детей с пороками развития задней черепной ямки, гемангиомами, артериальными аномалиями, коарктацией аорты и синдромом пороков сердца и глаз (PHACE): систематический обзор литературы. Ход . 2012;43(6):1672-1674.
Земляничные родинки: причины, симптомы и лечение0075
- Клубничная родинка на младенцах
- Слушарию. после рождения. Некоторые из них называются клубничными родимыми пятнами, потому что они ярко-красные и неровные.
Земляничная родинка у младенцев
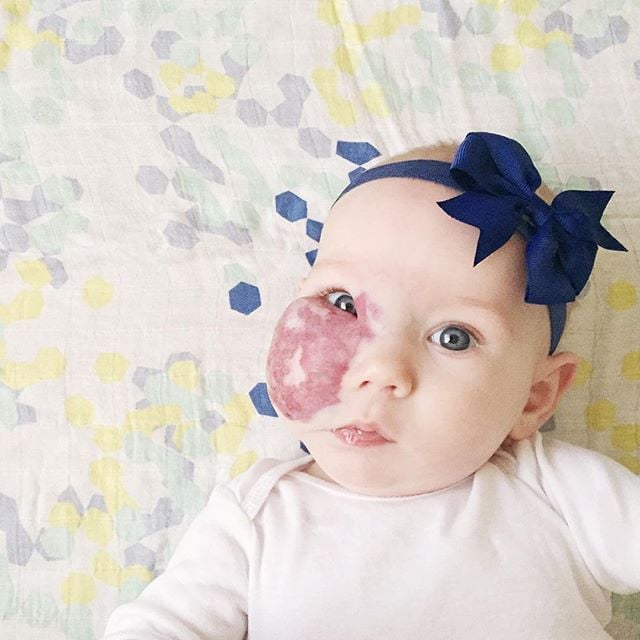
Родинка земляники называется детской гемангиомой. Это бугристое красное или фиолетовое пятно на коже вашего ребенка, состоящее из скопления кровеносных сосудов.
Гемангиома появляется вскоре после рождения. По мере роста вашего ребенка кровеносные сосуды в родимом пятне получают сигналы роста, что приводит к их быстрому увеличению. Рост обычно происходит в первые пять месяцев после рождения и называется пролиферативной стадией.
 К трем месяцам гемангиома вашего ребенка будет составлять около 80% от ее окончательного размера.
К трем месяцам гемангиома вашего ребенка будет составлять около 80% от ее окончательного размера. Существуют различные виды гемангиом:
Поверхностные. Этот тип находится в поверхностных слоях кожи и является наиболее распространенным типом гемангиомы. Он ярко-красный и иногда его называют земляничным родимым пятном или клубничной гемангиомой, потому что поверхность похожа на клубнику.
Глубокий. Глубокая инфантильная гемангиома поражает более глубокие слои кожи. Они обычно гладкие на поверхности и выглядят голубыми или телесного цвета.
Смешанный . Смешанный тип бывает как в поверхностных слоях, так и в более глубоких слоях кожи.
Внекожный. Это гемангиомы, которые растут на органах, костях или мышцах.
Гемангиомы могут быть разных размеров и цветов и появляться в разных местах. Обычно они не раковые.
Клубничное родимое пятно Причины
Не совсем понятно, почему у младенцев появляются гемангиомы.
 Некоторые теории предполагают, что это наследственное заболевание, вызванное определенными генетическими особенностями.
Некоторые теории предполагают, что это наследственное заболевание, вызванное определенными генетическими особенностями.Другие теории предполагают, что в плаценте развиваются белки, которые вызывают быстрый рост клеток. При рождении эти клетки разбросаны, но со временем они собираются вместе и проделывают под кожей каналы с клетками крови. Сигналы роста заставляют их превращаться в пятна.
У некоторых младенцев также есть гемангиомы на внутренней стороне тела. Они встречаются не так часто, но могут расти на:
- Тимусе
- Печени
- Желчном пузыре
- Селезенке
- Надпочечниках
- Легкие
- Поджелудочная железа
- Пищеварительный тракт
Гемангиомы чаще встречаются у девочек, близнецов, недоношенных детей и детей с низкой массой тела при рождении.
Признаки и симптомы инфантильной гемангиомы
Гемангиомы на коже видны. Вы увидите признаки гемангиомы, но эти признаки не всегда вызывают симптомы.

Признаки детской гемангиомы включают:
- Приподнятое бугристое пятно
- Появляется вскоре после рождения
- Выглядит красным на светлой и темной коже
- Выглядит синим
- Быстро растет в первые несколько месяцев
- Иногда имеет язвы кожа. Гемангиомы, расположенные рядом с глазами, ушами или носом, могут вызывать проблемы по мере роста, например блокировать дыхательные пути или ухудшать зрение.
Большинство гемангиом растут на голове и лице, но у вашего ребенка они могут быть где угодно.
Диагностика инфантильной гемангиомы
Ваш врач диагностирует гемангиому, исследуя ее. Тесты нужны не всегда. В зависимости от того, где находится гемангиома, ваш врач может провести тесты, чтобы решить, вызовет ли она проблемы с дыханием, приемом пищи или зрением.
В этих случаях вашему ребенку может быть назначено УЗИ, чтобы увидеть, что под кожей. Если пятно большое, ваш врач может сделать магнитно-резонансную томографию или МРТ, чтобы увидеть, влияет ли рост на какие-либо другие важные структуры.
Лечение детской гемангиомы
Лечение гемангиомы зависит от ее размера, местоположения и типа. Большинство гемангиом исчезают сами по себе и не требуют лечения.
Иногда гемангиому необходимо лечить. К ним относятся, если:
- Он растет возле носа, глаз или рта
- Кожа начинает разрушаться
- На коже появляются язвы
- Он очень большой и вызывает проблемы с ростом
- Он находится на внутренней орган
- Больно
Существуют различные варианты лечения, в том числе:
Бета-блокаторы . Эти лекарства помогают снизить приток крови к земляничному родимому пятну. Это замедлит рост и может сделать его более светлым. Они могут включать лекарства пропранолола и гель тимолола.
Кортикостероиды. Стероидные препараты также могут замедлять рост гемангиомы. Их лучше всего использовать на ранних стадиях роста. Как только родимое пятно достигает своего пикового размера, стероиды, кажется, не имеют такого большого эффекта.

Интерфероны . Этим лекарствам требуется немного больше времени, чтобы подействовать, и они используются только в том случае, если бета-блокаторы и кортикостероиды не работают.
Лазерная терапия . Ваш врач воздействует на гемангиому теплом и светом, чтобы сделать ее меньше и осветлить. Это лучше всего работает, когда вашему ребенку от 6 месяцев до 1 года.
Хирургия. Иногда ваш врач может порекомендовать операцию, но это зависит от того, где она находится. Удаление родимого пятна клубникой может привести к образованию рубцов.
Операция может привести к повреждению других тканей. Обычно это рекомендуется только для небольших гемангиом или в местах, где они могут вызвать проблемы с ростом или с важными функциями, такими как дыхание. Ваш врач может подождать, пока вашему ребенку не исполнится от трех до пяти лет, чтобы сделать операцию.
Исходы для инфантильных гемангиом
Прогноз для большинства гемангиом очень хороший.

