Содержание
Признаки и симптомы: когда подозревать замершую беременность
Замершая беременность — это тяжелое испытание, с которым, к сожалению, сталкиваются многие женщины. Что же это такое и как ее распознать? Представьте, что внутри вас зажегся маленький огонек новой жизни, но вдруг он погас, а вы об этом даже не подозреваете. Вот так коварно может проявляться замершая беременность на ранних сроках. Форумы пестрят историями женщин, столкнувшихся с этой проблемой. Но давайте разберемся, какие же сигналы подает наш организм, когда что-то идет не так?
Первый тревожный звоночек — это исчезновение симптомов беременности. Помните, как вас мутило по утрам и грудь была такой чувствительной? И вдруг — бац! — все как рукой сняло. Казалось бы, повод для радости, но не тут-то было. Это может быть признаком того, что эмбрион перестал развиваться. Однако не паникуйте раньше времени — у каждой женщины беременность протекает по-своему, и временное облегчение симптомов вполне может быть нормой.
А что насчет кровянистых выделений? Да, они могут напугать до чертиков, но не всегда означают беду. Небольшие мажущие выделения бывают и при нормально протекающей беременности. Однако если к ним добавляются боли внизу живота, похожие на менструальные, то это уже повод срочно обратиться к врачу. Лучше перестраховаться, чем потом кусать локти.
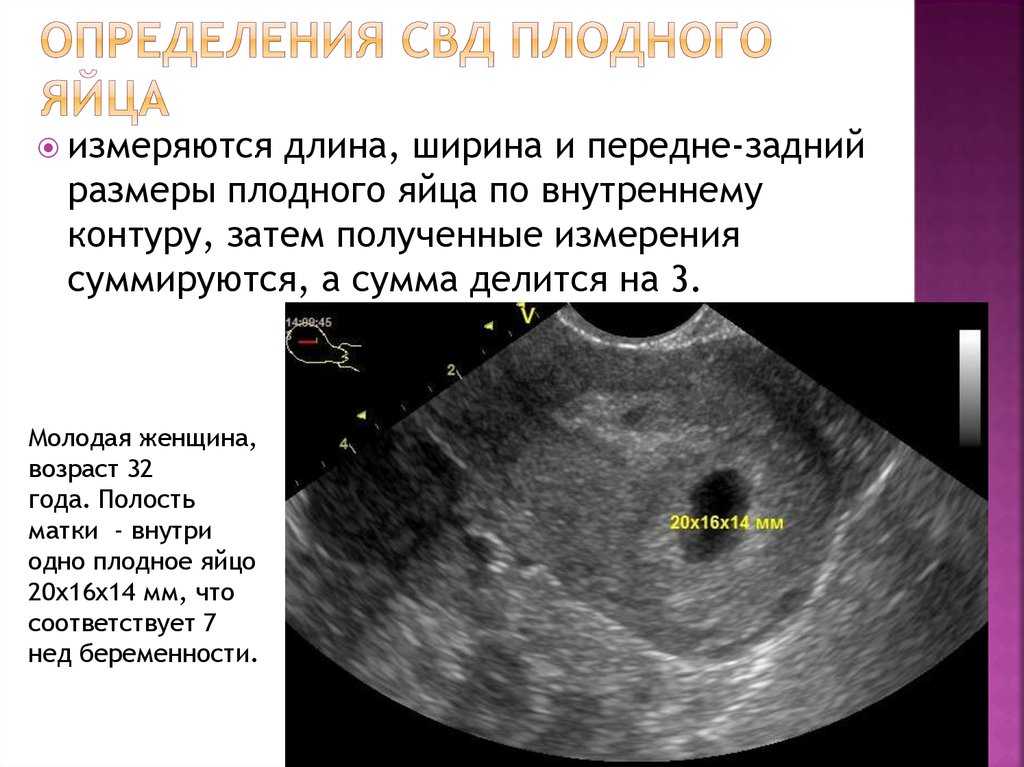
Теперь о том, чего мы не можем увидеть или почувствовать сами. Отсутствие сердцебиения плода при УЗИ после 6-7 недель беременности — это, пожалуй, самый верный признак замершей беременности. Но опять же, не спешите с выводами! Иногда это может быть связано с неточным определением срока или техническими особенностями оборудования. Поэтому врачи обычно рекомендуют повторное УЗИ через неделю.
А знаете, что еще может навести на мысль о замершей беременности? Отсутствие роста матки. Да-да, наш организм — удивительная штука, и во время беременности матка увеличивается даже быстрее, чем растет сам эмбрион. Если же при очередном осмотре врач отмечает, что размеры матки меньше, чем должны быть на вашем сроке, это может быть поводом для беспокойства.

Но давайте на минутку отвлечемся от медицинских терминов и посмотрим на ситуацию с другой стороны. Часто женщины говорят, что просто «чувствовали», что что-то не так. И знаете что? К этому стоит прислушиваться! Наша интуиция — это не просто выдумки, а сложный механизм, учитывающий множество факторов, которые мы даже не осознаем. Так что если вас что-то тревожит — не стесняйтесь обратиться к врачу. Лучше разубедиться в своих страхах, чем упустить время.
Теперь давайте поговорим о том, что делать, если худшие опасения подтвердились. Как справиться с потерей на ранних сроках? Это путешествие, друзья мои, и оно у каждого свое. Но есть некоторые вехи, которые могут помочь вам на этом пути.
Первое и, пожалуй, самое важное — позвольте себе горевать. Да, даже если это была совсем ранняя беременность. Даже если никто, кроме вас и партнера, не знал о ней. Ваша потеря реальна, и ваши чувства имеют право на существование. Не пытайтесь «взять себя в руки» и «быть сильной». Плачьте, кричите, бейте подушку — делайте все, что поможет вам выпустить эмоции наружу.
А как же поддержка? О, она бесценна в такие моменты! Но вот незадача — многие просто не знают, как реагировать на новость о потере беременности. «Ну ничего, еще родишь», «Значит, так было нужно» — знакомые фразы? Увы, они часто ранят сильнее, чем помогают. Не бойтесь сказать близким, что вам нужно. Может, это объятия без слов или просто молчаливое присутствие рядом. А может, вам нужно поговорить о своих чувствах снова и снова. Не стесняйтесь просить о том, что вам действительно необходимо.
Знаете, что еще может помочь? Ритуалы прощания. Звучит странно? Но многим женщинам это реально помогает. Кто-то пишет письмо нерожденному малышу, кто-то сажает дерево или цветок в его память. Некоторые выпускают в небо воздушный шарик или зажигают свечу. Не важно, что именно вы выберете — главное, чтобы это помогло вам попрощаться и отпустить.
А как же физическое восстановление? О нем тоже нельзя забывать. Ваше тело пережило стресс, и ему нужно время, чтобы прийти в норму. Не торопитесь возвращаться к привычному ритму жизни. Дайте себе время отдохнуть, поспать, побыть в тишине. Легкие прогулки на свежем воздухе могут творить чудеса — и для тела, и для души.
Кстати, о душе. Многие женщины после замершей беременности испытывают чувство вины. «Может, я что-то сделала не так?», «Если бы я раньше обратилась к врачу…» — знакомые мысли? Выбросьте их из головы! В подавляющем большинстве случаев замершая беременность — это результат генетических нарушений, и вы никак не могли на это повлиять. Не вините себя — лучше направьте эту энергию на восстановление и заботу о себе.
И знаете что? Не бойтесь обратиться за профессиональной помощью. Психолог или психотерапевт может стать тем самым спасательным кругом, который поможет вам выплыть из моря горя и отчаяния. Особенно если вы чувствуете, что застряли в своих эмоциях и не можете двигаться дальше.
А как же партнер? О нем часто забывают, концентрируясь на переживаниях женщины. Но ведь он тоже потерял ребенка! Да, мужчины часто переживают потерю иначе, но от этого их боль не становится менее реальной. Постарайтесь поддержать друг друга, поговорите о своих чувствах. Эта ситуация может как сблизить вас, так и отдалить друг от друга — все зависит от того, как вы с ней справитесь вместе.
И последнее, но не менее важное — помните, что со временем боль утихнет. Нет, она не исчезнет полностью. Эта потеря навсегда останется частью вашей истории. Но острота переживаний уйдет, и вы снова сможете улыбаться, мечтать и строить планы на будущее. И, возможно, когда-нибудь вы сможете поделиться своим опытом и поддержать другую женщину, оказавшуюся в подобной ситуации. Потому что ваша история — это не только о потере, но и о силе, о способности пережить трудные времена и выйти из них более мудрым и сострадательным человеком.
Диагностика и подтверждение: важность своевременного УЗИ
Когда речь заходит о замершей беременности на ранних сроках, УЗИ становится тем самым волшебным кристаллом, который может раскрыть тайны, скрытые от наших глаз. Но почему же это исследование так важно? Представьте себе, что ваше тело — это сложный механизм, а УЗИ — это рентгеновское зрение супергероя, способное заглянуть внутрь и увидеть, все ли детали работают как надо.
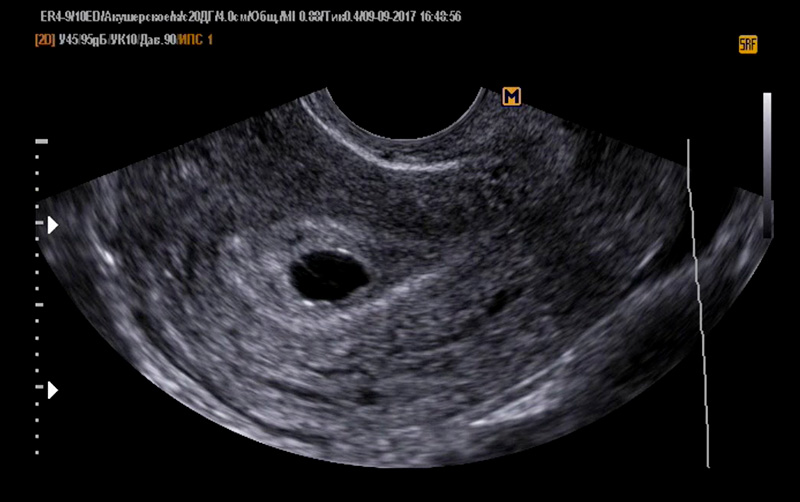
Начнем с того, что УЗИ — это не просто картинка на экране. Это целый мир информации, который может рассказать опытному специалисту гораздо больше, чем вы думаете. Размер плодного яйца, наличие эмбриона, его размеры, сердцебиение — все это ключевые показатели, которые помогают оценить, как развивается беременность. И знаете что? Иногда даже самые незначительные отклонения могут быть важными сигналами.
Но давайте копнем глубже. Что именно ищут врачи при проведении УЗИ на ранних сроках? Во-первых, это наличие плодного яйца в матке. Звучит просто, но это уже первый важный шаг. Затем — соответствие размеров плодного яйца сроку беременности. Представьте, что это как рост ребенка — есть определенные нормы, и если малыш сильно отстает или, наоборот, опережает их, это повод задуматься.
А что насчет самого эмбриона? Его наличие и размеры тоже важны. Но самое главное — это, конечно же, сердцебиение. Помните, как в старых фильмах герои прикладывали ухо к рельсам, чтобы услышать приближающийся поезд? Вот так же и УЗИ «прислушивается» к крошечному сердцу эмбриона. И когда оно начинает биться — это настоящее чудо!
Но что, если сердцебиения нет? Тут-то и начинается самое сложное. Форумы о замершей беременности на ранних сроках полны историй женщин, столкнувшихся с этой ситуацией. И знаете что? Не всегда отсутствие сердцебиения означает худшее. Иногда это просто вопрос времени — эмбрион может быть слишком маленьким, чтобы его сердце было видно. Вот почему так важно не делать поспешных выводов и, если есть сомнения, повторить УЗИ через неделю-две.
Теперь давайте поговорим о сроках. Когда же лучше всего делать УЗИ, чтобы получить наиболее точную информацию? Обычно первое УЗИ рекомендуют делать на 6-7 неделе беременности. Почему? К этому времени уже можно увидеть эмбрион и его сердцебиение. Но! Если вы не уверены в точной дате последних месячных или у вас нерегулярный цикл, врач может рекомендовать сделать УЗИ раньше, чтобы уточнить срок беременности.
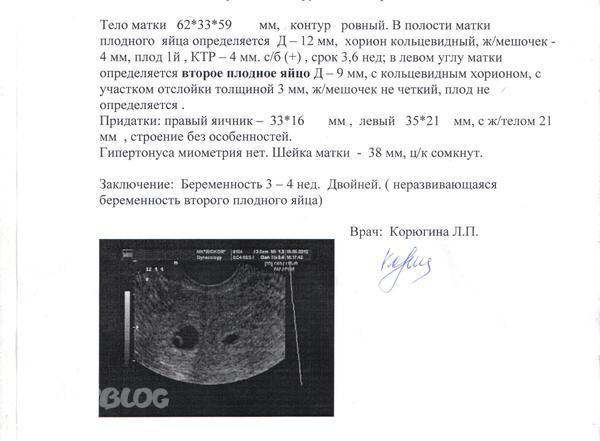
А что, если УЗИ показывает что-то неоднозначное? Тут-то и начинается настоящий детектив! Врачи могут назначить дополнительные исследования. Например, анализ на ХГЧ — это гормон беременности, уровень которого должен удваиваться каждые 2-3 дня на ранних сроках. Если этого не происходит — это может быть сигналом, что что-то идет не так.
Но давайте на минутку отвлечемся от медицинских терминов и посмотрим на ситуацию с человеческой точки зрения. УЗИ — это не просто диагностическая процедура. Для многих женщин это момент первой встречи с их будущим ребенком, первое «привет, малыш!». И когда вместо радостного биения маленького сердечка врач видит только тишину… Это может быть очень тяжело.
Вот почему так важно, чтобы УЗИ проводил опытный специалист. Кто-то, кто не только умеет читать эти загадочные черно-белые изображения, но и может правильно донести информацию до пациентки. Потому что иногда неправильно интерпретированные результаты могут причинить ненужную боль и тревогу.
Кстати, о тревоге. Многие женщины боятся идти на УЗИ, особенно если у них уже был негативный опыт. Это нормально! Но знаете что? Информация — это сила. Даже если новости не самые лучшие, знание того, что происходит, дает вам возможность действовать, принимать решения, заботиться о своем здоровье.
А теперь давайте поговорим о том, что делать, если УЗИ подтвердило ваши худшие опасения. Как справиться с этой новостью? Во-первых, помните — вы не одна. Тысячи женщин проходят через это каждый день. И хотя это не уменьшает вашу боль, знание того, что вы не одиноки в своих чувствах, может помочь.
Во-вторых, не торопитесь с решениями. Да, иногда требуется срочное медицинское вмешательство, но часто у вас есть время подумать, взвесить все за и против, может быть, даже получить второе мнение. Не позволяйте никому торопить вас или принимать решения за вас.
В-третьих, не стесняйтесь задавать вопросы. Много вопросов. Даже если вам кажется, что вы спрашиваете одно и то же снова и снова. Хороший врач поймет ваше состояние и терпеливо ответит на все ваши вопросы. Потому что понимание того, что происходит, часто помогает справиться с ситуацией эмоционально.

А как же поддержка? О, она бесценна в такие моменты! Не стесняйтесь просить о помощи — будь то ваш партнер, семья, друзья или даже профессиональный психолог. Иногда простое «я здесь, я с тобой» может значить больше, чем тысяча слов утешения.
Знаете, что еще может помочь? Общение с теми, кто прошел через это. Форумы о замершей беременности на ранних сроках могут стать местом, где вы найдете понимание и поддержку. Но помните — каждая история уникальна, и то, что помогло одной женщине, может не подойти другой.
А что насчет будущего? Многие женщины после замершей беременности боятся пробовать снова. И это нормально! Страх и тревога — естественные чувства. Но знаете что? Большинство женщин после замершей беременности в будущем успешно вынашивают здоровых детей. Да, путь может быть непростым, но он возможен.
И последнее, но не менее важное — будьте добры к себе. Позвольте себе грустить, злиться, бояться. Не пытайтесь «взять себя в руки» и «быть сильной». Ваши чувства реальны и имеют право на существование. Помните, что исцеление — это процесс, и у каждого он идет своим темпом. Не торопите себя и не позволяйте другим торопить вас.
В конце концов, УЗИ — это всего лишь инструмент. Важный, необходимый, но все же инструмент. А вы — живой человек со своими чувствами, надеждами и страхами. И именно ваше эмоциональное здоровье и благополучие должны быть на первом месте, независимо от того, что показывает экран УЗИ-аппарата.
Эмоциональное восстановление: как пережить утрату и найти поддержку
Замершая беременность на ранних сроках — это как внезапный удар под дых, который выбивает из колеи и оставляет в растерянности. Как же справиться с этой невидимой миру болью? Как залечить рану, о существовании которой знают лишь единицы? Путь эмоционального восстановления после такой потери — это марафон, а не спринт. И на этой дистанции вам понадобится вся поддержка, которую только можно получить.
Первое, что нужно понять: ваши чувства абсолютно нормальны. Шок, отрицание, гнев, печаль — это не просто слова из учебника психологии, это реальные эмоции, которые накрывают волной. И знаете что? Вы имеете полное право их испытывать. Не пытайтесь «взять себя в руки» или «быть сильной». Позвольте себе прочувствовать эту боль. Потому что только через принятие своих эмоций можно начать процесс исцеления.

А как же окружающие? Увы, многие просто не знают, как реагировать на новость о замершей беременности. «Ну, ты еще молодая, еще родишь», «Значит, так было нужно» — знакомые фразы? Они могут ранить сильнее, чем помочь. Но не спешите обижаться на близких. Часто они просто не понимают глубины вашей боли и пытаются утешить единственным известным им способом.
Что же делать? Говорить. Да, это может быть трудно, но именно открытый разговор о своих чувствах может стать первым шагом к исцелению. Расскажите партнеру, семье, друзьям о том, что вы чувствуете. Объясните, какая поддержка вам нужна. Может быть, это просто молчаливые объятия или возможность выговориться без советов и оценок. Не бойтесь быть уязвимой — это не слабость, а проявление силы.
А что, если кажется, что никто вокруг не понимает? Тут на помощь приходят форумы о замершей беременности на ранних сроках. Это место, где собираются женщины, прошедшие через подобный опыт. Здесь вы найдете понимание, поддержку и, возможно, даже дружбу. Но помните: каждая история уникальна, и то, что помогло одной женщине, может не подойти другой.
Теперь о партнере. Часто в пылу собственного горя мы забываем, что он тоже потерял ребенка. Да, мужчины переживают утрату иначе, но от этого их боль не становится менее реальной. Попробуйте поговорить о ваших чувствах вместе. Это может быть трудно, но такой разговор способен сблизить вас или, наоборот, выявить проблемы в отношениях, которые требуют внимания.
А как же физическое восстановление? Оно неразрывно связано с эмоциональным. Ваше тело пережило стресс, и ему нужно время, чтобы прийти в норму. Не торопитесь возвращаться к привычному ритму жизни. Дайте себе время отдохнуть, поспать, побыть в тишине. Легкие прогулки на свежем воздухе могут творить чудеса — и для тела, и для души.
Знаете, что еще может помочь? Ритуалы прощания. Звучит странно? Но многим женщинам это реально помогает. Кто-то пишет письмо нерожденному малышу, кто-то сажает дерево или цветок в его память. Некоторые выпускают в небо воздушный шарик или зажигают свечу. Не важно, что именно вы выберете — главное, чтобы это помогло вам попрощаться и отпустить.

Теперь давайте поговорим о чувстве вины. Оно часто преследует женщин после замершей беременности. «Может, я что-то сделала не так?», «Если бы я раньше обратилась к врачу…» — знакомые мысли? Выбросьте их из головы! В подавляющем большинстве случаев замершая беременность — это результат генетических нарушений, и вы никак не могли на это повлиять. Не вините себя — лучше направьте эту энергию на восстановление и заботу о себе.
А что насчет будущего? Когда можно снова пытаться забеременеть? Этот вопрос волнует многих, но универсального ответа нет. Физически ваше тело может быть готово уже через пару месяцев, но эмоционально… тут все индивидуально. Кому-то нужно время, чтобы осмыслить произошедшее и восстановиться морально. А кто-то, наоборот, чувствует, что новая беременность поможет справиться с потерей. Прислушивайтесь к себе и обязательно обсудите этот вопрос с врачом.
Не бойтесь обратиться за профессиональной помощью. Психолог или психотерапевт может стать тем самым спасательным кругом, который поможет вам выплыть из моря горя и отчаяния. Особенно если вы чувствуете, что застряли в своих эмоциях и не можете двигаться дальше. Помните, обращение за помощью — это не признак слабости, а проявление заботы о себе.
А как же работа? Многие женщины стремятся вернуться к привычной рутине как можно скорее, надеясь, что это отвлечет их от грустных мыслей. И в этом есть смысл — структура и занятость действительно могут помочь. Но не перегибайте палку. Если чувствуете, что вам нужно больше времени — не стесняйтесь взять отпуск или больничный. Ваше эмоциональное здоровье важнее любых дедлайнов.
Теперь о социальных сетях. В мире, где каждый стремится показать лучшую версию своей жизни, новости о чужих беременностях и детях могут вызывать острую боль. Не стесняйтесь «замьютить» на время друзей, чьи посты вызывают у вас негативные эмоции. Это не эгоизм, а забота о своем психическом здоровье.
А что, если кажется, что боль никогда не пройдет? Помните, что со временем острота переживаний действительно уменьшится. Нет, вы не забудете о своей потере полностью. Эта страница навсегда останется частью вашей истории. Но вы научитесь жить с этим опытом, и он станет частью вас, возможно, даже сделает вас сильнее и мудрее.

И последнее, но не менее важное — помните, что вы не одна. Тысячи женщин каждый день проходят через это испытание. И многие из них находят в себе силы не только пережить потерю, но и поддержать других. Может быть, однажды и вы сможете протянуть руку помощи той, кто только начинает этот нелегкий путь исцеления.
В конце концов, эмоциональное восстановление после замершей беременности — это не прямая дорога, а извилистый путь с подъемами и спусками. Будут дни, когда вам будет казаться, что вы не сдвинулись с места, и дни, когда вы почувствуете, что сделали огромный шаг вперед. И знаете что? Все это нормально. Ваш путь уникален, как и ваша история. Доверьтесь этому процессу, будьте добры к себе и помните — после самой темной ночи всегда наступает рассвет.
Физическое восстановление: медицинские аспекты после замершей беременности
Замершая беременность на ранних сроках — это не только эмоциональное испытание, но и серьезный вызов для организма. Представьте себе, что ваше тело — это сложный механизм, который настроился на одну волну, а потом вдруг пришлось экстренно перестраиваться. Как же помочь этому механизму вернуться в норму? Давайте разберемся в медицинских аспектах физического восстановления после этого непростого опыта.
Первое, о чем стоит поговорить — это методы завершения замершей беременности. Их несколько, и выбор зависит от конкретной ситуации. Медикаментозный аборт, вакуум-аспирация или выскабливание — каждый метод имеет свои особенности. Что выбрать? Это решение принимается совместно с врачом, учитывая срок беременности, состояние здоровья и личные предпочтения женщины. На форумах о замершей беременности на ранних сроках можно найти множество историй о том, как проходили эти процедуры у разных женщин. Но помните — каждый случай уникален!
После процедуры начинается период восстановления. И тут главное — не торопиться! Ваш организм только что пережил стресс, и ему нужно время, чтобы прийти в норму. Сколько именно? Это зависит от метода завершения беременности и индивидуальных особенностей организма. Обычно физическое восстановление занимает от нескольких дней до пары недель. Но! Полное восстановление гормонального фона может занять до трех месяцев. Так что не удивляйтесь, если в течение этого времени вы будете чувствовать себя не совсем «в своей тарелке».
А что насчет кровотечения после процедуры? Это нормально, но важно следить за его интенсивностью. Обычно оно длится 7-10 дней, постепенно уменьшаясь. Но если вы заметили, что кровотечение усиливается, а не ослабевает, или продолжается дольше двух недель — это повод обратиться к врачу. Лучше перестраховаться, чем упустить возможное осложнение.
Теперь поговорим о боли. Да, после процедуры могут быть болезненные ощущения, похожие на менструальные спазмы. Это нормально, и врач обычно назначает обезболивающие препараты. Но! Если боль становится сильной, не проходит после приема лекарств или сопровождается высокой температурой — это сигнал тревоги. В таком случае нужно немедленно обратиться за медицинской помощью.
А как же интимная жизнь? Этот вопрос волнует многих, но часто стесняются его задать. Так вот: врачи обычно рекомендуют воздержаться от половых контактов в течение 2-3 недель после процедуры. Это нужно для того, чтобы снизить риск инфекции и дать организму время на восстановление. Но опять же — все индивидуально, и точные сроки лучше уточнить у своего врача.
Теперь о гигиене. В период восстановления очень важно соблюдать правила личной гигиены. Принимать душ можно и нужно, а вот от ванны, бассейна и сауны лучше воздержаться в течение 2-3 недель. Почему? Это снижает риск попадания инфекции. И да, во время кровотечения лучше использовать прокладки, а не тампоны — это тоже мера профилактики инфекций.
А что насчет физических нагрузок? Тут действует правило «лучше меньше, да лучше». В первую неделю после процедуры лучше избегать тяжелых физических нагрузок. Легкие прогулки — да, интенсивные тренировки — нет. Постепенно, по мере улучшения самочувствия, можно увеличивать активность. Но! Прислушивайтесь к своему телу — оно подскажет, когда будет готово к более серьезным нагрузкам.
Теперь давайте поговорим о питании. После замершей беременности организму нужны силы для восстановления. Поэтому важно обеспечить его всеми необходимыми питательными веществами. Белки, витамины, минералы — все это поможет вашему телу быстрее вернуться в норму. Особенно важно обратить внимание на продукты, богатые железом, — это поможет восполнить потерю крови. Шпинат, красное мясо, бобовые — вот ваши друзья в этот период.

А как же алкоголь? Многие женщины после стресса хотят расслабиться с бокалом вина. Но! В период восстановления лучше воздержаться от алкоголя. Почему? Во-первых, он может усилить кровотечение. Во-вторых, алкоголь может взаимодействовать с лекарствами, которые вы принимаете. В-третьих, он может негативно повлиять на эмоциональное состояние, которое и так нестабильно в этот период.
Теперь о контроле. После процедуры завершения замершей беременности обычно назначается контрольный визит к врачу через 1-2 недели. Это важно! На этом приеме врач оценит, как идет процесс восстановления, и при необходимости скорректирует лечение. Также могут быть назначены анализы крови для контроля уровня ХГЧ — гормона беременности. Его уровень должен постепенно снижаться до нормальных значений.
А что насчет будущих беременностей? Этот вопрос волнует многих женщин. Когда можно снова пытаться забеременеть? С медицинской точки зрения, обычно рекомендуется подождать 2-3 месяца. Почему? Этого времени достаточно, чтобы организм полностью восстановился, а менструальный цикл нормализовался. Но! Это только физический аспект. Эмоциональная готовность к новой беременности — не менее важный фактор, и тут универсальных сроков нет.
Теперь давайте поговорим о возможных осложнениях. Да, в большинстве случаев процесс восстановления проходит без проблем. Но важно знать, на что обращать внимание. Сильное кровотечение, высокая температура, сильная боль, неприятный запах выделений — все это поводы немедленно обратиться к врачу. Лучше перестраховаться, чем упустить серьезную проблему.
И последнее, но не менее важное — гормональный фон. После замершей беременности он может быть нестабильным. Это может проявляться в перепадах настроения, проблемах со сном, изменениях аппетита. Все это нормально и обычно проходит со временем. Но если вы чувствуете, что эмоциональное состояние не улучшается, не стесняйтесь обратиться за помощью к психологу. Иногда разговор со специалистом может помочь быстрее справиться с эмоциональными последствиями потери.

Помните, физическое восстановление после замершей беременности — это процесс, который требует времени и терпения. Не торопите себя, прислушивайтесь к своему телу и не стесняйтесь задавать вопросы врачу. Ваше здоровье — это самое важное, и забота о нем — это не эгоизм, а необходимость. Будьте добры к себе и дайте своему телу время на исцеление. В конце концов, оно мудрее нас и знает, что ему нужно для восстановления.
Причины и факторы риска: что может привести к остановке развития плода
Замершая беременность на ранних сроках — это как внезапная остановка поезда, который только начал свой путь. Что же может стать причиной такого резкого торможения? Давайте разберемся в этом непростом вопросе, который волнует многих женщин, особенно тех, кто уже столкнулся с этой проблемой или боится ее в будущем.
Первое, о чем стоит поговорить — это генетические аномалии. Представьте себе, что эмбрион — это сложный компьютер, а гены — это его программное обеспечение. Иногда в этом «софте» случаются сбои, которые не позволяют системе работать правильно. По статистике, около 50-60% случаев замершей беременности на ранних сроках связаны именно с хромосомными аномалиями. Это может быть трисомия (лишняя хромосома), моносомия (отсутствие хромосомы) или другие генетические нарушения.
Но генетика — не единственный виновник. Что еще может привести к остановке развития плода? Инфекции! Да-да, те самые незваные гости в нашем организме могут сыграть злую шутку с беременностью. Токсоплазмоз, краснуха, цитомегаловирус, герпес — вот неполный список потенциальных угроз. Эти инфекции могут проникнуть через плаценту и нарушить развитие эмбриона. Поэтому так важно проходить все необходимые обследования перед планированием беременности.
А что насчет гормональных нарушений? О, это целая вселенная внутри нашего организма! Недостаток прогестерона, проблемы с функцией щитовидной железы, синдром поликистозных яичников — все это может стать причиной замершей беременности. Представьте, что гормоны — это дирижеры в оркестре вашего тела. Если один из них фальшивит, вся симфония может пойти наперекосяк.

Теперь давайте поговорим о возрасте. Да, это тот фактор, который мы не можем контролировать, но должны учитывать. С возрастом качество яйцеклеток снижается, а риск хромосомных аномалий увеличивается. После 35 лет шансы на замершую беременность начинают расти. Но! Это не значит, что после 35 нельзя иметь здоровую беременность. Просто нужно быть более внимательной к своему здоровью и регулярно проходить обследования.
А что насчет образа жизни? О, это та сфера, где мы можем многое изменить! Курение, алкоголь, наркотики — все это может серьезно повлиять на развитие плода. Представьте, что ваше тело — это теплица, а эмбрион — нежный росток. Вредные привычки — это как ядовитые испарения в этой теплице. Они могут загубить даже самый перспективный «урожай».
Но не только вредные привычки могут быть проблемой. Стресс — вот еще один важный фактор риска. В современном мире мы часто недооцениваем влияние стресса на наше тело. А зря! Хронический стресс может нарушить гормональный баланс и негативно повлиять на развитие беременности. Поэтому так важно научиться управлять стрессом и находить способы расслабления.
Теперь поговорим о хронических заболеваниях. Диабет, гипертония, аутоиммунные заболевания — все это может повысить риск замершей беременности. Почему? Эти состояния влияют на кровоснабжение плаценты, а значит, и на питание эмбриона. Представьте, что плацента — это система доставки питательных веществ. Если в этой системе происходят сбои, «посылка» может не дойти до адресата.
А что насчет экологии? В современном мире это становится все более актуальной проблемой. Загрязнение воздуха, воды, почвы — все это может негативно влиять на развитие плода. Исследования показывают, что в районах с плохой экологией риск замершей беременности выше. Поэтому, если есть возможность, стоит задуматься о переезде в более экологически чистый район хотя бы на время беременности.
Теперь давайте поговорим о тех факторах, которые часто обсуждаются на форумах о замершей беременности на ранних сроках, но их влияние не так однозначно. Например, физические нагрузки. Многие женщины боятся, что активный образ жизни может привести к замершей беременности. Но! Умеренные физические нагрузки не только безопасны, но и полезны для беременности. Ключевое слово здесь — умеренные. Марафон — нет, йога или плавание — да.

А что насчет питания? О, это целая наука! Недостаток фолиевой кислоты, витамина D, железа может негативно повлиять на развитие плода. Но! Избыток витаминов тоже может быть вреден. Поэтому так важно соблюдать баланс и консультироваться с врачом по поводу приема витаминов и добавок.
Теперь о том, что часто упускают из виду — состояние полости матки. Миомы, полипы, внутриматочные перегородки — все это может стать причиной замершей беременности. Почему? Эти состояния могут мешать правильной имплантации эмбриона или нарушать его кровоснабжение. Поэтому так важно пройти УЗИ малого таза перед планированием беременности.
А как насчет иммунологических факторов? Это сложная, но очень интересная тема. Иногда организм матери может воспринимать эмбрион как чужеродное тело и атаковать его. Это может привести к замершей беременности. Антифосфолипидный синдром, повышенный уровень естественных киллеров — все это может быть причиной «иммунологического конфликта».
Теперь давайте поговорим о генетике партнера. Да-да, качество спермы тоже играет важную роль! Возраст мужчины, его образ жизни, воздействие вредных факторов — все это может повлиять на качество генетического материала. Поэтому планирование беременности — это работа для двоих.
И последнее, но не менее важное — предыдущий опыт беременностей. Если у женщины уже была замершая беременность, риск повторения увеличивается. Но! Это не приговор. Многие женщины после замершей беременности успешно вынашивают здоровых детей. Просто в этом случае нужно более тщательное наблюдение и, возможно, дополнительное обследование.
В заключение хочется сказать — знание факторов риска не должно пугать. Наоборот, это дает нам возможность действовать. Регулярные обследования, здоровый образ жизни, своевременное лечение выявленных проблем — все это может значительно снизить риск замершей беременности. И помните — даже если вы столкнулись с этой проблемой, это не значит, что вы что-то сделали не так. Иногда это просто стечение обстоятельств, которое невозможно было предотвратить. Главное — не терять надежду и продолжать заботиться о своем здоровье.

Планирование будущего: когда можно пробовать снова
После замершей беременности на ранних сроках многие женщины задаются вопросом: «А что дальше?». Это как после падения с велосипеда — страшно садиться снова, но желание двигаться вперед сильнее страха. Когда же можно начать планировать новую беременность? Этот вопрос часто обсуждается на форумах о замершей беременности на ранних сроках, и ответы бывают самые разные.
Начнем с медицинской точки зрения. Большинство врачей рекомендуют подождать минимум три месяца после замершей беременности, прежде чем пытаться забеременеть снова. Почему именно три месяца? Это время нужно организму, чтобы полностью восстановиться физически. За этот период нормализуется менструальный цикл, восстанавливается гормональный фон, а эндометрий (внутренняя оболочка матки) обновляется.
Но физическое восстановление — это только полдела. А как же эмоциональный аспект? Тут все гораздо сложнее, и универсальных сроков нет. Кому-то нужно несколько месяцев, чтобы справиться с потерей, а кто-то чувствует себя готовым к новой беременности уже через пару недель. И знаете что? Оба варианта нормальны. Главное — прислушиваться к себе и своим чувствам.
Теперь давайте поговорим о подготовке к новой беременности. Это как ремонт квартиры — чем лучше подготовишься, тем меньше сюрпризов будет в процессе. С чего начать? Прежде всего, с полного медицинского обследования. Это поможет выявить возможные причины предыдущей замершей беременности и предотвратить их повторение.
Что включает в себя такое обследование? Обычно это целый комплекс анализов и процедур:
- Общий и биохимический анализ крови
- Гормональные исследования
- Проверка на инфекции, передающиеся половым путем
- УЗИ органов малого таза
- Исследование на наличие генетических аномалий
А что насчет образа жизни? О, это та сфера, где мы можем многое изменить! Правильное питание, умеренные физические нагрузки, отказ от вредных привычек — все это может значительно повысить шансы на успешную беременность. Представьте, что ваше тело — это плодородная почва. Чем лучше вы о ней заботитесь, тем выше вероятность, что семя прорастет и даст крепкий росток.
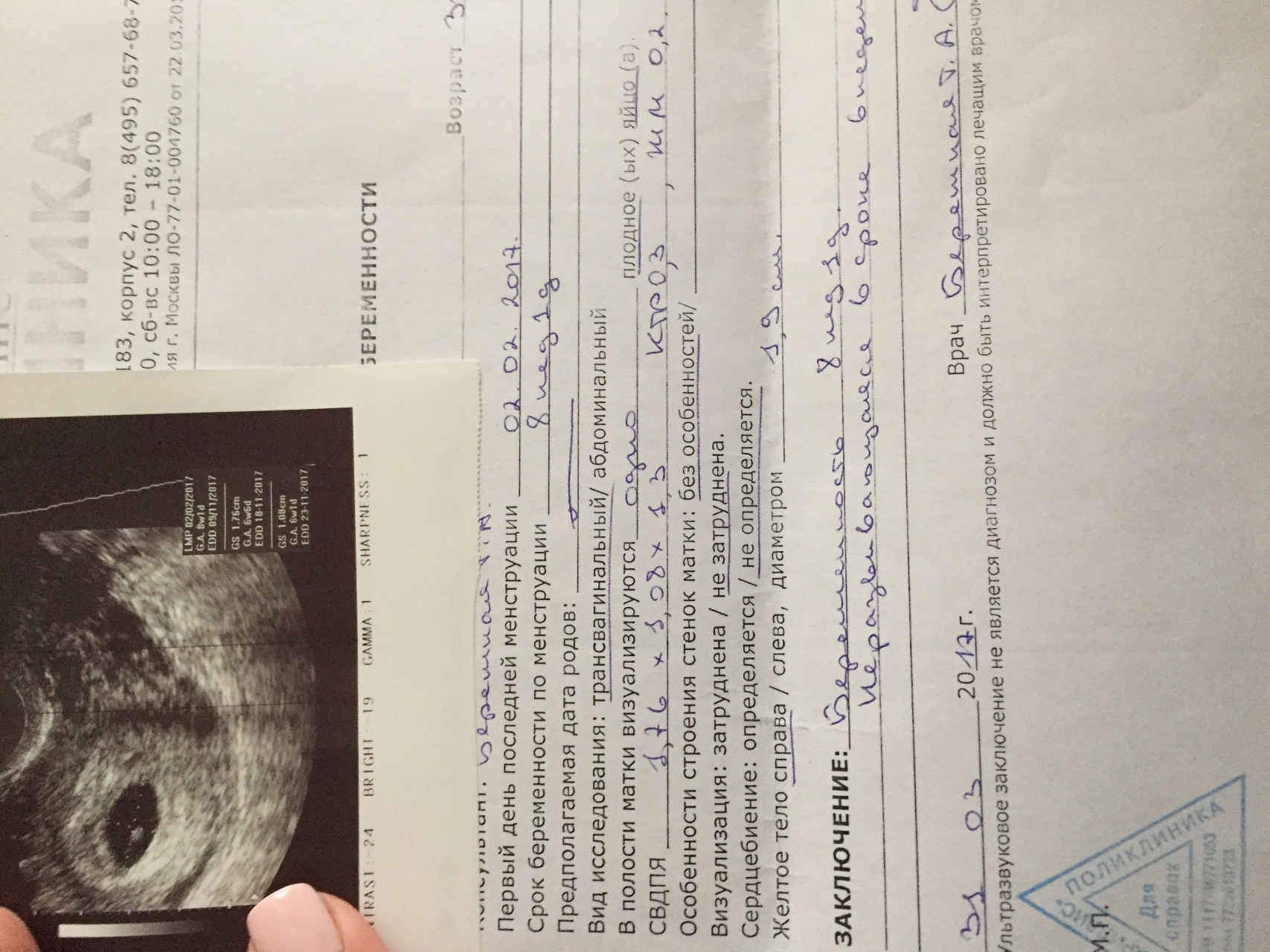
Теперь поговорим о психологическом аспекте. Страх повторения замершей беременности — это то, с чем сталкиваются многие женщины. Как с ним справиться? Во-первых, важно понимать, что этот страх нормален. Во-вторых, помните — каждая беременность уникальна. То, что произошло в прошлый раз, совсем не обязательно повторится. Но если тревога слишком сильна, не стесняйтесь обратиться за помощью к психологу. Иногда разговор со специалистом может помочь расставить все по полочкам в вашей голове.
А что делать, если беременность долго не наступает? Это еще одна частая тема на форумах о замершей беременности на ранних сроках. Прежде всего, не паниковать! После замершей беременности организму может потребоваться больше времени, чтобы «настроиться» на новую беременность. Но если прошло больше 6-12 месяцев регулярных попыток, стоит обратиться к репродуктологу. Возможно, потребуется дополнительное обследование или лечение.
Теперь давайте поговорим о поддержке партнера. Это как танец — нужно двигаться в одном ритме. Планирование новой беременности после потери — это стресс не только для женщины, но и для мужчины. Поэтому так важно открыто обсуждать свои чувства, страхи и надежды. Вместе вы сможете принять решение о том, когда будете готовы попробовать снова.
А как быть с окружающими? Часто после замершей беременности женщины сталкиваются с непониманием или неуместными советами. «Ну что ты так переживаешь, еще родишь», «Может, оно и к лучшему» — знакомые фразы? Помните, вы не обязаны отчитываться перед всеми о своих планах. Если вам некомфортно обсуждать эту тему, имеете полное право сказать об этом.
Теперь о том, что часто упускают из виду — финансовый аспект. Да-да, планирование беременности — это еще и финансовый вопрос. Обследования, витамины, возможное лечение — все это может влиять на ваш бюджет. Поэтому стоит заранее обсудить этот вопрос с партнером и, возможно, начать откладывать средства на «беременный» фонд.
А что насчет альтернативных методов? Акупунктура, йога, медитация — многие женщины находят эти практики полезными в подготовке к новой беременности. И хотя научных доказательств их эффективности может не быть, если это помогает вам чувствовать себя лучше и спокойнее — почему бы и нет?

Теперь давайте поговорим о том, как вести себя во время новой беременности. После предыдущего опыта это может быть очень тревожное время. Многие женщины боятся привязываться к новой беременности, опасаясь повторения потери. Это нормально! Но постарайтесь найти баланс между осторожностью и радостью ожидания. Каждый день беременности — это маленькая победа, которую стоит праздновать.
И последнее, но не менее важное — помните, что нет «правильного» времени для новой беременности. Кто-то чувствует себя готовым через пару месяцев, а кому-то нужны годы. И то, и другое нормально. Главное — чтобы решение было вашим, осознанным и принятым без давления извне.
В заключение хочется сказать — путь к новой беременности после потери может быть непростым. Это как подъем в гору — иногда трудно, иногда страшно, но когда вы достигнете вершины, вид будет потрясающим. И помните — вы не одна на этом пути. Миллионы женщин прошли через это и смогли стать счастливыми мамами. Верьте в себя, заботьтесь о своем здоровье и не теряйте надежды. Ваше счастье обязательно придет, пусть даже не так быстро, как хотелось бы.
Истории успеха: опыт женщин, преодолевших замершую беременность
Замершая беременность — это та ситуация, которая может выбить из колеи даже самую сильную женщину. Представьте: вы только начали привыкать к мысли, что скоро станете мамой, а тут — бац! — и все мечты рушатся в одночасье. Как тут не впасть в отчаяние? Но знаете что? Многие женщины не просто справляются с этой бедой, но и выходят из нее еще более сильными и мудрыми. Давайте-ка взглянем на их опыт — вдруг и вам он поможет найти свет в конце тоннеля?
Вот, например, история Марины. Ей было 28, когда она впервые забеременела. «Я была на седьмом небе от счастья», — вспоминает она. Но на 9-й неделе УЗИ показало, что эмбрион перестал развиваться. «Это был шок. Я не могла поверить, что это происходит со мной». Марина провела несколько недель в глубокой депрессии, не желая ни с кем общаться. Но потом она наткнулась на форум замершая беременность на ранних сроках, и это стало поворотным моментом.

«Я читала истории других женщин и понимала, что я не одна. Это так важно — знать, что ты не какой-то там уникальный неудачник, а просто человек, столкнувшийся с трудностью, которую можно преодолеть». Марина начала общаться с другими участницами форума, делиться своими переживаниями и получать поддержку. Постепенно она стала выходить из депрессии и даже нашла в себе силы пойти к психологу.
А вот Алена после замершей беременности на 7-й неделе решила кардинально изменить свою жизнь. «Я поняла, что жизнь слишком коротка, чтобы откладывать свои мечты на потом», — говорит она. Алена всегда хотела путешествовать, но все время находила отговорки. После пережитой потери она решила: хватит ждать! И отправилась в путешествие по Азии.
«Это было лучшее решение в моей жизни. Я познакомилась с новыми людьми, увидела другие культуры, и это помогло мне переосмыслить свой опыт. Я поняла, что жизнь продолжается, и в ней еще так много прекрасного». Через год после возвращения Алена снова забеременела, и на этот раз все прошло благополучно.
Роль поддержки в преодолении потери
Знаете, что объединяет все эти истории успеха? Поддержка! Будь то виртуальное общение на форуме или реальные друзья и близкие — важно не замыкаться в себе. Екатерина, пережившая две замершие беременности подряд, рассказывает: «Мой муж был моей скалой. Он не пытался меня «развеселить» или говорить банальности типа «все будет хорошо». Он просто был рядом, обнимал меня, когда мне было плохо, и давал выговориться».
А что делать, если кажется, что никто вокруг не понимает вашей боли? Тут на помощь приходят группы поддержки. Многие женские консультации и перинатальные центры организуют такие встречи. Да и тот же форум замершая беременность на ранних сроках может стать отличным местом для поиска единомышленников.
Ольга, психолог, специализирующийся на работе с женщинами после потери беременности, отмечает: «Часто женщины чувствуют себя виноватыми или неполноценными после замершей беременности. Важно понимать, что в большинстве случаев это не связано с тем, что женщина сделала или не сделала. Это просто случается, и никто в этом не виноват».

Физическое восстановление как часть процесса исцеления
Нельзя забывать и о физическом аспекте восстановления после замершей беременности. Ваше тело тоже пережило стресс, и ему нужно время, чтобы прийти в норму. Марина вспоминает: «Я начала заниматься йогой. Сначала это было просто способом отвлечься, но потом я поняла, что это помогает мне лучше чувствовать свое тело, быть к нему более внимательной».
Диетолог Анна советует: «После замершей беременности организм нуждается в особой поддержке. Включите в рацион больше продуктов, богатых фолиевой кислотой и железом — это поможет восстановить кроветворение. Не забывайте о продуктах, содержащих омега-3 жирные кислоты — они важны для гормонального баланса».
Кстати, о гормонах. После замершей беременности гормональный фон может быть нестабильным, что влияет и на эмоциональное состояние. Эндокринолог Светлана объясняет: «Резкое падение уровня гормонов беременности может вызывать перепады настроения, раздражительность. Это нормально, и со временем гормональный фон выравнивается. Но если вы чувствуете, что эмоциональные проблемы затягиваются, стоит обратиться к специалисту».
Планирование будущего: когда и как
Многие женщины после замершей беременности задаются вопросом: а когда можно пробовать снова? Тут нет универсального ответа — все зависит от индивидуальной ситуации. Гинеколог Елена рекомендует: «Обычно мы советуем подождать минимум три месяца после замершей беременности. Это время нужно, чтобы организм полностью восстановился. Но также важно и психологическое состояние — вы должны чувствовать себя готовой к новой беременности».
Ирина, мама троих детей, делится своим опытом: «После замершей беременности я боялась снова пытаться забеременеть. Мне казалось, что я не выдержу, если это повторится. Но мой врач посоветовал мне не торопиться и дать себе время. Я занялась своим здоровьем, начала правильно питаться, заниматься спортом. И знаете что? Когда через полгода я почувствовала, что готова попробовать снова, я забеременела с первого раза!»

Важно помнить, что каждая ситуация уникальна. То, что работает для одной женщины, может не подойти другой. Главное — прислушиваться к себе и не бояться обращаться за помощью, будь то медицинская консультация или психологическая поддержка.
Преодоление страха перед новой беременностью
Страх перед повторением ситуации — это нормально. Психолог Наталья объясняет: «После травматичного опыта мозг пытается нас защитить, предупреждая о возможной опасности. Но важно не позволять этому страху управлять вашей жизнью». Она рекомендует технику визуализации: «Представьте себе успешную беременность и рождение здорового малыша. Делайте это регулярно, особенно когда чувствуете тревогу».
Анна, пережившая замершую беременность и сейчас ожидающая второго ребенка, делится: «Я записывала все свои страхи в дневник, а потом обсуждала их с мужем или психологом. Это помогало мне не накручивать себя и смотреть на ситуацию более объективно».
Помните, что замершая беременность — это не приговор. Многие женщины после такого опыта успешно вынашивают и рожают здоровых детей. Главное — не терять надежды и заботиться о себе, как физически, так и эмоционально. И кто знает, может быть, скоро и вы будете делиться своей историей успеха на форуме замершая беременность на ранних сроках, вдохновляя других женщин не сдаваться и идти вперед.
