Содержание
Пиелонефрит во время беременности (мнение главного редактора о проблеме) | Коган
Следует изначально задаться вопросом — «Острый пиелонефрит во время беременности — это какое-то особенное состояние или оно точно такое же, как и острый пиелонефрит, возникший у женщины вне беременности?»
В ответе на этот вопрос надо исходить из того, что беременность — физиологическое состояние с характерными для неё изменениями функции различных органов и систем, в том числе почек, верхних мочевых путей, мочевого пузыря. почки и мочевые пути являются частью тех преобразований, что происходят во время беременности в организме женщины. Они изменяются в соответствии с новыми условиями и вызовами, связанными с развитием эмбриона, а затем плода.
Мобилизуются все функции почек: и диуретическая, и метаболическая, и гормональная и многие другие. почему начинают расширяться верхние мочевые пути, а затем их дилятация прогрессирует? Мировая литература повествует о перестройке гормонального баланса, то есть о доминировании прогестерона, который дилятирует мочеточники, и это на самом деле так, а также о механическом давлении матки. Я лично скептически смотрю вообще на механическую теорию. На мой взгляд, дилятация верхних мочевых путей — это реакция приспособления к растущему внутрибрюшинному давлению, связанному с ростом матки. В чашечно-лоханочной системе и мочеточниках должно накапливаться больше мочи, чем вне беременности, так как возникает необходимость в создании большего внутрипросветного давления в лоханке и мочеточнике, чтобы в новых условиях противодействия растущей в объёме матки, протолкнуть мочу в мочевой пузырь, который также сдавливается маткой в малом тазу. собственно, из-за этого меняются и ритм,и повелительность мочеиспускания.
Я лично скептически смотрю вообще на механическую теорию. На мой взгляд, дилятация верхних мочевых путей — это реакция приспособления к растущему внутрибрюшинному давлению, связанному с ростом матки. В чашечно-лоханочной системе и мочеточниках должно накапливаться больше мочи, чем вне беременности, так как возникает необходимость в создании большего внутрипросветного давления в лоханке и мочеточнике, чтобы в новых условиях противодействия растущей в объёме матки, протолкнуть мочу в мочевой пузырь, который также сдавливается маткой в малом тазу. собственно, из-за этого меняются и ритм,и повелительность мочеиспускания.
Итак, эволюционная суть заключается в том, что мочевая система для нормального функционирования в новых анатомических условиях должна измениться в своей структуре и функции. Чтобы матка могла выполнить свою эволюционную роль, мочевая система должна к этому приспособиться и не просто не мешать данному процессу, а способствовать ему.
Итак, дилятация верхних мочевых путей есть не вредный, а полезный фактор развития беременности. почему чаще мы видим дилятацию справа, реже — слева и двухстороннюю? А почему большинство парных органов у людей асимметрично? Таков результат эволюции человеческих функций к настоящему времени, праворуких, скажем, больше, чем леворуких и т.д.
почему чаще мы видим дилятацию справа, реже — слева и двухстороннюю? А почему большинство парных органов у людей асимметрично? Таков результат эволюции человеческих функций к настоящему времени, праворуких, скажем, больше, чем леворуких и т.д.
В связи с этим я считаю, что причины и патофизиология острого пиелонефрита во время физиологически протекающей беременности и у женщин того же возраста и здоровья теоретически идентичны. Укоренившееся в умах специалистов мнение о том, что острый пиелонефрит во II и III триместрах, когда уже развилась та или иная степень дилятации верхних мочевых путей, во всех своих проявлениях является обструктивным следует пересмотреть. Это пиелонефрит с нормальной для беременности дилятацией и поэтому он конечно необструктивный, ибо дилятация не является результатом обструкции, а физиологическим ответом на рост внутрибрюшинного давления на все органы живота и грудной полости. А раз он в большей части случаев необструктивный, то и подход к его лечению должен быть терапевтическим: антибиотикотерапия, возмещение потерь жидкости и солей при лихорадке > 380 с, рвоте, интоксикации. Таким образом, зачем дренировать расширенные верхние мочевые пути при беременности, если их дилятация является естественным, нормальным процессом? Конечно, этого делать не следует. поэтому я считаю, что такой пиелонефрит осложняет течение беременности, но сам по своей сути не является осложнённым.
Таким образом, зачем дренировать расширенные верхние мочевые пути при беременности, если их дилятация является естественным, нормальным процессом? Конечно, этого делать не следует. поэтому я считаю, что такой пиелонефрит осложняет течение беременности, но сам по своей сути не является осложнённым.
Следующий вопрос — «А может ли при беременности острый пиелонефрит быть обструктивным?»
Да, конечно, причина обструкции может быть связана с конкрементом, недиагностированном до беременности сужением лоханочно-мочеточникового сегмента или мочеточниково-пузырного соединения, нейрогенной дисфункцией нижних мочевых путей, пузырно-мочеточниковым рефлюксом. В этих случаях физиологическая дилятация верхних мочевых путей беременной женщины будет налагаться на предсуществующую обструктивную дилятацию лоханки и/или мочеточника. И в этих случаях лечение должно быть начато с дренирования верхних мочевых путей. Такой пиелонефрит является осложнённым, и конечно, он осложняет беременность.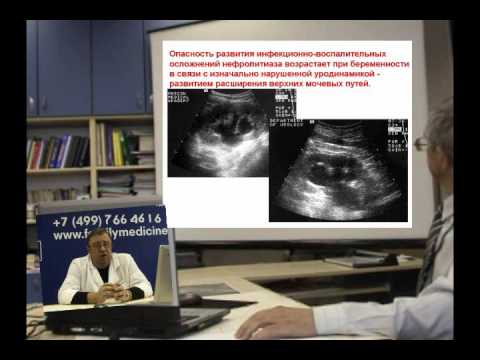
Ещё один важный вопрос — «Как в настоящее время можно охарактеризовать этиологический фактор острого пиелонефрита?». Традиционно считается, что основными уропатогенами неосложнённого пиелонефрита являются микроорганизмы из группы Enterobacteriaceae, а среди них — кишечная палочка, которой приписывают 80 % случаев острого неосложнённого пиелонефрита. при остром обструктивном пиелонефрите её патогенная роль снижается до 40 — 50 % случаев и возрастает значение других представителей семейства Enterobacteriaceae (Klebsiella spp., Proteus spp.), энтерококков, стафилококков и других микроорганизмов. Такие точки зрения сложились в результате научных разработок 60 — 80 гг. прошлого столетия.
Однако широко развернувшиеся после 2000 г. исследования по микробиоте и микробиому мочи убедительно показали, что моча здоровых молодых женщин содержит широкий спектр анаэробных и аэробных бактерий. причём лоханочная и мочепузырная моча по своим спектрам не имеют достоверных отличий. И естественно предполагать, что при беременности моча содержит те же бактерии, что были в ней и до беременности. Отсюда и возникает предположение, что почечное воспаление воспроизводится собственными бактериями, присутствующими в моче женщины, а не проникшими в неё каким-либо другим способом. Этот другой способ в виде транслокации из кишечника я вовсе не исключаю, возможности этого также были ранее в эксперименте доказаны. Так или иначе, но нестерильная моча женщины может являться источником воспаления в мочевой системе, вызванном своими же условно-патогенными бактериями.
И естественно предполагать, что при беременности моча содержит те же бактерии, что были в ней и до беременности. Отсюда и возникает предположение, что почечное воспаление воспроизводится собственными бактериями, присутствующими в моче женщины, а не проникшими в неё каким-либо другим способом. Этот другой способ в виде транслокации из кишечника я вовсе не исключаю, возможности этого также были ранее в эксперименте доказаны. Так или иначе, но нестерильная моча женщины может являться источником воспаления в мочевой системе, вызванном своими же условно-патогенными бактериями.
Почему же постоянно присутствующие в моче в расширенных верхних мочевых путях бактерии в какой-то момент вдруг вызывают острое почечное воспаление? существует немало внешних по отношению к организму женщины и внутренних факторов, которые могут остро или постепенно повлиять на вирулентные свойства бактерий, кроме того, хорошо известно, что и вне признаков какого-либо воспаления микроорганизмы в моче обладают вирулентными качествами. с другой стороны, эти же внешние факторы в виде тех или иных характеристик среды обитания женщины влияют на внутренние органы и ткани изменяя их метаболизм, функцию рецепторного аппарата, свойства тех или иных протеомных и генетически активных молекул. Латентные дисфункции органов и тканей самой женщины в ответ на развитие беременности могут реагировать усилением дисфункции, и без влияния внешних сил. Возникающее изменение иммунных реакций делает ткани (слизистые верхних мочевых путей) слабо защищёнными от вторжения бактерий, гены которых проявляют адгезивную активность, токсичность и многие другие свойства агрессии. Что может непосредственно изменить почки, слизистые чашек и лоханок, моторику мочевых путей, что снизит их естественную защиту от бактерии? прежде всего и преимущественно — нарушения кровообращения в органах и тканях, гипоксия тканей, что является результатом дисфункции центральной и периферической гемодинамики: характерные для беременных артериальная гипертония или гипотония, анемия, токсикозы, хронические заболевания печени, лёгких и так далее.
с другой стороны, эти же внешние факторы в виде тех или иных характеристик среды обитания женщины влияют на внутренние органы и ткани изменяя их метаболизм, функцию рецепторного аппарата, свойства тех или иных протеомных и генетически активных молекул. Латентные дисфункции органов и тканей самой женщины в ответ на развитие беременности могут реагировать усилением дисфункции, и без влияния внешних сил. Возникающее изменение иммунных реакций делает ткани (слизистые верхних мочевых путей) слабо защищёнными от вторжения бактерий, гены которых проявляют адгезивную активность, токсичность и многие другие свойства агрессии. Что может непосредственно изменить почки, слизистые чашек и лоханок, моторику мочевых путей, что снизит их естественную защиту от бактерии? прежде всего и преимущественно — нарушения кровообращения в органах и тканях, гипоксия тканей, что является результатом дисфункции центральной и периферической гемодинамики: характерные для беременных артериальная гипертония или гипотония, анемия, токсикозы, хронические заболевания печени, лёгких и так далее. Эти же факторы влияют на моторику верхних мочевых путей, снижая её и создавая тем самым предпосылки к избыточной гипертензии в верхних мочевых путях, что может усилить гипоксию слизистой, создать условия для разрывов уротелия, в т.ч. в форниксах чашечек и инвазии микроорганизмов. понятно, что не только кишечная палочка или другие бактерии из семейства Enterobacteriaceae могут проникнуть таким образом в ткани. Данный сценарий правомочен практически для всех микроорганизмов, содержащихся в моче. Какие-то бактериальные таксоны могут резко усилить воспалительную реакцию, какие-то — слабо, какие-то вообще могут оказаться индифферентными. Местный иммунитет и общий потенциал иммунных реакций организма определят будущие масштабы воспалительного ответа в почках.
Эти же факторы влияют на моторику верхних мочевых путей, снижая её и создавая тем самым предпосылки к избыточной гипертензии в верхних мочевых путях, что может усилить гипоксию слизистой, создать условия для разрывов уротелия, в т.ч. в форниксах чашечек и инвазии микроорганизмов. понятно, что не только кишечная палочка или другие бактерии из семейства Enterobacteriaceae могут проникнуть таким образом в ткани. Данный сценарий правомочен практически для всех микроорганизмов, содержащихся в моче. Какие-то бактериальные таксоны могут резко усилить воспалительную реакцию, какие-то — слабо, какие-то вообще могут оказаться индифферентными. Местный иммунитет и общий потенциал иммунных реакций организма определят будущие масштабы воспалительного ответа в почках.
Возможно ли развитие сепсиса при остром пиелонефрите у беременных? Да, конечно! И клинический опыт показывает, что сепсис развивается в части случаев. Риски сепсиса, бесспорно, возрастают при наличии органического или тяжёлого функционального фактора обструкции верхних и нижних мочевых путей. В связи с этим важно своевременно выявить начало формирования септического процесса, оценить уровни биомаркеров сепсиса (прокальцитонин крови и т.д.), инициировать адекватную инфузионную терапию и произвести дренирование одной или обеих почек, ориентируясь на их вовлеченность в воспалительное поражение и предшествующее функциональное состояние.
В связи с этим важно своевременно выявить начало формирования септического процесса, оценить уровни биомаркеров сепсиса (прокальцитонин крови и т.д.), инициировать адекватную инфузионную терапию и произвести дренирование одной или обеих почек, ориентируясь на их вовлеченность в воспалительное поражение и предшествующее функциональное состояние.
Каким же образом в условиях ныне существующей системы здравоохранения правильно решать вопрос — «Дренировать или не дренировать верхние мочевые пути у беременной женщины при развитии острого пиелонефрита?».
Лёгкое или лёгкое/умеренное клиническое течение острого пиелонефрита должно побуждать к бездренажному ведению в первые 3 суток терапии. прогрессия тяжести течения болезни на 3 — 4-е сутки должны побудить к дренированию. Изначально умеренно/тяжёлое и тяжёлое клиническое течение острого пиелонефрита — дренирование с первых суток лечения.
Бытующие среди некоторых специалистов мнения о полезности при остром пиелонефрите декапсуляции почки, иссечения карбункулов являются абсолютно порочными. Мировая практика не знала в прошлом и не приемлет в настоящее время подобные хирургические вмешательства при мелкоочаговом абсцедировании почек или карбункулярном процессах. Дренирование абсолютно показано только при формировании абсцесса в почке. Открытая хирургия в виде нефрэктомии возможна в крайне редких случаях тотальной деструкции почек на фоне септического статуса по жизненным показаниям.
Мировая практика не знала в прошлом и не приемлет в настоящее время подобные хирургические вмешательства при мелкоочаговом абсцедировании почек или карбункулярном процессах. Дренирование абсолютно показано только при формировании абсцесса в почке. Открытая хирургия в виде нефрэктомии возможна в крайне редких случаях тотальной деструкции почек на фоне септического статуса по жизненным показаниям.
Также обсуждаемым является вопрос о способах дренирования верхних мочевых путей, что предпочесть — стент или ЧпНС? полагаю, что все медицинские преимущества у стента (по параметрам инвазивности, надёжности, качества жизни и т.д.), однако при невозможности стентирования, при плохой переносимости стента, в случае отказа женщины от стентирования или тяжёлого состояния пациентки, не позволяющего ей принять литотомическое положение, целесообразно выполнить ЧпНс.
И ещё, что очень важно для уролога, так это понимание рисков развития пиелонефрита во время беременности.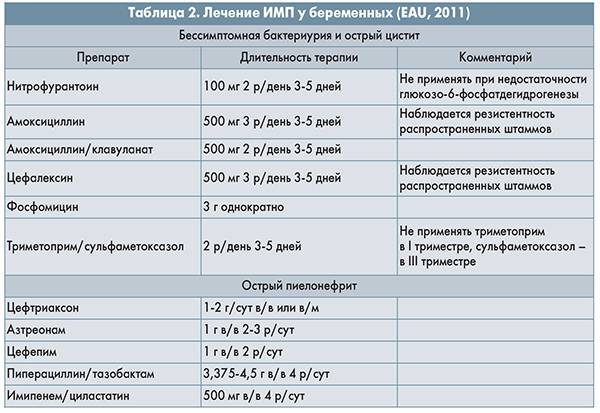 В настоящее время популяционные исследования показывают достаточно низкую частоту острого пиелонефрита у беременных (< 1 — 3 %). Отношение к лечению так называемой «асимптомной бактериурии» при беременности со стороны крупнейших урологических ассоциаций крайне осторожное, оно допускается, но на основании старых исследований и мета-анализа в виде стандартных коротких (2 — 7 дней) курсов. Само понятие «асимптомной бактериурии» сегодня, на мой взгляд, более чем одиозное, я вынужден его применять, хотя понимаю, что «асимптомная бактериурия» — это нормальное состояние мочи каждого здорового человека, о чем писал выше. полагаю, что в скором времени это понятие отомрёт, как и ряд представлений о неких барьерах для микроорганизмов в органах человека (мозг, яичко и т.д.).
В настоящее время популяционные исследования показывают достаточно низкую частоту острого пиелонефрита у беременных (< 1 — 3 %). Отношение к лечению так называемой «асимптомной бактериурии» при беременности со стороны крупнейших урологических ассоциаций крайне осторожное, оно допускается, но на основании старых исследований и мета-анализа в виде стандартных коротких (2 — 7 дней) курсов. Само понятие «асимптомной бактериурии» сегодня, на мой взгляд, более чем одиозное, я вынужден его применять, хотя понимаю, что «асимптомная бактериурия» — это нормальное состояние мочи каждого здорового человека, о чем писал выше. полагаю, что в скором времени это понятие отомрёт, как и ряд представлений о неких барьерах для микроорганизмов в органах человека (мозг, яичко и т.д.).
Вместе с тем, ещё сегодня к факторам риска острого пиелонефрита при беременности следует отнести многоплодие, сахарный диабет, повышенный уровень глюкозы натощак, камни почек, аномалии мочевой системы, острый пиелонефрит в прошлом (до беременности), протеинурию II и III степени, анемию, молодой возраст, перворождение, низкий социальный статус. Это все важные факторы в период дородового наблюдения. Как видите их немало, поэтому динамический контроль за беременными с такими факторами риска острого пиелонефрита должен быть хорошо организованным и превентивным.
Это все важные факторы в период дородового наблюдения. Как видите их немало, поэтому динамический контроль за беременными с такими факторами риска острого пиелонефрита должен быть хорошо организованным и превентивным.
Завершить свои размышления хочу пожеланием моим коллегам: если хотите их опровергнуть, подвергнуть сомнению, проведите собственные доказательные исследования, опубликуйте их, вместе подумаем, и может так случится, что я что-то изменю в своих воззрениях, чему буду несказанно рад. Ведь это пойдёт на развитие науки и практики врачевания. Если мы хотим, чтобы в стране было больше детей, значит больше должно быть здоровых беременных. Мы не искореним острый пиелонефрит в ближайшее десятилетие, но мы должны научиться его предупреждать.
Ищите, господа, превенцию, и нам воздастся!
Всегда открытый к разговору.
Главный редактор М.И. Коган
Бактериурия, цистит и пиелонефрит во время беременности
Мочевыделительная система человека состоит из двух почек, профильтровывающих плазму крови и выводящих часть жидкости и некоторые растворенные в ней вещества в мочу, двух мочеточников, проводящих мочу из почек в мочевой пузырь, мочевого пузыря, служащего резервуаром для мочи, и мочеиспускательного канала, по которому моча выводится из организма.
Во время беременности в работе мочевыделительной системы происходят некоторые изменения, увеличивающие риск возникновения инфекции мочевыводящих путей. Изменяется кислотность мочи, моча становится более щелочной (растет ее pH), и этим создается более благоприятная среда для развития бактерий, замедляется прохождение мочи и возникают условия для рефлюкса (обратного заброса) мочи, благодаря чему бактерии могут с мочой транспортироваться из нижележащих отделов в вышележащие, до лоханок почек. Кроме того, совершенно нормальные при беременности
Таким образом, мы видим, что беременные в большей степени предрасположены к развитию инфекции мочевыделительных путей, чем их небеременные ровесницы.
Асимптомная бактериурия
Асимптомная бактериурия — это наличие бактерий в моче при отсутствии признаков воспалительного процесса.
В норме наша моча стерильна, и бактерии, даже если они и попадут из прямой кишки в мочевой пузырь через мочеиспускательный канал, при следующем же мочеиспускании вымываются потоком мочи. Во время беременности для бактерий создаются очень комфортные условия, и они могут задерживаться в мочевом пузыре, размножаться, фиксироваться к стенкам мочевых путей, вызывая воспаление, и забрасываться даже в почечные лоханки.
Во время беременности для бактерий создаются очень комфортные условия, и они могут задерживаться в мочевом пузыре, размножаться, фиксироваться к стенкам мочевых путей, вызывая воспаление, и забрасываться даже в почечные лоханки.
Если в общем анализе мочи во время беременности выявляются бактерии и, в особенности, нитриты — продукт разложения мочевины мочи живущими в ней бактериями, требуется сдать посев мочи для определения возбудителя, его количества (титра) и антибиотиков, к которым он чувствителен.
У примерно тридцати процентов, то есть у каждой третьей беременной женщины, с асимптомной бактериурией без лечения в течение той же беременности развивается гестационный (обусловленный беременностью) пиелонефрит. Поэтому асимптомная бактериурия во время беременности всегда требует лечения. Лечение всех инфекций мочевых путей во время беременности производится антибактериальными препаратами.
Выбираются препараты, совместимые с беременностью, в достаточной степени безопасные для плода, чтобы их можно было применять на данном сроке. Также учитывается чувствительность возбудителя к антибиотику. Фитотерапевтические препараты для лечения инфекции мочевых путей во время беременности применяться не должны.
Также учитывается чувствительность возбудителя к антибиотику. Фитотерапевтические препараты для лечения инфекции мочевых путей во время беременности применяться не должны.
Цистит
Цистит (воспаление стенки мочевого пузыря) во время беременности обычно проявляется в более стертой форме, чем вне ее, реже бывает очень сильная боль, реже цистит бывает геморрагическим — то есть реже обнаруживается кровь в моче. Цистит также может служить первым шагом к последующему развитию пиелонефрита, поэтому цистит во время беременности требует лечения также антибактериальными препаратами, фитотерапия в данном случае не должна применяться.
Гестационный пиелонефрит
Гестационный пиелонефрит, при котором воспалительный процесс локализуется в лоханке почки или обеих почек, достаточно грозное заболевание, которое может приводить к прерыванию беременности, мертворождению и даже угрожать жизни самой беременной. Заподозрить его можно при повышении температуры и болях в пояснице. При гестационном пиелонефрите обязательна госпитализация беременной в урологическое отделение на малых сроках и в роддом при многопрофильной больнице с обязательным наличием урологического отделения. Лечение также проводится антибиотиками. В случае, если сгусток образовавшегося в лоханке гноя перекрывает мочеточник и мешает оттоку мочи, в мочеточник устанавливается специальный стент, восстанавливающий проходимость мочеточника и спасающий почку от гидронефротической трансформации (растяжения почки с не отходящей мочой с последующей гибелью части почечной ткани). Стент может оставаться на месте до родоразрешения.
При гестационном пиелонефрите обязательна госпитализация беременной в урологическое отделение на малых сроках и в роддом при многопрофильной больнице с обязательным наличием урологического отделения. Лечение также проводится антибиотиками. В случае, если сгусток образовавшегося в лоханке гноя перекрывает мочеточник и мешает оттоку мочи, в мочеточник устанавливается специальный стент, восстанавливающий проходимость мочеточника и спасающий почку от гидронефротической трансформации (растяжения почки с не отходящей мочой с последующей гибелью части почечной ткани). Стент может оставаться на месте до родоразрешения.
Запись на прием к врачу-гинекологу
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача-гинеколога или другие вопросы пройдите по ссылке ниже:
Инфекции мочевыводящих путей (ИМП) при беременности — симптомы, причины
Инфекции мочевыводящих путей (ИМП) при беременности — симптомы, причины | Беременность Рождение и ребенок начало содержания5-минутное чтение
Слушать
Что такое инфекция мочевыводящих путей?
Инфекция мочевыводящих путей (ИМП) представляет собой инфекцию мочевыделительной системы.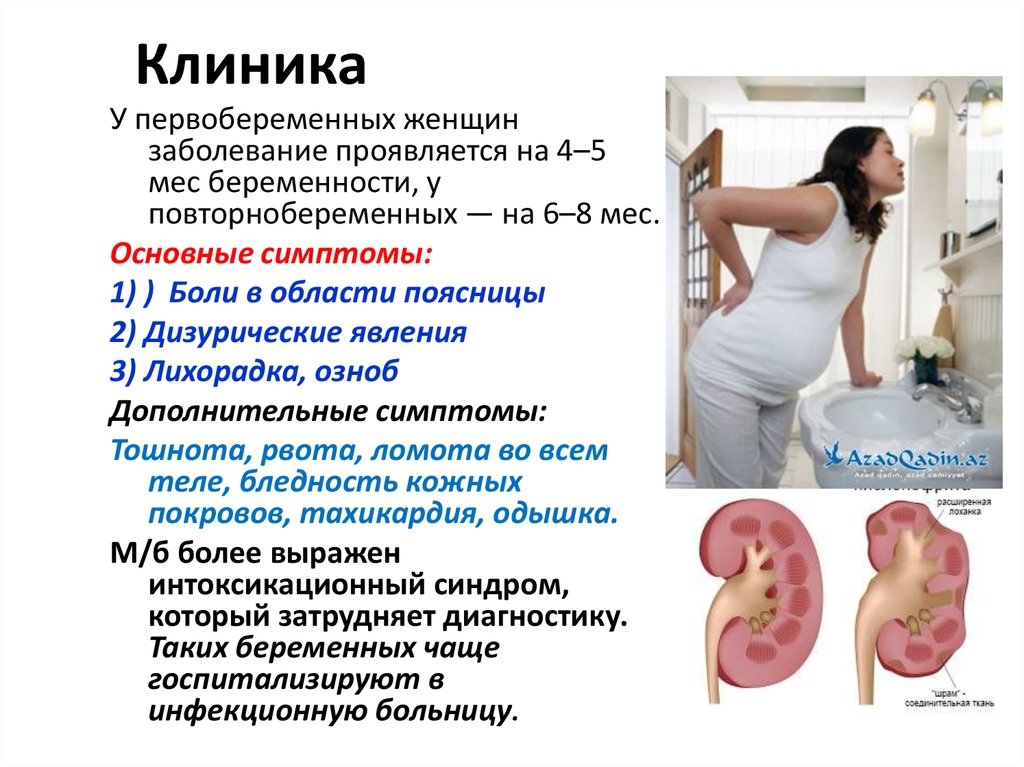 ИМП являются наиболее распространенной бактериальной инфекцией, которая развивается у женщин во время беременности. Они могут возникать в различных отделах мочевыводящих путей, включая мочевой пузырь (цистит), уретру (уретрит) или почки (пиелонефрит). Иногда при развитии ИМП и обнаружении бактерий в мочевыводящих путях симптомы инфекции могут отсутствовать. Это известно как бессимптомная бактериурия.
ИМП являются наиболее распространенной бактериальной инфекцией, которая развивается у женщин во время беременности. Они могут возникать в различных отделах мочевыводящих путей, включая мочевой пузырь (цистит), уретру (уретрит) или почки (пиелонефрит). Иногда при развитии ИМП и обнаружении бактерий в мочевыводящих путях симптомы инфекции могут отсутствовать. Это известно как бессимптомная бактериурия.
Хотя любой человек может заболеть ИМП, они гораздо чаще встречаются у женщин, чем у мужчин, а также у очень молодых и пожилых людей.
Каковы симптомы ИМП во время беременности?
Общие симптомы ИМП во время беременности аналогичны тем, которые могут возникнуть в любое другое время, и включают:
- ощущение жжения при мочеиспускании
- чувствовать позывы к мочеиспусканию чаще, чем обычно
- мочеиспускание до того, как вы доберетесь до туалета («подтекание» или недержание мочи)
- ощущение, будто мочевой пузырь полон, даже после мочеиспускания
- моча, которая выглядит мутной, с примесью крови или с сильным запахом
- боль над лобковой костью
- лихорадка
Иногда первым признаком инфекции является легкое покалывание при мочеиспускании. Если инфекция находится на более поздних стадиях и переместилась в почки, вы также можете испытывать лихорадку с особенно высокой температурой, болью в спине и рвотой.
Если инфекция находится на более поздних стадиях и переместилась в почки, вы также можете испытывать лихорадку с особенно высокой температурой, болью в спине и рвотой.
Каковы наиболее распространенные причины ИМП?
В норме ваши мочевыводящие пути не содержат бактерий. Если бактерии попадают в тракт и размножаются, они могут вызвать ИМП. Существует несколько факторов, повышающих риск развития инфекции:
- Инфекция обычными бактериями в кишечнике, обычно из фекалий (фекалий), может загрязнить мочевыводящие пути
- Сексуальная активность увеличивает риск перемещения бактерий вокруг половых органов и попадания в мочевыводящие пути
- Если у вас слабые мышцы тазового дна, мочевой пузырь может не опорожняться полностью, что может привести к инфекции
- Женщины с диабетом подвергаются повышенному риску развития ИМП, поскольку сахар в их моче может вызывать размножение бактерий
Опасны ли ИМП во время беременности?
Во время беременности в организме происходят многие изменения, которые повышают риск развития ИМП, в том числе изменения состава мочи и иммунной системы. По мере роста вашего ребенка увеличивается давление на мочевой пузырь, что может уменьшить поток мочи и привести к инфекции.
По мере роста вашего ребенка увеличивается давление на мочевой пузырь, что может уменьшить поток мочи и привести к инфекции.
ИМП могут поражать женщин независимо от того, беременны они или нет. Однако беременные женщины более склонны к развитию повторных или более тяжелых инфекций. До 1 из 10 беременных женщин имеют ИМП, но не имеют никаких симптомов.
Есть ли риск для моего ребенка?
Наличие ИМП во время беременности может увеличить риск развития высокого кровяного давления, и ваш ребенок может родиться раньше и меньше обычного. По этой причине, даже если у вас нет никаких симптомов, важно лечить ИМП как можно скорее.
Как диагностируются ИМП?
ИМП диагностируются путем взятия образца мочи, который проверяется в лаборатории на наличие бактерий. Ваш врач может также провести медицинский осмотр, если он подозревает, что у вас инфекция.
Всем беременным женщинам предлагается сдать анализ мочи, как правило, при первом дородовом посещении или вскоре после него. Вам может потребоваться повторить анализ мочи, если у вас есть история ИМП; есть симптомы ИМП; у вас есть загрязненный образец или если ваш врач считает, что у вас высокий риск развития ИМП. Если у вас частые ИМП, вам также могут потребоваться дополнительные анализы, такие как УЗИ почек.
Вам может потребоваться повторить анализ мочи, если у вас есть история ИМП; есть симптомы ИМП; у вас есть загрязненный образец или если ваш врач считает, что у вас высокий риск развития ИМП. Если у вас частые ИМП, вам также могут потребоваться дополнительные анализы, такие как УЗИ почек.
Как лечат ИМП во время беременности?
При ИМП важно пить много воды, чтобы промыть мочевыводящие пути. ИМП лечат антибиотиками, безопасными для беременных. Ваш врач выберет правильный антибиотик в зависимости от вашей инфекции и типа бактерий, обнаруженных в образце мочи.
Можно ли предотвратить ИМП?
Вы можете снизить риск развития ИМП во время беременности, если будете:
- пить много жидкости, особенно воды
- для быстрого лечения любой вагинальной инфекции, которая может возникнуть, включая молочницу или инфекцию, передающуюся половым путем
- предотвращение запоров
Некоторые женщины также сочли полезными следующие советы:
- мочиться сразу после полового акта
- не откладывайте поход в туалет — идите, как только почувствуете необходимость
- вытираться спереди назад после посещения туалета
- носить нижнее белье из хлопка
Когда мне следует обратиться к врачу?
Если у вас есть какие-либо симптомы ИМП, обратитесь к акушеру или врачу.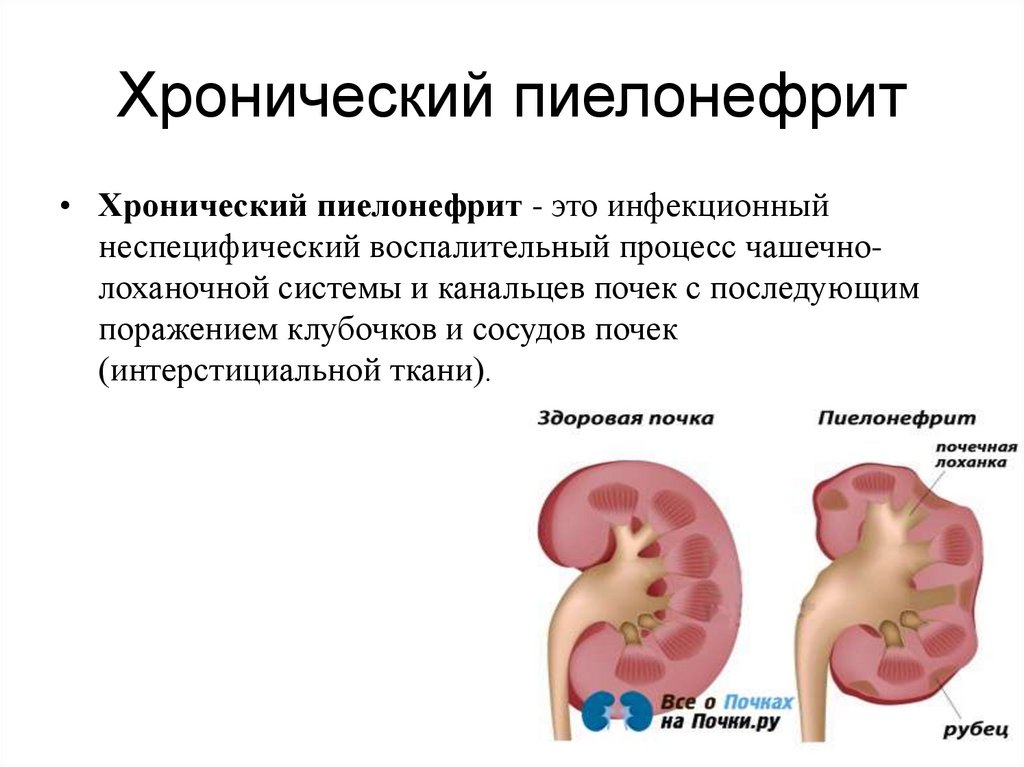 Важно не откладывать лечение, так как инфекции развиваются быстро и могут затронуть как вас, так и вашего ребенка.
Важно не откладывать лечение, так как инфекции развиваются быстро и могут затронуть как вас, так и вашего ребенка.
Дополнительная информация
ИМП очень распространены во время беременности, и их лучше лечить на ранних сроках. Если вы заметили симптомы инфекции, обратитесь за медицинской помощью к своему врачу, акушерке или фармацевту.
Для получения дополнительной информации об ИМП посетите страницу Kidney Health Australia, посвященную ИМП.
Источники:
Правительство Южной Австралии (Инфекции мочевыводящих путей при беременности) , Джин Хейлс (Инфекции мочевыводящих путей) , Здоровье почек Австралия (Информационный бюллетень: Инфекции мочевыводящих путей) , Правительство Западной Австралии Служба здравоохранения Северной столицы (Инфекция мочевыводящих путей у беременных) Узнайте больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: август 2021 г.
Наверх
Связанные страницы
- Частое мочеиспускание при беременности
- Недержание во время беременности
Нужна дополнительная информация?
Инфекция мочевыводящих путей (ИМП) — MyDr.com.au
Инфекция мочевыводящих путей возникает при инфицировании части мочевыводящих путей. ИМП обычно вызываются бактериями и обычно проходят курс антибиотиков.
Подробнее на сайте myDr
Объяснение инфекций мочевыводящих путей (ИМП) — NPS MedicineWise
Узнайте о причинах и методах лечения инфекций мочевыводящих путей (ИМП).
Подробнее на веб-сайте NPS MedicineWise
Инфекции мочевыводящих путей (ИМП) | СА Здоровье
Инфекция мочевыводящих путей (ИМП) представляет собой инфекцию мочевыделительной системы. Заражение может произойти в почках, мочевом пузыре или уретре.
Заражение может произойти в почках, мочевом пузыре или уретре.Подробнее на веб-сайте SA Health
Инфекции мочевыводящих путей (ИМП) | Джин Хейлс
Полное руководство по инфекциям мочевыводящих путей. Все, что вы должны знать об ИМП, включая причины, симптомы, ведение и лечение.
Узнайте больше на веб-сайте Jean Hailes for Women’s Health
Недержание мочи и слабость мочевого пузыря | Джин Хейлс
Из чего состоит нормальный мочевой пузырь. Виды недержания мочи. Причины и симптомы. Диагностика и лечение. Профилактика и управление.
Пиелонефрит
Инфекция почек.
Подробнее на веб-сайте Queensland Health
Осмотры, тесты и сканирование, доступные во время беременности
Дородовая помощь включает несколько осмотров, анализов и сканирований, некоторые из которых предлагаются женщинам в качестве обычной части дородовой помощи в Австралии. Узнайте больше здесь.
Узнайте больше на веб-сайте Беременность, роды и младенец
Дрозд | СА Здоровье
Молочница или кандидоз является распространенной вагинальной инфекцией, вызванной избыточным ростом дрожжей, и не считается инфекцией, передающейся половым путем
Подробнее на веб-сайте SA Health
Беременность на 9 неделе
Ваш ребенок теперь размером с арахис. Вы еще не будете показываться, но, возможно, вы немного прибавили в весе.
Вы еще не будете показываться, но, возможно, вы немного прибавили в весе.
Узнайте больше на веб-сайте Беременность, роды и младенец
Стрептококковый тест группы B
Обычно стрептококки группы В не вызывают беспокойства, но это тип бактерий, которые могут вызывать осложнения во время родов. Узнайте больше о групповом тесте на стрептококк B.
Узнайте больше на веб-сайте Беременность, роды и младенец
Отказ от ответственности
Pregnancy, Birth and Baby не несет ответственности за содержание и рекламу на внешнем веб-сайте, на котором вы сейчас находитесь. вход.
ОКНужен дополнительный совет или руководство от наших медсестер по охране здоровья матерей и детей?
1800 882 436
Видеовызов
- Свяжитесь с нами
- О нас
- Темы от А до Я
- Средство проверки симптомов
- Сервисный поиск
- Ссылка на нас
- Информационные партнеры
- Условия использования
- Конфиденциальность
Беременность, роды и младенец финансируется правительством Австралии и управляется Healthdirect Australia.
Беременность, роды и младенец предоставляется от имени Департамента здравоохранения
Информация и рекомендации по беременности, родам и ребенку разрабатываются и управляются в рамках строгой клинической системы управления. Этот веб-сайт сертифицирован фондом Health On The Net (HON) — стандартом достоверной медицинской информации.
Этот сайт защищен reCAPTCHA и Google Политика конфиденциальности и Применяются Условия использования.
Эта информация предназначена только для вашего общего ознакомления и использования и не предназначена для использования в качестве медицинской консультации и не должна использоваться для диагностики, лечения или предотвращения каких-либо заболеваний, а также не должна использоваться в терапевтических целях.
Информация не является заменой независимой профессиональной консультации и не должна использоваться в качестве альтернативы профессиональной медицинской помощи.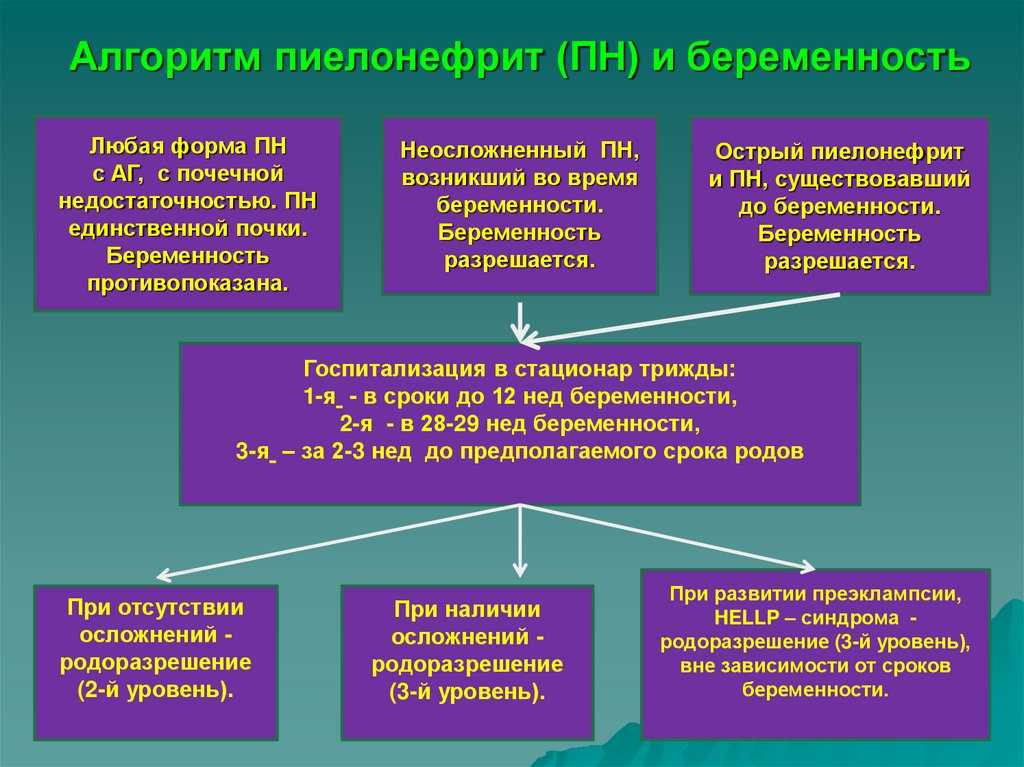
За исключением случаев, разрешенных Законом об авторском праве 1968 г., эта публикация или любая ее часть не могут воспроизводиться, изменяться, адаптироваться, храниться и/или распространяться в любой форме и любыми средствами без предварительного письменного разрешения Healthdirect Australia.
Поддержка этого браузера прекращена для беременных, родов и ребенка
Поддержка этого браузера для этого сайта прекращена
- Internet Explorer 11 и ниже
В настоящее время мы поддерживаем Microsoft Edge, Chrome, Firefox и Safari. Для получения дополнительной информации, пожалуйста, перейдите по ссылкам ниже:
- Chrome от Google
- Firefox от Mozilla
- Microsoft Edge
- Сафари от Apple
Вы можете продолжить просмотр этого сайта в этом браузере. Некоторые функции, инструменты или взаимодействие могут работать неправильно.
Некоторые функции, инструменты или взаимодействие могут работать неправильно.
ПИЕЛОНЕФРИТ БЕРЕМЕННЫХ: ЕГО ЛЕЧЕНИЕ И ПРОФИЛАКТИКА НА ОСНОВЕ ЦИСТОМЕТРИЧЕСКИХ ЗАКЛЮЧЕНИЙ | ДЖАМА
ПИЕЛОНЕФРИТ У БЕРЕМЕННЫХ: ЕГО ЛЕЧЕНИЕ И ПРОФИЛАКТИКА НА ОСНОВЕ ЦИСТОМЕТРИЧЕСКИХ ЗАКЛЮЧЕНИЙ | ДЖАМА | Сеть ДЖАМА [Перейти к навигации]Эта проблема
- Скачать PDF
- Полный текст
Поделиться
Твиттер Фейсбук Эл. адрес LinkedIn
- Процитировать это
- Разрешения
Артикул
24 января 1931 г.
Д. К. РОУЗ, MD ; ПОЛ Р. РОЛЛИНЗ, доктор медицины
ДЖАМА. 1931;96(4):235-241. дои: 10.1001/jama.1931.02720300005002
Полный текст
Абстрактный
Пиелонефрит беременных требует пояснений относительно того, когда микроорганизм попал в мочевыводящие пути до или во время беременности или после родов; идентификация организма; его источник; путь передачи в почки; почему и как представился тот или иной путь; причина клинической степени заболевания; лечения и прогноза с их обоснованием исходя из ответа на поставленные вопросы; и, что еще важнее, возможное использование этих ответов для предупреждения болезни.
Дородовая остаточная моча редко обнаруживается у первородящих с нормальной нервной системой, за исключением редких случаев психической задержки или задержки из-за положения в постели. У повторнородящих случайные небольшие остаточные явления перед родами могут быть связаны с цистоцеле.
