Содержание
стадии развития после переноса, рост, таблицы норм
Эмбриологический лист отражает все этапы работы, которые эмбриолог провел с клетками и эмбрионами пациента. В него заносится информация с момента получения ооцитов и спермы до момента переноса или криоконсервации эмбрионов, а именно оценка полученных ооцитов в день пункции, данные спермограммы, метод оплодотворения, оценка оплодотворения и этапы развития каждого эмбриона до 6-го дня. По сути, это все, что происходит с вашими клетками и эмбрионами в лаборатории. Эта информация помогает эмбриологам контролировать программу ЭКО, а также в случае неудачной попытки правильно подготовить пациента к следующей: внести необходимые изменения в протокол.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Насколько подробная информация занесена в эмбриологический лист хорошо говорит о контроле качества в лаборатории. Чем больше информации занесено, тем лучше и качественнее эмбриологи могут провести статистический анализ данных, исключить ошибки на ранних этапах и в последующем улучшить протоколы процедур.
Что происходит в «0 день»?
В этот день у женщины на пункции получают яйцеклетки, которые окружены гранулезными клетками (кумулюсом). Из-за плотного слоя гранулезных клеток качество и зрелость яйцеклеток сразу определить точно невозможно, их не видно. Мужчины сдают сперму, и по показателям спермограммы эмбриолог принимает решение о методе оплодотворения: ЭКО, ИКСИ или ИМСИ. В зависимости от метода оплодотворения яйцеклетки либо очищаются от гранулезных клеток (ИКСИ, ИМСИ, ПИКСИ), либо нет (ЭКО). После чистки проводится точная оценка состояния ооцита.
Ооциты могут быть зрелыми (MII), незрелыми (MI и GV) или дегенеративными (Deg).
Стадии созревания ооцита в фолликуле
Возможные изменения в наружной оболочке ооцита
В зрелых, готовых к оплодотворению ооцитах определяется первое полярное тельце. В эмбриологическом протоколе зрелый ооцит обозначают MII. В ядрах зрелых ооцитов 23 хромосомы, в незрелых — 46 хромосом, поэтому их использование неэффективно. При нарушениях процессов созревания ооцита в фолликуле или при неправильно введенном триггере (ХГЧ) при стимуляции существует большая вероятность получения незрелых клеток, обозначаемых — MI и GV. Возможна и полная дегенерация ооцита (Deg).
В ядрах зрелых ооцитов 23 хромосомы, в незрелых — 46 хромосом, поэтому их использование неэффективно. При нарушениях процессов созревания ооцита в фолликуле или при неправильно введенном триггере (ХГЧ) при стимуляции существует большая вероятность получения незрелых клеток, обозначаемых — MI и GV. Возможна и полная дегенерация ооцита (Deg).
При проведении ИКСИ или ИМСИ в каждую зрелую клетку эмбриолог вводит один сперматозоид. При ЭКО к неочищенным клеткам добавляют обработанные специальными растворами сперматозоиды. Затем оплодотворенные яйцеклетки ставят в инкубатор.
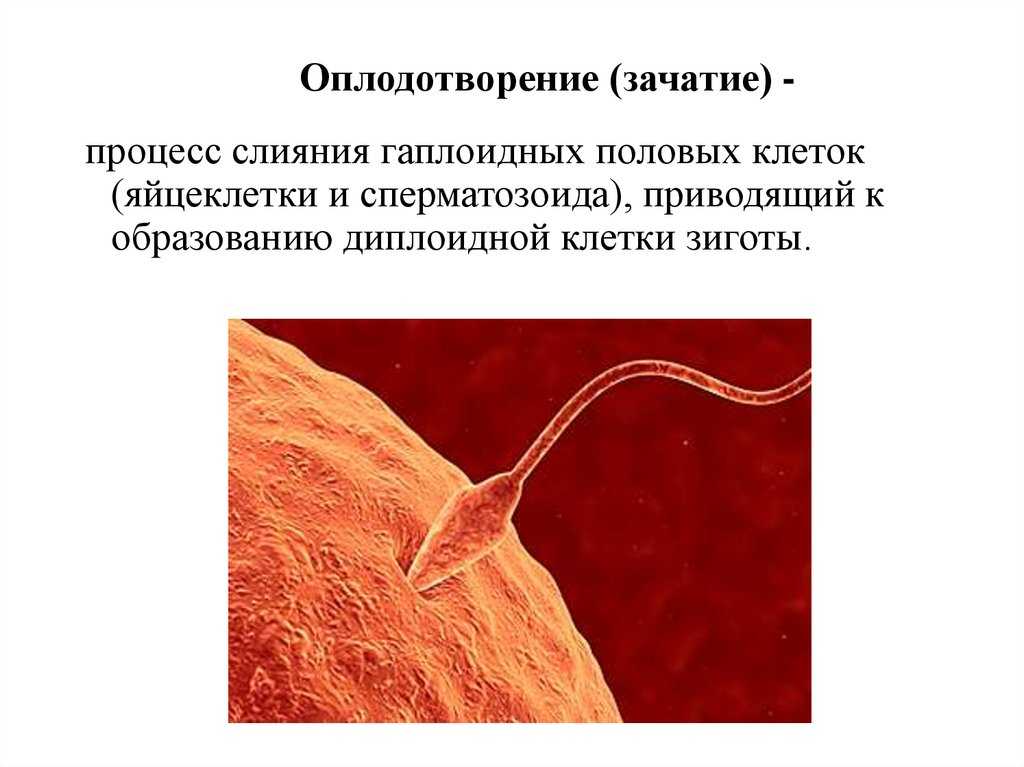
Оплодотворение при ЭКО и ИКСИ
Что происходит в «1 день»?
Через 18-20 часов после добавления сперматозоидов или ИКСИ (1-е сутки) оценивают произошло оплодотворение или нет. Если оплодотворение прошло нормально образуются два пронуклеуса. Это предшественники ядер будущих клеток-бластомеров, на которые начинает делиться оплодотворенная яйцеклетка.
Если пронуклеусов не видно, то скорее всего оплодотворение не случилось (0pN). Иногда мы наблюдаем 1 пронуклеус (1 pN), в этом случае оплодотворение произошло, но за такими эмбрионами нужно пристально наблюдать, как правило, они имеют сниженный потенциал развития. Если мы наблюдаем 3 и более пронуклеусов, то оплодотворение произошло неправильно. «Неправильно» оплодотворенные ооциты не пригодны для дальнейшей работы и утилизируются
Образование пронуклеусов у эмбриона 1-го дня
Что происходит на «2 день»?
Пронуклеусы исчезают и эмбрионы начинают делиться. Оценка качества эмбрионов проводится через 40-42 часа после оплодотворения. Эмбриологи используют численно–буквенную систему оценки качества, где цифра означает количество бластомеров, а буква — их качество. Для обозначения эмбриона отличного качества используется буква «А», хорошего — «B», низкого — «С».
Для второго дня культивирования перспективными считаются эмбрионы — 4А, 4В, 5A, 5B.
Деление эмбриона на второй день
Что происходит на «3 день»?
Эмбрионы продолжают делиться. Оценка качества эмбрионов проводится через 72-74 часа после оплодотворения. В идеале дробление эмбриона должно быть симметричным (получаются бластомеры одинакового размера) и равномерным (все бластомеры претерпевают деление).
Для третьего дня культивирования перспективными считаются эмбрионы с восьмью и более бластомерами (8А, 8В, 9А, 9В, 10А, 10В).
Дробление эмбриона на 3 день
Эмбрион высокого и низкого качества
Что происходит на «4 день»?
К концу третьих и на четвертые сутки культивирования эмбрион начинает компактизацию — границы его клеток становятся неразличимы. Обычно оценка эмбрионов на четвертые сутки не проводится из-за малой информативности данной стадии развития. При проведении преимплантанционного генетического теста (ПГС) на этой стадии проводят хетчинг эмбрионов — проделывают отверстие в оболочке эмбриона.
При проведении преимплантанционного генетического теста (ПГС) на этой стадии проводят хетчинг эмбрионов — проделывают отверстие в оболочке эмбриона.
Подробнее о ПГД эмбриона читайте в этом материале — примеч. altravita-ivf.ru.
Компактизация эмбриона на 4 день
Что происходит на «5 и 6 день»?
На пятые-шестые сутки, в идеале через 120 часов и более после оплодотворения эмбрион образует бластоцисту. Это стадия развития эмбриона, эмбрион на этой стадии похож на полый шар, внутри которого к стенке прикрепляется плотный комок клеток (внутриклеточная масса), стенки большого шара называют трофэктодермой. Впоследствии трофэктодерма участвует в образовании плаценты, а внутриклеточная масса — в образовании плода.
Оценка качества бластоцист учитывает ее размер, который отражается цифрами от 1 до 5; состояние внутренней клеточной массы (ВКМ) (от «A» до «С») (первая заглавная буква) и окружающих ее клеток – трофэктодермы (от «A» до «C»)(вторая заглавная буква).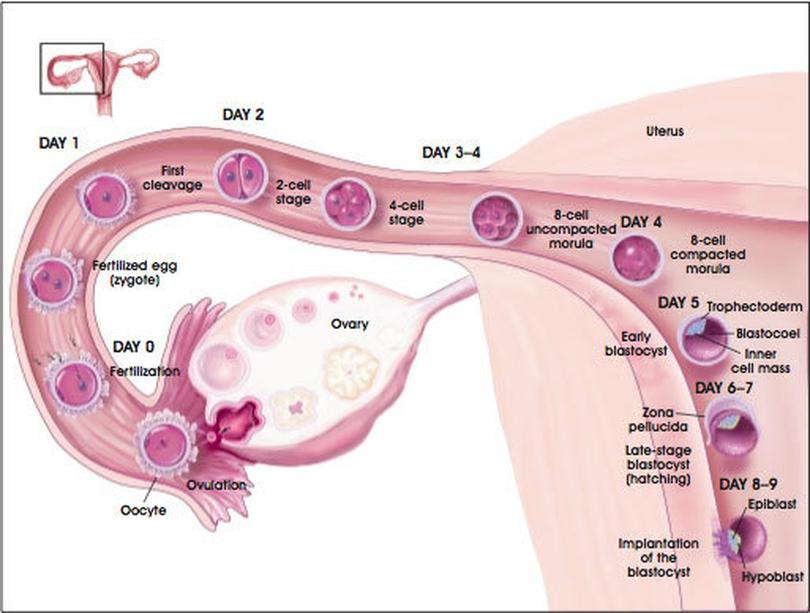
Лучшими для переноса будут бластоцисты размера от 3 до 6, имеющие многоклеточную ВКМ и трофэктодерму – 5AA, 5AB, 5BB, 4AA, 4AB, 4BB, 3AA, 3AB, 3BB, 6AA, 6AB, 6BB.
Образование бластоцисты на 5-6 день
Оценка качества бластоцисты второго размера
Оценка качества бластоцисты третьего размера
Оценка качества бластоцисты четвертого размера
Оценка качества бластоцисты пятого размера
Оценка качества бластоцисты шестого размера
Когда делают перенос (обозначение ET)?
Перенос можно делать в любой день развития. Вероятность беременности выше при переносе на 5 день развития. Для успешной имплантации бластоцисте необходимо выйти из окружающей ее блестящей оболочки и закрепиться в эндометрии. Эмбриолог может помочь бластоцисте выйти из оболочки, сделав отверстие. Данная процедура называется хетчинг. Ее проводят непосредственно перед переносом.
Когда эмбрионы замораживают?
Обычно замораживают эмбрионы на 5-6 день развития, когда они достигают стадии бластоцисты.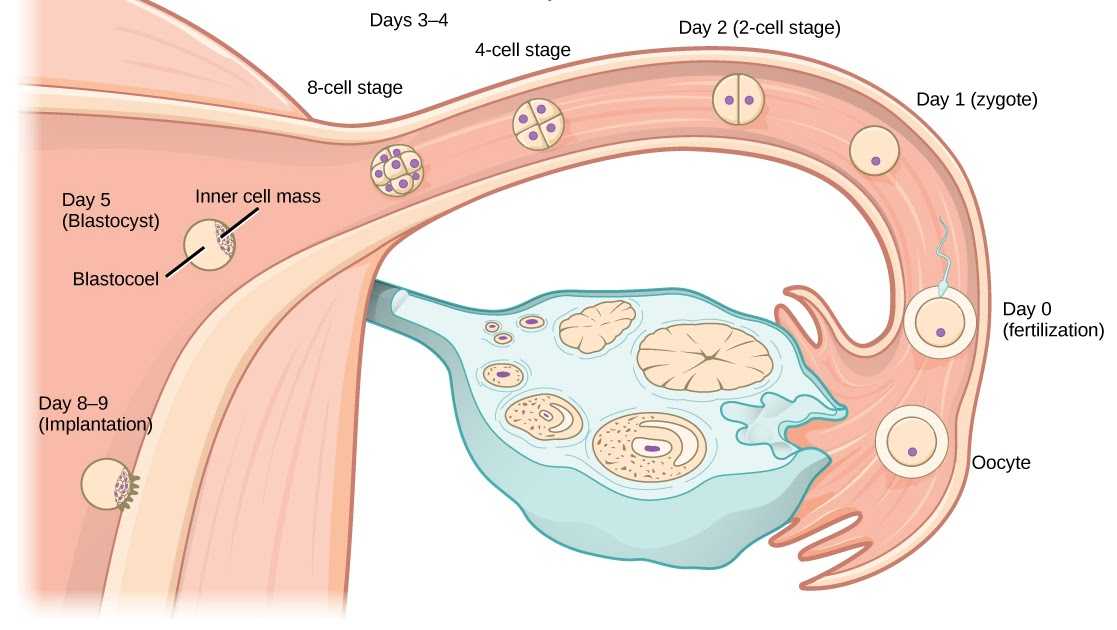
|
Зрелость и метод оплодотворения |
День после пункции |
Итог по развитию |
Объяснение эмбриолога |
||||||
|
0 |
1 |
2 |
3 |
4 |
5 |
6 |
|||
|
1 |
MII |
2pN |
4a |
8a |
mor |
4AA |
Криоконсервация или перенос |
Идеальное развитие |
|
|
2 |
MII |
1pN |
4b |
10b |
16b |
1BB |
4BB |
Криоконсервация |
Очередность переноса после 2pN-эмбрионов |
|
3 |
MII |
3pN |
Утилизация |
Неправильное оплодотворение |
|||||
|
4 |
MII |
0pN |
0pN |
Утилизация |
Оплодотворения не было |
||||
|
5 |
MII |
0pN |
4b |
9b |
mor |
4BB |
Криоконсервация или перенос |
Очередность переноса после 2pN-эмбрионов после 1 pN-эмбрионов |
|
|
6 |
MII |
2pN |
3b |
6c |
6c |
6c |
6с |
Утилизация |
Остановка в развитии с 3-го дня |
|
7 |
MII |
2pN |
2a |
4a |
8a |
mor |
3BB |
Криоконсервация |
Хорошее развитие |
|
8 |
ЭКО |
2pN |
4а |
10а |
mor |
1AB |
5AB |
Криоконсервация |
Отличное развитие |
|
9 |
ЭКО |
MI |
Утилизация
|
Незрелая клетка |
|||||
***
Список литературы:
- Леонов Б.
 В., Гусарева А.А. Эмбриологические аспекты программы ЭКО и ПЭ. // Лечение женского и мужского бесплодия. Вспомогательные репродуктивные технологии. / Медицинское информационное агентство, Москва, 2005.
В., Гусарева А.А. Эмбриологические аспекты программы ЭКО и ПЭ. // Лечение женского и мужского бесплодия. Вспомогательные репродуктивные технологии. / Медицинское информационное агентство, Москва, 2005. - Боярский К.Ю. Молекулярные основы фолликулогенеза // Проблемы репродукции. 2006. — N4. — С. 26 — 37.
- Василевская С.Е., Иванов A.B., Боярский К.Ю. Классификация и морфометрические показатели жизнеспособных бластоцист // Проблемы репродукции. 2004. — Т. 3, N 2. — С. 42 — 45.
- Белоусов Л.В. Введение в общую эмбриологию. М., 1980.
- Белоусов Л.В. Основы общей эмбриологии. М., 1993. 304 с. Бонашевская Т.И., Беляева Н.Н., Кумпан Н.Б., Панасюк Л.В. Морфофункциональные исследования в гигиене.
- М.Голиченков В.А. Эмбриология. М., 2004. 224 с.
- Amorocho B, Gómez E, López D, Santana A, Martinez JC, Landeras J. Cultivo prolongado del embrión hasta blastocisto: cultivo secuencial. In J Remohí, A Cobo, JL Romero, MJ de los Santos, A Pellicer (eds) Manual Práctico de Esterilidad y Reproducción Humana.
 Laboratorio de reproducción asistida. 2008. Editorial McGraw-Hill / Interamericana de España, S.A.U. 3ª edición, pp.225 — 230.
Laboratorio de reproducción asistida. 2008. Editorial McGraw-Hill / Interamericana de España, S.A.U. 3ª edición, pp.225 — 230. - Glujovsky D, Farquhar C, Quinteiro Retamar AM, Alvarez Sedo CR, Blake D. Cleavage stage versus blastocyst stage embryo transfer in assisted reproductive technology. Cochrane Database Syst Rev. 2016 Jun 30;(6):CD002118.
Почему не все яйцеклетки оплодотворяются?
Содержание страницы
Во время ЭКО яйцеклетки и сперматозоиды вступают в тесный контакт, так что сперматозоид может проникнуть в яйцеклетку «естественным образом» и произвести оплодотворение. Тем не менее, такой способ оплодотворения не всегда эффективный, что обычно связано с снижением качества спермы или ооцитов (порой с индивидуальной повышенной плотностью яйцеклетки), не позволяет нам выбрать морфологически лучший сперматозоид для оплодотворения. В этих случаях мы используем технику ИКСИ, чтобы добиться оплодотворения.
ИКСИ заключается в введении предварительно отобранного сперматозоида в зрелую яйцеклетку с помощью микроманипулятора. Когда половые клетки не оптимального качества, этот метод имеет много преимуществ.
Когда половые клетки не оптимального качества, этот метод имеет много преимуществ.
Однако вышеупомянутые способы не во всех случаях обеспечивают оплодотворение.
Показатели оплодотворения ооцитов:
- минимальное оплодотворение собственных ооцитов женщины составляет 58,1%;
- желаемый показатель оплодотворения составляет 63,2%;
- оптимальный показатель составляет 73,5%.
В случае донорских ооцитов эти проценты могут достигать:
- до 66,3% минимальное оплодотворение;
- 70,3% желаемое оплодотворение;
- и 78,9% оптимальное оплодотворение.
Однако от 1 до 3% случаев приводят к абсолютной неэффективности оплодотворения, когда оплодотворенные ооциты не получают.
Проверка оплодотворения должна выполняться эмбриологом через 17 ± 1 час после оплодотворения. Однако, процессы, связанные с оплодотворением при обычном IVF, отстают на 1 час от оплодотворения при использовании ICSI. Асинхронность во времени любого из событий, связанных с оплодотворением, может поставить под угрозу развитие эмбриона. За пределами этого периода времени невозможно узнать, оплодотворился ооцит или нет и, собственно, есть вероятность неверно интерпретировать ситуацию.
Асинхронность во времени любого из событий, связанных с оплодотворением, может поставить под угрозу развитие эмбриона. За пределами этого периода времени невозможно узнать, оплодотворился ооцит или нет и, собственно, есть вероятность неверно интерпретировать ситуацию.
Характеристики состояния зиготы считаются неотъемлемым показателем как качества половых клеток, так и возможности последующей имплантации эмбриона. Многие исследования подчеркивают прогностическую ценность морфологической оценки зиготы благодаря корреляции с хромосомным набором и частотой остановки эмбриона.
Нормальное оплодотворение ооцитовКогда оплодотворение происходит в нормальных условиях, внутри яйцеклетки есть две структуры, известные как пронуклеусы (PN). Один происходит от матери, а другой — от отца. PN должны быть примерно одинакового размера, расположены в центре цитоплазмы с двумя отчетливо прозрачными, видимыми мембранами. Наличие равного количества и размера PN всегда повышает вероятность на правильное развитие в последующем эмбриона.
Тем не менее, аномальное оплодотворение также может происходить в ряде случаев. Когда вместо двух пронуклеусов определяется один, три или даже больше. При определении более 2-х пронуклеусов причиной может быть попадания двух сперматозоидов в яйцеклетку из-за неспособности ооцита запускать защиту от попадения одновременно только одного сперматозоида (от такого не правильного оплодотворения защищает ICSI).
Неправильное оплодотворение (1 пронуклеус)Подобные отклонения указывают на возможные нарушения в генетическом материале будущего эмбриона, и именно поэтому такие яйцеклетки не могут обеспечивать дальнейшее правильное развитие эмбриона, как правило при таком оплодотворении происходит остановка развития эмбриона (эмбриоарест).
Аномальное оплодотворение (3 пронуклеуса)Если оплодотворения ооцитов не произошло
Наконец, могут быть неоплодотворенные яйцеклетки, не имеющие пронуклеусов. Для оплодотворения яйцеклетки необходимо осуществление ряда изменений. Следовательно, если сперматозоиды не могут активировать эти изменения или яйцеклетка не может их произвести, оплодотворение не происходит.
Для оплодотворения яйцеклетки необходимо осуществление ряда изменений. Следовательно, если сперматозоиды не могут активировать эти изменения или яйцеклетка не может их произвести, оплодотворение не происходит.
За последние несколько лет методы активации ооцитов in vitro были реализованы за счет использования культуральной среды с ионофором кальция. Это стимулирует запуск процесса активации и может помочь в достижении улучшенных показателей оплодотворения. Однако в настоящее время это все еще экспериментальный метод, и необходимы дополнительные исследования, чтобы подтвердить его надежность.
Большое влияние на показатели оплодотворения оказывает правильная подготовка к самой программе ЭКО, качество препаратов, которые используются для роста фолликулов (стимуляция), состояние эмбриологической лаборатории и среды для культивации, опыт и максимальная вовлеченность на результат специалистов клиники, и конечно правильный, положительный настрой самой пары на результат.
конференций и мероприятий | TFI
Ежегодная бизнес-конференция
Регистрация открыта!
Ежегодная бизнес-конференция TFI является одним из самых важных деловых и сетевых мероприятий для отрасли удобрений и представляет все основные секторы цепочки поставок. Но именно в такие времена, как это, когда мы собираемся вместе, чтобы установить и поддерживать наши личные связи, это то, что представляет собой Annual. Присоединяйтесь к нам 13-15 февраля 2023 года в Палм-Спрингс, Калифорния.
Будущие встречи:
13–15 февраля 2023 г.
JW Marriott
Палм-Спрингс, Калифорния 05
26–28 февраля 2024 г.
Hilton Bonnet Creek & Waldorf Astoria
Орландо, Флорида
10–11 февраля 2025 г.
JW Marriott
Палм-Спрингс, Калифорния
Форум и ежегодное собрание Фонда жидких удобрений
Регистрация открыта!
Форум — это место встречи лидеров индустрии жидких удобрений в непринужденной обстановке в конце зимы. Участники со всей страны собираются, чтобы поделиться информацией и опытом. Приглашенные докладчики добавляют глубины опыту посредством презентаций о состоянии отрасли.
Участники со всей страны собираются, чтобы поделиться информацией и опытом. Приглашенные докладчики добавляют глубины опыту посредством презентаций о состоянии отрасли.
Форум предоставляет возможность ознакомиться со всеми исследовательскими проектами, спонсируемыми FFF, и определить, как применить эту последнюю информацию в своем бизнесе.
Присоединяйтесь к нам с 19 по 21 февраля 2023 года в Скоттсдейле, штат Аризона.
Конференция InfoAg
Регистрация открыта!
Опыт InfoAg расширяется, чтобы охватить более широкий объем информации, которую консультанты по растениеводству и розничные агропредприятия могут использовать для повышения устойчивости и прибыли своей организации. Мероприятие включает в себя торговую выставку, а также образовательные занятия, на которых рассматриваются проблемы розничного агронома с помощью точного земледелия, рационального использования окружающей среды, устойчивого развития и инноваций в продуктах. Конференция предоставит участникам практические выводы, которые они могут использовать в своих компаниях и клиентах.
Будущие встречи:
27–28 июня 2023
Union Station Hotel
Сент-Луис, Миссури
Всемирная конференция по удобрениям
Всемирная конференция по удобрениям, проводимая TFI, является наиболее важным деловым и сетевым событием осени для производителей удобрений. В нем участвуют сотни членов TFI, профессионалов отрасли и представителей со всего мира, которые представляют все секторы цепочки поставок удобрений.
Будущие встречи:
2–3 октября 2023 г.
DC Marriott Marquis
Washington, DC 9000
Сентябрь 2024
8–9 сентября 2025 г.
DC Marriott Marquis
Вашингтон, округ Колумбия
Конференция T3 – тенденции, технологии и транспортировка
Конференция по удобрениям T3 – тенденции, технологии и транспортировка – это место, где профессионалы отрасли смогут лучше понять все факторы, влияющие на предложение удобрений, спрос и их цепочку поставок, а также узнать о важнейших тенденциях отрасли и проблемах транспортировки на сегодняшний день.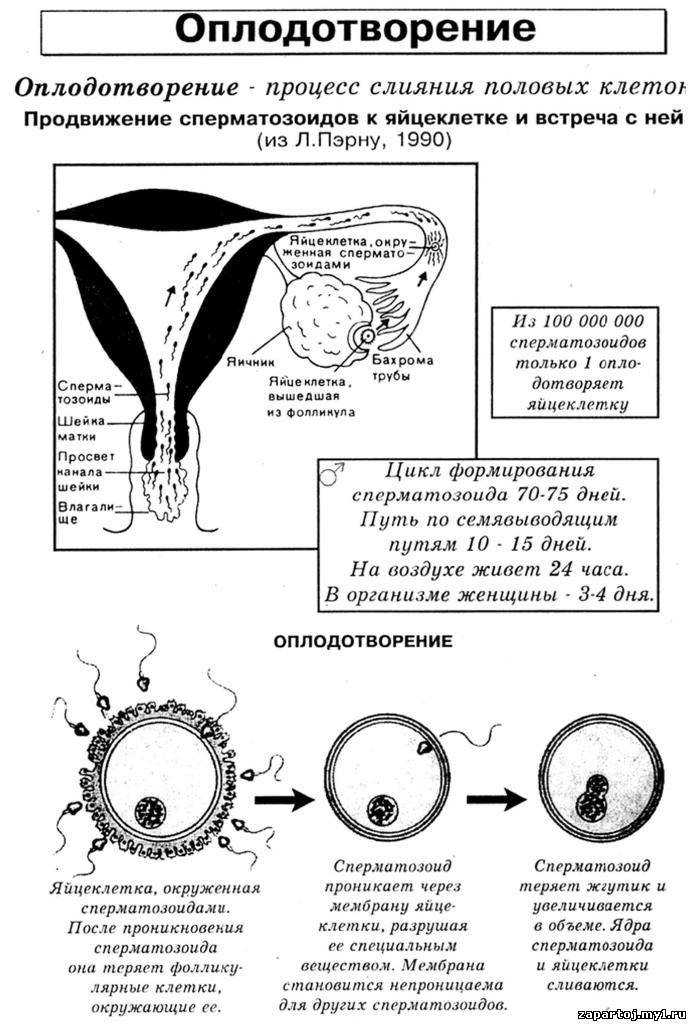
Будущие встречи:
6–8 ноября 2023 г.
JW Marriott | Новый Орлеан, Луизиана
Академия лидерства Ford West
Будущие встречи:
Январь 2024
Результаты экстракорпорального оплодотворения после введения инактивированной вакцины против COVID-19 | Педиатрия | JAMA Network Open
За последние 2,5 года глобальная пандемия COVID-19 унесла жизни миллионов людей во всем мире, что имело последствия для всех секторов мировой экономики, в первую очередь для системы здравоохранения. Пандемия затронула все медицинские специальности, включая репродуктивное здоровье и вспомогательные репродуктивные технологии (ВРТ). В первые дни пандемии, до вакцинации, нехватка ресурсов и отсутствие знаний о последствиях инфекции SARS-CoV-2 для фертильности и беременности привели к появлению клинических руководств, в которых рекомендовалось временно прекратить АРТ и перенаправить ресурсы на помощь в борьбе на передовой.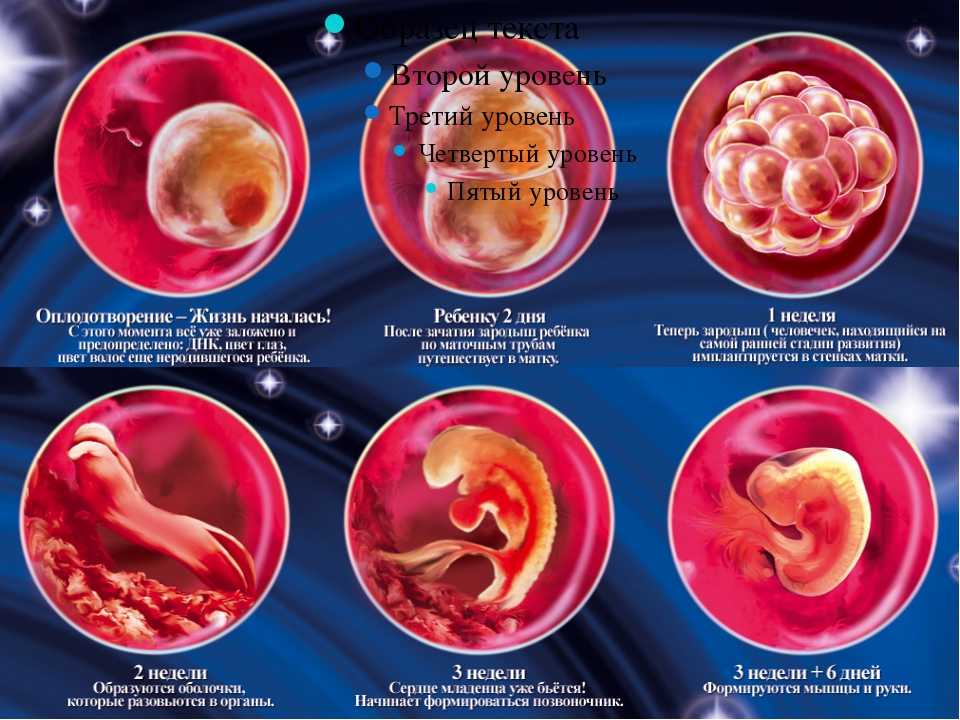 против COVID-19. Сегодня, во многом благодаря появлению вакцин против SARS-CoV-2, смертность и тяжесть течения COVID-19 существенно снизились.
против COVID-19. Сегодня, во многом благодаря появлению вакцин против SARS-CoV-2, смертность и тяжесть течения COVID-19 существенно снизились.
С появлением этих вакцин возникли вопросы относительно их влияния на репродуктивное здоровье, что привело к существенной нерешительности в отношении вакцин у некоторых групп населения. Текущие исследования показали, что вакцины с матричной РНК COVID-19 не связаны с неблагоприятными исходами фертильности, АРТ или ранней беременности. 1 -3 В своем исследовании Shi et al. 4 сообщили о связи инактивированной вакцинации против COVID-19 с продолжающейся беременностью после экстракорпорального оплодотворения (ЭКО) с переносом свежего эмбриона. Авторы обнаружили, что в Китае у пациенток в центре ВРТ, которые были вакцинированы за 30 или менее дней или за 30–60 дней до ЭКО, частота продолжающейся беременности была ниже (34,3% и 36,2% соответственно), чем у пациенток, прошедших ЭКО 91 дней и более после вакцинации против COVID-19 (56,3%). После поправки на искажающие факторы Ши и др. 4 наблюдали, что скорректированный коэффициент риска (aRR) для продолжающейся беременности был ниже у тех, кто был вакцинирован в течение 30 дней или менее (aRR, 0,61; 95% ДИ, 0,33–0,91) или от 30 до 60 дней (aRR, 0,63; 95). % ДИ, 0,42-0,85) до проведения ЭКО по сравнению с невакцинированными участниками, тогда как не было различий между теми, кто был вакцинирован более чем за 60 дней до ЭКО, и теми, кто не был вакцинирован. Shi et al. 4 пришли к выводу, что пациентам, перенесшим ЭКО с переносом свежего эмбриона, может потребоваться отложить лечение как минимум на 60 дней после вакцинации.
После поправки на искажающие факторы Ши и др. 4 наблюдали, что скорректированный коэффициент риска (aRR) для продолжающейся беременности был ниже у тех, кто был вакцинирован в течение 30 дней или менее (aRR, 0,61; 95% ДИ, 0,33–0,91) или от 30 до 60 дней (aRR, 0,63; 95). % ДИ, 0,42-0,85) до проведения ЭКО по сравнению с невакцинированными участниками, тогда как не было различий между теми, кто был вакцинирован более чем за 60 дней до ЭКО, и теми, кто не был вакцинирован. Shi et al. 4 пришли к выводу, что пациентам, перенесшим ЭКО с переносом свежего эмбриона, может потребоваться отложить лечение как минимум на 60 дней после вакцинации.
Важно отметить, что все вакцины, полученные участниками исследования Shi et al. 4 , представляли собой вакцины с инактивированным вирусом, которые были доступны в Китае, где проводилось исследование. Таким образом, эти результаты следует обобщать с особой осторожностью, поскольку они могут быть неприменимы или воспроизводимы в США, где большинство вводимых вакцин основаны на мРНК (например, BNT162b2 [Pfizer-BioNTech] и мРНК-1273 [Moderna] ). 5 Исследования мРНК-вакцин не показали неблагоприятных исходов АРТ. Крайне важно определить механизмы, с помощью которых вакцины с инактивированным вирусом (возможно, уникальные среди вакцин против COVID-19)вакцины) может повлиять на частоту наступления беременности.
5 Исследования мРНК-вакцин не показали неблагоприятных исходов АРТ. Крайне важно определить механизмы, с помощью которых вакцины с инактивированным вирусом (возможно, уникальные среди вакцин против COVID-19)вакцины) может повлиять на частоту наступления беременности.
В отличие от других исследований, исследование Shi et al. 4 включало участников вакцинированной группы, получивших вторую дозу вакцины во время лечения АРТ. Хотя авторы отметили, что у большинства пациенток не наблюдалось побочных эффектов после введения второй дозы вакцины, возможно, что острая иммунная реакция могла повлиять на имплантацию и развитие беременности на ранних сроках. Помимо типа вакцины и времени вакцинации, результаты исследования нельзя обобщать во всем мире, учитывая низкий уровень заражения SARS-CoV-2 в Китае в течение периода исследования. Ши и др. 4 пришлось исключить только 33 участника из почти 8000 пациентов, прошедших скрининг для исследования. Напротив, по оценкам, более 80% населения США хотя бы раз были инфицированы SARS-CoV-2. 6 Политика общественного здравоохранения в ответ на пандемии инфекционных заболеваний сильно различается между США и Китаем; таким образом, выводы из этого единственного исследования следует воспринимать с осторожностью и помещать в соответствующий контекст.
6 Политика общественного здравоохранения в ответ на пандемии инфекционных заболеваний сильно различается между США и Китаем; таким образом, выводы из этого единственного исследования следует воспринимать с осторожностью и помещать в соответствующий контекст.
Shi et al 4 рассмотрели важный вопрос для большой группы пациентов, но есть несколько важных ограничений, которые необходимо обсудить. Хотя общий размер выборки исследования велик, подгруппы, получившие вакцинацию за 30 дней или менее (n = 35) и от 30 до 60 дней (n = 58) до проведения ЭКО, были относительно небольшими. Кроме того, пациентки 2-й подгруппы были значительно старше тех, кто был вакцинирован в течение более длительного интервала времени до проведения ЭКО. Несмотря на то, что возраст был включен в скорректированный анализ в качестве потенциального искажающего фактора, вполне возможно, что остаточные искажающие факторы остаются, особенно с учетом нерандомизированного характера исследования.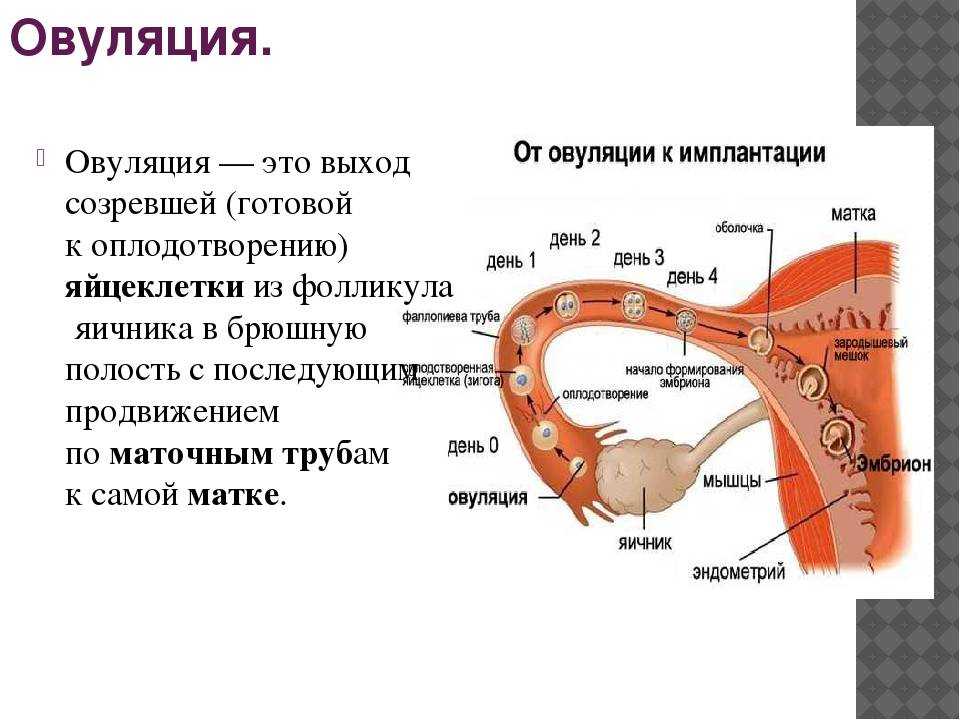
Если эти данные подтвердятся, они могут изменить рекомендации, данные пациентам, планирующим фертильность, особенно в отношении использования инактивированной вакцины. Широкое экстраполяция этих результатов может вызвать озабоченность общественного здравоохранения, если рекомендация отложить АРТ после вакцинации против COVID-19 снизит стимулы к использованию вакцины. Существует множество данных, подробно описывающих неблагоприятные исходы у невакцинированных беременных с COVID-19. 7 Поскольку количество вариантов COVID-19 увеличивается, а иммунитет, вызванный вакциной, со временем ослабевает, рекомендации по ревакцинации могут усугубить эту проблему, если пациенты считают, что их репродуктивные приоритеты расходятся с рекомендациями общественного здравоохранения.
В настоящее время общепризнано, что COVID-19 не исчезнет. Необходимы дальнейшие исследования, чтобы помочь нам лучше понять потенциальные краткосрочные и долгосрочные последствия статуса вакцинации в зависимости от типа вакцины, результатов АРТ и того, как политика или рекомендации, ограничивающие или препятствующие доступу к услугам репродуктивного здоровья, влияют на благополучие пациентов. существование.
существование.
Наверх
Информация о статье
Опубликовано: 14 октября 2022 г. doi:10.1001/jamanetworkopen.2022.36618
Открытый доступ: Это статья с открытым доступом, распространяемая на условиях лицензии CC-BY. © 2022 Shandley LM et al. Открытие сети JAMA .
Автор, ответственный за переписку: Хизер С. Хипп, доктор медицинских наук, Репродуктивный центр Эмори, Университет Эмори, 550 Peachtree St, Ste 1800, Atlanta, GA 30308 ([email protected]).
Раскрытие информации о конфликте интересов: Не сообщалось.
Ссылки
1.
Аарон
Д, Ледерман
М, Гофранян
А,
и другие. Экстракорпоральное оплодотворение и ранние исходы беременности после коронавирусной болезни 2019 г.(COVID-19) вакцинация. Акушерство Гинекол . 2022;139(4):490-497. doi: 10.1097 / AOG.0000000000004713 PubMedGoogle ScholarCrossref
2022;139(4):490-497. doi: 10.1097 / AOG.0000000000004713 PubMedGoogle ScholarCrossref
2.
Чен Ф, Чжу С, Дай Z, и другие. Влияние вакцин против COVID-19 и мРНК на фертильность человека. Hum Reprod . 2021;37(1):5-13. doi: 10.1093 / humrep / deab238 PubMedGoogle ScholarCrossref
3.
Донг М, Ву С, Чжан Х, и другие. Последствия COVID-19статус вакцинации, тип вакцины и интервал вакцинации на исходы беременности при ЭКО у бесплодных пар. J Assist Reprod Genet . 2022;39(8):1849-1859. doi: 10.1007 / s10815-022-02543-8 PubMedGoogle ScholarCrossref
4.
Ши
В, Ван
М, Сюэ
Х, Ли
Н, Чен
Л, Ши
Дж. Связь между временным интервалом от вакцинации против COVID-19 до экстракорпорального оплодотворения и частотой наступления беременности после переноса свежих эмбрионов.
