Содержание
Как кормящей маме сохранить молоко на диете, если у ребенка пищевая аллергия
— Татьяна Николаевна, расскажите, пожалуйста, как диета кормящей мамы влияет на состав и выработку грудного молока.
— Способность организма мамы производить грудное молоко устойчива к внешним факторам, в том числе к объему и составу питания. Эволюционно заложено, что какие бы продукты мама ни употребляла, грудное молоко секретируется в достаточном количестве и с постоянным составом. Белки, углеводы, жиры и большинство микроэлементов, даже если рацион не богат ими, в грудном молоке будут в достатке, потому что поступят, если будет необходимость, из запасов организма мамы.
— Какой тип диеты лучше рассматривать при аллергии на ГВ? Какие продукты нужно исключить?
— Нет понятия «диета кормящей мамы». В современных реалиях большинство показаний ложные. Врач назначает диету маме, только если доказана аллергия, и только с исключением конкретного аллергена и продуктов, которые его включают. Но это не половина рациона и точно не большая его часть.
Но это не половина рациона и точно не большая его часть.
Эффективность различных вариантов пищевых ограничений
Ни российская, ни зарубежная ассоциации аллергологов не выделяют особых видов диет в период кормления грудью. Диета мамы при доказанной пищевой аллергии у грудничка подразумевает выведение из рациона только аллергена, продукта, на который идет реакция.
Обязательные категории продуктов на грудном вскармливании:
- хлеб и другие печеные изделия, макароны, крупы;
- мясо, рыба;
- фрукты, овощи;
- продукция из молока;
- масло — сливочное и растительное.
Нельзя исключать полностью целую группу продуктов, например, хлебобулочные изделия или мясо, рыбу и все источники белка, в том числе растительного. При тотальном исключении, скорее всего, разовьется дефицит витамина B12, возникнут проблемы с железом.
Если ребенок — аллергик и из какой-то группы убрали один продукт, его заменяют другим.
При реакции ребенка на несколько продуктов ведется совместная работа с врачом-аллергологом, врачом-диетологом, чтобы подобрать щадящую диету и дать маме возможность правильно питаться, чувствовать себя комфортно, не голодать и не переживать по этому поводу.
— С каких продуктов начинается безмолочная диета для кормящих мам?
— Исключение молочных продуктов проводится в целях диагностики и лечения.
— Мама смотрит за динамикой. Под контролем доктора со временем возможно обратное введение в рацион продуктов, на которые реакции нет.
— Как долго придется соблюдать диету?
— Длительность диеты зависит от вида пищевой аллергии и тяжести симптомов у малыша, и чем тяжелее его состояние, тем дольше ограничения.
— Только ли питание мамы становится причиной младенческой аллергии?
— Пищевая аллергия у малыша может появиться на докорм смесью на коровьем молоке и прикорм. При этом должна быть прямая связь с продуктом на каждое его употребление. Не бывает, что один раз на щеках у грудничка появились высыпания, а в другой раз кожа осталась чистой.
Аллергия без связи с питанием тоже встречается. Например, контактная аллергия у грудничка развивается на бытовую химию, порошок, средства для очищения кожи. А триггерами, ухудшающими состояние кожных покровов при атопическом дерматите, становятся пот, сухой воздух, химические и физические раздражители.
— Мамы беспокоятся, что на диете грудное молоко становится «пустым» и его количество значительно снижается. Как сохранить грудное молоко?
— Грудное молоко не может стать пустым. Количество молочных жиров, белков, углеводов обусловлено видом. Так, у коровы жирность молока 4,5 %, у морского котика — 53 %, а у молока женщины — 4,38 %. И это постоянное значение, которое не зависит от питания и диет (но зависит от возраста ребенка). Однако при сильном голодании, когда в рационе остаются, например, индейка и гречка, могут возникнуть некоторое снижение объема молока и изменение его состава. Такая диета не нужна ни маме, ни ребенку — именно поэтому корректировка питания всегда проводится врачом.
И это постоянное значение, которое не зависит от питания и диет (но зависит от возраста ребенка). Однако при сильном голодании, когда в рационе остаются, например, индейка и гречка, могут возникнуть некоторое снижение объема молока и изменение его состава. Такая диета не нужна ни маме, ни ребенку — именно поэтому корректировка питания всегда проводится врачом.
Объем молока мамы зависит от следующих факторов:
- неполное опорожнение груди;
- стрессовое состояние;
- активное курение;
- использование пустышек;
- докорм смесью.
Количество молока определяется потребностью ребенка. Это доказывается тем фактом, что мама может выкормить двойню или тройню. Сосание стимулирует выработку молока. Но если начать давать докорм, то стимуляция груди снижается и организм решает, что вырабатывать молоко больше не нужно, поэтому лактация угасает.
— Какие признаки указывают на нехватку питательных веществ на ГВ? Что можно посоветовать для покрытия дефицита и улучшения лактации?
— Симптомами дефицита витаминов и микроэлементов у мамы будут постоянная сонливость, усталость, повышенное выпадение волос, ломкость ногтей, сухость кожи, общее плохое самочувствие, недомогание.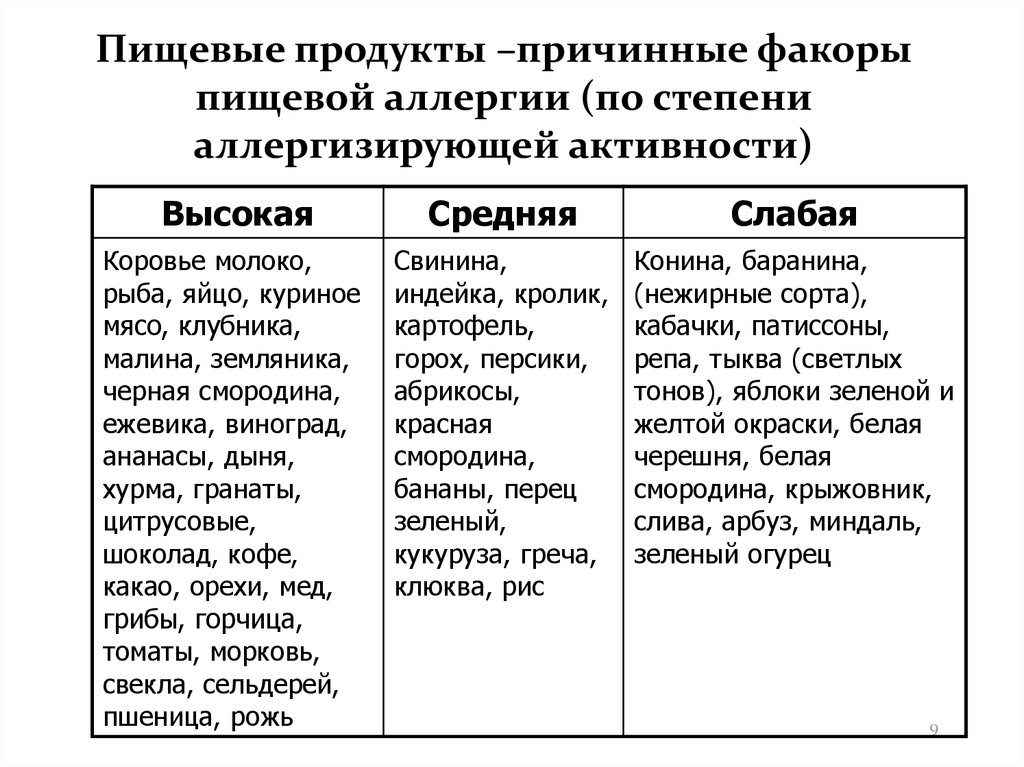 Все признаки комплексно оцениваются врачом.
Все признаки комплексно оцениваются врачом.
Читайте также
- Как узнать, есть ли пищевая аллергия у грудничка — ведь ее легко принять за другое заболевание.
Что не поможет
- Поливитаминные и микроэлементные добавки, потому что при отсутствии дефицитных состояний необходимости принимать их нет, достаточно полноценно питаться. Если наблюдается нехватка какого-то витамина или микроэлемента, то дозировка в комплексных препаратах этот дефицит не восполнит.
- Специальные лактационные чаи не увеличивают лактацию, не влияют на состав молока, а на травяные компоненты в напитке может пойти аллергическая реакция. Состав этих продуктов ничем не регламентируется, и, по большому счету, то, что в них содержится и в каком количестве, — это лотерея. Поэтому такие чаи употреблять не рекомендуется.
— Как маме найти баланс между оптимальным питанием для ребенка и для себя?
— Это сложный вопрос. Все индивидуально и решается совместно с лечащим врачом. В редких случаях нужно исключать более одного аллергена. Также бывает, что заболевание проходит самостоятельно.
В редких случаях нужно исключать более одного аллергена. Также бывает, что заболевание проходит самостоятельно.
Примеры из медицинской практики
- Атопический дерматит в 2/3 случаев не связан с пищевой аллергией
— Основа лечения — это всегда внешнее воздействие на кожу лечебными средствами. Поэтому неверно думать, что если исключить какой-то продукт, у ребенка сразу все наладится без лечебных мероприятий.
- Аллергическая реакция на несколько аллергенов
— Совместно с врачом определяется список того, что разрешено и что есть нельзя, чтобы и маме было комфортно, и ребенок не беспокоился. При несильных аллергических проявлениях делается упор на комфорт мамы, чтобы сохранить вскармливание и обеспечить разнообразие продуктов для ее хорошего самочувствия.
При любых симптомах, которые беспокоят маму, необходимо проконсультироваться со специалистом.
— Когда детская пищевая аллергия требует не коррекции питания мамы, а изменения вида вскармливания?
— Ситуации, требующие введения смеси, крайне редки. К смешанному типу питания переходить нет смысла, потому что остается грудное молоко, с которым аллергены продолжат поступать. Эффективность докорма нивелируется.
К смешанному типу питания переходить нет смысла, потому что остается грудное молоко, с которым аллергены продолжат поступать. Эффективность докорма нивелируется.
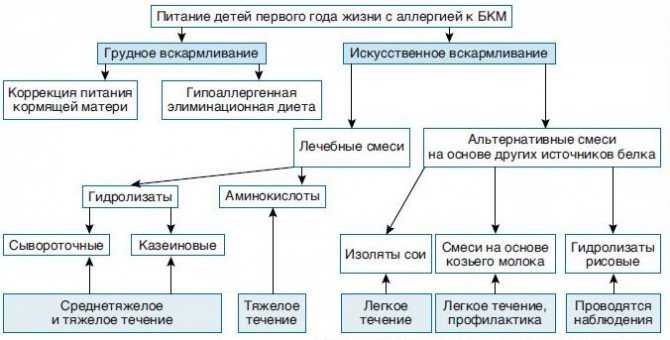
Полный переход на смесь должен быть решением мамы совместно с врачом. Тяжелые аллергические реакции требуют исключения даже следов аллергенов, что может сильно повлиять на женское состояние и выполнимо с трудом. Тогда врачебное предписание о введении специализированной смеси будет иметь значение. Но у лечебных смесей есть некоторые вкусовые особенности, и не все дети их едят.
У малышей с диагностированной аллергией на молочный белок обычные смеси из молока также не используются. Для здоровых малышей в современной педиатрии все большее профилактическое значение приобретают адаптированные детские смеси из козьего молока.
Состав и объем грудного молока стабильны и практически не зависят от питания мамы. Количество белков, жиров и углеводов одинаково, меняться может содержание жиро- и водорастворимых витаминов, некоторых микро- и макроэлементов.
* Грудное молоко является лучшим питанием для младенцев. ВОЗ рекомендует исключительно грудное вскармливание в течение первых 6 месяцев жизни ребенка и продолжение грудного вскармливания после введения прикорма до возраста 2 лет. Перед вводом новых продуктов в рацион малыша необходимо проконсультироваться со специалистом. Материал носит информационный характер и не может заменить консультацию специалиста здравоохранения. Для питания детей с рождения. Товар сертифицирован.
ГВ и питание МАМЫ — Диета кормящей мамы при аллергии у ребенка.
- org/BreadcrumbList»>
- Вы здесь:
- Главная
- Питание Мамы
- Диета кормящей мамы при аллергии у ребенка.
Диета кормящей мамы при аллергии у ребенка.
К сожалению, аллергия бывает врожденной, и с этим столкнулись многие молодые родители. Малыши-аллергики нуждаются в особом питании. Но как же быть с грудничками, которые ничего, кроме материнского молока не едят? Конечно же, на диету должна «сесть» мама. Каковы же особенности диеты кормящей мамы при аллергии у ребенка?
Грудное вскармливание само по себе является относительной защитой ребенка от аллергии.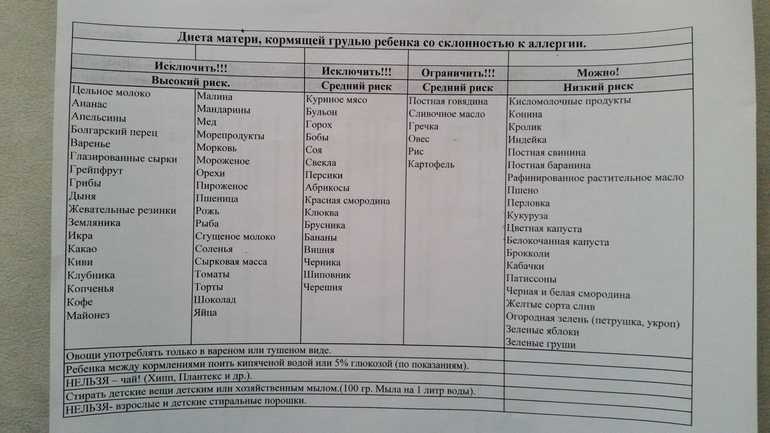 Пока малыш получает исключительно материнское молоко, то контакт его с потенциальными аллергенами минимален. Риск аллергии значительно снижен у детей, с рождения находящихся на грудном вскармливании примерно до подросткового возраста. А вот у деток, которых вскармливали молоком коровьим, по статистике, в семь раз чаще встречается непереносимость молочного белка. ГВ защищает кроху от аллергии в двух направлениях:
Пока малыш получает исключительно материнское молоко, то контакт его с потенциальными аллергенами минимален. Риск аллергии значительно снижен у детей, с рождения находящихся на грудном вскармливании примерно до подросткового возраста. А вот у деток, которых вскармливали молоком коровьим, по статистике, в семь раз чаще встречается непереносимость молочного белка. ГВ защищает кроху от аллергии в двух направлениях:
- путем меньшего контакта с аллергенами, так как груднички не получают животного молока и смесей на основе коровьего либо соевого молока.
- путем активации иммунной защиты: с первых дней ребенок получает молозиво, богатое антителами, которое обволакивает стенки кишечника и желудка, и потенциальные аллергены не всасываются в кровь.
Женское молоко богато антителами-нейтрализаторами бактерий, с которыми контактировали мать либо сам малыш.
Но если аллергия передалась ребенку по наследству с материнской или отцовской стороны, ситуация обстоит несколько сложнее.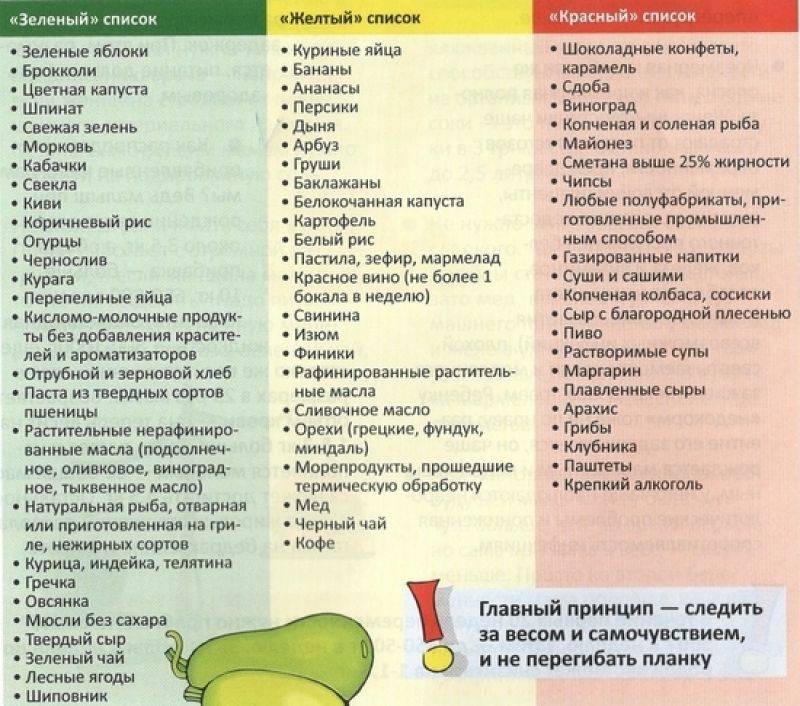 Наследственная предрасположенность дает совершенно иные иммунные отклики, нежели у малышей без аллергии.
Наследственная предрасположенность дает совершенно иные иммунные отклики, нежели у малышей без аллергии.
Диета мамы грудничка-аллергика.
Каковы же особенности диеты кормящей мамы при аллергии у ребенка?
Чаще всего диатез и прочие симптомы аллергии возникают у малыша на коровье молоко. Мамы же, которым с детства внушали, что сгущенка и чай с молоком способствуют прибыванию молока грудного, потребляют этот продукт в немереных количествах А зря! Молоко приходит не от чая с молоком, а от теплого питья. Консультанты по грудному вскармливанию советуют:
«Уберите из рациона на неделю все молочные продукты за исключением небольшого количества твердосортного сыра. Проблема с аллергией должна разрешиться. Если же вы опасаетесь дефицита кальция, поищите источник этого микроэлемента среди таких продуктов как шпинат, миндаль, печень, капуста, брокколи».
Вторым аллергеном после коровьего молока являются консерванты и красители, коими так богаты:
- полуфабрикаты.

- кондитерские изделия.
- газировка.
- оболочки витаминов и т. д.
Следующий аллерген – это красный пигмент во фруктах и овощах, поэтому вишню, клубнику, томаты стоит исключить из рациона. Красные яблоки же, вопреки заблуждениям, есть не запрещается, но лучше удалить кожуру с них.
Глютен – особый белок, присутствующий в крупах и злаках, тоже часто становится «виновником» при аллергии у грудничка. Безглютеновыми являются гречка, рис, кукуруза. В диету кормящей мамы при аллергии у ребенка должны быть включены каши и хлебцы их этих продуктов. Кроме того, высокоаллергенными являются:
- яйца куриные.
- шоколад молочный.
- цитрусы.
- грибы.
- морепродукты.
- мед.
Выявление конкретного продукта, реакция на который у ребенка проявляется аллергией — дело длительное, но оно стоит временных затрат. Маме удобно будет вести пищевой дневник, внося в него записи о вновь введенных продуктах, их объеме и частоте употребления. Спустя некоторое время связь между питанием мамы, конкретным продуктом и реакцией крохи себя проявит. Аллергия может заявить о себе как через считанные минуты после контакта с продуктом, так и в течение суток-двух после.
Спустя некоторое время связь между питанием мамы, конкретным продуктом и реакцией крохи себя проявит. Аллергия может заявить о себе как через считанные минуты после контакта с продуктом, так и в течение суток-двух после.
Нередко же питание матери при детской аллергии ни при чем. Ее способны вызывать моющие и косметические средства, пыль, шерсть домашних питомцев и т. д.
Аллергию вылечить невозможно. Большинство малышей справляются с нею самостоятельно к трем годам.
До этого времени единственное верное и доступное средство от недуга – исключение потенциально опасных продуктов питания, в том числе и в период грудного вскармливания.
Поделитесь этой статьёй с друзьями.
- Назад
- Вперёд
Все категории.
Наши рецепты.
Новые статьи о Грудном вскармливании.
Посмотрите наши видео-рецепты
НАШ КАНАЛ НА YOUTUBE
На нашем канале вы найдете красочные и информативные ролики в формате ВИДЕО- РЕЦЕПТОВ.
 И еще много интересного.
И еще много интересного.ПОДПИСЫВАЙСЯ
Аллергия на арахис – La Leche League International
Claire K. Dalidowitz, Коннектикут, США
Аллергия на арахис – сложная медицинская проблема, включающая множество факторов, таких как семейный анамнез, генетика, этническая принадлежность, влияние окружающей среды, здоровье и развитие ребенка. Клэр Далидовиц является членом Консультативного совета по вопросам здоровья (HAC) LLLI, и в этой статье она обобщает текущие исследования и рекомендации по снижению риска аллергии на арахис. Лидеры не являются медицинскими работниками и поэтому не могут давать советы по поводу аллергии на арахис или любого другого заболевания. Руководители могут поделиться общей информацией с родителями, которые могут быть обеспокоены аллергией на арахис, и призвать их обсудить любые проблемы с лечащим врачом их ребенка.
Аллергия на арахис поражает от 1,4% до 5% людей в зависимости от их глобального местонахождения. Аллергия на арахис обычно проявляется в возрасте около 18 месяцев, но может возникнуть раньше или позже. С 1997 по 2008 год аллергия на арахис в развитых странах увеличилась на 11% (Savage 2016). На пищевую аллергию влияет как генетика родителей, так и влияние окружающей среды.
Опасность для здоровьяАрахис является одним из аллергенов, которые могут вызывать более тяжелые реакции и более высокий риск анафилактической реакции, вызывающей отек горла и затрудненное дыхание. Аллергия на арахис с меньшей вероятностью перерастет, чем другие виды аллергии. В одном исследовании только 22% детей с подтвержденной аллергией на арахис переросли ее к четырем годам (Peters, 2015).
Арахис и беременность Раньше считалось, что отказ от арахиса в рационе во время беременности является лучшим способом избежать аллергии на арахис. Однако не было доказано, что это уменьшает аллергию на арахис. В одном исследовании с участием 8059 беременных матерей, не страдающих аллергией, которые употребляли арахис более пяти раз в месяц, у младенцев аллергия на арахис была значительно ниже, чем у матерей, употреблявших арахис реже одного раза в месяц (Miles, 2015).
Однако не было доказано, что это уменьшает аллергию на арахис. В одном исследовании с участием 8059 беременных матерей, не страдающих аллергией, которые употребляли арахис более пяти раз в месяц, у младенцев аллергия на арахис была значительно ниже, чем у матерей, употреблявших арахис реже одного раза в месяц (Miles, 2015).
Белок арахиса (Ara h 6) переходит в грудное молоко в течение десяти минут после употребления одной унции (30 г) белка арахиса. Количество белка в грудном молоке достигает пика через час, но белок арахиса все еще можно обнаружить в течение 24 часов. Исследование на мышах показало, что иммунные комплексы IgA и IgG (комплексы аллергенов арахиса) также секретируются и приводят к частичной пероральной толерантности (Bernard 2014). Ограничение употребления арахиса при грудном вскармливании не рекомендуется, поскольку это не предотвращает аллергию на арахис (Boyce, 2011) (Kramer, 2012).
Знакомство с арахисом В 2000 г. Американская академия педиатрии (ААП) опубликовала рекомендации по предотвращению пищевой аллергии у младенцев, подверженных риску аллергических заболеваний. Было рекомендовано отложить введение арахиса до трехлетнего возраста, если в анамнезе была атопия (аллергические симптомы), такая как пищевая аллергия, атопический дерматит (экзема), или если атопия была у двух или более членов семьи первой степени родства (Гупта, Зихерер 2017). Однако в течение следующего десятилетия заболеваемость всеми аллергиями увеличилась. В результате ААР пересмотрела свои рекомендации и в январе 2008 г. заявила, что существует нет убедительных доказательств того, что продукты, вызывающие аллергию, откладываются . Соглашение было достигнуто другими профессиональными группами, включая Европейское общество детской гастроэнтерологии, гематологии и Комитет по питанию, а также Секцию педиатрии Европейской академии аллергологии и клинической иммунологии (Fleischer, 2013).
Американская академия педиатрии (ААП) опубликовала рекомендации по предотвращению пищевой аллергии у младенцев, подверженных риску аллергических заболеваний. Было рекомендовано отложить введение арахиса до трехлетнего возраста, если в анамнезе была атопия (аллергические симптомы), такая как пищевая аллергия, атопический дерматит (экзема), или если атопия была у двух или более членов семьи первой степени родства (Гупта, Зихерер 2017). Однако в течение следующего десятилетия заболеваемость всеми аллергиями увеличилась. В результате ААР пересмотрела свои рекомендации и в январе 2008 г. заявила, что существует нет убедительных доказательств того, что продукты, вызывающие аллергию, откладываются . Соглашение было достигнуто другими профессиональными группами, включая Европейское общество детской гастроэнтерологии, гематологии и Комитет по питанию, а также Секцию педиатрии Европейской академии аллергологии и клинической иммунологии (Fleischer, 2013).
В 2015 году в Соединенном Королевстве было опубликовано исследование по внедрению арахиса под названием LEAP (Узнайте заранее об арахисе). Младенцам с высоким риском аллергии давали небольшое количество продуктов из арахиса три раза в неделю. Относительный риск аллергии на арахис по сравнению с контрольной группой, ограничивающей употребление арахиса, снизился на 80% при введении в рацион в возрасте от 4 до 11 месяцев (Du Toit 2015, Fleischer, 2015). В другом последующем исследовании EAT (Enquiring About Tolerance) младенцам на грудном вскармливании в возрасте трех месяцев давали несколько аллергенов. Когда данные были проанализированы, не было случаев аллергии на арахис среди 310 младенцев, которым ввели арахис в раннем возрасте, и 13 случаев аллергии на арахис среди тех (525 младенцев), которые ввели арахис по усмотрению родителей через шесть месяцев (Perkin 2016). Количество твердой пищи, обсуждаемое в связи с испытаниями аллергии на арахис, очень мало и может рассматриваться как вкус или «терапия», а не как введение большого количества твердой пищи.
Младенцам с высоким риском аллергии давали небольшое количество продуктов из арахиса три раза в неделю. Относительный риск аллергии на арахис по сравнению с контрольной группой, ограничивающей употребление арахиса, снизился на 80% при введении в рацион в возрасте от 4 до 11 месяцев (Du Toit 2015, Fleischer, 2015). В другом последующем исследовании EAT (Enquiring About Tolerance) младенцам на грудном вскармливании в возрасте трех месяцев давали несколько аллергенов. Когда данные были проанализированы, не было случаев аллергии на арахис среди 310 младенцев, которым ввели арахис в раннем возрасте, и 13 случаев аллергии на арахис среди тех (525 младенцев), которые ввели арахис по усмотрению родителей через шесть месяцев (Perkin 2016). Количество твердой пищи, обсуждаемое в связи с испытаниями аллергии на арахис, очень мало и может рассматриваться как вкус или «терапия», а не как введение большого количества твердой пищи.
Большинство профессиональных групп рекомендуют исключительно грудное вскармливание в течение шести месяцев. Всемирная организация здравоохранения (ВОЗ), Американская академия педиатрии (AAP), Национальная служба здравоохранения Великобритании и Канадское педиатрическое общество (CPS) рекомендуют исключительно грудное вскармливание в течение шести месяцев из-за его полезных свойств и защиты от болезней. Женское искусство грудного вскармливания (стр. 249) объясняет, что введение твердой пищи примерно в середине первого года жизни связано с появлением собственных пищеварительных ферментов ребенка и его готовностью к развитию. Будут ли новые исследования по профилактике аллергии, особенно на арахис, означать новые рекомендации для младенцев с высоким риском аллергии на арахис?
Всемирная организация здравоохранения (ВОЗ), Американская академия педиатрии (AAP), Национальная служба здравоохранения Великобритании и Канадское педиатрическое общество (CPS) рекомендуют исключительно грудное вскармливание в течение шести месяцев из-за его полезных свойств и защиты от болезней. Женское искусство грудного вскармливания (стр. 249) объясняет, что введение твердой пищи примерно в середине первого года жизни связано с появлением собственных пищеварительных ферментов ребенка и его готовностью к развитию. Будут ли новые исследования по профилактике аллергии, особенно на арахис, означать новые рекомендации для младенцев с высоким риском аллергии на арахис?
Важным исследованием, поддерживающим грудное вскармливание в предотвращении аллергии на арахис, является Канадское исследование первичной профилактики астмы (CAPPS). Убедительные данные этого канадского исследования 1994 года показали, что наилучшее снижение аллергии на арахис произошло, когда кормящая мать употребляла арахис во время грудного вскармливания и вводила продукт с арахисом своему ребенку до 12-месячного возраста. Считается, что пассивная передача аллергенов арахиса с грудным молоком вместе с материнскими иммуномодулирующими факторами в молоке подготавливает иммунную систему младенца к развитию толерантности к арахису, когда он появляется позже (Pitt, 2017). Хотя есть некоторые доказательства раннего введения арахиса, нет убедительных доказательств раннего введения других продуктов (Gupta 2017). Ведутся дальнейшие исследования других аллергенов, которые в будущем дадут больше рекомендаций для кормящих матерей.
Считается, что пассивная передача аллергенов арахиса с грудным молоком вместе с материнскими иммуномодулирующими факторами в молоке подготавливает иммунную систему младенца к развитию толерантности к арахису, когда он появляется позже (Pitt, 2017). Хотя есть некоторые доказательства раннего введения арахиса, нет убедительных доказательств раннего введения других продуктов (Gupta 2017). Ведутся дальнейшие исследования других аллергенов, которые в будущем дадут больше рекомендаций для кормящих матерей.
Рекомендации по введению арахиса в рацион ребенка различаются в разных частях мира.
В Великобритании
Научный консультативный комитет по питанию (SACN) и Комитет по токсичности химических веществ в пищевых продуктах, потребительских товарах и окружающей среде (COT) опубликовали недавнее заявление: Введение арахиса и куриных яиц в рацион младенцев до шестимесячного возраста в Великобритании, SACN-COT, 2018, в котором рекомендуется вводить арахис вместе с грудным вскармливанием в возрасте от 6 до 12 месяцев. По истечении этого времени при хорошей переносимости его следует продолжать включать в рацион. Для детей с высоким риском аллергии перед введением аллергенной пищи следует проконсультироваться с врачом.
По истечении этого времени при хорошей переносимости его следует продолжать включать в рацион. Для детей с высоким риском аллергии перед введением аллергенной пищи следует проконсультироваться с врачом.
В США
Национальный институт аллергии и инфекционных заболеваний опубликовал дополнение к своим рекомендациям 2010 года. Он рекомендует следующее:
- Младенцы с тяжелой формой экземы или с аллергией на яйца подвержены высокому риску аллергии на арахис.
- Следует провести скрининг аллергии на арахис с помощью кожной пробы или анализа сыворотки крови только на арахис. Другие пищевые аллергены не следует тестировать, так как они могут дать ложноположительные результаты, что приведет к ненужному ограничению в еде.
- Если уровень IgE (иммуноглобулин Е) в крови (маркер для измерения аллергии) <0,35 КУ/л, арахис можно вводить в возрасте от четырех до шести месяцев , под наблюдением пищевого аллерголога, который также оценит, есть ли ребенок с точки зрения развития готов есть твердую пищу .
 Количество арахисового белка, которое необходимо ввести, очень мало (два грамма, всего шесть граммов в неделю).
Количество арахисового белка, которое необходимо ввести, очень мало (два грамма, всего шесть граммов в неделю). - Если уровень IgE >0,35 КУ/л, следует обратиться к пищевому аллергологу для помощи в оценке.
- Младенцам с экземой легкой и средней степени тяжести следует начинать употреблять продукты с арахисом примерно в шестимесячном возрасте.
- Те, у кого нет истории экземы или пищевой аллергии, могут начать давать арахис как часть прикорма в течение вторых шести месяцев жизни в соответствии с семейными и культурными обычаями (Togias, 2017).
Развитие орально-моторной готовности важно при введении твердой пищи. Сначала можно вводить детское питание в виде пюре, чтобы оценить способность младенца потреблять более твердую пищу. Мягкие продукты из арахиса доступны для младенцев, потому что сам арахис и арахисовое масло представляют опасность удушья. Варианты: разбавленное однородное арахисовое масло (с добавлением грудного молока), порошок из арахисового масла (с грудным молоком), однородное пюре из арахисового масла (разбавленное грудным молоком) (Gupta 2017). Цель этого введения — позволить иммунной системе ребенка адаптироваться к белку арахиса. Указанное количество довольно мало и не должно рассматриваться как прием пищи или добавка.
Варианты: разбавленное однородное арахисовое масло (с добавлением грудного молока), порошок из арахисового масла (с грудным молоком), однородное пюре из арахисового масла (разбавленное грудным молоком) (Gupta 2017). Цель этого введения — позволить иммунной системе ребенка адаптироваться к белку арахиса. Указанное количество довольно мало и не должно рассматриваться как прием пищи или добавка.
Если у брата или сестры подтверждена аллергия на арахис, вероятность того, что у младенца может быть такая же аллергия, составляет 7%. Некоторые родители могут захотеть провести оценку пищевой аллергии у пищевого аллерголога перед введением (Fleischer, 2013).
Филиппины
Филиппинское общество аллергии, астмы и иммунологии опубликовало рекомендации по профилактике аллергии, в которых рекомендуется введение арахиса в возрасте 4–11 месяцев (Recto, 2017).
Ближний Восток и Северная Африка
В исследовании практики врачей по профилактике пищевой аллергии на Ближнем Востоке и в Северной Африке 62,5% рекомендуют отложить введение аллергенных продуктов, несмотря на текущие исследования (Vandenplas, 2017).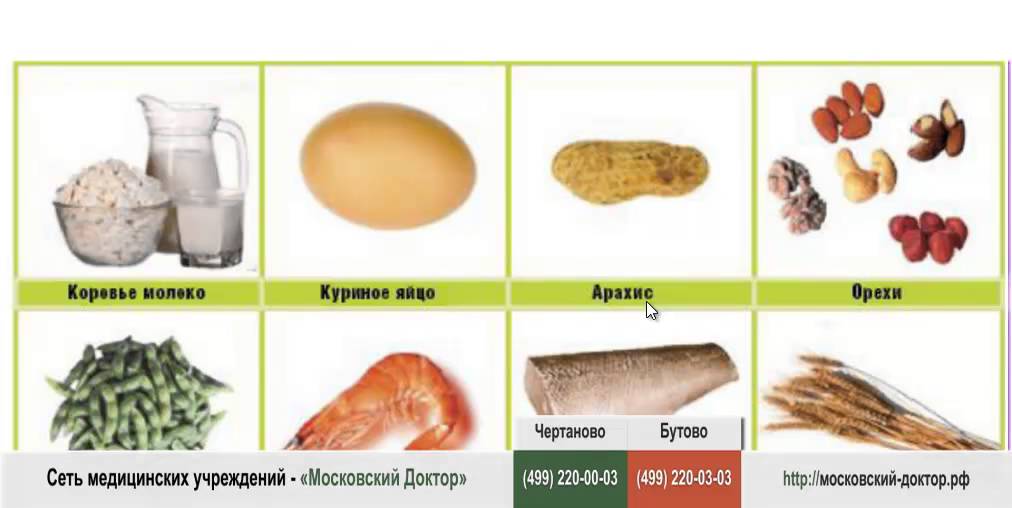
Введение аллергена не может быть распространено на все группы населения. В Сингапуре матери китайского, малайского и индийского происхождения ввели арахис в среднем в возрасте 19 месяцев. Между этим сроком и повышенной пищевой аллергией не было обнаружено никаких значимых связей, и на самом деле заболеваемость была низкой. Аллергия на арахис редко встречается у этой группы населения. (Там, 2017).
Текущие исследованияПродолжаются исследования по поиску других потенциальных способов предотвращения развития пищевой аллергии, таких как использование пробиотиков и витамина D (Fiocci, 2015 и Yepes-Nunez, 2016). В других исследованиях изучалось потребление рыбы матерью, жирные кислоты омега-3, соотношение омега-6 и омега-3 жирных кислот, антиоксидантный статус ребенка и воздействие сигаретного дыма и других загрязняющих веществ (Netting, 2014). Результаты пока неубедительны.
Пероральная иммунотерапия в настоящее время используется у детей старшего возраста, чтобы уменьшить реакцию на употребление арахиса. Это используется с теми, у кого есть подтвержденная аллергия на арахис. Он включает в себя десенсибилизацию путем введения небольшого количества арахисового белка с увеличением дозы в зависимости от переносимости. Преимущество этой терапии заключается в том, что дети могут переносить случайное употребление небольшого количества белка арахиса без какой-либо реакции (Factor, 2012). Пероральную иммунотерапию следует проводить только под строгим медицинским наблюдением.
Это используется с теми, у кого есть подтвержденная аллергия на арахис. Он включает в себя десенсибилизацию путем введения небольшого количества арахисового белка с увеличением дозы в зависимости от переносимости. Преимущество этой терапии заключается в том, что дети могут переносить случайное употребление небольшого количества белка арахиса без какой-либо реакции (Factor, 2012). Пероральную иммунотерапию следует проводить только под строгим медицинским наблюдением.
Пищевая аллергия и сопутствующие атопические заболевания астма, ринит и атопический дерматит являются сложными и, по-видимому, многофакторными. Есть некоторые исследования в поддержку раннего введения арахиса, особенно у младенцев с тяжелой экземой. Также есть исследования, показывающие, что арахис следует вводить всем детям до 11 месяцев (Du Toit 2015; Fleischer 2015). Однако неазиатское население поддерживает грудное вскармливание, потребление арахиса в рационе матери и введение арахиса ребенку до 12 месяцев (Pitt, 2017), что позволяет предположить, что важно как грудное вскармливание, так и время введения арахиса.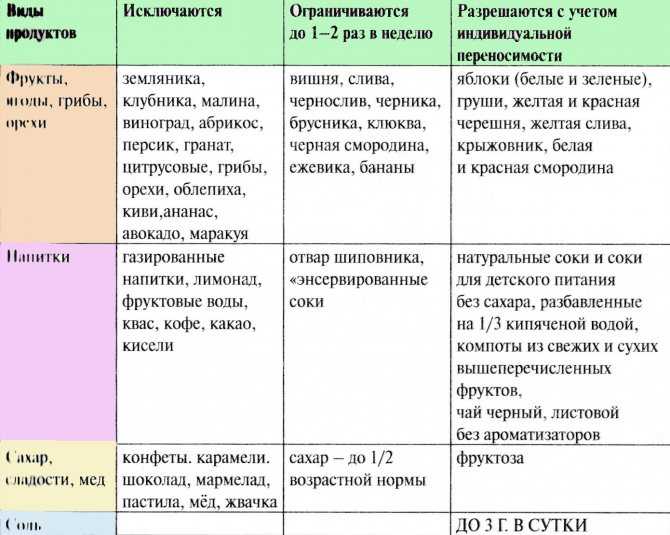 . Родителям необходимо будет проконсультироваться со своим лечащим врачом для получения индивидуальных рекомендаций по включению арахиса в рацион своего ребенка.
. Родителям необходимо будет проконсультироваться со своим лечащим врачом для получения индивидуальных рекомендаций по включению арахиса в рацион своего ребенка.
Последующие исследования не показали, что раннее введение арахиса предотвращает другие аллергические заболевания, такие как астма, экзема или аллергия на деревья, что позволяет предположить, что факторы других аллергических заболеваний являются генетическими или экологическими и отличаются от аллергии на арахис (Du Toit, 2017) .
Краткое изложение рекомендаций по профилактике аллергии Употребление в пищу арахиса в период лактации способствует проникновению иммуномодулирующих факторов (факторов, влияющих на иммунную систему) в грудное молоко, что помогает детям лучше переносить арахис при введении его в рацион до 12-месячного возраста. Рекомендации по срокам введения арахиса в рацион ребенка различаются в разных странах мира. Родители младенцев с высоким риском аллергии должны проконсультироваться со своими медицинскими работниками, чтобы получить последние рекомендации в своей области, а также дать возможность медицинскому работнику направлять и контролировать введение продукта с арахисом на индивидуальной основе (Togias 2017). Все остальные младенцы должны находиться на исключительно грудном вскармливании до шести месяцев, когда после успешного введения какого-либо прикорма можно добавить арахисовый продукт. Некоторым семьям может потребоваться дополнительная оценка перед внедрением (Sicherer, 2017).
Все остальные младенцы должны находиться на исключительно грудном вскармливании до шести месяцев, когда после успешного введения какого-либо прикорма можно добавить арахисовый продукт. Некоторым семьям может потребоваться дополнительная оценка перед внедрением (Sicherer, 2017).
AAP отозвала свои предыдущие рекомендации по ограничению основных пищевых аллергенов до достижения ребенком возраста одного года.
☒
Не ограничивать употребление арахиса во время беременности в рационе матери☒
Не ограничивать употребление арахиса в рационе матери в период лактации☑
Сделать вводить очень небольшое количество арахиса до 12 месяцев☑
Делать продолжать грудное вскармливание во время введения, так как это снижает возможностьреакция на аллерген
Ссылки
Abrams EM, Greenhawt M, Fleischer DM, Chan ES. . J Педиатрия.2017; 184:13-18.
. J Педиатрия.2017; 184:13-18.
Bernard H, Ah-Leung S, Drumare MF et al. Аллергены арахиса быстро переносятся с грудным молоком человека и могут предотвратить сенсибилизацию у мышей. Аллергия. 2014; 888-897.
Бион В., Локетт Г.А., Сото-Рамирес Н. и др. Оценка эффективности рекомендаций по грудному вскармливанию в отношении долгосрочных исходов аллергических заболеваний. Аллергия. 2016; 71:661-670.
Boyce JA et al. Краткое изложение отчета группы экспертов, спонсируемого NIAID. Руководство по диагностике и лечению пищевой аллергии в США. Нутр Рез. 2011 г.; 31(1):61-75.
Du Toit G et al. Рандомизированное исследование потребления арахиса у младенцев с риском аллергии на арахис. N Engl j Med. 2015;372(9):803-813.
Du Toit G et al. Аллергенная специфичность раннего употребления арахиса и влияние на развитие аллергических заболеваний в когорте исследования «Раннее изучение аллергии на арахис». J Аллергия Клин Иммунол. 2017; 31 окт. pii: S0091-6749(17)31664-0.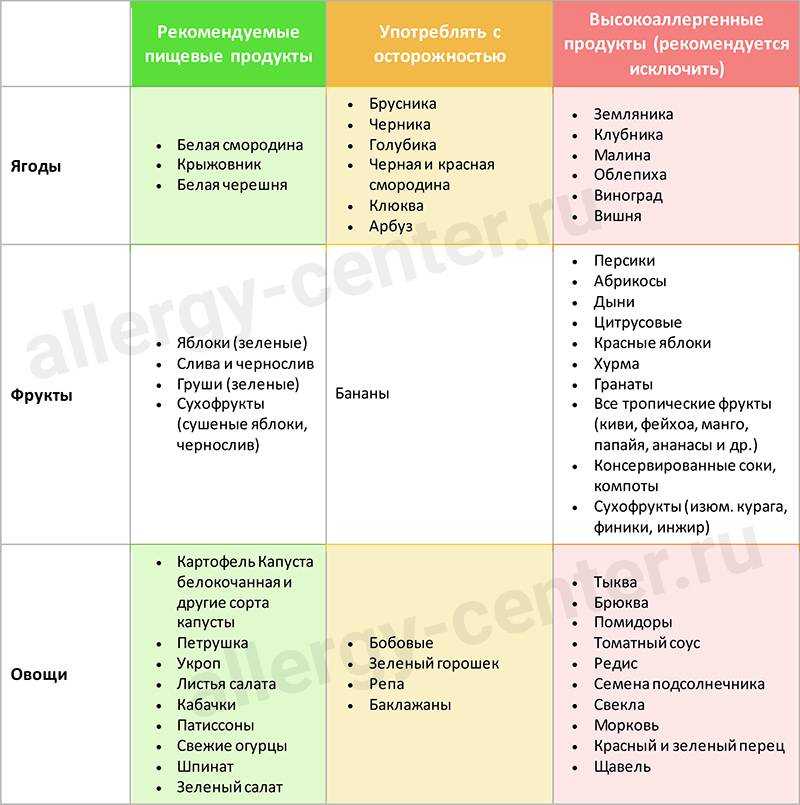 doi: 10.1016/j.jaci.2017.09.034. [Epub перед печатью]
doi: 10.1016/j.jaci.2017.09.034. [Epub перед печатью]
Factor JM, Mendelson L, Lee J et al. Влияние пероральной иммунотерапии арахисом на качество жизни, связанное с пищевыми продуктами. Энн Аллергия Астма Иммунол. 2012 г.;
Фини М. и др. Влияние потребления арахиса в исследовании LEAP: осуществимость, рост и питание. J Аллергия Клин Иммунол. 2016;138(4):1108-1118.
Fewtrell M, Bronsky J, Campoy C et al. Прикорм: документ с изложением позиции комитета Европейского общества детской гастроэнтерологии, гематологии и питания (ESPGHAN) по питанию. 2017;64(1):119-132.
Фиокки и др. Руководство Всемирной аллергологической организации и Университета Макмастера по профилактике аллергических заболеваний (GLAD-P): Пробиотики. ВАОЯ.2015; 8:4-13.
Fleischer DM, Sicherer S, Greenhawt M et al. Согласованное сообщение о раннем введении арахиса и профилактике аллергии на арахис у младенцев из группы высокого риска. Аллергия, Астма и Клин Иммунол. 2015 г.; 11:23-26.
Флейшер Д.М., Шпергель Дж.М., Ассаад А.Х., Понграчич Дж.А. Первичная профилактика аллергических заболеваний с помощью диетических вмешательств. J Allergy Clin Immunol: на практике. 2013;1:29-36.
Гупта М., Зихерер С.Х. Сроки введения пищи и профилактика атопии. Клиники дерматологии. 2017;35:398-405.
Хорнелл А., Хофвандер Ю., Килберг Э. Твердые вещества и формула: связь с характером и продолжительностью грудного вскармливания. Педиатрия. 2001;107:E38.
Koid AE, Chapman MD, Hamilton RG et al. Ara h 6 дополняет ara h 2 как важный маркер реактивности IgE к арахису. J Agric Food Chem. 2014; 62(1): 206-213.
Kramer MS, Kakuma R. Отказ от употребления антигенов в рационе матери во время беременности или кормления грудью или в обоих случаях для профилактики или лечения атопического заболевания у ребенка. lКокрановская база данных систематических обзоров. 2012 г.; 9:. арт. №: CD000133.
Lodge CJ, Allen KJ, Lowe AJ, Dharmage SC. Обзор доказательств в области профилактики и этиологии пищевой аллергии: обзор систематических обзоров. Int J. Environ Res. Здравоохранение. 2013; 10:5781-5806.
Int J. Environ Res. Здравоохранение. 2013; 10:5781-5806.
Мартин-Муньос М.Ф., Пинеда Ф., Паррадо Г.Г. и др. Пищевая аллергия у детей на грудном вскармливании. Скрытые аллергены в грудном молоке. Eur Ann Allergy Clin Immunol. 2016;48(4):123-128.
Мили Э.А., Колдер ПК. Питание матери и его влияние на развитие аллергических заболеваний. Клин Эксперт Аллергия. 2015 г.; 45(1):63-74.
Неттинг М.Дж., Миддлтон П.Ф., Макридес М. Влияет ли питание матери во время беременности и лактации на исходы у потомства? Систематический обзор пищевых подходов. Питание. 2014;30:1225-1241.
Пастор-Варгас С., Марото А.С., Диас-Пералес А. и др. Чувствительное обнаружение основных пищевых аллергенов в грудном молоке: первые ворота для контакта с аллергенами во время грудного вскармливания. Аллергия. 2015;70(8):1024-7.
Perkin MR et al. . Н. англ. Дж. Мед. 2016; 374:1733-1743.
Перкин М.Р., Логан К., Маррс Т. и др. Исследование толерантности (EAT): осуществимость режима раннего введения аллергенной пищи. J Allergy Clin Immunol 2016;137:1477-86.e8.
J Allergy Clin Immunol 2016;137:1477-86.e8.
Питт Т.Дж. и др. Снижен риск сенсибилизации к арахису после контакта с грудным вскармливанием и ранним введением арахиса. J Allergy Clin Immunol 2017; статья в прессе.
Recto MST, Genuino MLG, Castor MAR и др. Диетическая первичная профилактика аллергических заболеваний у детей; Филиппинские руководящие принципы. Аллергия в Азиатско-Тихоокеанском регионе. 2017; 7:102-114
Savage J, Sicherer S, Wood R. Естественная история пищевой аллергии. J Allergy Clin Immunol Pract. 2016;4(2): 196-203.
Sicherer SH, Sampson, HA, Eichenfield LF, Rotrosen D. Преимущества новых рекомендаций по предотвращению аллергии на арахис. Педиатрия. 2017; 139(6):1-4.
Низкая распространенность пищевой аллергии, несмотря на отсроченное введение аллергенных продуктов – данные когорты GUSTO. J Allergy Clin Immunol Pract. 2017
Тогиас А., Купер С.Ф., Ацебал М.Л. и др. Дополнение к рекомендациям по профилактике аллергии на арахис в США: отчет группы экспертов, спонсируемой Национальным институтом аллергии и инфекционных заболеваний.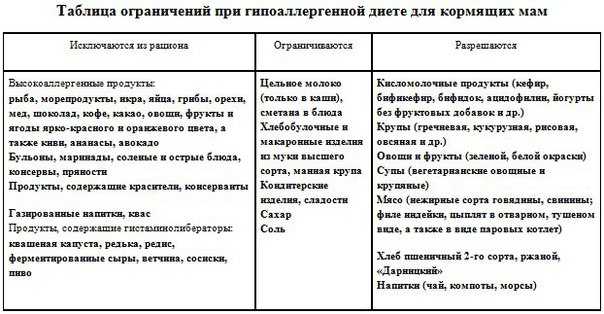 Энн Аллергия Астма Иммунол. 2017;118:166-173.
Энн Аллергия Астма Иммунол. 2017;118:166-173.
Vendenplas Y, AlFrayh AS, Almutairi B et al. Практика врачей по профилактике пищевой аллергии на Ближнем Востоке и в Северной Африке. БМЦ Педиатрия. 2017; 17:118-123.
Yepes-Nunez J et al. Рекомендации Всемирной аллергологической организации и Университета Макмастера по профилактике аллергических заболеваний (GLAD-P): витамин D. WAOJ. 2016; 9:17-28
Клэр К. Далидовиц MS, MA, RD, CD-N — зарегистрированный диетолог, который консультирует детей с пищевой аллергией и их семьи в Детском медицинском центре Коннектикута, а также работает диетологом Аллергологический кабинет при больнице. Она является адъюнкт-профессором в Университете Нью-Хейвена, где преподает питание матери и ребенка для выпускников. Клэр недавно завершила работу над руководством по пищевой аллергии и учебным материалом для «Руководства по питанию детей» Американской академии питания и диетологии. Клэр интересуется лактацией уже много десятилетий, когда ее магистерское исследование было сосредоточено на результатах лактации у матерей с инсулинозависимым диабетом 1 типа. Она сыграла важную роль в создании комитета по грудному вскармливанию в Детском медицинском центре Коннектикута и разработала многие из их правил грудного вскармливания. Клэр председательствовала в национальной практической группе (Академии питания) по проблемам женщин и репродуктивного питания, работала секретарем в Международном совете консультантов-экспертов по грудному вскармливанию (IBLCE) и в настоящее время является членом Консультативного комитета по вопросам здравоохранения LLLI.
Она сыграла важную роль в создании комитета по грудному вскармливанию в Детском медицинском центре Коннектикута и разработала многие из их правил грудного вскармливания. Клэр председательствовала в национальной практической группе (Академии питания) по проблемам женщин и репродуктивного питания, работала секретарем в Международном совете консультантов-экспертов по грудному вскармливанию (IBLCE) и в настоящее время является членом Консультативного комитета по вопросам здравоохранения LLLI.
Кофеин — La Leche League International
ГРЕЧЕСКИЙ – ΕΛΛΗΝΙΚΆ ЕВРЕЙСКИЙ ИТАЛЬЯНСКИЙ – ITALIANO
ПОВЛИЯЕТ ЛИ КОФЕИН НА МОЕГО РЕБЕНКА? Вам может быть интересно, может ли ваша утренняя чашка кофе или чая повлиять на грудного ребенка. Вас может обнадежить то, что потребление умеренного количества кофеина вряд ли повлияет на вашего доношенного, здорового ребенка, особенно после первых месяцев. В большинстве случаев ребенок потребляет только умеренное количество кофеина, около 1,5% материнской дозы. (Морбахер, 2020, стр. 566).
(Морбахер, 2020, стр. 566).
Европейское агентство по безопасности пищевых продуктов (2020 г.) заявляет, что ежедневное потребление 2 чашек кофе (200 мг кофеина) безопасно для кормления ребенка. Центры по контролю и профилактике заболеваний США (CDC) утверждают, что 300 мг или меньше в день, 2-3 чашки кофе являются приемлемыми.
Однако кофеин является стимулятором центральной нервной системы, поэтому вам следует принять во внимание следующее:
МОЙ РЕБЕНОК БОЛЕЕ ВЕРОЯТЕН, ЧЕМ ДРУГИЕ, РЕАГИРУЕТ НА КОФЕИН?У недоношенных детей, детей в возрасте до шести месяцев или у детей с другими проблемами со здоровьем может быть больше шансов проявить симптомы, потому что им требуется больше времени, чтобы вывести кофеин из их систем. (Хейл, 2019). Уровень кофеина достигает пика в молоке через один-два часа после его приема.
КАКИЕ СИМПТОМЫ МОГУТ БЫТЬ У МОЕГО РЕБЕНКА? Младенцы, которые реагируют на ваш прием кофеина, могут быть необычайно раздражительными, суетливыми или бодрствующими. Им может быть труднее заснуть.
Им может быть труднее заснуть.
Кофеин содержится во многих продуктах и напитках, помимо кофе и чая. Некоторые источники включают:
- Продукты питания/напитки:
- Какао/шоколад
- Кофе (кофе без кофеина содержит 3% кофеина)
- Чай (Черный чай, зеленый чай и другие травяные чаи. В зеленом чае матча содержится гораздо больше кофеина, чем в другом зеленом чае. Некоторые чаи не содержат кофеина.)
- Энергетические напитки
- Газированные напитки/газированные напитки
- Спортивные напитки
- Ароматизированная вода
- Лекарства (безрецептурные и рецептурные):
- Обезболивающие
- Таблетки для облегчения менструального цикла
- Добавки для похудения
Кофеин может не маркироваться, если он естественным образом содержится в продуктах питания или напитках. Другие источники кофеина, которые могут быть указаны на этикетке, включают:
Другие источники кофеина, которые могут быть указаны на этикетке, включают:
- Гуарана
- Йерба Мате
- Орехи кола/Кола
(Рейес, Корнелис, 2018 г.)
Обновленный список содержания кофеина в продуктах питания и напитках приведен здесь.
Если вы не уверены, содержит ли продукт кофеин, проверьте этикетку, если таковая имеется. Некоторые напитки, такие как кофе, чай и газированные напитки, содержат кофеин по умолчанию, если не указано иное.
СКОЛЬКО КОФЕИНА БЕЗОПАСНО УПОТРЕБЛЯТЬ? До 200–300 мг кофеина или около 2–3 чашек кофе считаются безопасными для употребления при грудном вскармливании (EFSA, 2020; CDC, 2020). По данным клиники Майо, средняя чашка кофе весом 8 унций содержит 95 – 165 мг кофеина и чашка черного чая на 8 унций могут содержать 25-48 мг. Крепость кофе/другого напитка с кофеином может быть разной для каждого человека, поэтому перед употреблением может быть полезно ознакомиться с размером порции и этикетками с пищевой ценностью.
Если вы подозреваете, что ваш ребенок может реагировать на потребление вами кофеина, вы можете заменить его напитками без кофеина на две-три недели (Mohrbacher 2020). Это даст кофеину достаточно времени, чтобы очистить вашу систему, и вы сможете оценить, влияет ли кофеин на вашего ребенка. Лучше всего постепенно снижать потребление кофеина, так как если вы остановитесь слишком быстро, у вас могут возникнуть головные боли. По мере того, как дети становятся старше, они могут быть менее подвержены влиянию кофеина.
Каталожные номераХейл, Т. В. (2019). Лекарства и материнское молоко . Нью-Йорк, штат Нью-Йорк: Springer Publishing Company, LLC. 2019.
Персонал клиники Мэйо. (н.д.). Содержание кофеина в кофе, чае, газированных напитках и многом другом. Получено с https://www.mayoclinic.org/healthy-lifestyle/nutrition-and-healthy-eating/in-depth/caffeine/art-20049372
.
Морбахер, Нэнси. Ответы на вопросы о грудном вскармливании: руководство для помощи семьям , второе издание, Nancy Mohrbacher Solutions, Inc., 2020 г.
Европейское управление по безопасности пищевых продуктов (EFSA), Парма, Италия, Научное заключение о безопасности кофеина, Группа экспертов EFSA по диетическим продуктам, питанию и аллергии (NDA)2
https://www.efsa.europa.eu/ sites/default/files/consultation/150115.pdf
(по состоянию на 11 июня 2021 г.).
CDC, Материнская диета , октябрь 2020 г. https://www.cdc.gov/breastfeeding/breastfeeding-special-circumstances/diet-and-micronutrients/maternal-diet.html (по состоянию на 11 июня 2021 г.).
Центр риска младенцев при Центре медицинских наук Техасского технологического университета, Грудное вскармливание, кофеин и энергетические напитки , апрель 2021 г. https://www.infantrisk.com/content/breastfeeding-caffeine-and-energy-drinks (по состоянию на 11 июня 2021 г.
