Содержание
История возникновения метода декапитации плода в акушерстве
Декапитация плода — одна из самых противоречивых и этически сложных процедур в акушерстве. Этот метод имеет долгую и непростую историю, уходящую корнями в глубокую древность. Как же так вышло, что врачи были вынуждены прибегнуть к столь радикальному вмешательству? Давайте окунемся в прошлое и проследим эволюцию этой неоднозначной практики.
Первые упоминания о декапитации плода встречаются еще в древнеегипетских медицинских папирусах. Тогда эта процедура считалась крайней мерой при осложненных родах, когда жизнь матери находилась под угрозой. Древние врачеватели, вооруженные лишь примитивными инструментами и ограниченными знаниями анатомии, часто оказывались перед жестоким выбором — спасти мать или ребенка. И порой единственным выходом становилось уменьшение размеров плода путем отделения головы.
С развитием медицины техника декапитации плода постепенно совершенствовалась. В Средние века появились специальные акушерские крючки и ножи, позволявшие проводить процедуру с меньшим риском для матери. Однако смертность оставалась высокой из-за отсутствия антисептиков и обезболивания. Можете представить, какие муки испытывали женщины, подвергавшиеся этой операции?
Настоящий прорыв произошел в XIX веке с развитием анестезии и асептики. Теперь врачи могли проводить декапитацию плода в более контролируемых условиях, значительно снизив риск для жизни матери. Появились новые инструменты, такие как эмбриотом Дюбуа — специальные ножницы для рассечения шеи плода. Звучит жутковато, не правда ли? Но в те времена это считалось огромным достижением акушерской науки.
Интересно, что именно в этот период декапитация плода из вынужденной меры превратилась в относительно распространенную практику. В некоторых клиниках ее проводили даже при незначительных осложнениях родов, что вызывало споры в медицинском сообществе. Врачи разделились на два лагеря: одни считали декапитацию необходимым злом, другие выступали за поиск альтернативных методов родоразрешения.
Этические дилеммы и медицинские показания
Сегодня декапитация плода — крайне редкая процедура, применяемая лишь в исключительных случаях. Но этические вопросы, связанные с ней, по-прежнему вызывают бурные дискуссии. Когда же врачи вынуждены прибегать к этому радикальному методу? Основные показания включают:
- Поперечное положение плода при запущенном течении родов
- Сросшиеся близнецы, когда невозможно извлечь их целиком
- Гидроцефалия плода с чрезмерным увеличением головы
- Некоторые случаи внутриутробной гибели плода
Каждый такой случай — настоящая трагедия для семьи и тяжелое испытание для врачей. Представьте себе эмоциональное состояние акушера, вынужденного принимать решение о декапитации плода. Это сродни выбору между Сциллой и Харибдой — любой исход чреват тяжелыми последствиями.
С этической точки зрения, главный вопрос заключается в следующем: допустимо ли жертвовать жизнью нерожденного ребенка ради спасения матери? Мнения расходятся кардинально. Сторонники декапитации плода аргументируют свою позицию тем, что в критической ситуации приоритет должен отдаваться жизни матери. Их оппоненты считают эту процедуру формой детоубийства, недопустимой ни при каких обстоятельствах.
Интересно, что отношение к декапитации плода сильно различается в разных культурах и религиозных традициях. Например, в католицизме эта процедура категорически запрещена, в то время как иудаизм допускает ее в случае прямой угрозы жизни матери. А как бы вы поступили на месте врача, оказавшегося перед таким выбором?
Медицинские показания к декапитации плода также вызывают споры в профессиональном сообществе. Некоторые акушеры считают, что с развитием кесарева сечения и других методов оперативного родоразрешения необходимость в этой процедуре практически отпала. Другие возражают, что в экстренных ситуациях, особенно при ограниченных ресурсах, декапитация может оставаться единственным способом спасти жизнь матери.
Отдельная проблема — психологические последствия для женщин, перенесших декапитацию плода. Даже если процедура была вынужденной и спасла им жизнь, многие испытывают тяжелейший эмоциональный стресс, чувство вины и депрессию. Разве не парадоксально, что мера, призванная сохранить жизнь, может нанести такую глубокую душевную травму?

Современные альтернативы и перспективы
Сегодня медицина ушла далеко вперед, и декапитация плода применяется крайне редко. Но полностью отказаться от этого метода пока не удается. В чем же причина? Дело в том, что в некоторых клинических ситуациях альтернативы просто нет. Например, при запущенном поперечном положении плода, когда кесарево сечение уже невозможно, декапитация может быть единственным шансом спасти мать.
Тем не менее, врачи постоянно ищут новые, менее травматичные методы родоразрешения. Развитие пренатальной диагностики позволяет выявлять многие патологии на ранних сроках и предотвращать критические ситуации. Совершенствуются техники кесарева сечения, появляются новые инструменты для щадящего извлечения плода.
Интересное направление — разработка минимально инвазивных методов уменьшения объема плода без нарушения его целостности. Звучит как научная фантастика, не так ли? Но ученые уже работают над созданием специальных лазерных устройств, позволяющих «сжимать» плод, не прибегая к его расчленению.
Важную роль играет и психологическая поддержка женщин, оказавшихся в ситуации, когда декапитация плода неизбежна. Разрабатываются специальные протоколы ведения таких пациенток, включающие консультации психологов и психотерапевтов. Ведь сохранить не только физическое, но и душевное здоровье матери — не менее важная задача.
В заключение хочется отметить, что история декапитации плода — это история борьбы за жизнь матери в самых тяжелых обстоятельствах. Да, этот метод шокирует и вызывает отторжение. Но не стоит забывать, что благодаря ему были спасены тысячи женских жизней. И пока медицина не найдет стопроцентной альтернативы, декапитация плода останется тем самым «последним рубежом», на который врачи будут вынуждены отступать в критических ситуациях.
Медицинские показания к проведению процедуры эмбриотомии
Эмбриотомия, включая декапитацию плода, — это та область акушерства, о которой не принято говорить вслух. Однако, как ни прискорбно, в некоторых ситуациях эта процедура становится единственным выходом. Какие же обстоятельства вынуждают врачей прибегать к столь радикальным мерам? Давайте разберемся в этом непростом вопросе.

Прежде всего, стоит отметить, что декапитация плода — это не прихоть врачей, а вынужденная мера в критических ситуациях. Представьте себе: роды длятся уже много часов, все попытки естественного родоразрешения не увенчались успехом, а состояние матери ухудшается с каждой минутой. В такой ситуации счет идет буквально на секунды, и врачи вынуждены принимать тяжелые решения.
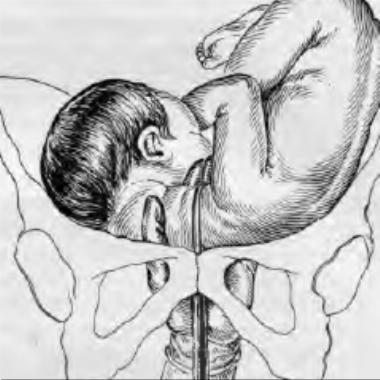
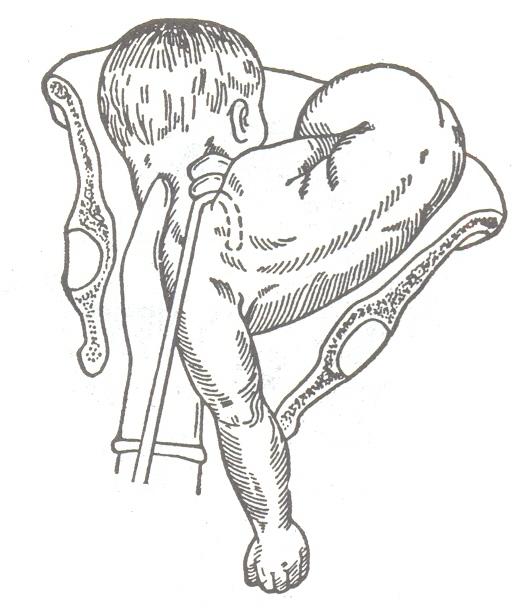
Одно из основных показаний к проведению декапитации плода — это запущенное поперечное положение при уже отошедших водах. В этом случае плод буквально застревает в родовых путях, и извлечь его целиком становится невозможно. Ситуация усугубляется тем, что матка плотно обхватывает тело ребенка, что делает невозможным проведение кесарева сечения. Как быть? Вот тут-то и приходится прибегать к декапитации, чтобы спасти хотя бы жизнь матери.
Редкие, но возможные случаи
Еще одно показание — это сросшиеся близнецы, когда их невозможно извлечь целиком. Звучит как сюжет фильма ужасов, не так ли? Но, увы, такие случаи действительно встречаются в практике акушеров. При этом важно понимать, что речь идет о ситуациях, когда сохранить жизнь детей уже невозможно, и главная задача — спасти мать.
Гидроцефалия плода с чрезмерным увеличением головы — еще одно показание к декапитации. В этом случае размеры головы настолько велики, что она не может пройти через родовые пути. Если диагноз ставится на поздних сроках, когда прерывание беременности уже невозможно, врачи могут оказаться перед необходимостью проведения эмбриотомии.
Некоторые случаи внутриутробной гибели плода также могут потребовать проведения декапитации. Это происходит, когда плод уже погиб, но его невозможно извлечь целиком из-за особенностей положения или чрезмерных размеров. В такой ситуации промедление может привести к развитию септического состояния у матери, и врачи вынуждены действовать быстро и решительно.
Этические аспекты: где грань?
Теперь давайте поговорим об этической стороне вопроса. Декапитация плода — это, пожалуй, одна из самых противоречивых процедур в современной медицине. С одной стороны, она позволяет спасти жизнь матери в критических ситуациях. С другой — сама мысль о расчленении ребенка вызывает ужас и отторжение. Как же быть?
Многие врачи сравнивают эту ситуацию с выбором между Сциллой и Харибдой. Помните эту древнегреческую легенду? Так вот, в случае с декапитацией плода выбор не менее трагичен: либо потерять и мать, и ребенка, либо пожертвовать ребенком ради спасения матери. И этот выбор ложится тяжким бременем на плечи врачей.
Интересно, что отношение к декапитации плода сильно различается в разных культурах и религиозных традициях. Например, в католицизме эта процедура категорически запрещена, в то время как иудаизм допускает ее в случае прямой угрозы жизни матери. А как бы вы поступили, оказавшись перед таким выбором?
Психологические последствия: цена спасения
Нельзя забывать и о психологических последствиях для женщин, перенесших декапитацию плода. Даже если процедура была вынужденной и спасла им жизнь, многие испытывают тяжелейший эмоциональный стресс, чувство вины и депрессию. Представьте себе: женщина готовилась стать матерью, а в итоге оказалась в ситуации, когда ее ребенка буквально расчленили, чтобы спасти ее жизнь. Как жить с этим дальше?
Многие пациентки, перенесшие эту процедуру, нуждаются в длительной психологической реабилитации. Некоторые даже говорят, что предпочли бы умереть вместе с ребенком, чем жить с таким грузом на душе. И это ставит перед врачами еще один сложный вопрос: всегда ли спасение физической жизни оправдывает нанесенную психологическую травму?
Альтернативы: есть ли выход?
В современной медицине постоянно ведутся поиски альтернатив декапитации плода. Развитие пренатальной диагностики позволяет выявлять многие патологии на ранних сроках и предотвращать критические ситуации. Совершенствуются техники кесарева сечения, появляются новые инструменты для щадящего извлечения плода.
Одно из перспективных направлений — разработка минимально инвазивных методов уменьшения объема плода без нарушения его целостности. Звучит фантастически, не правда ли? Но ученые уже работают над созданием специальных лазерных устройств, позволяющих «сжимать» плод, не прибегая к его расчленению.
Еще одно интересное направление — использование 3D-моделирования для планирования сложных родов. Это позволяет заранее просчитать все возможные сценарии и подготовиться к ним, минимизируя риск возникновения ситуаций, требующих декапитации плода.
Статистика и реальность
А теперь давайте обратимся к цифрам. Насколько часто в современной практике приходится прибегать к декапитации плода? По данным различных исследований, частота этой процедуры в развитых странах составляет от 1 на 10 000 до 1 на 50 000 родов. Казалось бы, не так уж и много. Но давайте задумаемся: за каждым таким случаем стоит реальная человеческая трагедия.
Интересно, что частота проведения декапитации плода значительно выше в развивающихся странах, где доступ к современным методам родовспоможения ограничен. Там эта процедура может проводиться в 10-20 раз чаще, чем в развитых странах. И это еще раз подчеркивает важность развития акушерской помощи и пренатальной диагностики.
Правовые аспекты: кто несет ответственность?
Отдельная тема — правовое регулирование проведения декапитации плода. В большинстве стран эта процедура разрешена только по строгим медицинским показаниям и требует получения информированного согласия пациентки или ее родственников. Но даже при соблюдении всех формальностей врачи часто оказываются под угрозой судебных исков.
Представьте себе ситуацию: врач, действуя в экстренной ситуации, принимает решение о проведении декапитации плода и спасает жизнь матери. А через некоторое время эта же мать подает на него в суд, обвиняя в убийстве ребенка. Абсурд? Увы, такие случаи бывают, и они ставят врачей в крайне уязвимое положение.
Все это приводит к тому, что многие акушеры стараются избегать проведения этой процедуры даже в случаях, когда она действительно необходима. А это, в свою очередь, может привести к увеличению материнской смертности. Замкнутый круг, не так ли?
Будущее: что нас ждет?
Какое будущее ждет декапитацию плода как медицинскую процедуру? Многие эксперты считают, что с развитием технологий необходимость в ней будет постепенно сходить на нет. Уже сейчас в развитых странах эта процедура проводится крайне редко, и эта тенденция, вероятно, продолжится.

Однако полностью отказаться от декапитации плода в обозримом будущем вряд ли удастся. Всегда будут существовать экстремальные ситуации, когда эта процедура может оказаться единственным шансом на спасение жизни матери. И задача медицинского сообщества — не запретить эту процедуру, а минимизировать необходимость ее проведения.
В конечном итоге, декапитация плода — это не просто медицинская процедура. Это зеркало, в котором отражаются все противоречия современной медицины и общества в целом. И то, как мы относимся к этой процедуре, говорит о нас не меньше, чем о самой медицине.
Техника выполнения краниотомии при осложненных родах
Краниотомия — это один из видов эмбриотомии, включающий декапитацию плода. Звучит жутко, не правда ли? Но иногда это единственный способ спасти жизнь матери в критической ситуации. Как же проводится эта процедура? Давайте разберемся, но предупреждаю: слабонервным лучше не читать дальше.
Прежде всего, стоит отметить, что краниотомия — это не рядовая операция. К ней прибегают лишь в исключительных случаях, когда все другие методы родоразрешения невозможны или связаны с чрезмерным риском для матери. Представьте себе ситуацию: роды длятся уже много часов, плод застрял в родовом канале, а его размеры не позволяют извлечь его целиком. Что делать? Вот тут-то и может потребоваться краниотомия.
Подготовка к процедуре: каждая секунда на счету
Перед началом операции врачи проводят тщательное обследование пациентки. Ультразвуковое исследование помогает точно определить положение плода и выбрать оптимальную технику вмешательства. Также проверяется состояние родовых путей — ведь любые повреждения могут осложнить и без того непростую процедуру.
Обезболивание — crucial аспект. Обычно применяется эпидуральная или спинномозговая анестезия, позволяющая полностью блокировать болевые ощущения в нижней части тела. В экстренных случаях может использоваться и общий наркоз, но это повышает риски для матери.
Интересный факт: несмотря на всю сложность процедуры, подготовка к ней занимает считанные минуты. Время в таких ситуациях — роскошь, которой у врачей просто нет.

Сама процедура: шаг за шагом
Итак, пациентка подготовлена, анестезия подействовала. Что дальше? Процедура краниотомии обычно включает следующие этапы:
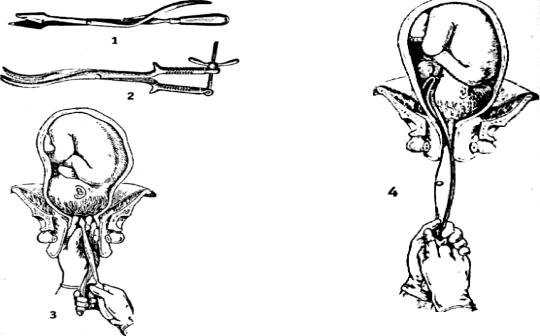
- Введение инструментов. Через родовые пути вводится специальный перфоратор — инструмент, напоминающий большие ножницы с острым концом.
- Перфорация черепа. Врач аккуратно пробивает отверстие в черепе плода. Звучит ужасно, но помните: к этому моменту плод уже нежизнеспособен.
- Эвакуация содержимого черепа. Через созданное отверстие удаляется мозговое вещество, что позволяет уменьшить размеры головки плода.
- Компрессия черепа. С помощью специальных щипцов череп сжимается, еще больше уменьшая его объем.
- Извлечение плода. Теперь, когда размеры головки уменьшены, плод можно извлечь через родовые пути.
Весь процесс может занимать от 15 до 30 минут, в зависимости от сложности случая и опыта врача. Но эти минуты кажутся вечностью и для медиков, и для пациентки.
Риски и осложнения: тонкая грань
Краниотомия — процедура, сопряженная с высоким риском осложнений. Какие опасности подстерегают пациентку? Во-первых, это травмы родовых путей. Острые инструменты, используемые при операции, могут повредить мягкие ткани, что чревато кровотечениями и инфекциями.
Во-вторых, существует риск перфорации матки. Представьте себе: врач работает буквально вслепую, ориентируясь только на свои тактильные ощущения. Одно неверное движение — и может случиться непоправимое.
Третий серьезный риск — это инфекционные осложнения. Несмотря на все меры асептики, введение инструментов и манипуляции с тканями плода создают идеальные условия для проникновения бактерий. Поэтому после краниотомии пациентке обязательно назначается курс антибиотиков.
Психологические аспекты: невидимые шрамы
Отдельная тема — психологические последствия краниотомии. Представьте себе состояние женщины, которая готовилась стать матерью, а в итоге пережила такую травмирующую процедуру. Чувство вины, депрессия, посттравматическое стрессовое расстройство — вот лишь некоторые из возможных последствий.

Интересно, что многие женщины, перенесшие краниотомию, впоследствии отказываются от повторных беременностей. Страх пережить подобное снова оказывается сильнее желания стать матерью. И это ставит перед обществом серьезный вопрос: как помочь этим женщинам вернуться к нормальной жизни?
Альтернативы: есть ли выход?
В современной медицине постоянно ведутся поиски альтернатив краниотомии. Одно из перспективных направлений — использование фетальной хирургии. Представьте себе: врачи могут проводить операции на плоде прямо в утробе матери! Это позволяет корректировать некоторые патологии развития еще до рождения, снижая риск осложненных родов.
Другое интересное направление — разработка новых методов родовспоможения. Например, сейчас активно изучаются возможности использования роботизированных систем для проведения сложных акушерских манипуляций. Звучит как научная фантастика, не так ли? Но кто знает, может быть, уже через несколько лет роботы-акушеры станут реальностью.
Этические дилеммы: где грань?
Краниотомия поднимает множество этических вопросов. Имеем ли мы право жертвовать жизнью одного человека (пусть даже еще не родившегося) ради спасения другого? Как определить, чья жизнь «ценнее» — матери или ребенка? И кто вообще имеет право принимать такие решения?
Интересно, что отношение к краниотомии сильно различается в разных культурах и религиозных традициях. В некоторых странах эта процедура запрещена законом, в других — разрешена, но строго регламентирована. А как вы считаете, где должна проходить эта этическая грань?
Будущее процедуры: что дальше?
Какое будущее ждет краниотомию? Многие эксперты считают, что с развитием технологий необходимость в этой процедуре будет постепенно сходить на нет. Уже сейчас в развитых странах она проводится крайне редко, и эта тенденция, вероятно, продолжится.
Однако полностью отказаться от краниотомии в обозримом будущем вряд ли удастся. Всегда будут существовать экстремальные ситуации, когда эта процедура может оказаться единственным шансом на спасение жизни матери. И задача медицинского сообщества — не запретить эту процедуру, а минимизировать необходимость ее проведения.
Обучение врачей: тонкости мастерства
Отдельная тема — подготовка специалистов, способных проводить краниотомию. Как вы думаете, легко ли найти врача, готового выполнять такую процедуру? Большинство молодых акушеров-гинекологов никогда не сталкивались с необходимостью проведения краниотомии в реальной практике. Поэтому обучение этой технике часто проводится на симуляторах.
Интересный факт: в некоторых медицинских вузах для обучения краниотомии используются специальные манекены с реалистичной анатомией. Студенты могут отрабатывать технику операции в безопасных условиях, прежде чем столкнутся с необходимостью ее проведения в реальной жизни.
В заключение хочется сказать: краниотомия — это не просто медицинская процедура. Это зеркало, в котором отражаются все противоречия современной медицины и общества в целом. И то, как мы относимся к этой процедуре, говорит о нас не меньше, чем о самой медицине. А как вы считаете, есть ли у краниотомии место в современном акушерстве?
Этические дилеммы и правовые аспекты фетальной редукции
Фетальная редукция — это процедура, которая вызывает бурные споры в медицинском сообществе и обществе в целом. Она включает в себя уменьшение числа плодов при многоплодной беременности, и в некоторых случаях может включать декапитацию плода. Звучит пугающе, не так ли? Но давайте разберемся, почему врачи иногда вынуждены прибегать к таким радикальным мерам.
Представьте себе ситуацию: женщина беременна тройней или четверней. Казалось бы, радостное событие, но медики бьют тревогу. Многоплодная беременность несет в себе высокие риски как для матери, так и для детей. Преждевременные роды, задержка роста плодов, осложнения во время беременности — вот лишь некоторые из возможных проблем. И тут врачи предлагают фетальную редукцию. Как бы вы поступили на месте этой женщины?
Медицинские показания: когда количество становится опасным
Основное показание к фетальной редукции — это снижение рисков при многоплодной беременности. Но есть и другие ситуации, когда может потребоваться эта процедура. Например, если у одного из плодов обнаружены серьезные генетические аномалии. В таких случаях редукция может быть способом сохранить жизнь и здоровье остальных детей.
Интересный факт: исследования показывают, что риски для оставшихся плодов при фетальной редукции значительно ниже, чем риски при продолжении многоплодной беременности. Но можно ли измерить ценность жизни статистикой?
Техника проведения: между жизнью и смертью
Сама процедура фетальной редукции технически сложна и требует высочайшей квалификации врача. Обычно она проводится в первом триместре беременности, когда плоды еще очень малы. Врач под контролем УЗИ вводит в полость матки тонкую иглу и инъецирует в сердце выбранного плода специальный раствор, вызывающий его гибель. Звучит ужасно, не правда ли? Но для оставшихся плодов эта процедура практически безопасна.
В редких случаях, когда фетальная редукция проводится на поздних сроках, может потребоваться более радикальное вмешательство, включая декапитацию плода. Это происходит, когда обычные методы редукции уже невозможны из-за размеров плода. Представьте себе эмоциональное состояние врача, вынужденного принимать такое решение!
Этические дилеммы: право выбора или право на жизнь?
Фетальная редукция поднимает множество этических вопросов. Имеем ли мы право решать, кому жить, а кому нет? Как выбрать, какой из плодов должен быть редуцирован? И кто вообще должен принимать такое решение — врачи или родители?
С одной стороны, фетальная редукция может спасти жизни. Многоплодная беременность часто заканчивается преждевременными родами, и не все дети выживают. Редукция повышает шансы на благополучное вынашивание оставшихся плодов. Но с другой стороны, это преднамеренное прерывание жизни. Как примирить эти противоречия?
Интересно, что отношение к фетальной редукции сильно различается в разных культурах и религиозных традициях. В некоторых странах эта процедура запрещена законом, в других — разрешена, но строго регламентирована. А как вы считаете, где должна проходить эта этическая грань?
Психологические аспекты: невидимые шрамы
Нельзя забывать и о психологических последствиях фетальной редукции для родителей, особенно для матери. Представьте себе: женщина готовилась стать матерью тройни или четверни, а в итоге вынуждена выбирать, кого из своих детей «оставить». Чувство вины, депрессия, посттравматическое стрессовое расстройство — вот лишь некоторые из возможных последствий.
Исследования показывают, что многие женщины, перенесшие фетальную редукцию, годами страдают от психологических проблем. Некоторые даже отказываются от повторных беременностей, опасаясь снова оказаться перед таким выбором. Как помочь этим женщинам справиться с травмой? Этот вопрос остается открытым для психологов и психотерапевтов.
Правовые аспекты: в лабиринте законов
Правовое регулирование фетальной редукции — это настоящий лабиринт, в котором легко заблудиться. В разных странах действуют разные законы, и то, что разрешено в одном месте, может быть уголовно наказуемо в другом. Как же разобраться в этом правовом хаосе?
В большинстве развитых стран фетальная редукция разрешена, но с определенными ограничениями. Обычно требуется наличие медицинских показаний и информированное согласие пациентки. Но есть страны, где эта процедура полностью запрещена, и женщины вынуждены ехать за границу, чтобы ее провести. А как вы думаете, должно ли государство вмешиваться в такие интимные вопросы?
Интересный факт: в некоторых странах фетальная редукция юридически приравнивается к аборту, и на нее распространяются все соответствующие ограничения. Это создает дополнительные сложности для врачей и пациентов.
Альтернативы: есть ли выход?
В современной медицине постоянно ведутся поиски альтернатив фетальной редукции. Одно из перспективных направлений — совершенствование методов ЭКО для снижения риска многоплодной беременности. Представьте себе: врачи могут точно контролировать количество имплантируемых эмбрионов, снижая вероятность «нежелательных» двоен или троен.
Другое интересное направление — развитие методов внутриутробной хирургии. Уже сейчас врачи могут проводить операции на плоде, не прерывая беременность. Кто знает, может быть, в будущем удастся разработать способы коррекции патологий развития, не прибегая к редукции?
Будущее процедуры: что дальше?
Какое будущее ждет фетальную редукцию? Многие эксперты считают, что с развитием технологий необходимость в этой процедуре будет постепенно сокращаться. Уже сейчас в развитых странах она проводится значительно реже, чем 10-20 лет назад, и эта тенденция, вероятно, продолжится.
Однако полностью отказаться от фетальной редукции в обозримом будущем вряд ли удастся. Всегда будут существовать ситуации, когда эта процедура может оказаться единственным шансом на благополучное завершение беременности. И задача медицинского сообщества — не запретить эту процедуру, а минимизировать необходимость ее проведения.
Общественное мнение: между состраданием и осуждением
Отношение общества к фетальной редукции остается неоднозначным. Для одних это необходимая медицинская процедура, спасающая жизни. Для других — узаконенное детоубийство. Как примирить эти противоположные точки зрения?
Интересно, что общественное мнение по этому вопросу часто зависит от личного опыта. Люди, столкнувшиеся с проблемами многоплодной беременности, как правило, более терпимо относятся к фетальной редукции. А вы задумывались, как бы изменилось ваше мнение, окажись вы в такой ситуации?
В конечном итоге, фетальная редукция — это не просто медицинская процедура. Это зеркало, в котором отражаются все противоречия современного общества. И то, как мы относимся к этой процедуре, говорит о нас не меньше, чем о самой медицине. А как вы считаете, есть ли у фетальной редукции место в современном акушерстве? Или мы должны искать другие пути решения проблем многоплодной беременности?
Альтернативные методы родоразрешения при патологических предлежаниях
Патологические предлежания плода — это настоящий кошмар для акушеров. Представьте себе: ребенок упрямо не хочет занимать правильное положение, а роды уже на носу. Что делать? Ещё совсем недавно в таких случаях нередко прибегали к радикальным мерам, включая декапитацию плода. Но медицина не стоит на месте, и сегодня у врачей есть целый арсенал альтернативных методов. Давайте разберемся, какие же способы помогают избежать крайностей и сохранить жизнь как матери, так и ребенку.
Кесарево сечение: палочка-выручалочка или новые риски?
Кесарево сечение — это, пожалуй, самый распространенный метод родоразрешения при патологических предлежаниях. Казалось бы, идеальное решение: врач просто делает разрез на животе и матке и достает ребенка. Но все ли так просто? У этой медали есть и обратная сторона. Во-первых, это серьезная операция со всеми вытекающими рисками: кровотечения, инфекции, долгое восстановление. Во-вторых, каждое последующее кесарево сечение становится все более рискованным. А что если женщина планирует большую семью?
Интересный факт: в некоторых странах процент кесаревых сечений достигает 50% и даже выше. Это вызывает тревогу у многих специалистов. Не слишком ли часто мы прибегаем к скальпелю, забывая о естественных методах?
Наружный поворот плода: акробатика в утробе
А вы знали, что плод можно «уговорить» перевернуться прямо в животе у мамы? Это называется наружный поворот плода, и это настоящее искусство акушерства. Врач мягкими, но уверенными движениями через брюшную стенку пытается развернуть ребенка в правильное положение. Звучит просто, но на деле это требует огромного опыта и мастерства. Успешный поворот позволяет избежать и кесарева сечения, и тем более таких крайних мер, как декапитация плода.
Однако и у этого метода есть свои подводные камни. Во-первых, он не всегда удается — упрямый малыш может вернуться в прежнее положение. Во-вторых, существует риск осложнений: преждевременная отслойка плаценты, разрыв пуповины. Поэтому процедура проводится только в условиях стационара, под строгим контролем УЗИ.
Акушерские щипцы и вакуум-экстракция: инструментальная помощь
Иногда плод занимает правильное положение, но застревает в родовых путях. Раньше в таких случаях нередко прибегали к декапитации. Но сегодня на помощь приходят акушерские щипцы и вакуум-экстрактор. Эти инструменты позволяют врачу аккуратно извлечь ребенка, не прибегая к кесареву сечению или более радикальным мерам.
Звучит как спасение, не так ли? Но и здесь не все так гладко. Использование этих инструментов требует высочайшего мастерства. Неумелое применение может привести к травмам как ребенка, так и матери. Поэтому во многих клиниках предпочитают лишний раз сделать кесарево, чем рисковать с щипцами или вакуум-экстрактором.
Медикаментозная коррекция: химия на страже родов
А что если заставить матку работать более эффективно? Именно на этом принципе основано применение различных медикаментов для стимуляции родовой деятельности. Окситоцин, простагландины — эти препараты могут творить чудеса, усиливая сокращения матки и помогая ребенку появиться на свет естественным путем даже при не самом удачном предлежании.
Но и тут есть свои риски. Чрезмерная стимуляция может привести к гипоксии плода или даже разрыву матки. Поэтому применение этих препаратов требует постоянного мониторинга состояния матери и ребенка. Это как балансирование на канате: чуть перестарался — и можешь упасть в пропасть осложнений.
Тренировочные схватки: физкультура для матки
А вы слышали о методе тренировочных схваток? Это когда врачи искусственно вызывают небольшие сокращения матки задолго до предполагаемой даты родов. Зачем? Это помогает плоду занять правильное положение, а матке — «потренироваться» перед главным событием. Особенно эффективен этот метод при тазовом предлежании.
Однако и тут есть свои нюансы. Слишком ранние или слишком интенсивные тренировочные схватки могут спровоцировать преждевременные роды. Поэтому применение этого метода требует точного расчета и постоянного наблюдения.
Позиционная терапия: йога для беременных
А что если предоставить природе шанс все исправить самой? Позиционная терапия основана именно на этом принципе. Беременной женщине рекомендуют определенные позы и упражнения, которые помогают плоду самостоятельно занять правильное положение. Звучит просто, но результаты порой поразительны!
Например, при тазовом предлежании эффективен метод Диего-Пинар: женщина лежит на спине, подняв таз выше головы. Или метод коленно-локтевого положения, когда будущая мама встает на колени и локти. Эти простые позы могут творить чудеса, помогая избежать более радикальных вмешательств.
Акупунктура и иглоукалывание: восточная мудрость на страже родов
Кто бы мог подумать, что древние китайские практики могут помочь при патологических предлежаниях? Однако исследования показывают, что акупунктура и иглоукалывание действительно могут способствовать правильному повороту плода. Как это работает? Считается, что воздействие на определенные точки стимулирует активность плода и помогает ему занять оптимальное положение.
Конечно, этот метод вызывает споры в научном сообществе. Многие скептики считают его не более чем плацебо. Но если он работает и помогает избежать более радикальных вмешательств, включая декапитацию плода, разве не стоит дать ему шанс?
Гипербарическая оксигенация: кислородный коктейль для двоих
Представьте себе камеру, наполненную чистым кислородом под повышенным давлением. Звучит как декорация для фантастического фильма, не так ли? Но это реальный метод лечения, который находит применение и в акушерстве. Гипербарическая оксигенация помогает улучшить снабжение плода кислородом, что может стимулировать его активность и способствовать правильному повороту.
Однако и у этого метода есть свои ограничения. Не все беременные женщины могут переносить условия барокамеры. Кроме того, этот метод доступен далеко не во всех клиниках из-за сложности и дороговизны оборудования.
Заключение: выбор за нами
Итак, мы видим, что современная медицина предлагает множество альтернатив таким радикальным методам, как декапитация плода. От кесарева сечения до акупунктуры — арсенал средств поистине впечатляет. Но какой метод выбрать в каждом конкретном случае? Это сложное решение, которое должно приниматься совместно врачом и будущей мамой, с учетом всех индивидуальных особенностей и рисков.
Важно помнить, что нет универсального решения, подходящего для всех случаев. Иногда приходится комбинировать разные методы или переходить от одного к другому. Главное — не терять надежды и помнить, что современная медицина дает нам множество шансов на благополучное разрешение даже самых сложных ситуаций.
