Содержание
Физиологические причины дискомфорта: Норма или патология
Знаете ли вы, что каждая вторая беременная женщина сталкивается с неприятными ощущениями в нижней части живота? Да, это так! И когда болит внизу справа живота у беременной, это может вызвать настоящую панику. Но давайте разберемся, всегда ли стоит бить тревогу?
Представьте себе, что ваш организм — это уникальная фабрика, которая перестраивает все свои процессы для создания новой жизни. Неудивительно, что в ходе такой глобальной реконструкции могут возникнуть некоторые «неполадки». Болевые ощущения справа внизу живота — это как сигнальные огни на пульте управления этой фабрики. Иногда они просто говорят: «Эй, тут идет стройка!», а иногда предупреждают о серьезных проблемах.
Итак, какие же физиологические причины могут вызывать дискомфорт в правой нижней части живота у будущих мам? Начнем с самого очевидного — рост матки. По мере того как ваш малыш растет, матка расширяется, оказывая давление на окружающие органы и связки. Это может вызывать тянущие или колющие боли, особенно при резких движениях или смене положения тела.
А вы знали, что во время беременности объем крови в организме женщины увеличивается почти на 50%? Это колоссальная нагрузка на сердечно-сосудистую систему! Такое увеличение кровотока может привести к застою крови в малом тазу, вызывая неприятные ощущения, в том числе и справа внизу живота.
Кишечные неурядицы: когда дискомфорт — норма
Теперь давайте поговорим о такой деликатной теме, как работа кишечника во время беременности. Гормональные изменения могут существенно замедлить перистальтику кишечника, что приводит к запорам. А запоры, в свою очередь, могут вызывать боль и дискомфорт в нижней части живота, в том числе и справа. Кроме того, растущая матка может сдавливать кишечник, усугубляя проблему.
Еще одна распространенная причина дискомфорта — это газообразование. Во время беременности процессы пищеварения замедляются, что может привести к повышенному газообразованию и вздутию живота. Эти симптомы часто ошибочно принимают за более серьезные проблемы, вызывая ненужное беспокойство у будущих мам.
Когда боль — сигнал тревоги
Однако не стоит списывать все неприятные ощущения на нормальные физиологические процессы. Есть ряд патологических состояний, при которых болит внизу справа живота у беременной, и которые требуют немедленного медицинского вмешательства.
Одно из таких состояний — аппендицит. Да-да, эта коварная болезнь может настигнуть и во время беременности! Причем диагностировать ее в этот период гораздо сложнее, так как типичные симптомы могут быть смазаны или вовсе отсутствовать из-за смещения органов растущей маткой.
Другая потенциально опасная ситуация — внематочная беременность. Хотя она чаще проявляется болью слева, в некоторых случаях дискомфорт может ощущаться и справа. Это состояние требует экстренной медицинской помощи, так как представляет угрозу для жизни женщины.
Уникальность каждой беременности
Важно помнить, что каждая беременность уникальна, как отпечаток пальца. То, что вызывает дискомфорт у одной женщины, может совершенно не беспокоить другую. Например, некоторые будущие мамы испытывают боль в правой части живота из-за растяжения круглой связки матки. Эта боль может быть довольно интенсивной, но при этом абсолютно безопасной для мамы и малыша.
А вы когда-нибудь слышали о синдроме беспокойных ног? Это состояние, при котором женщина испытывает неприятные ощущения в ногах, особенно по вечерам и ночам. Интересно, что иногда эти ощущения могут отдавать в нижнюю часть живота, создавая дополнительный дискомфорт.
Как отличить норму от патологии?
Итак, как же отличить нормальные физиологические изменения от патологических процессов? Вот несколько ключевых моментов, на которые стоит обратить внимание:
- Интенсивность боли: если болит внизу справа живота у беременной настолько сильно, что это мешает нормальной жизнедеятельности, это повод для беспокойства.
- Характер боли: острая, режущая боль или боль, которая не проходит в течение нескольких часов, требует медицинского осмотра.
- Сопутствующие симптомы: если боль сопровождается лихорадкой, рвотой, головокружением или кровянистыми выделениями, немедленно обратитесь к врачу.
- Изменение характера боли: если привычный дискомфорт вдруг изменил свой характер или интенсивность, это тоже повод для консультации со специалистом.
Профилактика и облегчение дискомфорта
Что же делать, чтобы минимизировать риск возникновения неприятных ощущений? Вот несколько простых, но эффективных советов:

- Следите за питанием: избегайте продуктов, вызывающих газообразование, и не переедайте.
- Двигайтесь: умеренная физическая активность помогает улучшить кровообращение и работу кишечника.
- Носите удобную одежду: тесная одежда может усиливать дискомфорт в животе.
- Практикуйте релаксацию: стресс может усиливать неприятные ощущения, поэтому важно научиться расслабляться.
- Используйте специальный бандаж: он поможет разгрузить мышцы живота и спины.
Помните, что ваше тело сейчас переживает удивительные изменения. Оно готовится к чуду рождения новой жизни. И хотя этот процесс не всегда комфортен, он абсолютно того стоит. Прислушивайтесь к своему организму, не игнорируйте тревожные сигналы, но и не паникуйте по каждому поводу. Ваша интуиция — ваш лучший советчик в этот период. А если сомневаетесь — всегда лучше проконсультироваться с врачом. Ведь ваше здоровье и здоровье вашего малыша — это самое главное!
Аппендицит во время беременности: Симптомы и риски
Представьте себе, что вы — будущая мама, и вдруг чувствуете, как болит внизу справа живота у беременной. Первая мысль — это нормально, просто малыш растет. Но что, если это не так? Что, если это коварный аппендицит, который решил напомнить о себе в самый неподходящий момент? Давайте разберемся, как распознать этого непрошеного гостя и что делать, если он все-таки постучался в дверь.
Аппендицит — это воспаление червеобразного отростка слепой кишки, который, как назло, расположен именно в правой нижней части живота. Во время беременности диагностировать его — та еще головоломка! Почему? Да потому что растущая матка может сдвинуть аппендикс выше его обычного положения, а типичные симптомы могут быть замаскированы обычными неприятностями, сопровождающими беременность.
Симптомы: игра в прятки
Итак, как же распознать аппендицит, когда ваш живот и так постоянно преподносит сюрпризы? Вот несколько ключевых моментов:
- Боль: Начинается обычно в области пупка, а затем перемещается в правую нижнюю часть живота. Но внимание! У беременных эта боль может «мигрировать» выше, следуя за смещенным аппендиксом.
- Тошнота и рвота: Да, это похоже на обычный токсикоз, но если эти симптомы появились внезапно во втором или третьем триместре — насторожитесь!
- Потеря аппетита: Если вдруг ваши любимые соленые огурчики перестали радовать — это повод задуматься.
Но помните, эти симптомы могут быть как ярко выраженными, так и едва заметными. Организм каждой женщины уникален, и реагировать на аппендицит он может по-своему.
Риски: когда промедление смерти подобно
Аппендицит во время беременности — это не просто неприятность, это потенциальная угроза для жизни мамы и малыша. Если вовремя не диагностировать и не лечить это состояние, может произойти разрыв аппендикса. А это уже прямой путь к перитониту — воспалению брюшины, которое может привести к септическому шоку и, не дай бог, летальному исходу.
Кроме того, воспалительный процесс может спровоцировать преждевременные роды. Представляете, какой стресс для малыша — родиться раньше срока из-за того, что мама вовремя не распознала симптомы аппендицита?
Диагностика: детективное расследование
Диагностировать аппендицит у беременных — задача не из легких. Это как искать иголку в стоге сена, только вместо сена — растущий живот. Врачам приходится проявлять настоящие детективные способности!
Обычно диагностика включает в себя:
- Физический осмотр: Врач пальпирует живот, проверяя на болезненность и напряжение мышц.
- Анализ крови: Повышенный уровень лейкоцитов может указывать на воспаление.
- УЗИ: Это безопасный метод, который может помочь визуализировать аппендикс.
- МРТ: В сложных случаях может потребоваться более детальное исследование.
Интересный факт: у беременных женщин аппендицит часто протекает атипично. Например, классический симптом Щеткина-Блюмберга (усиление боли при резком отнятии руки от живота) может отсутствовать из-за растянутости мышц передней брюшной стенки.
Лечение: операция неизбежна?
Если диагноз подтвердился, единственный выход — операция. Да, звучит страшно, но на самом деле это наименьшее из зол. Современные методы позволяют провести аппендэктомию с минимальным риском для мамы и малыша.
В зависимости от срока беременности и состояния пациентки, врачи могут выбрать один из методов:
- Лапароскопия: Минимально инвазивная процедура, при которой через небольшие разрезы вводятся инструменты и камера.
- Открытая операция: Применяется в более сложных случаях или на поздних сроках беременности.
После операции будущей маме назначают антибиотики и обезболивающие, безопасные для плода. Кстати, исследования показывают, что риск преждевременных родов после аппендэктомии не выше, чем у беременных, не перенесших операцию.
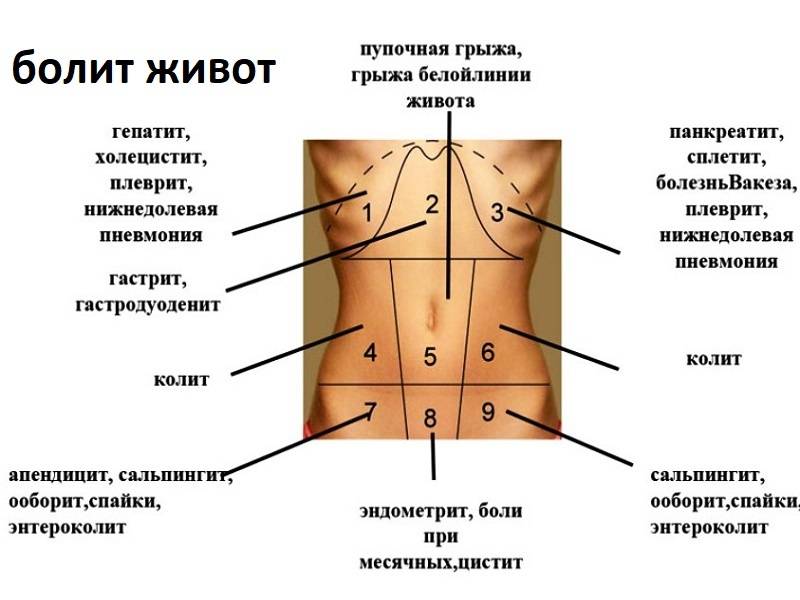
Профилактика: можно ли предотвратить?
К сожалению, волшебной таблетки от аппендицита не существует. Но есть несколько моментов, которые могут снизить риск:
- Правильное питание: Больше клетчатки, меньше жирной и острой пищи.
- Достаточное потребление жидкости: Помогает предотвратить запоры, которые могут провоцировать воспаление.
- Умеренная физическая активность: Помогает поддерживать нормальную работу кишечника.
Но главное — быть внимательной к своему организму. Если что-то кажется необычным, не стесняйтесь обращаться к врачу. Лучше лишний раз проверится, чем пропустить серьезную проблему.
Мифы и реальность
Вокруг темы аппендицита во время беременности ходит немало мифов. Давайте развеем некоторые из них:
- Миф: Беременным нельзя делать операцию по удалению аппендикса. Реальность: Операция безопасна при правильном проведении и менее опасна, чем осложнения от нелеченого аппендицита.
- Миф: После удаления аппендикса обязательно случится выкидыш. Реальность: Риск выкидыша не выше, чем при обычной беременности.
- Миф: Аппендицит можно вылечить антибиотиками. Реальность: В некоторых случаях это возможно, но при беременности операция — наиболее безопасный вариант.
В конце концов, аппендицит во время беременности — это не приговор. Да, это серьезное испытание, но современная медицина позволяет справиться с ним без угрозы для мамы и малыша. Главное — быть внимательной к своему организму и не игнорировать тревожные симптомы. Помните, ваше здоровье — это здоровье вашего будущего ребенка. Берегите себя и не бойтесь обращаться за помощью, если чувствуете, что что-то не так. Ведь лучше перестраховаться, чем потом кусать локти, правда?
Внематочная беременность: Почему важна ранняя диагностика
Представьте, что вы только что узнали о своей беременности. Радость переполняет вас, но вдруг вы замечаете, что болит внизу справа живота у беременной. Что это? Обычное недомогание или тревожный сигнал? А что, если это внематочная беременность? Давайте разберемся в этом непростом вопросе и выясним, почему ранняя диагностика в этом случае может стать вопросом жизни и смерти.

Внематочная беременность — это когда оплодотворенная яйцеклетка прикрепляется и начинает развиваться вне матки. В большинстве случаев это происходит в маточной трубе, но иногда может быть и в яичнике, шейке матки или даже в брюшной полости. Звучит как сюжет фантастического фильма, не правда ли? Но, к сожалению, это суровая реальность, с которой сталкиваются примерно 2% беременных женщин.
Симптомы: Когда бить тревогу?
Итак, как же распознать эту коварную напасть? Вот несколько ключевых симптомов, на которые стоит обратить внимание:
- Боль в животе: Обычно она острая и односторонняя. И хотя чаще всего болит внизу слева живота у беременной при внематочной беременности, иногда боль может ощущаться и справа.
- Кровянистые выделения: Они могут быть скудными и темными, напоминая начало менструации.
- Головокружение и слабость: Эти симптомы могут указывать на внутреннее кровотечение.
- Боль в плече: Да-да, как ни странно, но боль в плече может быть признаком внутреннего кровотечения в брюшной полости.
Но вот в чем загвоздка: эти симптомы могут быть настолько слабыми, что женщина может их просто не заметить или списать на обычное недомогание. А ведь каждая минута на счету!
Диагностика: Детективное расследование в миниатюре
Как же врачи выявляют внематочную беременность? Это настоящее детективное расследование, где каждая деталь имеет значение. Вот основные методы диагностики:
- Анализ крови на ХГЧ: Уровень этого гормона при внематочной беременности растет медленнее, чем при нормальной.
- УЗИ: Это основной метод диагностики. Если в матке не видно плодного яйца, а уровень ХГЧ повышен — это повод для беспокойства.
- Лапароскопия: В сложных случаях может потребоваться этот инвазивный метод для точной диагностики.
Интересный факт: иногда внематочная беременность может протекать одновременно с нормальной. Это называется гетеротопической беременностью и встречается крайне редко — примерно в 1 случае на 30 000 беременностей. Вот такая природная лотерея!
Лечение: Время — наш главный враг
Если диагноз подтвердился, действовать нужно быстро. Варианты лечения зависят от срока беременности и состояния пациентки:
- Медикаментозное лечение: На ранних сроках может применяться препарат метотрексат, который останавливает рост плодного яйца.
- Лапароскопическая операция: Это малоинвазивный метод, при котором удаляется плодное яйцо, а иногда и маточная труба.
- Открытая операция: В экстренных случаях, когда есть угроза разрыва трубы и внутреннего кровотечения.
Важно понимать, что промедление в лечении внематочной беременности может привести к разрыву маточной трубы, массивному внутреннему кровотечению и даже к летальному исходу. Вот почему ранняя диагностика так критически важна.
Последствия: Что дальше?
После лечения внематочной беременности многих женщин волнует вопрос: «А смогу ли я еще иметь детей?» Ответ не так прост, как хотелось бы. Все зависит от множества факторов:
- Состояние второй маточной трубы
- Причина, вызвавшая внематочную беременность
- Метод лечения, который был применен
Статистика говорит, что около 65% женщин, перенесших внематочную беременность, в будущем смогут забеременеть естественным путем. Но риск повторной внематочной беременности повышается до 10-15%. Поэтому в будущем таким женщинам рекомендуется тщательное наблюдение на ранних сроках беременности.
Профилактика: Можно ли предотвратить беду?
К сожалению, волшебной таблетки, предотвращающей внематочную беременность, не существует. Но есть факторы риска, о которых стоит знать:
- Воспалительные заболевания органов малого таза
- Предыдущие операции на маточных трубах
- Курение
- Возраст старше 35 лет
- Применение внутриматочной спирали
Зная эти факторы, можно минимизировать риски. Например, своевременное лечение воспалительных заболеваний, отказ от курения и планирование беременности в более молодом возрасте могут снизить вероятность внематочной беременности.
Мифы и реальность
Вокруг темы внематочной беременности ходит немало мифов. Давайте развеем некоторые из них:
- Миф: После внематочной беременности женщина не сможет иметь детей. Реальность: Многие женщины успешно беременеют и рожают после перенесенной внематочной беременности.
- Миф: Внематочную беременность можно «перенести» в матку. Реальность: К сожалению, это невозможно с медицинской точки зрения.
- Миф: Контрацепция на 100% защищает от внематочной беременности. Реальность: Хотя контрацепция снижает риск, полностью исключить его нельзя.
В заключение хочется сказать: если вы заподозрили у себя симптомы внематочной беременности, не тяните с визитом к врачу. Помните, что болит внизу справа живота у беременной может по разным причинам, но лучше перестраховаться. Ранняя диагностика — это не просто медицинская рекомендация, это ваш шанс сохранить здоровье и возможность стать мамой в будущем. Берегите себя и прислушивайтесь к своему организму — он часто подает нам важные сигналы, которые нельзя игнорировать.
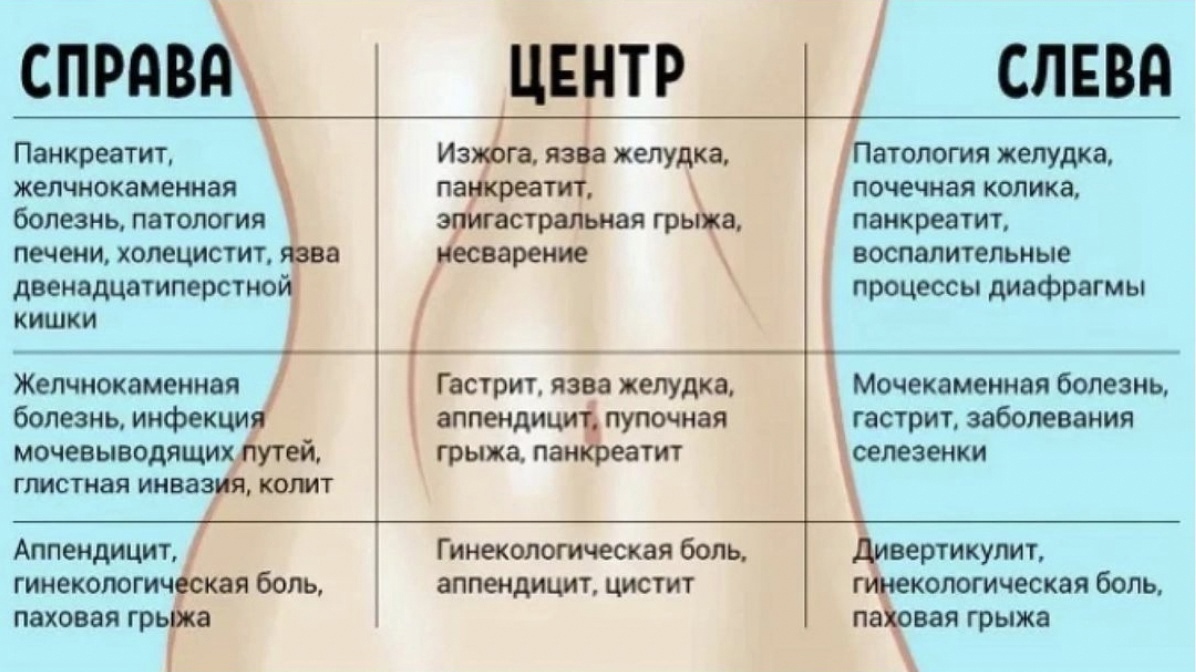
Угроза выкидыша: Как отличить от обычных болей
Беременность — это удивительное время, полное надежд и ожиданий. Но что делать, если вдруг возникает тревожное ощущение, и болит внизу справа живота у беременной? Как отличить обычное недомогание от серьезной угрозы выкидыша? Давайте разберемся в этом непростом вопросе, чтобы вы могли спать спокойно (ну, насколько это возможно с растущим животиком).
Симптомы: когда бить тревогу?
Итак, вы почувствовали боль. Что дальше? Прежде всего, не паникуйте. Помните, ваш организм сейчас похож на стройплощадку — там постоянно что-то происходит. Но есть определенные сигналы, которые не стоит игнорировать:
- Острая боль в нижней части живота, особенно если она сопровождается кровянистыми выделениями
- Схваткообразные боли, напоминающие менструальные
- Боль в пояснице, отдающая в низ живота
- Внезапное прекращение симптомов беременности (например, исчезновение токсикоза)
Важно помнить, что болит внизу справа живота у беременной может по разным причинам, и не все они связаны с угрозой выкидыша. Но лучше перебдеть, чем недобдеть, верно?
Причины: откуда ветер дует?
Теперь давайте разберемся, что может вызвать эти тревожные симптомы. Причин, как в любом хорошем детективе, может быть множество:
- Отслойка плаценты: Это когда плацента частично или полностью отделяется от стенки матки. Звучит страшно, но при своевременном обнаружении вполне поддается лечению.
- Инфекции мочевыводящих путей: Да-да, банальный цистит может вызвать боль, похожую на угрозу выкидыша.
- Гормональные изменения: Ваш организм сейчас как американские горки — уровень гормонов постоянно меняется, что может вызывать спазмы и боли.
- Растяжение связок матки: По мере роста матки связки растягиваются, что может вызывать дискомфорт и боль.
Интересный факт: иногда то, что женщина принимает за угрозу выкидыша, на самом деле является нормальным процессом имплантации эмбриона. Это может сопровождаться легкими болями и даже небольшим кровотечением. Природа, та еще шутница, не правда ли?

Диагностика: детективное расследование
Как же врачи определяют, действительно ли есть угроза выкидыша? Это настоящее расследование, достойное Шерлока Холмса в белом халате. Вот основные методы:
- УЗИ: Это главный инструмент диагностики. С его помощью врач может оценить состояние плода, плаценты и матки.
- Анализ крови на ХГЧ: Уровень этого гормона может рассказать о развитии беременности.
- Осмотр гинеколога: Да, это не самая приятная процедура, но она может дать важную информацию о состоянии шейки матки.
Помните, что только комплексное обследование может дать полную картину. Не стесняйтесь задавать вопросы врачу — в конце концов, речь идет о вашем здоровье и здоровье вашего малыша.
Лечение: что делать, если угроза реальна?
Если диагноз «угроза выкидыша» все-таки подтвердился, не отчаивайтесь. Современная медицина творит чудеса. Вот что может предложить врач:
- Постельный режим: Да, это звучит как приговор для активных женщин, но иногда это лучшее лекарство.
- Гормональная терапия: Препараты прогестерона могут помочь сохранить беременность.
- Спазмолитики: Они помогут снять спазмы и уменьшить боль.
- Витаминотерапия: Особенно важен фолат для правильного развития плода.
Важно помнить, что каждый случай индивидуален. То, что помогло вашей подруге, может не подойти вам. Доверьтесь врачу и следуйте его рекомендациям.
Профилактика: как избежать проблем?
Конечно, лучше предотвратить проблему, чем потом ее решать. Вот несколько советов, которые помогут снизить риск выкидыша:
- Ведите здоровый образ жизни: Откажитесь от алкоголя и сигарет, ешьте здоровую пищу.
- Избегайте стрессов: Легко сказать, сложно сделать, но все же постарайтесь.
- Регулярно посещайте врача: Не пропускайте плановые осмотры.
- Будьте осторожны с физическими нагрузками: Это не значит, что нужно лежать целыми днями, но от экстремальных видов спорта лучше отказаться.
Помните, что беременность — это не болезнь, а естественное состояние. Ваш организм мудр и знает, что делает. Просто помогите ему, прислушиваясь к своему телу и следуя рекомендациям врача.
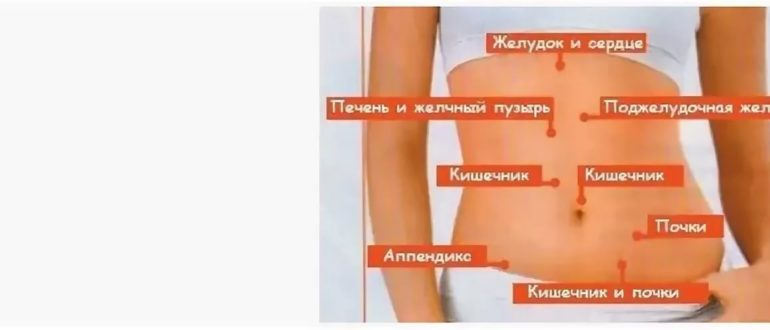
Мифы и реальность
Вокруг темы выкидышей ходит множество мифов. Давайте развенчаем некоторые из них:
- Миф: Любая боль в животе при беременности — признак выкидыша. Реальность: Многие боли связаны с нормальными изменениями в организме.
- Миф: После угрозы выкидыша нельзя иметь здоровую беременность. Реальность: Многие женщины успешно вынашивают детей после перенесенной угрозы.
- Миф: Секс во время беременности может вызвать выкидыш. Реальность: При нормально протекающей беременности секс безопасен.
В конце концов, помните: ваше тело — это не враг, а союзник. Оно создано для того, чтобы вынашивать и рожать детей. Да, иногда оно посылает нам тревожные сигналы, но это не повод для паники, а повод прислушаться к себе и обратиться к специалисту. Будьте внимательны к себе, доверяйте своей интуиции, но не забывайте консультироваться с врачом. И помните, что большинство беременностей, несмотря на все тревоги и волнения, заканчиваются рождением здоровых и счастливых малышей. Так что глубокий вдох, улыбка, и вперед — навстречу новой жизни!
Кишечные расстройства у беременных: Связь с болью в животе
Беременность – это время удивительных изменений в организме женщины. Но иногда эти изменения могут принести не только радость, но и некоторые неудобства. Например, когда болит внизу справа живота у беременной, это может быть связано не только с развитием плода, но и с кишечными расстройствами. Давайте разберемся, почему это происходит и как с этим бороться.
Почему кишечник «бунтует» во время беременности?
Представьте себе, что ваш организм – это идеально отлаженный механизм. А теперь представьте, что в этот механизм вдруг добавили новую, очень важную деталь – растущий плод. Неудивительно, что остальные «детали» начинают работать немного иначе, верно? Вот несколько причин, почему кишечник может доставлять неприятности во время беременности:
- Гормональные изменения: Прогестерон, главный гормон беременности, расслабляет гладкую мускулатуру, в том числе и кишечника. Результат? Замедление перистальтики и возможные запоры.
- Увеличение матки: По мере роста матка начинает давить на кишечник, что может вызвать дискомфорт и нарушение его работы.
- Изменение рациона: Токсикоз, пищевые пристрастия, прием витаминов – все это может повлиять на работу ЖКТ.
- Стресс: Да-да, волнение за будущего малыша тоже может отразиться на работе кишечника.
Типичные кишечные проблемы у беременных
Итак, какие же кишечные расстройства чаще всего беспокоят будущих мам? И почему болит внизу справа живота у беременной?

- Запоры: Классика жанра, можно сказать. Замедление перистальтики кишечника приводит к тому, что каловые массы задерживаются в толстой кишке, вызывая дискомфорт и боль.
- Диарея: Менее распространена, но тоже возможна. Может быть связана с изменением рациона или приемом пренатальных витаминов.
- Метеоризм: Повышенное газообразование часто беспокоит беременных, особенно во второй половине срока.
- Геморрой: Неприятное, но частое явление, связанное с повышенным давлением в малом тазу.
Когда боль в животе – сигнал тревоги?
Теперь давайте поговорим о том, когда боль в животе, особенно если болит внизу справа живота у беременной, может быть сигналом серьезной проблемы. Вот несколько тревожных симптомов:
- Острая, интенсивная боль, не проходящая в течение нескольких часов
- Боль, сопровождающаяся кровянистыми выделениями
- Повышение температуры тела
- Тошнота и рвота, не связанные с токсикозом
- Частый жидкий стул с примесью крови
Если вы наблюдаете у себя эти симптомы, немедленно обратитесь к врачу. Лучше перестраховаться, чем пропустить что-то серьезное.
Диагностика: как понять, что происходит?
Когда вы обращаетесь к врачу с жалобой на боль в животе, он проведет ряд исследований, чтобы понять причину дискомфорта. Вот что может включать диагностика:
- Физический осмотр: Врач пальпирует живот, проверяя на болезненность и напряжение мышц.
- УЗИ: Позволяет оценить состояние органов брюшной полости и малого таза.
- Анализ крови: Может показать наличие воспаления или инфекции.
- Анализ кала: Помогает выявить кишечные инфекции или паразитов.
Важно помнить, что некоторые методы диагностики могут быть ограничены во время беременности из-за возможного вреда для плода. Поэтому врач всегда выбирает наиболее безопасные методы.
Лечение: как облегчить состояние?
Если выяснилось, что причина дискомфорта – кишечные расстройства, а не что-то более серьезное, вот несколько способов облегчить состояние:
- Диета: Исключите продукты, вызывающие газообразование и раздражение кишечника. Добавьте больше клетчатки и пейте достаточно воды.
- Физическая активность: Легкие упражнения, такие как ходьба или плавание, могут улучшить перистальтику кишечника.
- Правильная поза при дефекации: Используйте специальную подставку для ног, чтобы принять более естественное положение.
- Массаж живота: Нежными круговыми движениями по часовой стрелке можно стимулировать работу кишечника.
Важно: любые лекарственные препараты во время беременности должны приниматься только по назначению врача!
Профилактика: как предотвратить проблемы?
Как говорится, лучше предотвратить, чем лечить. Вот несколько советов, которые помогут избежать кишечных расстройств во время беременности:
- Правильное питание: Ешьте больше овощей, фруктов, цельнозерновых продуктов.
- Режим питания: Ешьте часто, но небольшими порциями.
- Достаточное потребление жидкости: Пейте не менее 1,5-2 литров воды в день.
- Умеренная физическая активность: Регулярные прогулки на свежем воздухе творят чудеса!
- Управление стрессом: Найдите способы расслабления, которые подходят именно вам.
Мифы и реальность
Вокруг темы кишечных расстройств при беременности ходит немало мифов. Давайте развенчаем некоторые из них:
- Миф: Во время беременности нельзя принимать никакие лекарства от расстройства кишечника. Реальность: Есть препараты, безопасные для беременных, но их должен назначать только врач.
- Миф: Запор во время беременности – это нормально и не требует лечения. Реальность: Хронический запор может привести к серьезным проблемам и требует коррекции.
- Миф: Если болит внизу справа живота у беременной, это всегда аппендицит. Реальность: Есть множество других причин, включая кишечные расстройства.
В заключение хочется сказать: ваш организм сейчас делает великое дело – создает новую жизнь. Иногда этот процесс может сопровождаться некоторыми неудобствами, в том числе и со стороны кишечника. Но помните, что большинство этих проблем вполне решаемы. Главное – не игнорировать симптомы и вовремя обращаться к врачу. Берегите себя и своего малыша, прислушивайтесь к своему телу и не стесняйтесь задавать вопросы специалистам. Ведь здоровье мамы – это здоровье малыша!
Почечная колика при беременности: Особенности проявления
Представьте себе, что вы плывете по реке жизни в лодке под названием «Беременность». Вокруг вас прекрасные пейзажи, птички поют, солнышко светит. И вдруг — бам! Вы налетаете на подводный камень. Этот камень — почечная колика. И теперь вместо умиротворенного путешествия вы оказываетесь в настоящем водовороте боли и тревоги. Что это? Почему болит внизу справа живота у беременной? Давайте разберемся, что такое почечная колика, как она проявляется во время беременности и что с этим делать.
Что такое почечная колика и почему она возникает?
Почечная колика — это острый приступ боли, вызванный продвижением камня по мочевыводящим путям. Представьте себе, что ваши почки — это фабрика по производству мочи, а мочеточники — трубопровод для ее транспортировки. А теперь представьте, что в этот трубопровод попал камень. Ой-ой, как больно! Вот это и есть почечная колика.
Но почему она возникает именно при беременности? Дело в том, что во время беременности организм женщины претерпевает множество изменений. Вот несколько факторов, которые могут способствовать развитию почечной колики:
- Повышение уровня кальция в крови и моче
- Замедление тока мочи из-за давления растущей матки на мочеточники
- Изменение гормонального фона, влияющее на работу почек
- Увеличение объема циркулирующей крови, что повышает нагрузку на почки
Как распознать почечную колику?
Итак, как понять, что болит внизу справа живота у беременной именно из-за почечной колики? Вот несколько ключевых симптомов:
- Острая, пронизывающая боль в боку или пояснице, которая может отдавать в низ живота или пах
- Тошнота и рвота
- Частые позывы к мочеиспусканию
- Кровь в моче
- Повышение температуры тела
Важно отметить, что интенсивность боли может меняться. Она может то усиливаться, то ослабевать, как волны прибоя. Это связано с продвижением камня по мочевыводящим путям.
Почему почечная колика опасна при беременности?
Почечная колика — это не просто неприятное ощущение. При беременности она может нести реальную угрозу как для матери, так и для плода. Вот несколько потенциальных рисков:
- Преждевременные роды: Сильная боль может спровоцировать сокращения матки
- Инфекция мочевыводящих путей: Застой мочи создает идеальные условия для размножения бактерий
- Нарушение функции почек: В тяжелых случаях может привести к почечной недостаточности
- Стресс для плода: Сильная боль и возможная лихорадка могут негативно влиять на состояние малыша
Поэтому, если вы подозреваете у себя почечную колику, не стоит играть в героя и терпеть боль. Немедленно обратитесь к врачу!
Диагностика: как врачи определяют почечную колику?
Когда вы приходите к врачу с жалобой на то, что болит внизу справа живота у беременной, он проведет ряд исследований. Это настоящее детективное расследование! Вот что может включать диагностика:
- Анализ мочи: Поможет выявить кровь, бактерии или кристаллы в моче
- УЗИ почек и мочевыводящих путей: Позволит увидеть камни и оценить состояние почек
- Анализ крови: Покажет наличие воспаления и оценит функцию почек
- В некоторых случаях может потребоваться МРТ или низкодозовая КТ
Важно помнить, что некоторые методы диагностики, такие как рентген или обычная КТ, при беременности не рекомендуются из-за возможного вредного воздействия на плод.
Лечение: что делать, если диагноз подтвердился?
Если выяснилось, что причина вашей боли — почечная колика, не паникуйте. Современная медицина знает, как с этим бороться. Вот несколько методов лечения:
- Обезболивание: Врач может назначить безопасные для беременных обезболивающие препараты
- Спазмолитики: Помогут расслабить мочеточники и облегчить прохождение камня
- Обильное питье: Поможет «вымыть» мелкие камни
- В некоторых случаях может потребоваться установка стента в мочеточник или даже хирургическое вмешательство
Помните, что самолечение при беременности недопустимо! Все лекарства должен назначать только врач.
Профилактика: как предотвратить почечную колику?
Конечно, лучше предотвратить проблему, чем потом ее решать. Вот несколько советов, которые помогут снизить риск развития почечной колики во время беременности:
- Пейте достаточно воды: Не менее 2-2,5 литров в день
- Следите за рационом: Ограничьте потребление соли и животного белка
- Двигайтесь: Умеренная физическая активность улучшает кровообращение и работу почек
- Не терпите, если хочется в туалет: Застой мочи способствует образованию камней
Мифы и реальность
Вокруг темы почечной колики при беременности ходит немало мифов. Давайте развенчаем некоторые из них:
- Миф: Почечная колика всегда приводит к выкидышу. Реальность: При правильном и своевременном лечении риски для беременности минимальны.
- Миф: Если болит внизу справа живота у беременной, это всегда аппендицит. Реальность: Причин боли может быть много, включая почечную колику.
- Миф: Во время беременности нельзя лечить почечную колику. Реальность: Существуют безопасные методы лечения, которые может назначить врач.
В заключение хочется сказать: ваш организм сейчас делает великое дело — создает новую жизнь. И иногда он может подавать сигналы о помощи, например, в виде боли при почечной колике. Не игнорируйте эти сигналы! Своевременное обращение к врачу и правильное лечение помогут вам благополучно продолжить ваше удивительное путешествие под названием «Беременность». Берегите себя и своего малыша, и пусть ваша река жизни будет спокойной и безмятежной!
Когда срочно обращаться к врачу: Тревожные сигналы
Беременность — удивительное время, полное ожиданий и волнений. Но что делать, если вдруг возникает неприятное ощущение в нижней правой части живота? Это может быть просто несварение или что-то более серьезное? Давайте разберемся, когда боль справа внизу живота у беременной — повод для беспокойства, а когда можно немного расслабиться.
Представьте, что ваш растущий животик — это маленькая вселенная. И как в любой вселенной, там иногда случаются «космические бури». Одна из таких «бурь» — боль в правом нижнем квадранте. Звучит пугающе, не так ли? Но не паникуйте раньше времени. Часто это может быть связано с вполне безобидными причинами.
Безобидные причины боли справа внизу живота при беременности
Итак, что же может вызывать эти неприятные ощущения, не представляя угрозы для мамы и малыша?
- Растяжение связок: Ваше тело готовится к родам, и связки растягиваются. Это может вызывать дискомфорт и даже острую боль.
- Газы и запоры: Да-да, эти неромантичные спутники беременности могут быть виновниками вашего дискомфорта.
- Увеличение матки: По мере роста малыша, матка давит на окружающие органы, что может вызывать боль.
- Брекстон-Хикс: Эти «тренировочные» схватки иногда ощущаются как боль в нижней части живота.
Но что если боль не проходит или усиливается? Когда стоит насторожиться? Существует ряд симптомов, которые требуют немедленного внимания врача.
Красные флажки: когда боль справа внизу живота — сигнал тревоги
Представьте, что ваше тело — это сложная система сигнализации. И вот эта система вдруг начинает подавать тревожные сигналы. Какие же это сигналы?
- Острая, резкая боль, которая не проходит
- Боль, сопровождающаяся кровотечением или выделениями
- Повышение температуры тела
- Тошнота и рвота
- Головокружение или обмороки
Если у вас появился хотя бы один из этих симптомов, не медлите с обращением к врачу. Лучше перестраховаться, чем рисковать здоровьем своим и малыша. Помните, нет ничего постыдного в том, чтобы обратиться за помощью, даже если окажется, что тревога была ложной.
Возможные серьезные причины боли справа внизу живота у беременной
Теперь давайте погрузимся в дебри медицины и рассмотрим те случаи, когда боль справа внизу живота может указывать на серьезные проблемы. Это как детективная история, где мы пытаемся разгадать загадку, только ставки здесь гораздо выше.
Аппендицит — это, пожалуй, первое, что приходит на ум, когда речь заходит о боли в правом нижнем квадранте живота. И действительно, беременность не защищает от этого коварного воспаления. Более того, диагностировать аппендицит у беременных сложнее, так как типичные симптомы могут быть замаскированы изменениями в организме будущей мамы. Если вы чувствуете острую боль, которая начинается в центре живота и постепенно смещается вправо и вниз, это может быть сигналом воспаления аппендикса.
Другая потенциальная причина — внематочная беременность. Это состояние, при котором оплодотворенное яйцо имплантируется вне матки, чаще всего в фаллопиевой трубе. Боль при этом обычно острая, может сопровождаться кровотечением и головокружением. Внематочная беременность — это настоящая экстренная ситуация, требующая немедленного медицинского вмешательства.
Еще одна возможная причина — перекрут кисты яичника. Звучит как что-то из фантастического фильма, не правда ли? Но, к сожалению, это вполне реальное явление. При перекруте киста яичника поворачивается вокруг своей ножки, нарушая кровоснабжение. Это вызывает острую боль и может привести к серьезным осложнениям, если не обратиться за помощью вовремя.
Как отличить опасную боль от безобидной?
Итак, как же отличить «плохую» боль от «хорошей»? Это как игра в детектива, только ставки гораздо выше. Вот несколько подсказок:
- Интенсивность: Безобидная боль обычно умеренная и проходит сама по себе. Опасная боль, как правило, сильная и постоянная.
- Характер боли: Тянущая или ноющая боль чаще безопасна. Острая, режущая боль — повод для беспокойства.
- Дополнительные симптомы: Если боль сопровождается кровотечением, лихорадкой или рвотой — это серьезный сигнал тревоги.
- Длительность: Если боль не проходит более нескольких часов, лучше обратиться к врачу.
Помните, ваша интуиция — мощный инструмент. Если чувствуете, что что-то не так, не игнорируйте это ощущение. Лучше лишний раз проконсультироваться с врачом, чем пропустить что-то важное.
Что делать, если болит внизу справа живота у беременной?
Итак, вы почувствовали боль. Что делать дальше? Вот пошаговый план действий:
- Не паникуйте. Глубоко вдохните и выдохните. Стресс только усугубит ситуацию.
- Оцените боль. Насколько она сильная? Постоянная или приходит волнами?
- Попробуйте изменить положение тела. Иногда простая смена позы может облегчить дискомфорт.
- Выпейте стакан воды и попробуйте немного походить. Это может помочь, если причина в газах или запоре.
- Если боль не проходит или усиливается, не медлите с обращением к врачу.
Помните, ваш организм — уникальная система. То, что нормально для одной беременной женщины, может быть сигналом тревоги для другой. Поэтому так важно регулярно посещать врача и внимательно прислушиваться к своему телу.
Профилактика: как снизить риск появления боли справа внизу живота при беременности
А теперь давайте поговорим о том, как предотвратить появление этой коварной боли. Ведь, как говорится, лучшее лечение — это профилактика. Вот несколько советов, которые помогут вам снизить риск дискомфорта:
- Правильное питание: Избегайте продуктов, вызывающих газообразование. Ешьте больше клетчатки для профилактики запоров.
- Достаточное потребление жидкости: Пейте не менее 8 стаканов воды в день.
- Умеренная физическая активность: Регулярные прогулки и легкая гимнастика помогут улучшить кровообращение и снизить риск запоров.
- Правильная поза: Старайтесь не сидеть подолгу в одном положении. Чаще меняйте позу.
- Управление стрессом: Стресс может усиливать восприятие боли. Научитесь расслабляться и медитировать.
Эти простые шаги могут значительно улучшить ваше самочувствие и снизить риск появления неприятных ощущений. Но помните, что даже при соблюдении всех рекомендаций, боль может возникнуть. И это нормально. Главное — вовремя распознать опасные симптомы и обратиться за помощью.
В заключение хочется сказать: беременность — это удивительное путешествие. И как в любом путешествии, здесь могут быть свои трудности и неожиданности. Но не позволяйте страху омрачить это прекрасное время. Будьте внимательны к своему телу, доверяйте своей интуиции и не стесняйтесь обращаться за помощью. Ведь ваше здоровье и здоровье вашего малыша — это самое главное. Берегите себя и наслаждайтесь каждым моментом этого удивительного периода вашей жизни!
