Содержание
ОСОБЕННОСТИ ВЕДЕНИЯ БЕРЕМЕННОСТИ У ПАЦИЕНТКИ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК 4 СТАДИИ | Козловская
ВВЕДЕНИЕ
Беременность у пациенток с продвинутой стадией хронической болезни почек (ХБП) до настоящего времени остается достаточно редкой ситуацией. Однако многие женщины вступают в беременность, уже имея признаки ХБП, и в ряде случаев впервые узнают об этом только при первом визите в женскую консультацию. Между тем, на сегодняшний день хорошо известно, что ХБП является фактором риска неблагоприятных исходов беременности как для матери, так и для плода [1-4]. Тем не менее, накопленный к настоящему времени опыт ведения беременности у женщин с заболеваниями почек как в нашей стране, так и за рубежом открывает перспективу успешного завершения такой беременности с рождением живого и жизнеспособного ребенка при условии соблюдения четкого алгоритма ведения таких пациенток междисциплинарной командой акушеров и нефрологов [5-7]. Представленное клиническое наблюдение иллюстрирует основные принципы подхода к ведению беременности у пациенток с додиализными стадиями ХБП
КЛИНИЧЕСКИЙ СЛУЧАЙ
Пациентка, 28 лет, в детском возрасте изменений в анализах мочи не было, в дальнейшем регулярно не обследовалась. Последние несколько лет страдала железодефицитной анемией (которая рассматривалась как следствие обильных menses), около 2-3 лет стала отмечать никтурию. С 18 лет в браке, однако беременность не наступала, несмотря на отсутствие контрацепции. В связи с этим в 2016 г. (26 лет) обратилась к гинекологу, при обследовании диагностировано эндокринное бесплодие (поликистоз яичников). Первая попытка экстракорпорального оплодотворения (ЭКО) оказалась безуспешной. В январе 2018 г., после проведения новой процедуры ЭКО, наступила первая беременность. При обследовании в женской консультации в момент постановки на учет впервые обращено внимание на повышение креатинина крови (СКр) до 233-251 мкмоль/л, в связи с чем пациентка была направлена в родильное отделение №1 (PO №1) ГКБ им. А.К. Ерамишанце- ва для решения вопроса о возможности пролонгирования беременности. При госпитализации на сроке 19-20 нед отмечено дальнейшее нарастание уровня СКр (300-350 мкмоль/л). В анализах мочи изменений не было (белок отсутствовал, осадок «пустой»).
Последние несколько лет страдала железодефицитной анемией (которая рассматривалась как следствие обильных menses), около 2-3 лет стала отмечать никтурию. С 18 лет в браке, однако беременность не наступала, несмотря на отсутствие контрацепции. В связи с этим в 2016 г. (26 лет) обратилась к гинекологу, при обследовании диагностировано эндокринное бесплодие (поликистоз яичников). Первая попытка экстракорпорального оплодотворения (ЭКО) оказалась безуспешной. В январе 2018 г., после проведения новой процедуры ЭКО, наступила первая беременность. При обследовании в женской консультации в момент постановки на учет впервые обращено внимание на повышение креатинина крови (СКр) до 233-251 мкмоль/л, в связи с чем пациентка была направлена в родильное отделение №1 (PO №1) ГКБ им. А.К. Ерамишанце- ва для решения вопроса о возможности пролонгирования беременности. При госпитализации на сроке 19-20 нед отмечено дальнейшее нарастание уровня СКр (300-350 мкмоль/л). В анализах мочи изменений не было (белок отсутствовал, осадок «пустой»).
Таким образом, не вызывало сомнения наличие у молодой женщины ХПН, причина которой была неясна. При знакомстве с медицинской документацией оказалось, что ещё в 2016 г., при обследовании на этапе планирования беременности, было зарегистрировано повышение уровня СКр до 252 мкмоль/л (рСКФ по CKD-EPI 22 мл/мин, что соответствует ХБП 4 стадии). Однако, со слов женщины, на тот момент её не проинформировали о выявленных изменениях и не направили к нефрологу. Нарушение функции почек у молодой женщины без нефрологического анамнеза, существующее уже в течение длительного времени в отсутствие изменений в анализах мочи, нормальное АД, длительная никтурия, небольшой размер почек с диффузными изменениями паренхимы, наличием кист, по данным УЗИ, гиперурикемия позволили предположить диагноз аутосомно- доминантной хронической тубулоинтерстициальной болезни почек.
Дополнительно были исследованы уровень паратиреоидного гормона, высокие (42,1 пмоль/л при норме <30 пг/мл) значения которого подтвердили предположение о длительной ХПН, однако не требовали проведения медикаментозной коррекции, и эритропоэтина, уровень которого был значительно снижен (5,8 мМЕ/мл при норме 14-222 мМЕ/мл), в связи с чем было начато лечение препараты ЭПО (эпокрин) 6000 ЕД/нед. Для профилактики преэклампсии назначены аспиринсодержащий препарат кардиомагнил 75 мг/с и курантил в той же дозе. В связи с гиперфибриногенемией, не соответствующей сроку гестации, к терапии добавлены низкомолекулярные гепарины (фраксипарин 0,3 мл ежедневно). Для оценки риска развития преэклампсии в ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» МЗ РФ в динамике исследовались показатели ангиогенеза, которые в настоящее время рассматриваются как маркеры преэклампсии: плацентарный фактор роста (PLGF), растворимый рецептор к VEGF (растворимая FMS- подобная тирозинкиназа-1 — sFlt-1) и их соотношение (табл. 1). Первые полученные результаты оказались в пределах референсных значений и не вызвали большой тревоги. Однако в связи с тем, что изменения маркеров ангиогенеза предшествуют клиническим проявлениям преэклампсии за 4-6 нед, их пришлось исследовать неоднократно с интервалом 4 нед (см. табл. 1).
Для профилактики преэклампсии назначены аспиринсодержащий препарат кардиомагнил 75 мг/с и курантил в той же дозе. В связи с гиперфибриногенемией, не соответствующей сроку гестации, к терапии добавлены низкомолекулярные гепарины (фраксипарин 0,3 мл ежедневно). Для оценки риска развития преэклампсии в ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» МЗ РФ в динамике исследовались показатели ангиогенеза, которые в настоящее время рассматриваются как маркеры преэклампсии: плацентарный фактор роста (PLGF), растворимый рецептор к VEGF (растворимая FMS- подобная тирозинкиназа-1 — sFlt-1) и их соотношение (табл. 1). Первые полученные результаты оказались в пределах референсных значений и не вызвали большой тревоги. Однако в связи с тем, что изменения маркеров ангиогенеза предшествуют клиническим проявлениям преэклампсии за 4-6 нед, их пришлось исследовать неоднократно с интервалом 4 нед (см. табл. 1).
Таблица 1 / Table 1
Маркеры преэклампсии в динамике
Markers of preeclampsia in dynamics
Маркер | Гестационный срок, нед | |||
|---|---|---|---|---|
20 | 24 | 28 | 32 | |
PLGF, пг/мл (норма 105-1140) | 336,4 | 301 | 289 | 62,97 |
sFLT-1, пг/мл (норма 470-2780) | 2981 | 2900 | 3529 | 11532 |
sFLT-1/ PLGF (норма 1,8-14,3) | 8,86 | 9,6 | 12,9 | 186 |
Последующие 3 мес пациентка находилась под наблюдением междисциплинарной команды врачей (акушеры, нефрологи) ГКБ им. А.К. Ерамишанцева. Еженедельно контролировались общеклинические анализы крови и мочи, биохимические показатели. Функция почек оставалась стабильно сниженной, но не ухудшалась (табл. 2), протеинурия отсутствовала, АД не повышалось.
А.К. Ерамишанцева. Еженедельно контролировались общеклинические анализы крови и мочи, биохимические показатели. Функция почек оставалась стабильно сниженной, но не ухудшалась (табл. 2), протеинурия отсутствовала, АД не повышалось.
Таблица 2 / Table 2
Показатели состояния почек в динамике
Laboratory changesin dynamics
Показатели | Гестационный срок, нед | |||||
|---|---|---|---|---|---|---|
12 | 20 | 24 | 28 | 32 | 33 | |
Гемоглобин, г/л (норма 115-160) |
| 76 | 73 | 80 |
|
|
Железо, мкмоль/л (норма 5,8-34,5) |
| 19,3 | 20 | 3,3 | 4,1 17,0 |
|
Креатинин, мкмоль/л (норма 44-97) | 251 | 328 | 325 |
|
| 398 |
Мочевая кислота, мкмоль/л (норма 155-476) |
|
| 548 | 571 |
| 598 |
Протеинурия, г/сут |
|
|
|
|
| 3, 0 |
АД, мм рт. | 120/80 | 120/80 | 120/80 | 120/80 | 120/80 | 125/80 |
В связи с сохраняющейся анемией (гемоглобин 73-80 г/л) проводилась коррекция дозы эритропо- этина (повышение дозы до 10000 ЕД/нед) и терапия пероральными препаратами железа (сорбифер 200 мг/сут). Для коррекции фосфорно-кальциевых нарушений — гиперфосфатемии (фосфор сыворотки 2,28 ммоль/л при норме 0,8-1,5 ммоль/л), ги- покальциемии (кальций сыворотки 1,7 ммоль/л, норма 2,10-2,60 ммоль/л) и низкого уровня витамина D (12,01 нг/мл при норме 30-100 нг/мл) к лечению был добавлен холекальциферол в дозе 3000 МЕ витамина D 3 в день с быстрой нормализацией уровней кальция (2,25 ммоль/л) и фосфора (1,40 ммоль/л). По данным УЗ-допплерометрии маточных артерий и плода, кардиотокографии, признаки страдания плода отсутствовали, показатели фетометрии соответствовали сроку гестации. При очередном исследовании маркеров ангиогенеза на сроке 28 нед отмечено повышение уровня sFlt1 (3529 пг/мл), хотя соотношение sFlt1/PLGF оставалось нормальным, что вызвало настороженность в плане возможности развития преэклампсии в ближайшее время.
На сроке 30-31 нед у пациентки, по данным УЗДГ, впервые выявлены нарушения маточноплацентарного кровотока 1а степени. Очередной контроль факторов ангиогенеза на сроке 32 нед продемонстрировал резкое ухудшение показателей с более чем 10-кратным увеличением соотношения sFlt1/PLGF (см. табл. 1), в связи с чем пациентка была госпитализирована в PO №1. Следует отметить, что на момент госпитализации у женщины отсутствовали протеинурия и артериальная гипертензия, плод развивался в соответствии со сроком беременности, допплерометрическое исследование не обнаруживало отрицательной динамики со стороны показателей маточно-плацентарного кровотока. Однако уже в течение следующей недели у пациентки появились отеки, впервые белок в моче до 3,5 г/сут (см. табл. 2), нарос уровень СКр (376-398 мкмоль/л), хотя АД не повышалось. Кроме того, появились признаки страдания плода. Таким образом, на сроке 33-34 нед была диагностирована преэклампсия, и выполнено экстренное оперативное родоразрешение.
В раннем послеродовом периоде наблюдались нарастание уровня СКр до 558 мкмоль/л, мочевины, мочевой кислоты до 741 мкмоль/л, калия до 7,2 ммоль/л, гипонатриемия (131 ммоль/л), впервые отмечено повышение АД до 150/100 мм рт. ст., персистировал отечный синдром при сохранном диурезе. Состояние было расценено как проявление острого повреждения почек (ОПП), наслоившегося на ХБП, в связи с чем было проведено несколько процедур гемодиализа, что привело к снижению креатинина до 380 мкмоль/л, нормализации электролитных показателей, исчезновению потребности в продолжении экстракорпоральных методов лечения, и пациентка была выписана под наблюдение нефролога по месту жительства. Лактация была искусственно подавлена. Состояние новорожденного оставалось стабильным, ему не потребовалось пребывание в ОРИТ сразу после рождения. На 10-е сутки ребенок был выписан домой, прибавка в массе тела соответствовала возрасту.
В дальнейшем, в течение последующих 4 мес вновь отмечено нарастание СКр до 500 мкмоль/л, рСКФ достигла 9 мл/мин, в связи с чем с целью подготовки к плановому началу заместительной почечной терапии в декабре 2018 г. был сформирована артериовенозная фистула.
ОБСУЖДЕНИЕ
Представленное наблюдение демонстрирует тактику ведения беременности у женщины с продвинутой стадией ХБП (на момент начала гестации рСКФ составляла 23 мл/мин) и возможность рождения живого жизнеспособного ребенка в случае работы междисциплинарной команды, обладающей опытом ведения подобных пациенток.
Наша пациентка в течение двух лет, начиная с 2016 г., наблюдалась у врачей-репродуктологов, которые регулярно обследовали ее, однако, не обратили внимания на недопустимо высокие для проведения ЭКО и индукции беременности показатели креатинина сыворотки. Как итог, женщина вступила в беременность, ничего не зная об имеющейся у нее ХБП. К сожалению, такая ситуация — не редкость, и мы не раз начинали работу с пациентками, объясняя им риски неблагоприятного исхода беременности для них самих и ребенка.
К сожалению, такая ситуация — не редкость, и мы не раз начинали работу с пациентками, объясняя им риски неблагоприятного исхода беременности для них самих и ребенка.
На сегодняшний день в РФ действует приказ № 736 от 30.12.2007 г. «Об утверждении перечня медицинских показаний для искусственного прерывания беременности», согласно которому основанием для такого подхода служит ХБП любой этиологии с уровнем креатинина крови на момент зачатия > 200 мкмоль/л или с его прогрессирующим нарастанием на любом сроке гестации. И несмотря на то, что за последние годы пересмотрено отношение к беременности у женщин с патологией почек, в том числе с нарушением их функции, опыт ведения этих пациенток практически отсутствует у большинства как акушеров- гинекологов, так и нефрологов. Пока наибольшим в России опытом по ведению беременности у женщин с ХБП обладает Московский областной НИИ акушерства и гинекологии: в исследовании И.Г. Никольской и соавт. представлены данные об осложнениях и исходах беременности у 156 женщин с различными стадиями ХБП [5]. Однако среди этой большой когорты женщин лишь 4 пациентки (менее 3 %) имели ХБП 4 стадии. В аналогичном исследовании китайских авторов, проанализировавших особенности течения и исходы беременности у 293 пациенток с ХБП, всего у 5 диагностирована 4-я стадия [8]. Таким образом, данные литературы о подходе к ведению беременности у пациенток с додиализной стадией ХБП весьма скудны, клинические рекомендации по этому вопросу отсутствуют, а представленное нами наблюдение на сегодняшний день относится к единичным пока случаям беременности у пациентки с поздними стадиями ХБП.
Однако среди этой большой когорты женщин лишь 4 пациентки (менее 3 %) имели ХБП 4 стадии. В аналогичном исследовании китайских авторов, проанализировавших особенности течения и исходы беременности у 293 пациенток с ХБП, всего у 5 диагностирована 4-я стадия [8]. Таким образом, данные литературы о подходе к ведению беременности у пациенток с додиализной стадией ХБП весьма скудны, клинические рекомендации по этому вопросу отсутствуют, а представленное нами наблюдение на сегодняшний день относится к единичным пока случаям беременности у пациентки с поздними стадиями ХБП.
Первой задачей, которую нам необходимо было решить, принимая пациентку под свое наблюдение, стало установление причины почечной недостаточности, существовавшей, по-видимому, достаточно давно и протекавшей, на первый взгляд, бессимптомно. Тщательный анализ анамнеза, предоставленной медицинской документации, сведения, полученные при дополнительном расспросе (давняя железодефицитная анемия, никтурия, значительное повышение уровня СКр, персистирующее уже более 2 лет), свидетельствовали о длительном прогрессировании ХПН. Суммируя молодой возраст пациентки, отсутствие почечного анамнеза, изменений в анализах мочи, повышения АД, наличие гиперурикемии, мелких кист обеих почек, продвинутой стадии ХБП уже с развитием осложнений (ЖДА, нарушение фосфорно-кальциевого обмена), мы предположили диагноз аутосомно-доминантной тубулоинтерстициальной болезни почек (АДТБП), которой свойствен такой характер течения, несмотря на отсутствие отягощенного, на первый взгляд, наследственного анамнеза, тем более, что пациентка не имеет сведений обо всех родственниках [9, 10]. С другой стороны — в подобной ситуации нельзя исключить мутацию гена уромодулина de novo. К сожалению, отказ пациентки от генетического исследования не позволяет пока подтвердить наше предположение. Поскольку диагноз АДТПБ является на сегодняшний день диагнозом новым и редким, течение и исход беременности при этой патологии совершенно не изучены, практически нет данных о специфических рисках процесса гестации, связанных с интерстициальными нефропатиями [6].
Суммируя молодой возраст пациентки, отсутствие почечного анамнеза, изменений в анализах мочи, повышения АД, наличие гиперурикемии, мелких кист обеих почек, продвинутой стадии ХБП уже с развитием осложнений (ЖДА, нарушение фосфорно-кальциевого обмена), мы предположили диагноз аутосомно-доминантной тубулоинтерстициальной болезни почек (АДТБП), которой свойствен такой характер течения, несмотря на отсутствие отягощенного, на первый взгляд, наследственного анамнеза, тем более, что пациентка не имеет сведений обо всех родственниках [9, 10]. С другой стороны — в подобной ситуации нельзя исключить мутацию гена уромодулина de novo. К сожалению, отказ пациентки от генетического исследования не позволяет пока подтвердить наше предположение. Поскольку диагноз АДТПБ является на сегодняшний день диагнозом новым и редким, течение и исход беременности при этой патологии совершенно не изучены, практически нет данных о специфических рисках процесса гестации, связанных с интерстициальными нефропатиями [6]. Тем не менее, у нас имеются сведения о беременности у двух родных сестер с подобным характером и особенностями течения почечного заболевания, которых мы наблюдаем в последние 2 года. У одной из них беременность протекала без осложнений и закончилась рождением здорового ребенка, не вызвав прогрессирования ХБП, а у другой на момент написания этой статьи беременность еще продолжается.
Тем не менее, у нас имеются сведения о беременности у двух родных сестер с подобным характером и особенностями течения почечного заболевания, которых мы наблюдаем в последние 2 года. У одной из них беременность протекала без осложнений и закончилась рождением здорового ребенка, не вызвав прогрессирования ХБП, а у другой на момент написания этой статьи беременность еще продолжается.
Традиционно проблемы беременности при патологии почек рассматриваются как с точки зрения влияния беременности на прогноз нефропатии, так и с точки зрения влияния ХБП на течение и исход беременности. В нашей стране этот вопрос впервые начал подробно изучаться в 90-е годы И.Е. Тареевой и соавт. [11-14].
Осложнения беременности у пациенток с ХБП можно разделить на две группы:
- Осложнения, связанные с наличием/прогрессированием ХБП (присоединение или усугубление артериальной гипертензии и/или протеи- нурии; ухудшение функции почек; развитие ОПП на фоне ХБП; анемия; присоединение/обострение уже имеющихся инфекционно-воспалительных заболеваний мочевыделительной системы; более частое по сравнению с беременными без ХБП присоединение преэклампсии).

- Осложнения, связанные с патологией фетоплацентарного комплекса (перинатальные потери; фетоплацентарная недостаточность, синдром задержки роста плода, гипотрофия, преждевременные роды; рождение детей с экстремально малой для гестационного срока массой тела, хроническая внутриутробная гипоксия плода; возможность рождения детей с аномалиями развития) [4, 15-16].
Частота акушерских осложнений связана со стадией ХБП. Доказана прямая связь стадий ХБП с частотой преэклампсии, фетоплацентарной недостаточности, преждевременных родов, оперативного родоразрешения, состоянием детей при рождении [5]. Так, в исследовании He Y. и соавт. частота неблагоприятных исходов беременности была достоверно выше у пациенток с ХБП 3-4 стадии, чем у пациенток с ХБП 1 стадии (р < 0,01) [8].
Для минимизации рисков неблагоприятного исхода беременности пациенткам с ХБП следует проводить коррекцию осложнений, обусловленных длительной ХПН (анемия, нарушения фосфорно-кальциевого и пуринового обменов), и профилактику преэклампсии.
У нашей пациентки наибольшие сложности были связаны с коррекцией анемии. Женщина вступила в беременность, уже в течение многих лет страдая анемией, причиной которой, как оказалось, помимо обильных menses, была и ХПН, о чем свидетельствовал низкий уровень эритро- поэтина. Беременность вызвала дальнейшее снижение уровня гемоглобина, причем лечение стандартными дозами ЭПО в сочетании с препаратами железа оказалось недостаточным, и только после повышения дозы ЭПО до 10000 ЕД/нед удалось несколько повысить уровень гемоглобина.
В то же время, коррекция фосфорно-кальциевых нарушений не представляла особых затруднений. Повышенный уровень паратгормона, подтвердивший давность ХБП, не нуждался в дополнительной коррекции, а назначение препарата витамина D в течение короткого срока позволило нормализовать уровни кальция и фосфора сыворотки.
Одним из наиболее частых и серьезных осложнений у беременных с ХБП является ПЭ, частота которой достигает при ХПН 74-75 %, приближаясь на поздних стадиях ХБП к 100 %. Раннее назначение антитромбоцитарных препаратов (ацетилсалициловой кислоты и/или дипиридамо- ла), антикоагулянтов, контроль АД увеличивают вероятность благоприятного исхода [15], однако обеспечить его не могут. В случае с нашей пациенткой именно так и произошло. Хотя с момента взятия ее под наблюдение были назначены аспирин в малых дозах в сочетании с курантилом и низкомолекулярным гепарином, избежать ПЭ не удалось. Принимая во внимание срок развития осложнения и прогрессирование почечной недостаточности, мы констатировали раннюю и тяжелую ПЭ. При этом особенностью ее было отсутствие артериальной гипертензии (впервые повышение АД было отмечено уже после родо- разрешения на фоне развития ОПП). В этом случае особенно важное значение для своевременного распознавания ПЭ имеет мониторирование маркеров ангиогенеза, которые рассматриваются как маркеры преэклампсии [17-19]. Мы определяли их каждые 4 нед. Динамика изменения показателей ангиогенеза у нашей пациентки соответствовала результатам исследования И.
Раннее назначение антитромбоцитарных препаратов (ацетилсалициловой кислоты и/или дипиридамо- ла), антикоагулянтов, контроль АД увеличивают вероятность благоприятного исхода [15], однако обеспечить его не могут. В случае с нашей пациенткой именно так и произошло. Хотя с момента взятия ее под наблюдение были назначены аспирин в малых дозах в сочетании с курантилом и низкомолекулярным гепарином, избежать ПЭ не удалось. Принимая во внимание срок развития осложнения и прогрессирование почечной недостаточности, мы констатировали раннюю и тяжелую ПЭ. При этом особенностью ее было отсутствие артериальной гипертензии (впервые повышение АД было отмечено уже после родо- разрешения на фоне развития ОПП). В этом случае особенно важное значение для своевременного распознавания ПЭ имеет мониторирование маркеров ангиогенеза, которые рассматриваются как маркеры преэклампсии [17-19]. Мы определяли их каждые 4 нед. Динамика изменения показателей ангиогенеза у нашей пациентки соответствовала результатам исследования И. Г.Никольской и соавт., установившим, что критическим уровнем соотношения sFlt1/PLGF, свидетельствующим о необратимости развития ПЭ, является значение >20 [5]. У нашей пациентки на сроке 20 нед все показатели (sFlt1, PLGF, sFlt1/PLGF) были в пределах нормы, но при контроле на 28-й неделе выявлено повышение sFlt1 — показателя, отражающего наличие ишемии плаценты, хотя отношение sFlt1/PLGF еще было нормальным. А следующий скрининг на 32-й неделе обнаружил резкое нарастание соотношения sFlt1/PLGF с 18 до 186, что дало основание срочно госпитализировать пациентку, не упустив начала клинического развития преэклампсии (при ежедневном мониторировании лабораторных показателей в течение 1 сут появилась протеинурии и нарос креатинин сыворотки). Именно такое тщательное динамическое мониторирование показателей ангиогенеза дало возможность своевременно определить срок родоразрешения, что определило благоприятный исход для ребенка.
Г.Никольской и соавт., установившим, что критическим уровнем соотношения sFlt1/PLGF, свидетельствующим о необратимости развития ПЭ, является значение >20 [5]. У нашей пациентки на сроке 20 нед все показатели (sFlt1, PLGF, sFlt1/PLGF) были в пределах нормы, но при контроле на 28-й неделе выявлено повышение sFlt1 — показателя, отражающего наличие ишемии плаценты, хотя отношение sFlt1/PLGF еще было нормальным. А следующий скрининг на 32-й неделе обнаружил резкое нарастание соотношения sFlt1/PLGF с 18 до 186, что дало основание срочно госпитализировать пациентку, не упустив начала клинического развития преэклампсии (при ежедневном мониторировании лабораторных показателей в течение 1 сут появилась протеинурии и нарос креатинин сыворотки). Именно такое тщательное динамическое мониторирование показателей ангиогенеза дало возможность своевременно определить срок родоразрешения, что определило благоприятный исход для ребенка.
Одним из серьезных вопросов, влияющих на решение о пролонгировании беременности при ХПН, остается вероятность прогрессирования почечной недостаточности после родоразрешения. Результаты уже достаточно большого количества исследований подтвердили, что беременность у пациенток с начальными нарушениями функции почек не оказывает неблагоприятного влияния на прогрессирование ХБП. Однако остается спорным вопрос, ускоряет ли беременность ухудшение функции почек у пациенток с додиализными стадиями ХБП. Принимая во внимание высокий риск развития ОПП в раннем послеродовом периоде, вероятность этого весьма велика, однако не стопроцентная. Так, в исследовании И.Г. Никольской и соавт. частота развития обратимого неолигурического ОПП составила 25,7 %, что, как правило, требовало перевода больных в нефроло- гическое отделение. Всего в терапевтическое или нефрологическое отделения после родов были переведены 16 (40 %) из 40 больных. Однако переход в следующую стадию ХБП после разрешения ОПП был отмечен лишь у 3 (7,8 %) пациенток [5]. Е. Imbasciati и соавт. [20], проанализировав влияние беременности на функцию почек у 49 пациенток с ХБП 3-4 ст., показали, что скорость снижения СКФ у пациенток с рСКФ до беременности <40 мл/мин/1,73 м2 после родов достоверно повышалась.
Результаты уже достаточно большого количества исследований подтвердили, что беременность у пациенток с начальными нарушениями функции почек не оказывает неблагоприятного влияния на прогрессирование ХБП. Однако остается спорным вопрос, ускоряет ли беременность ухудшение функции почек у пациенток с додиализными стадиями ХБП. Принимая во внимание высокий риск развития ОПП в раннем послеродовом периоде, вероятность этого весьма велика, однако не стопроцентная. Так, в исследовании И.Г. Никольской и соавт. частота развития обратимого неолигурического ОПП составила 25,7 %, что, как правило, требовало перевода больных в нефроло- гическое отделение. Всего в терапевтическое или нефрологическое отделения после родов были переведены 16 (40 %) из 40 больных. Однако переход в следующую стадию ХБП после разрешения ОПП был отмечен лишь у 3 (7,8 %) пациенток [5]. Е. Imbasciati и соавт. [20], проанализировав влияние беременности на функцию почек у 49 пациенток с ХБП 3-4 ст., показали, что скорость снижения СКФ у пациенток с рСКФ до беременности <40 мл/мин/1,73 м2 после родов достоверно повышалась. С другой стороны, Y. He и соавт., наблюдавшие родильниц с различными стадиями ХБП в среднем 49 мес, установили, что почти у 30 % пациенток с ХБП 3-4 стадии в течение этого периода развилась терминальная почечная недостаточность. Многофакторный анализ с использованием регрессионной модели Кокса показал, что основными факторами риска неблагоприятных исходов в отношении функции почек являются более высокие уровни СКр и более высокая про- теинурия, в то время как сама беременность не оказывает существенного негативного влияния на функцию почек [8].
С другой стороны, Y. He и соавт., наблюдавшие родильниц с различными стадиями ХБП в среднем 49 мес, установили, что почти у 30 % пациенток с ХБП 3-4 стадии в течение этого периода развилась терминальная почечная недостаточность. Многофакторный анализ с использованием регрессионной модели Кокса показал, что основными факторами риска неблагоприятных исходов в отношении функции почек являются более высокие уровни СКр и более высокая про- теинурия, в то время как сама беременность не оказывает существенного негативного влияния на функцию почек [8].
Завершающий этап беременности у нашей пациентки скорее подтверждает пессимистический прогноз, поскольку, несмотря на все профилактические меры, в раннем послеродовом периоде она перенесла ОПП, после разрешения которой в результате нескольких процедур гемодиализа было отмечено прогрессирование почечной недостаточности.
Среди факторов, влияющих на неблагоприятные исходы беременности для плода и новорожденного, у женщин с ХБП важную роль играет не только уровень СКр, но более высокие протеину- рия и АД на ранних сроках гестации. Исследованием Е. Imbasciati и соавт. установлено, что факторами высокого риска задержки роста и смерти плода оказались суточная протеинурия > 1 г до беременности в сочетании с рСКФ< 40 мл/мин/1,73 м2. Исследование Х. Su и соавт. [21] показало, что у пациенток с ХБП величина протеинурии до зачатия отрицательно коррелировала с массой тела новорожденных. Эти данные свидетельствуют о том, что у пациенток с додиализными стадиями ХБП прогноз для новорожденного в значительной степени определялся выраженностью протеинурии и артериальной гипертензии [1, 4, 20]. Правомерность этого заключения подтверждается хорошими антропометрическими показателями ребенка, рожденного нашей пациенткой, не имевшей до беременности ни протеинурии, ни артериальной гипертензии. Несмотря на родоразрешение пациентки в сроке 33 нед, мальчик, хоть и имел низкую массу при рождении, получил удовлетворительную оценку по Апгар и не нуждался в пребывании в отделении ОРиИТ новорожденных.
Исследованием Е. Imbasciati и соавт. установлено, что факторами высокого риска задержки роста и смерти плода оказались суточная протеинурия > 1 г до беременности в сочетании с рСКФ< 40 мл/мин/1,73 м2. Исследование Х. Su и соавт. [21] показало, что у пациенток с ХБП величина протеинурии до зачатия отрицательно коррелировала с массой тела новорожденных. Эти данные свидетельствуют о том, что у пациенток с додиализными стадиями ХБП прогноз для новорожденного в значительной степени определялся выраженностью протеинурии и артериальной гипертензии [1, 4, 20]. Правомерность этого заключения подтверждается хорошими антропометрическими показателями ребенка, рожденного нашей пациенткой, не имевшей до беременности ни протеинурии, ни артериальной гипертензии. Несмотря на родоразрешение пациентки в сроке 33 нед, мальчик, хоть и имел низкую массу при рождении, получил удовлетворительную оценку по Апгар и не нуждался в пребывании в отделении ОРиИТ новорожденных.
Последний момент, на который хотелось бы обратить внимание, это работа с психологическим состоянием пациентки, начиная с момента взятия ее под наблюдение и до выписки из стационара.
Не имея в своем штате медицинского психолога, мы (нефрологи и акушеры) не жалели времени на беседы с женщиной, рассказывая обо всех возможных осложнениях, рисках беременности и прогрессирования заболевания почек, объясняли, какие меры могут быть предприняты и предпринимаются для минимизации этих рисков, успокаивали. Таким образом, женщина была подготовлена как к преждевременным родам, так и к прогрессированию почечной недостаточности после завершения беременности и перспективе быстрого начала ЗПТ.
ЗАКЛЮЧЕНИЕ
ХБП, даже в продвинутой стадии, не исключает возможность благополучного завершения беременности и рождения жизнеспособного здорового ребенка. Однако для обеспечения такого исхода необходима междисциплинарная команда специалистов, имеющих опыт ведения беременности у пациенток с ХБП.
Алгоритм ведения беременности у таких пациенток включает в себя контроль основных лабораторных показателей (гемоглобин, гематокрит, тромбоциты и лейкоциты, общий белок, альбумин, креатинин, мочевая кислота, электролиты крови, СКФ, общий анализ мочи, суточная протеинурия и посев мочи, коагулограмма). Необходимы также тщательный мониторинг массы тела (1 р/нед) и артериального давления (3 р/сут), из инструментальных исследований — УЗИ и в случае необходимости УЗДГ сосудов почек и эхокардиография. Для оценки состояния плода, начиная с определенного срока беременности, показаны кардиотокография и допплеровское исследование маточноплацентарного комплекса [5].
Необходимы также тщательный мониторинг массы тела (1 р/нед) и артериального давления (3 р/сут), из инструментальных исследований — УЗИ и в случае необходимости УЗДГ сосудов почек и эхокардиография. Для оценки состояния плода, начиная с определенного срока беременности, показаны кардиотокография и допплеровское исследование маточноплацентарного комплекса [5].
Заболевания почек при беременности
26.10.2020
Рождение ребенка – это самое важное и значимое, не только для женщины, но и для мира в целом событие, и, несомненно, играющее ведущую роль в природе жизни. Акушерское и гинекологическое дело не перестают обращать внимание на различные патологии при гестации и родовом процессе. Беременность при болезнях выделительной системы – это очень серьезная ответственность, которую будущая мама должна понимать и учитывать, из-за этого перед планированием беременности, первостепенно, необходимо пройти обследование в женской консультации, где проверят состояние ее здоровья и готовность к беременности и родам.
Основные заболевания почек при гестации
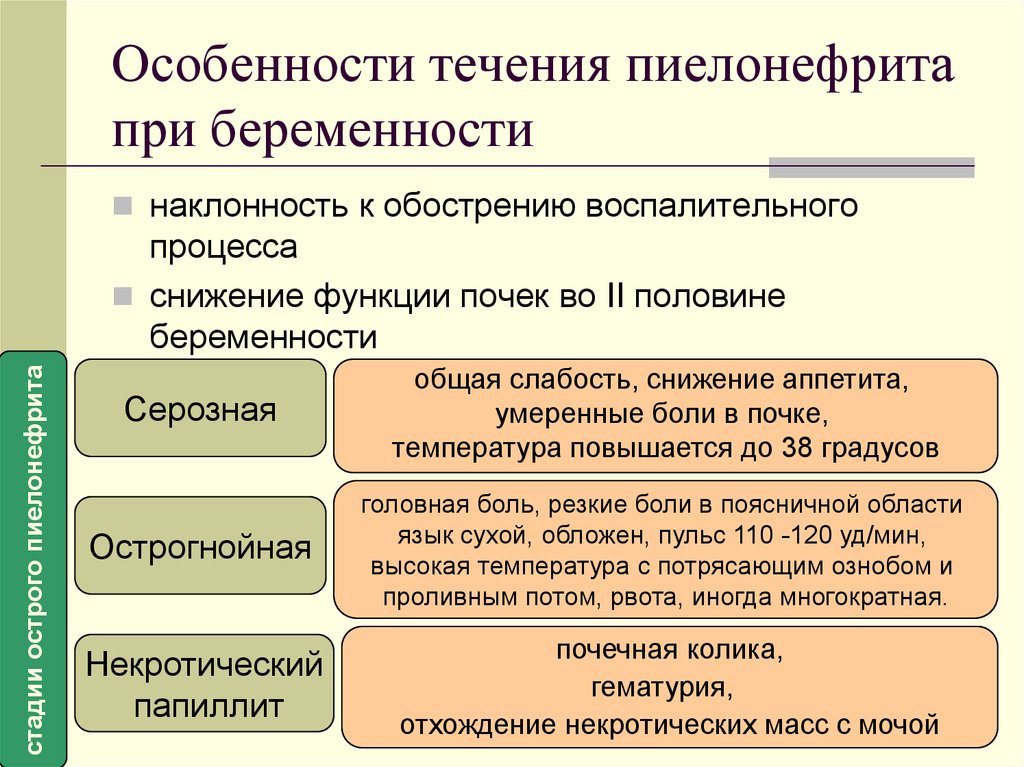
Из-за увеличения нагрузки на почки во время беременности возрастает шанс появления болезней выделительной системы. Если еще до зачатия у женщины имелись какие-либо нарушения работы почек, то эта опасность увеличивается во много раз. Чаще встречающиеся клинические формы заболеваний выделительной системы при гестации являются пиелонефрит, гидронефроз, бессимптомно протекающая бактериурия. Реже – мочекаменная болезнь (МКБ) и аномальное развитие почек.
- Пиелонефрит – болезнь почек, которая встречается у беременных чаще остальных (от 7 до 22%), из-за него нарушается отношение в моче взвешенных элементов, что может привести к интоксикации организма.
- Гидронефроз – это водянка почки, она появляется, если есть нарушение тока мочевины в случае, когда мочевыводящие пути перекрыты камнями или опухолью.

- Бессимптомно проходящая бактериурия — это состояние, при котором увеличивается число патогенных микробов, появляющиеся в моче женщины без любой симптоматики. Такое состояние отмечается у 9-14% беременных девушек.
- Мочекаменная болезнь – это появление инородных образований внутри почки. МКБ может развиваться у 1,5-2,5% беременных девушек. Чаще всего такие процессы происходят из-за нарушения обмена веществ при гестации.
Влияние заболеваний почек на беременность и роды
Рожать женщинам с болезнями почек противопоказано не во всех случаях, но и во время беременности и тем более при родах могут произойти чрезвычайные
ситуации, которые можно было бы предотвратить, сделав вовремя кесарево сечения. У обоих вариантов есть свои плюсы и минусы, которые лучше обсудить со специалистами.
Осложнения, могут привести к гибели матери или плода:
- поздний токсикоз, который может проявляться в виде эклампсии или преэклампсии.
 Он характеризуется появлением белка в моче, высокого артериального давления и судорожными припадками;
Он характеризуется появлением белка в моче, высокого артериального давления и судорожными припадками; - невынашивание плода появляется как на ранних, так и на поздних сроках. Во втором варианте это огромный стресс для организма матери;
- внутриутробное инфицирование ребенка, которое может привести к уродствам, задержке в развитии и гибели плода;
- острая почечная недостаточность – это экстренная ситуация, при которой редко можно сохранить жизнь обоим пациентам;
- бактериальный шок вызывает кому беременной женщины и отказ выделительной системы.
Общая клиническая картина: симптомы интоксикации, как при простуде высокая температура от 38 до 41 градусов, слабость, головные боли, озноб, боль в пояснице, боль при мочеиспускании, а при мочекаменной болезни — боль до потери сознания.
Таким образом, любая почечная патология при сочетании с гестацией оказывает неблагоприятное влияние на женщину и ребенка, усложняя, тем самым, ее течение, исход родов и послеродовый период. Поэтому женщина должна планировать беременность заранее, с целью благоприятного ее течения и разрешения родов.
Поэтому женщина должна планировать беременность заранее, с целью благоприятного ее течения и разрешения родов.
Опубликовано в Беременность и ведение беременности Премиум Клиник
Что вам нужно знать
Как защитить себя и ребенка
- Дом
- Центр знаний акушеров-гинекологов
- Заболевания почек и беременность
Заболевание почек во время беременности становится все более распространенным заболеванием среди матерей в США. Около 1 из 3 взрослых подвержен риску заболевания почек, и это состояние чаще встречается у женщин, чем у мужчин. Фактически, примерно у 14,3% женщин в возрасте 18 лет и старше диагностировано хроническое заболевание почек.
Женщины с хроническим заболеванием почек во время беременности часто плохо адаптируются к гестационному увеличению почечного кровотока. Другими словами, беременность может ускорить развитие почечной недостаточности у матери и ухудшить состояние здоровья ее ребенка. Если у вас хроническое заболевание почек и вы беременны, или если у вас возникли проблемы с почками во время беременности, вот что вам нужно знать.
Другими словами, беременность может ускорить развитие почечной недостаточности у матери и ухудшить состояние здоровья ее ребенка. Если у вас хроническое заболевание почек и вы беременны, или если у вас возникли проблемы с почками во время беременности, вот что вам нужно знать.
Стадии заболевания почек во время беременности
Особые опасения существуют у беременных женщин с различными стадиями заболевания почек. Различают 5 стадий заболевания почек.
- Стадия 1 : Легкое поражение почек . Почки здоровы и работают хорошо, но есть некоторые признаки поражения почек. На этом этапе врачи часто рекомендуют контролировать артериальное давление, соблюдать здоровую диету с высоким содержанием омега-3 жиров, избегать курения и физических упражнений.
- Стадия 2 : Легкое, но обострившееся поражение почек . Признаки этой стадии поражения почек включают белок в моче и физическое повреждение почек. Врачи часто рекомендуют изменить образ жизни и лекарства.

- Стадия 3: Умеренное поражение почек . На этом этапе почки повреждены и не работают должным образом. Симптомы могут включать отек рук и ног, редкое или слишком частое мочеиспускание, хроническую боль в спине, анемию, заболевания костей и высокое кровяное давление. Врачи часто рекомендуют изменить образ жизни, часто посещать нефролога и принимать лекарства, в том числе лекарства от артериального давления.
- Стадия 4 : Умеренное или тяжелое поражение почек . В этот момент почки не работают должным образом. Вы можете ожидать ухудшения предыдущих симптомов, включая анемию, высокое кровяное давление, заболевание костей, отек и боль в спине. Пациенты с заболеванием почек 4 стадии нуждаются в регулярных консультациях с нефрологом и составлении индивидуального плана лечения. Это последняя стадия перед почечной недостаточностью, и к ней следует относиться серьезно как пациенту, так и врачу.
- Стадия 5 : Почечная недостаточность .
 На последней стадии заболевания почек почки либо близки к отключению, либо вообще перестали работать. Симптомы включают мышечные спазмы, тошноту, отсутствие аппетита, зуд, боль в спине, отек, затрудненное дыхание и нечастое мочеиспускание. Варианты лечения включают диализ и трансплантацию. Невылеченная стадия 5 болезни почек приводит к летальному исходу.
На последней стадии заболевания почек почки либо близки к отключению, либо вообще перестали работать. Симптомы включают мышечные спазмы, тошноту, отсутствие аппетита, зуд, боль в спине, отек, затрудненное дыхание и нечастое мочеиспускание. Варианты лечения включают диализ и трансплантацию. Невылеченная стадия 5 болезни почек приводит к летальному исходу.
Симптомы заболевания почек бывает сложно определить без помощи врача, потому что у беременных женщин во время беременности обычно происходят изменения в работе мочевого пузыря. Если вы считаете, что у вас может быть заболевание почек, или если вы подвержены риску развития заболевания почек, обязательно поговорите со своим врачом.
Как болезнь почек влияет на беременность?
Как правило, женщины с легким заболеванием почек (стадии 1 и 2), имеющие нормальное артериальное давление и практически отсутствующую протеинурию (белок в моче), могут иметь здоровую беременность. Однако женщины с заболеванием почек средней и тяжелой степени (стадии 3, 4 и 5) подвержены высокому риску осложнений.
В легких случаях хронического заболевания почек беременность не обязательно приводит к ухудшению состояния. Хронические заболевания почек обостряются, когда у беременной женщины также высокое кровяное давление.
Однако, если у беременной женщины есть заболевание почек, у нее с большей вероятностью может развиться высокое кровяное давление. Это известно как преэклампсия, и оно может привести к судорогам, риску для здоровья ребенка, а иногда и к смерти. Если у вас хроническое заболевание почек и вы беременны, важно контролировать артериальное давление на протяжении всей беременности, особенно в 3-м триместре.
Женщины с хроническими заболеваниями почек подвержены более высокому риску рождения маловесных для их гестационного возраста детей. Тяжелые заболевания почек могут затруднить вынашивание ребенка женщиной и привести к мертворождению.
Общие состояния, возникающие в результате хронического заболевания почек во время беременности
Известно несколько состояний, возникающих в результате заболевания почек во время беременности, которые могут повлиять как на мать, так и на ее ребенка. Например, хроническое заболевание почек может привести к преждевременным родам или преждевременным родам. Беременные матери с заболеванием почек могут испытывать тяжелую гипертензию и анемию, которые влияют на приток крови к плоду. Это может навредить как матери, так и ее ребенку.
Например, хроническое заболевание почек может привести к преждевременным родам или преждевременным родам. Беременные матери с заболеванием почек могут испытывать тяжелую гипертензию и анемию, которые влияют на приток крови к плоду. Это может навредить как матери, так и ее ребенку.
Кроме того, дети, рожденные от матерей с хроническими заболеваниями почек, подвержены повышенному риску метаболических заболеваний костей и гестационного диабета.
Найдите группу заботливого ухода
Если у вас заболевание почек и вы беременны или думаете о беременности, важно как можно скорее записаться на прием к квалифицированному акушеру-гинекологу.
В отделении акушерства и гинекологии All About Women наша команда для беременных может позаботиться о вас и вашем ребенке, начиная с периода до беременности и заканчивая родами и далее. Свяжитесь с нашим офисом, чтобы запланировать встречу с одним из наших знающих и сострадательных врачей сегодня.
Беременность и хроническое заболевание почек
Как хроническое заболевание почек повлияет на меня во время беременности?
Совокупное влияние ХБП и беременности на ваше здоровье можно предсказать с помощью анализа крови. Этот тест измеряет креатинин, который используется для определения того, насколько хорошо работают ваши почки. Это называется скоростью клубочковой фильтрации (СКФ). Чем выше СКФ, тем лучше работают ваши почки и тем больше шансов на успешную и несложную беременность.
Этот тест измеряет креатинин, который используется для определения того, насколько хорошо работают ваши почки. Это называется скоростью клубочковой фильтрации (СКФ). Чем выше СКФ, тем лучше работают ваши почки и тем больше шансов на успешную и несложную беременность.
Есть три основных риска, которые могут возникнуть во время беременности, если у вас есть ХБП:
- Повышение артериального давления. Это может произойти на любом сроке беременности и является следствием ХБП.
- Развитие преэклампсии. ХБП увеличивает риск преэклампсии. Это серьезное заболевание, которое обычно случается во второй половине беременности. Это вызывает высокое кровяное давление и белок в моче. Симптомы преэклампсии могут включать головные боли, помутнение зрения или отек рук, ног или лица. Ваша дородовая клиника измерит ваше кровяное давление и проверит вашу мочу на белок. Это помогает выявить преэклампсию на ранней стадии.
- Ухудшение функции почек. В целом, чем лучше ваши почки функционируют в начале беременности, тем меньше вероятность того, что она ухудшится позже.

Что можно сделать, чтобы защитить меня во время беременности?
Качественный дородовой уход с самых ранних стадий беременности обычно улучшает исходы. Это особенно верно, если у вас есть ХБП. Планирование беременности позволяет вам забеременеть в нужное время, принимая правильные лекарства и имея наилучшее здоровье.
Должен ли я вообще забеременеть?
В наши дни очень немногим женщинам советуют не беременеть. Даже в этом случае вам (и вашему партнеру) всегда решать, стоит ли рисковать. Гораздо лучше знать о возможных проблемах и обсудить их заранее.
Когда мне следует забеременеть?
Это зависит от характера вашего заболевания почек. В целом, если функция почек со временем может ухудшиться, лучше планировать беременность раньше, чем позже, пока ваша функция все еще в порядке. С другой стороны, если у вас заболевание почек, которое обостряется, а затем стихает, например, люпус-нефрит, лучше подождать, пока обострение не пройдет, по крайней мере, шесть месяцев.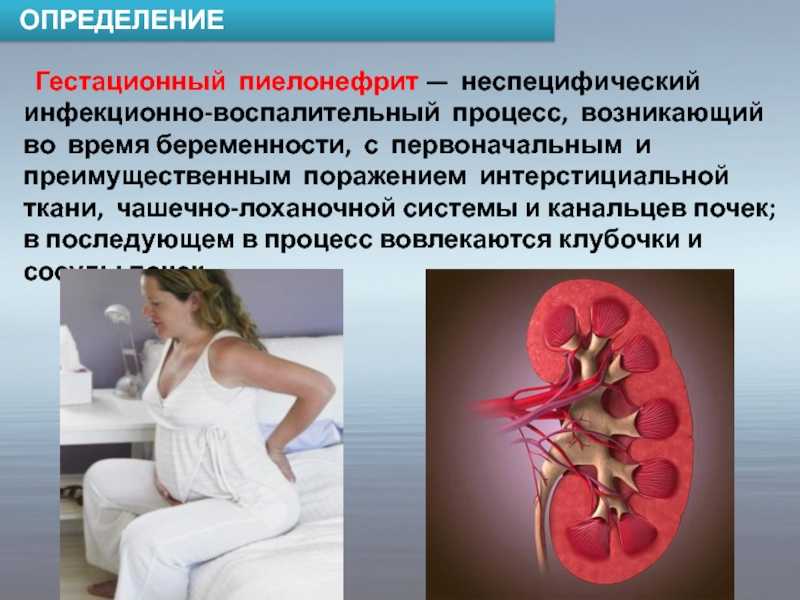
Ваш возраст также влияет на вашу фертильность, как и некоторые виды лечения заболеваний почек. Вы можете поговорить со своим нефрологом о том, может ли вам понадобиться помощь, чтобы забеременеть.
Нужны ли дополнительные лекарства во время беременности?
Все женщины, пытающиеся забеременеть, должны принимать витамины фолиевой кислоты в течение как минимум 3 месяцев, чтобы снизить вероятность развития у их ребенка расщелины позвоночника, проблемы со спинным мозгом. Фолиевую кислоту можно купить без рецепта в местных аптеках. Некоторые лекарства для почек могут влиять на действие фолиевой кислоты, поэтому вам следует проконсультироваться со своим врачом или акушеркой, которые смогут посоветовать вам правильную дозировку для вашей ситуации.
Витамин D обычно рекомендуется всем беременным женщинам, чтобы помочь укрепить кости вашего ребенка. Вам не нужны никакие другие добавки, если это не рекомендовано вашим врачом.
Женщины с заболеванием почек подвержены более высокому риску преэклампсии. Аспирин снижает этот риск. Посоветуйтесь с врачом, если он порекомендует его вам.
Аспирин снижает этот риск. Посоветуйтесь с врачом, если он порекомендует его вам.
Беременные женщины с высоким уровнем белка в моче имеют повышенный риск образования тромбов (тромбоз). Этот риск можно снизить с помощью небольших ежедневных инъекций гепарина, что снижает вероятность образования тромбов.
Как беременность, так и ХБП сами по себе могут вызывать низкий анализ крови (анемию), и риск выше, если у беременной женщины есть ХБП. Возможно, вам придется принимать таблетки железа или делать инъекции железа, а иногда и еженедельные или ежемесячные инъекции гормона эритропоэтина (ЭПО). ЭПО может повышать кровяное давление, поэтому ваш врач должен тщательно следить за этим. Переливания крови обычно избегают во время беременности.
Беременность изменяет контроль организма над сахаром (глюкозой). Это может быть хуже, если вы лечитесь стероидами (например, преднизолоном), если вы азиатского или африканского происхождения или имеете избыточный вес. У вас может развиться состояние, называемое гестационным диабетом (диабет, вызванный беременностью), и вам потребуется лечение инсулином.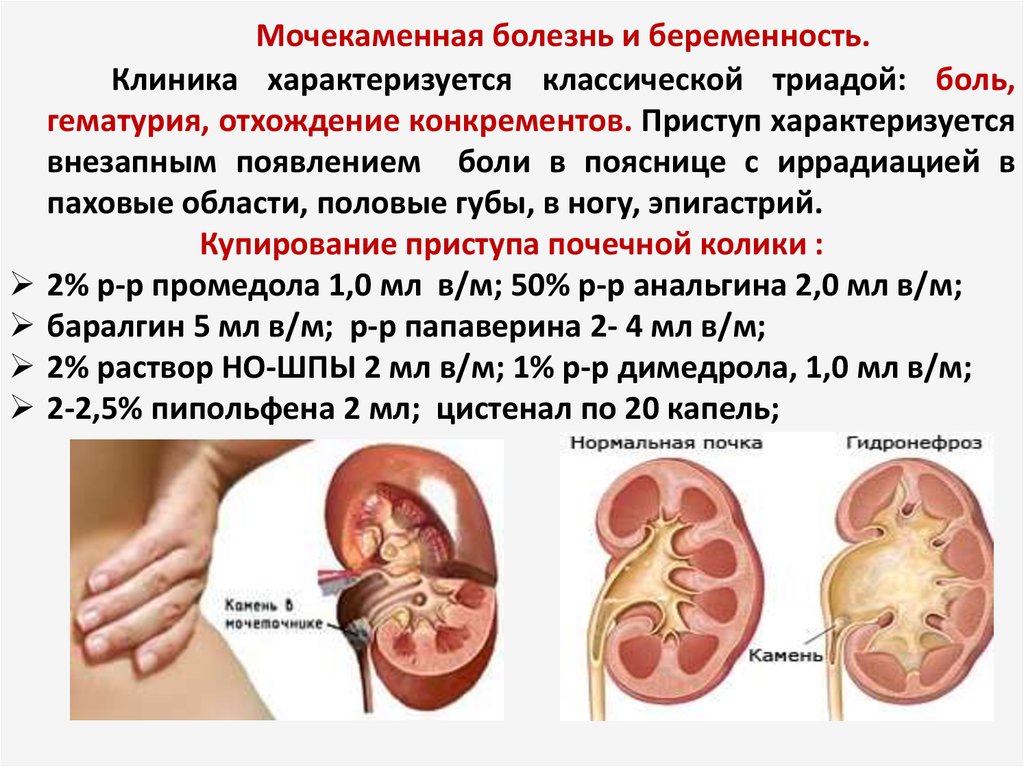
Как ХБП влияет на ребенка во время беременности?
Есть две основные проблемы, которые могут повлиять на ребенка.
- Ваш ребенок может неправильно расти в утробе матери. Это может означать, что ваш ребенок при рождении будет меньше, чем если бы у вас не было заболевания почек. Это может привести к долгосрочным проблемам со здоровьем ребенка, а в крайних случаях ребенок может не выжить.
- Скорее всего, ваш ребенок родится раньше срока. Ребенок, рожденный до 37 недель, называется недоношенным, и у него, скорее всего, будут проблемы со здоровьем при рождении. Тяжесть этих проблем будет зависеть от того, насколько рано родился ребенок и сколько он весит.
Как я могу защитить своего ребенка во время беременности?
Ваш врач может контролировать рост вашего ребенка с помощью ультразвукового сканирования. Если ваш ребенок хорошо растет, вы можете рассчитывать на нормальные роды в назначенный срок.
Если ваш ребенок перестанет расти настолько, насколько хотелось бы вашему врачу, он обсудит с вами наилучшие дальнейшие действия. Это может включать преждевременные роды.
Это может включать преждевременные роды.
Не повредит ли мое лекарство ребенку?
Есть некоторые лекарства, используемые при ХБП, которых следует избегать во время беременности, поскольку они могут нанести вред вашему ребенку. Поэтому важно проконсультироваться с врачом, прежде чем пытаться забеременеть.
Будет ли у моего ребенка заболевание почек?
Это зависит от типа вашего заболевания почек. Уточните у своего врача, может ли ваше заболевание передаться вашему ребенку.
Должен ли я родить ребенка в специальном отделении?
Если у вас легкая форма ХБП, в целом хорошее здоровье и хорошо контролируемое артериальное давление, вы можете оставаться под наблюдением врача-нефролога и местной больницы.
Если у вас более тяжелая форма ХБП или вам требуется трансплантация почки, вам, вероятно, потребуется лечение в специализированном отделении.
Домашние роды не рекомендуются, если у вас есть ХБП, поскольку вам, скорее всего, потребуется помощь специалиста в больнице.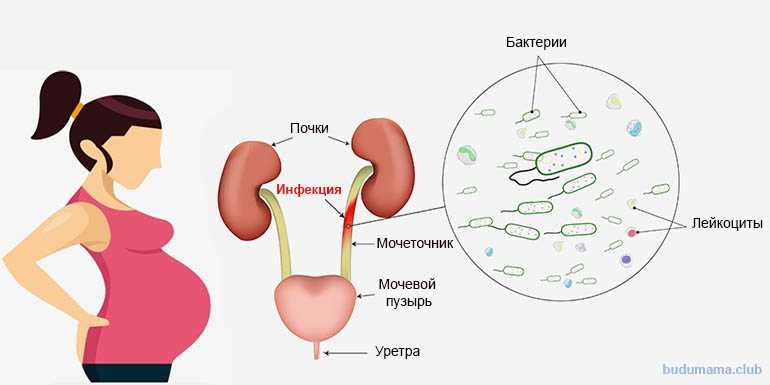

 ст.
ст.