Содержание
когда можно и когда нельзя принимать лекарства
Во время эпидемии простудных заболеваний, все торопятся закупиться антибиотиками. Однако, если применять их неправильно, можно нанести вред здоровью. В статье разбираемся, нужны ли антибиотики при простуде, зачем их назначают при ОРВИ и других вирусных инфекциях, и чем опасно самолечение.
Как работают антибиотики
Антибиотики — это антибактериальные препараты. Они воздействуют на обменные процессы бактерий и нарушают синтез белка. Это предотвращает размножение и прекращает рост колонии (бактериостатический эффект) или приводит к гибели болезнетворного микроба (бактерицидный эффект).
Помогает ли антибиотик при простуде
Под простудой в медицине чаще всего подразумевают ОРВИ — заболевания дыхательных путей, которые вызывают вирусы. Болезнетворные вирусы кардинально отличаются от бактерий, грибов и других микроорганизмов. Это бесклеточная сущность, не способная осуществлять обмен веществ и самостоятельно размножаться.
Вирус — абсолютный паразит: для всех процессов жизнедеятельности он использует клетки хозяина. Вне живого организма — это совокупность кристаллов, состоящих из белковых молекул, которая не проявляет признаков жизненной активности. А когда вирусная часть (вирион) внедряется в живую клетку, он начинает реплицироваться, то есть воспроизводить множество собственных копий.
Поскольку вирус не синтезирует белок самостоятельно, антибиотик никак на него не действует. Поэтому использовать антибактериальные препараты при неосложнённой вирусной инфекции бесполезно. В таких случаях эффективны противовирусные средства — их активные вещества препятствуют проникновению вируса в клетку и репликации.
Когда стоит принимать антибиотики
Если антибиотики не помогают против вирусов, зачем же их выписывают врачи? Такое назначение оправдано, если:
● У простуды бактериальная природа, например, у больного стрептококковая ангина1
.
● В заражении одновременно участвуют и вирусы, и бактерии — это называется микст-инфекцией.
● К болезни, вызванной вирусом, присоединяется бактериальная инфекция. Этот процесс называется суперинфекцией. Защитный барьер пораженных тканей ослабляется, и они становятся уязвимыми даже для условно-патогенных микробов, безопасных для здорового человека. Это частое осложнение простуды — оно развивается в пределах 4–66%2 случаев.
Чтобы точно определить возбудителя, нужно провести лабораторные исследования — анализ ПЦР и бактериологический посев. Но на их проведение нужно время, а лечение обычно нужно сейчас. Поэтому больным с лёгким течением ОРВИ назначают противовирусные препараты и местные антисептики, действующие на все микробы, без анализов.
Согласно новым клиническим рекомендациям Минздрава РФ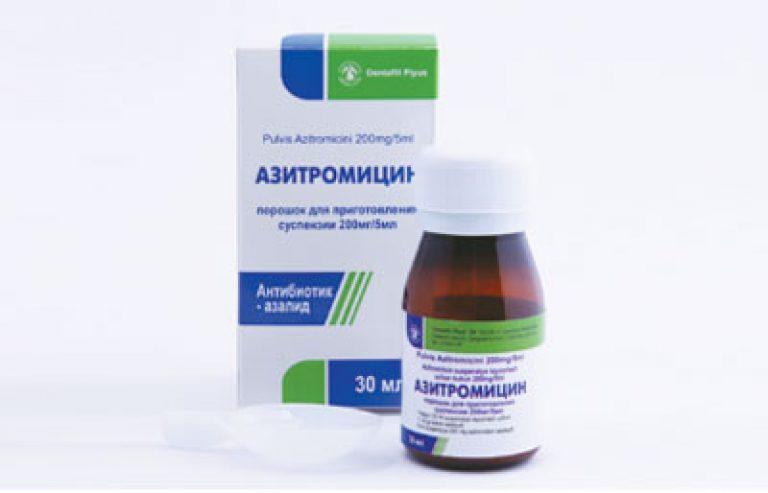 Новым препаратом подобного типа является энисамия йодид (Нобазит, Нобазит Форте). Действующее вещество – энисамия йодид – блокирует проникновение вируса в клетку и ограничивает его распространение в организме4. Результаты клинических исследований показали, что прием Нобазита в 4 раза сокращает количество осложнений, требующих антибиотикотерапии. А также снижает риск распространения инфекции на нижние дыхательные пути5.
Новым препаратом подобного типа является энисамия йодид (Нобазит, Нобазит Форте). Действующее вещество – энисамия йодид – блокирует проникновение вируса в клетку и ограничивает его распространение в организме4. Результаты клинических исследований показали, что прием Нобазита в 4 раза сокращает количество осложнений, требующих антибиотикотерапии. А также снижает риск распространения инфекции на нижние дыхательные пути5.
Если у пациента появились гнойные выделения или состояние улучшилось, а потом снова ухудшилось, то будут полезны антибактериальные средства. Без анализов можно применять только местные формы антибиотиков
— в составе капель для носа, спреев.Согласно клиническим рекомендациям Минздрава, антибиотики при ОРВИ системно (в форме таблеток, суспензий, инъекций) назначают только в следующих случаях:
● Развитие острого тонзиллита на фоне тяжёлого или средней тяжести течения простуды.
● Присоединение синусита, ларингита, трахеита, бронхита. Если инфекция протекает легко, то даже при её распространении за пределы верхних дыхательных путей не рекомендуют применять антибиотики ранее 10–14 дня.
● Развитие пневмонии.
Во всех этих случаях рекомендуется предварительно направить пациента на анализ, чтобы подтвердить бактериальную инфекцию и подобрать наиболее эффективный антибиотик3.
Какие антибиотики пить при ОРВИ
Антибактериальное средство при ОРВИ назначает врач — терапевт, отоларинголог, пульмонолог. Подбирать препарат лучше по результатам анализа. Лучший способ выяснить, к какому антибиотику наиболее чувствителен возбудитель инфекции, — сделать бакпосев. Минус этого анализа — длительное ожидание: обычно результаты готовы только через 3–7 дней. ПЦР готовится гораздо быстрее — от 24 часов, но анализ не показывает чувствительность конкретного инфекционного агента к лекарствам.
Если выполнить анализ невозможно или нет времени на длительное ожидание результатов, врач назначит антибиотик, ориентируясь на наиболее вероятные возбудители для данной локализации инфекции.
Группы антибиотиков, которые чаще всего используют при ОРВИ6:
● Полусинтетические пенициллины. При лёгком течении острой бактериальной инфекции применяют амоксициллин, при среднетяжёлой и хронической форме — амоксициллин/клавуланат.
● Цефалоспорины III-IV поколения — цефтриаксон, цефтазидим, цефоперазон, цефепим — используют при хронических среднетяжёлых и гнойных инфекциях.
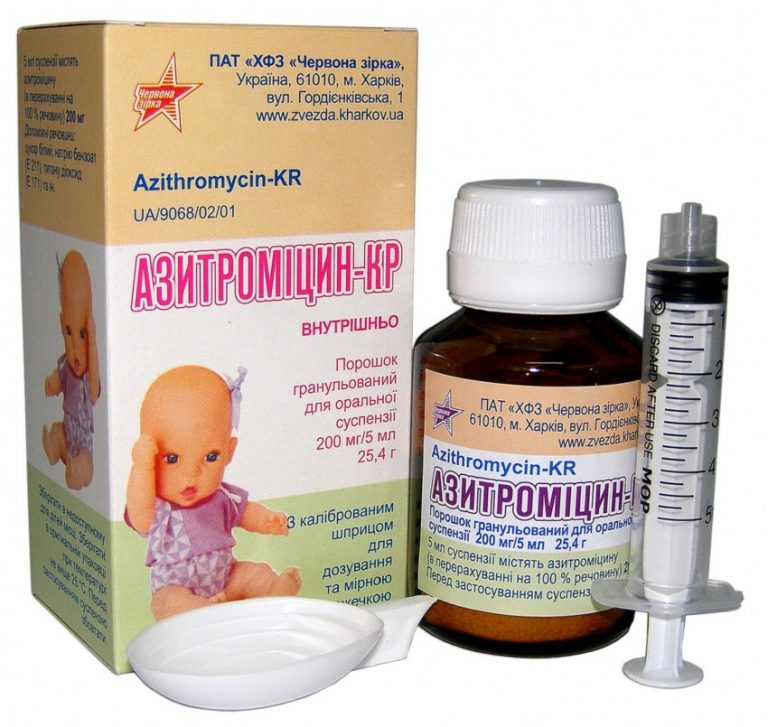
● Макролиды — азитромицин, кларитромицин. Их используют при аллергии на пенициллины.
● Фторхинолоны III-IV поколения — левофлоксацин, моксифлоксацин. Ими заменяют антибиотики пенициллиновой группы в случае неэффективности.
Большинство препаратов выпускают в форме таблеток (капсул), порошков для приготовления суспензии и инъекций. В амбулаторной практике чаще применяют таблетки и суспензии.
В амбулаторной практике чаще применяют таблетки и суспензии.
Почему опасно самолечение
Нерациональное лечение антибиотиками может нанести вред здоровью:
● Бесконтрольное применение антибиотиков повышает устойчивость к ним болезнетворных микробов. Если вы злоупотребляете их применением при незначительных инфекциях, в случае тяжёлой болезни они с высокой долей вероятности не помогут.
● Антибиотики нередко вызывают аллергические реакции вплоть до отека Квинке.
● Средство, которое вы принимаете без ведома врача, в комбинации с лекарствами, выписанными доктором, может дать непредсказуемый результат.
● Антибактериальные препараты убивают и полезную микрофлору организма, что может привести к расстройствам пищеварения и гинекологическим воспалениям.
● Дополнительный ненужный препарат повышает нагрузку на организм и затягивает выздоровление.
Историческая справка
В середине ХХ века антибиотики совершили настоящую революцию в медицине. В переводе с греческого их название означает «против жизни» («анти» и «биос»), однако они уничтожают только бактерии. За историю своего существования они спасли миллионы новых человеческих жизней.
В переводе с греческого их название означает «против жизни» («анти» и «биос»), однако они уничтожают только бактерии. За историю своего существования они спасли миллионы новых человеческих жизней.
Благодаря антибиотикам люди:
● Значительно снизили уровни материнской и детской смертности в акушерстве, а позднее успешно внедрили вспомогательные репродуктивные технологии (ЭКО и прочие).
● Смогли вылечить неизлечимые ранее смертельные и калечащие болезни: туберкулёз, лепру, сифилис и другие.
● Научились выполнять сложнейшие операции без опасения получить практически неминуемые гнойно-воспалительные осложнения.
Появление первых антибактериальных препаратов
«Отцом» антибиотиков считается шотландский бактериолог Александр Флеминг. В ходе опытов он заметил: если поместить рядом разные культуры микробов, одни принимаются активно уничтожать других. В частности, плесневые грибы Penicillium notatum, случайно попавшие в чашку Петри с культурами стафилококков и стрептококков, останавливали рост этих вредоносных бактерий.
Учёный взялся исследовать плесень и в 1929 году выделил из неё первое противомикробное вещество — пенициллин. Опыты на животных показали обнадёживающие результаты. Ассистент Флеминга, заболевший гнойным гайморитом, добровольно испытал препарат на себе и быстро почувствовал существенное улучшение самочувствия. Однако учёному не удалось разработать технологии промышленного производства антибиотика.
Это сделали патолог Говард Флори и биохимик Эрнст Чейн. В начале 1941 году Флори сумел заинтересовать промышленников и правительство США в производстве нового препарата. К концу 1942 года была выпущена первая крупная партия, ознаменовавшая начало эры антибиотиков. Ещё через 10 лет эти препараты стали доступны повсеместно, благодаря значительному удешевлению технологий и запуску новых производственных мощностей.
Мир высоко оценил заслуги учёных: в 1945 году Флеминг, Флори и Чейн были удостоены Нобелевской премии за открытие пенициллина и его лечебного действия против инфекций. В 1952 году Нобелевскую премию за открытие противотуберкулёзного антибиотика стрептомицина получил американский микробиолог (в прошлом наш соотечественник) Зельман Ваксман.7
В 1952 году Нобелевскую премию за открытие противотуберкулёзного антибиотика стрептомицина получил американский микробиолог (в прошлом наш соотечественник) Зельман Ваксман.7
Современные реалии
Сегодня в России активно используется около 30 групп антибиотиков, куда входят препараты разного происхождения:
● Природные (биосинтетические) — полученные из грибов или бактерий, которые обладают устойчивостью к антибиотикам.
● Полусинтетические — природные вещества, модифицированные ферментативным или химическим методом. Такие препараты более эффективны.
● Синтетические — созданные искусственным путём в лаборатории.
Существуют антибиотики широкого спектра, действующие на множество видов бактерий, и узкого — которые избирательно уничтожают их небольшую группу. До недавнего времени они действовали практически безотказно. Сейчас серьёзной мировой проблемой становится антибиотикорезистентность — устойчивость микроорганизмов к лекарствам. Бактерии, как любой живой организм, учатся адаптироваться к неблагоприятным условиям.8,9
Бактерии, как любой живой организм, учатся адаптироваться к неблагоприятным условиям.8,9
Коротко о главном
➢ Антибиотики — противомикробные средства, которые помогают в борьбе с бактериальными инфекциями.
➢ Антибактериальные препараты неэффективны при любой вирусной инфекции, включая ОРВИ.
➢ Противомикробные лекарства подключают к терапии ОРВИ, если наряду с вирусной присутствует бактериальная инфекция. Она может присоединиться позднее.
➢ Принимайте антибиотики только по назначению врача. Самолечение приводит к нежелательным побочным эффектам и повышает устойчивость микробов к лекарству.
1 Мальцева Г.С., Гринчук О.Н., Место антибактериальной терапии при стрептококковой инфекции // Медицинский совет – 2019.
2 Свиряева Е.Н., Корнеев К.В., Друцкая М.С., Купраш Д.В. Механизмы перестройки иммунного ответа при вирусно-бактериальных коинфекциях дыхательных путей // Биохимия – Т. 81, №11, 2016.
81, №11, 2016.
3 Клинические рекомендации Минздрава РФ: Острые респираторные вирусные инфекции (ОРВИ) у взрослых URL: https://cr.minzdrav.gov.ru/recomend/724_1 (дата размещения: 15.02.2022)
4 Инструкция по медицинскому применению (Нобазит®, таблетки покрытые пленочной оболочкой 250 мг; РУ: ЛП-003508 от 16.03.2016)
5 Лиознов Д.А., Карнаухова Е.Ю., Зубкова Т.Г., Шахланская Е.В., Оценка эффективности схемы лечения ОРВИ, включающей этиотропную (энисамия йодид) и симптоматическую терапию // Терапевтический архив № 3 – 2020 г..
6 Туровский А.Б., Карюк Ю.А., Кондрашина В.В. Антибактериальная терапия инфекций лор-органов // Клиницист – №3-4, 2013.
7 Данилов А.И., Литвинов А.В. Начало эры антимикробной терапии // Клиническая микробиология и антимикробная терапия – Т. 12, №2, 2010.
8 Клетикова Л.В., Бессарабов Б.Ф., Козлов А. Б. Эколого-гигиенические аспекты применения антибиотиков // Научный поиск – №2(8), 2013.
Б. Эколого-гигиенические аспекты применения антибиотиков // Научный поиск – №2(8), 2013.
9 Геппе Н.А., Дронов И.А., Малявина У.С. Рациональный подход к назначению и выбору антибактериальной терапии при инфекциях дыхательных путей и ЛОР-органов у детей // Доктор.ру – №1, 2008.
О препарате Скачать инструкцию
Когда можно давать антибиотики детям
Антибактериальные препараты следует применять только при инфекциях, вызываемых бактериями.
В стационаре при тяжелых и угрожающих жизни инфекционных заболеваниях (например, менингите — воспалении оболочек мозга, пневмонии — воспалении легких и др.) ответственность за правильность выбора лекарства целиком лежит на враче, который основывается на данных наблюдения за пациентом (клинической картине) и на результатах специальных исследований.
При легких инфекциях, протекающих в»домашних» (амбулаторных) условиях, нередко родители сами просят врача назначить антибиотик. Правильно ли это?
Правильно ли это?
Насморк и бронхит
При остром рините (насморке) и бронхите антибактериальные препараты не показаны. На практике все происходит по-другому: один-два дня повышенной температуры и кашля у ребенка родители, как правило, не дают малышу антибактериальные препараты. Но затем они начинают опасаться, что бронхит осложнится пневмонией, и решают использовать антибиотики. Здесь стоит отметить, что такое осложнение возможно, однако оно практически не зависит от предшествовавшего приема антибактериальных препаратов. Основными признаками развития пневмонии служит ухудшение состояния (дальнейшее повышение температуры тела, усиление кашля, появление одышки). В такой ситуации надо немедленно вызвать врача, который решит, надо ли корректировать лечение.
Если же состояние не ухудшается, но и существенно не улучшается, то очевидной причины для назначения антибактериальных препаратов нет. Тем не менее, именно в этот период некоторые родители не выдерживают и начинают давать препараты детям «на всякий случай».
Особо следует отметить, что очень популярный критерий назначения антибактериальных препаратов при вирусных инфекциях — сохранение повышенной температуры в течение 3-х дней — ровным счетом ничем не обоснован. Естественная длительность лихорадочного периода при вирусных инфекциях дыхательных путей у детей значительно варьирует, возможны колебания от 3 до 7 дней, а иногда и больше. Более длительное сохранение так называемой субфебрильной температуры (37,0-37,50С) вовсе не обязательно связано с развитием бактериальных осложнений, а может быть следствием совершенно других причин. В таких ситуациях применение антибиотиков обречено на провал.
Типичным признаком вирусной инфекции является сохраняющийся кашель на фоне улучшения общего состояния и нормализации температуры тела. Необходимо помнить, что антибактериальные препараты не являются противокашлевыми средствами. У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств.
Кашель является естественным защитным механизмом, и исчезает последним из всех симптомов заболевания.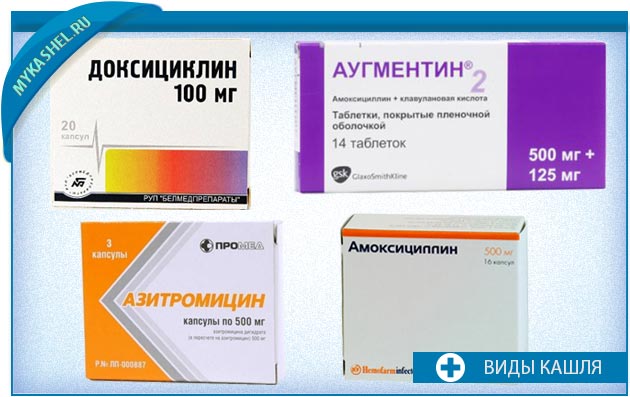 Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
Отит
При остром отите тактика антибактериальной терапии иная, поскольку вероятность бактериальной природы этого заболевания достигает 40-60%. Учитывая это, до недавнего времени антибактериальные препараты назначались всем заболевшим.
Как показывает практика, для острого отита характерны интенсивные боли в первые 24-48 ч, затем у большинства детей состояние значительно улучшается и заболевание проходит самостоятельно. Спустя 48 часов симптомы сохраняются лишь у трети маленьких пациентов.
Существуют интересные расчеты, показывающие, что если антибактериальные препараты назначать всем детям с острым отитом, то некоторую помощь (сокращение лихорадочного периода и длительности болей) они могут оказать только тем пациентам, у которых не должно было произойти самостоятельного быстрого выздоровления. Таким может быть лишь 1 ребенок из 20.
Что же будет с остальными 19-ю детьми? При приеме современных препаратов группы пенициллинов, таких как амоксициллин или аугментин, ничего особо страшного не произойдет. У 2-3 детей может развиться понос или появятся кожные высыпания, которые быстро исчезнут после отмены препаратов, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при отите не предотвращает развития гнойных осложнений. Осложненные формы отита с одинаковой частотой развиваются как у детей, получавших, так и у не получавших антибактериальные препараты.
У 2-3 детей может развиться понос или появятся кожные высыпания, которые быстро исчезнут после отмены препаратов, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при отите не предотвращает развития гнойных осложнений. Осложненные формы отита с одинаковой частотой развиваются как у детей, получавших, так и у не получавших антибактериальные препараты.
К настоящему времени выработана новая тактика назначения антибактериальных препаратов при остром отите. Антибактериальные препараты целесообразно назначать всем детям в возрасте до 6 месяцев даже при сомнительном диагнозе острого отита (выяснить, что у маленького ребенка болит именно ухо, не так просто).
В возрасте от 6 месяцев до 2-х лет при сомнительном диагнозе (или легком течении) острого среднего отита назначение антибиотиков можно отложить, ограничившись наблюдением за ребенком — так называемая выжидательная тактика. Естественно, во время наблюдения детям необходимо давать обезболивающие препараты и, по необходимости, жаропонижающие. Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Конечно, в этом случае к родителям предъявляются повышенные требования. Прежде всего, необходимо обсудить с врачом, когда давать антибиотики, и уточнить, на какие признаки заболевания следует обращать внимание. Главное, уметь объективно оценить динамику боли, ее усиление или уменьшение, и вовремя заметить появление новых признаков болезни — кашля, сыпи и др. У родителей должна быть возможность связаться с врачом по телефону, а также иметься в наличии выписанный рецепт на антибиотик.
У детей старше 2 лет выжидание и наблюдение в течение 48 часов является самой предпочтительной тактикой, за исключением случаев тяжелого течения (температура выше 390С, интенсивные боли) болезни.
Воспаление легких
При диагнозе пневмония или серьезных подозрениях на эту патологию тактика антибактериальной терапии отличается от двух предыдущих случаев.
Для отдельных возрастных групп детей характерны некоторые особенности преобладающих возбудителей болезни. Так, в возрасте до 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут вызываться вирусами. В более старшем возрасте вероятность вирусной природы пневмонии существенно снижается и возрастает роль бактерий (пневмококков) в развитии воспаления легких. Тем не менее, во всех возрастных группах частым возбудителем данного заболевания является пневмококк, который обуславливает тяжелое течение заболевания. Именно поэтому пневмония является безусловным показанием для назначения антибактериальной терапии.
Так, в возрасте до 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут вызываться вирусами. В более старшем возрасте вероятность вирусной природы пневмонии существенно снижается и возрастает роль бактерий (пневмококков) в развитии воспаления легких. Тем не менее, во всех возрастных группах частым возбудителем данного заболевания является пневмококк, который обуславливает тяжелое течение заболевания. Именно поэтому пневмония является безусловным показанием для назначения антибактериальной терапии.
Антибиотики при простуде у детей: кому чаще назначают?
. 1998 г., апрель; 152(4):349-52.
А.Г. Майнус 3-й 1 , W J Hueston, M M Love
принадлежность
- 1 Департамент семейной медицины, Университет Кентукки, Лексингтон, США. [email protected]
- PMID: 9559710
AG Mainous 3rd et al. Arch Pediatr Adolesc Med.
1998 апрель
Arch Pediatr Adolesc Med.
1998 апрель
. 1998 г., апрель; 152(4):349-52.
Авторы
А.Г. Майнус 3-й 1 , У. Дж. Хьюстон, М. М. Лав
принадлежность
- 1 Департамент семейной медицины, Университет Кентукки, Лексингтон, США. [email protected]
- PMID: 9559710
Абстрактный
Задача: Изучить характеристики врача, связанные с тем, что он часто назначает антибиотики при инфекциях верхних дыхательных путей (ОРИ) у детей.
Дизайн и настройка: Анализ 34624 эпизодов лечения ОРЗ у детей (младше 18 лет) в рамках программы Kentucky Medicaid с 1 июля 1995 г. по 30 июня 1996 г.
по 30 июня 1996 г.
Участники: Врачи первичной медико-санитарной помощи, по крайней мере, с 25 эпизодами помощи (n = 205). Доля пациентов с ИВДП, получающих антибиотики, разделила выборку на пациентов с низким (< или = 25-го процентиля) и высоким (> или = 75-го процентиля) назначением антибиотиков.
Основные показатели результата: Были проведены двумерные анализы, сравнивающие лиц, назначающих высокие и низкие дозы. Модель логистической регрессии была рассчитана для вероятности того, что пациенты будут часто назначать антибиотики по количеству эпизодов ИВДП, доле пациентов, получающих антибиотики широкого спектра действия, количеству лет, прошедших после окончания медицинского вуза, полу врача, сельской/городской практике и специальности.
Полученные результаты: Группа с высоким уровнем назначений (n = 52) включала данные о 11899 эпизодах лечения со средним уровнем назначений 80%. Группа с низким уровнем назначений (n = 55) включала данные о 5396 эпизодах со средним уровнем назначений 16%. У лиц, назначающих высокие дозы, до окончания медицинского вуза оставалось значительно больше лет (27 против 19 лет; P<0,001), и они справились со значительно большим количеством эпизодов ОРЗ, чем у лиц с низким уровнем назначений (229 против 98; P=0,001). В логистической регрессии, по сравнению с педиатрами, отношение шансов назначать высокие дозы составило 409.(95% доверительный интервал [ДИ], 29-7276) для семейных врачей и 318 (95% ДИ, 17-6125) для других врачей первичного звена.
Группа с низким уровнем назначений (n = 55) включала данные о 5396 эпизодах со средним уровнем назначений 16%. У лиц, назначающих высокие дозы, до окончания медицинского вуза оставалось значительно больше лет (27 против 19 лет; P<0,001), и они справились со значительно большим количеством эпизодов ОРЗ, чем у лиц с низким уровнем назначений (229 против 98; P=0,001). В логистической регрессии, по сравнению с педиатрами, отношение шансов назначать высокие дозы составило 409.(95% доверительный интервал [ДИ], 29-7276) для семейных врачей и 318 (95% ДИ, 17-6125) для других врачей первичного звена.
Вывод: С появлением бактерий, устойчивых к антибиотикам, требуется более целенаправленное обучение лечению ИВДП в ординатуре и на форумах непрерывного медицинского образования.
Похожие статьи
Назначение антибиотиков детям с назофарингитом (простудой), инфекциями верхних дыхательных путей и бронхитом, родители которых являются медицинскими работниками.

Хуан Н., Морлок Л., Ли Ч., Чен Л.С., Чжоу Ю.Дж. Хуан Н и др. Педиатрия. 2005 г., октябрь; 116 (4): 826-32. doi: 10.1542/пед.2004-2800. Педиатрия. 2005. PMID: 16199689
Назначение антибиотиков амбулаторными врачами взрослым с назофарингитом, ИВДП и острым бронхитом на Тайване: многоуровневый подход к моделированию.
Хуан Н., Чжоу Ю.Дж., Чанг Х.Дж., Хо М., Морлок Л. Хуан Н и др. Фам Практ. 2005 апр; 22 (2): 160-7. дои: 10.1093/фампра/cmh734. Epub 2005, 18 февраля. Фам Практ. 2005. PMID: 15722399
Стоматологический скрининг и направление детей раннего возраста педиатрическими поставщиками первичной медико-санитарной помощи.
Дела Круз Г.Г., Розье Р.Г., Слэйд Г. Дела Круз Г.
 Г. и др.
Педиатрия. 2004 г., ноябрь; 114 (5): e642-52. doi: 10.1542/пед.2004-1269.
Педиатрия. 2004.
PMID: 15520094
Г. и др.
Педиатрия. 2004 г., ноябрь; 114 (5): e642-52. doi: 10.1542/пед.2004-1269.
Педиатрия. 2004.
PMID: 15520094Устойчивый к антибиотикам Streptococcus pneumoniae. Последствия для медицинской практики.
Ван Э.Э., Келлнер Д.Д., Арнольд С. Ван Э. и др. Кан Фам Врач. 1998 Сентябрь; 44: 1881-8. Кан Фам Врач. 1998. PMID: 9789668 Бесплатная статья ЧВК. Обзор.
Рациональное использование противомикробных препаратов при лечении инфекций верхних дыхательных путей.
Альфаяте Мигелес С., Гарсия-Маркос Л. Альфаяте Мигелес С. и др. Джей Педиатр (Рио Джей). 2020 март-апрель; 96 Приложение 1 (Приложение 1): 111-119. doi: 10.1016/j.jped.2019.11.001. Epub 2019 17 декабря. Джей Педиатр (Рио Джей).
 2020.
PMID: 31857096
Бесплатная статья ЧВК.
Обзор.
2020.
PMID: 31857096
Бесплатная статья ЧВК.
Обзор.
Посмотреть все похожие статьи
Цитируется
Результаты теста на С-реактивный белок по месту оказания медицинской помощи при острых инфекциях у детей в учреждениях первичной медико-санитарной помощи: обсервационное исследование.
Де Роп Л., Де Бурггрейв Т., Де Саттер А., Бантинкс Ф., Вербакель Дж. Ю. Де Роп Л. и др. БМС Педиатр. 2022 4 ноября; 22 (1): 633. doi: 10.1186/s12887-022-03677-5. БМС Педиатр. 2022. PMID: 36333682 Бесплатная статья ЧВК.
Влияние отдельных поведенческих факторов и факторов окружающей среды на антибактериальную терапию у польских детей с инфекциями верхних дыхательных путей.
Слензак К.
 , Дембински Л., Конефал А., Домбровский М., Мазур А., Перегуд-Погожельска М., Вавриков П., Конефал Д., Перегуд-Погожельски Й.
Слензак К. и др.
Фронт Педиатр. 2021 3 декабря; 9:784265. doi: 10.3389/fped.2021.784265. Электронная коллекция 2021.
Фронт Педиатр. 2021.
PMID: 34926354
Бесплатная статья ЧВК.
, Дембински Л., Конефал А., Домбровский М., Мазур А., Перегуд-Погожельска М., Вавриков П., Конефал Д., Перегуд-Погожельски Й.
Слензак К. и др.
Фронт Педиатр. 2021 3 декабря; 9:784265. doi: 10.3389/fped.2021.784265. Электронная коллекция 2021.
Фронт Педиатр. 2021.
PMID: 34926354
Бесплатная статья ЧВК.СРБ в местах оказания медицинской помощи имеет значение: нормальные уровни СРБ снижают необходимость немедленного назначения антибиотиков остробольным детям в учреждениях первичной медико-санитарной помощи: кластерное рандомизированное контролируемое исследование.
Лемиенгр М.Б., Вербакель Дж.Ю., Колман Р., Ван Рой К., Де Бурггрейв Т., Бантинкс Ф., Эртгертс Б., Де Бэтс Ф., Де Саттер А. Лемиенгр М.Б. и соавт. Scand J Prim Health Care. 2018 дек;36(4):423-436. дои: 10.1080/02813432.2018.1529900. Epub 2018, 25 октября. Scand J Prim Health Care.
 2018.
PMID: 30354904
Бесплатная статья ЧВК.
Клиническое испытание.
2018.
PMID: 30354904
Бесплатная статья ЧВК.
Клиническое испытание.Сокращение необоснованного назначения антибиотиков детям в учреждениях первичной медико-санитарной помощи: кластерное рандомизированное контролируемое исследование двух вмешательств.
Лемиенгр М.Б., Вербакель Дж.Ю., Колман Р., Де Бурггрейв Т., Бантинкс Ф., Эртгертс Б., Де Баэтс Ф., Де Саттер А. Лемиенгр М.Б. и соавт. Br J Gen Pract. 2018 март; 68 (668): e204-e210. дои: 10.3399/bjgp18X695033. Epub 2018 12 февраля. Br J Gen Pract. 2018. PMID: 29440016 Бесплатная статья ЧВК. Клиническое испытание.
Мониторинг соблюдения рекомендаций по применению антибиотиков при пневмонии у детей: исследование MAREA.
Ди Пьетро П., Делла Каса Альбериги О.
 , Сильвестри М., Тоска М.А., Руокко А., Конфорти Г., Росси Г.А., Кастаньола Э., Мерлано М.С., Дзаппеттини С., Ренна С.; Педиатрическая Лигурийская сеть Сеть MAREA.
Ди Пьетро П. и др.
Ital J Pediatr. 2017 22 декабря; 43 (1): 113. doi: 10.1186/s13052-017-0432-2.
Ital J Pediatr. 2017.
PMID: 29273072
Бесплатная статья ЧВК.
, Сильвестри М., Тоска М.А., Руокко А., Конфорти Г., Росси Г.А., Кастаньола Э., Мерлано М.С., Дзаппеттини С., Ренна С.; Педиатрическая Лигурийская сеть Сеть MAREA.
Ди Пьетро П. и др.
Ital J Pediatr. 2017 22 декабря; 43 (1): 113. doi: 10.1186/s13052-017-0432-2.
Ital J Pediatr. 2017.
PMID: 29273072
Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
- 9071515151
- Посмотреть увеличенное изображение
- Чихание и детский кашель
- Водянистая слизь
- Слезящиеся или покрытые коркой глаза
- Чувство усталости
- Лихорадка
- Боль в горле
- Отсутствие аппетита
- Ребенок кашляет без остановки более двух недель.
- Признаки инфекции носовых пазух, которая не проходит более десяти дней. Иногда инфекция пазухи может исчезнуть, а затем вернуться снова.
- Когда у ребенка постоянно наблюдаются выделения из носа и температура 102°F.
- Выделения из носа в сочетании с головной болью, которая не проходит сама по себе.
вещества
Нужны ли вашему ребенку антибиотики от простуды?
Перейти к содержимому Представьте, что ваш ребенок постоянно кашляет и просто чувствует себя плохо. Когда вы приведете ребенка к врачу, все, что вам может понадобиться, это убедиться, что ему дали мощное лекарство от детского гриппа, чтобы у ребенка прошел кашель. Не так давно многие врачи часто выписывали рецепты на антибиотики от простуды. Однако действительно ли вашему ребенку нужны детские антибиотики? Если нет, то почему их иногда назначают? Возможно, антибиотики для детей необходимы в определенных случаях.
Не так давно многие врачи часто выписывали рецепты на антибиотики от простуды. Однако действительно ли вашему ребенку нужны детские антибиотики? Если нет, то почему их иногда назначают? Возможно, антибиотики для детей необходимы в определенных случаях.
Опасности антибиотиков для детейОбщепринятые взгляды изменились. Такие врачи, как Dr. Ана Пуга уже не будет так легко выдавать рецепты на антибиотики, как раньше, особенно при таких вещах, как простуда. Теперь известно, что это представляет реальную опасность для пациента. Таким образом, вместо того, чтобы помочь вашему ребенку выздороветь, назначение ему антибиотиков в рамках педиатрической помощи там, где они не нужны, может нанести вред ему и всему человечеству. появляются многие типы устойчивых к антибиотикам бактерий. Бактерии будут вызывать инфекции, с которыми очень трудно справиться. На самом деле, теперь известно, что другие штаммы бактерий устойчивы почти ко всем доступным антибиотикам.
Исследования, проведенные Центром по контролю за заболеваниями, показывают, что более 50% рецептов на антибиотики, выписанных врачами, не являются необходимыми. Поэтому сейчас они призывают врачей пересмотреть свои привычки выписывать лекарства.
Поэтому сейчас они призывают врачей пересмотреть свои привычки выписывать лекарства.
Кроме того, CDC призывает общественность понять, что не во всех ситуациях требуются детские антибиотики. Так бывает при простуде. Если нет доказательств того, что у ребенка есть осложнения, связанные с бактериями, антибиотики для детей не будут работать. Доктор Ана Пуга предполагает, что эти препараты эффективны только при борьбе с бактериальными инфекциями. Вот почему:
Антибиотики для детей против бактерий, а не вирусов Если ваш ребенок страдает заболеванием, вызванным бактериями, для борьбы с инфекцией следует использовать антибиотики. Однако, если ваш ребенок болеет вирусным заболеванием, антибиотики бесполезны. Это означает, что предоставление их в рамках педиатрической помощи никоим образом не улучшит состояние вашего ребенка.
Вирус вызывает простуду. На самом деле, большинство простудных заболеваний вызваны вирусами. Это означает, что антибиотики для детей не улучшат ситуацию, если их давать ребенку, который болеет простудой.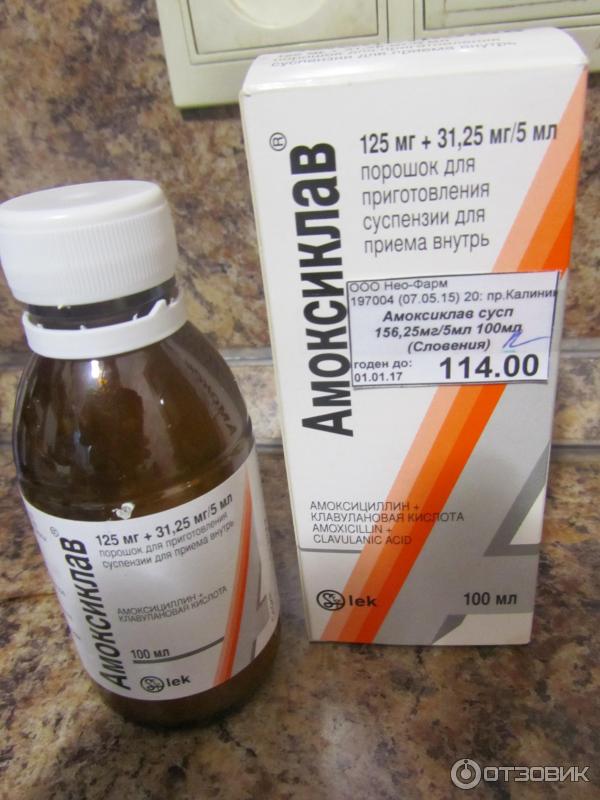 Большинство родителей ссылаются на цвет слизи своего ребенка, чтобы предположить, что у ребенка бактериальная инфекция. Однако это не так. Цвет слизи у ребенка не свидетельствует о бактериальных инфекциях. Поэтому вы должны перестать желать, чтобы ваш ребенок получил детский антибиотик только потому, что у него слизь подозрительного цвета.
Большинство родителей ссылаются на цвет слизи своего ребенка, чтобы предположить, что у ребенка бактериальная инфекция. Однако это не так. Цвет слизи у ребенка не свидетельствует о бактериальных инфекциях. Поэтому вы должны перестать желать, чтобы ваш ребенок получил детский антибиотик только потому, что у него слизь подозрительного цвета.
Что такое простуда? Существует более 200 вирусов, вызывающих простуду. Однако наиболее распространенным вирусом, который, как известно, вызывает это заболевание, является риновирус. Простуда не опасна для большинства детей. Они представляют реальную угрозу только для новорожденных или детей с ослабленным иммунитетом. Если ваш ребенок здоров, простуда не должна быть проблемой, вызывающей панику. На самом деле простуда проходит сама по себе без лечения примерно через 4-10 дней. Если нет, есть другие варианты, когда дело доходит до детского лекарства от простуды. Это делается для того, чтобы справиться с болью и сделать вашего ребенка более комфортным.
Что ожидать, когда ваш ребенок простужаетсяВ тот момент, когда ваш ребенок простудится, у него будет общее ощущение, что он нездоров. После этого они также могут начать жаловаться на боль в горле. Вы также заметите насморк или детский кашель, когда простуда прогрессирует. На начальных стадиях простуды боль в горле будет из-за слизи. По мере ухудшения состояния у ребенка могут начаться следующие симптомы:
Простуда также влияет на носовые пазухи вашего ребенка, а иногда и на уши. В некоторых случаях у ребенка также будет диарея и рвота. Прежде чем проявятся все остальные признаки, обычно ребенок становится раздражительным и жалуется на головную боль. Через несколько часов слизь, выходящая из носа, может стать гуще. Это должно насторожить вас о том, что ребенок болеет простудой. Если вы заметили это, свяжитесь с доктором Анной Пугой, чтобы узнать о лучшем детском лекарстве от простуды.
Это должно насторожить вас о том, что ребенок болеет простудой. Если вы заметили это, свяжитесь с доктором Анной Пугой, чтобы узнать о лучшем детском лекарстве от простуды.
Когда могут понадобиться детские антибиотики? Вирусы вызывают простуду. Если бактериальная инфекция не осложняет состояние, нет необходимости использовать детские антибиотики. Ваш врач может назначить другие виды детских лекарств от простуды, которые не являются детскими антибиотиками.
Некоторые младенцы могут заразиться бактериальной инфекцией из-за простуды. Когда у ребенка и простуда, и инфекция, врач будет оправдан в назначении антибиотика.
Кроме того, вы обнаружите, что некоторые бактерии могут также вызывать инфекции носовых пазух, когда у ребенка простуда. К счастью, если ребенок здоров, эти инфекции должны пройти самостоятельно без использования антибиотиков в качестве лекарства от детского гриппа.
Помимо этих инфекций, некоторые бактерии вызывают боль в горле. Например, стрептококк — это бактериальная инфекция. Он также имеет симптомы, похожие на обычную простуду. У вашего ребенка будет лихорадка, покраснение и проблемы с глотанием. Ваш врач, скорее всего, проведет стрептококковый тест, заметив эти признаки. Если тест покажет наличие бактериальной инфекции, врач вашего ребенка назначит антибиотики.
Например, стрептококк — это бактериальная инфекция. Он также имеет симптомы, похожие на обычную простуду. У вашего ребенка будет лихорадка, покраснение и проблемы с глотанием. Ваш врач, скорее всего, проведет стрептококковый тест, заметив эти признаки. Если тест покажет наличие бактериальной инфекции, врач вашего ребенка назначит антибиотики.
Вот некоторые случаи, когда вашему ребенку потребуются антибиотики:
Однако следует помнить, что если вашему ребенку меньше трех месяцев, рекомендуется обратиться к педиатру, если вы заметите повышение температуры выше 100,4°F.
