Содержание
Что такое ангидрамнион: определение и причины возникновения
Ангидрамнион — это ситуация, которая может заставить будущую маму понервничать не на шутку. Представьте себе, что вы готовитесь к самому важному событию в жизни, и вдруг узнаете, что у вашего малыша практически нет водного окружения. Звучит пугающе, не так ли? Но давайте разберемся, что же это за зверь такой — ангидрамнион, и стоит ли его бояться как огня?
Если говорить научным языком, ангидрамнион — это патологическое состояние, характеризующееся критическим снижением или полным отсутствием околоплодных вод в амниотической полости. Проще говоря, это когда у малыша в животике мамы практически нет «бассейна» для плавания. А ведь этот «бассейн» — не просто водичка для веселья, это целая экосистема, обеспечивающая нормальное развитие плода.
Но как же так получается, что эта жизненно важная жидкость вдруг исчезает? Причин может быть множество, и порой они похожи на детективную историю, где каждая улика важна. Иногда виновником оказывается плацента, которая по каким-то причинам не справляется со своей работой по производству околоплодных вод. В других случаях проблема может крыться в аномалиях развития почек или мочевыводящих путей плода — ведь, вы удивитесь, но малыш тоже участвует в создании своего водного мирка, выделяя мочу.
Бывает, что ангидрамнион — это результат преждевременного разрыва плодных оболочек. Представьте, что ваш малыш живет в воздушном шарике, и вдруг в этом шарике появилась дырочка. Вода потихоньку утекает, и вот уже «бассейн» опустел. А иногда причина кроется в генетических аномалиях или инфекциях, которые могут повлиять на продукцию околоплодных вод.
Но как же распознать этого «водного вора»? Ведь будущая мама не может заглянуть внутрь себя и проверить уровень воды, как в бассейне. Тут на помощь приходят современные технологии и внимательность врачей. Основной метод диагностики — это УЗИ. Во время обычного планового осмотра врач может заметить, что количество околоплодных вод меньше нормы. Кстати, для определения этого существует специальный индекс амниотической жидкости (AFI), который позволяет оценить ситуацию объективно.
Иногда будущие мамы могут заметить некоторые симптомы сами. Например, живот может казаться меньше, чем должен быть на данном сроке беременности. Или движения малыша становятся какими-то ограниченными, словно ему тесно. Но не стоит сразу паниковать — эти признаки могут быть связаны и с другими особенностями беременности.
Что же делать, если диагноз «ангидрамнион» все-таки прозвучал? Первое и самое главное — не паниковать. Помните, что современная медицина способна творить чудеса. Лечение будет зависеть от причины возникновения проблемы и срока беременности. Иногда достаточно просто пить больше воды и соблюдать постельный режим. В других случаях может потребоваться медикаментозная терапия или даже амниоинфузия — процедура, при которой в амниотическую полость вводится специальный раствор, заменяющий околоплодные воды.
Важно понимать, что ангидрамнион — это не приговор. Многие беременности с этим диагнозом заканчиваются рождением здоровых малышей. Но, безусловно, такая ситуация требует пристального внимания врачей и четкого выполнения всех рекомендаций будущей мамой.
А теперь давайте немного отвлечемся от медицинских терминов и представим ситуацию иначе. Ангидрамнион — это как если бы вы планировали отпуск на море, а приехав на место, обнаружили, что море высохло. Конечно, это не то, чего вы ожидали, но это не значит, что отпуск испорчен. Просто придется немного изменить планы и, возможно, приложить дополнительные усилия, чтобы все прошло хорошо.
Интересно, что несмотря на всю серьезность ситуации, организм беременной женщины обладает удивительной способностью адаптироваться. Некоторые исследования показывают, что при правильном ведении беременности, даже при сниженном количестве околоплодных вод, плод может развиваться нормально. Это как если бы природа предусмотрела «запасной парашют» на случай нештатных ситуаций.
Кстати, знаете ли вы, что количество околоплодных вод не постоянно на протяжении беременности? Оно меняется, достигая пика примерно к 36 неделе, а затем начинает постепенно уменьшаться. Так что если врач говорит о небольшом снижении количества вод на поздних сроках, это может быть вариантом нормы.

В заключение хочется сказать: будущие мамы, не бойтесь задавать вопросы своему врачу. Чем больше вы знаете о своем состоянии, тем спокойнее и увереннее вы будете себя чувствовать. И помните, что ваш организм — это удивительная система, способная справляться с самыми разными ситуациями. А ваш малыш — настоящий боец, который вместе с вами готов преодолеть любые трудности на пути к долгожданной встрече.
Симптомы маловодия: на что обратить внимание будущей маме
Беременность — это удивительное путешествие, полное неожиданностей и открытий. Но иногда на этом пути встречаются подводные камни, о которых лучше знать заранее. Один из таких камней — маловодие, или, говоря научным языком, ангидрамнион. Что это за зверь и как его распознать? Давайте-ка разберемся вместе, без паники и лишней воды (простите за каламбур).
Итак, ангидрамнион — это когда в «аквариуме» вашего малыша катастрофически не хватает воды. Но как же понять, что у вас не все в порядке с этим самым «аквариумом»? Ведь вы же не можете заглянуть внутрь и проверить уровень, как в бассейне! Тут-то и начинается самое интересное — игра в детектива, где каждая улика на вес золота.
Первый звоночек, который может намекнуть на проблему — это размер живота. Если вдруг вам кажется, что ваш животик меньше, чем должен быть на данном сроке, это повод насторожиться. Конечно, все мы разные, и размер живота может варьироваться, но если разница слишком заметна, лучше обратиться к врачу. Это как если бы вы надули воздушный шарик, а он вдруг стал меньше, чем ожидалось — согласитесь, странно?
Второй признак, который может намекнуть на маловодие — это изменение характера шевелений малыша. Если раньше ваш кроха устраивал в животе настоящие танцы, а теперь движения стали какими-то ограниченными или редкими, это тоже повод для беспокойства. Представьте, что вы пытаетесь плавать в ванне — места мало, не разгуляешься. Вот и малышу в случае маловодия становится тесновато.
Еще один симптом, который может указывать на проблему — это чувство, будто ребенок «выпирает» из живота. Когда околоплодных вод мало, плод может быть более четко прощупываем через брюшную стенку. Это как если бы вы попытались угадать форму игрушки через тонкую ткань — чем меньше слоев, тем легче понять, что там внутри.
Но не спешите паниковать! Все эти признаки могут быть связаны и с другими особенностями беременности. Например, малыш может просто занять удобную для себя позу и меньше двигаться. Или ваш живот может быть меньше из-за особенностей телосложения. Поэтому главное правило — при любых сомнениях обращаться к врачу.
А теперь давайте поговорим о том, как же на самом деле диагностируют маловодие. Тут на помощь приходит современная техника — УЗИ. Во время обычного планового осмотра врач может заметить, что количество околоплодных вод меньше нормы. Для этого используется специальный индекс амниотической жидкости (AFI). Это как измерение уровня воды в бассейне, только гораздо сложнее и точнее.
Интересный факт: нормальное количество околоплодных вод меняется в зависимости от срока беременности. В начале второго триместра это около 60 мл, к 28 неделям объем достигает максимума — около 800-1000 мл, а затем начинает постепенно уменьшаться. Так что если врач говорит о небольшом снижении количества вод на поздних сроках, это может быть вариантом нормы.
Но что же делать, если диагноз «маловодие» все-таки прозвучал? Первое и самое главное — не паниковать. Помните, что современная медицина способна творить чудеса. Лечение будет зависеть от причины возникновения проблемы и срока беременности. Иногда достаточно просто пить больше воды и соблюдать постельный режим. В других случаях может потребоваться медикаментозная терапия или даже амниоинфузия — процедура, при которой в амниотическую полость вводится специальный раствор, заменяющий околоплодные воды.
Кстати, о воде. Многие будущие мамы спрашивают: «А может ли обильное питье помочь справиться с маловодием?» Ответ не так прост, как кажется. С одной стороны, да, адекватное потребление жидкости очень важно во время беременности. Но с другой — просто выпивая литры воды, вы не сможете напрямую увеличить количество околоплодных вод. Организм — штука сложная, и тут работают более тонкие механизмы.
А теперь давайте немного отвлечемся от медицинских терминов и представим ситуацию иначе. Маловодие — это как если бы вы планировали отпуск на море, а приехав на место, обнаружили, что вода отступила. Конечно, это не то, чего вы ожидали, но это не значит, что отпуск испорчен. Просто придется немного изменить планы и, возможно, приложить дополнительные усилия, чтобы все прошло хорошо.
Интересно, что несмотря на всю серьезность ситуации, организм беременной женщины обладает удивительной способностью адаптироваться. Некоторые исследования показывают, что при правильном ведении беременности, даже при сниженном количестве околоплодных вод, плод может развиваться нормально. Это как если бы природа предусмотрела «запасной парашют» на случай нештатных ситуаций.
Но не стоит думать, что маловодие — это пустяк. Оно может привести к серьезным осложнениям, таким как задержка роста плода, деформации конечностей или проблемы с развитием легких. Поэтому так важно вовремя обнаружить проблему и начать лечение. Это как с любой другой ситуацией в жизни — чем раньше заметишь проблему, тем легче ее решить.
Кстати, знаете ли вы, что околоплодные воды выполняют множество важных функций? Они не только создают для малыша защитную среду, но и участвуют в формировании легких, желудочно-кишечного тракта, помогают поддерживать постоянную температуру, обеспечивают свободу движений. Так что когда мы говорим о маловодии, речь идет не просто о «нехватке воды», а о целом комплексе потенциальных проблем.
Но не будем о грустном! Давайте лучше поговорим о том, что может сделать будущая мама, чтобы снизить риск возникновения маловодия. Во-первых, конечно же, регулярно посещать врача и проходить все необходимые обследования. Во-вторых, следить за своим питанием и питьевым режимом. В-третьих, избегать вредных привычек и стрессовых ситуаций. И, наконец, прислушиваться к своему организму и малышу. Ваше тело — удивительный механизм, который часто подает сигналы о проблемах задолго до того, как их обнаружит врач.
В конце концов, беременность — это не болезнь, а естественное состояние организма. И ваше тело знает, что делать, даже если возникают какие-то сложности. Главное — не паниковать, доверять врачам и верить в лучшее. Помните, что тысячи женщин успешно проходят через подобные ситуации и рожают здоровых малышей. Вы тоже справитесь!
Диагностика ангидрамниона: современные методы обследования
Ангидрамнион — это не просто сложное слово, от которого язык может сломаться. Это серьезная проблема, с которой может столкнуться будущая мама. Но как же выявить этого «водного вора», который крадет у малыша его уютный бассейн? На помощь приходит современная медицина со своим арсеналом хитроумных приборов и методов. Готовы отправиться в увлекательное путешествие по миру диагностики? Пристегните ремни, поехали!

Первый и самый главный инструмент в руках врача — это УЗИ. Ультразвуковое исследование — это как подводная камера, которая позволяет заглянуть в таинственный мир внутри живота будущей мамы. С помощью УЗИ врач может не только полюбоваться на малыша, но и оценить количество околоплодных вод. Для этого используется специальный показатель — индекс амниотической жидкости (AFI). Это как измерение уровня воды в бассейне, только гораздо сложнее и точнее.
Но как же определяется этот загадочный AFI? Врач делит матку на четыре воображаемых квадранта и измеряет самый большой «карман» жидкости в каждом из них. Затем эти четыре значения складываются. Если сумма меньше 5 см — это уже повод для беспокойства. А если меньше 2 см — тут уж точно нужно бить тревогу. Это как если бы вы пытались плавать в луже — ни развернуться, ни нырнуть.
Однако УЗИ — это не единственный способ заглянуть в мир будущего малыша. На помощь приходит допплерометрия — метод, позволяющий оценить кровоток в сосудах плода и плаценты. Это как если бы вы могли увидеть, насколько хорошо работает система водоснабжения в маленьком городке под названием «малыш». Если кровоток нарушен, это может быть одной из причин маловодия.
А знаете ли вы, что существует такая штука, как амниоскопия? Это когда через специальную трубочку врач может визуально оценить состояние околоплодных вод. Правда, этот метод используется не так часто и только на поздних сроках беременности. Это как если бы вы пытались оценить чистоту воды в бассейне, заглянув в него через соломинку для коктейля — не очень удобно, но иногда может быть полезно.
Еще один интересный метод диагностики — это кардиотокография (КТГ). С помощью этого исследования можно оценить сердцебиение плода и его двигательную активность. Если малышу не хватает «воды» в его бассейне, это может отразиться на его поведении и сердечном ритме. КТГ — это как если бы вы могли «подслушать» разговор малыша с собственным сердцем.
Но не думайте, что диагностика ангидрамниона ограничивается только аппаратными методами. Важную роль играет и обычный осмотр врача. Опытный акушер-гинеколог может заподозрить проблему, просто пальпируя живот будущей мамы. Это как если бы шеф-повар мог определить качество блюда, не пробуя его, а просто посмотрев и потрогав.
А как насчет анализов крови? О да, они тоже могут рассказать много интересного! Например, повышенный уровень альфа-фетопротеина в крови матери может указывать на нарушение целостности плодных оболочек, что может привести к маловодию. Это как если бы вы могли узнать о протечке в трубе, просто посмотрев на состав воды в кране.
Интересный факт: иногда для диагностики маловодия используется метод под названием «амниоинфузия». Это когда в амниотическую полость вводят специальный раствор, а затем оценивают, как быстро он исчезает. Если жидкость уходит слишком быстро, это может указывать на проблемы с плодными оболочками. Это как если бы вы пытались наполнить дырявое ведро — вода будет утекать быстрее, чем вы её наливаете.
Но давайте на минутку отвлечемся от всей этой медицинской терминологии и подумаем: а что может заметить сама будущая мама? Оказывается, довольно много! Например, если живот кажется меньше, чем должен быть на данном сроке, или если движения малыша стали какими-то ограниченными — это повод обратиться к врачу. Это как если бы вы заметили, что ваш домашний питомец стал менее активным — сразу возникает беспокойство, верно?
Кстати, о движениях плода. Существует специальный тест под названием «считаем шевеления». Будущей маме предлагается в течение определенного времени (обычно час) считать, сколько раз пошевелился малыш. Если движений слишком мало, это может быть сигналом тревоги. Это как игра в «морской бой», только вместо кораблей вы ищете признаки активности вашего маленького «подводного жителя».
Но не стоит думать, что диагностика ангидрамниона — это что-то страшное и болезненное. Большинство методов абсолютно безопасны как для мамы, так и для малыша. Это скорее похоже на увлекательное расследование, где врач выступает в роли детектива, а будущая мама — его главного помощника.
И помните: ранняя диагностика — ключ к успешному лечению. Если проблему обнаружить вовремя, шансы на благополучный исход беременности значительно возрастают. Это как с любой другой ситуацией в жизни — чем раньше заметишь проблему, тем легче ее решить.
В заключение хочется сказать: не бойтесь задавать вопросы своему врачу. Чем больше вы знаете о методах диагностики, тем спокойнее и увереннее вы будете себя чувствовать. И помните, что ваш организм — это удивительная система, способная справляться с самыми разными ситуациями. А ваш малыш — настоящий боец, который вместе с вами готов преодолеть любые трудности на пути к долгожданной встрече.
Риски для плода и матери: почему важно своевременное выявление
Ангидрамнион — это не просто сложное медицинское словечко, которое можно использовать для впечатления друзей на вечеринке. Это серьезная проблема, которая может существенно повлиять на здоровье как малыша, так и будущей мамы. Но почему же так важно обнаружить эту водную аномалию как можно раньше? Давайте-ка разберемся, что происходит, когда в «бассейне» малыша катастрофически не хватает воды.
Представьте себе, что вы пытаетесь развиваться и расти в тесной комнатушке, где даже повернуться толком нельзя. Не очень-то комфортно, правда? Вот и малышу в условиях маловодия приходится несладко. Одним из главных рисков для плода при ангидрамнионе является задержка роста. Это как если бы вы пытались вырастить дерево в маленьком горшке — оно просто не сможет достичь своего полного потенциала.
Но проблемы с ростом — это еще цветочки. Ягодки начинаются, когда мы говорим о развитии легких плода. Дело в том, что околоплодные воды играют crucial роль в формировании дыхательной системы малыша. Когда ребенок «вдыхает» и «выдыхает» амниотическую жидкость, его легкие тренируются и развиваются. При маловодии этот процесс нарушается, что может привести к серьезным проблемам с дыханием после рождения. Это как если бы вы пытались научить кого-то плавать в луже — просто невозможно!
А как насчет опорно-двигательного аппарата? И тут ангидрамнион может наделать бед. Недостаток «плавательного пространства» может привести к деформациям конечностей, особенно если проблема возникла на ранних сроках беременности. Представьте, что вы пытаетесь сложить оригами в переполненном автобусе — вряд ли получится что-то красивое и ровное, верно?
Но и это еще не все. Маловодие может привести к сдавливанию пуповины, что нарушает кровоснабжение плода. Это как если бы вы пережали шланг, по которому течет вода — напор резко падает. А ведь через пуповину малыш получает все необходимые питательные вещества и кислород. Нетрудно догадаться, что нарушение этого процесса может иметь серьезные последствия.
Кстати, о кислороде. При ангидрамнионе повышается риск гипоксии плода. Это состояние, при котором малыш испытывает недостаток кислорода. Звучит пугающе, не правда ли? Это как если бы вы пытались подняться на высокую гору без кислородного баллона — каждый вдох дается с трудом.
Но не будем забывать и о будущей маме. Для нее ангидрамнион тоже несет определенные риски. Например, повышается вероятность преждевременных родов. Это как если бы вы планировали грандиозную вечеринку, а гости вдруг нагрянули на неделю раньше — суматоха и неразбериха обеспечены.
Еще один риск для матери — это повышенная вероятность кесарева сечения. При маловодии часто нарушается нормальное положение плода, что может затруднить естественные роды. Это как если бы вы пытались протиснуть квадратный предмет через круглое отверстие — иногда просто нужно искать другой выход.
А знаете ли вы, что ангидрамнион может повысить риск отслойки плаценты? Это серьезное осложнение, которое может угрожать жизни как матери, так и ребенка. Представьте, что вы пытаетесь приклеить обои на влажную стену — они просто не будут держаться как следует.
Но не будем сгущать краски! Все эти риски звучат пугающе, но важно помнить, что своевременное выявление проблемы значительно повышает шансы на благополучный исход. Современная медицина творит чудеса, и многие случаи маловодия успешно корректируются.
Интересный факт: исследования показывают, что даже при умеренном маловодии, выявленном на поздних сроках беременности, более 90% детей рождаются здоровыми. Это как игра в рулетку, где у вас 9 шансов из 10 выиграть джекпот. Неплохие odds, не правда ли?
Но все же, почему так важно выявить проблему как можно раньше? Дело в том, что многие риски, связанные с ангидрамнионом, можно минимизировать при своевременном лечении. Это как если бы вы заметили маленькую трещину в плотине — починить ее гораздо проще, чем бороться с последствиями наводнения.
Например, если маловодие выявлено на ранних сроках, врачи могут назначить специальную терапию для увеличения объема околоплодных вод. Это может включать в себя внутривенное введение жидкостей, амниоинфузию (введение физраствора в амниотическую полость) или даже использование специальных препаратов, стимулирующих выработку околоплодных вод.
Кроме того, раннее выявление позволяет более тщательно мониторить состояние плода. Это как если бы вы установили камеры наблюдения в проблемном районе — вы сможете быстро реагировать на любые изменения.
А как насчет подготовки к родам? Если проблема известна заранее, врачи могут разработать оптимальный план ведения беременности и родов. Это может включать более частые осмотры, специальную диету для мамы, или даже планирование кесарева сечения, если это необходимо. Это как если бы вы готовились к важному экзамену — чем раньше начнете, тем лучше будет результат.
Но не стоит забывать и о психологическом аспекте. Ранняя диагностика дает будущим родителям время подготовиться морально и эмоционально. Это как если бы вам сообщили о предстоящем переезде за месяц, а не за день до события — согласитесь, так гораздо легче все спланировать и подготовиться.
В заключение хочется сказать: да, ангидрамнион — это серьезная проблема, но не приговор. При своевременном выявлении и правильном лечении шансы на благополучный исход очень высоки. Главное — не игнорировать сигналы своего тела и регулярно посещать врача. Помните, ваш организм — удивительный механизм, способный справиться с самыми разными ситуациями. А ваш малыш — настоящий боец, готовый преодолеть любые трудности на пути к долгожданной встрече с вами.
Лечение и профилактика: эффективные методы борьбы с маловодием
Ангидрамнион — это не приговор, а вызов, который современная медицина готова принять. Но как же бороться с этим коварным «похитителем вод»? Давайте нырнем в мир лечения и профилактики маловодия, вооружившись знаниями и оптимизмом!
Первым делом, когда диагноз «ангидрамнион» прозвучал, не стоит паниковать. Помните, что это не конец света, а начало нового этапа вашей беременности. Врачи, словно опытные капитаны, проведут ваш корабль через эти бурные воды. Какие же инструменты есть в их арсенале?
Начнем с самого простого — питьевого режима. Казалось бы, банально, но эффективно! Увеличение потребления жидкости может помочь в некоторых случаях маловодия. Это как попытка наполнить бассейн с небольшой течью — чем больше воды вы добавляете, тем дольше он остается полным. Врачи рекомендуют пить не менее 2-3 литров воды в день. Но не стоит переусердствовать — избыток жидкости тоже может навредить.
А как насчет постельного режима? Звучит как мечта любого трудоголика, но на самом деле это серьезное лечебное мероприятие. Лежа на боку, вы улучшаете кровоток в матке и плаценте, что может способствовать увеличению количества околоплодных вод. Это как если бы вы пытались наполнить ведро с дырочкой — если держать его ровно, вода будет убывать медленнее.
Но иногда простых мер недостаточно, и тогда на сцену выходит «тяжелая артиллерия» — амниоинфузия. Звучит пугающе, но на самом деле это просто введение физиологического раствора в амниотическую полость. Представьте, что вы подливаете воду в аквариум, чтобы рыбкам было комфортнее. Эта процедура может временно увеличить объем околоплодных вод и облегчить состояние плода.
А знаете ли вы, что существуют специальные препараты, которые могут стимулировать выработку околоплодных вод? Это настоящие «волшебные пилюли» в мире акушерства. Они работают, воздействуя на определенные механизмы в организме матери и плода. Это как если бы вы использовали специальное удобрение, чтобы ваши комнатные растения лучше росли и цвели.
Но лечение — это только половина дела. Не менее важна профилактика. Как говорится, лучше предупредить, чем лечить. Так что же можно сделать, чтобы снизить риск возникновения ангидрамниона?
Во-первых, регулярные визиты к врачу — это must-have для каждой будущей мамы. Только представьте, что вы пытаетесь пройти сложный уровень в компьютерной игре без сохранений — рискованно, не правда ли? Так вот, регулярные осмотры — это ваши «сохранения» в игре под названием «беременность».
Во-вторых, правильное питание. Да-да, вы не ослышались. То, что вы едите, напрямую влияет на количество околоплодных вод. Диета, богатая белками и витаминами, особенно витамином C, может помочь в профилактике маловодия. Это как если бы вы заправляли свою машину качественным топливом — она будет работать лучше и дольше.
А как насчет физической активности? Умеренные физические нагрузки, одобренные вашим врачом, могут улучшить кровообращение и способствовать нормальному течению беременности. Это как регулярная смазка для механизма — все работает гладко и без сбоев.
Интересный факт: исследования показывают, что регулярная практика йоги во время беременности может снизить риск возникновения маловодия. Представьте, что вы настраиваете сложный музыкальный инструмент — каждое движение имеет значение и влияет на общее звучание.
Но не стоит забывать и о вредных привычках. Курение, алкоголь, наркотики — это абсолютное табу для будущих мам. Эти «злодеи» могут не только вызвать маловодие, но и нанести серьезный вред здоровью малыша. Это как если бы вы пытались вырастить нежный цветок, поливая его кислотой вместо воды — ничего хорошего не выйдет.
А что насчет стресса? О, этот вездесущий спутник современной жизни! Хронический стресс может негативно влиять на течение беременности и повышать риск различных осложнений, включая маловодие. Поэтому важно найти способы расслабления и снятия напряжения. Медитация, приятная музыка, теплая ванна — выбирайте то, что подходит именно вам. Это как если бы вы были капитаном корабля в бурном море — чем спокойнее вы будете, тем легче будет справиться с волнами.
Кстати, о море. Знаете ли вы, что плавание может быть отличной профилактикой маловодия? Нахождение в воде снимает нагрузку с позвоночника и улучшает кровообращение в малом тазу. Это как если бы вы на время возвращали малыша в его естественную среду — воду.
Но что делать, если, несмотря на все меры профилактики, маловодие все же возникло? Не отчаивайтесь! Современная медицина предлагает целый ряд эффективных методов лечения. Один из них — это внутривенное введение растворов. Звучит пугающе, но на самом деле это просто способ быстро доставить необходимую жидкость в организм матери. Это как если бы вы использовали скоростной лифт вместо лестницы — результат тот же, но достигается гораздо быстрее.
Еще один интересный метод — это гипербарическая оксигенация. Сложное название, но суть проста — будущая мама дышит чистым кислородом под повышенным давлением. Это улучшает кровоснабжение плаценты и может способствовать увеличению количества околоплодных вод. Представьте, что вы даете своему организму «кислородный коктейль» — освежающий и полезный.

А слышали ли вы о методе «материнской регидратации»? Это когда будущей маме вводят большое количество жидкости внутривенно в течение нескольких часов. Звучит просто, но эффект может быть потрясающим. Это как если бы вы поливали засохшее растение — при правильном подходе оно может ожить и расцвести.
Но помните, что все эти методы должны применяться только под строгим контролем врача. Самолечение в случае маловодия — это как попытка самостоятельно починить сложный прибор, не имея соответствующих знаний и инструментов. Результат может быть непредсказуемым и даже опасным.
В заключение хочется сказать: борьба с ангидрамнионом — это не спринт, а марафон. Это требует терпения, настойчивости и оптимизма. Но помните, что вы не одни в этой борьбе. Ваш врач, ваши близкие и, конечно же, ваш малыш — все они на вашей стороне. Вместе вы сможете преодолеть любые трудности и дойти до финиша — рождения здорового и счастливого малыша.
Беременность при ангидрамнионе: особенности ведения и рекомендации врачей
Ангидрамнион — это не просто диагноз, это целое приключение, которое требует особого подхода и внимания. Что же это такое? Ангидрамнион — это состояние, при котором количество околоплодных вод критически снижено или вовсе отсутствует. Звучит пугающе, не так ли? Но не спешите паниковать! Современная медицина знает, как вести беременность даже в таких непростых условиях.
Итак, вы услышали этот диагноз. Что дальше? Первым делом — глубокий вдох. Помните, вы не одни в этой ситуации. Ваш врач — это ваш главный союзник и проводник в мире высокорисковой беременности. Он составит индивидуальный план ведения, который будет учитывать все особенности вашего случая.
Одна из главных рекомендаций при ангидрамнионе — это частый мониторинг состояния плода. Это как если бы вы следили за редким растением в теплице — каждый листочек на счету! Врачи будут регулярно проводить УЗИ, КТГ (кардиотокографию) и допплерометрию. Звучит как набор загадочных заклинаний, но на самом деле это просто способы убедиться, что с малышом все в порядке.

А что насчет образа жизни? Тут тоже есть свои нюансы. Постельный режим — это не просто рекомендация, а необходимость при ангидрамнионе. Представьте, что вы несете хрупкую вазу — чем меньше лишних движений, тем безопаснее. Лежа на боку, вы улучшаете кровоток в матке и плаценте, что может помочь увеличить количество околоплодных вод.
Питьевой режим — еще один краеугольный камень в ведении беременности при маловодии. Но не думайте, что чем больше воды вы выпьете, тем лучше. Все должно быть в меру и под контролем врача. Обычно рекомендуется выпивать около 2-3 литров жидкости в день. Это как поливать растение — нужно найти золотую середину между засухой и переувлажнением.
А как насчет питания? Тут тоже есть свои секреты. Диета при ангидрамнионе должна быть богата белками и витаминами, особенно витамином С. Это как если бы вы готовили специальное «топливо» для своего организма, чтобы он мог лучше справляться с нестандартной ситуацией.
Интересный факт: некоторые исследования показывают, что употребление определенных трав, таких как листья малины или крапива, может способствовать увеличению количества околоплодных вод. Но помните, любые добавки к рациону нужно обязательно согласовывать с врачом!
Теперь поговорим о стрессе. При ангидрамнионе важно не только физическое, но и психологическое состояние будущей мамы. Стресс — это как песок в механизме часов, он может нарушить работу всего организма. Поэтому врачи часто рекомендуют различные техники релаксации: медитацию, легкую йогу (если нет противопоказаний), арт-терапию. Найдите то, что подходит именно вам.
А что насчет работы? Увы, при диагнозе «ангидрамнион» о ней придется забыть. Это как если бы вы были профессиональным спортсменом и получили травму перед важным соревнованием — здоровье важнее! Врачи обычно рекомендуют оформить больничный лист или уйти в декретный отпуск раньше срока.
Теперь давайте поговорим о медикаментозной терапии. При ангидрамнионе врачи могут назначить препараты для улучшения маточно-плацентарного кровотока. Это как если бы вы использовали специальное удобрение для улучшения роста растений. Кроме того, могут быть назначены витаминные комплексы и препараты для профилактики преждевременных родов.
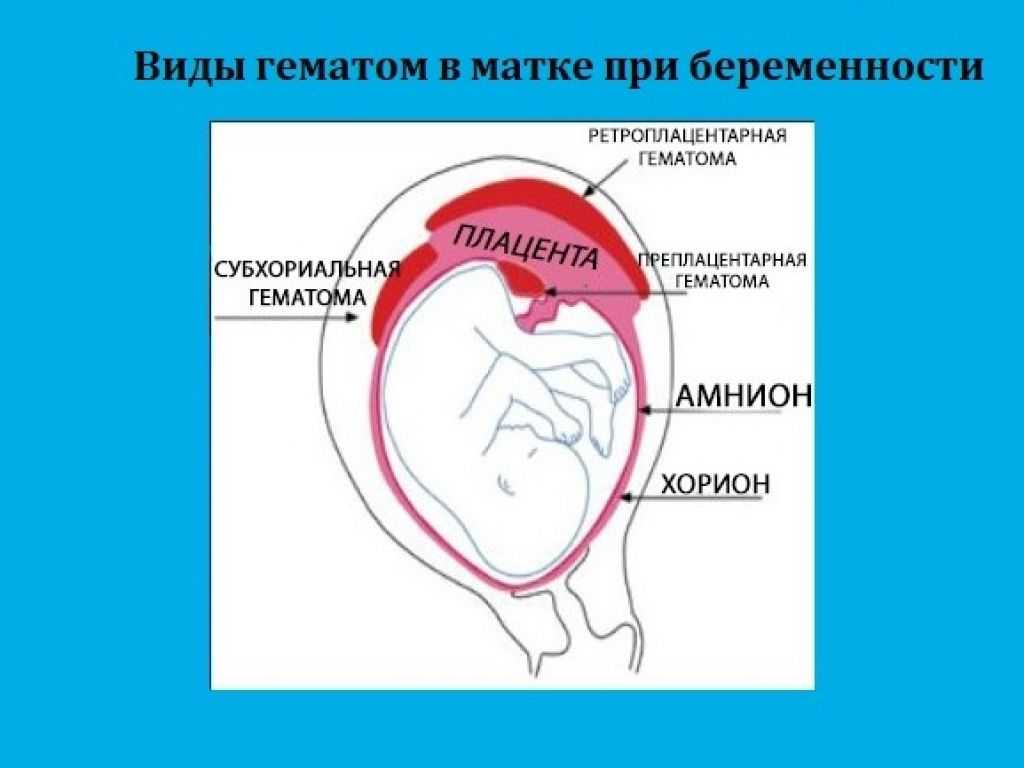
Отдельного внимания заслуживает процедура амниоинфузии. Это введение стерильного физиологического раствора в амниотическую полость. Звучит страшно, но на самом деле это как «дозаправка» для околоплодных вод. Эта процедура может временно увеличить объем околоплодных вод и улучшить состояние плода.
А что делать, если, несмотря на все усилия, количество околоплодных вод продолжает уменьшаться? В таких случаях врачи могут рекомендовать более интенсивное наблюдение или даже госпитализацию. Это как если бы вы переместили редкое растение из домашней теплицы в профессиональную оранжерею — там за ним будет круглосуточный уход.
Интересный факт: некоторые исследования показывают, что гипербарическая оксигенация (дыхание чистым кислородом под повышенным давлением) может помочь увеличить количество околоплодных вод. Это как если бы вы дали своему организму «кислородный коктейль» — освежающий и полезный.
Теперь давайте поговорим о родах. При ангидрамнионе они требуют особого подхода. Часто врачи рекомендуют плановое кесарево сечение, особенно если маловодие диагностировано на ранних сроках. Это как если бы вы выбирали самый безопасный маршрут для перевозки хрупкого груза.
Но не думайте, что естественные роды при ангидрамнионе невозможны. В некоторых случаях, если состояние плода стабильное, а маловодие не слишком выражено, врачи могут рекомендовать попытку естественных родов. Однако будьте готовы к тому, что ситуация может измениться в любой момент, и план действий придется корректировать.
А что насчет послеродового периода? И тут есть свои особенности. После рождения малыша врачи будут внимательно следить за его состоянием, особенно за функцией легких и почек. Это как если бы вы проверяли новый автомобиль после сложной сборки — каждая деталь важна.
В заключение хочется сказать: беременность при ангидрамнионе — это непростой путь, но вполне преодолимый. Главное — не опускать руки и четко следовать рекомендациям врачей. Помните, что современная медицина творит чудеса, и ваш малыш имеет все шансы родиться здоровым и счастливым, несмотря на все трудности. Верьте в себя и в силу материнской любви — она способна преодолеть любые преграды!

Роды при маловодии: что нужно знать будущим родителям
Беременность — удивительное время, полное ожиданий и волнений. Но иногда на этом пути возникают неожиданные препятствия. Одно из них — маловодие, или, говоря научным языком, олигогидрамнион. А что, если количество околоплодных вод настолько мало, что его практически нет? Тогда мы имеем дело с ангидрамнионом — состоянием, которое может серьезно осложнить течение беременности и родов. Давайте разберемся, что это за зверь такой и как с ним бороться.
Ангидрамнион: что это такое и почему возникает?
Ангидрамнион — это патологическое состояние, при котором объем околоплодных вод критически мал или вообще отсутствует. Звучит пугающе, не правда ли? Но давайте не будем паниковать раньше времени. Для начала разберемся, почему это происходит.
Причин может быть несколько. Иногда это генетические аномалии плода, например, отсутствие почек или обструкция мочевыводящих путей. В других случаях виноваты проблемы с плацентой или пуповиной. Бывает, что ангидрамнион развивается из-за преждевременного разрыва плодных оболочек или хронических заболеваний матери, таких как гипертония или диабет.
Интересно, что ангидрамнион чаще встречается на поздних сроках беременности. Это как если бы вы наполнили бассейн водой, а потом обнаружили, что она куда-то исчезла. Только в нашем случае «бассейн» — это амниотическая полость, а «вода» — околоплодные воды.
Как распознать ангидрамнион?
Вы можете спросить: «А как же я пойму, что у меня ангидрамнион?» Отличный вопрос! К сожалению, самостоятельно диагностировать это состояние практически невозможно. Но есть некоторые признаки, которые могут насторожить:
- Живот кажется меньше, чем должен быть на данном сроке
- Движения плода становятся менее активными
- Появляются боли в животе или спине
- Возникает чувство давления в области таза
Однако только врач может поставить точный диагноз. Для этого используются различные методы, главный из которых — УЗИ. С помощью ультразвука специалист может измерить индекс амниотической жидкости (AFI) и определить, достаточно ли околоплодных вод.
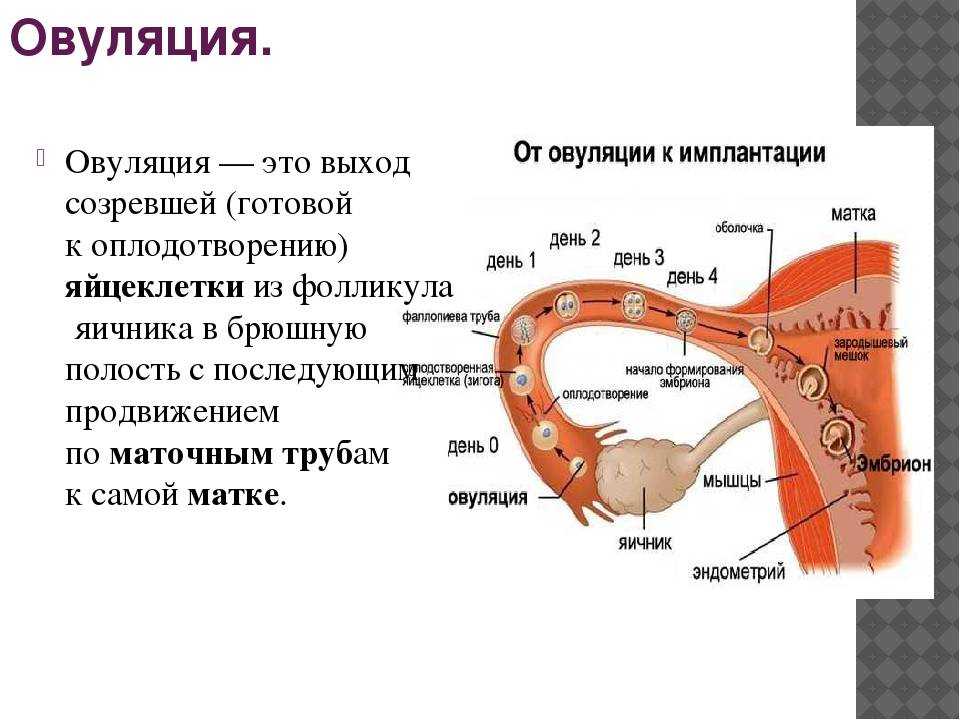
Представьте, что ваша матка — это аквариум. При нормальной беременности он полон воды, в которой плавает маленькая рыбка — ваш малыш. При ангидрамнионе аквариум почти пуст, и рыбке становится тесно и неуютно. Вот почему так важно вовремя обнаружить проблему.
Что делать, если диагностирован ангидрамнион?
Итак, диагноз поставлен. Что теперь? Паника — это последнее, что нужно в такой ситуации. Помните, что современная медицина способна творить чудеса. Тактика лечения будет зависеть от срока беременности и причины возникновения ангидрамниона.
Если до родов еще далеко, врачи могут предложить амниоинфузию — введение физиологического раствора в амниотическую полость. Это как наполнить наш «аквариум» свежей водой. Процедура может повторяться несколько раз в течение беременности.
В некоторых случаях может потребоваться постельный режим и внутривенное введение жидкости матери. Это помогает увеличить производство околоплодных вод. Кроме того, назначаются препараты для улучшения маточно-плацентарного кровотока.
Если ангидрамнион диагностирован на поздних сроках, врачи могут рекомендовать досрочное родоразрешение. Да, это звучит страшно, но иногда это единственный способ обеспечить безопасность матери и ребенка.
Роды при ангидрамнионе: чего ожидать?
Роды при ангидрамнионе — это всегда повышенный риск. Отсутствие околоплодных вод может привести к сдавливанию пуповины во время схваток, что опасно для плода. Кроме того, возрастает риск инфекционных осложнений.
Поэтому в большинстве случаев предпочтение отдается кесареву сечению. Это как спасательная операция для нашей «рыбки» из почти пустого аквариума. Однако если состояние матери и плода позволяет, возможны и естественные роды под тщательным контролем врачей.
Важно понимать, что каждый случай индивидуален. То, что подходит одной женщине, может быть неприемлемо для другой. Доверьтесь своему врачу и не стесняйтесь задавать вопросы — вы имеете право знать все о своем состоянии и возможных вариантах лечения.
Жизнь после ангидрамниона: есть ли повод для беспокойства?
После успешного родоразрешения многих мам волнует вопрос: «А не повлияет ли ангидрамнион на здоровье моего малыша в будущем?» Хорошая новость заключается в том, что в большинстве случаев, если ангидрамнион был диагностирован и лечен вовремя, долгосрочных последствий для ребенка нет.
Однако, как и после любых осложнений беременности, ребенку может потребоваться более тщательное наблюдение в первые месяцы жизни. Это как если бы наша «рыбка» наконец-то оказалась в большом океане — ей нужно время, чтобы привыкнуть и освоиться.
Что касается мамы, то после родов с ангидрамнионом важно восстановиться физически и эмоционально. Не стесняйтесь обращаться за помощью к специалистам, если чувствуете, что вам это необходимо.
Профилактика ангидрамниона: возможно ли это?
К сожалению, полностью предотвратить развитие ангидрамниона невозможно. Но есть меры, которые помогут снизить риск:
- Регулярное посещение врача и своевременное прохождение всех необходимых обследований
- Здоровый образ жизни: правильное питание, умеренные физические нагрузки, отказ от вредных привычек
- Контроль хронических заболеваний, если таковые имеются
- Достаточное потребление жидкости
- Внимательное отношение к своему состоянию и немедленное обращение к врачу при появлении тревожных симптомов
Помните, ваше здоровье и здоровье вашего малыша — это самое важное. Не пренебрегайте профилактикой и будьте внимательны к себе. Ангидрамнион — это не приговор, а лишь препятствие, которое можно преодолеть с помощью современной медицины и вашего позитивного настроя.
В заключение хочется сказать: беременность — это удивительное путешествие, полное неожиданностей. И пусть иногда на пути встречаются препятствия вроде ангидрамниона, помните, что вы не одни. Врачи, близкие люди и ваша собственная сила духа — вот те ресурсы, которые помогут вам преодолеть любые трудности и встретить своего малыша здоровым и счастливым.
