Содержание
Пищевая аллергия у ребёнка: что делать родителям?
Автор статьи Турти Татьяна Владимировна
10506 просмотров
25 августа 2021
Войдите или зарегистрируйтесь, чтобы сохранять статьи и продукты в избранное
Распространённость аллергических болезней высокая во всем мире. По данным Всемирной организации здравоохранения, доказанная пищевая аллергия в странах с высоким уровнем дохода достигает 6—8 % среди детей раннего возраста и 2–4 % в подростковом возрасте.
Что же такое пищевая аллергия?
Пищевая аллергия (ПА) — это вызванная приёмом пищевого продукта патологическая реакция, в основе которой лежат иммунные механизмы.
Максимум заболеваемости пищевой аллергией приходится на первый год жизни. Часто первые симптомы пищевой аллергии появляются уже у ребёнка первых трех месяцев жизни (до 25%) при введении смесей на основе белка коровьего молока (БКМ). Второй пик частоты выявления пищевой аллергии у младенцев приходится на 6–9 месяцев жизни (до 20%).
В чем заключается опасность развития пищевой аллергии?
Данные многочисленных научных исследований показывают, что повышенная чувствительность к определённому пищевому веществу сопровождается развитием иммунных реакций, которые называются сенсибилизацией к данному продукту. Появление пищевой аллергии в первые два года жизни ребёнка увеличивает риск развития астмы и аллергического ринита в старшем возрасте. Поэтому, настороженность родителей, правильная диагностика пищевой аллергии врачом, позволяет выявить детей с высоким риском последующего развития атопического дерматита, респираторной аллергии и выработать необходимые рекомендации и превентивные мероприятия.
Важным для каждой семьи является понимание роли семейного аллергологического анамнеза. Следует принимать во внимание, что на то, как будут реализовываться функции иммунной системы ребёнка, влияет множество факторов и прежде всего генетическая предрасположенность к развитию аллергии. Так, если в семье аллергическая болезнь имеется у одного родителя, риск развития аллергии у ребёнка достигает 60%, если у обоих родителей, то риск возрастает до 80%. В одном зарубежном исследовании, был документирован и подтвержден высокий уровень отягощённой по аллергии семейной истории у детей с пищевой аллергией к белку коровьего молока. Распространенность аллергических болезней среди родственников первой линии родства (мать, отец, братья, сестры) детей с аллергией к БКМ достигала 88%. Кроме того, важными факторами для развития первичных аллергических реакций являются: избыточное поступление пищевых антигенов в организм ребёнка во внутриутробном периоде и через женское молоко, отсроченное время прикладывания к груди после рождения, сокращённая продолжительность естественного вскармливания, природа пищевого антигена, его доза (количество), частота введения, химическая структура, возраст ребенка при первом контакте с пищевыми антигенами.
По данным научных исследований, наиболее частыми аллергенами у младенцев с пищевой аллергией, являются: белки молока животных (белки коровьего молока, белки козьего молока) – до 85%; белки сои – до 28%; белки куриного яйца – в 5 месяцев регистрируется у 15%, к 1—1,5 году – у 90%; белки пшеницы к 1 году жизни – у 5–15% пациентов.
Как организм малыша расскажет о проблеме (первые симптомы)?
Первичные симптомы аллергии могут появиться на протяжении первого месяца жизни ребёнка. Например, при введении в рацион молочной смеси на основе БКМ в качестве докорма, при нехватке материнского грудного молока. Первыми проявлениями аллергической реакции на пищевые белки могут быть кожные симптомы (сухость, покраснение, папулезная сыпь), или гастроинтестинальные симптомы (срыгивания, запоры, кровь в стуле). Нередко, первичные кожные и гастроинтестинальные симптомы аллергии появляются сочетано и чаще выявляются в когорте детей с отягощенным аллергологическим анамнезом. С нашей точки зрения, эти первичные ранние проявления аллергии носят пока еще обратимый характер. Но, появление данных симптомов в периоде новорождённости является весомым доводом для обращения к врачу и наблюдения за ребенком, так как имеется высокий риск последующего развития аллергического заболевания, особенно при наличии отягощенного аллергологического анамнеза.
С нашей точки зрения, эти первичные ранние проявления аллергии носят пока еще обратимый характер. Но, появление данных симптомов в периоде новорождённости является весомым доводом для обращения к врачу и наблюдения за ребенком, так как имеется высокий риск последующего развития аллергического заболевания, особенно при наличии отягощенного аллергологического анамнеза.
Важным для формирования здоровья периодом, является период введения продуктов прикорма. Так как, именно в этом периоде происходит формирование оральной толерантности (от лат. tolerantia – терпимость), или развитие аллергии к различным пищевым продуктам. Очень важными моментами являются возраст введения, разнообразие рациона, качество и количество продуктов прикорма. Современные научные данные свидетельствуют о том, что «окно толерантности» располагается в периоде от 4 до 6 месяцев жизни. Введение новых видов пищи в этом возрастном периоде, особенно при продолжающемся грудном вскармливании, обеспечивает формирование оральной иммунологической устойчивости к вводимым в рацион продуктам.
По данным научных исследований, у детей с пищевой аллергией возможно развитие пищевой анафилаксии. Так, в возрасте от 0 до 4 лет заболеваемость пищевой анафилаксией достигает 7,00 на 100 человеко-лет.
Первые действия родителей после появления симптомов пищевой аллергии
Не стоит самостоятельно устанавливать «диагноз пищевой аллергии», отказываться от грудного вскармливания, кормящей маме «испытывать» себя, самостоятельно назначенными гипоаллергенными диетами, предлагать ребенку и часто менять молочные смеси по совету «опытных людей». Безусловно, следует обратиться к специалисту – врачу-педиатру, аллергологу-иммунологу.
Родителям предварительно можно проанализировать, имеется ли отягощенная по аллергии наследственность, какова продолжительность грудного вскармливания, рацион ребенка с момента рождения, какие молочные смеси вводились в рацион ребенка, вёлся ли пищевой дневник, когда появились первые симптомы, какова их тяжесть, имеется ли связь с пищей.
Необходимо ли сразу идти к врачу? Какие обследования он может назначить?
Учитывая, что первые месяцы жизни являются критическими в формировании аллергических иммунных реакций ребенка, конечно следует как можно быстрее обратиться к врачу-педиатру. Возможно потребуется консультация врача аллерголога-иммунолога, дерматолога, гастроэнтеролога. Если врач заподозрит пищевую аллергию, первоначально будет назначена диагностическая элиминационная диета на 2–4 недели, ведение пищевого дневника. При подтвержденной на определенный продукт пищевой аллергии, длительность элиминационной диеты определяется индивидуально и должна составлять не менее 6–12 месяцев.
Для ребёнка с пищевой аллергией, находящегося на искусственном вскармливании, особенно важным является правильное назначение лечебной смеси. Информацией о видах, составе, показаниях для лечебного питания (высоко гидролизованная смесь, аминокислотная смесь) владеет врач.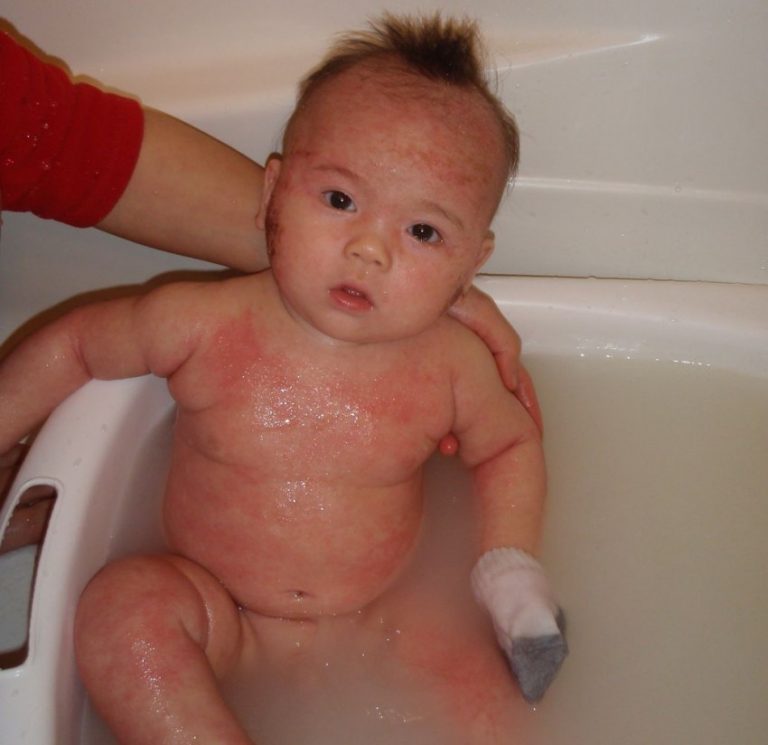
Возможно, для выявления всего спектра причинно-значимых аллергенов потребуются дополнительные лабораторные и инструментальные методы исследования. Целесообразность и необходимость которых также определит и объяснит специалист.
Актуальным вопросом родителей младенца с пищевой аллергией, является, какие продукты прикорма можно вводить. Современные научные данные указывают, что строгие элиминационные диеты в младенчестве не имеет никаких преимуществ для ребёнка. В то же время, роль продуктов прикорма все еще исследуется и следует соблюдать осторожность при введении аллергенных продуктов прикорма ребёнку с отягощенным аллергологическим анамнезом, первичными проявлениями пищевой аллергии. Правильным является, определение времени, вида, дозы, схемы введения продукта прикома врачом с последующим контролем состояния ребёнка.
Для детей с клиническими проявлениями пищевой аллергии можно рекомендовать современные промышленные продукты прикорма, рекомендованные для первого выбора:
- Овощное пюре (кабачок, цветная капуста, брокколи)
- Зерновой прикорм (безмолочные рисовая, кукурузная, гречневая каши)
- Пюре из мяса кролика, индейки
- Фруктовое пюре (яблоко, груша, слива)
Данные продукты обладают рядом важных качеств
- соответствуют функциональными требованиями по питательным веществам, содержанию витаминов, минералов;
- производятся из натурального экологически чистого сырья, без применения ГМО, без красителей, без ароматизаторов, без консервантов, без загустителей, без сахара;
- являются монокомпонентными;
- их консистенция, гомогенность соответствует физиологическими особенностями возраста ребенка;
- имеют низкую иммуногенность.
Знание причин развития аллергических реакций, первых симптомов пищевой аллергии позволяет родителям своевременно обратиться к врачу за консультацией и получить современные научно обоснованные рекомендации по диагностике и лечению пищевой аллергии, выработке рациона, соответствующего актуальным потребностям ребенка.
Автор статьи Турти Татьяна Владимировна
Педиатр, доктор медицинских наук
Все статьи эксперта
Аллергия у ребенка — первые симптомы, какие продукты вызывают аллергию у детей чаще всего
05.10.2018
≈ 4 мин время прочтения
Содержание
- Что такое аллергия у детей
- На что бывает аллергия у детей
- Течение аллергии
- Как отличить простуду от аллергии у ребенка
- Профилактика аллергии
- Аллергия у детей: продукты, которые ее вызывают
Как проявляются различные виды аллергии, что ее вызывает и как справиться с аллергией?
Распознаем аллергию у малыша
Наталья Новикова
Педиатр, массажист, физиотерапевт
Питание ребенкаЧем заменить аллергенные продукты при приготовлении пищи детям
Аллергия — это гиперчувствительность организма к какому-либо инородному веществу (антигену) с последующим иммунным ответом. Согласно научным данным, сама эта особенность не наследуется, а вот предрасположенность к ней — да. У детей, родители которых страдают аллергией (особенно если это касается обоих из них или только матери), она может развиться с большей вероятностью.
Согласно научным данным, сама эта особенность не наследуется, а вот предрасположенность к ней — да. У детей, родители которых страдают аллергией (особенно если это касается обоих из них или только матери), она может развиться с большей вероятностью.
Когда мы контактируем с аллергеном, тело реагирует таким образом, чтобы блокировать доступ «опасных», согласно его данным, веществ в кровь. Это выражается в воспалительных явлениях, которые возникают благодаря выделению иммуноглобулина Е и гистамина — гормона, регулирующего различные функции организма.
Гистамин вызывает отек тканей, застой крови в капиллярах, понижение давления, заставляет сердце биться чаще — все эти изменения должны помогать организму быстрее доставить как можно больше лейкоцитов — защитных клеток крови — к тем участкам, где нужно их присутствие.
Излишняя чувствительность организма к тому или иному аллергену приводит к выделению чрезмерного количества гистамина, именно поэтому при аллергии врачи назначают антигистаминные препараты.
Считается, что в России страдают аллергией от 15 до 35 % людей.
Симптомы аллергии у детей
- насморк;
- чихание;
- кашель;
- зуд;
- слезящиеся глаза или сухость глаз;
- затрудненное дыхание;
- озноб;
- сыпь или покраснение кожи, экзема;
- воспаление слизистых оболочек;
- проблемы с пищеварением — при пищевой аллергии.
В случае острой аллергии может развиться опасный для жизни анафилактический шок, когда возникает отек легких, нарушается дыхание и снижается давление.
В список основных аллергенов входят:
- пыль — в ней содержится сразу несколько аллергенов, от пыльцы растений и пылевых клещей до чешуек эпителия домашних животных;
- пыльца — аллергия может развиться и на пыльцу домашних растений;
- шерсть домашних животных и частицы их кожи, а также пух и перья;
- споры грибков или плесени;
- продукты питания.
 Пищевая аллергия у детей — нередкое явление. Очень важно позаботиться о ее профилактике еще на этапе беременности матери;
Пищевая аллергия у детей — нередкое явление. Очень важно позаботиться о ее профилактике еще на этапе беременности матери; - укусы насекомых — как правило, это осы, шершни, пчелы, шмели и муравьи. Такая аллергия возникает у 0,4 – 0,8 % населения. Организмы этих и других насекомых выделяют различные яды, которые могут вызывать реакцию от крапивницы или отека до судорог, диареи, удушья и шока. При возникновении аллергической реакции важно очень быстро попасть в больницу или в течение первого часа дать ребенку необходимые лекарства, о чем нужно заранее проконсультироваться с педиатром;
- некоторые лекарственные препараты. Заранее проверить, какие лекарства вызывают аллергическую реакцию, как правило, сложно. Кроме того, аллергия на конкретный препарат может появиться в любой период жизни, даже если ранее у человека ее не было;
- латекс — такая аллергия может проявляться очень по-разному и, как правило, развивается у людей, которые вынуждены часто надевать латексные перчатки, например у врачей.

Среди других факторов риска — курение, использование газовой плиты, сухие корма для животных, бытовая химия и промышленные загрязнения. Считается, что вызвать аллергию может проживание ребенка в районе, где воздух загрязнен из-за близости к дороге.
- Аллергия у детей может развиться мгновенно — например, в случае укуса муравья — или в течение нескольких месяцев, как бывает, когда ее вызывает шерсть кошки или пыльца. Тут все зависит от того, насколько часто ребенок контактирует с аллергеном;
- Сезонная аллергия проявляется каждый год весной, летом и осенью, а аллергия на плесень может развиться, если на улице затянувшиеся дожди и дома повысился уровень влажности, что привело к росту микроорганизмов;
- Важно понимать, что аллергия у детей может проходить и появляться, и точных объяснений этому нет.
Простуда проходит — самое позднее — в течение 10 дней, а аллергия проявляется постоянно.
Вот явные признаки аллергии:
- ребенок постоянно шмыгает носом, особенно если отделяемое из носа прозрачное и жидкое, а не желтое или зеленое и густое;
- малыш постоянно чихает, его глаза красные, влажные и чешутся;
- у ребенка темные круги под глазами, нос постоянно заложен, и он дышит через рот;
- сухой кашель;
- кожа воспалена, покраснела и чешется.

Доказано, что возникновение гиперчувствительности к тому или иному аллергену может возникнуть у малыша, когда он находится еще в животе матери, на втором триместре беременности. Это означает, что еще до его появления на свет будущей маме необходимо соблюдать меры предосторожности.
Меры предосторожности:
- если у нее есть аллергия на то или иное вещество, необходимо избегать контакта с ним во время беременности;
- нужно отказаться от курения, приема лекарственных средств, не одобренных врачом, тщательно следить за тем, чтобы не было контакта с аллергенами на работе — ими могут оказаться соли платины, формальдегид, соединения никеля или хрома, пигменты, пестициды, эпоксидные и прочие фенолформальдегидные смолы, органические соединения, в состав которых входят хлор, фтор и фосфор;
- несбалансированное питание, наличие в рационе аллергенной пищи, продуктов с химическими добавками.
 Лучше всего сформировать профилактическую диету, в которой не будет потенциальных аллергенов;
Лучше всего сформировать профилактическую диету, в которой не будет потенциальных аллергенов; - свести к минимуму число стрессовых ситуаций.
После рождения ребенка необходимо:
- Постараться наладить грудное вскармливание (о том, как это важно для иммунитета, мы пишем в отдельном материале;
- Соблюдать диету (какие продукты в нее могут входить, а какие — нет, мы рассказываем здесь;
- Закаливать малыша, следить за его здоровьем, делать ему укрепляющий массаж и заниматься с ним гимнастикой;
- Если у родителей ребенка была бронхиальная астма или атопический дерматит, а также другие аллергические реакции, малыша нужно обследовать у аллерголога: чем раньше выявится проблема, тем эффективнее будет лечение.
Однако важно понимать, что лучший способ лечения и профилактики аллергии состоит в том, чтобы исключить факторы, которые ее провоцируют.
Если у ребенка аллергия на пыль и перья, помимо лечения, нужно соблюдать гигиенические правила:
- матрасы и подушки должны быть в специальных пластиковых чехлах;
- следует использовать специальное постельное белье;
- если белье обычное, необходима его стирка и кипячение 1 – 2 раза в неделю;
- важно выбирать подушки и одеяла с синтетическим наполнителем;
- в квартире должно быть минимум мягкой мебели;
- ковры или ковролин с резким запахом использовать нельзя;
- убираться с помощью специальных пылесосов, проводить влажную уборку.
Если у малыша чувствительность к плесени и грибку, нужно:
- насухо протирать поверхности в ванной комнате после купания;
- мыть ванную с помощью специальных растворов раз в месяц;
- удалять пар на кухне вытяжкой;
- сушить белье в специальном помещении, а не в комнате.

Если у ребенка аллергия на шерсть, следует:
- исключить одежду из шерсти, меха;
- не ходить в зоопарк, цирк и дома, где есть животные;
- если в вашей квартире раньше жила кошка или собака, помещение нужно тщательно убрать.
Если нужно защитить малыша от пыльцы:
- когда цветут растения, следует закрывать окна;
- не гулять в ветреную погоду;
- нужно быть осторожными с мылом и шампунями, содержащими растительные препараты.
Также важно избегать:
- стресса;
- переохлаждения или перегрева малыша;
- слишком высокой влажности;
- интенсивной физической нагрузки;
- инфекционных заболеваний — они провоцируют обострение аллергии.
Очень важно предотвратить развитие пищевой аллергии у детей. Дело в том, что именно с едой ребенок сталкивается раньше всего, еще находясь в животе матери. И возникновение пищевой аллергии провоцирует развитие других ее видов.
И возникновение пищевой аллергии провоцирует развитие других ее видов.
Какие же продукты чаще всего ее вызывают?
Продукты, которые часто вызывают аллергию:
- яйца;
- пшеница, соя, рожь;
- мед;
- морепродукты, рыба и ракообразные;
- орехи;
- консервы;
- некоторые фрукты.
Конечно, этот список можно серьезно дополнить, но другие продукты вызывают аллергию реже.
Как защитить будущего малыша от пищевой аллергии?
- Читайте состав. Привыкайте изучать этикетки на всех продуктах. Если в их составе присутствуют улучшители вкуса, консерванты, трансжиры — от них лучше отказаться.
- Меньше готовых продуктов. Выпечка промышленного производства, различные полуфабрикаты и даже блюда, подаваемые в кафе и ресторанах, — все это может быть вредно для вас, потому что состав такой еды в большинстве случаев неизвестен.

- Отдавайте предпочтение сезонным овощам и фруктам вашей полосы. У нас не всегда есть возможность выяснить происхождение продуктов, оказавшихся на нашем столе. Но покупая овощи и фрукты длительного хранения, прибывшие из экзотических стран, вы также создаете условия для развития аллергии у ребенка. Стоит помнить, что употребление фруктов и ягод красного цвета сейчас необходимо ограничить: они также могут стать причиной аллергии у малыша. В холодное время года замороженные ягоды и консервированные овощи, выращенные на даче, окажутся гораздо полезнее «свежих» привезенных из других стран плодов.
- Мойте овощи, фрукты и зелень. Различные пестициды и удобрения также являются мощнейшими аллергенами, поэтому постарайтесь избавиться от них, даже если вы подвергаете овощи длительной термической обработке.
- Покупайте детское питание. На полках наших магазинов не так много товаров с пометкой «Для беременных», но зато велик выбор детских пюре, творожков, йогуртов.
 Покупая продукты этой категории от проверенных производителей, вы можете быть уверены в их качестве. Попробуйте ассортимент Агуши — вы наверняка найдете что-то себе по вкусу.
Покупая продукты этой категории от проверенных производителей, вы можете быть уверены в их качестве. Попробуйте ассортимент Агуши — вы наверняка найдете что-то себе по вкусу.
Если вы аллергик и ждете малыша, вам нужно проконсультироваться со своим врачом, чтобы обсудить диету и прием антигистаминных препаратов во время беременности. А как правильно вводить прикорм, чтобы избежать проявлений аллергии, мы рассказываем здесь.
Список использованной литературы
- Парийская Т. В. Аллергия. Мама, хочу быть здоровым! Москва: Издательство «Эксмо», 2009 — 100 с.
- Большакова Анна. Аллергошкола для мам. Санкт-Петербург: Издательство «Питер», 2016 — 192 с.
- Онойко Н. Ю. Аллергия. Саратов: Издательство «Научная книга», 2017 — 158 с.

Пищевая аллергия у младенцев и детей младшего возраста: признаки, симптомы и лечение
Если у вашего ребенка есть аллергическая реакция на что-то, что он ест, симптомы могут появиться в течение нескольких минут или развиться через несколько часов. Большинство детей с пищевой аллергией имеют легкие реакции. Если у вашего ребенка сильная аллергия, симптомы обычно развиваются сразу. На восемь продуктов приходится 90 процентов всех пищевых аллергий, и одним из факторов риска является наличие аллергии у родителей или братьев и сестер. Если вы подозреваете пищевую аллергию, поговорите с врачом вашего ребенка.
Пищевая аллергия довольно часто встречается у детей, и если вы поймете, как работает пищевая аллергия, вы сможете распознать ее ранние признаки. Также полезно знать, какие пищевые аллергены являются основными и что делать, если у вашего ребенка когда-либо возникнет серьезная аллергическая реакция.
Что такое пищевая аллергия?
Пищевая аллергия — это чрезмерная реакция иммунной системы на обычно безвредные белки в определенной пище. Когда ребенок с аллергией ест вызывающую раздражение пищу, его организм вырабатывает антитело, называемое IgE, которое представляет собой белок, способный обнаруживать пищу. Если ваш ребенок снова съест эту пищу, антитела прикажут иммунной системе вашего ребенка высвободить такие вещества, как гистамин, для борьбы с «захватчиком». Эти вещества вызывают симптомы аллергии, которые могут быть легкими или тяжелыми.
Пищевая аллергия обычно начинается в первые два года жизни, а некоторые перерастают. В возрасте одного года (когда пищевая аллергия достигает своего пика) от 6 до 8 процентов детей имеют пищевую аллергию. После этого распространенность аллергии постепенно снижается до позднего детства, когда около 4% детей имеют пищевую аллергию. Маленькие дети с пищевой аллергией чаще, чем дети без аллергии, заболевают астмой позже (в возрасте от четырех до восьми лет).
Если у вашего ребенка есть аллергическая реакция на что-то, что он ест, симптомы могут проявиться в течение нескольких минут или могут развиться через несколько часов. Большинство детей с пищевой аллергией имеют легкие реакции, хотя тяжелые симптомы, которые обычно развиваются сразу, могут быть опасными для жизни.
Если у вашего ребенка тяжелая аллергическая реакция (анафилаксия), она может быть опасной для жизни. Немедленно позвоните по номеру 911 или по местному номеру службы экстренной помощи . Дыхательные пути вашего ребенка могут закрыться в течение нескольких минут, поэтому не тратьте время на то, чтобы позвонить врачу за советом или отвезти ребенка в больницу самостоятельно. Вам нужно, чтобы парамедики прибыли на место происшествия как можно скорее.
Серьезные симптомы, требующие немедленной медицинской помощи, включают:
- Затрудненное дыхание
- Посинение
- Обухание губ или языка
- Грубое жесткость в горле в горле
- Хухия
- Светлый головокружение или обморок
- Тяжесть груди или боль
- .
 или кожи головы
или кожи головы - Проблемы с глотанием, слюнотечение или внезапная невнятная речь
Если у вашего ребенка более легкая реакция, у него могут быть:
- Зуд, слезотечение
- Зуд во рту, носу и/или ушах
- Зуд или стеснение в горле
- Зуд кожи, красные пятна или крапивница
- Покраснение вокруг рта или глаз
- Обострение экземы
- Насморк или заложенность нос
- Чихание
- Боль в животе
- Понос
- Тошнота и рвота
- Посторонний привкус во рту
- Отек
Реклама | страница продолжается ниже
Если у вашего ребенка появились какие-либо из этих более легких симптомов после употребления новой пищи:
- Позвоните по номеру 911, если у вашего ребенка разовьется какая-либо тяжелая реакция. (Легкие симптомы пищевой аллергии могут перерасти в более серьезные симптомы.)
- Следите за своим ребенком и вызывайте врача, если вашему ребенку становится хуже или если крапивница длится более 24 часов.

- Если вашему ребенку не менее 12 месяцев, антигистаминные препараты, такие как цетиризин (Зиртек) или дифенгидрамин (Бенадрил), могут помочь при более легких реакциях, таких как крапивница. Спросите врача или фармацевта вашего ребенка о правильной дозировке.
- Прохладная ванна может помочь при зуде, но ограничьтесь примерно 10 минутами, чтобы ребенок не переохладился.
- Если у вашего ребенка постоянно проявляются симптомы в течение двух часов после употребления определенной пищи, попросите его врача провести обследование. Вас могут направить на обследование к детскому аллергологу.
- Будьте готовы, если это повторится. Даже если первая реакция была легкой, следующая может быть серьезной. Врач вашего ребенка может предоставить вам план действий, включая инструкции о том, как справиться с аллергической реакцией.
Что еще нужно знать о симптомах пищевой аллергии:
Больше беспокоят симптомы, затрагивающие более одной части тела. Если у вашего ребенка проблемы с желудком, а также проблемы с кожей, например, это указывает на то, что у него более серьезная реакция, чем та, которая связана только с желудком или только с кожей.
Если у вашего ребенка проблемы с желудком, а также проблемы с кожей, например, это указывает на то, что у него более серьезная реакция, чем та, которая связана только с желудком или только с кожей.
Хронические или продолжающиеся симптомы могут затруднить диагностику. Если у вашего ребенка есть хронические симптомы, например желудочно-кишечные расстройства, такие как рвота или диарея, они могут быть вызваны чем-то другим и пищевая аллергия. Другим примером является экзема, которая представляет собой сухие, шелушащиеся участки кожи, которые появляются на лице, руках, туловище или ногах ребенка.
Дети могут реагировать на пищу, даже если они уже ели ее раньше, без каких-либо проблем. Например, у ребенка с аллергией на яйца может не быть реакции в первые несколько раз, когда он ест яйца, но со временем симптомы проявятся.
Ваш ребенок может подвергнуться воздействию ингредиента, когда он сочетается с чем-то другим. Например, ваш ребенок может есть яйца, молоко или молотые орехи в печенье. Кроме того, некоторые дети могут переносить ингредиент, когда его запекают или добавляют в другие продукты, но не едят отдельно. Например, более половины детей с аллергией на молоко и яйца могут переносить молоко и яйца, которые были сильно нагреты в выпечке.
Например, ваш ребенок может есть яйца, молоко или молотые орехи в печенье. Кроме того, некоторые дети могут переносить ингредиент, когда его запекают или добавляют в другие продукты, но не едят отдельно. Например, более половины детей с аллергией на молоко и яйца могут переносить молоко и яйца, которые были сильно нагреты в выпечке.
Наиболее распространенные пищевые аллергии у детей
Любая пища может вызывать аллергию, но наиболее распространенные пищевые аллергены у детей младшего возраста называются «высокоаллергенными». На восемь основных пищевых аллергенов приходится 90 процентов пищевой аллергии в США:
- Коровье молоко. Это наиболее распространенная пищевая аллергия у младенцев и детей младшего возраста, от которой страдают около 2,5% детей в течение первых двух лет жизни. В большинстве случаев аллергия на коровье молоко перерастает – только 0,2 процента взрослых страдают аллергией на молоко.
- Яйца. Аллергия на яйца поражает от 1 до 9 процентов детей.
 Почти половина случаев разрешается к 2 годам, а большинство разрешается во взрослом возрасте.
Почти половина случаев разрешается к 2 годам, а большинство разрешается во взрослом возрасте. - Арахис. Аллергия на арахис и лесные орехи во многих случаях сосуществует. От 0,4 до 1,3 процента детей страдают аллергией на арахис и/или лесные орехи. В то время как более ранние исследования показали, что аллергия на арахис была стойкой, более поздние исследования показывают, что четверть или более детей с аллергией на арахис со временем теряют чувствительность.
- Лесные орехи (такие как грецкие орехи, бразильские орехи и кешью). Только около 9 процентов детей с аллергией на лесные орехи со временем теряют чувствительность.
- Рыба. Около 0,2% детей (и 0,5% взрослых) имеют аллергию на рыбу. Наиболее распространенными аллергиями на рыбу, в порядке убывания частоты, являются: лосось, тунец, сом, треска, камбала, палтус, форель и окунь.
- Моллюски. Около 0,5% детей имеют аллергию на моллюсков (по сравнению с 2,5% взрослых). Наиболее распространенными аллергиями на моллюсков, в порядке убывания частоты, являются: креветки, крабы, омары, моллюски, устрицы и мидии.

- Соевый. Половина (или более половины, в зависимости от исследования) детей перерастают аллергию на сою к семи годам. Согласно одному исследованию, почти 70 процентов детей перерастают свою аллергию к 10 годам.
- Пшеница. Аллергия на пшеницу поражает от 0,1 до 1 процента детей, и обычно она перерастает к 5 годам. У детей с аллергией на пшеницу часто бывают аллергии на другие пищевые продукты.
Растет озабоченность по поводу кунжута как аллергена. Как и аллергия на лесные орехи, аллергия на кунжут имеет больше шансов сохраниться, чем некоторые другие пищевые аллергии.
Могу ли я проверить своего ребенка на пищевую аллергию?
Да, тесты на аллергию доступны для младенцев и детей младшего возраста. Если вы считаете, что у вашего ребенка может быть пищевая аллергия, поговорите с врачом. Врач может предложить вести пищевой дневник, чтобы определить причину, или, если ваш ребенок находится на искусственном вскармливании, изменить смесь.
Если вас направят к детскому аллергологу, он задаст подробные вопросы о симптомах вашего ребенка. Аллерголог может оценить вашего ребенка и помочь решить, необходимо ли тестирование.
Аллерголог может оценить вашего ребенка и помочь решить, необходимо ли тестирование.
Тесты на аллергию могут включать:
- Кожные пробы . Врач проколет кожу вашего ребенка чем-то, что содержит небольшое количество предполагаемого аллергена(ов). (Ваш ребенок может быть проверен на несколько аллергенов одновременно.) Если у вашего ребенка есть реакция – зудящая красная шишка – это означает, что у него может быть аллергия.
- Анализ крови . Это позволит проверить наличие антител, которые организм вырабатывает во время аллергической реакции.
- Пищевой тест . В тесте пищевой провокации врач вашего ребенка дает подозреваемую пищу вашему ребенку во время визита в офис, а затем следит за вашим ребенком на предмет аллергической реакции. Это считается наиболее точным способом диагностики пищевой аллергии.
Если кожная проба показывает крапивницу или анализ крови показывает, что у вашего ребенка повышен уровень IgE-антител к пище, есть вероятность, что у него аллергия на эту конкретную пищу. Если тесты отрицательные, симптомы у вашего ребенка с меньшей вероятностью связаны с пищевой аллергией, хотя они могут быть вызваны пищевой непереносимостью. В этот момент вас могут направить к детскому гастроэнтерологу, чтобы точно определить причину непереносимости или изучить другие объяснения симптомов вашего ребенка.
Если тесты отрицательные, симптомы у вашего ребенка с меньшей вероятностью связаны с пищевой аллергией, хотя они могут быть вызваны пищевой непереносимостью. В этот момент вас могут направить к детскому гастроэнтерологу, чтобы точно определить причину непереносимости или изучить другие объяснения симптомов вашего ребенка.
Ведение и лечение пищевой аллергии
Если у вашего ребенка пищевая аллергия, обратитесь к врачу, чтобы составить план. Вам нужно тщательно избегать контакта с аллергеном. Вы также должны быть готовы на случай серьезной реакции. И вы захотите изучить варианты лечения.
Избегайте аллергенов
Крайне важно, чтобы вы защищали своего ребенка от контакта с пищей, на которую у него аллергия. Избегать определенной пищи сложнее, чем кажется. Продукты появляются в неожиданных местах, и даже небольшого количества может быть достаточно, чтобы вызвать серьезную реакцию. Большинство людей с тяжелой реакцией ели пищу, которую считали безопасной.
Узнайте, какие продукты содержат аллерген. Внимательно читайте этикетки. По закону на этикетках продуктов питания должны быть указаны восемь основных аллергенов. Орехи, рыба и моллюски должны быть названы конкретно. И все аллергены должны быть перечислены простым языком. Например, на этикетке должно быть написано «яйцо» вместо «альбумин» или «яйцо» в скобках после «альбумин». Если вы не уверены в составе продукта, позвоните производителю.
Внимательно читайте этикетки. По закону на этикетках продуктов питания должны быть указаны восемь основных аллергенов. Орехи, рыба и моллюски должны быть названы конкретно. И все аллергены должны быть перечислены простым языком. Например, на этикетке должно быть написано «яйцо» вместо «альбумин» или «яйцо» в скобках после «альбумин». Если вы не уверены в составе продукта, позвоните производителю.
Когда вы едите вне дома, например, в ресторане или у друзей или родственников, убедитесь, что еда, которую вы заказали для своего ребенка, не содержит аллергена.
Расскажите лицам, осуществляющим уход, об аллергии. Убедитесь, что все, кто заботится о вашем ребенке — няни, родственники, воспитатели, учителя — знают об аллергии и о том, какие продукты запрещены. Укажите виды продуктов, которые могут скрывать это вещество, и попросите лиц, осуществляющих уход, перепроверить ингредиенты. Расскажите воспитателям, что делать, если у вашего ребенка аллергическая реакция.
Возможно, вы также захотите, чтобы ваш ребенок носил медицинский браслет для выявления аллергии.
В зависимости от аллергии вашего ребенка вы можете проконсультироваться с диетологом или диетологом, чтобы убедиться, что потребности вашего ребенка в питании удовлетворяются. (Например, если у ребенка аллергия на молоко, вам могут понадобиться предложения по удовлетворению потребности вашего ребенка в кальции.)
Лечение пищевой аллергии
EpiPen
Антигистаминные препараты, такие как цефтиризин (Zyrtec), могут быть полезны при незначительных аллергических реакциях, но если вашему ребенку грозит серьезная реакция, вам понадобится EpiPen. всегда под рукой.
EpiPen — это устройство, которое автоматически вводит экстренную дозу адреналина (лекарство, останавливающее анафилаксию) для остановки аллергической реакции. Врач вашего ребенка назначит правильный препарат EpiPen для вашего ребенка и покажет вам, как его использовать. (Они также могут предоставить учебные материалы или направить вас к обучающему видео.)
Любой, кто заботится о вашем ребенке, также должен иметь доступ к EpiPen на случай, если он понадобится вашему ребенку.
В некоторых случаях – если они очень ответственны – старший ребенок может сам нести инъектор адреналина. Поговорите с врачом вашего ребенка о том, рекомендуется ли это для вашего ребенка.
Прививки от аллергии
Прививки от аллергии – иммунотерапия аллергенами – могут быть полезны для некоторых детей с определенными аллергиями. Ребенку делают инъекции, содержащие небольшое (и увеличивающееся) количество аллергена, обычно начиная с еженедельного графика, а затем каждые две недели, три недели и, наконец, четыре недели. Режим ежемесячных прививок обычно сохраняется в течение трех-пяти лет, после чего симптомы аллергии не возвращаются. Эти уколы делаются под наблюдением врача.
Пероральная иммунотерапия (OIT)
Пероральная иммунотерапия — это способ повышения устойчивости иммунной системы вашего ребенка к аллергену. Этот процесс включает в себя давать ребенку небольшие дозы пищи, на которую у него аллергия с течением времени. Первоначальная доза вводится в кабинете врача (не делайте этого дома самостоятельно), и вы продолжаете принимать ту же дозу – по указанию врача – дома между визитами. Врач будет увеличивать количество аллергена (так называемое «обновление дозы») в течение нескольких месяцев, и в конечном итоге — если это сработает — ваш ребенок станет менее чувствительным к аллергену. В целях поддержания ваш ребенок будет продолжать регулярно есть небольшие порции пищи (если он перестанет есть ее, его симптомы могут вернуться). Цель состоит в том, чтобы ваш ребенок мог съесть небольшое количество пищи, на которую у него аллергия, без серьезной реакции. Дети могут получать ОИТ по нескольким продуктам одновременно.
Первоначальная доза вводится в кабинете врача (не делайте этого дома самостоятельно), и вы продолжаете принимать ту же дозу – по указанию врача – дома между визитами. Врач будет увеличивать количество аллергена (так называемое «обновление дозы») в течение нескольких месяцев, и в конечном итоге — если это сработает — ваш ребенок станет менее чувствительным к аллергену. В целях поддержания ваш ребенок будет продолжать регулярно есть небольшие порции пищи (если он перестанет есть ее, его симптомы могут вернуться). Цель состоит в том, чтобы ваш ребенок мог съесть небольшое количество пищи, на которую у него аллергия, без серьезной реакции. Дети могут получать ОИТ по нескольким продуктам одновременно.
Пищевые добавки
В настоящее время одобрено FDA средство от аллергии на арахис под названием Palforzia. Это не лекарство, которое следует использовать, когда у ребенка аллергическая реакция, а схема лечения, помогающая уменьшить тяжесть аллергических реакций, включая анафилаксию.
Лечение предназначено для детей в возрасте от 4 до 17 лет и должно проводиться под пристальным наблюдением лечащего врача или аллерголога вашего ребенка. Лечение включает в себя три этапа дозирования порошка, который посыпается на небольшое количество пищи (например, яблочное пюре, йогурт или пудинг), чтобы ребенок мог его съесть. Дети по-прежнему должны избегать контакта с аллергеном после лечения, но если они случайно подверглись воздействию аллергена, их реакции, как мы надеемся, будут менее серьезными.
Узнать больше:
- Сезонная аллергия (сенная лихорадка) у детей
- Натуральные средства от простуды и гриппа
- Ушные инфекции у младенцев и детей
Пищевая аллергия » Планкет
Что такое пищевая аллергия?
Пищевая аллергия — это когда иммунная система организма реагирует на пищу так, как если бы она была токсичной, вызывая симптомы. В большинстве случаев аллергическая реакция может вызывать легкие или умеренные симптомы (сыпь или боль в животе), но в редких случаях она может вызвать серьезную реакцию, называемую анафилаксией. Если ребенок каждый раз реагирует на определенную пищу одинаково, вероятно, у него аллергия на эту пищу.
Если ребенок каждый раз реагирует на определенную пищу одинаково, вероятно, у него аллергия на эту пищу.
Наиболее распространенными пищевыми аллергиями являются:
- коровье молоко
- яиц
- арахис
- лесные орехи, такие как миндаль и кешью,
- соевый
- рыба
- моллюск
- пшеница
- семян кунжута.

В Новой Зеландии эти ингредиенты должны быть указаны на этикетках пищевых продуктов, даже если продукт содержит их очень небольшое количество.
Аллергия часто встречается в семьях, поэтому ребенок с whānau, у которого есть аллергия, подвержен более высокому риску развития пищевой аллергии. У детей без семейного анамнеза все же может развиться пищевая аллергия.
У детей с экземой также повышен риск развития пищевой аллергии.
Большинство детей избавляются от аллергии, но у некоторых на это могут уйти годы. Симптомы могут быть легкими или тяжелыми, могут начинаться быстро, постепенно или с задержкой.
Как узнать, есть ли у моего ребенка пищевая аллергия?
Симптомы реакции на пищу обычно развиваются сразу после или в течение нескольких часов после еды.
Признаки пищевой аллергии легкой или средней степени тяжести:
- насморк, чихание, астма, кашель или свистящее дыхание
- проблемы с кожей (зуд и сыпь)
- желудочные спазмы, диарея, тошнота, рвота или коликоподобные симптомы.

Признаки серьезной пищевой аллергии:
Как диагностируется пищевая аллергия?
Если вы считаете, что у вашего ребенка пищевая аллергия, обратитесь за советом к своему врачу общей практики. Если симптомы появляются в течение нескольких минут каждый раз, когда ваш ребенок ест определенную пищу, это позволяет легко определить, какая пища вызывает реакцию. Но если причина неизвестна, вашему ребенку может потребоваться обратиться к специалисту по аллергии для укола кожи или анализа крови, чтобы определить, какие продукты вызывают реакцию.
Как лечить пищевую аллергию?
Пищевая аллергия неизлечима, но ею можно управлять.
- Если у вашего ребенка диагностирована пищевая аллергия, не давайте ему эту пищу.
- Помните, что некоторые обработанные пищевые продукты могут содержать следы аллергенов.
- Анафилактические реакции лечат адреналином с помощью автоинъектора, такого как EpiPen.
- Под наблюдением специалиста по аллергии некоторые продукты, такие как яйца и молоко, можно постепенно добавлять в выпечку, пока их можно будет безопасно есть в сыром виде. Считается, что это помогает ускорить преодоление аллергии.
- Некоторые аллергологи используют иммунотерапию для лечения пищевой аллергии.

