Содержание
1 неделя беременности: признаки и симптомы, как подтвердить
Готовишься стать мамой? Специально для тебя мы подготовили календарь беременности по неделям. Первая неделя беременности – это важный период, от которого зависит многое в дальнейшем, особенно если это твой 1-ый ребенок и все ощущения для тебя новы. Хотя тело еще не дает никаких специфических сигналов, будущий малыш уже начинает формироваться. Расскажем, как распознать своё положение в начале беременности.
Редакция сайта
Теги:
Как протекает беременность
Тест на беременность
Задержка месячных причины
Одним женщинам интуиция подсказывает, что в организме происходит что-то глобальное. Они готовы улавливать первые признаки беременности, считая, что на ранних сроках, в том числе на 1 неделе, уже все будет очевидно. Тут же предсказывают пол будущего ребенка и выбирают имя. Таких счастливиц, которые могут угадать свое положение, не так уж много.
Тут же предсказывают пол будущего ребенка и выбирают имя. Таких счастливиц, которые могут угадать свое положение, не так уж много.
Другие довольно долго не замечают перемен в своём состоянии. Тем более что первые признаки зарождения новой жизни легко принять за предвестники менструации. Что бы тебе сердце не шептало, есть определенные медицинские критерии, которые могут ответить на все вопросы относительно этого волшебного времени. Поговорим о беременности на 1-ой и начале 2-й недели.
Как рассчитывается срок беременности
Перестройка организма на ранних сроках беременности, особенно если идет только 1 неделя, только начинается. Существуют два подхода к определению срока: акушерский и эмбриональный. Многие женщины переживают из-за разницы в датах предполагаемых родов, озвученной врачом и рассчитанную ими. Но их волнения напрасны.
Дело в том, что акушерская 1 неделя начинается в 1 день последней менструации – так вычислять проще всего.
А эмбриональный – это истинный срок наступления беременности и самая 1-я неделя после зачатия. Но ни женщине, ни гинекологу точно определить его невозможно. Обычно к нему прибавляют две недели, и выходит акушерский срок. Таким образом, получается, что первая неделя беременности – это начало третьей акушерской недели.
Чтобы ты могла глубже понять, что собой представляет беременность и 1 неделя, поделимся любопытными фактами о зачатии.
- Сперматозоиды могут жить в теле женщины до недели и дольше, но теряют способность к оплодотворению гораздо раньше.
- Зачатие происходит лишь в период 48 часов с момента овуляции (когда яйцеклетка выходит из фолликула).
- С одной яйцеклеткой не могут слиться сразу два сперматозоида, но если такое случается, это аномалия, ведущая к разрушению зародыша.
- Деление оплодотворенной яйцеклетки из-за случайного разрушения оболочки зиготы приводит к развитию однояйцевых близнецов. Знай, что два и более ребенка появляются от одной яйцеклетки и одного сперматозоида.
- В некоторых циклах овуляция происходит более одного раза и тогда оплодотворяются более одной яйцеклетки. Рождаются двойняшки. Так что генетика тут далеко не на первом месте!
Признаки беременности на 1 неделе
Как ты уже поняла, первая неделя «интересного положения» – понятие довольно условное. Беременность, как правило, наступает на 12-14-й день цикла. Поэтому 40 недель беременности отсчитываются с первого дня последней менструации.
На сроке в 1 и 2 недели сама беременность фактически еще не наступила. Поэтому какие-либо необычные проявления или странные ощущения в это время отсутствуют. Организм только готовится к новому важному этапу в твоей жизни. Так что не жди, что 1 неделя принесет тебе все признаки ранней беременности – слабость, тошноту и желание съесть соленый огурец с клубникой.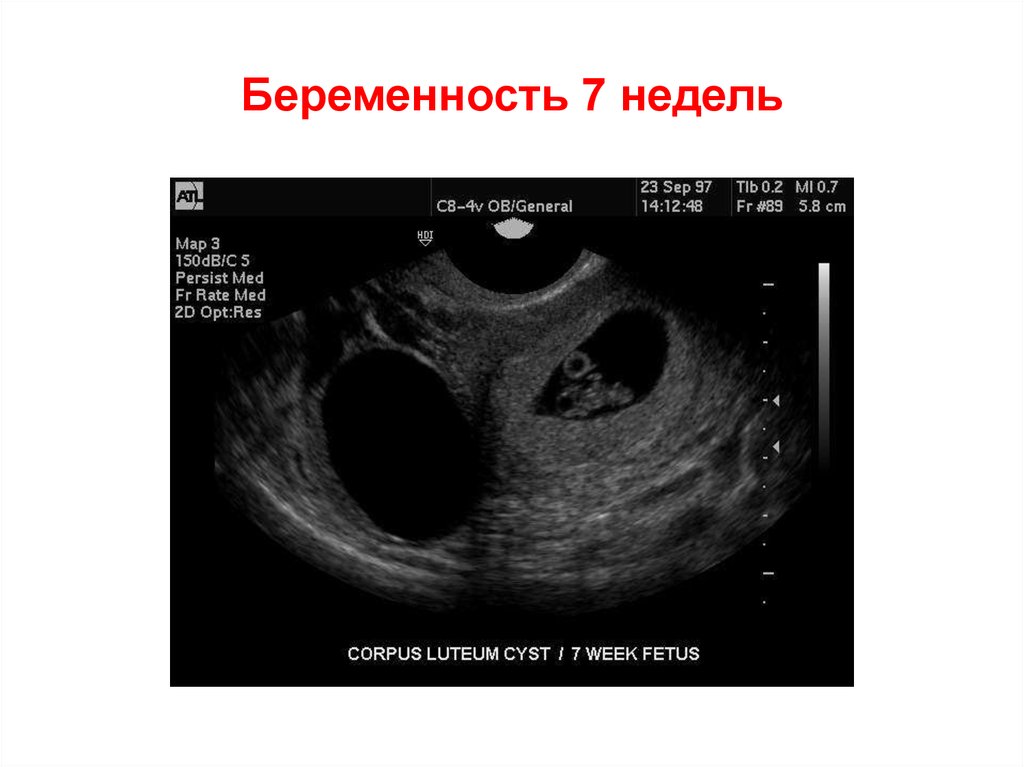 Не будет болеть живот, как и другие неприятные моменты тебя вряд ли посетят. Сигналы не появятся еще как минимум две недели.
Не будет болеть живот, как и другие неприятные моменты тебя вряд ли посетят. Сигналы не появятся еще как минимум две недели.
Симптомы беременности на сроке 1 неделя
Но некоторые наиболее чувствительные женщины могут почувствовать наступление беременности даже на 1 неделе, если они наблюдают следующие симптомы:
- изменение вкусовых пристрастий и обострение обоняния
- набухание груди, очень редко в это время с образованием молозива
- тянущая боль внизу живота
- учащенное мочеиспускание
- резкие перемены в настроении
В некоторых случаях эти признаки схожи с наступлением скорой менструации, гормональными всплесками, а иногда речь идет о возникновении заболеваний. Доверять этим ощущениям, обсуждая 1 неделю беременности на форумах, не стоит. Также имеет место психологический фактор. Особенно у тех будущих мам, которые тщательно планирует беременность, ведут календарь овуляции, регулярно измеряют температуру и так далее.
Как определить беременность на 1 неделе
Мы охотно верим, что на 1 неделе беременности многим уже очень хочется увидеть в зеркале изменения и слегка подросший живот. Но зародыш еще слишком мал, чтобы как-то отразиться на фигуре. Пока это еще даже не плод.
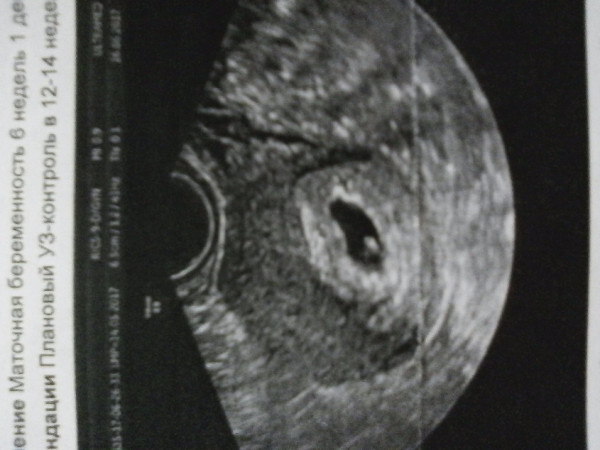
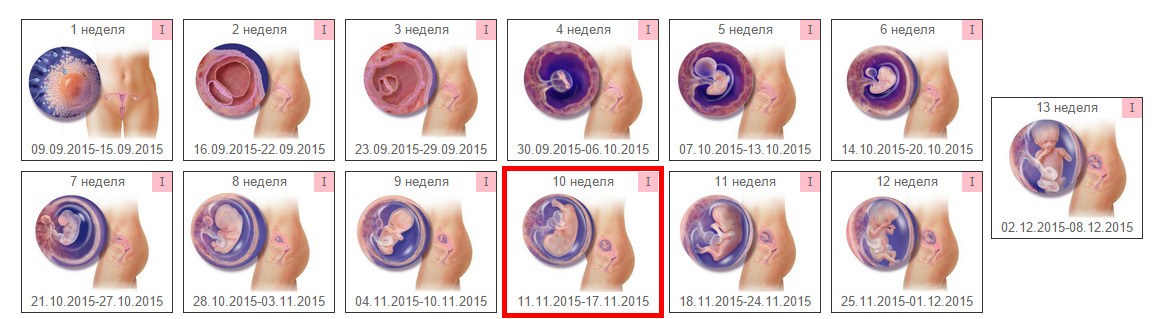
Ребенок на 1 неделе беременности называется эмбрионом, а плодом он станет на шестой неделе. Эмбрион находится в мешочке с жидкостью, от которой и питается. Его размер не превышает 0,1 – 0,2 мм. Современные медицинские технологии иногда позволяют обнаружить и такую кроху.
Тест
Первым и самым надежным признаком беременности является задержка менструации. Тесты позволяют выявить беременность уже в первый день задержки, только это скорее всего будет уже не 1-я неделя. Нескольких капель мочи достаточно для того, чтобы обнаружить в твоем организме ХГЧ – гормон беременности. Если тест показывает две полоски, ты скоро станешь мамой.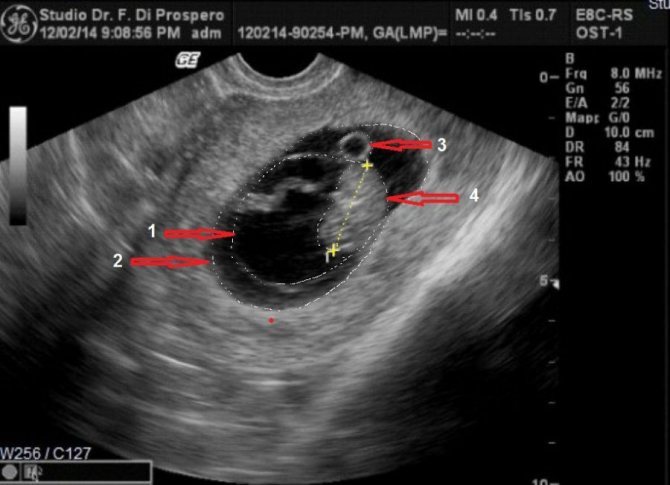 Иногда вторая полоска бывает едва заметна. Это тоже стоит расценивать как положительный результат. Чтобы отбросить сомнения, сделай повторный тест через два-три дня.
Иногда вторая полоска бывает едва заметна. Это тоже стоит расценивать как положительный результат. Чтобы отбросить сомнения, сделай повторный тест через два-три дня.
Чтобы раньше времени не расстраиваться, запомни: на 1 неделе беременности тест чаще всего показывает отрицательный результат. Это связано с тем, что зачастую оплодотворение происходит в середине цикла. Должна пройти не 1 и не 2 недели беременности, а наступить 3-я, чтобы речь уже шла о задержке месячных.
ХГЧ
Гормон беременности – хорионический гонадотропин (ХГЧ) – определяется по специальному анализу крови. В самом начале он может достигать 25 до 155 мМЕ/мл. До беременности этот показатель менее 5. Его уровень начинает расти сразу после зачатия. На ранних сроках беременности, от 1 до 3 недель, значения увеличиваются в полтора-два раза каждые два дня. А к пиковой 11 неделе их количество исчисляется несколькими сотнями тысяч единиц. После этого гормон плавно идет на спад.
Учитывай, что если у тебя положительный результат ХГЧ, то рекомендуется повторная сдача анализа через 2-4 дня. Это требуется для того, чтобы проследить значение в динамике. Например, если первое значение твоего анализа – 100, а второе – 400, то ты беременна, и это свидетельствует о том, что твоя 1 неделя беременности уже позади. А если первое значение составляет 400, а второе – 49, то это может говорить о возможной остановке развития плода.
УЗИ
На 1 неделе беременности УЗИ может быть совсем не информативным. Ты помнишь про размеры эмбриона? Даже самые лучшие аппараты не способны его рассмотреть. Так что получить первое черно-белое фото малыша пока нельзя. В этот период ультразвуковое исследование рекомендуется женщинам, у которых развивается внематочная беременность.
Какие-либо определенные симптомы ранней внематочной беременности, в частности, на 1 неделе, не существуют. Даже сильный токсикоз, как принято предполагать на форумах, вовсе не показатель. В любом случае обязательна консультация со специалистом, который направит на УЗИ.
В любом случае обязательна консультация со специалистом, который направит на УЗИ.
Базальная температура
Еще один показатель беременности на ранних сроках – базальная температура. Для того чтобы ее измерить, введи в прямую кишку на глубину 3-4 сантиметра обычный медицинский термометр. Делать это нужно утром, не вставая с кровати. Просто заранее положи термометр на прикроватную тумбочку и измерь температуру после того, как ты минимум 4 часа находилась в состоянии покоя. Держи градусник 5-7 минут. В первый день задержки при наличии беременности градусник покажет больше 37 градусов.
Помни: чем раньше ты узнаешь о том, что беременна, тем лучше. Но при этом на 1 неделе далеко не все первые признаки беременности работают, если нет задержки менструации. Не торопись и загляни в свой женский календарь, чтобы произвести стандартные подсчеты. А там уже не откладывай визит к врачу.
Фото: Tima Miroshnichenko, Nataliya Vaitkevich, Cottonbro, Olia Danilevich: Pexels
Узнавай все о седьмой неделе беременности на сайте Nutricia club
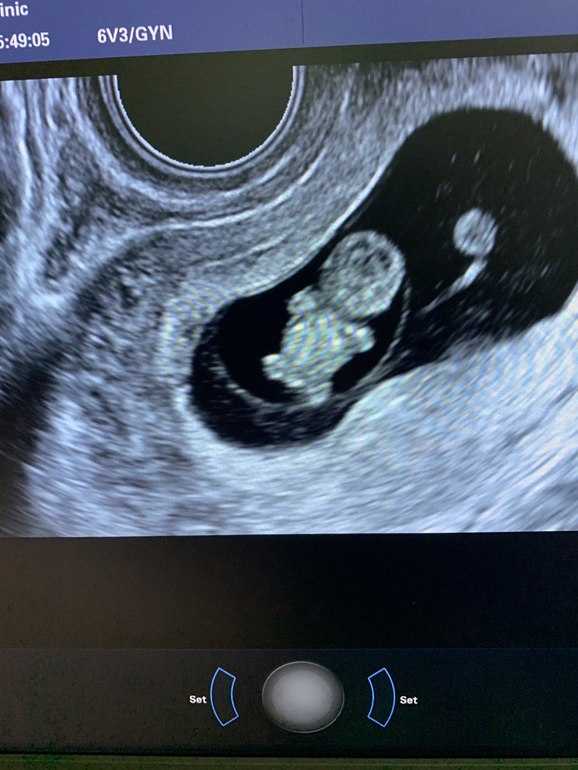
Прошло уже почти два месяца с того момента, как вы стали будущей мамой. Уверены, что у вас есть много вопросов о течении и особенностях 7 недели беременности. Мы собрали самые распространенные вопросы и подготовили на них ответы. Давайте подробно разберемся, какие изменения нам приготовила седьмая неделя беременности и что изменится в ближайшее время.
Уверены, что у вас есть много вопросов о течении и особенностях 7 недели беременности. Мы собрали самые распространенные вопросы и подготовили на них ответы. Давайте подробно разберемся, какие изменения нам приготовила седьмая неделя беременности и что изменится в ближайшее время.
Структура статьи
Ощущения характерные для 7 недели беременности
Отсутствие менструации
Гипофиз, который управляет различными веществами в вашем теле, снизил образование гормонов, регулирующих менструальную функцию. А за счет беременности новые яйцеклетки не готовятся к оплодотворению. Но одного лишь отсутствия менструации будет недостаточно, чтобы убедиться в своей беременности. Это лишь одно из проявлений, которое может быть вызвано различными причинами.
Утренняя тошнота
Достаточно типичным проявлением первого триместра беременности является ощущение тошноты, возникающее чаще всего утром. Важно, чтобы это не стало причиной нарушения рационального питания и не портило вам настроение! Свежий воздух и переключение внимания на что-то приятное помогут преодолеть эпизоды утренней тошноты. Как только она пройдет – отправляйтесь с малышом на завтрак.
Как только она пройдет – отправляйтесь с малышом на завтрак.
Слабость и головокружение
На данном этапе ваш организм тратит много энергии на обеспечение роста и развития малыша. Вполне нормальными являются эпизоды легкого головокружения и желание спать. Больше отдыхайте и набирайтесь сил – дела подождут. Если вы чувствуете головокружение постоянно – обязательно проконсультируйтесь с врачом-гинекологом.
Перепады настроения и эмоциональность
В течение 7 недели беременности происходит гормональная перестройка организма. Эти изменения влияют почти на все системы органов, а также на ваше настроение. Ничего страшного, если вам хочется плакать или, наоборот, смеяться либо одновременно и то и другое. Не бойтесь своих эмоций и давайте им свободу.
Увеличение веса тела
Пожалуй, это то, чего боятся почти все женщины. Иногда случается так, что формы увеличиваются и могут появиться растяжки. Но если придерживаться всех рекомендаций (которые будут приведены в статье), этого можно избежать. А после родов вес вернется в ваши обычные пределы.
А после родов вес вернется в ваши обычные пределы.
Эндокринная система
На седьмой неделе беременности происходит перестройка обменных процессов, а также эндокринной системы. В этот период может слегка увеличиться щитовидная железа, что является нормальным физиологическим процессом. Но регулярно проходите осмотр у врача-гинеколога и эндокринолога, ваша безопасность сейчас – главное в семье.
Ручки и ножки
Хрящевая ткань дала начало костно-мышечной системе. Ножки сейчас похожи на короткие плавники, а руки уже разделились на плечо и предплечье. На концах рук и ног появились кистевые перепонки, именно из них скоро сформируются пальцы малыша. Он сможет сжать свой кулачок и слегка постучать вам – поздороваться с мамой!
Это орган, который развивается всю жизнь, с эмбрионального периода и после рождения. В этот период сформировались его базовые структуры. Развитие мозга продолжается в течение долгого времени, даже после рождения. Но базовые его структуры уже сформированы. В течение 7 недели беременности он разделится на переднюю, среднюю и заднюю части. Передняя будет отвечать за мышление вашего будущего гения и выполнение логических задач, формировать и хранить воспоминания. Средняя – за передачу нервных сигналов в организме. А задняя будет контролировать дыхание и пульс.
В течение 7 недели беременности он разделится на переднюю, среднюю и заднюю части. Передняя будет отвечать за мышление вашего будущего гения и выполнение логических задач, формировать и хранить воспоминания. Средняя – за передачу нервных сигналов в организме. А задняя будет контролировать дыхание и пульс.
Дыхательная система
В этот период активно развиваются легкие. В них появляются зачатки бронхов и продолжает формироваться трахея.
Половая система
Именно на этапе беременности 7 недель начинают формироваться и развиваться яичники у девочек или яички у мальчиков. Еще немного, и вы сможете устроить Gender Reveal Party – вечеринку по поводу определения пола будущего ребенка!
Характерные для 7 недели признаки:
Может ухудшиться состояние кожи и волос
Появление пигментации или увеличение пор свидетельствует о недостаточности для матери питательных веществ, витаминов и минералов.
Увеличение матки в размерах
Этот процесс происходит для того, чтобы растущий малыш чувствовал себя комфортно. На седьмой неделе беременности матка по размерам сравнима с апельсином. Из-за увеличения она может давить на окружающие органы. Именно поэтому вы чувствуете тягу к частому мочеиспусканию.
На седьмой неделе беременности матка по размерам сравнима с апельсином. Из-за увеличения она может давить на окружающие органы. Именно поэтому вы чувствуете тягу к частому мочеиспусканию.
Увеличивается в размерах грудь и темнеют ареолы
На молочных железах может появиться венозная сеточка. Для этого периода характерны болезненность и неприятные покалывания в грудях. Скажите об этом мужу – он поймет.
Изменения гормонального фона
Большинство изменений, происходящих в вашем организме, вызваны эстрогеном и прогестероном. Они влияют на матку, способствуют ее росту и улучшают кровоснабжение. Именно прогестерон не дает матке чрезмерно сокращаться, потому что внутри нее находится плод.
Общая слабость и постоянное желание поспать
Это типичные проявления беременности, между которыми часто наблюдаются перепады настроения и эмоций.
Тошнота и расстройства пищеварения
Тошнота, которая чаще возникает утром или под влиянием резких запахов. Также у некоторых женщин наблюдаются расстройства пищеварения и может тянуть низ живота. Если эти симптомы ярко выражены, следует обязательно обратиться к вашему врачу-гинекологу.
Также у некоторых женщин наблюдаются расстройства пищеварения и может тянуть низ живота. Если эти симптомы ярко выражены, следует обязательно обратиться к вашему врачу-гинекологу.
Своевременные и регулярные обследования в свою очередь способствуют своевременному выявлению и лечению осложнений, которые могут случиться на 7 неделе беременности.
Категорически нужно отказаться от употребления спиртных напитков и курения, поскольку это может привести к развитию внутриутробных патологий и прерыванию беременности.
Источники
ПродолжитьПопулярные
публикации
Почему нужно говорить о потере ребенка
Почему нам нужно говорить о потере ребенка- All topics »
- A
- B
- C
- D
- E
- F
- G
- H
- I
- J
- K
- L
- M
- N
- O
- P
- Q
- R
- S
- T
- V
- W
- X
- Д
- Я
- Ресурсы »
- Бюллетени
- Факты в картинках
- Мультимедиа
- Публикации
- Вопросы и Ответы
- Инструменты и наборы инструментов
- Популярный »
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- оспа обезьян
- Все страны »
- A
- B
- C
- D
- E
- F
- G
- H
- I
- J
- K
- L
- M
- N
- O
- P
- Q
- R
- S
- T
- U
- V
- W
- X
- Y
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- ВОЗ в странах »
- Статистика
- Стратегии сотрудничества
- Украина ЧП
- все новости »
- Выпуски новостей
- Заявления
- Кампании
- Комментарии
- События
- Тематические истории
- Выступления
- Прожекторы
- Информационные бюллетени
- Библиотека фотографий
- Список рассылки СМИ
- Заголовки »
- Сконцентрируйся »
- Афганистан кризис
- COVID-19 пандемия
- Кризис в Северной Эфиопии
- Сирийский кризис
- Украина ЧП
- Вспышка оспы обезьян
- Кризис Большого Африканского Рога
- Последний »
- Новости о вспышках болезней
- Советы путешественникам
- Отчеты о ситуации
- Еженедельный эпидемиологический отчет
- ВОЗ в чрезвычайных ситуациях »
- Наблюдение
- Исследовательская работа
- Финансирование
- Партнеры
- Операции
- Независимый контрольно-консультативный комитет
- Данные ВОЗ »
- Глобальные оценки здоровья
- ЦУР в области здравоохранения
- База данных о смертности
- Сборы данных
- Панели инструментов »
- Информационная панель COVID-19
- Приборная панель «Три миллиарда»
- Монитор неравенства в отношении здоровья
- Особенности »
- Глобальная обсерватория здравоохранения
- СЧЕТ
- Инсайты и визуализации
- Инструменты сбора данных
- Отчеты »
- Мировая статистика здравоохранения 2022 г.
- избыточная смертность от COVID
- DDI В ФОКУСЕ: 2022 г.
- Мировая статистика здравоохранения 2022 г.
- О ком »
- Люди
- Команды
- Структура
- Партнерство и сотрудничество
- Сотрудничающие центры
- Сети, комитеты и консультативные группы
- Трансформация
- Наша работа »
- Общая программа работы
- Академия ВОЗ
- мероприятия
- Инициативы
- Финансирование »
- Инвестиционный кейс
- Фонд ВОЗ
- Подотчетность »
- Аудит
- Бюджет
- Финансовые отчеты
- Портал программного бюджета
- Отчет о результатах
- Управление »
- Всемирная ассамблея здравоохранения
- Исполнительный совет
- Выборы Генерального директора
- Веб-сайт руководящих органов
- Дом/
- Отдел новостей/
- Прожектор/
- Почему нужно говорить о потере ребенка
Почему нужно говорить о потере ребенка
ВОЗ/M.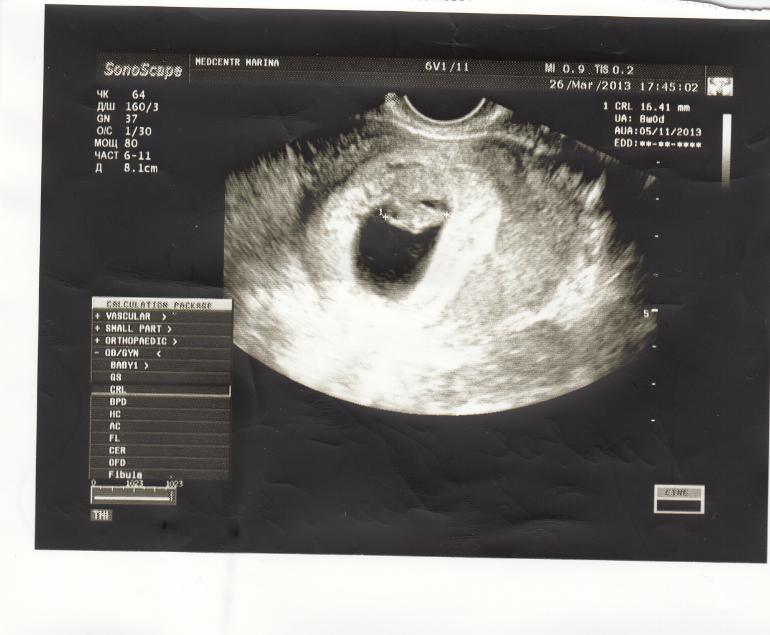 Пурди
Пурди
© Кредиты
Потеря ребенка во время беременности в результате выкидыша или мертворождения по-прежнему является табуированной темой во всем мире, связанной со стигматизацией и позором. Многие женщины до сих пор не получают надлежащей и уважительной помощи, когда их ребенок умирает во время беременности или родов. Здесь мы делимся вашими историями со всего мира.
Выкидыш является наиболее распространенной причиной потери ребенка во время беременности. Оценки разнятся, хотя March of Dimes, организация, занимающаяся вопросами охраны здоровья матери и ребенка, указывает на 10-15% случаев выкидыша у женщин, которые знали, что они беременны. Потеря беременности во всем мире определяется по-разному, но в целом смерть ребенка до 28 недель беременности считается выкидышем, а дети, которые умирают на 28 неделе или позже, считаются мертворожденными. Каждый год почти 2 миллиона детей рождаются мертвыми, и многие из этих смертей можно предотвратить.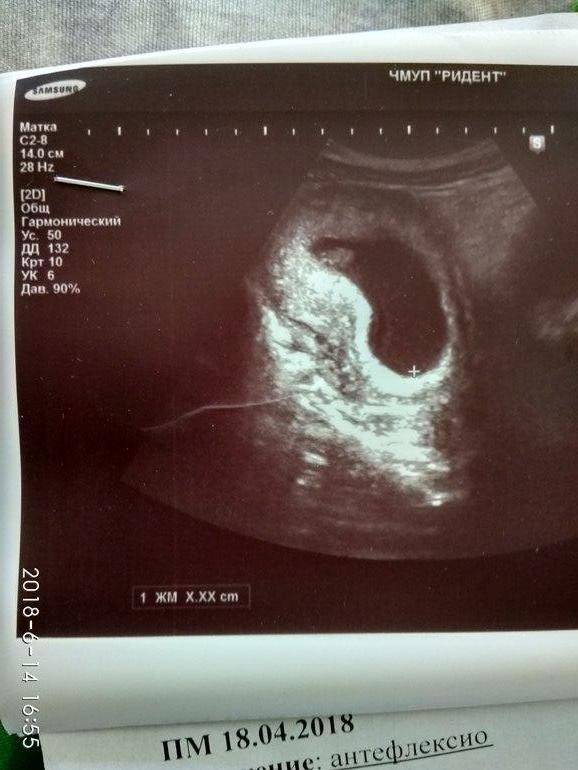
Во всем мире женщины имеют различный доступ к медицинским услугам, а больницы и клиники во многих странах очень часто испытывают нехватку ресурсов и персонала. Каким бы разнообразным ни был опыт потери ребенка, во всем мире стигматизация, стыд и чувство вины становятся общими темами. Как показывают эти рассказы от первого лица, женщинам, потерявшим своих детей, внушают, что они должны молчать о своем горе либо потому, что выкидыши и мертворождения все еще так распространены, либо потому, что они воспринимаются как неизбежные.
Джессика Цукер, клинический психолог и писатель, США
«Как клинический психолог, я специализируюсь на репродуктивном и материнском психическом здоровье женщин и занимаюсь этим уже более десяти лет. Так продолжалось до тех пор, пока я впервые не пережила этот 16-недельный выкидыш. «Рукой, что я могла по-настоящему осознать муку и окольный путь горя, о которых я слышала, как мои пациенты говорили в течение стольких лет.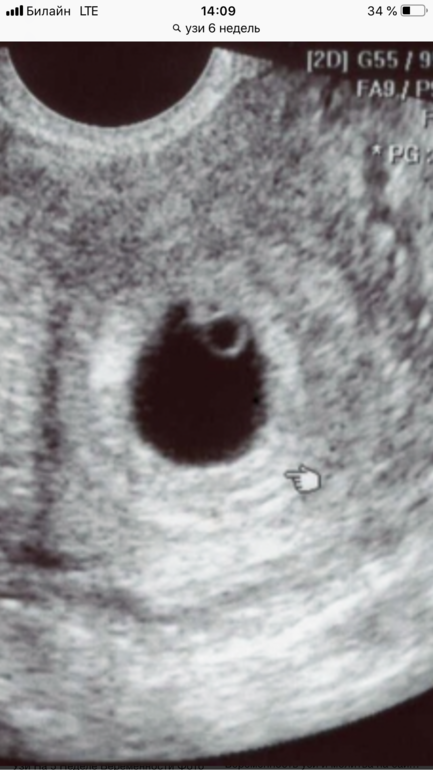 После моего выкидыша я подробно изучила исследование, которое показывает, что большинство женщин сообщают о том, что испытывают чувство стыда, само- вина и чувство вины после потери беременности».
После моего выкидыша я подробно изучила исследование, которое показывает, что большинство женщин сообщают о том, что испытывают чувство стыда, само- вина и чувство вины после потери беременности».
История Джессики
Все это ложится тяжелым бременем на женщин. У многих женщин, потерявших ребенка во время беременности, могут развиться проблемы с психическим здоровьем, которые длятся месяцами или годами, даже если у них родились здоровые дети.
Культурное и общественное отношение к потере ребенка может сильно различаться по всему миру. В странах Африки к югу от Сахары распространено мнение, что ребенок может родиться мертвым из-за колдовства или злых духов.
Лараи, 44 года, фармацевт, Нигерия
«Пережить выкидыш было тяжело. Медицинский персонал в немалой степени способствовал моему горю, несмотря на то, что я тоже врач. Другой вопрос — культурное отношение. В большинстве традиционных африканских культур люди думают, что можно потерять ребенка из-за проклятия или колдовства. Здесь потеря ребенка окружена клеймом, потому что некоторые люди считают, что с женщиной, у которой были повторяющиеся потери, что-то не так, что она могла быть беспорядочной, и поэтому потеря рассматривается как наказание от Бога» 9.0398
Здесь потеря ребенка окружена клеймом, потому что некоторые люди считают, что с женщиной, у которой были повторяющиеся потери, что-то не так, что она могла быть беспорядочной, и поэтому потеря рассматривается как наказание от Бога» 9.0398
История Лараи
Люди, особенно известные, используют социальные сети, чтобы поделиться своим опытом, как в случае с Кимберли Ван Дер Бик и ее мужем, актером Джеймсом Ван Дер Биком, известным своей ролью в американском телесериале «Бухта Доусона». Недавно пара поделилась сердечным постом в Instagram, в котором рассказала о болезненном процессе множественных выкидышей, а затем научилась преодолевать его.
Кимберли Ван Дер Бик, США
«У меня было три выкидыша, все примерно на 10 неделе беременности. Я позволила им произойти естественным образом. У меня был любящий муж, сочувствующая команда родов, и я чувствовала себя духовно защищенной от них. И даже в самых лучших обстоятельствах я был опустошен каждый раз. После одного из них я сидел в душе и плакал почти пять часов. Что меня обескураживает, так это то, что не все женщины или отцы, если на то пошло, относятся с одинаковым состраданием или имеют поддержку во время этого мучительного время».
Что меня обескураживает, так это то, что не все женщины или отцы, если на то пошло, относятся с одинаковым состраданием или имеют поддержку во время этого мучительного время».
История Кимберли
Существует множество причин, по которым может произойти выкидыш, включая аномалии развития плода, возраст матери и инфекции, многие из которых можно предотвратить, например малярию и сифилис, хотя определить точную причину часто бывает сложно.
Общие рекомендации по предотвращению выкидыша сосредоточены на здоровом питании, физических упражнениях, отказе от курения, наркотиков и алкоголя, ограничении употребления кофеина, контроле стресса и здоровом весе. Это делает акцент на факторах образа жизни, которые при отсутствии конкретных ответов могут привести к тому, что женщины будут чувствовать себя виноватыми в том, что они стали причиной выкидыша.
Лиза, 40 лет, менеджер по маркетингу, Великобритания
«У меня было четыре выкидыша. Каждый раз, когда это происходит, часть вас умирает. Самым травматичным был первый. Мы были так взволнованы нашим новым ребенком. Но когда мы отправились на 12-недельное сканирование, мне сказали, что у меня был замерший выкидыш, также называемый немым выкидышем, что означало, что ребенок давно умер, но мое тело не показывало никаких признаков. Я был опустошен. Я также не мог поверить, что меня собираются просто отправить домой с моим мертвым ребенком внутри, и никаких советов, что делать».0398
Самым травматичным был первый. Мы были так взволнованы нашим новым ребенком. Но когда мы отправились на 12-недельное сканирование, мне сказали, что у меня был замерший выкидыш, также называемый немым выкидышем, что означало, что ребенок давно умер, но мое тело не показывало никаких признаков. Я был опустошен. Я также не мог поверить, что меня собираются просто отправить домой с моим мертвым ребенком внутри, и никаких советов, что делать».0398
История Лизы
Как и в случае других проблем со здоровьем, таких как психическое здоровье, вокруг которых до сих пор существует огромное табу, многие женщины сообщают, что независимо от их культуры, образования или воспитания, их друзья и семья не хотят говорить об их утрате. Кажется, это связано с тишиной, окутывающей разговоры о горе вообще.
Сьюзан, 34 года, писательница, США
«Я езжу на поезде по фертильности почти 5 лет. Когда началось мое собственное ЭКО, я быстро понял, что понятия не имею, что меня ждет; это было так физически и эмоционально утомительно. К счастью, я забеременела, и мы с мужем были так взволнованы. Однако через 7 недель ребенок перестал расти. Я тогда отказалась от гормонов ЭКО, и еще через 2 недели начался выкидыш. Это продолжалось 19дней. Я не знала, что выкидыш — это долгий процесс боли и сильного кровотечения. Что реальность бесплодия и невынашивания беременности скрыта за стыдом и молчанием».
К счастью, я забеременела, и мы с мужем были так взволнованы. Однако через 7 недель ребенок перестал расти. Я тогда отказалась от гормонов ЭКО, и еще через 2 недели начался выкидыш. Это продолжалось 19дней. Я не знала, что выкидыш — это долгий процесс боли и сильного кровотечения. Что реальность бесплодия и невынашивания беременности скрыта за стыдом и молчанием».
История Сьюзан
Мертворождения случаются на более поздних сроках беременности, и более 40% из них происходят во время родов, многие из которых можно предотвратить. Около 84% мертворождений имеют место в странах с низким уровнем дохода и уровнем дохода ниже среднего. Предоставление более качественной медицинской помощи во время беременности и родов может предотвратить более полумиллиона мертворождений во всем мире. Даже в странах с высоким уровнем дохода некачественный уход является важным фактором мертворождений.
Существуют четкие способы сокращения числа младенцев, умирающих во время беременности, – улучшение доступа к дородовому наблюдению (в некоторых регионах мира женщины не обращаются к медицинскому работнику до достижения ими нескольких месяцев беременности), обеспечение преемственности оказания медицинской помощи под руководством акушерок и, где это возможно, внедрения ухода на уровне общины.
Интеграция лечения инфекций во время беременности, мониторинга частоты сердечных сокращений плода и наблюдения за родами в рамках интегрированного пакета помощи может сэкономить 832 000 , которые в противном случае были бы мертворожденными.
Обращение с женщинами во время беременности связано с их сексуальными и репродуктивными правами, в отношении которых многие женщины во всем мире не имеют самостоятельности.
Социальное давление во многих частях мира может привести к тому, что женщины забеременеют, когда они физически или умственно не готовы. Даже в 2019 году 200 миллионов женщин, которые хотят избежать беременности, не имеют доступа к современным противозачаточным средствам. И когда они забеременели, 30 миллионов женщин не рожают в медицинском учреждении, а 45 миллионов женщин не получают неадекватной дородовой помощи или не получают ее вообще, что подвергает как мать, так и ребенка гораздо большему риску осложнений и смерти.
Эмилия, 36 лет, продавец, Колумбия
«Когда у меня был мертворожденный в 32 недели, у моего ребенка уже было имя. Я помчалась в клинику с очень высоким кровяным давлением. После осмотра врач сказал мне принять немного я отдохнула и прописала лекарство для снижения артериального давления.Через неделю у меня все еще были те же симптомы.Врач срочно отправил меня на УЗИ,и он сказал мне,что у ребенка нет жизненных признаков.Если бы мне дали больше информации от врача в самом начале и получая больше медицинской помощи в критические моменты, моего ребенка можно было бы спасти».
Я помчалась в клинику с очень высоким кровяным давлением. После осмотра врач сказал мне принять немного я отдохнула и прописала лекарство для снижения артериального давления.Через неделю у меня все еще были те же симптомы.Врач срочно отправил меня на УЗИ,и он сказал мне,что у ребенка нет жизненных признаков.Если бы мне дали больше информации от врача в самом начале и получая больше медицинской помощи в критические моменты, моего ребенка можно было бы спасти».
История Эмилии
То, как обращаются с женщинами во время беременности, связано с их сексуальными и репродуктивными правами, над которыми многие женщины во всем мире не имеют самостоятельности.
Социальное давление во многих частях мира может привести к тому, что женщины забеременеют, когда они физически или умственно не готовы. Даже в 2019 году 200 миллионов женщин, которые хотят избежать беременности, не имеют доступа к современным противозачаточным средствам. И когда они забеременели, 30 миллионов женщин не рожают в медицинском учреждении, а 45 миллионов женщин не получают неадекватной дородовой помощи или не получают ее вообще, что подвергает как мать, так и ребенка гораздо большему риску осложнений и смерти.
Дивья Самсон Панабакам, 30 лет, консультант, Индия
«В 2013 году у меня случился первый выкидыш. Как только у меня началось кровотечение, я пошла в больницу, и меня отправили на УЗИ, но ответственное лицо подумало, что я была не замужем и заставила меня ждать. Я спросила ее: «Даже если бы я не была замужем, почему ты хочешь так относиться к человеку, который теряет ребенка?» Она только посмотрела на меня и ответила: «Это не так». чрезвычайной ситуации, только женщина старше 60 лет будет рассматриваться как неотложная помощь».
Подробнее
Культурные обычаи, такие как калечащие операции на женских половых органах (КОЖПО) и детские браки, наносят огромный ущерб сексуальному и репродуктивному здоровью девочек и здоровью их детей. Рождение слишком маленьких детей может быть опасным как для матерей, так и для младенцев. Матери-подростки (в возрасте 10–19 лет) гораздо чаще страдают эклампсией или маточными инфекциями, чем женщины в возрасте 20–24 лет, что может увеличить риск мертворождения. Дети, рожденные женщинами моложе 20 лет, также с большей вероятностью будут иметь низкий вес при рождении, недоношенность или тяжелые неонатальные состояния, что может увеличить риск мертворождения.
Дети, рожденные женщинами моложе 20 лет, также с большей вероятностью будут иметь низкий вес при рождении, недоношенность или тяжелые неонатальные состояния, что может увеличить риск мертворождения.
УЖГ увеличивает риск затяжных и затрудненных родов, кровотечения, сильных разрывов и необходимости инструментальных родов. Ее ребенку, скорее всего, потребуется реанимация при родах, и ему грозит высокий риск смерти во время родов или после рождения.
Ставить женщин в центр своей заботы жизненно важно для положительного опыта беременности — биомедицинские и физиологические аспекты ухода должны быть объединены с социальной, культурной, эмоциональной и психологической поддержкой.
Тем не менее, многие женщины, даже в развитых странах с лучшим медицинским обслуживанием, после потери ребенка получают неадекватную помощь. Язык, используемый в отношении выкидыша и мертворождения, сам по себе может быть травмирующим — терминология, относящаяся к «несостоятельной шейке матки» или «поврежденной яйцеклетке», может вызывать тревогу.
Андреа, 28 лет, стилист, Колумбия
«Когда я была на 12 неделе беременности, я пошла на обследование и сделала УЗИ. Врач сказал мне, что что-то не так, не уточнив, что именно. На следующий день я проснулась. и заметила, что простыня была в крови. Я не получила никакой информации о том, почему у меня случился выкидыш. Медсестры были очень холодными и неприветливыми, и они вели себя так, как будто это была просто медицинская процедура. Среди всего персонала в больнице В больнице единственным человеком, у которого была хоть капля человечности, был врач, который позже заверил меня, что я могу снова попытаться забеременеть».
История Андреа
В зависимости от политики больницы тела младенцев могут рассматриваться как медицинские отходы и сжигаться. Иногда, когда женщина узнает, что ее ребенок умер, ей приходится носить мертвого ребенка в течение нескольких недель, прежде чем она сможет родить. Хотя для такой задержки могут быть клинические причины, это беспокоит женщину и ее партнера.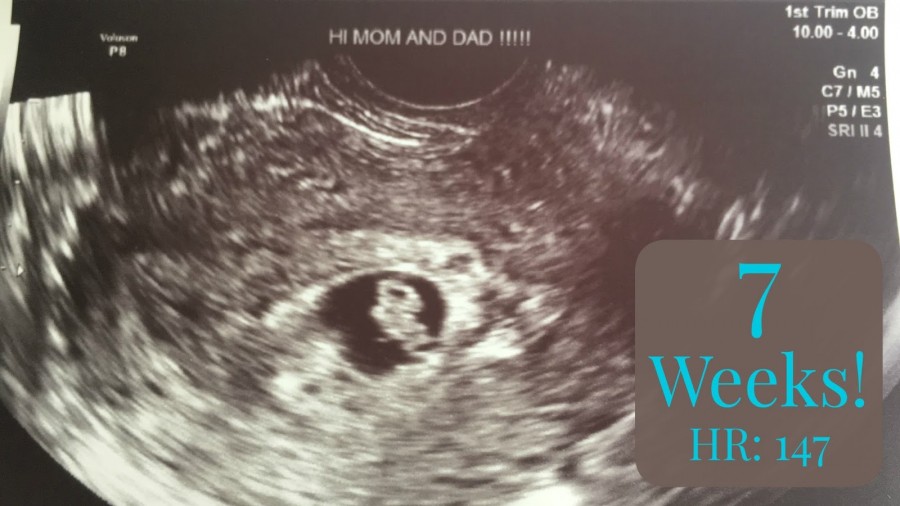 Даже в развитых странах женщины могут родить мертвого ребенка в родильных домах, в окружении женщин со здоровыми детьми.
Даже в развитых странах женщины могут родить мертвого ребенка в родильных домах, в окружении женщин со здоровыми детьми.
Не все больницы или клиники могут принять новые правила или предоставлять больше услуг. Это реальность перегруженных систем здравоохранения. Тем не менее, поощрение более чуткого отношения к парам, потерявшим близких, и снятие табу и стигматизации вокруг разговоров о потере ребенка не должны стоить денег. Это отражено в некоторых рассказах, представленных здесь.
Бекки, 38 лет, учительница начальных классов, Вьетнам/Великобритания
«Мы с мужем были на седьмом небе от счастья, когда я забеременела девочками-двойняшками, и были опустошены, потеряв одну из них — мы звали ее Исла — в 34 недели. Я боялась, что мы потеряем и второго ребенка, и настояла на том, чтобы остаться в больнице. На следующий день я родила наших девочек с помощью кесарева сечения. В целом больница оказала невероятную поддержку, и нам дали отдельную палату и время, чтобы провести с Исла. Однако несколько врачей проявили полное бесчувствие, а один даже спросил, почему я плачу, и велел взбодриться».
Однако несколько врачей проявили полное бесчувствие, а один даже спросил, почему я плачу, и велел взбодриться».
История Бекки
Медицинский персонал может проявить чуткость и сочувствие, понять, что чувствуют родители, предоставить четкую информацию и понять, что родителям может понадобиться особая поддержка как в переживании утраты, так и в потенциальной попытке завести еще одного ребенка. Предоставление ухода, основанного на правах человека, социально-культурного, уважительного и достойного, является таким же требованием для компетентного ухода за матерями и новорожденными, как и клиническая компетентность.
Сара, 40 лет, государственный служащий, Австралия
«В Австралии мертворождение так распространено, когда это случается с вами или кем-то из ваших знакомых. Это внезапно оказывается повсюду. Мертворождение затрагивает около 2000 австралийских семей каждый год. Уровень мертворождений у нас не изменился за 20 лет, а среди коренных австралийцев он в два раза выше. До того, как это случилось со мной и я стал одним из шести, я никогда не думал, что дети могут умереть внутриутробно. Об этом никогда не говорили. Врач сказал мне о повышенном риске выпадения пуповины из-за многоводия, но никто не упомянул, при повышенном риске гибели плода».
До того, как это случилось со мной и я стал одним из шести, я никогда не думал, что дети могут умереть внутриутробно. Об этом никогда не говорили. Врач сказал мне о повышенном риске выпадения пуповины из-за многоводия, но никто не упомянул, при повышенном риске гибели плода».
История Сары
Ключевые сообщения о поддержке
Неприемлемая стигматизация и позор, с которыми женщины сталкиваются после потери ребенка, должны прекратиться
Мнение д-ра принцессы Нотембы Симелелы, помощника генерального директора по вопросам семьи, женщин, детей и подростков, ВОЗ
Дополнительная информация
Дополнительная информация о работе ВОЗ
Дополнительная информация о работе ВОЗ с партнерами
Все иллюстрации WHO/M. Purdie
Присоединяйтесь к ВОЗ в действии
Родительство и беременность
*** Для получения информации о роли командного советника по вопросам отцовства и беременности (CAPP) нажмите здесь. ***
***
ОБНОВЛЕНИЯ О COVID-19 ДЛЯ АДМИНИСТРАТИВНОГО РАЗДЕЛЕНИЯ В СВЯЗИ С РОДИТЕЛЬСТВОМ
В свете широко распространенных изменений политики, связанных с COVID-19, административное разделение (ADSEP) по причине отцовства в соответствии с MILPERSMAN 1910-124 и SECNAVINST 1920.6D изменено следующим образом.
Первый GCMCA с SJA в цепочке подчинения является органом по отделению в случаях, когда ADSEP запрашивается для зачисленного члена с менее чем одним годом до их зачисления в соответствии с MILPERSMAN 1910-124. В этих случаях запросы об исключении из политики приостановки ADSEP из-за отцовства должны быть тщательно рассмотрены GCMCA и SJA, чтобы убедиться, что несоблюдение участником плана семейного ухода не является результатом мер по смягчению последствий COVID-19.
Кадровое командование ВМФ остается правом разделения для всего рядового персонала, оставшегося на службе более одного года, и для всех двойных пар ВМФ в соответствии с MILPERSMAN 1910-124.
При запросе исключения для офицера пакеты будут направляться через обычные процессы. Командования должны усердно работать, чтобы обеспечить действия, предпринятые в ответ на COVID-19.продолжать поддерживать совместимость отцовства с военно-морской службой.
Опубликовано 24 июня 2020
Уведомление
Когда я должен уведомить мою цепочку инстанций о моей беременности?
В соответствии с SECNAVINST 1000.10B (по состоянию на 16 января 2019 г.) сотрудники службы, которые подозревают, что они могут быть беременны, несут ответственность за своевременное подтверждение беременности с помощью тестирования, проводимого соответствующими медицинскими работниками, и информирования своих руководителей по мере необходимости. Правило двух недель больше не действует. Это позволяет членам Службы сохранять конфиденциальность и определять жизнеспособность беременности. Тем не менее, настоятельно рекомендуется, чтобы в случаях, когда контакт с опасными материалами, назначенное обучение или специальные обязанности могли повлиять на здоровье будущего ребенка (детей), военнослужащий как можно скорее уведомлял соответствующие контактные пункты. Военнослужащие, решившие отложить уведомление, должны также иметь в виду, что они не могут служить на борту корабля после 20-й недели беременности и что запросы на сохранение оперативных команд на борту должны быть получены, обработаны и рассмотрены COMNAVPERSCOM (PERS-454) до 20 неделя беременности. Дополнительную информацию см. в примечании ниже.
Тем не менее, настоятельно рекомендуется, чтобы в случаях, когда контакт с опасными материалами, назначенное обучение или специальные обязанности могли повлиять на здоровье будущего ребенка (детей), военнослужащий как можно скорее уведомлял соответствующие контактные пункты. Военнослужащие, решившие отложить уведомление, должны также иметь в виду, что они не могут служить на борту корабля после 20-й недели беременности и что запросы на сохранение оперативных команд на борту должны быть получены, обработаны и рассмотрены COMNAVPERSCOM (PERS-454) до 20 неделя беременности. Дополнительную информацию см. в примечании ниже.
Примечание: Ваш командир определит, должен ли он/она отправить уведомление о наличии беременности в PERS-454. Запросы на то, чтобы оставаться на борту оперативной команды в период беременности и 12 месяцев после родов, должны быть представлены в COMNAVPERSCOM (PERS-454) в соответствии с OPNAVINST 6000.1 (серия) и NAVADMIN 256/08. Отказ должен включать в себя одобрение военнослужащего, командира / исполняющего обязанности офицера и поставщика медицинских услуг акушерства. Все подтверждения должны быть на фирменном бланке Командования. Военнослужащий может в любое время потребовать отмены отказа, требующего перевода на берег.
Все подтверждения должны быть на фирменном бланке Командования. Военнослужащий может в любое время потребовать отмены отказа, требующего перевода на берег.
Что такое сообщение о наличии беременности?
Доступность в период беременности требуется для всех военнослужащих, которые назначены в развертываемое подразделение, у которых есть приказы в развертываемое подразделение или которые в течение 12 месяцев после окончания срока их действия возвращаются на морскую службу.
Информация о наличии беременных должна быть представлена в PERS-454, как только командование будет официально уведомлено о беременности военнослужащего, в соответствии с MILPERSMAN 1306-1704.
PERS-454 КОНТАКТНЫЕ ЛИЦА ДЛЯ БЕРЕМЕННЫХ
DSN: 882
901-874-3867 доб. 3
ЭЛЕКТРОННАЯ ПОЧТА: [email protected]
Если я забеременею во время службы в море, когда мне придется покинуть судно?
Беременные военнослужащие могут оставаться на борту до 20-й недели беременности , пока судно находится в порту. Беременность военнослужащего, у которой во время движения или дислокации обнаружено, что она беременна, должна быть переведена на берег как можно скорее, учитывая ограничения, связанные с местонахождением корабля, текущей миссией, следующим заходом в порт, состоянием здоровья военнослужащего и/или нерожденного ребенка (детей) и т. д. Ни при каких обстоятельствах беременный военнослужащий не может оставаться на борту после 20-й недели беременности.
Беременность военнослужащего, у которой во время движения или дислокации обнаружено, что она беременна, должна быть переведена на берег как можно скорее, учитывая ограничения, связанные с местонахождением корабля, текущей миссией, следующим заходом в порт, состоянием здоровья военнослужащего и/или нерожденного ребенка (детей) и т. д. Ни при каких обстоятельствах беременный военнослужащий не может оставаться на борту после 20-й недели беременности.
Беременная военнослужащая может продолжать служить на борту судов только во время нахождения в порту или служить в течение коротких периодов времени в пути на борту судна (например, местные операции, включая, помимо прочего, смену причала корабля, якорную стоянку боеприпасов и переходы на местные верфи и обратно). при условии, что есть возможность эвакуации и время медицинской эвакуации в лечебное учреждение, способное оценить и стабилизировать неотложную акушерскую помощь, составляет менее шести часов; это требование включает заказы TAD.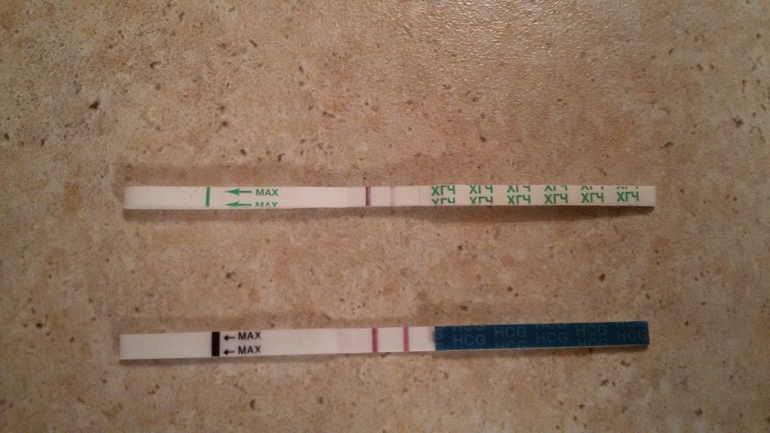 Правило шести часов не предназначено для того, чтобы позволить беременным членам регулярно работать в море, а скорее для обеспечения гибкости командира корабля во время коротких периодов плавания, как описано выше.
Правило шести часов не предназначено для того, чтобы позволить беременным членам регулярно работать в море, а скорее для обеспечения гибкости командира корабля во время коротких периодов плавания, как описано выше.
** Дополнительную информацию см. в разделе «Назначения» ниже. **
Роды в больнице
Могу ли я взять отпуск перед рождением моего ребенка, чтобы родить в больнице по моему выбору (например, рядом с семьей / зарегистрированным домом)?
Военнослужащим не разрешается брать отпуск, чтобы выехать за пределы своего района проживания с единственной целью родов в гражданской больнице или для оказания или получения другой акушерской помощи в месте, находящемся за пределами зоны ответственности МОГ или вдали от сетевому провайдеру или авторизованному провайдеру TRICARE, находясь в состоянии отпуска.
Отпуск по беременности и родам (MCL)
Могу ли я перенести дни MCL до выписки моего новорожденного из больницы?
MCL начинается на следующий день после выписки военнослужащего из MTF после любых неосложненных родов или кесарева сечения.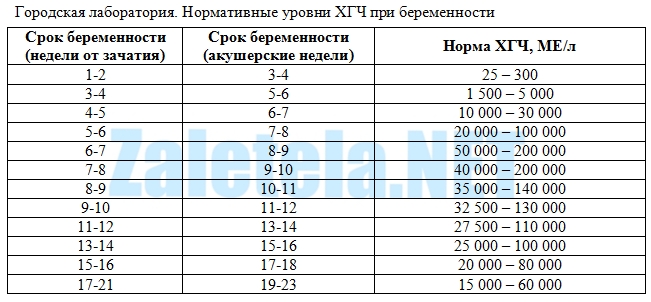 MCL обычно составляет 42 дня, если лечащий врач не рекомендует продление на основании медицинских осложнений, указывающих на то, что военнослужащая не годна для службы. Любое продление MCL, необходимое по медицинским показаниям, будет вычтено из основного отпуска по уходу (PCL). Об этой рекомендации необходимо уведомить постоянное командование военнослужащей.
MCL обычно составляет 42 дня, если лечащий врач не рекомендует продление на основании медицинских осложнений, указывающих на то, что военнослужащая не годна для службы. Любое продление MCL, необходимое по медицинским показаниям, будет вычтено из основного отпуска по уходу (PCL). Об этой рекомендации необходимо уведомить постоянное командование военнослужащей.
MCL должен быть выполнен за один шаг и завершен до начала PCL, и его нельзя сдвинуть в зависимости от медицинских осложнений новорожденного (детей) и продолжительности госпитализации (например, пребывание в больнице в отделении интенсивной терапии новорожденных (NICU)). После выписки из гражданского госпиталя после родов военнослужащему будет предоставлен MCL от родительского командования военнослужащего.
Недоношенные новорожденные могут находиться в отделении интенсивной терапии новорожденных в течение длительного периода пребывания. В этот период здоровье младенца больше всего выиграет от привязанности к матери и продолжительного грудного вскармливания.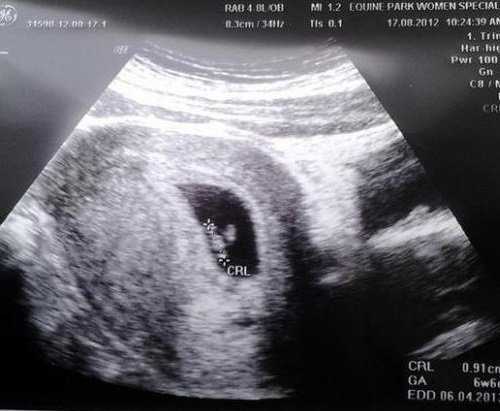 Командованиям настоятельно рекомендуется работать с персоналом МОГ (например, с социальным работником) и рассматривать возможность назначения ТАД военнослужащего в МОГ на время пребывания в отделении интенсивной терапии, чтобы поддерживать здоровье и благополучие младенца и военнослужащего. Команды должны обеспечить, чтобы назначение TAD военнослужащего не создавало потенциальных расходов или прав на суточные и другие расходы.
Командованиям настоятельно рекомендуется работать с персоналом МОГ (например, с социальным работником) и рассматривать возможность назначения ТАД военнослужащего в МОГ на время пребывания в отделении интенсивной терапии, чтобы поддерживать здоровье и благополучие младенца и военнослужащего. Команды должны обеспечить, чтобы назначение TAD военнослужащего не создавало потенциальных расходов или прав на суточные и другие расходы.
Что делать, если у меня случились домашние роды или внезапные роды? Когда должен начаться мой MCL?
В случае, если участник проводит роды не в больнице или аналогичном учреждении либо с целью домашних родов или аналогичного плана родов, либо внезапных и быстрых родов в случайном месте, MCL начинается:
a) Для домашних родов, когда госпитализация в больницу или аналогичное учреждение не предполагается или не осуществляется, MCL начинается на следующий день после рождения. Если у участника возникают осложнения или другая медицинская ситуация, требующая госпитализации, и эта госпитализация происходит в день рождения или на следующий день после рождения, то MCL начинается, когда участник выписывается из этого госпиталя.
b) В случае внезапного начала и быстрых родов в случайном месте ожидается, что в таких случаях участница будет доставлена в больницу или подобное учреждение. Если госпитализация не требуется, MCL начинается на следующий день после рождения.
Отпуск по основному опекуну (PCL)
PCL — это 6-недельный (42-дневный) неоплачиваемый период отпуска для назначенного основного опекуна (PC) после соответствующего события рождения (QBE) или соответствующего усыновления. (MILPERSMAN 1050-415)
Отпуск по дополнительному уходу (SCL)
SCL — это 21-дневный* неоплачиваемый отпуск для назначенного дополнительного попечителя после QBE или QA. (MILPERSMAN 1050-415)
*См. NAVADMIN 037/22 — с 11 февраля 2022 г. моряки, назначенные надлежащим образом в качестве второстепенных попечителей (SC), получают до 21 дня подряд бесплатного SCL после QBE или QA.
Назначение основного и дополнительного лица, осуществляющего уход, при нормальных обстоятельствах должно происходить за 60 дней до ожидаемого QBE или QA и должно быть задокументировано в постоянном NAVPERS 1070/613 Административных замечаниях (обычно известном как страница 13)
Операционная отсрочка
На кого распространяется операционная отсрочка?
Все послеродовые военнослужащие отстраняются от всех переводов (например, PCS, TAD, TEMDU и т.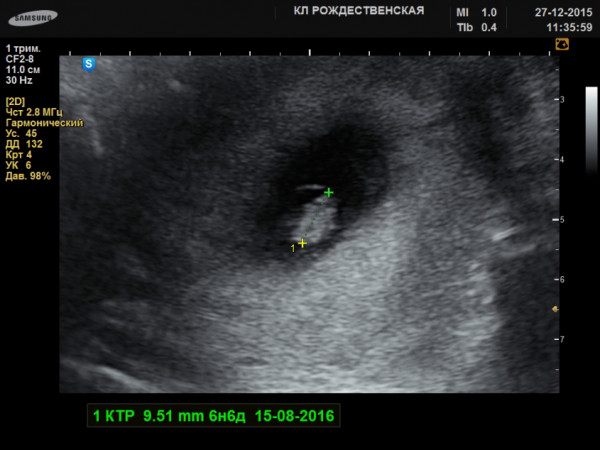 д.) на рабочие задания на период 12 месяцев после родов. Военнослужащие в послеродовом периоде, находящиеся в отсрочке, освобождаются от участия в краткосрочных периодах и периодах TAD, если это препятствует способности военнослужащего кормить грудью или заботиться о своем ребенке (детях).
д.) на рабочие задания на период 12 месяцев после родов. Военнослужащие в послеродовом периоде, находящиеся в отсрочке, освобождаются от участия в краткосрочных периодах и периодах TAD, если это препятствует способности военнослужащего кормить грудью или заботиться о своем ребенке (детях).
Примечание: Военнослужащие, у которых рождается мертворожденный ребенок (дети), имеют право на 6 месячную отсрочку от работы для поддержания психического здоровья участника, лечения послеродовой депрессии по мере необходимости и предоставления времени для возвращения к стандартам физической формы.
Могу ли я отказаться от своей операционной отсрочки?
Военнослужащие, получившие 12-месячную отсрочку после рождения, могут запросить прекращение отсрочки в любой момент после отпуска по выздоровлению. Военнослужащий должен подать запрос на отказ через форму NAVPERS 1306/7, отправленную его индивидуальному специалисту по обслуживанию, и должен включать одобрение со стороны военнослужащего, текущего или будущего оперативного командования и HCP члена.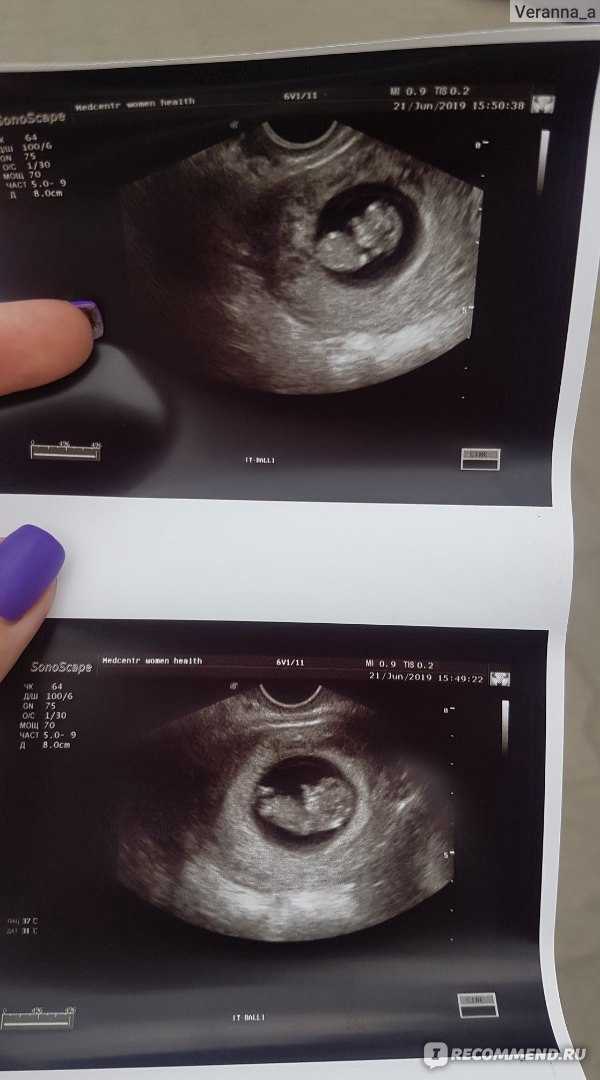 Отказы будут предоставляться на индивидуальной основе и будут согласовываться с PERS-454.
Отказы будут предоставляться на индивидуальной основе и будут согласовываться с PERS-454.
Если я беременна и увольняюсь из военно-морского флота до того, как должен родиться мой ребенок, имею ли я право на лечение материнства после увольнения?
Вы имеете право на 6 недельный уход за беременными и младенцами после родов, ТОЛЬКО при следующих условиях:
Военнослужащие должны быть отделены на почетных условиях и что военное лечебное учреждение (MTF), в которое вы подаете заявление на уход, имеет возможность оказывать услуги по уходу за беременными (рабочая нагрузка учреждения позволит принять ваше дело).
** Важно, чтобы вы встретились с консультантом по медицинскому страхованию (HBA) в вашем USMTF до увольнения из ВМФ, чтобы принять эти меры.
Примечание: Ни военно-морской флот, ни TRICARE не будут оплачивать гражданские расходы на родовспоможение для бывших военнослужащих, уволившихся с действительной военной службы во время беременности, если они не имеют права на участие в программе управления временной помощью (TAMP).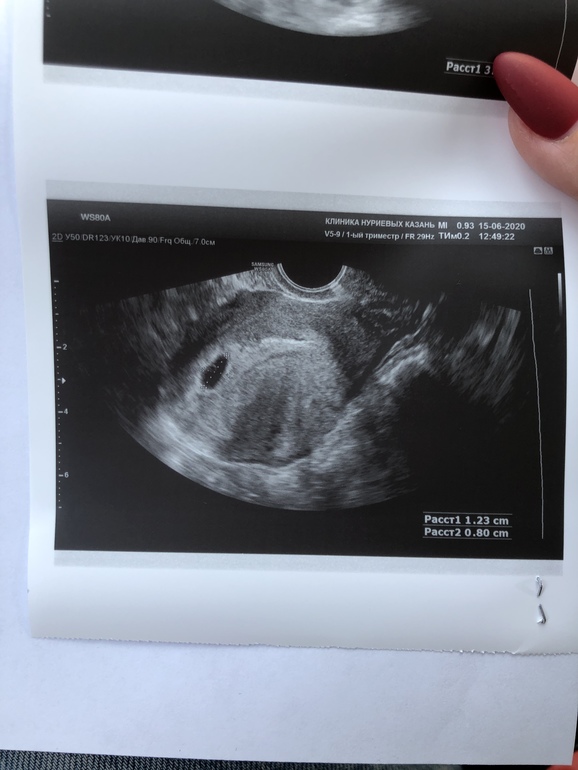 Добровольный 90-дневный полис медицинского страхования силовых структур под названием «Программа непрерывного медицинского страхования» (CHCBP) также доступен для военнослужащих, увольняющихся в отставку, и покрывает ранее существовавшие состояния, такие как беременность.
Добровольный 90-дневный полис медицинского страхования силовых структур под названием «Программа непрерывного медицинского страхования» (CHCBP) также доступен для военнослужащих, увольняющихся в отставку, и покрывает ранее существовавшие состояния, такие как беременность.
Для получения дополнительной информации см. MILPERSMAN 1740-030.
Могу ли я продлить срок действия EAOS, чтобы получать пособия по уходу за ребенком?
Согласно MILPERSMAN 1160-040, для получения пособия по беременности и родам может быть предоставлено продление до двух месяцев после предполагаемой даты родов, при условии, что участница соответствует критериям, установленным в MILPERSMAN 1160-030.
Командировки
Какова политика в отношении командировок беременных военнослужащих за границу?
Ни один военнослужащий не может быть направлен за границу или выезжать за границу после завершения 28-й недели беременности. См. MPM 1300-302 (май 2022 г.)
См. MPM 1300-302 (май 2022 г.)
Потеряю ли я свое назначение в школу, если забеременею?
Назначение беременной военнослужащей в школу будет осуществляться в каждом конкретном случае школьным центром CO/OIC. Это основано в первую очередь на том, соответствуют ли экологические и эргономические ограничения учебной программе.
Одежда для беременных
Должен ли я носить одежду для беременных во время беременности или после родов?
Сертифицированная форма для беременных обязательна для всех беременных военнослужащих военно-морского флота, если обычная форма больше не подходит. Зачисленным военнослужащим выдается пособие на одежду после представления уведомления о беременности от CO / OIC в отряд поддержки персонала (PERSUPDET). Военнослужащие освобождены от программы физической готовности (PRP) во время беременности и в течение 9 лет.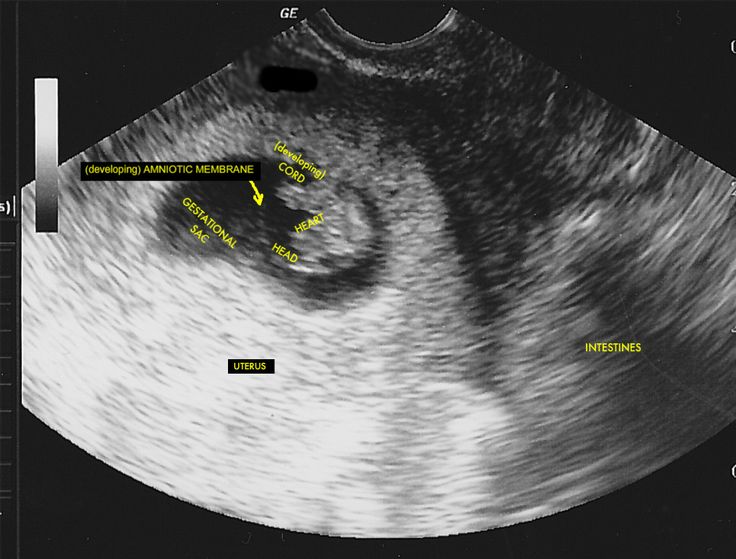 через несколько месяцев после доставки, и поэтому не требуется приобретать PTU большего размера для ВМФ. Согласно ACOG и Руководству по клинической практике при неосложненной беременности DOD/VA (DOD/VA UPCPG), военнослужащие с неосложненной беременностью должны продолжать выполнять индивидуальную программу упражнений, которая включает в себя регулярные легкие и умеренные упражнения в течение 30 минут, три или более раз. в неделю во время беременности. Беременные военнослужащие могут носить рубашку PTU без одежды и прекращают носить PTU, когда она становится слишком тесной. Ожидается, что военнослужащий будет носить обычную униформу по возвращении на службу, однако начальники штабов могут одобрить ношение униформы для беременных в течение шести месяцев с даты родов на основании диагноза и/или рекомендаций медицинского работника.
через несколько месяцев после доставки, и поэтому не требуется приобретать PTU большего размера для ВМФ. Согласно ACOG и Руководству по клинической практике при неосложненной беременности DOD/VA (DOD/VA UPCPG), военнослужащие с неосложненной беременностью должны продолжать выполнять индивидуальную программу упражнений, которая включает в себя регулярные легкие и умеренные упражнения в течение 30 минут, три или более раз. в неделю во время беременности. Беременные военнослужащие могут носить рубашку PTU без одежды и прекращают носить PTU, когда она становится слишком тесной. Ожидается, что военнослужащий будет носить обычную униформу по возвращении на службу, однако начальники штабов могут одобрить ношение униформы для беременных в течение шести месяцев с даты родов на основании диагноза и/или рекомендаций медицинского работника.
Для летного костюма для беременных это элемент организационной одежды, который можно заказать в процессе снабжения командования после ознакомления с Техническим руководством NAVAIR 13-1- 6.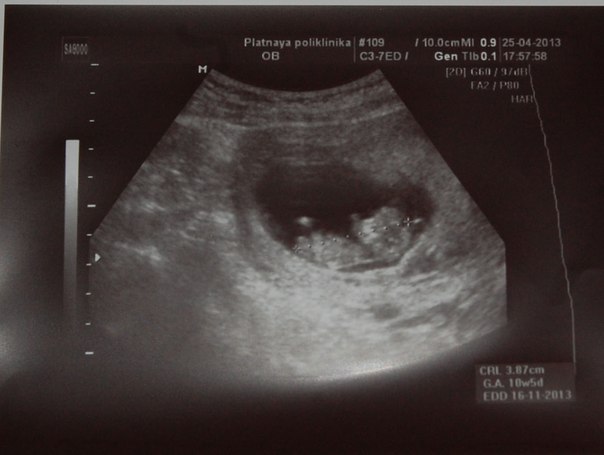 7-2-020 Инструкции по организационному и промежуточному техническому обслуживанию с иллюстрированной разбивкой деталей Средства индивидуальной защиты летного экипажа (одежда ) Том 2.
7-2-020 Инструкции по организационному и промежуточному техническому обслуживанию с иллюстрированной разбивкой деталей Средства индивидуальной защиты летного экипажа (одежда ) Том 2.
Можно ли носить теннисные туфли во время беременности?
По усмотрению медицинского работника беременной сотруднице может быть выдана карточка для теннисных кроссовок с указанием продолжительности носки. Теннисную обувь следует носить незаметным образом (например, полностью черного цвета) и носить без застегивающихся лямок на брюках (например, NWU).
Повышение по службе
Должен ли я заполнять «специальный PFA» для повышения по службе?
Беременные и послеродовые военнослужащие освобождаются от «специальных PFA», необходимых для оформления одежды и продвижения по службе. Военнослужащие не должны быть принуждены к получению PFA до истечения их периода «отказа от беременности» с единственной целью получения одежды и продвижения по службе (например, инициация CPO), как указано в Руководстве по эксплуатации CFL 8: Управление записями PFA для беременных женщин-военнослужащих (ЯНВАРЬ 2022 г.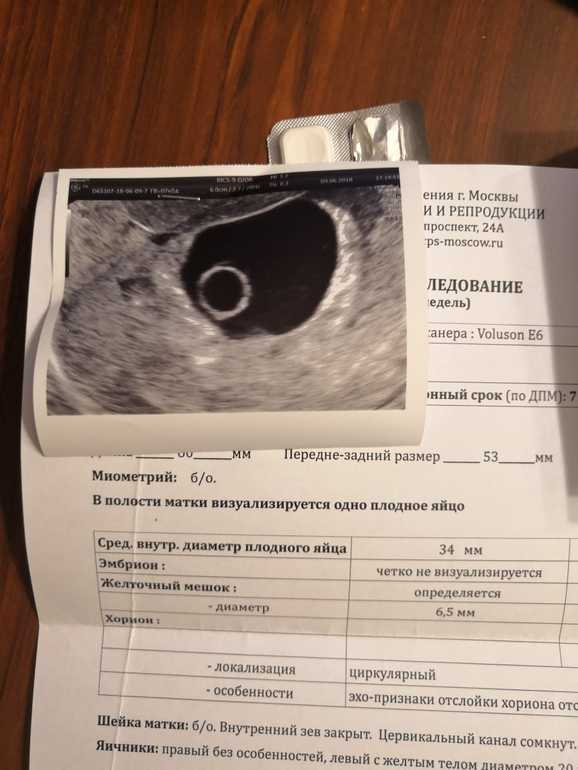 ) ).
) ).
«Отказ от права на беременность» не соответствует требованиям отсрочки продвижения. Беременным и послеродовым военнослужащим не может быть отсрочено их одевание или аннулировано продвижение по службе, за исключением случаев, когда военнослужащий не был рекомендован к удержанию и/или проходит процедуру административного увольнения.
Физическая готовность
Обязан ли я участвовать (или могу участвовать) в командном/частном физкультурном тестировании или сдавать PFA теперь, когда я беременна?
Во время беременности и в течение 12 месяцев после родов беременные сотрудники НЕ обязаны:
- .
Участвовать в ПК команд/подразделений;
Принять участие в FEP;
Участие в PFA;
Примите участие в официальном командном PFA — как в части анализа состава тела (BCA), так и в тесте на физическую готовность (PRT).

В PRIMS они будут помечены как код беременности. Вы пройдете неофициальный PFA с 6 до 9.месяцев после родов после одобрения вашим врачом. Этот тест предназначен для отслеживания вашего статуса перед официальным PFA
. Примечание. Беременные военнослужащие должны получить рекомендации от своего медицинского работника относительно типа и продолжительности физической активности для поддержания надлежащей физической формы и состава тела. Участникам разрешается участвовать в PT команды/подразделения на своем уровне комфорта и в соответствии с указаниями HCP , если они захотят это сделать. **В обязанности HCP, а не CFL, входит предоставление указаний по учениям.
С июля 2021 года CFL могут предоставлять беременным/послеродовым военнослужащим официальные ресурсы военно-морского флота по физической подготовке во время беременности и после родов (P3T). Эти ресурсы будут включать информацию о питании во время беременности и после родов, а также программу безопасной физической подготовки с рекомендуемыми и противопоказанными упражнениями. Женщинам-военнослужащим после родов рекомендуется поддерживать регулярный режим физической подготовки во время беременности, и они должны постепенно возобновлять программу упражнений под руководством своего медицинского работника и / или ресурсов P3T ВМФ.
Женщинам-военнослужащим после родов рекомендуется поддерживать регулярный режим физической подготовки во время беременности, и они должны постепенно возобновлять программу упражнений под руководством своего медицинского работника и / или ресурсов P3T ВМФ.
Для получения дополнительной информации см. Руководство по эксплуатации CFL 8: Управление записями PFA для беременных женщин-военнослужащих.
Как скоро после родов я должен пройти командный PT или сдать PFA?
Послеродовые сотрудники отказаны от заполнения официального PFA (как разделов BCA, так и PRT) в течение двенадцати месяцев после родов. По истечении этого двенадцатимесячного периода и с медицинского разрешения своего поставщика медицинских услуг (HCP) женщины-военнослужащие должны участвовать в официальном цикле PFA, как указано в таблице ниже из Руководства 8 (ЯНВАРЬ 2022 г.). Женщины-военнослужащие могут участвовать в командных ПК после прохождения оздоровительного ПФА.
**Изменение послеродовой политики** В соответствии с руководством, изложенным в NAVADMIN 129/21 — Расширение права на послеродовое освобождение от PFA — с 1 июля 2021 года беременные и послеродовые моряки освобождаются от участия в PFA, включая BCA и PRT, от время, когда беременность подтверждается поставщиком медицинских услуг (HCP) до конца 12 месяцев (в отличие от предыдущего руководства за 9 месяцев) после квалифицированного родового события (QBE) в соответствии с Руководством PRP 8 (ЯНВАРЬ 2022 г.). Это изменение дает морякам после родов время для полного восстановления здоровья до того, как им потребуется соответствовать стандартам физической подготовки и состава тела.**
| Месяц QBE | Медицинский осмотр через 6 месяцев после родов, проводимый HCP/AMDR | Участие Цикл | Следующий обязательный Начало цикла PFA (через месяцы после QBE) |
| Январь | июль | года2022 год | апрель (+ 15 месяцев) |
| Февраль | августа | года2022 год | апрель (+14 месяцев) |
| Март | сентября | 2022 год | апрель (+13 месяцев) |
| Апрель | октябрь | Цикл 1 2023 | январь (+21 месяц) |
| 9 мая0409 | ноябрь | Цикл 1 2023 | январь (+20 месяцев) |
| Июнь | декабря | Цикл 1 2023 | Январь (+19 месяцев) |
| Июль | января | годаЦикл 1 2023 | январь (+18 месяцев) |
| Август | 9 февраля0842 | Цикл 1 2023 | январь (+17 месяцев) |
| Сентябрь | марта | Цикл 1 2023 | январь (+16 месяцев) |
| Октябрь | апрель | Цикл 1 2023 | Январь (+15 месяцев) |
| Ноябрь | май | Цикл 1 2023 | Январь (+14 месяцев) |
| Декабрь | июнь | Цикл 1 2023 | Январь (+13 месяцев) |
∙ Если двенадцатимесячный отказ военнослужащего истекает в течение одного цикла PFA (январь-июнь или июль-декабрь), участник затем переводится для участия в следующем цикле PFA.
∙ Даты цикла PFA нельзя сдвинуть для отдельного военнослужащего.
∙ Официальный PFA не будет проводиться в течение 12-месячного периода освобождения от PFA после QBE. Через 6–9 месяцев после родов и с медицинского разрешения HCP/AMDR будет проведен оздоровительный скрининг PFA (неофициальный), чтобы оценить состояние здоровья и физическую форму послеродового военнослужащего и предоставить возможность оказать помощь женщинам-военнослужащим во время их послеродового восстановления.
∙ PRIMS должен указать, что у участницы был отказ от участия в беременности для каждого цикла, от которого участница освобождается (не вводите это как отказ по медицинским показаниям).
Для получения дополнительной информации см. Руководство по эксплуатации CFL 8: Управление записями PFA для беременных женщин-военнослужащих (ЯНВАРЬ 2022 г.).
Подлежу ли я выборочным проверкам BCA в течение 12 месяцев послеродового освобождения от PFA?
Женщины-военнослужащие после родов НЕ подлежат выборочным проверкам BCA в течение 12-месячного периода освобождения от PFA после QBE. Послеродовые женщины-военнослужащие будут участвовать в оздоровительном (неофициальном) PFA в период от шести до девяти месяцев после родов после QBE. Если послеродовая военнослужащая терпит неудачу, не будет никаких негативных последствий для неудачи, и они не будут помещены в FEP. Руководство по эксплуатации FL 8: Управление записями PFA для беременных женщин-военнослужащих (ЯНВАРЬ 2022 г.).
Послеродовые женщины-военнослужащие будут участвовать в оздоровительном (неофициальном) PFA в период от шести до девяти месяцев после родов после QBE. Если послеродовая военнослужащая терпит неудачу, не будет никаких негативных последствий для неудачи, и они не будут помещены в FEP. Руководство по эксплуатации FL 8: Управление записями PFA для беременных женщин-военнослужащих (ЯНВАРЬ 2022 г.).
Должен ли я участвовать в PFA или проходить PT, если у меня случился выкидыш или аборт?
HCP военнослужащего может отказаться от участия в PFA и командовать PT в течение установленного периода времени, пока военнослужащий выздоравливает. Женщины-военнослужащие, у которых случился выкидыш или сделали аборт, должны обратиться к своему медработнику для определения соответствующего периода отпуска по выздоровлению. Участница, у которой случился выкидыш или аборт, может получить статус «беременной» на основании рекомендации своего медицинского работника.
Для получения дополнительной информации см. Руководство по эксплуатации CFL 8: Управление записями PFA для беременных женщин-военнослужащих (ЯНВАРЬ 2022 г.).
Грудное вскармливание на рабочем месте
Могу ли я кормить грудью на работе?
Военно-морской флот продолжает поощрять и поддерживать размещение, чтобы наилучшим образом удовлетворить потребности наших медсестер и их младенцев. Военнослужащим , которые продолжают давать грудное молоко по возвращении на службу, будет, как минимум, предоставлено наличие чистого, уединенного места (не туалета) с легким доступом к проточной воде для мытья рук и очистки насосного оборудования вблизи или внутри помещения. в той же комнате, что и комната для кормления грудью. Комната для лактации также должна иметь электрические розетки и располагаться в разумной близости от рабочего места. Количество перерывов, необходимых для сцеживания грудного молока, является наибольшим, когда ребенок находится в самом раннем возрасте, а затем постепенно уменьшается.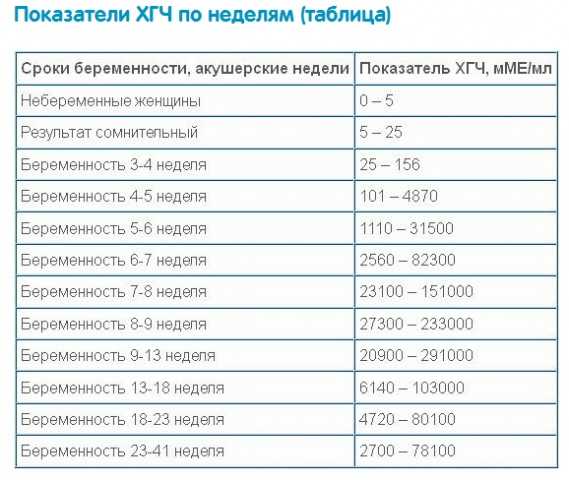 Командование должно обеспечить, чтобы кормящим членам службы был предоставлен доступ к прохладному хранилищу для сцеженного грудного молока.
Командование должно обеспечить, чтобы кормящим членам службы был предоставлен доступ к прохладному хранилищу для сцеженного грудного молока.
Запросы на грудное вскармливание младенцев в рабочее время рассматриваются в индивидуальном порядке, и выполнение этих запросов остается на усмотрение командира каждого военнослужащего.
Для получения дополнительной информации см. нашу страницу Грудное вскармливание на флоте
Меня беспокоят возможная опасность для лактации там, где я работаю. Что я должен делать?
Обсудите потенциальные профессиональные риски со своим поставщиком медицинских услуг (HCP). Кроме того, проверьте, оценили ли военное лечебное учреждение (MTF) и/или промышленный гигиенист флота наличие возможных угроз для репродуктивной системы и лактации под вашим командованием, чтобы включить потенциальное воздействие агентов из списка NAVENVHLTHCEN.
Обычно проводится во время базового обследования объекта промышленной гигиены. О положительных результатах сообщается непосредственно командиру, офицеру по технике безопасности и старшему представителю медицинского отдела (SMDR).
О положительных результатах сообщается непосредственно командиру, офицеру по технике безопасности и старшему представителю медицинского отдела (SMDR).
См. также Поддержка женщин-военнослужащих в период лактации и грудного вскармливания (BUMEDINST 6000.14B)
Жилье
Может ли
Беременная военнослужащая, у которой нет членов семьи, может проживать в холостяцких кварталах в течение всего срока ее службы.
Может ли одинокая беременная женщина-военнослужащая проживать в государственном жилье?
Командиры могут разрешать одиноким беременным военнослужащим переезжать в государственное жилье при наличии свободных мест до рождения ребенка.
Могу ли я получить BAH до рождения моего ребенка-иждивенца?
Командир может уполномочить BAH, если требуется, чтобы военнослужащий, дежурный на берегу, занял жилье за пределами базы до 20-й недели беременности, если жилье без сопровождения составляет 9Заполняемость 5% и выше. Когда военнослужащему исполняется 20+ недель, командующий принимающей стороны должен одобрить запрос на размещение вне базы.
Когда военнослужащему исполняется 20+ недель, командующий принимающей стороны должен одобрить запрос на размещение вне базы.
Family Care Plan
Когда я должен предоставить свой Family Care Plan?
Вы обязаны поддерживать план семейного ухода (FCP), если вы соответствуете одному или нескольким из следующих требований: один родитель, родитель, живущий отдельно, родитель-военнослужащий с двойным родством, опекунство над несовершеннолетним ребенком и/или развод Военнослужащий с несовершеннолетними детьми. См. OPNAVINST 1740.4E.
Статус рейса
Могу ли я оставаться в статусе рейса, если я беременна?
Летному персоналу разрешается летать с согласия их командира, акушера и летного хирурга после запроса на продолжение полета во время беременности. Этот запрос инициирует созыв местного совета летных хирургов (LBFS) для оценки состояния здоровья беременной военнослужащей и потенциального воздействия полета на военнослужащую и ее будущего ребенка (детей).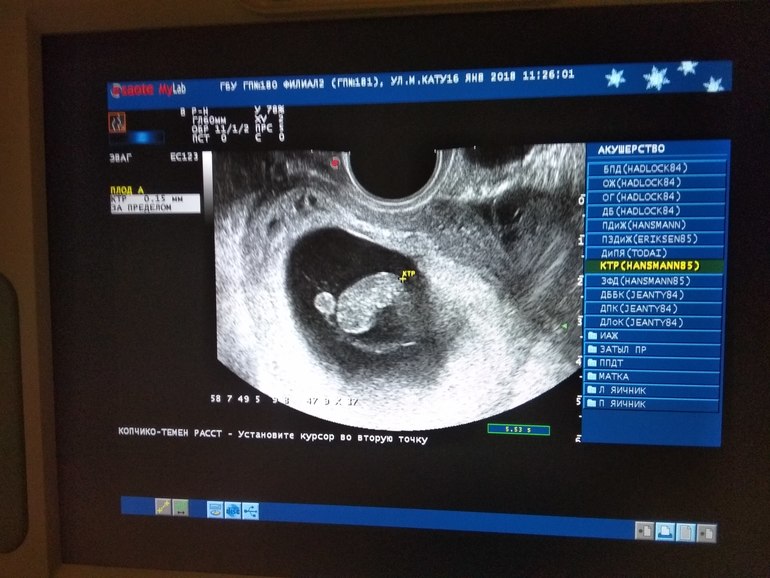 Если LBFS оценит приемлемый риск для продолжения полета, отказ от полета только во втором триместре будет предоставлен Военно-морским аэрокосмическим медицинским институтом (НАМИ). Тем не менее, полеты во время беременности запрещены на однопилотных самолетах, самолетах с катапультируемыми креслами, самолетах с высокими характеристиками, которые будут работать с перегрузкой более 2G, самолетах, участвующих в морских операциях, или полетах с высотой кабины, превышающей 10 000 футов.
Если LBFS оценит приемлемый риск для продолжения полета, отказ от полета только во втором триместре будет предоставлен Военно-морским аэрокосмическим медицинским институтом (НАМИ). Тем не менее, полеты во время беременности запрещены на однопилотных самолетах, самолетах с катапультируемыми креслами, самолетах с высокими характеристиками, которые будут работать с перегрузкой более 2G, самолетах, участвующих в морских операциях, или полетах с высотой кабины, превышающей 10 000 футов.
Мобильное приложение «Беременность и родительство»
Эти ссылки и дополнительные ресурсы также можно найти с помощью мобильного приложения «Беременность и родительство». Чтобы загрузить приложение, посетите магазин приложений для мобильных устройств Android/iOS и введите ключевое слово «морской воин» или «Беременность и родительство».
POC: [email protected]
Разлуки/EAOS – SEE COVID-19УВЕДОМЛЕНИЕ ВВЕРХУ СТРАНИЦЫ
Могу ли я подать заявление о разлучении в связи с беременностью?
Беременные военнослужащие могут потребовать разлучения в связи с беременностью.