Содержание
Хватит считать вторые роды «подарочными»: колонка о повторном родоразрешении
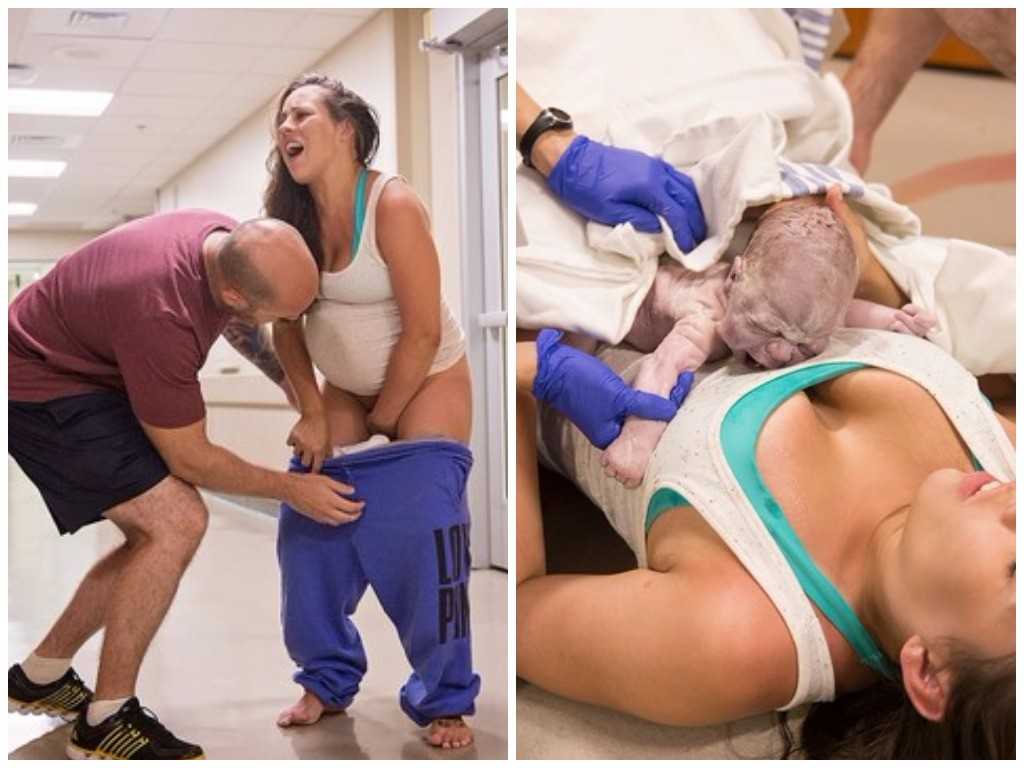
Когда моя беременность подходила к завершению, знакомые все чаще начинали говорить со мной о предстоящих родах. При этом они часто комментировали повторный процесс родоразрешения примерно так: «Ой, ну вторые роды легкие», «Вторые роды быстрые», «Вторые роды — это чепуха, у тебя уже есть опыт». Даже моя докторесса на последних контрольных осмотрах говорила: «Вторые роды — это как подарок за первые!». Все это создавало какие-то ожидания, которым мне с моим комплексом отличницы, конечно, хотелось соответствовать. Только сильно легче от всего этого не становилось, и вот почему.
Во-первых, никто не может с уверенностью прогнозировать, какими именно будут твои роды. Это утверждение верно и если роды первые, и если вторые, и если они двадцать вторые. Роды всегда остаются непредсказуемыми. В какой момент что-то может пойти не по плану, все всегда может в итоге закончиться экстренным кесаревым сечением (эту операцию, на минуточку, делают в развитых странах каждой третьей рожающей женщине). А раз нет и не может быть никакой определенности, то и психологически сильно легче во второй раз не становится.
А раз нет и не может быть никакой определенности, то и психологически сильно легче во второй раз не становится.
Кому-то вообще страшнее рожать во второй раз, потому что после первого раза слишком хорошо знаешь, какие в этом соглашении бывают неустойки.
Во-вторых, время идет, мы становимся старше и меняется наше восприятие боли. Не могу говорить за всех, но могу сказать за себя: во время вторых родов у меня лично уже не было такого сильного выброса адреналина, как во время первых, поэтому этот гормон не заглушал боль. Больше всего мне просто хотелось поспать между схватками, и усталость от всего родового процесса и от боли была, наверное, главным определяющим чувством.
В-третьих, помимо всяких схваточных прикидок, где-то там в моей голове пульсировала мысль о первом ребенке — как он там, что поделывает, все ли у него хорошо?
Моя соседка по постродовой палате сказала, что как только родился ее второй сын, она посмотрела на часы и воскликнула, обращаясь к мужу: «Ура, успеешь забрать старшего из сада без опозданий!».
К сожалению, готовые всегда быть на подхвате бабушки с дедушками есть не у всех.
А хорошее что-то было во вторых родах, спросите вы? Конечно! Мне действительно показалось, что в целом я смогла лучше контролировать свое тело, не вжиматься в стенку и не останавливаться во время схваток, а, наоборот, продолжать движение. Еще я смогла сразу обсудить с акушеркой возможность спонтанной дефекации и она сказала мне, что берет этот вопрос на себя и об этом мне точно не надо переживать (и это тоже облегчило весь процесс в прямом и переносном смысле). А еще сам период потуг был, правда, очень коротким, и моя дочка вылетела из меня, как спортсменка на бобслейной трассе. Это был очень крутой момент, я его никогда не забуду, но он не отменяет всей той схваточной мурни, которая была до.
Поэтому если перед вами находится женщина, которой предстоят вторые роды, лучше не говорите ей, что они обязательно станут подарочными и что вообще, это как в магазин сходить за кефиром. Лучше просто пожелайте ей от всего сердца сил, терпения и классную бригаду акушерок в ее смену. А если ее вторые (третьи, пятые, десятые) роды действительно будут очень легкими и классными, она непременно вам об этом сама когда-нибудь расскажет, если захочет. Поверьте!
Лучше просто пожелайте ей от всего сердца сил, терпения и классную бригаду акушерок в ее смену. А если ее вторые (третьи, пятые, десятые) роды действительно будут очень легкими и классными, она непременно вам об этом сама когда-нибудь расскажет, если захочет. Поверьте!
Ещё почитать по теме
Секс, шампанское, касторка: обзор народных средств для запуска родов
«Все говорили нам, что мы конченые, что семья развалится, что мужики для этого не предназначены»: мамы рассказали об опыте партнерских родов
Опубликованы лучшие фотографии родов 2020 года
к чему готовиться? Усталость, боль в спине, вторые роды
Ваша вторая беременность может быть не похожей на первую. Животик появится раньше, вы будете сильнее уставать, чаще и сильнее будет болеть спина и вы раньше заметите ложные схватки. Вторые роды, скорее всего, пройдут быстрее — но восстановление после родов займет больше времени. Но вы уже проходили через это один раз, так что можете предвидеть и даже предотвратить некоторые симптомы. И если первые роды пошли не по плану, в этот раз вы будете готовы лучше.
Вторые роды, скорее всего, пройдут быстрее — но восстановление после родов займет больше времени. Но вы уже проходили через это один раз, так что можете предвидеть и даже предотвратить некоторые симптомы. И если первые роды пошли не по плану, в этот раз вы будете готовы лучше.
Legion Media
Итак, вы беременны вторым ребенком? Теперь, когда вы уже один раз пережили беременность, вы в общих чертах представляете, чего ждать. Но вам наверняка интересно, чем вторая беременность будет отличаться. Скорее всего, вам говорили, что живот при беременности появится раньше, ребенок начнет толкаться раньше и роды пройдут намного быстрее — и есть основания этому верить. И конечно, все будет совсем иначе, когда вы принесете домой ребенка, когда его уже будет ждать брат или сестра.
Содержание статьи
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
Когда станет заметна вторая беременность?
Будьте готовы, что придется переодеться в одежду для беременных гораздо раньше. Во время второй беременности живот станет видно гораздо раньше — и дело не в том, что ребенок растет быстрее. У большинства женщин при первой беременности живот появляется не раньше второго триместра, но при второй беременности и после вы заметите его уже на ранних сроках.
Дело в том, что первая беременность уже расслабила мышцы живота, и они не так эффективно удерживают растущую матку. По этой же причине при второй и последующей беременностях живот может быть немного ниже.
Симптомы во время второй беременности
Каждая беременность уникальна, и точно предсказать, как именно она будет проходить у вас, просто невозможно. Но вот симптомы, которые будут общими для большинства женщин, которые носят вторую, третью и четвертую беременность.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Вы сильнее устаете
Многие женщины говорят, что при второй и последующих беременностях они чувствуют себя более уставшими. Исследования не подтверждают и не опровергают это. Но ничего удивительного, если вы чувствуете себя постоянно уставшей: с ребенком, а тем более с несколькими, на отдых и сон остается еще меньше времени, чем в прошлый раз. Возможно, ваш партнер и ваша семья меньше помогают и поддерживают вас: вроде как «вам не впервые».
Исследования не подтверждают и не опровергают это. Но ничего удивительного, если вы чувствуете себя постоянно уставшей: с ребенком, а тем более с несколькими, на отдых и сон остается еще меньше времени, чем в прошлый раз. Возможно, ваш партнер и ваша семья меньше помогают и поддерживают вас: вроде как «вам не впервые».
Эти советы помогут справиться с усталостью во время беременности:
- Отдыхайте. «Пыль лежит, и я полежу» — лучший совет для беременной женщины. Не пытайтесь переделать все дела на свете.
- Держите вашего партнера в тонусе. Сейчас не время уменьшать вовлеченность в хозяйственные дела — наоборот, ему стоит взять на себя часть того, что обычно делаете вы. Хозяйственные дела — не то же самое, что помощь вам, ее тоже может потребоваться больше.
- Попросите поддержку близких. Не стесняйтесь просить помощи у родных и друзей.
- Хорошо ешьте. Убедитесь, что в вашем рационе достаточно полезных и вкусных блюд.
У вас чаще болит спина
Вероятно, виноват ваш пресс: растущая матка ослабляет мышцы, и они хуже поддерживают корпус и спину. Вдобавок, центр тяжести смещается вперед, меняя осанку и увеличивая риск болей в спине. Если после последних родов вы не уделяли достаточно внимания мышцам пресса, то еще не поздно заняться ими сейчас.
Вдобавок, центр тяжести смещается вперед, меняя осанку и увеличивая риск болей в спине. Если после последних родов вы не уделяли достаточно внимания мышцам пресса, то еще не поздно заняться ими сейчас.
Найдите время потренировать мышцы кора, укрепляйте спину и бедра. Садитесь на корточки, вместо того, чтобы наклоняться, берегите спину и не поднимайте ничего тяжелее 9 килограмм. И подумайте о бандаже для беременных, чтобы разгрузить спину.
Ваша грудь изменится — но не так, как при первой беременности
Если во время первой беременности ваша грудь была чувствительной и болезненной, то вам, скорее всего не придется пережить это снова. Если вы все еще кормите грудью, вам необязательно бросать грудное вскармливание. Вопреки слухам, это безопасно для большинства женщин и не увеличивает риск выкидыша или преждевременных родов.
Вы почувствуете толчки и ложные схватки раньше
Чаще всего будущие мамы чувствуют первое шевеление ребенка на 20 неделе беременности или позже. Но во время второй беременности вы можете ощутить их примерно на 16 неделе. Как и с растущим животом, дело не в том, что ребенок развивается быстрее — просто вы уже знаете, чего ждать, и более внимательно прислушиваетесь к себе. По этой же причине вы можете раньше почувствовать ложные схватки — схватки Брэкстона-Хикса.
Но во время второй беременности вы можете ощутить их примерно на 16 неделе. Как и с растущим животом, дело не в том, что ребенок развивается быстрее — просто вы уже знаете, чего ждать, и более внимательно прислушиваетесь к себе. По этой же причине вы можете раньше почувствовать ложные схватки — схватки Брэкстона-Хикса.
Предсказать момент начала родов будет не легче
Эксперты до сих пор не знают точно, что провоцирует начало родов. Как и в случае с первой беременностью, невозможно точно сказать, когда они начнутся. Но мать может почувствовать этот момент, особенно, если уже рожала: когда ребенок готовится покидать материнскую утробу, у него случается всплеск гормонов, который настраивает тело женщины на подготовку к процессу родов.
Если ваши первые роды прошли быстро, то вторые пройдут еще быстрее
Это не точно, но вероятно, каждая стадия родов будет короче. Первородящие женщины могут и 20 часов провести на первой стадии родов, когда шейка матки раскрывается до 6 сантиметров. Во время вторых родов эта стадия может занять 14 часов. Активная фаза родов, когда шейка матки раскрывается с 6 до 10 сантиметров, тоже проходит быстрее во второй раз.
Во время вторых родов эта стадия может занять 14 часов. Активная фаза родов, когда шейка матки раскрывается с 6 до 10 сантиметров, тоже проходит быстрее во второй раз.
Переходные этапы родов, которые проходят с момента полного раскрытия шейки матки до рождения ребенка, тоже обычно гораздо короче во время вторых родов. Они длятся от 3 до 4 часов во время первой беременности и первых родов, и 2—3 часа во второй раз. У первородящих, которые рожают без эпидуральной анестезии, как правило, бывает 17 потуг. У женщин, у которых уже были вагинальные роды — в среднем 5 потуг. Статистика говорит, что вторая беременность длится в среднем на двое суток меньше, чем первая.
Во время вторых родов меньше шансов на разрыв промежности, эпизиотомию, кесарево, наложение щипцов или вакуумное родоразрешение.
Послеродовые спазмы могут быть сильнее
Послеродовые спазмы вызваны сокращениями матки, когда она возвращается к своим размерам и расположению до беременности после рождения ребенка. Чтобы справиться с послеродовыми спазмами, держите мочевой пузырь пустым, принимайте ибупрофен (с разрешения врача) и попробуйте осторожно массировать нижнюю часть живота. Некоторым мамам помогает грелка. И сообщите своему лечащему врачу, если вы испытываете сильную боль, которая не проходит; это может быть признаком более серьезной проблемы.
Чтобы справиться с послеродовыми спазмами, держите мочевой пузырь пустым, принимайте ибупрофен (с разрешения врача) и попробуйте осторожно массировать нижнюю часть живота. Некоторым мамам помогает грелка. И сообщите своему лечащему врачу, если вы испытываете сильную боль, которая не проходит; это может быть признаком более серьезной проблемы.
Восстановление после второй беременности может занять больше времени
На этот раз может потребоваться больше времени, чтобы похудеть . Большинство женщин начинают вторую беременность с большим весом, чем первая, плюс ваши мышцы живота могут быть слабее. А еще у вас теперь двое детей, за которыми нужно присматривать, что значительно усложняет поиск времени для тренировок.
Как и при первой беременности, послеродовые упражнения важны для восстановления мышечного тонуса и улучшения психического здоровья, и даже пара минут в день имеют значение. Старайтесь гулять с ребенком, когда это возможно, и делайте несложные домашние упражнения хотя бы 5—10 минут, пока ребенок спит.
Эмоциональные изменения во время второй беременности
Так же, как отличаются физические ощущения во время обеих беременностей, будет отличаться и ваше эмоциональное состояние. В этот раз вы уже не понаслышке знаете, какими захватывающими и изматывающими могут быть первые годы жизни ребенка. Вас может беспокоить, как ваш старший ребенок справится с появлением нового члена семьи. Вы можете чувствовать себя виноватой из-за того, что у вас будет меньше времени только для вас двоих.
Ваше мышление может полностью измениться
Хотя ваше настроение может меняться так же часто, как раньше, вопросы, которые будут вас занимать, могут быть совсем другими. Иногда вы можете быть вне себя от радости при мысли о появлении еще одного ребенка, а иногда — в ужасе задаваться вопросом, во что вы ввязались. Совершенно естественны переживания о здоровье будущего ребенка и о том, хватит ли вам денег. Вас может беспокоить, как появление нового члена семьи повлияет на ваши отношения с партнером и старшим ребенком/детьми.
Возможно, вам будет полезно поговорить с многодетными мамами и узнать, как они справляются. Не стесняйтесь просить их поделиться своим опытом. Вам может быть полезно присоединиться к местному сообществу матерей или вступить в тематическую онлайн-группу.
Как сказать ребенку, что вы беременны?
То, как вы подготовите своего ребенка к рождению брата или сестры, — это, конечно, личное решение. Когда вы расскажете, частично зависит от того, сколько лет вашему ребенку и как, по вашему мнению, он воспримет новость. Тем не менее, вы можете подождать до конца первого триместра, когда риск выкидыша значительно снизится.
Как оправиться от тяжелого опыта родов во время первой беременности
Если первые роды оказались по той или иной причине травматичными, вот несколько идей, чтобы вторые прошли иначе:
- Если в прошлый раз вы рожали с акушером-мужчиной, в этот раз выберите женщину. Если вы меняете врача, который будет вести вашу беременность, убедитесь, что у нового доктора есть все ваши медицинские записи.
- Подумайте о том, чтобы рожать с доулой. Исследования показали, что женщины, которые рожали с доулой, реже нуждаются в кесареве сечении, выходят из родов с лучшими показателями здоровья и меньше тратят на врачей после родов. А еще в этом случае ниже риск тревожности и депрессии.
- Возможно, вы захотите пересмотреть выбор между роддомом, перинатальным центром и частным роддомом.
- Если первая беременность разрешилась кесаревым сечением, а в этот раз вы хотите родоразрешение через родовые пути, вам нужно еще более тщательно подойти к выбору врача, который будет сопровождать роды. И делать это можно не раньше чем через несколько лет после первых родов.
- Разработайте план родов и доведите его до врача, который будет принимать роды.
Как предвидеть и предотвратить нежелательные симптомы во время второй беременности
Ни одна беременность не похожа на другую, но скорее всего кое-что будет одинаковым во время вашей первой и второй беременности. Вы можете вооружиться полученными знаниями, чтобы уменьшить нежелательные симптомы.
Вы можете вооружиться полученными знаниями, чтобы уменьшить нежелательные симптомы.
- Если во время первой беременности вы страдали от запоров или геморроя, ешьте больше клетчатки, пейте больше воды и регулярно занимайтесь спортом.
- Чтобы предотвратить недержание мочи, выполняйте упражнения Кегеля.
- Если во время первой беременности у вас появились растяжки, во время второй постарайтесь следить за своим весом. Не стоит ограничивать свой рацион; попробуйте трекер набора веса во время беременности и консультируйтесь с вашим гинекологом, чтобы знать, какой вес будет нормальным для вас на этом сроке беременности.
- Если во время первой беременности у вас началось варикозное расширение вен, попробуйте компрессионные колготки и чаще поднимайте ноги вверх.
- Если во время предыдущей беременности по утрам вы себя чувствовали нехорошо, запаситесь легкими и полезными закусками, которые можно употребить, не вылезая из постели.
Возможны ли осложнения второй беременности?
Если первая беременность прошла без осложнений, то и в этот раз риск осложнений довольно низкий. Если во время первой беременности вы столкнулись с преждевременными родами, преэклампсией, отслойкой плаценты, то и во время второй беременности у вас довольно высокий риск этих осложнений. Но если с момента первых родов у вас развилась гипертония, ожирение или диабет, то риски при беременности увеличиваются.
Если во время первой беременности вы столкнулись с преждевременными родами, преэклампсией, отслойкой плаценты, то и во время второй беременности у вас довольно высокий риск этих осложнений. Но если с момента первых родов у вас развилась гипертония, ожирение или диабет, то риски при беременности увеличиваются.
Но если во время первой беременности у вас не было преэклампсии и с тех пор не развилась гипертония, то риск этого состояния при второй беременности значительно ниже, чем в первый раз.
Убедитесь, что врач, который будет сопровождать роды, в курсе всех ваших осложнений беременности и послеродовых осложнений, которые у вас были, знает обо всех ваших проблемах со здоровьем и любых медицинских проблемах, в которыми вы столкнулись во время второй беременности.
Отличается ли ведение первой и второй беременности?
Если первая беременность протекала без осложнений и с тех пор у вас не развились какие-либо заболевания, то анализы и осмотры, которые вам предстоит пройти практически не будут отличаться.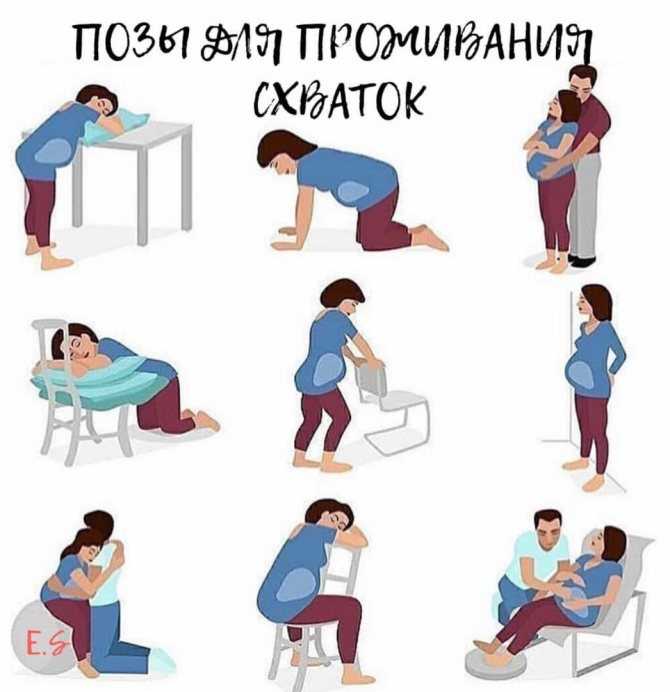 Многие из анализов крови, которые вы сдавали во время первой беременности нужно будет повторить, но не все.
Многие из анализов крови, которые вы сдавали во время первой беременности нужно будет повторить, но не все.
Нужно ли снова посещать курсы по подготовке к родам во время второй беременности?
Это остается на ваш выбор. Если вы родили относительно недавно, и с тех пор ничего существенно не изменилось, вам совершенно ни к чему посещать эти занятия. С другой стороны, они могут стать своеобразным «клубом», где вы познакомитесь с другими будущими мамами. А если ваши предыдущие роды были довольно давно, возможно, вам стоит пройти «переподготовку». Возможно, стоит подготовить вашего старшего ребенка к появлению новорожденного. «Курсы братьев и сестер» для нас пока в новинку, но кое-какая информация об этом есть, и есть психологи, которые работают с этой темой.
Как позаботиться о старшем ребенке, когда у вас начнутся роды?
Вторые роды могут начаться раньше и развиваться стремительнее; и последнее, что вам нужно в этот момент — беспокоиться о том, с кем оставить старшего ребенка, если он еще недостаточно самостоятельный. Начиная с 32 недели беременности вы можете начать разрабатывать план. Пусть это будет кто-то из родных или друзей с гибким графиком, кто сможет в любой момент сорваться и приехать позаботиться о вашем ребенке. Это могут даже родственники из другого города, которые приедут пожить с вами накануне родов.
Начиная с 32 недели беременности вы можете начать разрабатывать план. Пусть это будет кто-то из родных или друзей с гибким графиком, кто сможет в любой момент сорваться и приехать позаботиться о вашем ребенке. Это могут даже родственники из другого города, которые приедут пожить с вами накануне родов.
Составьте план на экстренный случай. Как быть, если до партнера не дозвониться, роды уже начались, а назначенное доверенное лицо не успевает приехать? Отправляйтесь в роддом со старшим ребенком, и пусть доверенное лицо приезжает прямо туда.
И самое главное: предупредите старшего ребенка, что вы уедете в больницу, чтобы это не стало для него сюрпризом и не напугало его. Убедитесь, что на это время у него будет не только человек, который физически о нем позаботится, но и эмоциональная поддержка. Подробно обсудите будущее событие и постарайтесь развеять любые опасения.
youtube
Нажми и смотри
Восстановление родов — PMC
В первой части статьи, состоящей из двух частей, автор рассказывает об опыте родов своей матери и бабушки, а также о своем собственном, предоставляя обзор трех разных эпох и раскрывая глубокие изменения в том, как Американская культура управляет рождением и понимает его.
Ключевые слова: роды, история рождения
«Госпожа. Вайнгарден, пожалуйста, перестань кричать? Вы беспокоите других пациентов.
Это был 1936 год, моя бабушка рожала. Медсестра периодически выводила ее из наркотического оцепенения, чтобы упрекнуть ее в невнимательном поведении. Это все, что моя бабушка помнит о родах моей матери.
Родилась в 1915 году, моя бабушка была второй из трех дочерей. Первые двое родились дома, но в 1921 году младший родился в больнице, как и все больше и больше детей высокомобильных иммигрантов. К 1930-м годам, когда моя бабушка родила, роды претерпели полную социальную трансформацию. Это больше не рассматривалось как естественное, нормальное событие в жизни женщин. Роды, описанные в 1920 году в первом томе The American Journal of Obstetrics and Gynecology , считался «патологическим процессом», от которого «лишь незначительное меньшинство женщин избегает повреждений во время родов» (Leavitt, 1986, стр. 179).
179).
Это не было случайностью. Акушеры вели весьма успешную идеологическую кампанию по упразднению акушерства, соответствующему женскому контролю над родами и убеждению общественности в том, что роды патологические и опасные. 1 В эпоху, когда научно-технические достижения приветствовались с почти религиозным рвением, все более влиятельный медицинский истеблишмент смог успешно научить женщин рассматривать акушерско-контролируемые роды в больнице как прогрессивный и безопасный способ родов, несмотря на отсутствие подтверждающих научных данных. Хотя к 1936 только одна треть всех родов происходила в больнице, к тому времени, когда моя бабушка забеременела, женский контроль над деторождением уже был узурпирован (Yankauer, 1983). Все, что нужно было сделать женщине, это найти врача, которому она могла бы доверять. Он — практически всегда или — обо всем позаботится. Так моя бабушка так и сделала. Желая лучшего для своего ребенка, она выбрала не любого врача, а специалиста . В возрасте 21 года ее единственный ребенок был извлечен из ее тела медицинским путем.
В возрасте 21 года ее единственный ребенок был извлечен из ее тела медицинским путем.
Хотя к 1936 году только одна треть всех родов происходила в больнице, к тому времени, когда моя бабушка забеременела, женский контроль над деторождением уже был узурпирован.
Как это было принято в то время при медицинских родовспоможениях, мою бабушку усыпляли «сумеречным сном» — инъекцией морфина и скополамина (препарат, вызывающий амнезию), которые вызывали легкий сон. Ее побрили и поставили капельницу. В течение трех дней она страдала от боли, ее несговорчивая шейка отказывалась раскрываться. В конце концов, врач сделал ей эпизиотомию и извлек ребенка щипцами. Ей потребовалось много швов, и она оставалась в больнице в течение 10 дней.
Моей бабушке подарили девочку Лоретту. Она пыталась кормить ребенка грудью в больнице, но морщилась от боли каждый раз, когда дочь пыталась сосать грудь.
«Я помню, как сказал: «Ой! Ой! Больно», а папа сказал: «Оставь ее в покое, она голодна», — вспоминала бабушка.
Никто не помог ей переложить ребенка, и медсестра дала ей смесь, чтобы пополнить скудное количество молока, которое она произвела. Как мы теперь знаем, это подорвало способность ее тела регулировать выработку молока, чтобы удовлетворить потребности ребенка.
«Вскоре после того, как я выписалась из больницы, — объяснила бабушка, — доктор посетил меня дома. «Ты не сможешь кормить своего ребенка грудью, — заявил он, — у тебя мало молока».
Моя бабушка не была разочарована. Она нашла грудное вскармливание обременительным и неприятным и была более чем счастлива отказаться от него в пользу смеси. Точно так же, как женщины научились отделять себя от своего тела во время родов, они научились относиться к своему телу с презрением к себе. Медицинские «эксперты», производители смесей и женские журналы убеждали женщин в том, что их собственное молоко хуже всего, что может произвести наука и технология, и убеждали их в том, что только «невежественные» женщины из «низшего класса» кормят своих детей грудью. 2
2
Моя бабушка никогда не относилась к тому типу женщин, которые ставят под сомнение господствующие социальные нормы, принятые женщинами ее поколения, ее культуры, ее класса. «Даже если бы меня спросили, чего я хочу во время родов, — объяснила она, — я бы не знала, что сказать». Объемный живот нельзя было с гордостью или публично демонстрировать, не говоря уже о свободном обсуждении. «Женщинам не нравилось, когда их видели с большими животами, — сказала она. «Мы жили с моими родителями, и я сидел за обеденным столом, чтобы сохранять осторожность, когда приходила компания». Даже сейчас, в возрасте более 80 лет, ее острый, интеллигентный ум не подвергает сомнению ее опыт беременности и родов. И чтобы успокоить ее взволнованный ум, мама попросила меня не рассказывать бабушке о моем решении рожать с акушерками. На протяжении всей моей беременности я ни разу не поправила ее, когда она задавала вопросы о моем докторе и о том, что «он» сказал. Только после того, как я родила здорового ребенка, мы сказали ей правду. Оглядываясь назад, я не думаю, что она была слишком удивлена. Она привыкла к внуку, который часто ставит под сомнение статус-кво.
Оглядываясь назад, я не думаю, что она была слишком удивлена. Она привыкла к внуку, который часто ставит под сомнение статус-кво.
Через двадцать шесть лет после того, как моя бабушка родила, ее дочь, в свою очередь, родила дочь. Однажды она уже была беременна, незапланированной беременностью, но она так и не почувствовала жизни, и ребенок в конце концов умер внутриутробно, прежде чем он — она — родилась. Через четыре года мама счастливо забеременела мной. Несмотря на истощение в первом триместре и усиливающийся дискомфорт в последнем триместре, у нее прекрасные воспоминания о беременности. Беременность все еще не была публично обсуждаемым событием, как это часто бывает сейчас, и не было такой вещи, как подготовка к родам или обучение. Но и не было условием, чтобы его скрывали в собственном доме. Это было где-то посередине.
«В то время я преподавала в первом классе, — вспоминала мама. «Я сказала администрации, что забеременела на месяц раньше, чем была на самом деле. Женщинам не разрешалось преподавать после пятого месяца, а я был на шестом месяце, когда в июне закончились занятия».
Через несколько часов после начала родов в 4 часа утра, с недельным опозданием, она и мой отец отправились в Детройтскую больницу Синай. Это был сентябрь 1962 года. Как и ее мать, ее побрили и поставили капельницу, обе стандартные процедуры. После того, как ее спросили, болезненны ли схватки, ее гинеколог сделал ей укол. И это все, что она помнит о рождении своего единственного ребенка.
Это был сентябрь 1962 года. Как и ее мать, мою мать побрили и поставили капельницу. После того, как ее спросили, болезненны ли схватки, ее гинеколог сделал ей укол. И это все, что она помнит о рождении своего единственного ребенка.
«Мое следующее воспоминание, — объяснила она, — это начало приходить в сознание, я не могу говорить и слышу, как одна медсестра говорит другой: «Как вы думаете, она поймет, если мы ей скажем?» Я была в смятении. , не зная, в порядке ли мой ребенок. ‘Скажи мне что? Скажи мне! — подумал я. Наконец, мое беспокойство улеглось, когда я услышал: «Миссис. Берманн, у тебя была здоровая маленькая девочка, но тебе сделали кесарево сечение». Я по-прежнему не мог ответить, но меня переполняло облегчение. «Кого волнует кесарево сечение!» — подумал я. У меня была девочка, как я и надеялся!
Берманн, у тебя была здоровая маленькая девочка, но тебе сделали кесарево сечение». Я по-прежнему не мог ответить, но меня переполняло облегчение. «Кого волнует кесарево сечение!» — подумал я. У меня была девочка, как я и надеялся!
Как и ее мать до нее, у нее были трудности с раскрытием. А лежание на спине, под действием наркотиков, не способное участвовать в родовом процессе, никак не способствовало раскрытию. К 1960-м годам решением проблемы стало кесарево сечение путем вертикального разреза брюшной полости. Он оставил шрам, который хорошо виден и сегодня.
Моя мать находилась в больнице восемь дней. Через несколько дней после родов медсестры перевязали ей грудь, чтобы предотвратить нагрубание, и дали ей таблетку, чтобы высушить запас молока. В ее районе молодых семей среднего класса к грудному вскармливанию относились с пренебрежением. Она кормила меня смесями по строгому графику, как обычно инструктируют «эксперты» по уходу за детьми. К 4 месяцам я ела все твердое, кроме яиц.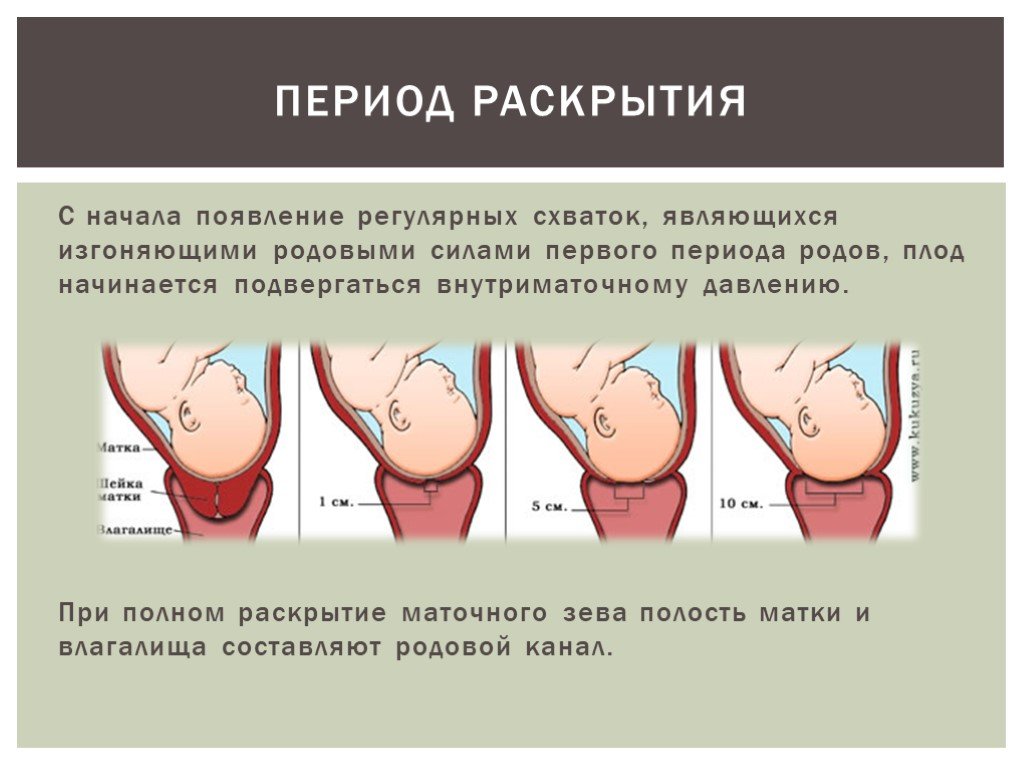
Тридцать один год спустя в северной части штата Нью-Йорк я стала первой женщиной в трех поколениях моей семьи, которая пережила рождение. После 27,5 часов родов я с пронзительным криком вытолкнула ребенка из своего тела. Мы назвали ее Эмили Роуз, в честь мамы моей бабушки, Роуз.
Тридцать один год спустя в северной части штата Нью-Йорк я стала первой женщиной в трех поколениях моей семьи, родившей детей.
Рождение Эмили было запланировано. Не только с точки зрения плана родов, который мы написали заранее, но и с точки зрения нашего выбора времени, когда мы были готовы иметь ребенка. К счастью, мое тело сработало, и я забеременела со второй попытки.
Как только я узнала, что беременна, я почувствовала, что начинаю путешествие, которое приведет меня в неизвестное место, но путешествие, которое я разделила с другими женщинами, путешествие, которое сегодня можно открыто и интимно обсудить с виртуальными незнакомцами. Всего через три недели на этом новом пути однажды вечером в кофейне я обнаружил, что разговариваю с матерью новорожденного. Я так и не узнала ее имени, но мы обсуждали расширение шейки матки и изменения в тканях молочной железы.
Всего через три недели на этом новом пути однажды вечером в кофейне я обнаружил, что разговариваю с матерью новорожденного. Я так и не узнала ее имени, но мы обсуждали расширение шейки матки и изменения в тканях молочной железы.
Я готовился к родам эмоционально, мысленно и в меру своих сил физически. Я читала книги, записалась на занятия по аэробике для беременных и вместе с мужем посетила серию альтернативных курсов по подготовке к родам. Мы смотрели видеозаписи родов, слушали истории родов, практиковали дыхательные техники и массаж промежности. Мы ехали по 50 минут в каждую сторону, чтобы получить то, что я тогда считал лучшим из обоих миров: теплую, поддерживающую заботу наших любимых акушерок и безопасность больницы — на всякий случай.
Когда, наконец, начались схватки, с опозданием на 12 дней и всего после двух часов сна, я рожала с мужем, подругой, медсестрой, нашей акушеркой и моей матерью, которая говорит, что рождение ее внука было самым захватывающим моментом. ее жизни. Это она восторженно закричала: «Это девочка!» Роды оказались гораздо более длительным процессом, чем я рассчитывал, и это было непросто. Мы слушали успокаивающую музыку арфы и фортепиано на проигрывателе компакт-дисков, и большую часть времени я погружалась в горячую ванну, позволяя теплой воде успокаивать меня между схватками. И я справился с этим, будучи окруженным любящими, ободряющими людьми. Временами у меня было четыре пары рук, которые растирали руки, массировали виски и поддерживали спину. В течение 2,5 часов толкания у меня были человеческие стремена, так как члены «моей команды» попеременно поднимали мои ноги. Когда голова ребенка начала венчаться, и они могли это видеть, они подбадривали меня: «Ага! Вот и все! Ты отлично справляешься! Продолжать идти!» — кричали они, периодически срываясь на аплодисменты. Полностью измученный и со своими резервами, казалось бы, истощенными, я оставался сосредоточенным и решительным благодаря восторженным похвалам и аплодисментам других.
ее жизни. Это она восторженно закричала: «Это девочка!» Роды оказались гораздо более длительным процессом, чем я рассчитывал, и это было непросто. Мы слушали успокаивающую музыку арфы и фортепиано на проигрывателе компакт-дисков, и большую часть времени я погружалась в горячую ванну, позволяя теплой воде успокаивать меня между схватками. И я справился с этим, будучи окруженным любящими, ободряющими людьми. Временами у меня было четыре пары рук, которые растирали руки, массировали виски и поддерживали спину. В течение 2,5 часов толкания у меня были человеческие стремена, так как члены «моей команды» попеременно поднимали мои ноги. Когда голова ребенка начала венчаться, и они могли это видеть, они подбадривали меня: «Ага! Вот и все! Ты отлично справляешься! Продолжать идти!» — кричали они, периодически срываясь на аплодисменты. Полностью измученный и со своими резервами, казалось бы, истощенными, я оставался сосредоточенным и решительным благодаря восторженным похвалам и аплодисментам других. В 5 часов 32 минуты 27 июля 19 г.В 94 года я триумфально вытолкнула свою дочь в этот мир и вернула опыт родов в свою семью. Через два дня я был дома.
В 5 часов 32 минуты 27 июля 19 г.В 94 года я триумфально вытолкнула свою дочь в этот мир и вернула опыт родов в свою семью. Через два дня я был дома.
В отличие от мамы и бабушки, я отчаянно хотела кормить грудью своего ребенка. Имея в анамнезе аллергию и астму, я также хотел сделать все возможное, чтобы у Эмили не развились эти недуги. Но уход за больными не обходился без борьбы. В отличие от видео, которые я видела, где младенцы берут грудь сразу после рождения, Эмили отказалась от моей груди. Она отказывалась от него пять изматывающих, изматывающих недель. Я сцеживала молоко и неохотно докармливала смесью на основе сои. Чтобы заставить Эмили кормить грудью, потребовалась физическая и эмоциональная поддержка моей семьи, постоянная помощь консультанта по грудному вскармливанию и, наконец, внезапная необъяснимая готовность нашей дочери к сотрудничеству. Я подозреваю, что сегодня я так высоко ценю уход за больными отчасти из-за наших первоначальных трудностей.
Я кормила Эмили, пока ей не исполнилось 3 года. Моя грудь была рядом с ней всякий раз, когда она желала их, и было неважно, кормила ли она грудью от голода или от утешения. Уход за ней был просто моей заботой о ней. Я могла бы продолжать кормить ее грудью дольше, если бы во время второй беременности мне не стало так больно.
Моя грудь была рядом с ней всякий раз, когда она желала их, и было неважно, кормила ли она грудью от голода или от утешения. Уход за ней был просто моей заботой о ней. Я могла бы продолжать кормить ее грудью дольше, если бы во время второй беременности мне не стало так больно.
Через пять месяцев после отлучения Эмили от груди я снова родила. Та самая горячая ванна. Те же акушерки. Та же команда. Моя дочь тоже была там, с человеком поддержки только для нее. Эмили входила и выходила из комнаты, вздыхала в знак солидарности со мной и уснула незадолго до рождения сестры. Эмили никогда не чувствовала себя обделенной и на следующий день встретила сестру с обожанием и ликованием.
Во второй раз трудозатраты были значительно короче. Я расширялся в устойчивом темпе, рожая из положения большей силы и энергии. Я инстинктивно с трудом перегнулась через стул, еще не понимая, что мой ребенок находится в заднем положении. Когда роды стали слишком интенсивными, я перешла к джакузи, пока не пришло время тужиться. Когда я однажды спросила о вариантах обезболивания перед «переходом», моя акушерка спокойно и мягко сказала: «Я не буду давать вам лекарства. Вы не хотите их. Я был уверен, что попрошу их, потому что она знала мой план родов, и я мог доверять ей, что она не будет давать мне лекарства.
Когда я однажды спросила о вариантах обезболивания перед «переходом», моя акушерка спокойно и мягко сказала: «Я не буду давать вам лекарства. Вы не хотите их. Я был уверен, что попрошу их, потому что она знала мой план родов, и я мог доверять ей, что она не будет давать мне лекарства.
Я нажимал полтора часа. Холодные напитки и холодные компрессы на голову и шею успокаивали меня. Подобно Тайгеру Вудсу, готовящемуся к удару в гольфе, моя акушерка отступала от меня, приседала, чтобы оценить сцену, и спокойно говорила мне, когда нажимать, а когда мягко дуть. Благодаря ее руководству, ее профессиональному массажу промежности и использованию теплых компрессов у меня не было слез — фактор, который оказал огромное влияние на мое восстановление после родов.
В 3 часа ночи моя вторая дочь появилась на свет. Рэйчел Джой родилась в день 83-летия своей прабабушки, которая была (и остается) жива, чтобы услышать хорошие новости. Как и ее сестра, Рэйчел не сразу зацепилась. Но в отличие от Эмили, она не глотала маконий, не нуждалась в глубоком отсасывании и не родилась синей и вялой. Эти факторы, в сочетании с моей собственной уверенностью и опытом, помогли сестринскому делу начать работу легче. В течение двух дней мы разобрались с недостатками и наладили уход за ребенком, отношения, которые мы разделяли до тех пор, пока через пару месяцев после ее третьего дня рождения.
Эти факторы, в сочетании с моей собственной уверенностью и опытом, помогли сестринскому делу начать работу легче. В течение двух дней мы разобрались с недостатками и наладили уход за ребенком, отношения, которые мы разделяли до тех пор, пока через пару месяцев после ее третьего дня рождения.
Моя бабушка, моя мама и я (с моим первенцем) столкнулись с одними и теми же проблемами: длительные роды и шейки матки, которые раскрылись в свое сладкое время. И мы все поехали домой растить красивых, здоровых дочерей. Но каждый из наших путей к материнству находился под влиянием, если не формировался, социальной конструкции деторождения в разные исторические моменты. В результате энергичных феминистских и потребительских движений, возникших в 1960-х, к середине-концу 1990-х (когда я родила своих дочерей) в конструировании родов было достаточно места, чтобы способствовать возрождению акушерства. и для размещения таких женщин, как я: женщин, которые хотят контролировать свое тело; которым нужна дородовая помощь и помощь при родах от других женщин, уважающих их разум, свое тело и естественный процесс родов; кто хочет вернуть власть, которая была у них до появления акушерской профессии; которые хотят активно рожать своих малышей и вскармливать их собственным молоком.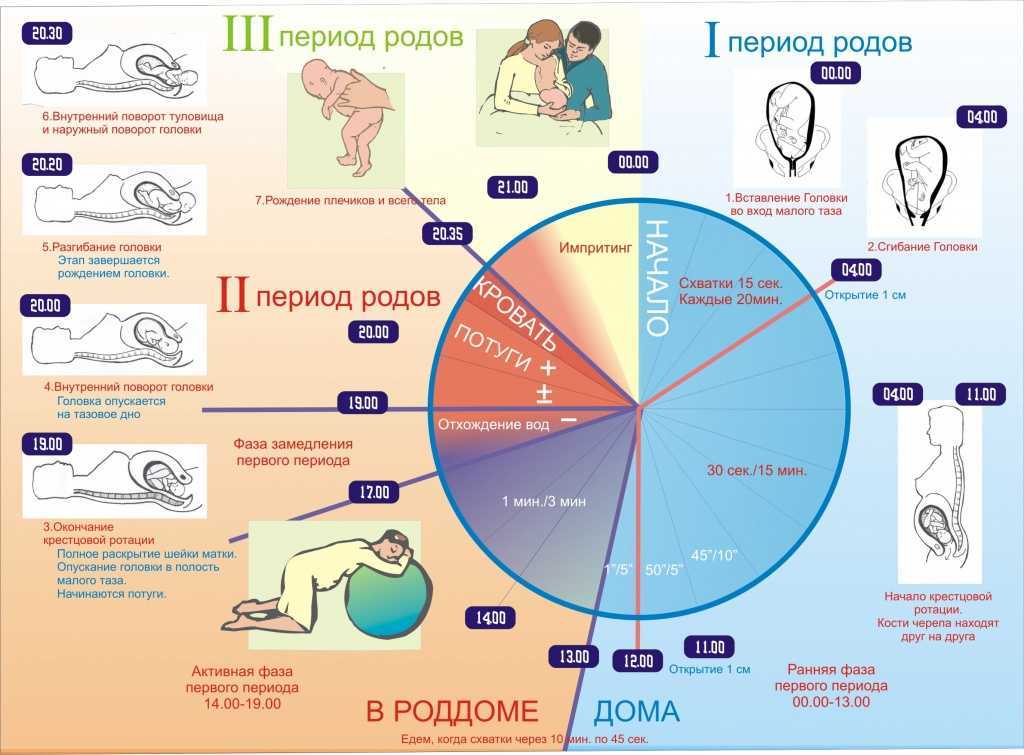
Каждый из наших путей к материнству находился под влиянием, если не формировался, социальной конструкции деторождения в разные исторические моменты.
Но мы по-прежнему боремся с господствующим наследием определяемой мужчинами, контролируемой медициной и технологически интрузивной модели родов. Например, миллионы женщин по-прежнему подвергаются ненужным, инвазивным и дорогостоящим вмешательствам при родах и лекарствам, которые не продемонстрировали никакой пользы для матери или ребенка. Национальный уровень рождаемости с помощью кесарева сечения приближается к 25% и продолжает расти. Акушерство еще не является самостоятельной профессией. Запланированные домашние роды объявляются рискованными и небезопасными, когда многочисленные исследования показывают, что результаты на самом деле лучше. Акушерки посещают только 10% всех родов в США по сравнению с 80% в остальном мире.
В недавнем национальном исследовании опыта деторождения женщин 93% женщин получали электронный мониторинг плода (большинство из которых получали его постоянно), 63% получали эпидуральную анестезию, 55% подвергались разрыву плодных оболочек, 53% получали искусственный окситоцин для ускорения родов, и 52% подверглись эпизиотомии (Ассоциация родильных домов, 2002 г. ). Список можно продолжить. Возможно, наиболее важным в опросе Listening to Mothers Survey является то, что в национальной выборке из более чем 1500 женщин исследователи не обнаружили «практически никаких естественных родов».
). Список можно продолжить. Возможно, наиболее важным в опросе Listening to Mothers Survey является то, что в национальной выборке из более чем 1500 женщин исследователи не обнаружили «практически никаких естественных родов».
Для большинства из нас роды — нормальный, здоровый физиологический процесс. Но нам еще предстоит пройти долгий путь, прежде чем все женщины получат доступ к имеющимся у меня вариантам и качеству ухода, который я получил. Мы не можем отменить прошлое, но мы можем помочь создать будущее.
«С тем, что я знаю сейчас, — говорит мама, — я бы все сделала по-другому, включая решение кормить грудью».
Я не знаю, какой опыт родов будет у моих дочерей когда-нибудь, и будут ли они рожать вообще. Но если они пойдут по стопам своей матери и родят дочерей, или если они родят первого мальчика, чтобы следовать за четырьмя поколениями женщин, пусть они уважают свои тела, осознают свою силу и испытают ее во всей ее полноте.
В следующем выпуске этого журнала я подчеркну некоторые преимущества, которые мы получаем, слушая истории о рождении наших семей, и предложу способы, с помощью которых вы можете начать раскрывать свою собственную уникальную и значимую для каждого человека историю рождения.
«Рассказывая истории, — пишет Дин Орниш, доктор медицинских наук, в предисловии к книге «Мудрость за кухонным столом: истории, которые исцеляют», , — мы также узнаем, что делает нас похожими, что нас всех связывает, что помогает нам преодолевать изоляцию». что отделяет нас друг от друга и от самих себя» (Орниш, 1996, с. XVII).
1 См., например, следующие публикации:
Leavitt, J.W. (1986). Уложили спать: деторождение в Америке, 1750-1950 гг. Нью-Йорк: Издательство Оксфордского университета.
Верц Р.В. и Верц Д.К. (1986). Заметки об упадке акушерок и росте медицинских акушеров. В П. Конрад и Р. Керн (редакторы), Социология здоровья и болезней (стр. 134–145). Нью-Йорк: Издательство Св. Мартина.
2 Увлекательное подробное обсуждение социальной истории вскармливания младенцев и его происхождения см. в Mothers and Medicine: A Social History of Infant Feeding, 1890–1950 , Rima D.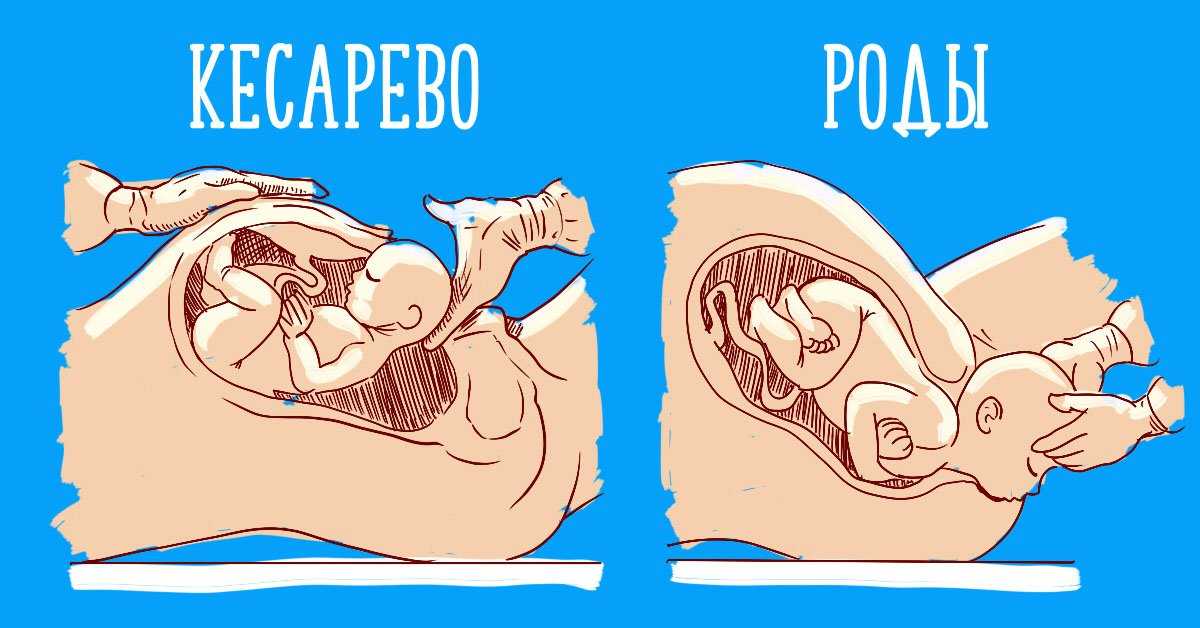 Apple ( опубликовано в 1987 году издательством University of Wisconsin Press).
Apple ( опубликовано в 1987 году издательством University of Wisconsin Press).
National BC Study II – Американская ассоциация родильных домов
Ребекка Деккер, PhD, RN, APRN для Американской ассоциации родильных домов
США. Будем ли мы, как страна, продолжать свой нынешний путь роста частоты кесарева сечения, чрезмерных затрат и более плохих исходов у матерей, чем в 33 других странах первого мира?[1] Или мы начнем расширять другие варианты получения оптимального ухода. во время наших рождений?
Важное исследование, опубликованное в Journal of Midwifery and Women’s Health[2], показывает, что центры родовспоможения обеспечивают первоклассный уход за здоровыми беременными женщинами в США. Найден Центр исследования II и что это значит для мам и семей.
Во-первых, что такое родильный дом?
Американская ассоциация родильных домов определяет родильный дом как домашнюю обстановку, в которой медицинские работники, обычно акушерки, оказывают семейную помощь здоровым беременным женщинам. Большинство родильных домов расположены отдельно от больниц, а некоторые физически находятся внутри больничных зданий. Родильные дома в больницах должны соответствовать определенным стандартам независимости и должны быть отделены от отделения родовспоможения, чтобы считаться настоящими родильными центрами.[3]
Большинство родильных домов расположены отдельно от больниц, а некоторые физически находятся внутри больничных зданий. Родильные дома в больницах должны соответствовать определенным стандартам независимости и должны быть отделены от отделения родовспоможения, чтобы считаться настоящими родильными центрами.[3]
Беременность и роды являются здоровыми, нормальными жизненными событиями для большинства женщин и младенцев. В родильных домах акушерки и персонал придерживаются «здоровой» модели родов, что означает, что они обеспечивают непрерывный поддерживающий уход, а вмешательства используются только в случае необходимости с медицинской точки зрения.
Центры родовспоможения повсеместно ориентированы на заботу о семье. В родильных домах полностью соблюдается право детородной женщины принимать решения об обстоятельствах ее рождения. Например, в родильных домах женщин поощряют есть, если они голодны, двигаться и проводить время в ванне, когда они хотят, и тужиться в любом положении, которое они считают наиболее удобным. Центры родовспоможения признают, что мать знает, что нужно ее телу для родов. Акушерки и персонал заботятся о ее потребностях, старательно наблюдая за признаками, не относящимися к сфере хорошего самочувствия.[3], [4]
Центры родовспоможения признают, что мать знает, что нужно ее телу для родов. Акушерки и персонал заботятся о ее потребностях, старательно наблюдая за признаками, не относящимися к сфере хорошего самочувствия.[3], [4]
Как сотрудничают родильные дома и больницы?
Несмотря на то, что они работают независимо, родильные дома, отвечающие стандартам Американской ассоциации родильных домов, интегрированы в систему здравоохранения и направляют клиентов на лечение к врачу или переводят в больницу, если возникают медицинские потребности. Некоторые акушерки в родильных домах также имеют больничные привилегии, поэтому в этих случаях уход не прерывается в случае перевода. В других случаях акушерки остаются с матерью во время перевода и помогают ей.
Известно, что больницы, сотрудничающие с родильными домами, пользуются преимуществами увеличения доходов и улучшения связей с общественностью. Когда больницы сотрудничают с родильными домами, эти больницы расширяют спектр услуг, которые они предлагают населению.
Сколько женщин сегодня рожают в больницах и родильных домах?
В США 98,8% родов происходят в больничных родильных домах, при этом 86% таких родов посещают врачи.[5] Напротив, 0,3% родов происходят в родильных домах, где большую часть ухода оказывают медсестры-акушерки и акушерки.[5] Среди женщин, рожающих в больницах, примерно 85% относятся к группе низкого риска[6], в то время как все женщины, имеющие право на лечение в родильном центре, здоровы и относятся к группе низкого риска[2].
Поскольку больницы специализируются на лечении острых заболеваний и травм, они являются очевидным выбором для женщин с осложнениями, требующими медикаментозного или хирургического вмешательства, или для тех, кто предпочитает роды с высоким уровнем вмешательства. Однако, когда нормальные, здоровые беременные женщины рожают в больницах, уход за ними часто сводится к тому же самому медицинскому подходу. Философия часто звучит так: «Что, если случится что-то плохое?» вместо «Что происходит прямо сейчас?» Стандартные протоколы, предназначенные для подготовки к проблемам, которые могут никогда не возникнуть, могут нарушить нормальные роды у здоровых беременных женщин. [4]
[4]
В результате многие женщины в больницах получают помощь независимо от того, нуждаются они в ней или нет. Почти все женщины (87%), которые рожают в больницах, проходят непрерывный электронный мониторинг плода, 80% получают внутривенные жидкости, 47% искусственно ускоряют роды с помощью лекарств, а 43% первородящих матерей искусственно стимулируют роды. 8] Кроме того, 60% женщин, рожающих в больницах, не имеют права есть и пить, 76% прикованы к постели, а 92% рожают лежа на спине.[7] Имеются убедительные доказательства того, что рутинное использование этих практик без медицинских показаний дает мало пользы и много потенциального вреда для здоровых матерей и младенцев.[8]–[15]
О чем говорится в новом исследовании центра родовспоможения?
Цель исследования Stapleton et al. (2013) Национального центра родовспоможения II состояла в том, чтобы описать текущие результаты деятельности центров родовспоможения в США[2]. Исследователи зарегистрировали 22 403 женщины, которые планировали рожать в родильных домах, когда они зарегистрировались для дородового ухода в 79 родильных домах в США в период с 2007 по 2010 год. для аккредитации родильных домов, и за женщинами ухаживали сертифицированные медсестры-акушерки (80%), сертифицированные профессиональные акушерки и лицензированные акушерки (14%) или бригады, состоящие из всех трех типов акушерок (6%). Женщины были зарегистрированы во время их первого дородового визита и наблюдались во время беременности, родов и до 6 недель после родов.
для аккредитации родильных домов, и за женщинами ухаживали сертифицированные медсестры-акушерки (80%), сертифицированные профессиональные акушерки и лицензированные акушерки (14%) или бригады, состоящие из всех трех типов акушерок (6%). Женщины были зарегистрированы во время их первого дородового визита и наблюдались во время беременности, родов и до 6 недель после родов.
Кто были женщины, участвовавшие в исследовании?
Женщины имели право рожать в родильном доме, если они были беременны одним ребенком, если они достигли срока, если ребенок находился в положении головой вниз и если не было других серьезных медицинских факторов риска. В конце концов, исследователи рассмотрели результаты только для женщин, которые к концу беременности все еще планировали обратиться в родильный дом.
Окончательная выборка исследования состояла из 15 574 женщин. Три четверти женщин были белыми, 11% были латиноамериканцами / латиноамериканками, 6% были афроамериканками, 2% были азиатами, 1% были коренными американцами и 3% имели другой расовый статус. Большинство женщин были в возрасте от 18 до 34 лет (85%), в то время как 14% были в возрасте 35 лет и старше, а 1% — моложе 18 лет.
Большинство женщин были в возрасте от 18 до 34 лет (85%), в то время как 14% были в возрасте 35 лет и старше, а 1% — моложе 18 лет.
Большинство женщин были замужем (80%), а 72% имели хотя бы какое-то высшее образование. Около половины женщин были беременны своим первым ребенком, а другая половина была опытными мамами. Что касается способа оплаты, 54% женщин имели частную страховку, 24% были на Medicaid, 15% использовали самостоятельную оплату, 3% имели военную страховку и 2% имели Medicare. Очень немногие мамы курили (1,5%) или злоупотребляли психоактивными веществами (0,5%).
Каковы результаты для мам?
Одним из наиболее важных результатов этого исследования было то, что более 9из 10 женщин (94%), которые начали роды, планируя роды в родильном доме, рожали естественным путем. Другими словами, частота кесарева сечения для женщин с низким уровнем риска, решивших рожать в родильном доме, составляла всего 6% — по сравнению с частотой кесарева сечения в США, равной 27% для женщин с низким риском [16]. Это означает, что частота кесарева сечения у женщин в родильных домах более чем в 4 раза ниже, чем у женщин с низким уровнем риска в США
Это означает, что частота кесарева сечения у женщин в родильных домах более чем в 4 раза ниже, чем у женщин с низким уровнем риска в США
Как часто женщин переводили в больницы?
Из 15 574 женщин, которые планировали рожать в родильном доме в начале родов, большинство женщин (84%) рожали в родильном доме. Из всей выборки 4,5% были направлены в стационар до поступления в родильный дом, 11,9%% переведены в больницу во время родов, 2,0% переведены после родов и 2,2% детей были переведены после рождения. Большинство переводов в роды были беременными впервые (82%).
Из 1851 женщины, которые были переведены в больницу во время родов, у 54% были вагинальные роды, у 38% было кесарево сечение и у 8% были вагинальные роды с помощью щипцов или вакуумной помощи.
Большинство переводов во время родов было осуществлено по неэкстренным причинам, таким как затянувшиеся роды. Менее 1% исследуемой выборки (0,9% от общего числа, число [n] = 140) переведены в стационар во время родов по экстренным показаниям. Очень небольшой процент женщин (0,4%, n = 67) и младенцев (0,6%, n = 94) перевели после рождения по экстренным показаниям.
Очень небольшой процент женщин (0,4%, n = 67) и младенцев (0,6%, n = 94) перевели после рождения по экстренным показаниям.
Наиболее частой причиной экстренной транспортировки во время родов была неудовлетворительная частота сердечных сокращений плода (0,5%, n = 72), в то время как наиболее частой причиной экстренной транспортировки после родов и новорожденных было послеродовое кровотечение (0,2%, n = 36). ) и проблемы с дыханием у новорожденных (0,4%, n = 66). В большинстве случаев послеродовое кровотечение безопасно лечили в родильном доме без какой-либо необходимости в транспортировке. Материнской смертности не было.
Каковы результаты для младенцев?
Ранее крупные исследования показали, что центры родовспоможения дают отличные результаты для младенцев (например, исследование I Национального центра родов 1985–1987 годов).[17] Исследование II Национального центра родовспоможения описывает текущие результаты за 2007–2010 годы.
В исследовании II Национального центра родовспоможения было 0,47 мертворождений на 1000 женщин (0,047%) и 0,40 смертей новорожденных на 1000 женщин (0,04%). Мертворождения определялись как смерти, которые произошли после того, как женщина достигла срока, но до родов, а смерти новорожденных определялись как смерти, которые произошли после рождения и в течение первых 28 дней жизни.
Мертворождения определялись как смерти, которые произошли после того, как женщина достигла срока, но до родов, а смерти новорожденных определялись как смерти, которые произошли после рождения и в течение первых 28 дней жизни.
Показатели мертворождаемости и смертности новорожденных в исследовании II Национального центра родовспоможения сравнимы с данными других исследователей, когда они изучали женщин с низким уровнем риска. Результаты поразительно похожи на результаты исследования Национального центра родов I, которое проводилось около 25 лет назад. В то время исследователи обнаружили уровень мертворождаемости 0,3 на 1000 и уровень смертности новорожденных 0,3 на 1000.[17]
Показатели мертворождаемости и смертности новорожденных в новом исследовании II Национального центра родовспоможения также были аналогичны тем, которые исследователи в Соединенном Королевстве обнаружили среди женщин с низким уровнем риска в больницах, автономных родильных домах и при домашних родах. В исследовании Birthplace in England, проведенном в 2011 году[18], частота мертворождений варьировалась от 0,0–0,7 на 1000 в больницах до 0,1–2,2 в отдельно стоящих родильных домах и 0,1–1,0 на дому. Смертность новорожденных колебалась от 0,1–0,8 в больницах до 0,1–1,3 в отдельно стоящих родильных домах и 0,1–1,0 на дому.
В исследовании Birthplace in England, проведенном в 2011 году[18], частота мертворождений варьировалась от 0,0–0,7 на 1000 в больницах до 0,1–2,2 в отдельно стоящих родильных домах и 0,1–1,0 на дому. Смертность новорожденных колебалась от 0,1–0,8 в больницах до 0,1–1,3 в отдельно стоящих родильных домах и 0,1–1,0 на дому.
Поскольку исследование II Национального центра родовспоможения не включало группу сравнения больниц, мы не можем сказать, существует ли статистическая разница в смертности между плановыми родами в родильном доме и плановыми родами в больнице. Тем не менее, важно отметить, что показатели, о которых сообщило исследование родильного дома, аналогичны тем, которые другие исследователи наблюдали во многих различных условиях родовспоможения. Актуальные статистические данные из недавно опубликованного исследования Национального центра родовспоможения II могут лучше помочь семьям принять обоснованное решение о том, где они хотят рожать.
Почему это открытие о низкой частоте кесарева сечения так важно?
Частота кесарева сечения в США значительно увеличилась за последние несколько десятилетий с 21% в 1996 году до 32% всех родов в настоящее время. [19] Более половины прироста приходится на первородящих, и большинство этих кесаревых сечений делаются по более субъективным причинам, таким как медленное течение родов и изменения частоты сердечных сокращений ребенка, которые иногда трудно интерпретировать при непрерывном электронном мониторинге плода. 20] Между тем частота кесарева сечения в родильных домах остается стабильной на протяжении более 20 лет и составляет 4,4–6%.[2], [17]
[19] Более половины прироста приходится на первородящих, и большинство этих кесаревых сечений делаются по более субъективным причинам, таким как медленное течение родов и изменения частоты сердечных сокращений ребенка, которые иногда трудно интерпретировать при непрерывном электронном мониторинге плода. 20] Между тем частота кесарева сечения в родильных домах остается стабильной на протяжении более 20 лет и составляет 4,4–6%.[2], [17]
Хорошо известно, что хирургические роды имеют краткосрочные и долгосрочные последствия для здоровья матери и ребенка. Хотя кесарево сечение, очевидно, необходимо в определенных медицинских ситуациях, женщины и лица, осуществляющие уход за ними, должны взвесить потенциальную пользу и потенциальный вред, включая более длительное пребывание в больнице и более длительное время восстановления для женщин; проблемы с дыханием и другие проблемы у новорожденных; и проблемы с плацентой при будущих беременностях.[21]
Кроме того, важно, чтобы вы знали, что кесарево сечение ограничивает выбор женщин в плане родов при будущих беременностях. Более половины женщин, которые хотят вагинальных родов после кесарева сечения, не могут найти поддерживающего врача[7] — даже несмотря на то, что вагинальные роды после кесарева сечения являются безопасным и подходящим выбором для большинства женщин.[22] В конечном счете, девять из десяти женщин в США, которые рожают хирургическим путем, в конечном итоге будут рожать последующих детей хирургическим путем,[5] с риском причинения вреда, возрастающим с каждой операцией.[23]
Более половины женщин, которые хотят вагинальных родов после кесарева сечения, не могут найти поддерживающего врача[7] — даже несмотря на то, что вагинальные роды после кесарева сечения являются безопасным и подходящим выбором для большинства женщин.[22] В конечном счете, девять из десяти женщин в США, которые рожают хирургическим путем, в конечном итоге будут рожать последующих детей хирургическим путем,[5] с риском причинения вреда, возрастающим с каждой операцией.[23]
Учитывая эти проблемы, важно, чтобы мы нашли способ безопасно снизить количество ненужных кесаревых сечений у будущих мам. Исследование II Национального центра родовспоможения показывает, что, когда женщины получают акушерскую помощь в родильных домах, предотвращается предотвратимое кесарево сечение.
Какова потенциальная экономия средств?
Исследователи подсчитали, что в этом исследовании было сэкономлено более 30 миллионов долларов благодаря тому, что 15 574 женщины решили рожать в родильных домах.
Почему родильные дома экономят деньги?
Во-первых, вагинальные роды в родильных домах просто дешевле. В 2011 году средняя сумма возмещения услуг учреждения Medicare/Medicaid за неосложненные вагинальные роды в больнице составила 3998 долларов по сравнению с 1907 долларами в родильных домах. Только этот фактор сэкономил 27,2 миллиона долларов в Национальном исследовании рождаемости II. Даже если бы возмещение расходов в родильных домах было скорректировано, чтобы выплаты были более справедливыми и больше соответствовали больничным родам, сокращение использования вмешательств все равно привело бы к значительной экономии средств для страховых компаний.
Во-вторых, частота кесарева сечения в этом исследовании составила 6% по сравнению с 27% у рожениц из группы низкого риска в США. подсчитано, что они пережили бы 3000 дополнительных — и ненужных — кесаревых сечений. Вместо этого эти кесаревые сечения были безопасно и эффективно предотвращены, а потенциальная экономия средств составила не менее 4,5 миллионов долларов.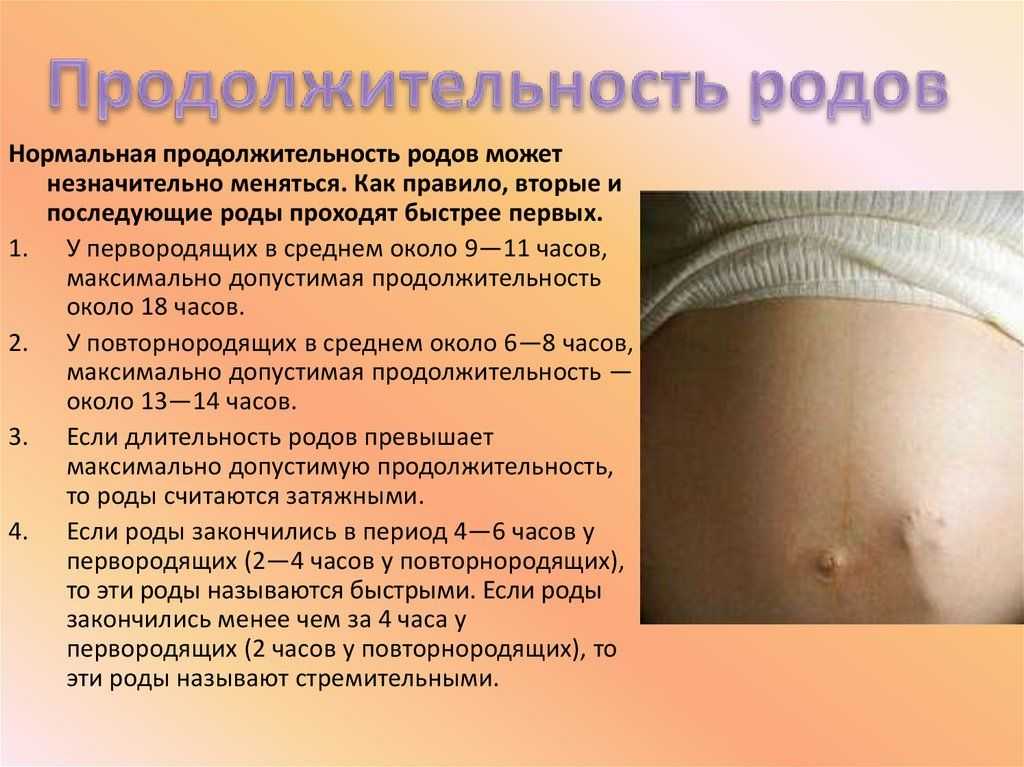
В настоящее время роды являются основной причиной госпитализации в США — на них приходится четверть всех выписок из больниц.[24] Но только 0,3% американских женщин рожают в родильных домах.[5] Если бы даже небольшая часть родов в больницах была перенесена в родильные дома, наша страна увидела бы значительную экономию средств, и больше семей получили бы первоклассную помощь в родильных домах.
Каков итог для семей?
Будущие семьи, выбравшие центр родовспоможения в США, могут рассчитывать на высококачественную семейную помощь с частотой кесарева сечения примерно в 6%. Менее 2% женщин, выбравших центр родовспоможения, нуждаются в срочном переводе либо матери, либо новорожденного. Показатели мертворождаемости и смертности новорожденных сопоставимы с показателями, наблюдаемыми в других группах населения с низким уровнем риска. Информация, предоставленная новым исследованием Национального центра родовспоможения II, поможет женщинам и семьям принимать обоснованные и обоснованные решения о рождении их детей.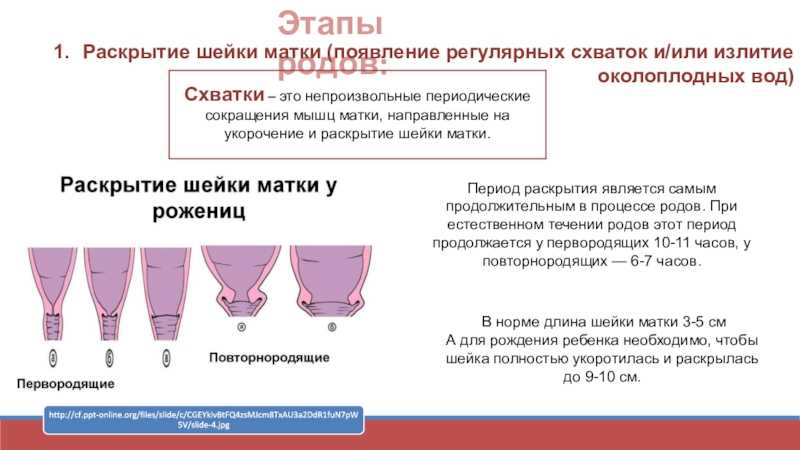
Каков итог для врачей и больниц?
Для врачей и больниц это исследование подтверждает первоначальные выводы исследования 1989 года, проведенного в родильных домах, о том, что акушерская помощь в родильных домах безопасна. Теперь у нас есть данные двух крупномасштабных исследований в США, а также дополнительное преимущество более чем 35-летнего опыта родильных домов. Эти результаты должны побудить врачей и больницы сотрудничать с центрами родовспоможения в своих сообществах. Партнерства принесут пользу больницам за счет увеличения доходов от направления и признания, а также принесут пользу пациентам, сделав переход между услугами как можно более плавным и ориентированным на пациента.
Каков итог для политиков?
Родильные дома представляют собой ценный вариант родовспоможения и дополняют существующую больничную систему. Уход, предоставляемый центрами родовспоможения, полностью соответствует видению «тройной цели» здравоохранения: улучшение качества ухода, улучшение здоровья населения и снижение затрат на здравоохранение на душу населения. [25] Законодательство необходимо для согласования методов оплаты и правил, чтобы мы могли лучше способствовать распространению центров родовспоможения.
[25] Законодательство необходимо для согласования методов оплаты и правил, чтобы мы могли лучше способствовать распространению центров родовспоможения.
Об авторе
Ребекка Деккер, доктор медицинских наук, RN, APRN, медсестра-исследователь, педагог и основатель доказательной медицины. Она также входит в совет ImprovingBirth.org.
Ссылки
- Всемирная организация здравоохранения. Статистика мирового здравоохранения, 2010 г. По состоянию на 21 января 2013 г. Доступно по адресу: http://www.who.int/whosis/whostat/2010/en/.
- Stapleton SR, Osborne C, Illuzzi J. Результаты лечения в родильных домах: демонстрация надежной модели. Журнал акушерства и женского здоровья. 2013 г. Доступно по адресу: http://onlinelibrary.wiley.com/doi/10.1111/jmwh.12003/full.
- Американская ассоциация родильных домов. Что такое роддом? По состоянию на 21 января 2013 г. Доступно по адресу: http://www.birthcenters.org/for-parents/what-is-a-birth-center.

- Гоер Х., Романо А.М. Оптимальный уход при родах: аргументы в пользу физиологического подхода. Сиэтл, Вашингтон: Издательство Classic Day Publishing; 2012 г. Доступно по адресу: http://www.optimalcareinchildbirth.com/.
- Мартин Дж.А., Гамильтон Б.Е., Вентура С.Дж. и др. Рождения: окончательные данные за 2010 год. Национальные отчеты о естественном движении населения. 2012;16. Доступно по адресу: http://www.cdc.gov/nchs/data/nvsr/nvsr61/nvsr61_01.pdf.
- Martina JA, Hamilton BE, Sutton PD. Рождения: окончательные данные за 2006 год. Национальные отчеты о естественном движении населения. 2009;57. Доступно по адресу: http://www.cdc.gov/nchs/data/nvsr/nvsr57/nvsr57_07.pdf.
- Declercq ER, Sakala C, Corry MP, et al. Прислушиваясь к матерям II: отчет о втором национальном исследовании детородного опыта женщин в США. Журнал перинатального образования. 2007;16:9-14. Доступно по адресу: http://www.childbirthconnection.org/pdfs/LTMII_report.pdf.
- Laughon SK, Zhang J, Grewal J, et al.
 Индукция родов в современной акушерской когорте. Американский журнал акушерства и гинекологии. 2012;206:486 e481-489. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/22520652.
Индукция родов в современной акушерской когорте. Американский журнал акушерства и гинекологии. 2012;206:486 e481-489. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/22520652. - Альфиревич З., Девейн Д., Гит Г.М. Непрерывная кардиотокография как форма электронного мониторинга плода для оценки состояния плода во время родов. Кокрановская база данных систематических обзоров. 2006: CD006066. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/16856111.
- Коко А., Дерксен-Шрок А., Коко К. и др. Рандомизированное исследование повышенной внутривенной гидратации в родах при неограниченном выделении жидкости из полости рта. Семейная медицина. 2010;42:52-56. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20063224.
- Кавита А., Чакко К.П., Томас Э. и др. Рандомизированное контролируемое исследование по изучению влияния внутривенной гидратации на продолжительность родов у нерожавших женщин. Архив гинекологии и акушерства. 2012; 285:343-346.
 Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/21748313.
Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/21748313. - Багг Г.Дж., Сиддики Ф., Торнтон Д.Г. Окситоцин в сравнении с отсутствием лечения или отсроченным лечением при медленном течении первой стадии спонтанных родов. Кокрановская база данных систематических обзоров. 2011:CD007123. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/21735408.
- Гупта Дж.К., Хофмейр Г.Дж. Положение женщины во втором периоде родов. Кокрановская база данных систематических обзоров. 2004: CD002006. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/14973980.
- Сингата М., Транмер Дж., Гайт Г.М. Ограничение приема жидкости и пищи во время родов. Кокрановская база данных систематических обзоров. 2010: CD003930. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/20091553.
- Лоуренс А., Льюис Л., Хофмейр Г.Дж. и др. Положение матери и подвижность в первом периоде родов. Кокрановская база данных систематических обзоров. 2009 г.
 :CD003934. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/19370591.
:CD003934. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/19370591. - HealthyPeople.gov. Здоровые люди 2020: здоровье матери, младенца и ребенка. По состоянию на 21 января 2013 г. Доступно по адресу: http://healthypeople.gov/2020/topicsobjectives2020/objectiveslist.aspx?topicId=26. Прокрутите вниз до MICH 7.1 и нажмите на ссылку «Уменьшить число кесаревых сечений».
- Rooks JP, Weatherby NL, Ernst EK, et al. Результаты лечения в родильных домах. Исследование Национального центра родовспоможения. Медицинский журнал Новой Англии. 1989;321:1804-1811. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/2687692.
- Броклхерст П., Харди П., Холлоуэлл Дж. и др. Перинатальные и материнские исходы в зависимости от запланированного места родов для здоровых женщин с беременностью с низким риском: национальное проспективное когортное исследование места рождения в Англии. Британский медицинский журнал. 2011;343:d7400. Доступно по адресу: http://www.
 ncbi.nlm.nih.gov/pubmed/22117057.
ncbi.nlm.nih.gov/pubmed/22117057. - Менакер Ф., Гамильтон Б.Э. Последние тенденции кесарева сечения в США. Краткий обзор данных Национального центра статистики здравоохранения. 2010;35. Доступно по адресу: http://www.cdc.gov/nchs/data/databriefs/db35.pdf.
- Барбер Э.Л., Лундсберг Л.С., Белэнгер К. и др. Показания, способствующие увеличению частоты кесарева сечения. Акушерство и гинекология. 2011;118:29-38. Доступно по адресу: http://www.ncbi.nlm.nih.gov/pubmed/21646928.
- Связь с родами. Вагинальные роды или кесарево сечение: что поставлено на карту для женщин и детей? 2012. По состоянию на 21 января 2013 г. Доступно по адресу: http://transform.childbirthconnection.org/wp-content/uploads/2012/12/Cesarean-Report.pdf.
- Bangdiwala SI, Brown SS, Cunningham FG, et al. Проект заявления конференции по разработке консенсуса NIH о вагинальных родах после кесарева сечения: новые идеи. Консенсус NIH и заявления о состоянии науки. 2010;27. Доступно по адресу: http://www.