Содержание
Признаки преждевременных родов: что должно насторожить будущую маму
Ранние роды — это как гром среди ясного неба. Вроде бы все шло по плану, а тут бац — и ваш малыш решил появиться на свет раньше срока. Но не паникуйте! Давайте разберемся, как подготовиться к этому важному событию, если оно застало вас врасплох на 30-й неделе беременности. Я поделюсь с вами ценными советами от опытных мам и врачей, которые помогут вам встретить раннего пташку во всеоружии.
Прежде всего, нужно понимать, что роды в 30 недель — это серьезно. Ваш малыш еще не fully готов к самостоятельной жизни, но медицина не стоит на месте, и шансы на благополучный исход весьма высоки. Главное — действовать быстро и грамотно. Но как узнать, что роды начались? Вот несколько тревожных звоночков:
- Регулярные схватки (чаще 4 раз в час)
- Отхождение околоплодных вод
- Кровянистые выделения
- Сильное давление внизу живота
Если вы заметили хотя бы один из этих симптомов — немедленно звоните в скорую или мчитесь в роддом. Лучше перестраховаться, чем рисковать здоровьем малыша. А теперь давайте поговорим о том, как подготовиться к ранним родам, если у вас есть немного времени в запасе.
Сборы в роддом: экспресс-версия
Обычно будущие мамы начинают собирать сумку в роддом заранее, но что делать, если время поджимает? Вот список самого необходимого:
- Документы (паспорт, полис, обменная карта)
- Пеленки и подгузники для недоношенных
- Минимальный набор одежды для себя
- Средства гигиены
- Бутылочка воды и легкий перекус
Не забудьте зарядить телефон и взять зарядное устройство — связь с близкими сейчас особенно важна. А вот от горы игрушек и «приданого» для малыша пока можно отказаться — все это привезут позже.
Психологический настрой: ключ к успеху
Роды в 30 недель — это стресс, тут не поспоришь. Но паника — худший советчик. Попробуйте сосредоточиться на позитиве: медицина творит чудеса, и даже самые крохотные малыши имеют отличные шансы вырасти здоровыми и счастливыми. Вспомните истории успеха, которыми делятся мамы на форумах. «Роды в 30 недель отзывы» — запрос, который может придать вам сил и уверенности.

Одна мама рассказывает: «Когда начались схватки на 30 неделе, я думала, что мир рушится. Но наш богатырь весом 1400 грамм оказался настоящим бойцом. Сейчас ему 5 лет, и он ни в чем не уступает сверстникам!» Такие истории вдохновляют и дают надежду, не правда ли?
Медицинская помощь: доверьтесь профессионалам
В случае ранних родов вы окажетесь под пристальным вниманием неонатологов. Эти волшебники в белых халатах сделают все возможное, чтобы помочь вашему малышу. Не стесняйтесь задавать вопросы и просить объяснений — понимание ситуации поможет вам чувствовать себя увереннее.
А знаете ли вы, что современные кувезы — это настоящие чудеса техники? Они создают для недоношенного малыша идеальные условия, максимально приближенные к тем, что были в животе у мамы. Температура, влажность, даже звуковой фон — все продумано до мелочей. Так что ваш кроха будет в надежных руках.
Грудное вскармливание: жидкое золото для недоношенного
Если роды случились на 30 неделе, ваше молоко — настоящий эликсир жизни для малыша. Оно содержит идеальный баланс питательных веществ и антител, жизненно необходимых крохе. Но как быть, если малыш еще слишком слаб, чтобы сосать грудь?
На помощь приходит сцеживание. Да, это не самый приятный процесс, но поверьте — оно того стоит. Каждая капля вашего молока — это инвестиция в здоровье малыша. Современные молокоотсосы делают процесс максимально комфортным. А медсестры научат вас правильной технике и помогут сохранить лактацию.
Уход за недоношенным: нежность во всем
Кожа недоношенного малыша невероятно чувствительна. Представьте себе лепесток розы — вот настолько нежной может быть кожа вашего крохи. Поэтому все, что соприкасается с ней, должно быть максимально мягким и гипоаллергенным.
Выбирайте подгузники и одежду специально для недоношенных детей. Они учитывают все особенности таких малышей — от размера до материалов. А для ухода используйте только средства, рекомендованные врачом. Никакой самодеятельности — здоровье малыша превыше всего!
Поддержка близких: бесценный ресурс
В ситуации ранних родов поддержка семьи и друзей становится неоценимой. Не стесняйтесь просить о помощи — будь то приготовление еды, уборка дома или просто моральная поддержка. Помните, что вы не одна в этой ситуации.
Муж может стать вашей главной опорой. Пусть он возьмет на себя общение с родственниками и друзьями, решение бытовых вопросов. А вы сосредоточьтесь на самом главном — восстановлении и заботе о малыше. Вместе вы справитесь с любыми трудностями!
Жизнь после выписки: новая реальность
Когда наступит долгожданный день выписки, будьте готовы к тому, что жизнь изменится. Недоношенные детки требуют особого ухода и внимания. Но не пугайтесь — со временем все войдет в привычное русло.
Важно соблюдать рекомендации врачей по кормлению, уходу и развитию малыша. Не пропускайте плановые осмотры и вакцинации. И помните — каждый день ваш кроха становится сильнее и крепче. Совсем скоро он догонит своих сверстников, и эти тревожные дни останутся лишь воспоминанием.
Роды в 30 недель — это испытание, но вы справитесь. Вера в лучшее, поддержка близких и достижения современной медицины творят чудеса. Ваш малыш — настоящий боец, а вы — самая лучшая мама на свете. Вместе вы преодолеете все трудности и выйдете из этой ситуации победителями. Удачи вам и крепкого здоровья вашему малышу!
Медицинская помощь при угрозе преждевременных родов: опыт рожениц
Когда часы беременности начинают тикать слишком быстро, а на календаре еще только 30-я неделя, будущие мамы оказываются в водовороте эмоций и тревог. Но не стоит паниковать! Современная медицина творит чудеса, и даже самые ранние пташки имеют все шансы вырасти здоровыми и крепкими. Давайте заглянем за кулисы преждевременных родов и узнаем, какую помощь могут оказать врачи, а также послушаем истории мам, прошедших через это испытание.
Тревожные звоночки: когда бить в колокола?
Представьте, что ваш организм — это сложный механизм, где каждая деталь играет свою роль. Иногда этот механизм дает сбой, и важно вовремя это заметить. Какие же сигналы должны заставить вас немедленно связаться с врачом?
- Регулярные схватки (чаще 4 раз в час)
- Отхождение околоплодных вод (даже если это просто «подтекание»)
- Кровянистые выделения
- Сильное давление внизу живота или в области поясницы
- Резкое увеличение выделений или изменение их характера
Одна из мам, Анна, поделилась своим опытом: «На 29-й неделе я почувствовала странное напряжение внизу живота. Сначала подумала — ну, малыш просто активничает. Но интуиция подсказывала, что что-то не так. Я позвонила в скорую, и слава богу! Оказалось, начиналась преждевременная родовая деятельность».

Скорая помощь: каждая минута на счету
Когда речь идет о преждевременных родах, время — главный враг и одновременно союзник. Чем раньше вы окажетесь под наблюдением врачей, тем больше шансов предотвратить роды или подготовиться к ним наилучшим образом. Но что же происходит, когда вы попадаете в больницу?
- Оценка состояния: врачи проведут ряд обследований, включая УЗИ, КТГ (кардиотокографию) и анализы крови.
- Токолиз: если есть возможность остановить родовую деятельность, вам назначат препараты для расслабления матки.
- Кортикостероиды: эти препараты помогают ускорить созревание легких малыша.
- Антибиотики: для профилактики возможных инфекций.
- Постельный режим: иногда самое лучшее, что вы можете сделать — это просто лежать.
Марина, мама двойняшек, родившихся на 31 неделе, вспоминает: «Когда меня привезли в больницу, я думала, что вот-вот рожу. Но врачи действовали как настоящая команда спасателей. Благодаря их усилиям, удалось продержаться еще неделю. Эта неделя стала решающей для здоровья моих мальчишек».
Палата интенсивной терапии: дом для маленьких героев
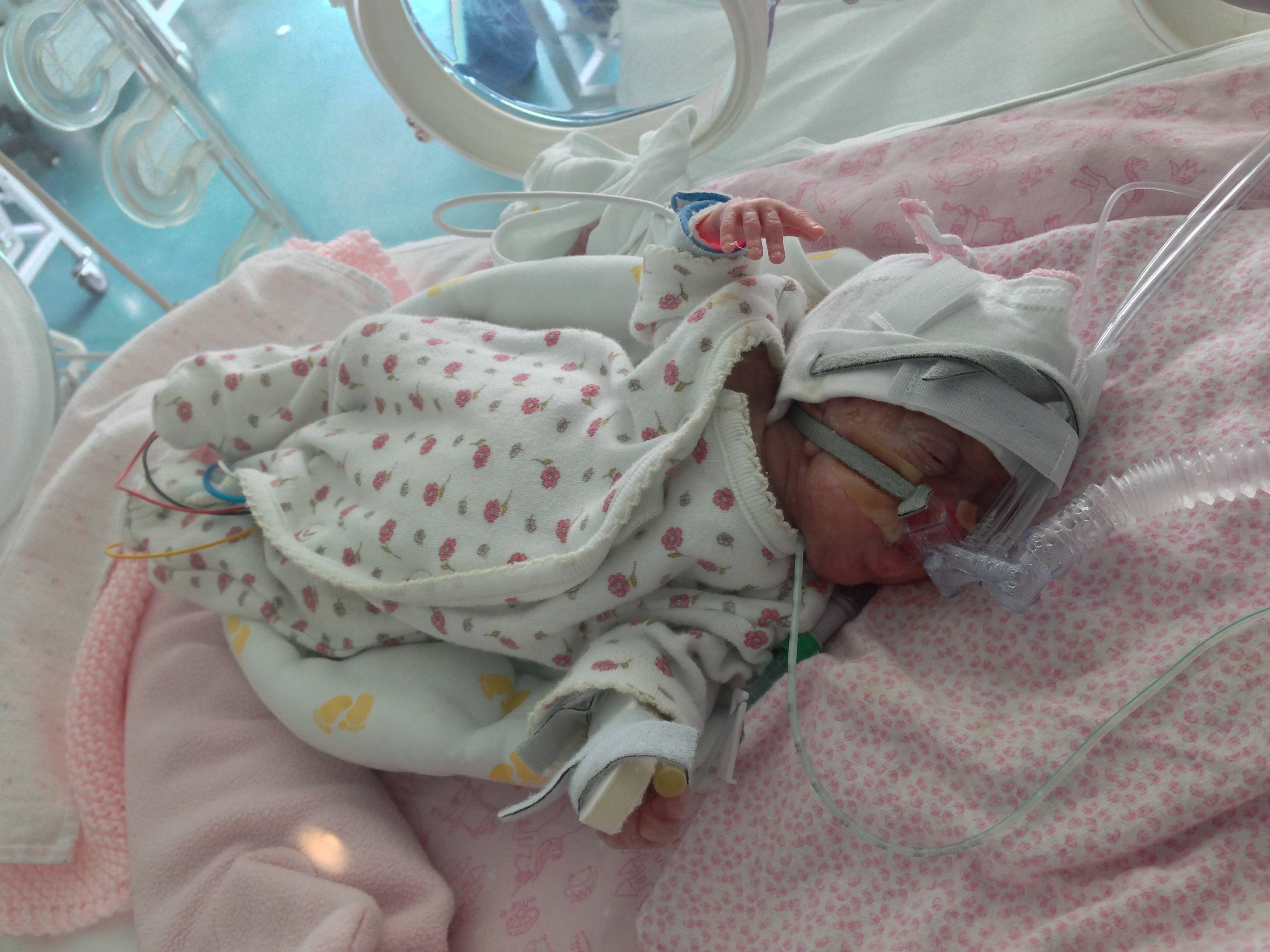
Если роды все же начались, не паникуйте! Отделения неонатологии сегодня оснащены по последнему слову техники. Кувезы, аппараты ИВЛ, системы мониторинга — все это поможет вашему малышу адаптироваться к жизни вне утробы.
Но знаете, что самое удивительное? Даже среди всей этой высокотехнологичной аппаратуры, самым эффективным «лекарством» остается… любовь мамы! Метод кенгуру, когда мама держит малыша на груди кожа к коже, творит настоящие чудеса. Температура тела стабилизируется, дыхание становится ровнее, а сердцебиение — спокойнее.
Ольга, чья дочка родилась на 30 неделе, рассказывает: «Первый раз, когда мне разрешили взять Машеньку на руки, я боялась даже дышать. Она была такой крошечной! Но стоило прижать ее к груди, как я почувствовала — все будет хорошо. Мы справимся».
Грудное вскармливание: жидкое золото для недоношенного
Если вы думаете, что при ранних родах о грудном вскармливании можно забыть, то вы глубоко ошибаетесь! Ваше молоко — это настоящий эликсир жизни для малыша. Оно содержит идеальный баланс питательных веществ и антител, жизненно необходимых крохе.

Но как быть, если малыш еще слишком слаб, чтобы сосать грудь? На помощь приходит сцеживание. Да, это не самый приятный процесс, но поверьте — оно того стоит. Каждая капля вашего молока — это инвестиция в здоровье малыша.
Екатерина, мама тройняшек, родившихся на 29 неделе, делится опытом: «Я сцеживалась каждые три часа, днем и ночью. Было нелегко, но я представляла, как мое молоко помогает моим крошкам расти и набираться сил. Это давало мне силы продолжать».
Психологическая поддержка: не забывайте о себе
Преждевременные роды — это стресс не только для малыша, но и для мамы. Чувство вины, страх, неуверенность — все это может накрыть с головой. Но помните: ваше эмоциональное состояние напрямую влияет на малыша. Поэтому важно заботиться не только о физическом, но и о психологическом здоровье.
Многие больницы предлагают консультации психологов для родителей недоношенных детей. Не отказывайтесь от этой помощи! Кроме того, существуют группы поддержки, где вы можете пообщаться с мамами, прошедшими через подобный опыт.
Светлана, чей сын родился на 28 неделе, вспоминает: «Первое время я была как в тумане. Винила себя, боялась будущего. Но разговоры с психологом и другими мамами в отделении помогли мне понять — я не одна. Мы все в одной лодке, и вместе мы справимся».
Жизнь после выписки: новая реальность
Когда наступает долгожданный день выписки, кажется, что самое сложное позади. Но на самом деле, это начало нового этапа. Жизнь с недоношенным малышом имеет свои особенности, и к этому нужно быть готовым.
Частые визиты к врачам, особый режим кормления, повышенное внимание к гигиене — все это станет вашей новой нормой. Но не пугайтесь! С каждым днем ваш кроха будет становиться сильнее, а вы — увереннее в своих силах.
Ирина, мама мальчика, родившегося на 30 неделе, делится: «Первые месяцы дома были как американские горки. То взлет — малыш набрал 100 грамм за неделю, то падение — снова в больницу с простудой. Но знаете что? Сейчас нашему богатырю 5 лет, и он ни в чем не уступает сверстникам. Все это было не зря».
Роды в 30 недель: отзывы мам
Читая форумы и группы поддержки, можно найти множество историй мам, прошедших через ранние роды. И знаете что? Большинство этих историй заканчиваются хорошо! Да, путь непростой, но он того стоит.
Алена пишет: «Когда начались схватки на 30 неделе, я думала, мир рушится. Но наша Софийка, весом всего 1300 грамм, оказалась настоящим бойцом. Сейчас ей 7 лет, она отличница и занимается гимнастикой. Кто бы мог подумать?»
А вот история Натальи: «Роды в 30 недель застали нас врасплох. Три месяца в больнице, кувез, трубочки… Было страшно. Но сейчас, глядя на нашего Кирюшу, я понимаю — мы бы прошли через это снова, если бы понадобилось. Он стоил каждой бессонной ночи и каждой слезы».
Преждевременные роды — это испытание, но помните: вы сильнее, чем кажетесь. Современная медицина, поддержка близких и ваша любовь способны творить настоящие чудеса. Ваш малыш — настоящий боец, а вы — самая лучшая мама на свете. Вместе вы преодолеете все трудности и выйдете из этой ситуации победителями. Верьте в себя и в своего кроху!
Выживаемость недоношенных детей: истории успеха после родов на 30 неделе
Когда жизнь преподносит сюрпризы в виде преждевременных родов, многие родители оказываются на эмоциональных американских горках. Но знаете что? Статистика и реальные истории говорят о том, что даже самые ранние пташки могут вырасти здоровыми и счастливыми. Давайте-ка нырнем в мир чудес современной медицины и героических историй крох, которые решили появиться на свет раньше срока.
Цифры, которые вселяют надежду
Итак, что же говорит нам сухая статистика? По данным Всемирной организации здравоохранения, выживаемость детей, рожденных на 30 неделе беременности, составляет около 90-95%. Впечатляет, не правда ли? Но за этими цифрами стоят реальные истории борьбы, надежды и любви.
Марина, мама Кирилла, родившегося на 30 неделе, делится: «Когда врач сказал мне про 90% шансов, я ухватилась за эту цифру как за спасательный круг. Каждый день я говорила себе: мы в большинстве, мы справимся!»
Медицинские чудеса на страже жизни
А теперь давайте заглянем за кулисы отделения неонатологии. Что же помогает этим крошечным борцам выжить и окрепнуть? Современные кувезы — это настоящие мини-космические станции, где создаются идеальные условия для развития малыша. Температура, влажность, уровень кислорода — все контролируется с точностью до десятых долей.
Но технологии — это лишь половина успеха. Вторая половина — это самоотверженный труд медперсонала. Круглосуточное наблюдение, своевременная реакция на малейшие изменения в состоянии ребенка — вот что действительно творит чудеса.
Доктор Анна Петровна, неонатолог с 20-летним стажем, рассказывает: «Каждый недоношенный малыш — это уникальный случай. Мы подбираем индивидуальный план лечения, учитывая множество факторов. И знаете, что самое удивительное? Эти крохи часто удивляют нас своей силой духа и желанием жить!»
Роды в 30 недель: отзывы мам-героинь
Теперь давайте послушаем голоса тех, кто прошел через это испытание и вышел победителем. Их истории — живое доказательство того, что чудеса случаются, особенно когда в них верят.
Ольга, мама двойняшек: «Когда на 30 неделе у меня отошли воды, я думала, что мир рушится. Мальчишки родились с весом чуть больше килограмма каждый. Три месяца в больнице казались вечностью. Но сейчас, глядя на своих шустрых пятилеток, я понимаю — все было не зря. Они у меня настоящие супергерои!»
История Екатерины тоже вселяет оптимизм: «Моя Алиса решила появиться на свет на 30 неделе. Весила всего 1200 грамм. Первое время я боялась даже дотронуться до нее — такая крошечная и хрупкая. Но день за днем она набирала вес, становилась сильнее. Сейчас ей 7 лет, она занимается балетом и мечтает стать врачом, представляете?»
Метод кенгуру: когда любовь лечит
А вы знали, что одно из самых эффективных «лекарств» для недоношенных малышей — это прикосновение мамы? Метод кенгуру, когда ребенка выкладывают на грудь матери, творит настоящие чудеса. И это не просто красивые слова — есть научные исследования, подтверждающие эффективность этого метода.
Татьяна, чья дочка родилась на 29 неделе, вспоминает: «Первый раз мне разрешили взять Машу на руки только на второй неделе. Я боялась дышать, настолько она была маленькой и хрупкой. Но стоило прижать ее к груди, как я почувствовала — все будет хорошо. Мы справимся».
Питание как ключ к успеху
Правильное питание для недоношенного малыша — это не просто еда, это настоящее лекарство. И знаете что? Лучшее «лекарство» производит сама мама! Грудное молоко для недоношенных деток — это жидкое золото, богатое антителами и питательными веществами, жизненно необходимыми для роста и развития.
Но что делать, если малыш еще слишком слаб, чтобы сосать грудь? На помощь приходит сцеживание и специальные молокоотсосы. Да, это не самый приятный процесс, но результат того стоит!
Алена, мама тройняшек, родившихся на 30 неделе, делится опытом: «Я сцеживалась каждые три часа, днем и ночью. Было нелегко, но я представляла, как мое молоко помогает моим крохам расти и набираться сил. Это давало мне силы продолжать».
Развитие недоношенных: догоняем и перегоняем
Многих родителей волнует вопрос: сможет ли их недоношенный малыш догнать сверстников в развитии? Спешу вас обрадовать — в большинстве случаев ответ положительный! Конечно, первое время может казаться, что ваш кроха отстает, но не забывайте — у него был более сложный старт.
Ирина, психолог, специализирующийся на работе с семьями недоношенных детей, объясняет: «Важно помнить о скорректированном возрасте ребенка. Если малыш родился на два месяца раньше срока, то и оценивать его развитие нужно с учетом этой разницы. Многие недоношенные дети не просто догоняют, но и перегоняют своих сверстников в развитии!»
А вот что рассказывает Светлана, мама мальчика, рожденного на 30 неделе: «Когда Мише исполнился год, педиатр сказала, что по развитию он не отличается от доношенных детей. А в два года он уже знал весь алфавит и считал до двадцати. Теперь ему пять, и он главный помощник в группе детского сада!»
Психологическая поддержка: ключ к успеху
Не будем скрывать — роды на 30 неделе и последующий период — это серьезное испытание не только для малыша, но и для родителей. Стресс, тревога, чувство вины — все это может накрыть с головой. Но помните: ваше эмоциональное состояние напрямую влияет на ребенка.
Многие больницы предлагают психологическую поддержку для родителей недоношенных детей. Не отказывайтесь от этой помощи! Кроме того, существуют группы поддержки, где вы можете пообщаться с родителями, прошедшими через подобный опыт.
Марина, участница такой группы поддержки, делится: «Когда я впервые пришла на встречу, мне казалось, что я одна такая — растерянная и напуганная. Но, послушав истории других мам, я поняла — мы все в одной лодке. И вместе мы справимся с любыми трудностями!»
Жизнь после выписки: новая нормальность
Когда наступает долгожданный день выписки, кажется, что самое сложное позади. Но на самом деле, это начало нового этапа. Жизнь с недоношенным малышом имеет свои особенности, и к этому нужно быть готовым.
Частые визиты к врачам, особый режим кормления, повышенное внимание к гигиене — все это станет вашей новой нормой. Но не пугайтесь! С каждым днем ваш кроха будет становиться сильнее, а вы — увереннее в своих силах.
Анна, мама девочки, родившейся на 30 неделе, рассказывает: «Первые месяцы дома были как американские горки. То взлет — Соня набрала 100 грамм за неделю, то падение — снова в больницу с простудой. Но знаете что? Сейчас нашей принцессе 5 лет, и она ни в чем не уступает сверстникам. Все это было не зря».
Истории успеха недоношенных детей — это не просто красивые сказки. Это реальность, которую создают любящие родители, самоотверженные врачи и, конечно же, сами маленькие герои. Да, путь может быть непростым, но результат стоит каждой бессонной ночи и каждой пролитой слезы. Помните: ваш малыш — настоящий боец, а вы — самые лучшие родители на свете. Вместе вы способны преодолеть любые трудности и выйти победителями из этого испытания!
Уход за недоношенным малышом: рекомендации неонатологов и отзывы родителей
Когда кроха появляется на свет раньше срока, жизнь родителей переворачивается с ног на голову. Внезапно вы оказываетесь в мире, где каждый грамм на вес золота, а каждый вздох — маленькая победа. Но не паникуйте! С правильным подходом и поддержкой профессионалов, вы справитесь с этим испытанием на отлично. Итак, как же ухаживать за малышом, родившимся на 30 неделе? Давайте разберемся вместе!

Температурный режим: в тепле, да не в обиде
Первое, о чем нужно позаботиться — это комфортная температура для малыша. Недоношенные детки — настоящие мерзляки, и это не каприз, а физиологическая особенность. Их терморегуляция еще не до конца сформирована, поэтому они нуждаются в дополнительном тепле.
Доктор Елена Сергеевна, неонатолог с 15-летним стажем, рекомендует: «Оптимальная температура в комнате для недоношенного ребенка — 22-24°C. Но не забывайте о влажности! Она должна быть в пределах 50-60%. Сухой воздух может привести к проблемам с дыханием».
А вот что говорит Анна, мама двойняшек, родившихся на 30 неделе: «Мы купили специальный термометр-гигрометр и следили за показателями как заправские метеорологи. Поначалу это казалось чересчур, но потом мы поняли — комфорт малышей стоит этих усилий».
Кормление: каждая капля на счету
Питание недоношенного малыша — это целая наука. Забудьте о стандартных графиках кормления каждые 3-4 часа. Тут все индивидуально! Некоторые крохи нуждаются в кормлении каждый час, а то и чаще.
Марина, консультант по грудному вскармливанию, объясняет: «Грудное молоко — идеальное питание для недоношенного ребенка. Оно содержит все необходимые питательные вещества в нужных пропорциях. Но что делать, если малыш еще слишком слаб для груди? На помощь приходит сцеживание».
Екатерина, мама малыша, родившегося на 29 неделе, делится опытом: «Я сцеживалась каждые 2-3 часа, даже ночью. Было непросто, но я представляла, как каждая капля моего молока помогает сыну расти и крепнуть. Это давало силы продолжать».
Гигиена: чистота — залог здоровья
Когда речь идет о недоношенном малыше, обычные правила гигиены нужно возвести в квадрат. Иммунная система таких деток еще очень слаба, поэтому любая инфекция может быть опасной.
Доктор Анатолий Петрович, педиатр высшей категории, советует: «Мойте руки перед каждым контактом с ребенком. Используйте антисептики. Ограничьте количество посетителей в первое время. И никаких поцелуев в лицо и руки малыша!»
Ольга, мама тройняшек, родившихся на 30 неделе, вспоминает: «Мы превратили нашу квартиру в мини-госпиталь. Дезинфицировали все поверхности, носили маски, когда чувствовали даже легкое недомогание. Со стороны это могло показаться паранойей, но для нас это была необходимость».

Метод кенгуру: когда объятия лечат
Знаете ли вы, что простое прикосновение кожа к коже может творить чудеса? Метод кенгуру, когда малыша выкладывают на грудь родителям, не только укрепляет связь, но и помогает ребенку быстрее расти и развиваться.
Профессор Игорь Владимирович, ведущий специалист по неонатологии, объясняет: «Контакт кожа к коже стимулирует выработку окситоцина — гормона привязанности. Это помогает стабилизировать сердечный ритм малыша, улучшает дыхание и даже способствует набору веса».
Светлана, чья дочка родилась на 30 неделе, делится: «Первый раз, когда мне разрешили взять Машу на руки, я боялась дышать. Она была такой крошечной! Но стоило прижать ее к груди, как я почувствовала — все будет хорошо. Мы справимся».
Развитие: каждый по своему пути
Многих родителей волнует вопрос: будет ли их недоношенный малыш отставать в развитии? Спешу успокоить — в большинстве случаев к двум годам такие детки догоняют, а иногда и перегоняют сверстников!
Нейропсихолог Елена Андреевна поясняет: «Важно помнить о скорректированном возрасте ребенка. Если малыш родился на два месяца раньше срока, то и оценивать его развитие нужно с учетом этой разницы. Не торопите события и не сравнивайте своего кроху с другими детьми».
Анна, мама мальчика, рожденного на 30 неделе, рассказывает: «Когда Мише исполнился год, он еще не ходил, и я очень переживала. Но врач объяснила, что по скорректированному возрасту ему только 10 месяцев. Через два месяца он пошел, а в полтора года уже бегал как угорелый!»
Психологическая поддержка: не забывайте о себе
Уход за недоношенным ребенком — это марафон, а не спринт. И чтобы пройти эту дистанцию, вам нужно заботиться не только о малыше, но и о себе.
Психолог Мария Дмитриевна советует: «Не стесняйтесь просить о помощи. Принимайте поддержку от родных и друзей. Найдите группу родителей недоношенных детей — общение с теми, кто проходит через похожий опыт, может быть очень ценным».
Ирина, участница такой группы поддержки, делится: «Когда я впервые пришла на встречу, мне казалось, что я одна такая — растерянная и напуганная. Но, послушав истории других мам, я поняла — мы все в одной лодке. И вместе мы справимся с любыми трудностями!»

Роды в 30 недель: отзывы тех, кто прошел этот путь
Ничто не вдохновляет так, как истории тех, кто уже прошел через испытание ранними родами и вышел победителем. Вот несколько отзывов от родителей, чьи малыши родились на 30 неделе:
Татьяна: «Когда Саша родился весом всего 1100 грамм, я думала, мир рушится. Но сейчас, глядя на своего шустрого пятилетку, я понимаю — все было не зря. Он у меня настоящий супергерой!»
Алексей: «Первое время в ОРИТ было как в тумане. Куча трубочек, писк мониторов… Но день за днем наша Алиса становилась сильнее. Сейчас ей 7 лет, она занимается гимнастикой и мечтает стать врачом».
Елена: «Роды на 30 неделе застали нас врасплох. Три месяца в больнице, кувез, трубочки… Было страшно. Но сейчас, глядя на нашего Кирюшу, я понимаю — мы бы прошли через это снова, если бы понадобилось. Он стоил каждой бессонной ночи и каждой слезы».
Уход за недоношенным малышом — это путь, полный вызовов и маленьких побед. Каждый набранный грамм, каждый самостоятельный вдох — это шаг к полноценной, здоровой жизни. Да, порой бывает страшно и тяжело, но помните — вы не одни в этом пути. Врачи, медсестры, психологи и другие родители готовы поддержать вас. И знаете что? Ваш малыш — настоящий боец. А вы — самые лучшие родители на свете. Вместе вы способны преодолеть любые трудности и выйти победителями из этого испытания!
Грудное вскармливание при ранних родах: трудности и решения
Когда малыш решает появиться на свет раньше срока, мамы часто сталкиваются с неожиданным вызовом — как наладить грудное вскармливание? Ведь крохотный организм еще не готов к самостоятельному сосанию, а молоко может не прибыть вовремя. Но не стоит опускать руки! С правильным подходом и поддержкой специалистов, вы сможете обеспечить своего малыша самым ценным питанием. Давайте разберемся, как справиться с этой непростой задачей.
Молозиво: жидкое золото для недоношенного
Знаете ли вы, что первое молоко — молозиво — это настоящий эликсир жизни для недоношенного малыша? Оно содержит в пять раз больше белка, чем зрелое молоко, а также богато антителами и факторами роста. Даже несколько капель молозива могут сыграть решающую роль в укреплении иммунитета крохи.
Доктор Елена Сергеевна, неонатолог с 20-летним стажем, подчеркивает: «Молозиво настолько ценно, что мы называем его ‘жидким золотом’. Оно помогает защитить незрелый кишечник недоношенного ребенка от инфекций и стимулирует его развитие».
Анна, мама двойняшек, родившихся на 30 неделе, делится опытом: «Когда я впервые увидела, как медсестра собирает молозиво шприцем, я была в шоке. Всего несколько капель! Но врач объяснил, что для моих крох это настоящее сокровище».
Сцеживание: ключ к успеху
При ранних родах сцеживание становится вашим новым хобби. Да-да, именно так! Ведь от регулярности и правильности этого процесса зависит, сможете ли вы обеспечить малыша молоком в достаточном количестве.
Марина, консультант по грудному вскармливанию, советует: «Начинайте сцеживаться как можно раньше, желательно в первые часы после родов. Сцеживайтесь каждые 2-3 часа, даже ночью. Да, это непросто, но ваш организм должен получить сигнал — молоко нужно!»
А вот что рассказывает Ольга, мама тройняшек, родившихся на 29 неделе: «Я превратила сцеживание в ритуал. Каждые 3 часа я садилась в свое любимое кресло, включала расслабляющую музыку и представляла, как мое молоко помогает моим крохам расти. Это помогало не сойти с ума от усталости и монотонности процесса».
Технические помощники: выбираем молокоотсос
Выбор молокоотсоса для мамы недоношенного малыша — это как выбор автомобиля для гонщика. От его качества и удобства зависит очень многое. Но как не запутаться в многообразии моделей?
Екатерина, специалист по медтехнике, объясняет: «Для мам недоношенных детей идеальным вариантом будет двойной электрический молокоотсос. Он позволяет сцеживать обе груди одновременно, что экономит время и стимулирует выработку молока. Обратите внимание на модели с регулировкой силы всасывания и ритма — это позволит подобрать комфортный режим».
Светлана, чья дочка родилась на 30 неделе, делится опытом: «Я перепробовала три разных молокоотсоса, прежде чем нашла ‘тот самый’. Не экономьте на этом! Удобный молокоотсос — это ваш верный помощник на ближайшие месяцы».
Хранение молока: каждая капля на счету
Когда речь идет о молоке для недоношенного малыша, правильное хранение становится критически важным. Ведь каждая капля этого жидкого золота может сыграть решающую роль в развитии крохи.
Доктор Анатолий Петрович, педиатр высшей категории, рекомендует: «Свежесцеженное молоко можно хранить при комнатной температуре до 4 часов, в холодильнике — до 4 дней, а в морозилке — до 6 месяцев. Но для недоношенных детей мы советуем использовать молоко как можно быстрее, чтобы сохранить максимум полезных веществ».
Ирина, мама мальчика, рожденного на 30 неделе, делится лайфхаком: «Я замораживала молоко в специальных пакетах по 30-50 мл. Так было удобно размораживать ровно столько, сколько нужно для одного кормления, без остатка».
Кормление через зонд: первые шаги
Для многих мам недоношенных малышей первое знакомство с кормлением происходит через назогастральный зонд. Это тонкая трубочка, которая вводится через носик малыша прямо в желудок. Звучит пугающе? Но на самом деле, это очень эффективный и безопасный способ кормления для крох, которые еще не могут сосать самостоятельно.
Медсестра Татьяна Игоревна, работающая в отделении недоношенных детей, объясняет: «Кормление через зонд позволяет точно дозировать количество молока и не утомляет малыша. Мы обучаем мам, как вводить молоко через шприц — это помогает им чувствовать свою вовлеченность в процесс кормления».
Алексей, отец двойняшек, родившихся на 29 неделе, вспоминает: «Первый раз, когда нам разрешили покормить наших девочек через зонд, я чуть в обморок не упал. Но медсестра все так спокойно и уверенно объяснила, что страх быстро прошел. Теперь мы с женой чувствовали себя настоящими профессионалами!»
Переход к груди: терпение и труд
Момент, когда недоношенный малыш впервые прикладывается к груди, — это настоящий праздник для мамы. Но путь к этому моменту может быть долгим и непростым. Как подготовиться к этому важному этапу?
Консультант по грудному вскармливанию Мария Дмитриевна советует: «Начинайте с кратковременных прикладываний, когда малыш просто знакомится с грудью. Не ждите, что он сразу начнет активно сосать. Используйте специальные позиции для кормления недоношенных — например, из подмышки или лежа».

Елена, мама девочки, родившейся на 30 неделе, делится: «Наш путь к груди занял почти месяц. Сначала Алиса просто лежала у меня на груди. Потом начала пробовать сосать, но быстро уставала. Я уже отчаялась, но на 35 неделе она вдруг взяла и высосала целых 20 мл! Я плакала от счастья».
Психологический аспект: поддержка и самоподдержка
Налаживание грудного вскармливания при ранних родах — это не только физический, но и серьезный психологический вызов. Как справиться со стрессом и не опустить руки?
Психолог Наталья Андреевна рекомендует: «Не корите себя, если что-то идет не так. Помните, что вы делаете все возможное для своего малыша. Найдите группу поддержки мам недоношенных детей — общение с теми, кто проходит через похожий опыт, может быть очень ценным».
Анастасия, участница такой группы поддержки, делится: «Когда я впервые пришла на встречу, мне казалось, что я одна такая — неумелая и растерянная. Но, послушав истории других мам, я поняла — мы все в одной лодке. И вместе мы справимся с любыми трудностями!»
Роды в 30 недель: отзывы о грудном вскармливании
Ничто не вдохновляет так, как истории успеха от тех, кто уже прошел этот путь. Вот несколько отзывов от мам, чьи малыши родились на 30 неделе:
Марина: «Когда Саша родился весом всего 1200 грамм, я думала, что о грудном вскармливании можно забыть. Но благодаря поддержке консультантов и своему упорству, мы смогли наладить грудное вскармливание. Сейчас Саше 3 года, и он до сих пор иногда просит ‘мамино молочко'».
Ольга: «Первый месяц я только сцеживалась и плакала. Казалось, что молока не хватает, что я что-то делаю не так. Но постепенно процесс наладился. К выписке мы уже вовсю кормились грудью. Это было настоящее чудо!»
Татьяна: «Грудное вскармливание стало для нас с дочкой настоящей терапией. Когда она лежала у меня на груди, все тревоги отступали. Мы справились с этим вызовом вместе, и это сделало нашу связь еще крепче».
Грудное вскармливание при ранних родах — это путь, полный вызовов и маленьких побед. Каждая капля молока, каждое успешное кормление — это шаг к здоровью и полноценному развитию вашего малыша. Да, бывает трудно и страшно, но помните — вы не одни в этом пути. Врачи, консультанты по грудному вскармливанию и другие мамы готовы поддержать вас. И знаете что? Ваш малыш — настоящий боец. А вы — самая лучшая мама на свете. Вместе вы способны преодолеть любые трудности и выйти победителями из этого испытания!
Психологическая поддержка: как справиться со стрессом при преждевременных родах
Ранние роды — это всегда стресс и неожиданность. Но что делать, если малыш решил появиться на свет уже на 30 неделе? Как подготовиться морально и физически? Давайте разберемся вместе, опираясь на опыт мам и рекомендации врачей.
Представьте: вы спокойно готовитесь к родам, до которых еще целых 10 недель, и вдруг — бац! — начинаются схватки. Паника? Конечно! Но не спешите впадать в отчаяние. Современная медицина творит чудеса, и даже такие крохотные малыши имеют все шансы вырасти здоровыми и счастливыми.
Что говорят мамы: роды в 30 недель отзывы
Многие женщины, пережившие преждевременные роды, отмечают, что главное — сохранять спокойствие и доверять врачам. Вот что рассказывает Анна, мама девочки, родившейся на 30 неделе: «Когда начались схватки, я была в ужасе. Но врачи были невероятно профессиональны и поддерживали меня каждую секунду. Сейчас моей дочке уже 5 лет, и она абсолютно здорова!»
Другая мама, Елена, делится своим опытом: «Роды в 30 недель — это, конечно, не то, о чем я мечтала. Но знаете что? Это сделало меня сильнее. Я научилась ценить каждый момент и радоваться даже самым маленьким победам моего сына».
Советы от врачей: как подготовиться физически
Акушер-гинеколог Ирина Петрова рекомендует: «Если есть риск преждевременных родов, обязательно пройдите курс стероидов для ускорения созревания легких плода. Это значительно повышает шансы малыша на здоровое развитие».
А что насчет питания? Диетолог Марина Сидорова советует: «Ешьте больше белковой пищи — это поможет малышу набрать вес. Не забывайте о фолиевой кислоте и омега-3 жирных кислотах — они критически важны для развития мозга».
Психологическая подготовка: ваш ключ к успеху
Психолог Алексей Громов подчеркивает: «Стресс — ваш главный враг. Научитесь медитировать, практикуйте дыхательные упражнения. И помните: ваш позитивный настрой напрямую влияет на малыша».
А как насчет папы? Не забывайте о партнере! Вот что говорит семейный психолог Ольга Крылова: «Привлекайте мужа ко всему процессу. Пусть он разговаривает с животом, массирует вам спину, читает книги о раннем развитии. Это поможет ему почувствовать свою важность и снизит ваш уровень стресса».
Практические советы: что взять с собой в роддом
- Удобная одежда для вас и крохотные вещи для малыша
- Документы и страховой полис
- Телефон и зарядное устройство
- Предметы личной гигиены
- Фотоаппарат — чтобы запечатлеть первые моменты жизни вашего чуда
А знаете ли вы, что даже в 30 недель малыш уже умеет различать голоса? Поэтому не стесняйтесь разговаривать с ним, петь колыбельные. Это не только успокоит вас, но и поможет крохе чувствовать вашу любовь и поддержку.
Мифы и реальность о ранних родах
Существует множество мифов о преждевременных родах. Давайте развеем некоторые из них:
- Миф: Все недоношенные дети отстают в развитии. Реальность: Многие дети, рожденные на 30 неделе, догоняют сверстников к 2-3 годам.
- Миф: После ранних родов нельзя кормить грудью. Реальность: Грудное молоко особенно важно для недоношенных детей. Даже если малыш пока не может сосать, вы можете сцеживать молоко.
- Миф: Ранние роды — это всегда экстренное кесарево сечение. Реальность: Многие женщины рожают естественным путем даже на таком сроке.
Помните, каждый случай уникален. То, что подходит одной маме, может не подойти другой. Прислушивайтесь к себе и своему телу, доверяйте интуиции, но не пренебрегайте советами врачей.
Техническая сторона вопроса
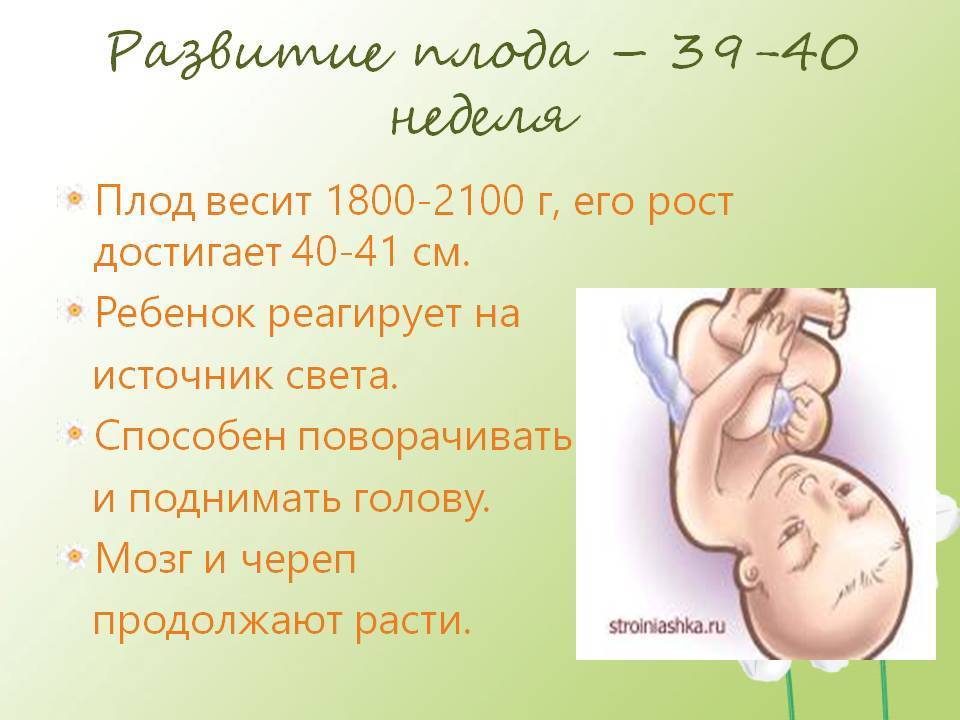
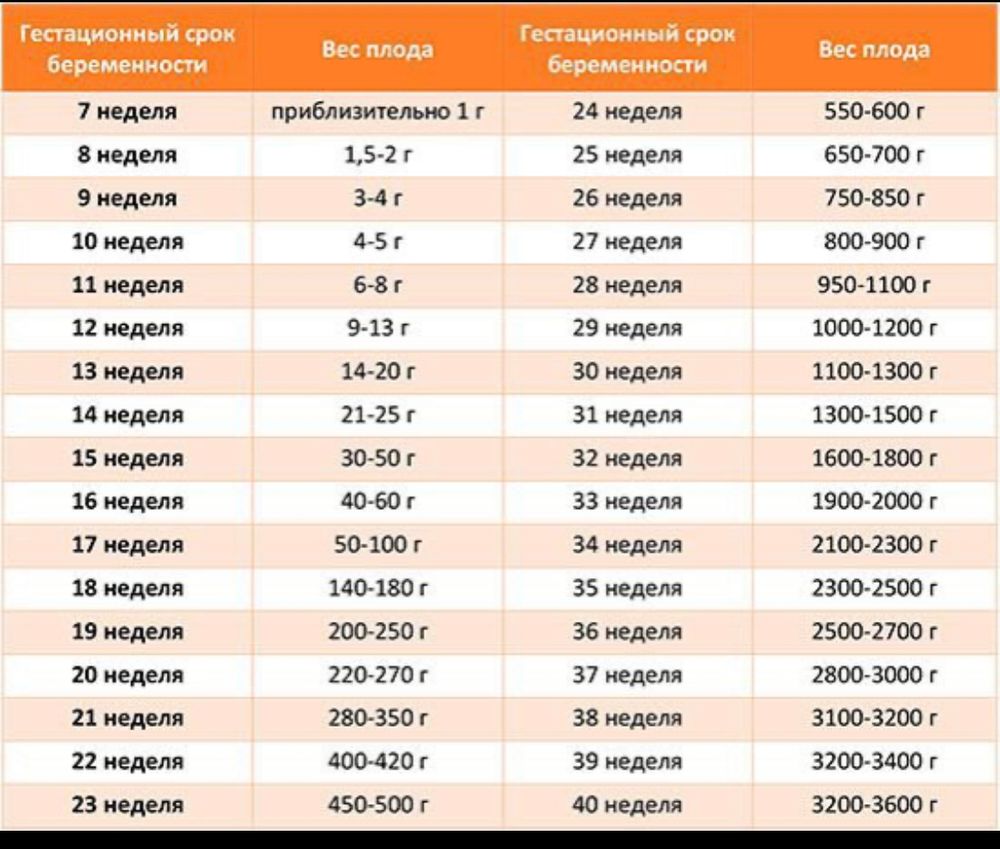
А теперь давайте немного углубимся в медицинские аспекты. На 30 неделе беременности плод весит около 1,3-1,5 кг и имеет длину примерно 39-41 см. Его органы уже сформированы, но продолжают созревать. Особое внимание уделяется легким — их развитие критически важно для самостоятельного дыхания.
Интересный факт: знаете ли вы, что на этом сроке у малыша уже полностью сформированы отпечатки пальцев? Природа поистине удивительна!
При угрозе преждевременных родов врачи могут применить токолиз — использование препаратов, подавляющих сократительную активность матки. Это дает возможность продлить беременность хотя бы на несколько дней, что критически важно для развития плода.
Жизнь после роддома: к чему готовиться
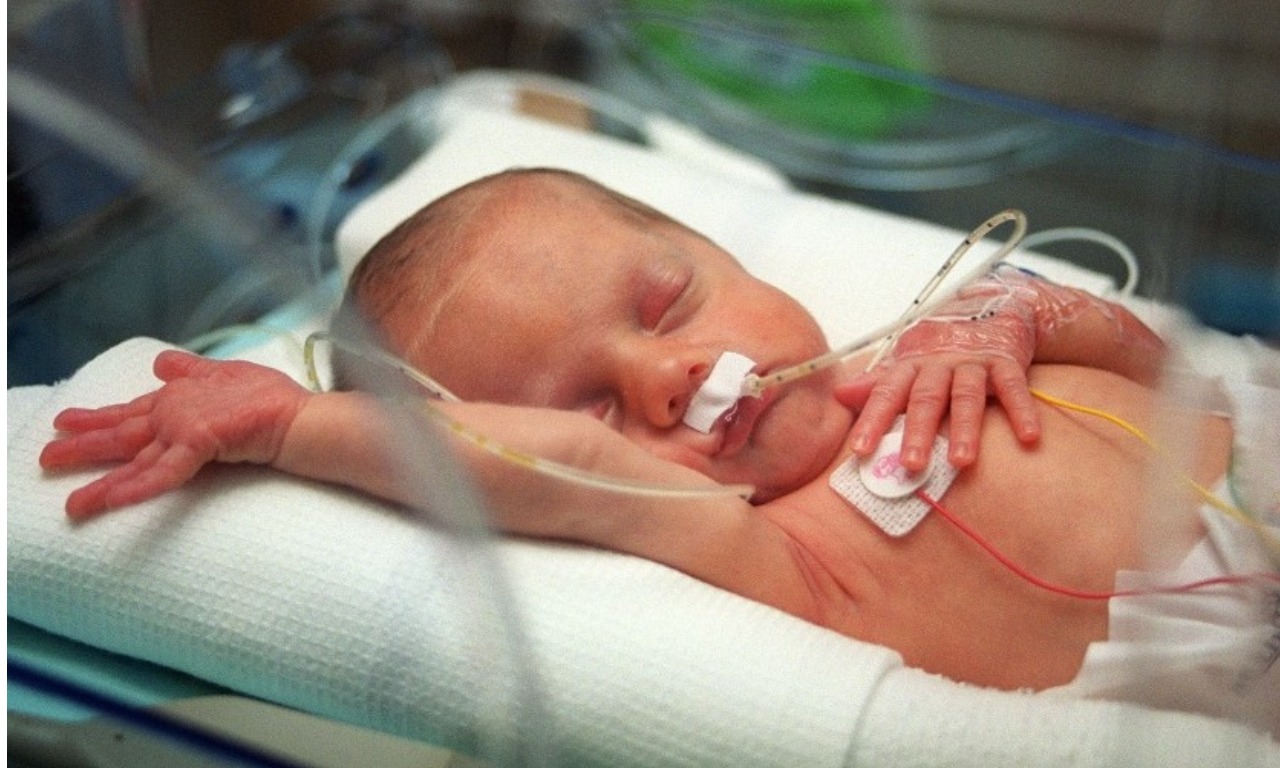
Итак, роды позади. Что дальше? Будьте готовы к тому, что первое время малыш, скорее всего, проведет в кувезе. Это не страшно — так ему будет комфортнее и безопаснее. Вы сможете навещать его, прикасаться к нему через специальные отверстия, разговаривать с ним.

Многие мамы отмечают, что период в больнице после ранних родов — это настоящие американские горки эмоций. Будьте готовы к взлетам и падениям, радости и страху. Это нормально. Не стесняйтесь обращаться за психологической помощью — в большинстве перинатальных центров есть специалисты, готовые поддержать вас.
И помните: ваш малыш — настоящий боец. Он уже доказал свою силу, появившись на свет раньше срока. Верьте в него, любите его, и все обязательно будет хорошо!
Реабилитация после ранних родов: восстановление мамы и развитие ребенка
Ранние роды — это не конец пути, а только начало нового, захватывающего и, порой, непростого этапа жизни. Как же справиться с этим вызовом и обеспечить наилучшее развитие малышу, родившемуся на 30 неделе? Разберемся вместе, опираясь на опыт мам и рекомендации специалистов.
Первые дни после выписки: новая реальность
Возвращение домой с крохотным малышом может вызвать смешанные чувства. Радость от того, что наконец-то вы вместе, может смениться тревогой и неуверенностью. Это нормально! Вспомните, как говорила одна из мам в отзывах о родах в 30 недель: «Первую неделю я спала с открытыми глазами, прислушиваясь к каждому вздоху малыша. Но потом поняла — надо расслабиться и доверять своей интуиции».
Как же организовать быт с недоношенным ребенком? Вот несколько практических советов:
- Создайте «гнездышко» для малыша, имитирующее условия в утробе
- Поддерживайте оптимальную температуру в комнате (около 24-26°C)
- Ограничьте количество посетителей в первое время
- Используйте специальные бутылочки для кормления недоношенных детей
Грудное вскармливание: особенности и сложности
Многие мамы недоношенных детей сталкиваются с трудностями при грудном вскармливании. Малыш может быть слишком слабым, чтобы эффективно сосать грудь. Что делать в такой ситуации? Неонатолог Мария Иванова советует: «Не отчаивайтесь! Сцеживайте молоко и кормите малыша из бутылочки или через зонд. Постепенно приучайте его к груди, начиная с коротких прикладываний».
Интересный факт: молоко мам недоношенных детей отличается по составу от молока мам доношенных малышей. Оно содержит больше белка и иммуноглобулинов, что идеально подходит для потребностей маленького борца.
Физическое развитие: догоняем сверстников
Родители часто волнуются: сможет ли их малыш догнать сверстников в развитии? Педиатр Алексей Смирнов успокаивает: «Большинство детей, рожденных на 30 неделе, к 2-3 годам практически не отличаются от своих ровесников. Главное — правильный уход и своевременная стимуляция развития».
Как помочь малышу развиваться? Вот несколько идей:
- Массаж и гимнастика (после консультации с врачом)
- Игры, стимулирующие тактильные ощущения
- Частое общение и тактильный контакт с родителями
- Музыкальные занятия (классическая музыка творит чудеса!)
Эмоциональное состояние мамы: важный фактор восстановления
Нельзя недооценивать важность психологического состояния мамы. Послеродовая депрессия — не редкость после обычных родов, а в случае преждевременных она встречается еще чаще. Как с этим бороться? Психолог Елена Петрова рекомендует: «Не замыкайтесь в себе. Общайтесь с другими мамами недоношенных детей, делитесь своими переживаниями с близкими. И помните: обращение за профессиональной помощью — это не слабость, а признак силы и ответственности».
А что говорят сами мамы? Вот отзыв Анны, чей сын родился на 30 неделе: «Первые месяцы были как в тумане. Я чувствовала себя виноватой, что не смогла доносить. Но потом нашла группу поддержки для мам недоношенных детей. Это изменило все! Я поняла, что не одинока, и мы вместе справимся».
Техническая сторона ухода: приборы и гаджеты
Современные технологии значительно облегчают уход за недоношенным ребенком. Какие приборы могут пригодиться?
- Пульсоксиметр для контроля уровня кислорода в крови
- Специальный термометр для недоношенных детей
- Увлажнитель воздуха для поддержания оптимальной влажности
- Монитор дыхания для спокойного сна родителей
Но помните: никакой гаджет не заменит внимательного родительского ока и любящих рук!
Питание мамы: основа здоровья малыша
Если вы кормите грудью, ваше питание напрямую влияет на качество молока. Диетолог Ольга Сидорова советует: «Включите в рацион больше белковой пищи, омега-3 жирных кислот, витаминов группы B. Не забывайте о кальции — он нужен не только малышу, но и вам для восстановления после родов».
А как насчет народных средств для улучшения лактации? Многие мамы хвалят чай с фенхелем или анисом. Но прежде чем экспериментировать, обязательно проконсультируйтесь с врачом!
Сон: золотые часы восстановления
Недосып — частая проблема родителей недоношенных детей. Как же выкроить время на отдых? Вот несколько хитростей:
- Спите, когда спит малыш (да, это классический совет, но он работает!)
- Распределите ночные дежурства с партнером
- Используйте белый шум для лучшего засыпания ребенка
- Не пренебрегайте помощью родственников и друзей
Социализация: первые шаги в большой мир
Когда же можно начинать знакомить малыша с окружающим миром? Педиатр Наталья Козлова предупреждает: «Иммунитет недоношенных детей еще слаб. В первые месяцы лучше ограничить контакты. Но постепенно расширяйте круг общения — это важно для развития».
Начните с коротких прогулок в тихом парке. Постепенно увеличивайте время пребывания на свежем воздухе. А когда малыш подрастет, подумайте о группах раннего развития для недоношенных детей — там он сможет общаться со сверстниками под присмотром специалистов.
Медицинское наблюдение: график check-up’ов
Регулярные осмотры у врачей — важная часть жизни семьи с недоношенным ребенком. Какие специалисты должны наблюдать малыша?
- Педиатр (ежемесячно в первый год)
- Невролог (каждые 3 месяца)
- Офтальмолог (для контроля развития сетчатки)
- Ортопед (для оценки формирования скелета)
Не пропускайте визиты к врачам, даже если кажется, что все в порядке. Лучше предупредить проблему, чем потом ее решать!
Финансовый аспект: на что рассчитывать
Уход за недоношенным ребенком может быть финансово затратным. Но не отчаивайтесь! Во многих регионах действуют программы поддержки семей с недоношенными детьми. Узнайте в местных органах соцзащиты о возможных льготах и пособиях.
Кроме того, существуют благотворительные фонды, специализирующиеся на помощи таким семьям. Не стесняйтесь обращаться за помощью — ваш малыш заслуживает лучшего!
Помните: каждый день — это маленькая победа. Ваш ребенок — настоящий герой, а вы — супергерои-родители. Верьте в себя и своего малыша, и все обязательно будет хорошо!

