Содержание
Ошибка 404 | Областной перинатальный центр
АКТУАЛЬНЫЕ НОВОСТИ!
⚡⚡⚡ График работы ГБУЗ ЯО «Областной перинатальный центр» в новогодние праздники.
с 31.12.2022 по 08.01.2023 Администрация и амбулаторно-поликлинические отделения не работают.
04.01.2023 – рабочий день в консультационно-диагностическом отделении (прием у врача-акушера-гинеколога и пренатальный скрининг — по предварительной записи).
Стационарная и экстренная помощь пациентам будет оказываться в полном объёме.
В Перинатальном центре сформированы дежурные бригады, утверждены графики дежурства врачей, среднего медперсонала и администрации.
09.01.2023 – рабочий день.
⚡⚡⚡
В связи с завершением финансового года, банковские карты 30.12.2022 в качестве средства платежа не принимаются. Предлагаем осуществлять оплату наличными денежными средствами.
⚡⚡⚡ Партнерские роды временно приостановлены
В соответствии с письмом Департамента здравоохранения и фармации Ярославской области от 15.
Исходя из вышеизложенного, присутствие родственников при родоразрешении беременной (партнерские роды) приравнивается к посещению пациентов структурных подразделений стационарного типа.
Снятие ограничений будет возможно при улучшении эпидемиологической обстановки по гриппу и ОРВИ в Ярославской области.

⚡⚡⚡
Памятка для медицинских работников по проведению дифференциальной диагностики COVID-19 с гриппом и ОРВИ, определению тактики ведения больных, включая детей, лиц пожилого возраста и беременных с алгоритмом действий медицинских работников, оказывающих медицинскую помощь в амбулаторных условиях, в том числе на дому, пациентам с ОРВИ и Памятка для населения (ссылка) по профилактике и лечению сезонного гриппа, COVID-19, РС-инфекции и других острых респираторных вирусных инфекций (письмо Министерство здравоохранения Российской Федерации от 28.11.2022 №30-4/И/1-20344)
—————————————————————————————————————————————————————
⚡⚡⚡
С учетом эпидемиологической ситуации, в настоящее время продолжает действовать ограничение на посещения пациентов стационарных отделений Перинатального центра.
⚡⚡⚡ Информация для сопровождающих лиц
В связи с повышенным риском распространения COVID-19 нахождение лиц, сопровождающих пациентов амбулаторных отделений, в здании Перинатального центра не допускается. Вход в здание Перинатального центра разрешен только сопровождающим недееспособных пациентов и пациентов с ограниченными возможностями.
Вход в здание Перинатального центра разрешен только сопровождающим недееспособных пациентов и пациентов с ограниченными возможностями.
⚡⚡⚡ Информация для пациентов с бесплодием, нуждающихся в проведении ВРТ
В соответствие с приказом Минздрава РФ от 31.07.2020 №803н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению», который вступил в силу 01.01.2021, наличие показаний к проведению программ ВРТ осуществляет лечащий врач. Он же оформляет направление на проведение лечение бесплодия методом ЭКО.
Для получения направления необходимо обратиться на консультацию к врачу-репродуктологу отделения охраны репродуктивного здоровья ГБУЗ ЯО «Областной перинатальный центр», который принимает решение о направлении на программу ЭКО. Запись по телефону регистратуры (4852) 78-81-96.
⚡⚡⚡ Памятка для граждан о действиях в случае бессимптомного или легкого течения новой коронавирусной инфекции и острой респираторной вирусной инфекции (Скачать полную памятку, скачать короткую памятку)
Нормы длительности родов предложили пересмотреть
10 февраля 2014
Второй период родов (изгнание плода) в норме является несколько более длительным процессом, чем это было принято думать до сих пор, а эпидуральная анестезия увеличивает его продолжительность в большей степени, чем традиционно считается.
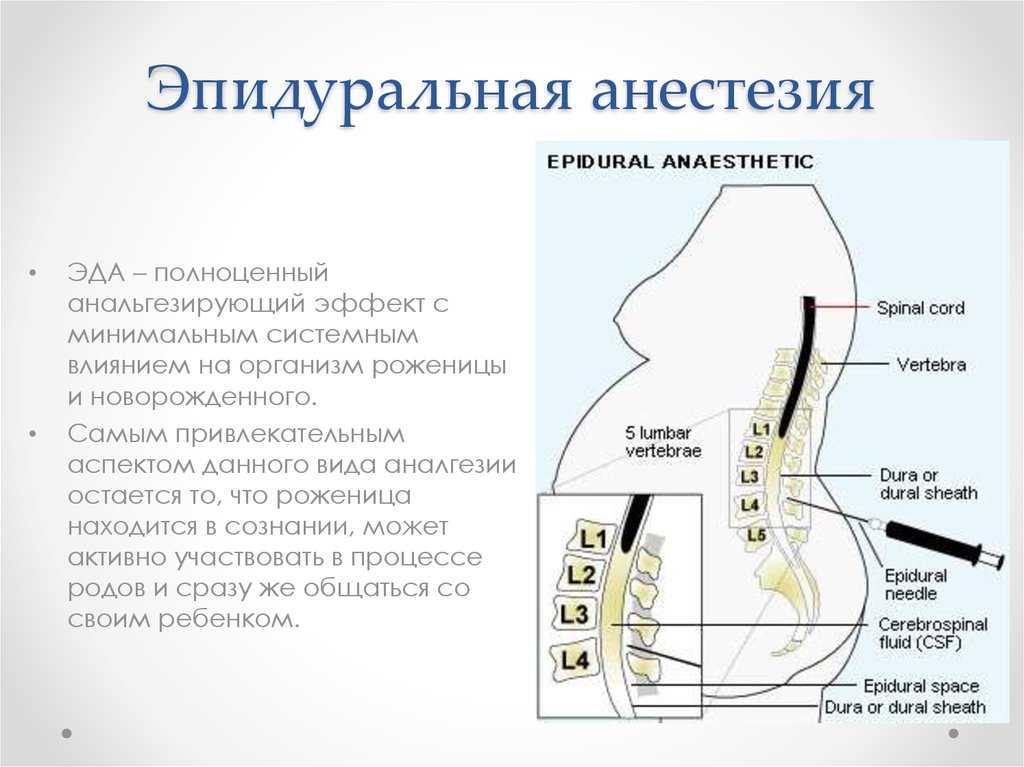
При эпидуральной (перидуральной) анестезии лекарственный препарат вводится через катетер в эпидуральное пространство позвоночника. Это приводит к потере болевой чувствительности благодаря блокаде прохождения нервных импульсов в спинной мозг. Считается, что этот вид анестезии в родах удлиняет процесс изгнания плода примерно на час. Согласно действующим рекомендациям Американского конгресса акушеров и гинекологов (ACOG)от 2003 года, продолжительность второго периода первых родов с эпидуральной анестезией считается аномальной, если она длится более трех часов, и без эпидуральной анестезии – более двух часов.
Авторы исследования провели анализ массива данных с 1976 по 2008 год о 42268 прошедших без осложнений вагинальных родах. Примерно в половине случаев применялась эпидуральная анестезия. Исследователи сравнили среднюю продолжительность второго периода родов в случае применения эпидуральной анестезии и без нее, а также оценили наиболее распространенную частоту длительности этой стадии для обеих групп.
В результате было установлено, что продолжительность второго периода в 95 процентиле для первых родов с эпидуральной анестезией составляет 5 часов 36 минут, а без нее – 3 часа 17 минут. Для вторых и последующих родов эти цифры составляют 4 часа 15 минут и 1 час 21 минута соответственно. В целом, делают вывод авторы, получается, что применение эпидуральной анестезии удлиняет второй период не на один, а более, чем на два часа, как для первых, так и для последующих родов.
Кроме того, результаты исследования свидетельствуют, что процесс изгнания плода в норме продолжительнее, чем это принято считать, что подтверждает данные ACOG и Национальных институтов здоровья США (NIH), оглашенные в 2012 году. В ходе исследования авторы обнаружили, что, если исходить из действующих рекомендаций ACOG, аномальными можно признать 31 процент первых и 19 процентов последующих родов.
В ходе исследования авторы обнаружили, что, если исходить из действующих рекомендаций ACOG, аномальными можно признать 31 процент первых и 19 процентов последующих родов.
«Пришло время пересмотреть понятия о норме и скорректировать рекомендации в соответствии с новыми данными», — цитирует The New York Times ведущего автора исследования Ивонн Чен (Yvonne W. Cheng).
«Полученные результаты говорят о том, что врачам не следует торопиться применять такие меры, как окситоцин, щипцы, вакуум или кесарево сечение, — прокомментировала итоги работы группы Чен исследователь NIH Кэтрин Лафон (Katherine Laughon). – И медики, и сами роженицы в этом случае при принятии решения о вмешательстве должны нащупать баланс между пользой вагинальных родов и потенциальным риском для матери и ребенка».
«Эти результаты очень важны и ACOG следует пересмотреть рекомендации 2003 года, — заявил The New York Times глава отделения акушерства и гинекологии бостонской больницы Brigham and Women’s Роберт Барбиери (Robert L. Barbieri). – Я внесу изменения в свою практику и не буду особенно волноваться, если в первых родах второй период будет длиться пять с половиной часов после эпидуральной анестезии при нормальных показателях мониторинга состояния плода».
Barbieri). – Я внесу изменения в свою практику и не буду особенно волноваться, если в первых родах второй период будет длиться пять с половиной часов после эпидуральной анестезии при нормальных показателях мониторинга состояния плода».
Источник: medportal.ru
← В Петербурге открылся первый в России Центр спасения конечностей
Власти поборются с приписками лекарств в больницах →
Должен ли я получить один во время родов?
Ни для кого не секрет, что роды могут быть болезненными, однако решение о том, использовать эпидуральную анестезию или нет, является личным делом вас и вашей семьи.
Эпидуральная анестезия используется для блокирования нервных импульсов (например, тех, которые отвечают за чувство боли) в нижней части позвоночника.
Вводится через катетер, который проходит через большую иглу, вставленную в эпидуральное пространство, окружающее спинной мозг. Катетер остается на месте во время родов и родоразрешения для продолжения доставки лекарства.
В зависимости от состояния здоровья ребенка и вашей беременности, а также специфики ваших родов эпидуральная анестезия может вам не подойти.
Вы также можете передумать в данный момент использовать эпидуральную анестезию или нет. Но понимание плюсов и минусов может помочь вам почувствовать, что вы можете принять лучшее решение для себя и своего ребенка.
Знаете ли вы?
Эпидуральная анестезия чаще всего используется во время родов, но ее также можно использовать во время хирургических операций на нижней части тела, таких как операции на тазу или ногах. Эпидуральная анестезия иногда также используется для облегчения боли после процедуры.
Ниже перечислены некоторые плюсы эпидуральной анестезии.
Обезболивающее
Эпидуральная анестезия — один из наиболее эффективных методов обезболивания во время родов и родов с минимальными побочными эффектами как для матери, так и для ребенка.
Действует быстро и может облегчить боль в течение 10–20 минут. Большинство женщин, у которых есть эпидуральная анестезия, практически не ощущают боли во время родов.
Большинство женщин, у которых есть эпидуральная анестезия, практически не ощущают боли во время родов.
Это позволяет вам отдыхать
Облегчение родовых мук может помочь вам больше отдыхать. Это может быть особенно полезно, если у вас длительные роды.
Способность расслабиться и избежать боли также может обеспечить более позитивный опыт родов.
Это поможет вам сохранять бдительность
Эпидуральная анестезия поможет вам сохранять бдительность, чтобы вы могли принимать активное участие в родах. Это также может избавить вас от дискомфорта, если для извлечения ребенка вам понадобятся щипцы или вакуум.
Если вам необходимо рожать с помощью кесарева сечения, эпидуральная анестезия позволит вам не заснуть во время процедуры и облегчит боль во время восстановления.
Это может помочь уменьшить послеродовую депрессию
Исследование, проведенное в 2014 году, обнаружило некоторые доказательства того, что использование эпидуральной анестезии может снизить риск послеродовой депрессии (ППД) у некоторых женщин. Однако результаты более поздних исследований не нашли доказательств в поддержку утверждений о том, что эпидуральное использование снижает риск развития ППД.
Однако результаты более поздних исследований не нашли доказательств в поддержку утверждений о том, что эпидуральное использование снижает риск развития ППД.
Результаты другого исследования выявили возможную связь между снижением частоты послеродовой анестезии у женщин, которые планировали и использовали эпидуральную анестезию во время родов, предполагая, что наличие плана обезболивания и возможность придерживаться этого плана может помочь снизить риск возникновения послеродовой анестезии. .
На протяжении всей беременности важно обсуждать обезболивание родов со своим врачом или акушеркой. Они могут помочь вам разработать план, который будет работать для вас и ваших целей. Они также могут помочь вам придумать альтернативы, если ваши первоначальные планы должны измениться во время родов.
Вы можете получить эпидуральную анестезию в любое время во время родов
Даже если это не является частью вашего запланированного плана родов, приятно знать, что вы можете получить эпидуральную анестезию в любое время во время родов, если возникнет такая необходимость.
Они эффективны при более длительных хирургических процедурах.
Эпидуральная анестезия может обеспечить постоянное обезболивание во время длительных хирургических процедур, таких как кесарево сечение, или при восстановлении после некоторых процедур.
Если вам нужна эпидуральная анестезия для хирургической процедуры, вы, скорее всего, получите большую дозу лекарства и можете временно потерять чувствительность ниже пояса. Чувство вернется, как только лекарство будет уменьшено или остановлено.
Здесь мы рассмотрим некоторые недостатки эпидуральной анестезии.
Это может вызвать низкое кровяное давление
Эпидуральная анестезия может вызвать внезапное падение вашего кровяного давления. Ваше кровяное давление контролируется во время родов, чтобы обеспечить достаточный приток крови к ребенку и всему телу. Если ваше кровяное давление падает, вам может понадобиться кислород, жидкости и лекарства.
Возможны некоторые побочные эффекты
Некоторые женщины испытывают побочные эффекты, включая озноб, лихорадку или зуд. После удаления эпидуральной анестезии вы можете почувствовать тошноту или головокружение, а также боль в спине и болезненность в месте введения иглы.
После удаления эпидуральной анестезии вы можете почувствовать тошноту или головокружение, а также боль в спине и болезненность в месте введения иглы.
Около 1 процента женщин испытывает сильную головную боль. Это редкий побочный эффект, вызванный утечкой спинномозговой жидкости. Если головная боль сохраняется, выполняется пломбировка кровью, которая включает в себя введение некоторого количества вашей крови в эпидуральное пространство для облегчения головной боли.
Хотя и очень редко, необратимое повреждение нерва возможно, если спинной мозг поврежден иглой или катетером, или в результате кровотечения или инфекции в эпидуральной области. Анестезиологи проходят обширную подготовку, и риск необратимого повреждения очень низок.
Это может затруднить потуги
Некоторым женщинам труднее потужиться при эпидуральной анестезии. Это может увеличить ваши шансы на необходимость вмешательств, таких как щипцы, лекарства или кесарево сечение.
Это может увеличить риск разрыва промежности
Исследования показывают, что разрывы промежности чаще встречаются у женщин с эпидуральной анестезией. К другим факторам, повышающим риск разрыва промежности, относятся:
К другим факторам, повышающим риск разрыва промежности, относятся:
- ребенок с большей массой тела при рождении
- эпизиотомия
- стимуляция родов
Ваша нижняя половина может быть онемела некоторое время после родов
Вы можете испытывать некоторое онемение в нижней половине в течение нескольких часов после родов. Из-за этого вам, возможно, придется оставаться в постели, пока онемение не пройдет.
У вас могут возникнуть проблемы с мочеиспусканием
Эпидуральная анестезия также увеличивает вероятность того, что вам понадобится мочевой катетер для опорожнения мочевого пузыря. Это временно. Мочевой катетер можно удалить после того, как пройдет онемение.
Риск дыхательной недостаточности у вашего ребенка
Некоторые данные свидетельствуют о том, что у детей, чьи матери используют эпидуральную анестезию, чаще развивается дыхательная недостаточность сразу после рождения. Хотя другие исследования не обнаружили доказательств того, что использование эпидуральной анестезии увеличивает риск респираторного дистресса у детей.
Поговорите со своим врачом о любых опасениях относительно безопасности эпидуральной анестезии для вашего ребенка до начала родов.
Более 70 процентов рожениц используют эпидуральную анестезию, но это не значит, что это правильный выбор для всех. Как и в любой медицинской процедуре, здесь есть свои плюсы и минусы.
Существует ряд факторов, которые могут определить, какой тип родов вам больше подходит. Все семьи разные, и невозможно предсказать, что вы будете чувствовать, когда придет время. Важно сохранять непредвзятость и сосредоточиться на том, чтобы сделать опыт положительным, даже если он идет не так, как вы изначально планировали.
Несколько факторов могут повлиять на уровень боли, которую вы испытываете во время родов и родов. Эти факторы могут определить, какое лекарство рекомендуется, если таковое имеется:
- физическое и психическое здоровье
- устойчивость к боли
- размер вашего таза
- размер ребенка
- положение ребенка
- интенсивность схваток конкретный метод.
 Скорее, вы захотите выбрать лучший метод, основанный на вашей ситуации и индивидуальных потребностях.
Скорее, вы захотите выбрать лучший метод, основанный на вашей ситуации и индивидуальных потребностях.Было бы неплохо составить два плана родов. Один план может быть вашим оптимальным планом. Второй может послужить запасным планом на случай, если что-то пойдет не так, как ожидалось. Это может помочь вам чувствовать себя менее застигнутым врасплох, если планы нужно изменить в середине родов
Эпидуральная анестезия — не единственный доступный вариант обезболивания во время родов. Поговорите со своим врачом или акушеркой, чтобы определить, какие варианты могут быть лучшими для вас.
Опиоиды
Эти болеутоляющие средства, также называемые наркотиками, вводятся в виде инъекций или внутривенно (через капельницу). Они не обеспечивают такого сильного обезболивания, как эпидуральная анестезия, но могут сделать боль терпимой, не вызывая онемения.
Опиоиды могут вызывать сонливость, тошноту, рвоту и зуд.
Хотя опиоиды в целом безопасны, их нельзя давать непосредственно перед родами, поскольку они могут замедлить дыхание и частоту сердечных сокращений ребенка.

Блокада половых органов
Это обезболивающее лекарство, которое вводят во влагалище и половой нерв на поздних стадиях родов, непосредственно перед выходом головки ребенка. Это обеспечивает некоторое облегчение боли, позволяя вам бодрствовать и тужиться. Известных рисков для матери или ребенка нет.
Закись азота
Этот газ без запаха также широко известен как «веселящий газ». Это вдыхаемый анальгетик, который вводится через ручную маску для лица и начинает действовать в течение одной минуты.
Закись азота можно использовать постоянно или по мере необходимости во время родов. Он не устраняет боль полностью, и для облегчения требуется вдохнуть его примерно за 30 секунд до сокращения. Побочные эффекты могут включать:
- головокружение
- сонливость
- тошнота
- рвота
Натуральные средства
:
- прикладывание тепла или холода к нижней части спины
- массаж
- принятие теплых ванн или душей
- поиск удобных положений, таких как приседание, стояние или ходьба
- использование мяча для родов
Другие варианты процедур, не связанных на беременность
Если вам предстоит хирургическая операция на нижней части тела, существуют альтернативы эпидуральной анестезии.
 Ваш врач может помочь вам определить наилучший выбор на основе процедуры, которую вы проходите, и ваших потребностей во время восстановления.
Ваш врач может помочь вам определить наилучший выбор на основе процедуры, которую вы проходите, и ваших потребностей во время восстановления.Сюда могут входить:
- спинномозговая анестезия, представляющая собой однократную инъекцию лекарства в позвоночник
- общий наркоз
- блокада нервов
- опиоиды
- терапия теплом и холодом
3 900 решение иметь один является личным. В конце концов, вам нужно будет взвесить все за и против и решить, что лучше для вас и вашей семьи.
Также рекомендуется поговорить со своим врачом о преимуществах и рисках эпидуральной анестезии и других вариантах обезболивания.
Разработка плана поможет вам лучше подготовиться к родам. Но помните, даже самые продуманные планы могут измениться в любой момент. Вот почему также неплохо иметь запасной план, чтобы вы могли подготовиться к альтернативному плану родов, с которым вам все еще удобно.
Использование эпидуральной анестезии при родах, связанное со снижением тяжелой материнской заболеваемости
Материнское и репродуктивное здоровье
22 февраля 2022 г.
Риск тяжелой материнской смертности для женщин из числа расовых и этнических меньшинств в три раза выше, чем для белых женщин неиспаноязычного происхождения
В исследовании вагинальных родов в больницах штата Нью-Йорк эпидуральная анестезия или комбинированная спинально-эпидуральная анестезия (нейроаксиальная анальгезия в родах) ассоциировалась со снижением риска тяжелой материнской заболеваемости. Роды с нейроаксиальным анальгетиком также снижали риск послеродового кровотечения, основной причины предотвратимой тяжелой материнской заболеваемости, согласно исследованию, проведенному в Школе общественного здравоохранения Колумбийского университета и Колумбийском колледже врачей и хирургов Вагелос (P&S). Исследователи обнаружили, что снижение риска тяжелой материнской заболеваемости, связанной с нейроаксиальной анальгезией, было сходным между белыми неиспаноязычными женщинами и женщинами из расовых и этнических меньшинств. Результаты публикуются онлайн в JAMA Сеть открыта.
Нейроаксиальная анальгезия при родах является наиболее эффективным методом облегчения боли при родах и используется почти тремя четвертями рождений в США. По состоянию на 2021 г. послеродовое кровотечение (ПРК) было ведущей причиной предотвратимой тяжелой материнской заболеваемости (ТСМ) и общей материнской смертности. SMM в этом исследовании включает 16 материнских осложнений, включая сердечную недостаточность и пять процедур, таких как гистерэктомия.
«Наша цель состояла в том, чтобы изучить потенциальную пользу нейроаксиальной анальгезии в родах в снижении тяжелой материнской заболеваемости», — сказал Джин Гульельминотти, доктор медицинских наук, отделение анестезиологии в Columbia P&S и первый автор. «Результаты показывают, что использование нейроаксиальной анальгезии при вагинальных родах связано с 14-процентным снижением тяжелой материнской заболеваемости. Нейраксиальная аналгезия родов может облегчить раннюю оценку и ведение третьего периода родов, чтобы избежать перерастания послеродового кровотечения в тяжелые осложнения и смерть».
Результаты исследования показали, что СММ встречалась у 7712 женщин (1,3 процента), из которых 2748 (36 процентов) имели ПРК.
Использование нейроаксиальной анальгезии при вагинальных родах было связано с 14-процентным снижением риска тяжелой материнской заболеваемости. Зарегистрированная заболеваемость СММ более чем удвоилась в период с 1999 по 2017 год, поражая примерно 1 из 60 женщин в 2017 году. Вызывает обеспокоенность тот факт, что риск СММ у женщин из расовых и этнических меньшинств возрастает в три раза по сравнению с неиспаноязычными белыми женщинами. женщины. Таким образом, расширение доступа к нейроаксиальной анальгезии в родах и ее использование может способствовать улучшению исходов для материнского здоровья.
Чтобы оценить взаимосвязь между нейроаксиальной анальгезией в родах и СММ, исследователи использовали данные большой когорты вагинальных родов в больницах Нью-Йорка. Выборка исследования включала госпитализации по поводу вагинальных родов среди женщин в возрасте от 15 до 49 лет в период с января 2010 г.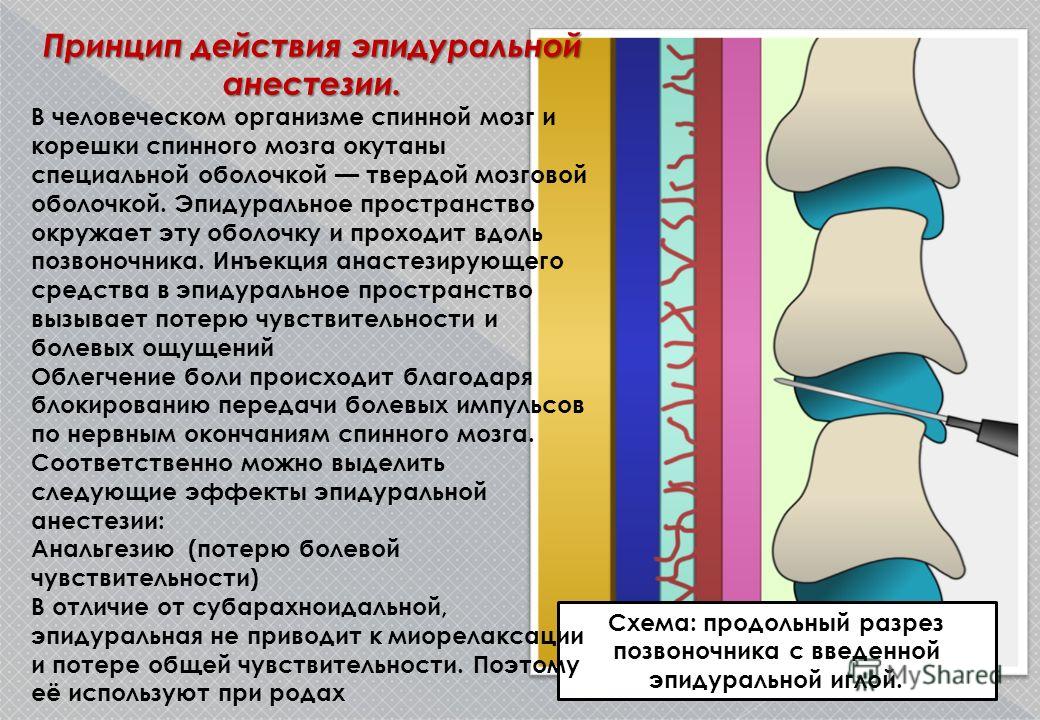 по декабрь 2017 г. Исследователи ограничили свой анализ Нью-Йорком, поскольку это единственный штат, участвующий в Проекте затрат на здравоохранение и использовании, который также предоставляет информацию об анестезии. .
по декабрь 2017 г. Исследователи ограничили свой анализ Нью-Йорком, поскольку это единственный штат, участвующий в Проекте затрат на здравоохранение и использовании, который также предоставляет информацию об анестезии. .
За период исследования 575 524 женщины родили через естественные родовые пути. Средний возраст женщин составлял 28 лет, из которых 8 процентов были выходцами из Азии или островов Тихого океана неиспаноязычного происхождения, 15 процентов были чернокожими неиспаноязычными, 18 процентов были латиноамериканцами, 45 процентов были белыми неиспаноязычными и 13 процентов принадлежали к другим раса и этническая принадлежность.
В то время как примерно 80 процентов белых женщин неиспаноязычного происхождения получают анальгезию по всей стране, ее получают 70 процентов чернокожих женщин неиспаноязычного происхождения и только 65 процентов женщин латиноамериканского происхождения. Кроме того, около 75 процентов беременных женщин с медицинской страховкой получают нейроаксиальную анальгезию родов, но только половина незастрахованных беременных женщин.
