Содержание
Обезболивание родов
Мы постарались «собрать» в одном месте все вопросы по поводу обезболивания родов, которые обычно будущие мамы задают своим врачам. Отвечает Кочетов Дмитрий Борисович, врач анестезиолог-реаниматолог высшей квалификационной категории, работает в отделении анестезиологии и реанимации родильного дома при ГКБ №52.
Отличается ли обезболивание при естественных родах (ЕР) и при операции кесарево сечение (КС)?
Обезболивание при естественных родах и кесаревом сечении называется по-разному. Есть два термина: аналгезия и анестезия.
Аналгезия – это частичное обезболивание при сохранении других ощущений. При естественных родах для того, чтобы нивелировать болевой синдром при схватках, уменьшить или вообще его убрать, применяется эпидуральная анальгезия, т.е. устранение боли, обезболивание. При этом женщина полностью участвует в родах. Метод обезболивания контролируемый, подачу анестетика можно уменьшать или увеличивать через специальный катетер.
Анестезия – это подавление всех видов чувствительности. Если речь идет об оперативном родоразрешении — выполняется эпидуральная или спинальная анестезия. Женщина теряет чувствительность «ниже пояса» абсолютно на все то время, пока проводится операция.
Что чувствует (или не чувствует) женщина в обоих случаях?
При анестезии боль совсем не чувствуется, потому что происходит потеря всех видов чувствительности. При аналгезии отсутствует болевой синдром, а двигательная активность и тактильная чувствительность сохраняются.
Эпидуральной может быть и анестезия и аналгезия?
Да, но применяются они в разных случаях. Например, мы принимаем естественные роды, обезболивая их с помощью эпидуральной анальгезии. Но если в процессе возникнут разного рода проблемы, например, дистресс плода, т.е. состояние, которое возникает при недостаточном поступлении кислорода к младенцу, или изменится окраска околоплодных вод, или по другим причинам, то акушерская бригада примет решение о проведении операции – тогда мы проведем эпидуральную анестезию: пациентку переведут в операционную, подключат к соответствующим следящим за ее состоянием аппаратам, и в катетер, который мы поставили ранее и вводили туда препарат для аналгезии, будем вводить тот же препарат, но в другой, более высокой концентрации. Например, для анальгезии мы введем 2-хпроцентный раствор анестетика, а для анестезии во время операции кесарево сечение мы вводим 75-процентный.
Например, для анальгезии мы введем 2-хпроцентный раствор анестетика, а для анестезии во время операции кесарево сечение мы вводим 75-процентный.
Эпидуральная и спинальная анестезия – это разные вещи? Когда применяется каждая?
Да, они отличаются, но принцип обезболивания один: пунктируется эпидуральное пространство, через иглу вводится катетер, через который вводится анестетик. При спинальной анестезии пунктируется спинальное, или интратекальное пространство, и с помощью иглы вводится местный анестетик, но в другой концентрации. В настоящее время применяется и эпидуральная, и спинальная анестезия. При кесаревом сечении (плановом и экстренном), как правило, применяется спинальная анестезия, потому что она быстрее и эффективнее.
Обезболивание в родах проводят всем по желанию или только показаниям?
Сейчас роды обезболивают не только по показаниям, но и по желанию женщины, и это хорошо! Нет необходимости терпеть боль, если ее можно уменьшить. Нас часто спрашивают — платная ли это процедура? Мы проводит обезболивание родов бесплатно, этот вид медицинской помощи предоставляется по полису ОМС и обязательно — на основании письменного согласия пациентки.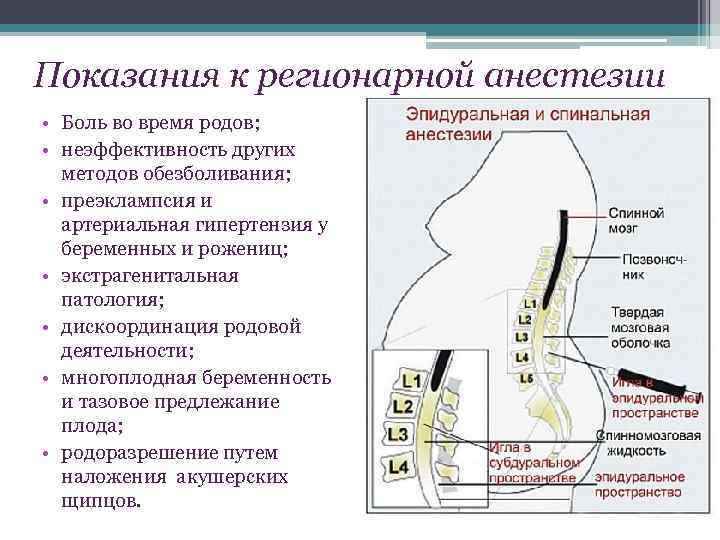
Могут ли отказать в проведении эпидуральной анестезии/аналгезии?
Могут, если есть противопоказания. Есть абсолютные противопоказания, например, непереносимость местных анестетиков, нарушения в системе гемостаза, то есть в системе свертывания крови, при продолжающихся кровотечениях. Кроме того, при всех видах шока – при массивной кровопотере (геморрагический шок) или массивной потере жидкости (гиповолемический шок).
Если нет противопоказаний, можно ли попросить сделать эпидуральную аналгезию в любой момент родов? Или бывает так, что уже слишком поздно?
Если нет никаких противопоказаний, то в любой момент, кроме уже полного раскрытия шейки матки. В этом случае это уже слишком поздно, и анестезию мы делать не будем, чтобы не замедлить процесс родоразрешения.
Насколько безопасно обезболивание (анестезия и аналгезия) для женщины и для ребенка?
Безопасно. Сегодня нет такого наркоза, который можно «не перенести». К тому же, современные препараты безвредны для матери и ребенка.
Когда применяют общую анестезию?
Общую анестезию применяют тогда, когда противопоказана регионарная (локальная) анестезия, т.е. спинальная или эпидуральная. Также принимается во внимание желание пациентки. Выбор метода обезболивания всегда происходит в беседе с врачом анестезиологом-реаниматологом с учетом всех ЗА и ПРОТИВ, И да, на любой вид вмешательства, в том числе и обезболивание, дается письменное согласие пациентки после того, как ей разъяснены все особенности вмешательства, преимущества и риски.
Безопасен ли общий наркоз для ребенка?
Да, безопасен и это подтверждено многочисленными исследованиями: ни здоровье, ни умственные способности детей впоследствии не страдают.
Может ли анестезия не подействовать? И что тогда делать?
Да, может, такое бывает и это не является внештатной ситуацией. В этом случае мы переходим на другой вид анестезии: например, если эпидуральная неэффективна, то мы можем перейти на спинальную анестезию, и она, как правило, очень эффективная. Если и спинальная анестезия не подействовала, что крайне маловероятно, то проводится операция под общим наркозом.
Если и спинальная анестезия не подействовала, что крайне маловероятно, то проводится операция под общим наркозом.
Как определяют, что обезболивание начало действовать при ЕР и при КС?
При естественных родах у пациентки происходит уменьшение болевого синдрома при схватках. Сама пациентка это почувствует и сможет отдохнуть во время схваток и даже поспать. При КС есть определенные показатели, по которым врач-анестезиолог ориентируется об эффективности действия анестезии. Это специальные пробы. Как правило, женщина узнает о начале операции в приятной беседе с анестезиологом уже после того, как акушеры-гинекологи начали свою работу)).
Когда со мной поговорит анестезиолог по поводу обезболивания, если я приехала со схватками? А если планируется КС?
Вы обсудите этот вопрос с вашим врачом, который будет вести роды. Все зависит от степени раскрытия шейки: если раскрытие меньше 3 см, то аналгезию проводить нецелесообразно, потому что можно тем самым ослабить родовую деятельность. Когда открытие 4-5 см, то возможно применение аналгезии. Тогда в родовое отделение приходит врач-анестезиолог, беседует с пациенткой, собирает анамнез, измеряет артериальное давление, пульс. Если нет противопоказаний, то ставится внутривенный катетер для введения физиологического раствора, затем вводится анестетик.
Когда открытие 4-5 см, то возможно применение аналгезии. Тогда в родовое отделение приходит врач-анестезиолог, беседует с пациенткой, собирает анамнез, измеряет артериальное давление, пульс. Если нет противопоказаний, то ставится внутривенный катетер для введения физиологического раствора, затем вводится анестетик.
Если планируется кесарево сечение, то врач беседует с пациенткой накануне операции, подробно обсуждая показания и противопоказания к тому или иному виду обезболивания.
Сколько длится действие препарата при ЕР?
Ровно столько, сколько это необходимо, поскольку это регулируемый процесс: в катетер вводится небольшая доза препарата и затем подключается инфузомат, по которому дозированно поступает определённое количество анестетика с определённой скоростью Доза рассчитывается в зависимости от роста и веса пациентки. Весь процесс строго регулируется. Полного отключения аналгезии в процессе родов не происходит: когда наступает полное раскрытие, как правило, уменьшается доза вводимого препарата, чтобы потуги были не такими болезненными.
Если есть разрывы родовых путей, под какой анестезией их зашивают?
Если проводится эпидуральная аналгезия, то увеличивается доза обезволивающего препарата, и после того, как врач убедился, что она эффективно обезболила, акушер-гинеколог накладывает швы. Если эпидуральная аналгезия не применялась, то внутривенно вводятся обезболивающие препараты, и пока они действуют, проводятся необходимые манипуляции.
Кто до родов может помочь поработать со страхом и ожиданием боли в родах?
В наших женских консультациях есть перинатальный психолог, который может помочь проработать эти страхи. Если женщина нуждается в помощи психолога, нужна сказать об этом врачу акушеру-гинекологу, который ведет беременность. Обязательно воспользуйтесь такой возможностью — от вашего настроя и умения расслабляться и концентрироваться в нужный момент многое зависит!
Кроме того, на специальных занятиях для будущих мам наши коллеги учат немедикаментозным способам облегчения боли в родах. Вы можете узнать о такой возможности в отделе платных медицинских услуг. Заодно и будущего папу научат выполнять вместе с женщиной расслабляющие упражнения или делать специальный массаж, что пригодится в партнерских родах.
Вы можете узнать о такой возможности в отделе платных медицинских услуг. Заодно и будущего папу научат выполнять вместе с женщиной расслабляющие упражнения или делать специальный массаж, что пригодится в партнерских родах.
Эпидуральная анестезия. В защиту разумного отношения к эпидуральной анестезии
Меня попросили ответить на два письма, полученные Центром традиционного акушерства как реплики на статью «Эпидуральная анестезия: за и против».
Ольга Ч.: «Создаётся ощущение, что подобная статья написана не женщиной, которая сама рожала или ей предстоит этот процесс, а бесчувственным медработником, для которого наблюдение за обезумевшими от мучений рожающими женщинами – явление повседневное, каждодневная работа, как у бухгалтера баланс. Зная себя, как человека терпеливого, я 17 лет назад пошла рожать с гордым чувством «уж мы-то не позволим себе позориться криком». Ад, который я пережила в ту ночь, не сравнится ни с какими болевыми ощущениями. В итоге всё это завершилось не обычным родовспоможением, как избавлением от нескончаемых мук, а наложением акушерских щипцов. Естественно, в своём полубессознательном состоянии, я и думать не могла, что я помогаю или врежу малышу своим диким криком (я просто этого не могла понимать и, соответственно, как-то регулировать). Не страх убивает разум, а бесконечная, изнуряющая сильная боль. Отчего ж в тот момент мне не сделали обезболивания? Ведь только тогда бы я смогла прочувствовать всю прелесть от осознания того, что я дарю жизнь, и не дала бы моему мальчику начать задыхаться. А последствия пережитого таковы, что не считая долговременной депрессии (это уже такие мелочи в сравнении с процессом и последствиями «родов на живую»), я не смогла стать той же полноценной женщиной для своего мужа ни через 2 месяца, ни через 9 лет, и в итоге мы расстались. Теперь я беременна во второй раз, пошла на это ради второго мужа. И теперь-то я точно знаю, что анестезия — единственно возможное решение, во всяком случае, для меня. Я хочу наслаждаться чудом, которое предстоит, радоваться появлению долгожданного ребёнка, улыбаться мужу, быть с ним вместе в момент появления, не стесняясь своего искажённого муками тела и лица.
Естественно, в своём полубессознательном состоянии, я и думать не могла, что я помогаю или врежу малышу своим диким криком (я просто этого не могла понимать и, соответственно, как-то регулировать). Не страх убивает разум, а бесконечная, изнуряющая сильная боль. Отчего ж в тот момент мне не сделали обезболивания? Ведь только тогда бы я смогла прочувствовать всю прелесть от осознания того, что я дарю жизнь, и не дала бы моему мальчику начать задыхаться. А последствия пережитого таковы, что не считая долговременной депрессии (это уже такие мелочи в сравнении с процессом и последствиями «родов на живую»), я не смогла стать той же полноценной женщиной для своего мужа ни через 2 месяца, ни через 9 лет, и в итоге мы расстались. Теперь я беременна во второй раз, пошла на это ради второго мужа. И теперь-то я точно знаю, что анестезия — единственно возможное решение, во всяком случае, для меня. Я хочу наслаждаться чудом, которое предстоит, радоваться появлению долгожданного ребёнка, улыбаться мужу, быть с ним вместе в момент появления, не стесняясь своего искажённого муками тела и лица. И после получать удовольствие от жизни, а не жить нескончаемым осознанием своей неполноценности, как женщины, и непроходимыми депрессивными состояниями. Не пойму до сих пор одного: почему только в России-матушке мы живём какими-то наигранными предубеждениями, и для того, чтобы что-то получить, всенепременно нужно сильно настрадаться. Это в наш-то век, когда изобрели способы избавления от мучений, наши врачи настойчиво будут убеждать тебя получить удовольствие от страданий! Под эту дудку и зубы можно по старинке без анестезии лечить, а почему бы и нет? Наши деды терпели и нам надо. А испытаний в жизни и так предостаточно, болью в том числе. Так что ж вы агитируете (особенно неопытных и нерожавших) на такие муки, оправдывая это какими-то духовно-этическими моментами?! А стоит ли так страдать? Кому как не вам знать, что сильная боль вызывает выработку адреналина, который сокращает сосуды, как результат-гипоксия плода. Кому сделали лучше? И эти ваши лицемерные умозаключения, что любовь – лучшее обезболивающее уж никак не подходят к ситуации с родами.
И после получать удовольствие от жизни, а не жить нескончаемым осознанием своей неполноценности, как женщины, и непроходимыми депрессивными состояниями. Не пойму до сих пор одного: почему только в России-матушке мы живём какими-то наигранными предубеждениями, и для того, чтобы что-то получить, всенепременно нужно сильно настрадаться. Это в наш-то век, когда изобрели способы избавления от мучений, наши врачи настойчиво будут убеждать тебя получить удовольствие от страданий! Под эту дудку и зубы можно по старинке без анестезии лечить, а почему бы и нет? Наши деды терпели и нам надо. А испытаний в жизни и так предостаточно, болью в том числе. Так что ж вы агитируете (особенно неопытных и нерожавших) на такие муки, оправдывая это какими-то духовно-этическими моментами?! А стоит ли так страдать? Кому как не вам знать, что сильная боль вызывает выработку адреналина, который сокращает сосуды, как результат-гипоксия плода. Кому сделали лучше? И эти ваши лицемерные умозаключения, что любовь – лучшее обезболивающее уж никак не подходят к ситуации с родами. Будьте милосерднее, ведь вы же тоже женщины!»
Будьте милосерднее, ведь вы же тоже женщины!»
Kira: «На какие именно исследования и каких именно гинекологов вы опираетесь, позвольте узнать? Меня просто поражает откровенный цинизм наших медиков. В нашей дикой стране вообще торжество бесправия находит свое наивысшее воплощение, когда человек становится подследственным или пациентом. Все эти рассуждения о пользе боли при родах – просто смехотворны. Почему бы вам, уважаемые врачи, не полечить бы себе зубки без наркоза? Ведь раньше кузнецы их так и драли, а беднягу-пациента в этот момент держали 4 человека. Выживаемость тоже была неплохая, обезболивание при родах в цивилизованных странах применяется со времен королевы Виктории. А в нашей стране страдание, боль и унижение пациентов, в том числе и женщин в родильных домах, воспринимаются как неотъемлемая часть общего ритуала. Женщины в данном случае с этим мирятся просто потому, что им просто не с чем сравнивать, а желание вырваться из гестапо живой и здоровой и со здоровым (ну хотя бы относительно) ребенком подавляет чувство собственного достоинства. Отсюда результат: никто и не посмеет возразить на клизмы, бритье и отсутствие нормального обезболивания. Если же женщина просит обезболивание – она уже все: слабая, избалованная, наглая и вообще не «наша» женщина. Уважаемые врачи! Живите в ногу со временем, учитесь у западных коллег — они ушли от вас лет на 30 вперед во всех отношениях. Особенно учитесь отношению к пациентам. А если вы не умеете делать эпидуральную анестезию грамотно, так научитесь, а не охаивайте метод. Вы ссылаетесь на труды западных гинекологов, так чтобы быть до конца объективными, приведите статистику применения эпидуральной анестезии в западных странах, а также статистику кесаревых (последнее, кстати, делается в цивилизованных странах по желанию пациентки, в отличие от нашей страны, где врачи с пеной у рта доказывают, какая это сверхопасная и сложная операция, которая должна делаться строго по показаниям). Ну, если эта эпидуральная анестезия так плоха, то почему же она так массово применяется в Европе и Америке? Или мы такие бедные потому, что такие умные? Ольга, Ч — всех вам благ.
Отсюда результат: никто и не посмеет возразить на клизмы, бритье и отсутствие нормального обезболивания. Если же женщина просит обезболивание – она уже все: слабая, избалованная, наглая и вообще не «наша» женщина. Уважаемые врачи! Живите в ногу со временем, учитесь у западных коллег — они ушли от вас лет на 30 вперед во всех отношениях. Особенно учитесь отношению к пациентам. А если вы не умеете делать эпидуральную анестезию грамотно, так научитесь, а не охаивайте метод. Вы ссылаетесь на труды западных гинекологов, так чтобы быть до конца объективными, приведите статистику применения эпидуральной анестезии в западных странах, а также статистику кесаревых (последнее, кстати, делается в цивилизованных странах по желанию пациентки, в отличие от нашей страны, где врачи с пеной у рта доказывают, какая это сверхопасная и сложная операция, которая должна делаться строго по показаниям). Ну, если эта эпидуральная анестезия так плоха, то почему же она так массово применяется в Европе и Америке? Или мы такие бедные потому, что такие умные? Ольга, Ч — всех вам благ. Выберете себе обезболивание по душе и родите ребенка с радостью и достоинством.
Выберете себе обезболивание по душе и родите ребенка с радостью и достоинством.
Ответ доктора Вероники Назаровой.
Обезболивание в родах: многоликая правда
Признаться, я разделяю негодование жестоко пострадавших мам по поводу бесчувственных врачей, родов, подобных пыткам, унижения женщин в нашем здравоохранении! И это они еще не все знают, мы как врачи знаем гораздо больше и от того нам еще больнее и страшнее. Именно это заставило нас решиться практиковать иное акушерство, а для этого обратиться к корням, к традиции. Поверьте, официально практиковать в нашей стране акушерство с индивидуальным, гуманным и щадящим подходом очень непросто. С обезболиванием все обстоит гораздо лучше.
К несчастью ли или к счастью, вы, дорогие Кира и Ольга, просто не в курсе всей сложности этой темы – обезболивания в акушерстве. Если б вы просто пребывали в своем счастливом неведении, я бы не стала вас разубеждать. Однако вы, сами того не ведая, проповедуете опасные вещи и публично обвиняете нас в намеренной жестокости. Поэтому мне придется ответить. Желающие оставаться при своем не слишком компетентном мнении могут дальше не читать.
Поэтому мне придется ответить. Желающие оставаться при своем не слишком компетентном мнении могут дальше не читать.
Противники ли мы эпидуральной анестезии? Скажите, вы за протезирование ног у инвалида или против? Вы за бифокальные очки для слабовидящих или против? Вы сторонник использования кровезаменителей или противник? Что за дурацкие вопросы! Те, кто в этом нуждаются, должны это иметь, правда? Или в нормальной, «недикой» стране все это должно предлагаться или навязываться всем гражданам поголовно? Абсолютно то же с анестезией: те немногие, которые в ней действительно нуждаются, должны ее иметь. Ну, право же, поверьте: не всем в родах непереносимо больно, а кое-кому не больно вообще! Мерить же человечность и цивилизованность государства обилием анестезии в родах – примерно то же, что судить о ней по тому, насколько широко применяются там мощные антибиотики при насморке.
Это только кажется, что сделали тебе анестезию – и все проблемы решены: лежишь себе, ничего не чувствуя, а как придет время малышу родиться – так и рожаешь. На деле же почти всегда происходит следующее: под действием эпидуральной анестезии схватки становятся слабее, приходится их усиливать с помощью окситоцина. Вводимый внутривенно синтетический окситоцин вызывает неестественный для этих мамы и ребенка ритм схваток, что ведет к страданию ребенка (в схватку кислорода к нему поступает меньше) и его травматичному продвижению по родовым путям матери (ее ткани не успевают растянуться). К тому же мама обездвижена (и нередко уже вскрыт плодный пузырь), из-за чего у ребенка меньше возможности правильно вставить головку в отверстие таза матери). Очень часто при этой анестезии потуги не наступают самостоятельно, и мама недостаточно чувствует свое тело, чтобы тужиться произвольно. Тогда ребенка «выжимают» из материнского тела, давя на живот (этот прием запрещен в Европе). Таким образом, давление на шейные позвонки ребенка, и без того значительное, усиливается. Здесь советую вам обратиться к книге известного детского невролога проф. А. Ратнера «Неврология новорожденных», где показана связь между акушерскими манипуляциями и их последствиями в виде родовой травмы шейного отдела позвоночника у малыша (эта замечательная книга доступна для чтения в Интернете).
На деле же почти всегда происходит следующее: под действием эпидуральной анестезии схватки становятся слабее, приходится их усиливать с помощью окситоцина. Вводимый внутривенно синтетический окситоцин вызывает неестественный для этих мамы и ребенка ритм схваток, что ведет к страданию ребенка (в схватку кислорода к нему поступает меньше) и его травматичному продвижению по родовым путям матери (ее ткани не успевают растянуться). К тому же мама обездвижена (и нередко уже вскрыт плодный пузырь), из-за чего у ребенка меньше возможности правильно вставить головку в отверстие таза матери). Очень часто при этой анестезии потуги не наступают самостоятельно, и мама недостаточно чувствует свое тело, чтобы тужиться произвольно. Тогда ребенка «выжимают» из материнского тела, давя на живот (этот прием запрещен в Европе). Таким образом, давление на шейные позвонки ребенка, и без того значительное, усиливается. Здесь советую вам обратиться к книге известного детского невролога проф. А. Ратнера «Неврология новорожденных», где показана связь между акушерскими манипуляциями и их последствиями в виде родовой травмы шейного отдела позвоночника у малыша (эта замечательная книга доступна для чтения в Интернете). Поскольку ткани мамы не растягиваются в своем ритме, во избежание сильных разрывов делают разрез промежности. Посчитайте сами количество медицинских вмешательств. Не обольщайтесь: одного обезболивания с последующим естественным течением процесса не будет. Роды будут медикаментозно-технологическим родоразрешением до конца.
Поскольку ткани мамы не растягиваются в своем ритме, во избежание сильных разрывов делают разрез промежности. Посчитайте сами количество медицинских вмешательств. Не обольщайтесь: одного обезболивания с последующим естественным течением процесса не будет. Роды будут медикаментозно-технологическим родоразрешением до конца.
Если делать эпидуральную анестезию по правилам, то нужно владеть искусством применить ее вовремя: не слишком рано и не слишком поздно. У здоровой женщины переходный период схваток, на этапе раскрытия 8 – 10 см, очень часто сопровождается ощущением «я больше не могу». Мамы требуют анестезии, но в этот момент делать ее нельзя: матери невозможно будет вытужить ребенка. Женщине тут нужно еще немного терпения – ребенок родится совсем скоро.
Готова вновь и вновь напоминать: роды – не пассивный процесс восприятия вами медицинского вмешательства, а рождение матерью своего ребенка. Роды – не медицинская процедура, а явление сексуальной жизни (это не метафора, с точки зрения гормонального баланса и необходимых условий это так). То, что иногда требуется медицинская помощь, сути не меняет. Массовое обращение к медицине в родах и поголовное применение акушерских вмешательств – это всего лишь культурный стереотип, а не необходимость.
То, что иногда требуется медицинская помощь, сути не меняет. Массовое обращение к медицине в родах и поголовное применение акушерских вмешательств – это всего лишь культурный стереотип, а не необходимость.
Теперь о пользе и риске. К эпидуральной анестезии нельзя относиться как к услуге. Это медицинское вмешательство скорее можно сравнивать с операцией на спинном мозге, чем с косметической процедурой вроде липосакции. Даже при нынешней надежной, безопасной и вооруженной «до зубов» медицинской технологии здесь может быть большое количество осложнений, причем для двух человек. Неудивительно, ведь даже простое лекарство от кашля, даже таблетка от головной боли могут быть опасны (почитайте инструкцию!) Поэтому на эти операции в родах нужно именно решаться, выбирая из двух зол меньшее, а не производить всем подряд и не подавать «на заказ», как блюдо в ресторане. Кстати, врачи это прекрасно знают, поэтому перед этими вмешательствами вам предложат подписать документ, отражающий ваше согласие на них, а также то, что о возможных осложнениях вы предупреждены. Есть ситуации, когда эпидуральная анестезия может быть благотворна и спасительна.
Есть ситуации, когда эпидуральная анестезия может быть благотворна и спасительна.
Эпидуральная анестезия: положительные стороны эпидуральной анестезии
- Облегчает боль в родах и дает возможность отдыха, когда боль объективно мучительна, а также при затяжных родах (например, ребенок неправильно вставляет головку в отверстие малого таза). Вероятно, это и был Ваш случай, Ольга. Я уверена в неадекватности медицинской помощи в Вашей ситуации: нужно было либо вовремя сделать обезболивание, либо решиться на кесарево сечение – иногда только так можно избежать тяжелой травмы у мамы и ребенка.
- Снижает уровень катехоламинов (адреналина).
- Показана при повышенном артериальном давлении (ведет к его снижению).
- Оптимальна для кесарева сечения.
- Может облегчить раскрытие шейки матки и приблизить потуги.
- Эпидуральная анестезия лучше внутривенного введения наркотических препаратов (промедола).
- Позволяет родить через естественные родовые пути тем, кто категорически отказывается терпеть какую бы то ни было боль.

- Теперь перечислим, какие возможны осложнения.
Эпидуральная анестезия: отрицательные стороны эпидуральной анестезии для мамы
- Возможны многомесячные головные боли; если происходит прокол твердой мозговой оболочки. А такое случается у 3%, то есть 70% таких мам страдают головными болями.
- Возможны многомесячные боли в спине.
- Возможно снижение артериального давления, что потребует находиться в родах в положении лежа и, возможно, надо будет вводить жидкости внутривенно.
- Заставляет женщину лежать и тем самым убирает действие гравитации, помогающей продвижению ребенка, становится невозможно менять позы.
- Для продолжения родов может потребоваться стимуляция схваток – введение окситоцина (особенно в первых родах).
- Может возникнуть неприятная дрожь.
- Выше риск того, что потребуются щипцы и вакуум-экстракция (это увеличивает возможность травматизма, недержания кала и мочи у мамы впоследствии).
- Выше вероятность того, что потребуется кесарево сечение (особенно если эпидуральная анестезия сделана слишком рано, и в первых родах).
- Может вызвать послеродовую задержку мочи.
- Может вызвать подъем температуры у мамы до 38 С из-за нарушения терморегуляции через центральную нервную систему (такую лихорадку очень трудно отличить от инфекции, соответственно выше риск получить антибиотики после родов «на всякий случай»).
- Может затруднить потуги.
- Может вызвать зуд лица, шеи, груди.
- Может привести к септическому менингиту (внесение инфекции при проколе и длительном нахождении катетера).
- Может возникнуть гематома из-за повреждения сосудов эпидурального пространства.
- Может быть подтекание спинномозговой жидкости после родов.
- Может проявиться аллергия на препараты для эпидуральной анестезии.
- Обезболивание может получиться неудовлетворительным: односторонним или сегментарным (участками), — а весь букет вышеперечисленных рисков – с вами.
Эпидуральная анестезия: отрицательные стороны эпидуральной анестезии для ребенка
- Нередко частота сокращений сердца ребенка падает, обычно на 40 минут; это требует мониторирования и часто трактуется как гипоксия (страдание от недостатка кислорода) и как показание к кесареву сечению. Падение ЧСС связано с падением давления у мамы и снижением маточно-плацентарного кровотока.
- Возможны дыхательные нарушения (в случае применения так называемой мобильной, «ходячей» эпидуральной анестезии, при которой вводятся наркотики) у родившегося ребенка; могут потребоваться механическая вентиляция, интубация, госпитализация.
- Нередко у ребенка возникает дезориентация, нарушение моторики, затруднение сосания, после эпидуральной анестезии у мамы детям в 5 раз чаще ставят диагноз энцефалопатии.
- Нарушается установление связи «мать-ребенок».
- Дети матерей, у которых повышалась температура, чаще получают антибиотики.
Я намеренно не расшифровываю всю медицинскую терминологию: тот, кто хочет – посмотрит в словаре, остальным будет достаточно бегло просмотреть, чтобы впечатлиться. Все эти сведения взяты из вполне открытых источников – авторитетных отечественных и зарубежных (краткий список литературы я привожу ниже). Посмотрите также форумы акушеров-гинекологов и анестезиологов на Русском Медицинском сервере: там вы увидите ситуацию такой, какой она видится специалистам – во всей сложности, непредсказуемости.
Как же несведущей в медицине маме разобраться, да еще и во время схваток: по делу предлагают ей анестезию или просто по заведенному порядку? Для этого у нее должна быть своя акушерка – не просто та, что сидит рядом как «психолог», не та, что лишь вытянет, вымоет и взвесит ребенка, а специалист в области физиологических (то есть нормальных, естественных родов), «медицинский адвокат», который всегда на ее стороне.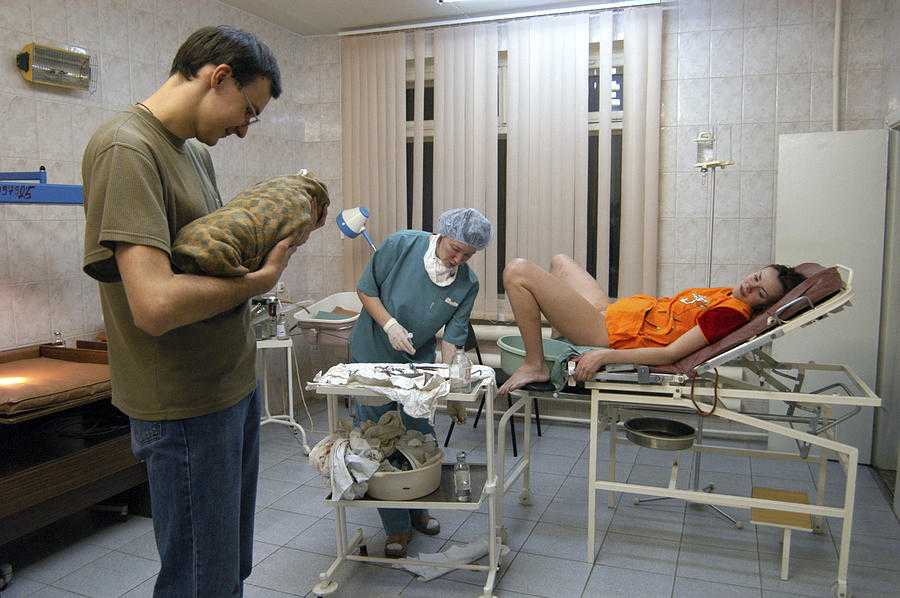 Та, которая не даст помешать правильному физиологическому течению процесса (а тем более жестоко обойтись) и даст грамотный совет относительно вмешательств. Такую акушерку не мы выдумали: сейчас в тех странах, где лучшим образом организована служба охраны материнства и детства и где наилучшие статистические показатели в этой области акушерка для мамы – главный специалист. Это Япония, Германия, Голландия, Великобритания, Скандинавские страны, Канада. У мамы есть своя акушерка (специалист по здоровью) а также свои акушер-гинеколог и педиатр (на случай болезней) – логично, не правда ли?
Та, которая не даст помешать правильному физиологическому течению процесса (а тем более жестоко обойтись) и даст грамотный совет относительно вмешательств. Такую акушерку не мы выдумали: сейчас в тех странах, где лучшим образом организована служба охраны материнства и детства и где наилучшие статистические показатели в этой области акушерка для мамы – главный специалист. Это Япония, Германия, Голландия, Великобритания, Скандинавские страны, Канада. У мамы есть своя акушерка (специалист по здоровью) а также свои акушер-гинеколог и педиатр (на случай болезней) – логично, не правда ли?
Теперь о сравнении со стоматологами, которое лежит на поверхности и потому так часто приводится. Лечение зубов под местной или общей анестезией сравнивать с анестезией в родах неправомерно, потому что:
- лечение зубов – борьба с болезнью, а роды – естественный физиологический процесс,
- лечение зубов не требует вашего активного участия, а роды – требуют.
Роды – это как управление автомобилем. Вы – машина, а ребенок водитель. Поставьте себя на место ребенка. При анестезии машина перестает слушаться руля! Ни сесть поудобнее в кресле, ни остановиться передохнуть, ни поменять скорость, ни заправиться вы не можете – вас несет чуждая неведомая сила. Попробуйте поразмышлять на эту тему.
Вы – машина, а ребенок водитель. Поставьте себя на место ребенка. При анестезии машина перестает слушаться руля! Ни сесть поудобнее в кресле, ни остановиться передохнуть, ни поменять скорость, ни заправиться вы не можете – вас несет чуждая неведомая сила. Попробуйте поразмышлять на эту тему.
С нашей точки зрения, эпидуральная анестезия нужна и оправдана примерно в 5-10 (максимум!) случаях из 100. Однако разве существует всего две возможности: роды с анестезией и роды, как вы пишете, «на живую»? Есть ли обезболивание в акушерстве, пригодное для большинства женщин, помимо эпидуральной анестезии, морфиноподобных анальгетиков (наркотиков) и общего наркоза? Да. И эти методы весьма действенны. Они не нарушают взаимодействия матери и ребенка, помогают маме расслабляться, раскрываться и принимать правильные позы, а ребенку продвигаться. Это различные позиции, дыхание, присутствие надежного и спокойного помощника, массаж, вода. В большинстве случаев этого достаточно! Об этом говорит наш многолетний акушерский опыт, мировой опыт традиционного акушерства, современные научные исследования.
Заметьте: мы не только не отрицаем, но высоко ценим достижения фармакологии и медицинской технологии, умеем ими пользоваться. Неоценимы антибиотики при тяжелых инфекциях, нет равных эпидуральной анестезии при кесаревом сечении, а последнее – бесценно для спасения жизни, гуманны наркотики в онкологии, поражают воображение возможности техники для реанимации и выхаживания недоношенных! Однако применять их в каждом втором случае? Или просто потому что «заказал» клиент? Придумайте сами, как такое явление назвать.
Что толку знать, что в некоторых (в том числе не самых развитых) странах количество случаев применения анестезии доходит до 80%, а кесарева сечения – до 40-70%? Цыплят по осени считают. Хорошо это или плохо – будет известно, когда вырастут эти дети.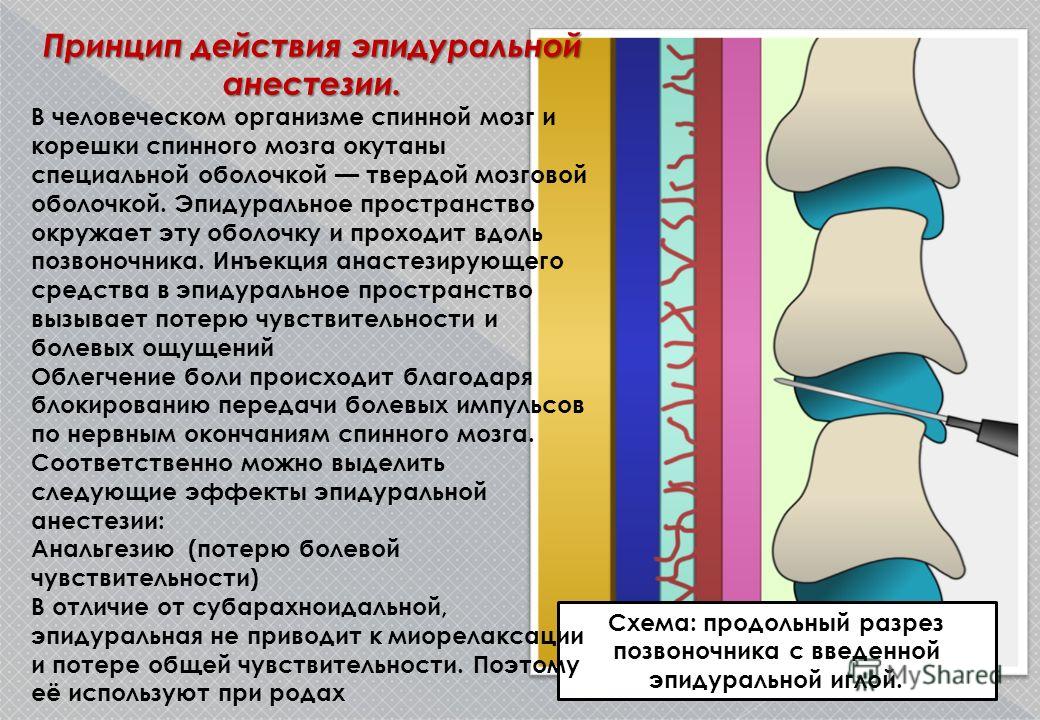
Автор: Врач Вероника Назарова, семейный врач, акушер, мать троих детей, рожала самостоятельно, без вмешательств и анестезии, мечтаю родить еще.
Что женщинам следует знать > Новости > Yale Medicine
Когда приходит время рожать ребенка, некоторые женщины направляются в больницу с подробным планом родов, который включает просьбу избегать эпидуральной анестезии. Другие думают, что эпидуральная анестезия — единственный способ пережить роды. Независимо от специфики их плана, когда женщины прибывают в больницы Yale New Haven Health для родов, анестезиолог всегда готов обсудить с ними возможные варианты.
Независимо от специфики их плана, когда женщины прибывают в больницы Yale New Haven Health для родов, анестезиолог всегда готов обсудить с ними возможные варианты.
«Если будущая мать говорит, что хотела бы «естественных» родов — без эпидуральной анестезии, — я всегда стараюсь учитывать ее предпочтения и предоставлять как можно больше информации, чтобы помочь ей принять взвешенное решение». — говорит П. Дж. Макгуайр, доктор медицинских наук, акушер-анестезиолог Йельского университета. «Может быть, это потому, что она хочет испытать все, в том числе почувствовать, на что похожа родовая боль. Или она могла прочитать в Интернете информацию, которая напугала ее по поводу эпидуральной анестезии. Я отвечу на ее вопросы и объясню любые заблуждения».
По оценкам, 70-75% рожениц используют эпидуральную анестезию как наиболее распространенный и наиболее эффективный тип анестезии для обезболивания во время родов.
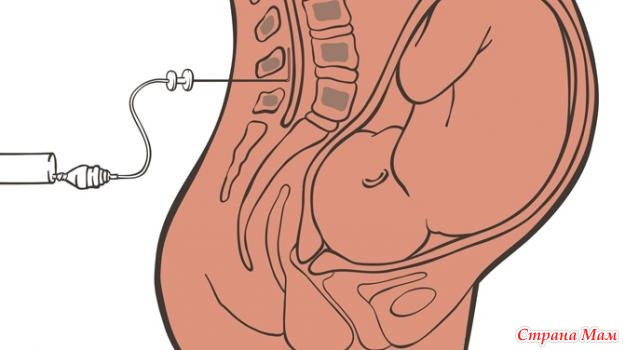
Эпидуральная анестезия — это обезболивающее лекарство, вводимое путем введения иглы и катетера (небольшой гибкой трубки) в нижнюю часть спины женщины. Игла удаляется, но катетер остается для введения обезболивающего по мере необходимости во время родов. Эпидуральная анестезия создает полосу онемения от пупка до верхней части ног, что позволяет женщинам бодрствовать и чувствовать давление родов, но без боли. Он в основном используется во время родов, но анестетик также используется для определенных операций и определенных причин хронической боли в спине.
Игла удаляется, но катетер остается для введения обезболивающего по мере необходимости во время родов. Эпидуральная анестезия создает полосу онемения от пупка до верхней части ног, что позволяет женщинам бодрствовать и чувствовать давление родов, но без боли. Он в основном используется во время родов, но анестетик также используется для определенных операций и определенных причин хронической боли в спине.
Женщинам важнее всего знать, что у них есть выбор, объясняет доктор Макгуайр, включая право передумать и запросить эпидуральную анестезию. «Если женщина выбирает эпидуральную анестезию, мы ее делаем. Или, если она решит родить естественным путем, мы это тоже сделаем», — говорит она. «И если она передумает позже, это вообще не проблема».
Ниже доктор Макгуайр делится ответами на распространенные вопросы женщин об эпидуральной анестезии.
Что такое эпидуральная анестезия?
Лекарство для эпидуральной анестезии представляет собой комбинацию местного анестетика, похожего на новокаин, и опиоида, обычно фентанила или гидроморфона.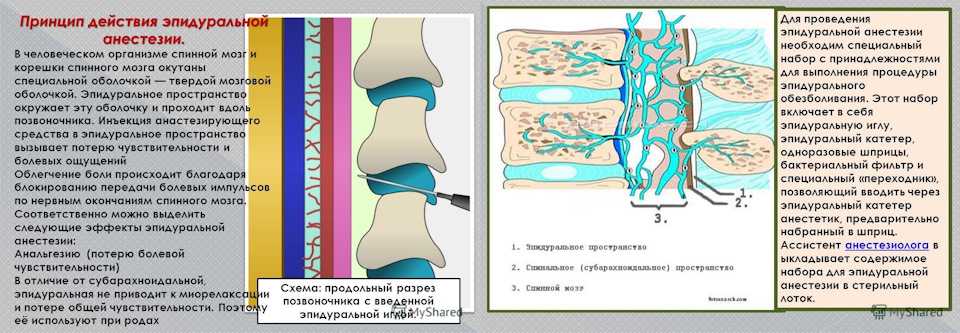
Обычно используются слабые концентрации препаратов, и они остаются в спинномозговом пространстве. Лишь небольшое количество попадает в кровоток матери. Следовательно, это безопасно для ребенка, а мать не будет испытывать типичных побочных эффектов опиоидов, таких как сонливость, которые возникают при пероральном приеме опиоидов или внутривенном введении.
Больно ли делать эпидуральную анестезию?
Перед введением эпидуральной анестезии вам сделают обезболивающую инъекцию, как если бы вы были у стоматолога перед пломбированием полости. «Первоначальная инъекция в поясницу может немного повредить. Но после этого женщины не должны чувствовать боли — только давление вводимой эпидуральной иглы», — говорит доктор Макгуайр.
Когда я почувствую облегчение боли после эпидуральной анестезии?
Обезболивание должно начаться примерно через 15 минут после введения эпидуральной анестезии, введение которой занимает около 10 минут.
Важно отметить, что эпидуральная анестезия действует до тех пор, пока женщина находится в родах, добавляет доктор Макгуайр, объясняя, что лекарство вводится непрерывно, пока не придет время родов.
В какой момент во время родов я могу получить эпидуральную анестезию?
Женщина может получить эпидуральную анестезию почти в любой момент родов, если она может оставаться относительно неподвижной; однако эпидуральную анестезию обычно не назначают, если ребенок близок к родам.
Некоторые женщины слышали, что перед эпидуральной анестезией их необходимо расширить (что означает, что шейка матки открывается при подготовке к родам). Однако, согласно рекомендациям Американского колледжа акушеров и гинекологов (ACOG), достаточно запроса от матери.
«Минимального раскрытия шейки матки нет. Я делал эпидуральную анестезию на один сантиметр, а когда женщина полностью раскрылась на 10 сантиметров», — говорит доктор МакГуайр.
Общее беспокойство вызывает то, что эпидуральная анестезия в начале родов замедляет роды и родоразрешение. «Есть некоторые доказательства того, что замедляет на 20 минут или полчаса. Но по большому счету это ненамного больше времени», — говорит доктор Макгуайр.
Могу ли я передвигаться после эпидуральной анестезии?
Обычно женщинам приходится оставаться в постели после эпидуральной анестезии из-за снижения чувствительности в ногах, что повышает риск падения. Тем не менее, они могут двигать ногами и могут передвигаться в постели, объясняет доктор Макгуайр.
Безопасна ли эпидуральная анестезия?
Эпидуральная анестезия безопасна, но, как и при любой медицинской процедуре, существует небольшой риск побочных эффектов и осложнений. Серьезные риски, в том числе тромбы внутри позвоночника, инфекции (вокруг позвоночника или головного мозга) и повреждение нервов, встречаются очень редко.
Другие возможные осложнения включают низкое кровяное давление, кожный зуд и головные боли. Во время родов постоянно контролируют артериальное давление как у ребенка, так и у матери. Если оно идет слишком низко или слишком высоко, матери можно ввести внутривенно лекарство от артериального давления, которое поможет ребенку.
Дополнительные риски включают неудачное или одностороннее обезболивание, что потребует повторной эпидуральной анестезии, а также трудности с опорожнением мочевого пузыря во время эпидуральной анестезии. Женщины также могут испытывать субфебрильную температуру и тяжесть или покалывание в ногах во время родов, в зависимости от того, сколько лекарств было введено.
Женщины также могут испытывать субфебрильную температуру и тяжесть или покалывание в ногах во время родов, в зависимости от того, сколько лекарств было введено.
Вызывает ли эпидуральная анестезия повреждение нервов?
Женщины чаще всего опасаются повреждения нервов, объясняет доктор Макгуайр.
«Поражение нервов встречается очень редко и встречается менее чем в 1% случаев, — говорит доктор МакГуайр. «Это может произойти, если игла вводится в неправильное место, продвигается слишком далеко или касается нервного корешка. Если повреждение нерва действительно происходит, оно обычно носит временный характер и обычно проходит в течение нескольких недель».
Женщины также спрашивают, может ли эпидуральная анестезия вызвать хроническую боль в спине, добавляет доктор Макгуайр. «Я объясняю, что боль в спине после родов связана с родами, а не с эпидуральной анестезией. Роды — это процесс, который включает в себя растяжение мышц и связок».
Что такое «спинномозговая головная боль»?
«Головные боли, часто называемые «спинальными головными болями», возникают менее чем у 1% всех эпидуральных анестезий», — говорит доктор Макгуайр. Они возникают, когда эпидуральная игла проходит дальше, чем должна, и спинномозговая жидкость вытекает из крошечного отверстия, созданного иглой. Потеря жидкости влияет на нервы и ткани головного мозга, вызывая головную боль, которая обычно возникает в течение 24 часов после эпидуральной анестезии. Обычно это проходит само по себе через неделю, но иногда может длиться дольше.
Они возникают, когда эпидуральная игла проходит дальше, чем должна, и спинномозговая жидкость вытекает из крошечного отверстия, созданного иглой. Потеря жидкости влияет на нервы и ткани головного мозга, вызывая головную боль, которая обычно возникает в течение 24 часов после эпидуральной анестезии. Обычно это проходит само по себе через неделю, но иногда может длиться дольше.
«Головная боль локализуется либо в передней, либо в задней части головы около шеи. Это может быть острая боль, и она усиливается, когда вы сидите, но проходит, когда вы ложитесь», — говорит она. «Для лечения мы предоставим лекарства, отпускаемые без рецепта, или специальное лекарство, которое мы можем выписать. Но золотым стандартом лечения спинальной головной боли является так называемая «эпидуральная пломбировка кровью».
Доктор Макгуайр объясняет, что это, по сути, еще одна эпидуральная анестезия, при которой кровь берется из руки женщины и вводится в эпидуральное пространство. Кровь создает большую плавучесть и запечатывает отверстие в месте прокола. Облегчение, по словам доктора Макгуайра, наступает немедленно.
Облегчение, по словам доктора Макгуайра, наступает немедленно.
В идеале пломбировку кровью делают перед выпиской матери, но если у нее появится головная боль после того, как она отправится домой, она может вернуться, чтобы ее сделали.
Влияет ли эпидуральная анестезия на ребенка?
Небольшое количество эпидурального лекарства может достичь ребенка, но оно намного меньше, чем лекарство, вводимое внутривенно или под общей анестезией, которое попадает в кровоток матери и проникает в плаценту. Однако при эпидуральной анестезии большая ее часть циркулирует в эпидуральном пространстве и очень небольшая часть достигает крови матери.
Тем не менее, эпидуральная анестезия имеет некоторые косвенные последствия для ребенка, включая колебания артериального давления (упомянутые ранее).
Изменилась ли со временем эпидуральная анестезия?
Эпидуральная анестезия, которую женщина получит в 2023 году, отличается от той, что использовалась в прошлые годы.
«Изменения связаны с концентрацией используемых нами лекарств. На протяжении многих лет женщины говорили нам, что им не нравится быть настолько онемевшими, что они не могут двигать ногами», — говорит доктор Макгуайр. «Итак, мы применяем более низкую концентрацию лекарства. Она не чувствует острой боли при схватках, но все еще может двигать ногами».
Изменился и способ доставки лекарства. Когда катетер помещают и прикрепляют к спине женщины, он присоединяется к специальной помпе, объясняет она. На помпе есть кнопка, которую женщины могут нажимать для введения дополнительных доз обезболивающего несколько раз в час.
«Как только эта сумка опустеет, мы дадим ей другую сумку, пока она не родит ребенка», — говорит доктор Макгуайр. «В Йельском университете эпидуральная помпа запрограммирована на введение определенного количества или болюса лекарства каждые 45 минут. Есть доказательства того, что такая доставка лекарств приводит к лучшему облегчению боли и, в конечном итоге, к большей удовлетворенности пациентов. Матери не испытывают «тяжести в ногах» при таком виде медикаментозного лечения. И если помпы недостаточно, я могу вернуться в любое время и дать ей дополнительную дозу лекарства, чтобы облегчить боль».
Матери не испытывают «тяжести в ногах» при таком виде медикаментозного лечения. И если помпы недостаточно, я могу вернуться в любое время и дать ей дополнительную дозу лекарства, чтобы облегчить боль».
Увеличит ли эпидуральная анестезия риск кесарева сечения?
Нет, эпидуральная анестезия не увеличивает риск проведения кесарева сечения (или кесарева сечения) — хирургического родоразрешения через разрез, сделанный в брюшной полости и матке матери.
Однако это может немного увеличить риск необходимости родоразрешения с помощью специальных инструментов, таких как вакуум или щипцы.
«Благодаря исследованиям мы знаем, что более высокая концентрация эпидуральной анестезии была связана с этим повышенным риском. Однако более низкая концентрация, которую мы сейчас используем, на самом деле способствует нормальным спонтанным вагинальным родам без посторонней помощи», — говорит доктор Макгуайр.
Каковы некоторые преимущества эпидуральной анестезии?
«План родов не у каждой женщины соответствует ожиданиям; некоторым женщинам требуется кесарево сечение во время родов. Преимущество в том, что если у нее уже есть эпидуральная анестезия, я могу дать ей гораздо более сильное лекарство — хирургическую анестезию — через тот же катетер», — говорит доктор МакГуайр. «Во время разреза и операции она будет онеметь ниже пояса, но не будет спать. И лечение продолжается».
Преимущество в том, что если у нее уже есть эпидуральная анестезия, я могу дать ей гораздо более сильное лекарство — хирургическую анестезию — через тот же катетер», — говорит доктор МакГуайр. «Во время разреза и операции она будет онеметь ниже пояса, но не будет спать. И лечение продолжается».
Если женщине, которой не делали эпидуральную анестезию, требуется экстренное кесарево сечение, доктор Макгуайр говорит, что у нее не будет другого выбора, кроме как сделать ей общую анестезию, для чего потребуется дыхательная трубка. «Это, конечно, хорошо, но она будет спать, и ребенку достанется больше лекарств. Почти все лекарства, вводимые под общей анестезией, проникают через плаценту. Это может привести к тому, что ребенок будет в большей степени успокоен при родах, поэтому мы всегда ускоряем роды во время общей анестезии», — говорит доктор МакГуайр. «Итак, мы бы предпочли эпидуральную анестезию, чтобы мать не спала».
Эпидуральная анестезия также помогает снизить уровень гормона стресса, что может помочь снизить кровяное давление и частоту сердечных сокращений, которые могут повышаться из-за родовой боли.
Другие новости Йельской медицины
Роды: что такое эпидуральная анестезия?
Эпидуральная анестезия — способ обезболивания. Это лекарство, которое блокирует боль. При эпидуральной анестезии анестетик вводится в нижний отдел позвоночника. Его можно использовать для облегчения боли при родах. Это делает анестезиолог. Или это может сделать медсестра-анестезиолог (CRNA).
Как блокируется боль
Спинной мозг является основным путем передачи болевых сигналов. Эти сигналы проходят от нервов через спинной мозг к головному мозгу. Мозг регистрирует их как боль. Эпидуральная анестезия блокирует сигналы нервов в нижней части позвоночника.
Онемение нижней части тела
Анестетик вводится через кожу спины в часть позвоночного канала, называемую эпидуральным пространством. Это блокирует нервы ниже места инъекции. Это может уменьшить боль или заблокировать большинство ощущений. Вы будете бодрствовать. Вы по-прежнему будете чувствовать верхнюю часть тела.
Вы будете бодрствовать. Вы по-прежнему будете чувствовать верхнюю часть тела.
При эпидуральной анестезии
На эпидуральную анестезию:
Вас могут попросить лечь на бок. Или вы можете сесть на край кровати и наклониться.
Ваш лечащий врач обезболит небольшую часть нижней части позвоночника с помощью местного анестетика.
Затем ваш врач вводит иглу в эпидуральное пространство. Тонкая трубка (катетер) надевается на иглу. Игла удаляется.
Затем анестетик проходит через катетер. В некоторых случаях к катетеру присоединяется небольшая помпа. Это дает вам постоянную дозу анестетика, пока вам это нужно.
Риски и возможные осложнения
Риски и возможные осложнения включают:
Внезапное падение артериального давления, которое может привести к падению частоты сердечных сокращений ребенка на короткое время
Сильная головная боль после рождения
Болезненность спины в течение нескольких дней
Головокружение, судороги, проблемы с дыханием, аллергические реакции, повреждение нервов или паралич (все очень редко)
Когда звонить своему поставщику медицинских услуг
После процедуры следуйте инструкциям вашего лечащего врача. Немедленно позвоните им, если у вас есть что-то из этого:
Немедленно позвоните им, если у вас есть что-то из этого:
Признаки инфекции в области эпидуральной анестезии, такие как покраснение, отек, повышение температуры или выделение жидкости
Лихорадка выше 100,4 ° F (38 ° C) или выше, или в соответствии с рекомендациями вашего поставщика медицинских услуг
Озноб
Одышка или затрудненное дыхание
Быстрое сердцебиение
Онемение или слабость в ногах, которые не проходят
Сильная головная боль
Проблемы с контролем мочевого пузыря
Боль, которую не снимают обезболивающие
Другие симптомы, рекомендованные вашим лечащим врачом
© 2000-2022 Компания StayWell, ООО.
