Содержание
Признаки преждевременных родов: на что обратить внимание
Беременность — это удивительное путешествие, но иногда оно может пойти не по плану. Преждевременные роды — это реальность, с которой сталкиваются многие женщины. Но как узнать, что роды начинаются раньше срока? Давайте разберемся в основных признаках, которые могут сигнализировать о начале преждевременных родов.
Первый и самый очевидный признак — это регулярные схватки. Но не путайте их с ложными схватками Брэкстона-Хикса! Настоящие схватки становятся все более интенсивными и частыми с течением времени. Если вы чувствуете более четырех сокращений матки в течение часа до 37-й недели беременности, это может быть сигналом к действию.
Второй тревожный знак — это изменения во влагалищных выделениях. Заметили розоватые или кровянистые выделения? Не игнорируйте их! Это может быть признаком того, что шейка матки начала раскрываться. Кстати, о шейке матки — ее размягчение или раскрытие также является важным индикатором начала родов.
Третий признак может показаться банальным, но он очень важен — это боль в нижней части живота или спины. Эта боль может быть постоянной или приходить волнами. Не стоит списывать ее на обычный дискомфорт беременности. Лучше перестраховаться и обратиться к врачу.
Четвертый сигнал — это внезапное чувство давления в области таза. Ощущение, будто ребенок давит вниз, может быть признаком того, что он готовится к появлению на свет. Особенно если это сопровождается другими симптомами.
И наконец, пятый признак — это отхождение околоплодных вод. Это может быть как резкий поток жидкости, так и медленное подтекание. В любом случае, это верный знак того, что роды начались, и нужно срочно обращаться за медицинской помощью.
Как реагировать на признаки преждевременных родов?
Итак, вы заметили один или несколько из этих признаков. Что делать дальше? Первое и самое главное — не паниковать. Глубоко вдохните и выдохните. Теперь действуйте:
- Немедленно свяжитесь с вашим врачом или акушеркой. Опишите все симптомы, которые вы испытываете.
- Если вам советуют ехать в больницу, сделайте это как можно скорее. Не садитесь за руль сами — попросите кого-нибудь отвезти вас.
- По пути в больницу старайтесь лежать на левом боку. Это улучшает кровоток к плаценте.
- Не ешьте и не пейте ничего, пока вас не осмотрит врач. Возможно, потребуется экстренное кесарево сечение.
Помните, что раннее обнаружение признаков преждевременных родов может значительно улучшить исход как для матери, так и для ребенка. Не стесняйтесь обращаться за помощью, даже если вы не уверены. Лучше перестраховаться, чем рисковать здоровьем малыша.
Как проходят роды на 23 неделе беременности: Реальные истории с форумов
Роды на 23 неделе беременности — это экстремальная ситуация, которая требует немедленного медицинского вмешательства. Но как это выглядит в реальной жизни? Давайте обратимся к опыту женщин, которые прошли через это испытание и поделились своими историями на форумах.
Марина, 28 лет, рассказывает: «Всё началось так внезапно. Я просто почувствовала странное давление внизу живота. Сначала думала, что это обычный дискомфорт беременности. Но потом начались схватки. Они были такими сильными, что я едва могла дышать. Мы с мужем помчались в больницу. Врачи сразу же начали готовить меня к экстренному кесареву. Я была в панике — ведь до предполагаемой даты родов оставалось ещё так много времени!»
История Марины не уникальна. Многие женщины на форумах описывают схожие симптомы: внезапное начало схваток, сильные боли, чувство паники и страха за жизнь ребенка. Но что происходит дальше?
Елена, 32 года, делится: «Роды на 23 неделе — это настоящая гонка со временем. Как только я поступила в больницу, меня окружила целая команда врачей. Они вводили мне лекарства, чтобы попытаться остановить роды. Но малыш решил, что пора появиться на свет. Роды были молниеносными — всего 2 часа, и мой сын уже был в этом мире. Его сразу же унесли в отделение интенсивной терапии для новорожденных».
Роды на таком раннем сроке часто проходят быстрее, чем доношенная беременность. Это связано с тем, что плод еще очень маленький. Но быстрые роды не означают легкие роды. Женщины описывают интенсивную боль и чувство полной беспомощности.
Анна, 35 лет, рассказывает о своем опыте: «Я была на 23 неделе, когда у меня отошли воды. Это было похоже на кошмарный сон. В больнице врачи пытались сдержать роды, давали стероиды для развития легких малыша. Но через два дня начались схватки. Роды были естественными, но я почти ничего не помню — всё как в тумане. Помню только, как увидела своего крошечного сына. Он был размером с мою ладонь».
Действительно, дети, рожденные на 23 неделе, очень маленькие. Их вес обычно составляет около 500-600 граммов, а рост — около 30 см. Это создает огромные трудности для их выживания и развития.
Ольга, 30 лет, делится своими переживаниями: «После родов на 23 неделе начинается самое сложное — борьба за жизнь малыша. Мой сын провел в больнице почти 4 месяца. Каждый день мы жили от одной новости до другой. То аппарат ИВЛ отключат, то снова подключат. То инфекция, то проблемы с сердцем. Это было самое тяжелое время в моей жизни».
Истории на форумах показывают, что роды на 23 неделе — это только начало длинного и трудного пути. Многие женщины описывают месяцы, проведенные в больнице рядом с инкубатором, где лежал их крошечный ребенок. Они рассказывают о постоянном страхе, надежде и бесконечной любви к своим малышам.
Ирина, 27 лет, пишет: «Я не могла даже взять своего сына на руки первые две недели после родов. Он был таким хрупким, весь в трубках и проводах. Но когда я впервые смогла прикоснуться к нему, это было волшебство. Несмотря на все трудности, я чувствовала, что мы справимся».
Важно отметить, что не все истории родов на 23 неделе заканчиваются хорошо. Многие женщины на форумах делятся своей болью от потери ребенка. Но даже в этих трагических случаях они находят поддержку и понимание у других участниц форума.
Татьяна, 33 года, рассказывает: «После родов на 23 неделе моя дочь прожила всего 5 дней. Это было самое тяжелое испытание в моей жизни. Но поддержка, которую я нашла на форуме, помогла мне пережить эту потерю. Здесь я могла говорить о своей дочери, делиться своими чувствами, и меня понимали».

Истории с форумов показывают, насколько важна поддержка в такой сложный период. Женщины рассказывают о том, как им помогали семья, друзья, медицинский персонал и, конечно, другие мамы, прошедшие через подобный опыт.
Несмотря на все трудности, многие истории родов на 23 неделе заканчиваются счастливо. Женщины с гордостью рассказывают о своих «маленьких бойцах», которые преодолели все препятствия и выросли здоровыми детьми.
Наталья, 36 лет, делится радостью: «Сегодня моему сыну, рожденному на 23 неделе, исполнилось 5 лет. Он совершенно здоров и ничем не отличается от сверстников. Когда я вспоминаю те страшные дни после родов, мне кажется, что это было в другой жизни. Но каждый день я благодарна за то чудо, которое произошло с нами».
Эти реальные истории с форумов показывают, что роды на 23 неделе беременности — это сложное испытание, требующее огромной силы духа, терпения и поддержки. Но они также демонстрируют невероятную силу человеческого духа и чудеса, на которые способна современная медицина.
Медицинская помощь при сверхранних родах: опыт рожениц
Роды на 23 неделе беременности — это не просто медицинское событие, а настоящее испытание для всех участников процесса. Женщины, прошедшие через это, делятся на форумах своим опытом, который порой напоминает сценарий остросюжетного фильма. Но в отличие от кино, здесь всё по-настоящему, и на кону — жизнь крохотного человечка.
Светлана, 29 лет, вспоминает: «Когда начались схватки, я думала, что это просто несварение. Но боль нарастала, и вскоре я уже не могла стоять на ногах. Муж вызвал скорую, и через 20 минут я оказалась в приёмном покое. Врачи действовали как слаженный механизм — никакой паники, только чёткие действия».
Действительно, медицинская помощь при сверхранних родах требует высочайшего профессионализма и молниеносной реакции. Каждая минута на счету, и от действий врачей зависит не только жизнь, но и будущее качество жизни ребёнка.
Ольга, 34 года, делится своим опытом: «Меня сразу подключили к кардиомонитору, поставили капельницу с токолитиками — это препараты, которые пытаются остановить роды. Одновременно вводили стероиды для ускорения созревания лёгких малыша. Было ощущение, что я оказалась внутри медицинского сериала — вокруг суетились врачи, медсёстры, все что-то делали, говорили на своём, непонятном мне языке».
Токолитическая терапия — это первая линия обороны при преждевременных родах. Но, к сожалению, она не всегда эффективна, особенно на таком раннем сроке. Многие женщины на форумах рассказывают, что несмотря на все усилия врачей, роды всё-таки начинались.
Марина, 31 год, рассказывает: «Токолитики не сработали, и врачи приняли решение о срочном кесаревом сечении. Всё произошло так быстро, что я даже не успела испугаться. Очнулась уже в палате интенсивной терапии. Первый вопрос, который я задала: «Жив ли мой малыш?»»
Кесарево сечение на таком раннем сроке — это сложнейшая операция, требующая виртуозного мастерства хирурга. Разрез делается вертикальным, а не горизонтальным, как при обычном кесаревом, чтобы минимизировать травму для крошечного плода.
Анна, 27 лет, делится: «После операции меня перевели в обычную палату, а мой сын отправился в отделение интенсивной терапии новорождённых. Я не могла ходить из-за шва, но медсёстры каждый день приносили мне фотографии малыша. Это было так трогательно — видеть, как он борется за жизнь».
Отделение интенсивной терапии новорождённых (ОИТН) становится вторым домом для детей, родившихся на 23 неделе беременности. Здесь они проводят долгие недели и месяцы, постепенно набирая вес и силу.
Екатерина, 33 года, рассказывает: «В ОИТН мой сын провёл 4 месяца. Это было похоже на американские горки — то взлёт, то падение. Сегодня он начинает дышать самостоятельно, а завтра снова нужен аппарат ИВЛ. Врачи говорили, что так и должно быть, но каждый такой эпизод был для меня как маленькая смерть».
Действительно, уход за глубоко недоношенными детьми — это настоящее искусство. Врачи ОИТН должны балансировать между необходимостью обеспечить ребёнку поддержку жизненно важных функций и риском осложнений от этой самой поддержки.
Наталья, 36 лет, делится: «Мой сын родился весом 520 грамм. Его кожа была прозрачной, сквозь неё просвечивали сосуды. Первый раз я смогла взять его на руки только через месяц после родов. Это называется «кенгуру-уход» — когда ребёнка кладут маме на грудь. Я боялась дышать, чтобы не навредить ему».
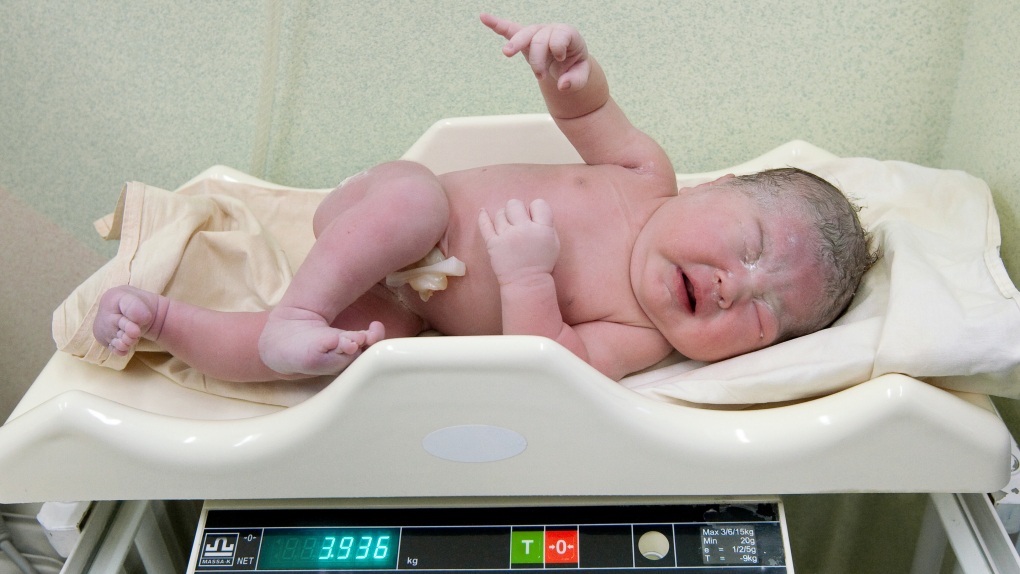
Метод «кенгуру» действительно широко применяется в уходе за недоношенными детьми. Исследования показывают, что контакт кожа к коже с матерью помогает стабилизировать состояние ребёнка, улучшает его сон и даже способствует набору веса.
Ирина, 30 лет, рассказывает: «В ОИТН я научилась разбираться в медицинских терминах не хуже врача. Знала все показатели своего сына наизусть — сатурацию, частоту дыхания, уровень билирубина. Каждый день был как экзамен — я с замиранием сердца ждала обхода врачей, чтобы узнать, как мы продвигаемся».
Действительно, родители детей в ОИТН часто становятся настоящими экспертами в неонатологии. Это помогает им лучше понимать состояние своего ребёнка и активно участвовать в процессе его выхаживания.
Ольга, 32 года, делится: «Самым страшным для меня был момент, когда у сына случилось внутримозговое кровоизлияние. Врачи говорили, что это частое осложнение у глубоко недоношенных детей, но легче от этого не становилось. К счастью, оно было небольшим и обошлось без последствий».
Внутримозговые кровоизлияния — одно из самых серьёзных осложнений у детей, рождённых на 23 неделе беременности. Они могут привести к долгосрочным неврологическим проблемам. Однако современные методы диагностики и лечения позволяют минимизировать их последствия.
Татьяна, 28 лет, рассказывает: «Когда моей дочери исполнилось 2 месяца (а по скорректированному возрасту она всё ещё была глубоко недоношенной), у неё обнаружили ретинопатию недоношенных. Это заболевание глаз, которое может привести к слепоте. Нам сделали лазерную коррекцию прямо в кувезе. Я молилась всем богам, чтобы зрение удалось сохранить».
Ретинопатия недоношенных — ещё одно частое осложнение у детей, рождённых на столь раннем сроке. Современные методы лечения, такие как лазерная коагуляция сетчатки, позволяют в большинстве случаев сохранить зрение ребёнка.
Алёна, 35 лет, делится: «Самым счастливым днём для меня стал день, когда нас выписали домой. Сыну было уже 4 месяца, он весил 2100 грамм. Мы всё ещё были на кислородной поддержке, но врачи сказали, что дальнейшее выхаживание можно проводить дома. Я боялась, но одновременно была безумно счастлива».
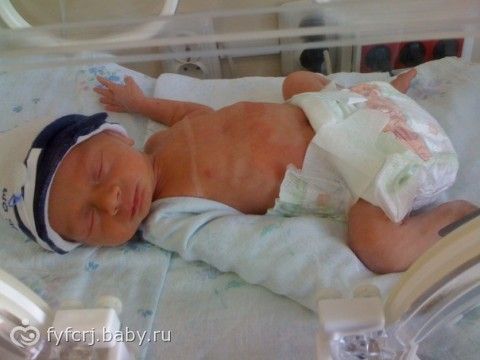
Выписка домой — это важный этап в жизни недоношенного ребёнка и его семьи. Однако это не означает окончания медицинской помощи. Такие дети нуждаются в постоянном наблюдении специалистов и часто — в продолжении терапии.
Елена, 29 лет, рассказывает: «После выписки мы ещё год ходили на реабилитацию. Массажи, ЛФК, занятия с логопедом и дефектологом. Всё это помогло нашему сыну догнать сверстников в развитии. Сейчас ему 5 лет, и глядя на него, никто не скажет, что он родился весом меньше полукилограмма».
Истории, которыми делятся женщины на форумах, показывают, что роды на 23 неделе беременности — это начало долгого и сложного пути. Но они также демонстрируют, что благодаря современной медицине и неустанной заботе родителей, даже дети, рождённые на столь раннем сроке, имеют шанс на полноценную жизнь.
Выживаемость недоношенных детей на 23 неделе: статистика и факты
Роды на 23 неделе беременности — это не просто медицинский случай, а настоящее испытание для всех участников процесса. Форумы пестрят историями женщин, прошедших через этот опыт, и каждая из них уникальна, как отпечаток пальца. Но что говорят сухие цифры статистики? Давайте окунемся в мир фактов и цифр, не забывая, что за каждым процентом стоит маленькая жизнь и большая надежда.
Итак, какова же выживаемость малышей, родившихся на 23 неделе? Согласно последним исследованиям, шансы на выживание составляют около 20-35%. Звучит не очень оптимистично, не так ли? Но не спешите опускать руки! Эти цифры — лишь средние показатели, и каждый конкретный случай может существенно отличаться.
Мария, 31 год, делится на форуме: «Когда мне сказали про 20% шансов на выживание, я чуть не упала в обморок. Но мой малыш оказался настоящим бойцом. Сейчас ему 5 лет, и он ничем не отличается от сверстников. Врачи говорят, что мы вытянули счастливый билет».
Действительно, медицина не стоит на месте, и с каждым годом шансы таких малышей растут. Еще 20 лет назад выживаемость детей, рожденных на 23 неделе, была близка к нулю. Сегодня же, благодаря современным технологиям и накопленному опыту врачей, эти крошечные создания получают реальный шанс на жизнь.

Но что влияет на выживаемость? Факторов много, и вес при рождении — один из ключевых. Дети, родившиеся на 23 неделе с весом более 600 граммов, имеют значительно более высокие шансы на выживание по сравнению с теми, чей вес меньше. Каждый грамм на этом сроке — на вес золота!
Елена, 28 лет, рассказывает: «Мой сын родился весом 540 граммов. Врачи сказали, что это хороший вес для такого срока. Но я все равно не могла поверить, что это маленькое существо, умещающееся на моей ладони, сможет выжить. Однако он справился!»
Помимо веса, важную роль играет пол ребенка. Как ни странно, девочки, рожденные на 23 неделе, имеют несколько более высокие шансы на выживание, чем мальчики. Почему? Ученые до сих пор не могут дать однозначный ответ, но предполагают, что это связано с более быстрым созреванием легких у девочек.
Анна, 33 года, делится опытом: «У меня двойня, мальчик и девочка, родились на 23 неделе. Дочка с самого начала была немного сильнее, быстрее начала дышать самостоятельно. Сын догнал ее через пару недель, но разница была заметна».
Однако выживание — это только первый шаг. Что ждет этих малышей дальше? Статистика показывает, что около 60-70% детей, рожденных на 23 неделе и выживших, к школьному возрасту не имеют серьезных нарушений здоровья и развития. Это не значит, что у них совсем нет проблем, но они способны вести относительно нормальную жизнь.
Ольга, 35 лет, пишет на форуме: «Моей дочери сейчас 7 лет. Да, у нас есть некоторые проблемы со зрением, и мы регулярно посещаем невролога. Но она ходит в обычную школу, занимается танцами и уже научилась читать. Когда я вспоминаю ее первые дни жизни в кувезе, это кажется чудом».
Но не будем закрывать глаза на реальность — риски для здоровья у таких детей действительно высоки. Около 20-30% выживших могут иметь серьезные неврологические нарушения, проблемы со зрением или слухом. Однако современные методы реабилитации позволяют значительно улучшить качество жизни даже в таких случаях.
Важно отметить, что статистика выживаемости сильно зависит от уровня медицинской помощи. В ведущих перинатальных центрах показатели выживаемости детей, рожденных на 23 неделе, могут достигать 40-50%. Это связано с наличием самого современного оборудования и опытом персонала в выхаживании таких малышей.
Марина, 29 лет, делится: «Нам повезло попасть в перинатальный центр федерального значения. Оборудование там было как в космическом корабле, а врачи, казалось, вообще не спали. Я уверена, что именно это спасло жизнь моему сыну».
Интересно, что статистика выживаемости недоношенных детей может существенно различаться в разных странах. Например, в Японии выживаемость детей, рожденных на 23 неделе, достигает 60-70%. Это связано не только с высоким уровнем медицины, но и с особенностями национальной системы здравоохранения, где огромное внимание уделяется выхаживанию недоношенных детей.
Екатерина, 32 года, рассказывает на форуме: «После рождения сына на 23 неделе я погрузилась в изучение статистики. Цифры из Японии вселили в меня надежду. Я думала: если там смогли, значит, и мы сможем. Это придавало сил в самые трудные моменты».
Однако не стоит забывать, что за сухими цифрами статистики стоят реальные истории реальных людей. Каждый случай уникален, и предсказать исход в конкретной ситуации практически невозможно. Врачи часто говорят, что дети, рожденные на таком раннем сроке, пишут свою собственную статистику.
Наталья, 37 лет, делится опытом: «Когда начались роды на 23 неделе, врач сказал мне забыть про статистику и просто верить в своего ребенка. И знаете что? Это сработало. Мой сын не просто выжил, он процветает. Сейчас ему 10 лет, и он круглый отличник».
Важно помнить, что выживаемость — это не единственный показатель успеха. Качество жизни ребенка в будущем играет не менее важную роль. Поэтому современная неонатология фокусируется не только на спасении жизни, но и на минимизации возможных осложнений и последствий сверхраннего рождения.
Татьяна, 30 лет, пишет: «Наш неонатолог сказал, что его задача — не просто сохранить жизнь, а дать шанс на полноценную жизнь. Каждое его решение было направлено на то, чтобы минимизировать риски для будущего развития нашей дочери».
В заключение хочется отметить, что статистика выживаемости детей, рожденных на 23 неделе, постоянно улучшается. Это результат непрерывного развития медицины, накопления опыта врачами и, конечно же, невероятной силы духа самих малышей и их родителей. Каждый выживший ребенок — это маленькое чудо и большая победа над статистикой.

Эмоциональные переживания мам: поддержка на форумах беременных
Роды на 23 неделе беременности — это не просто медицинское событие, а настоящее эмоциональное цунами для будущих мам. Форумы беременных становятся тем спасательным кругом, который помогает женщинам не утонуть в океане страха, неопределенности и надежды. Давайте же нырнем в этот бурлящий поток эмоций и посмотрим, как мамы поддерживают друг друга в столь непростой ситуации.
Анна, 29 лет, делится на форуме: «Когда начались схватки на 23 неделе, я думала, что мир рушится. Страх сковал меня по рукам и ногам. Но именно здесь, на форуме, я нашла поддержку. Девочки, прошедшие через это, стали моими ангелами-хранителями. Их истории вселили в меня надежду, когда казалось, что все потеряно».
И действительно, страх — это первое чувство, которое охватывает женщину при угрозе сверхранних родов. Это как прыжок с парашютом без подготовки — земля уходит из-под ног, а впереди — пугающая неизвестность. Но форумы становятся той площадкой, где можно выплеснуть свои эмоции и получить поддержку от тех, кто уже прошел этот путь.
Марина, 32 года, пишет: «Я рыдала, читая истории других мам. Но это были не только слезы страха, но и слезы облегчения. Я поняла, что я не одна, что есть женщины, которые прошли через это и выстояли. Их опыт стал для меня путеводной звездой в этом мраке неизвестности».
Чувство вины — еще один эмоциональный монстр, с которым сталкиваются мамы при преждевременных родах. «Что я сделала не так?», «Почему мое тело подвело меня?» — эти вопросы терзают душу, не давая покоя. И здесь форумы играют роль коллективного психотерапевта, помогая женщинам справиться с этим разрушительным чувством.
Елена, 35 лет, делится: «Я винила себя за каждую чашку кофе, за каждый стресс на работе. Думала, что это я виновата в преждевременных родах. Но девочки на форуме буквально встряхнули меня. Они объяснили, что иногда это просто случается, и это не моя вина. Их поддержка помогла мне сосредоточиться на главном — на борьбе за жизнь моего малыша».

Неопределенность — вот что действительно сводит с ума мам недоношенных детей. Каждый день как качели — то взлет надежды, то падение в бездну отчаяния. И форумы становятся тем местом, где можно выплеснуть эти эмоции, получить поддержку и, что немаловажно, практические советы.
Ольга, 30 лет, рассказывает: «Когда мой сын родился на 23 неделе, я была в полной растерянности. Что делать? Как себя вести? Как поддержать этого крошечного человечка? На форуме я нашла не только эмоциональную поддержку, но и массу практических советов. Девочки рассказывали, как правильно сцеживать молоко для такого малыша, как общаться с ним через стенки кувеза, как справляться со стрессом. Это было бесценно».
Но не только страхи и сомнения обсуждаются на форумах. Здесь делятся и радостью — каждый грамм набранного веса, каждый день без ИВЛ становится поводом для настоящего праздника. И эта возможность разделить свою радость с теми, кто действительно понимает ее значимость, бесценна для мам недоношенных детей.
Наталья, 33 года, пишет: «Когда моя дочь впервые задышала самостоятельно, я готова была кричать об этом на весь мир. Но кто бы понял мою радость? Только здесь, на форуме, я нашла людей, которые искренне радовались вместе со мной. Их поддержка придавала мне сил двигаться дальше».
Интересно, что форумы становятся не только местом для выплеска эмоций, но и площадкой для обмена опытом и знаниями. Мамы недоношенных детей часто становятся настоящими экспертами в вопросах неонатологии, и щедро делятся своими знаниями с новичками.
Татьяна, 36 лет, делится: «За время, проведенное в реанимации с сыном, я выучила столько медицинских терминов, что могла бы сдать экзамен по неонатологии. И теперь я стараюсь помочь мамочкам, которые только вступают на этот путь. Объясняю им значение анализов, рассказываю о процедурах. Знание — сила, особенно когда речь идет о жизни твоего ребенка».
Но не все так гладко в мире онлайн-поддержки. Иногда форумы могут стать источником дополнительного стресса. Истории с печальным концом, споры о методах лечения, советы непрофессионалов — все это может негативно влиять на эмоциональное состояние и без того измученных мам.

Екатерина, 31 год, рассказывает: «Я так погрузилась в форумы, что стала параноиком. Каждая негативная история казалась предзнаменованием беды. Я постоянно сравнивала состояние своего сына с детьми других мам и паниковала, если что-то не совпадало. В какой-то момент я поняла, что мне нужно ограничить время, проводимое на форумах, и больше доверять врачам».
И это важный момент — форумы не должны заменять профессиональную медицинскую помощь и поддержку психолога. Они могут быть прекрасным дополнением, но не заменой.
Интересно, что многие мамы отмечают, как форумы помогли им переосмыслить свой опыт и найти в нем позитивные моменты. Да, роды на 23 неделе — это испытание, но оно также может стать источником силы и роста.
Алина, 34 года, пишет: «Благодаря общению на форуме я поняла, что мой опыт может помочь другим. Я начала вести блог о нашей истории, стала волонтером в фонде помощи недоношенным детям. Это помогло мне найти смысл в том, что произошло с нами».
Форумы становятся не только местом для обмена эмоциями и опытом, но и платформой для организации реальной помощи. Мамы объединяются для сбора средств на дорогостоящее оборудование, организуют группы поддержки в своих городах, делятся контактами хороших специалистов.
Марина, 29 лет, делится: «Когда моей дочери понадобился специальный ортез, который не покрывала страховка, девочки с форума организовали сбор средств. Я была поражена, насколько незнакомые люди могут быть отзывчивыми и щедрыми».
В заключение хочется отметить, что форумы для мам, переживших роды на 23 неделе беременности, — это нечто большее, чем просто место для общения. Это настоящее сообщество поддержки, где женщины находят силы, знания и надежду в самый трудный период своей жизни. Здесь страхи превращаются в решимость, отчаяние — в надежду, а одиночество — в чувство принадлежности к сообществу сильных и мужественных мам.
Уход за глубоко недоношенным ребенком: советы опытных родителей
Роды на 23 неделе беременности — это начало долгого и непростого пути. Форумы пестрят историями родителей, которые прошли через это испытание и готовы поделиться своим опытом. Их советы — как карта сокровищ для тех, кто только вступает на эту тернистую дорогу. Давайте же окунемся в мир практических знаний, собранных по крупицам в бессонные ночи у кувеза.
Марина, 31 год, делится на форуме: «Когда я впервые увидела своего сына в кувезе, он казался таким хрупким, что я боялась даже дышать рядом с ним. Но врачи научили меня, как правильно прикасаться к малышу. Легкие поглаживания, едва касаясь кожи — вот что нужно таким крохам. Это называется ‘тактильная стимуляция’, и она творит чудеса!»
И действительно, тактильный контакт — это не просто проявление любви, это настоящая терапия для недоношенных детей. Исследования показывают, что регулярные нежные прикосновения способствуют набору веса, улучшают сон и даже ускоряют развитие мозга. Но как это сделать, если малыш опутан проводами и трубками?
Анна, 28 лет, рассказывает: «Меня научили методу ‘кенгуру’. Это когда ребенка кладут на голую грудь мамы или папы. Сначала я боялась — вдруг что-то отключится или сместится. Но медсестры показали, как правильно переложить малыша, не нарушая работу аппаратуры. Это было волшебно — чувствовать тепло его крошечного тела, слышать его дыхание…»
Метод «кенгуру» или кожа-к-коже контакт — это не просто приятный бонус, а научно доказанный способ улучшить состояние недоношенного ребенка. Он помогает стабилизировать сердцебиение, дыхание и температуру тела малыша. Но это не единственный способ взаимодействия с крохой.
Елена, 35 лет, делится опытом: «Я не могла петь своему сыну — в отделении должно быть тихо. Но я научилась ‘петь’ руками. Это называется ‘бабочка’ — нежные поглаживания от головы к пяткам. Сын реагировал на это лучше, чем на любые лекарства!»
Тактильная стимуляция — это целая наука. Родители учатся различным техникам массажа, адаптированным для крошечных и хрупких тел их детей. Но уход за недоношенным ребенком — это не только нежность и ласка. Это еще и ежедневная борьба за каждый грамм веса.
Ольга, 32 года, пишет: «Когда сын родился на 23 неделе, он весил всего 520 грамм. Каждое кормление было как маленькая победа. Меня научили сцеживать молоко каждые 2-3 часа, даже ночью. Это было изматывающе, но я знала, что мое молоко — лучшее лекарство для него».
Действительно, грудное молоко матери — это жидкое золото для недоношенных детей. Оно содержит идеальный баланс питательных веществ и антител, необходимых для роста и защиты от инфекций. Но как накормить ребенка, который еще не умеет сосать?
Татьяна, 29 лет, делится: «Сначала моего сына кормили через зонд — тоненькую трубочку, введенную через нос в желудок. Я сцеживала молоко, а медсестры вводили его шприцем через зонд. Каждая капля на счету! Потом нас научили орофарингеальной стимуляции — это когда крошечную каплю молока наносят на внутреннюю поверхность щеки малыша. Это помогает развивать сосательный рефлекс».
Кормление недоношенного ребенка — это целое искусство, требующее терпения и постоянного обучения. Родители учатся оценивать готовность ребенка к кормлению, правильно позиционировать его, чтобы избежать аспирации. Но уход — это не только кормление и прикосновения. Это еще и постоянное наблюдение за состоянием малыша.
Наталья, 33 года, рассказывает: «Я научилась ‘читать’ показатели мониторов как открытую книгу. Частота сердечных сокращений, уровень кислорода в крови, частота дыхания — все это стало для меня важнее, чем прогноз погоды. Я могла по малейшему изменению понять, комфортно ли моему сыну, не холодно ли ему, не беспокоит ли его что-то».
Родители недоношенных детей часто становятся настоящими экспертами в вопросах неонатологии. Они учатся понимать значение различных анализов, разбираются в типах аппаратов искусственной вентиляции легких, знают все о профилактике ретинопатии недоношенных. Но самое главное — они учатся быть адвокатами своих детей.
Марина, 36 лет, делится: «Я поняла, что никто не знает моего ребенка лучше меня. Я научилась задавать вопросы врачам, не стеснялась просить объяснений, если что-то было непонятно. Это помогло мне чувствовать себя частью команды, борющейся за жизнь моего сына».
Действительно, активное участие родителей в уходе за недоношенным ребенком — это не просто желание, а необходимость. Исследования показывают, что дети, чьи родители активно вовлечены в процесс ухода, развиваются лучше и быстрее выписываются из больницы.
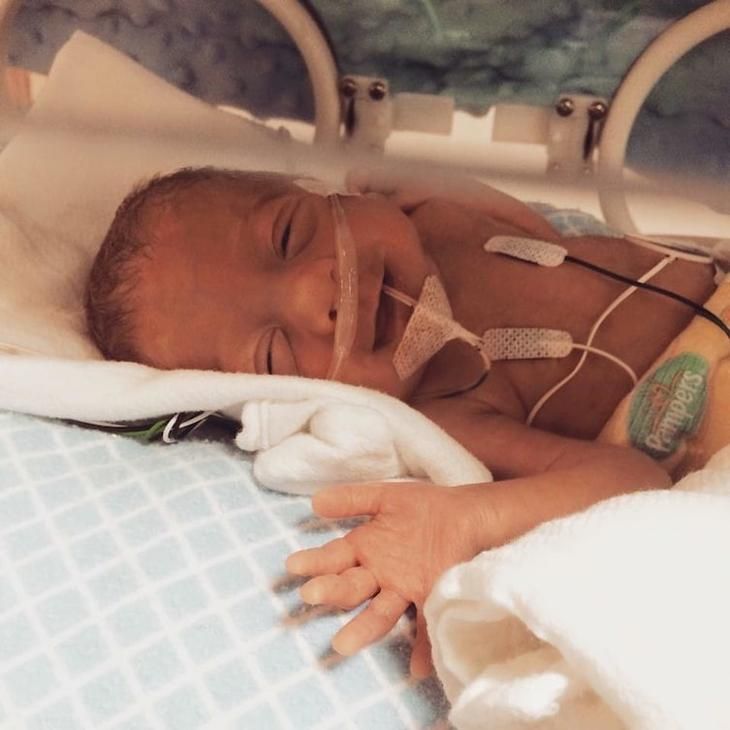
Но уход за недоношенным ребенком не заканчивается в стенах больницы. После выписки родителей ждет новый этап — адаптация к домашним условиям.
Алексей, 34 года, рассказывает: «Когда нас выписали, я думал, что самое страшное позади. Но дома начался новый виток тревог. Как правильно купать такого малыша? Как часто кормить? Что делать, если температура поднимется? Форум стал для меня настоящим спасением — здесь всегда можно было получить совет от тех, кто уже прошел через это».
Действительно, жизнь с недоношенным ребенком дома — это новый вызов для родителей. Они учатся создавать безопасную среду, соблюдать строгий режим кормлений и приема лекарств, проводить необходимые процедуры. Но главное — они учатся доверять себе и своему ребенку.
Ирина, 30 лет, делится: «Мой сын родился на 23 неделе, и врачи говорили, что у него высокий риск отставания в развитии. Но я решила не зацикливаться на диагнозах. Мы много занимались — массаж, гимнастика, развивающие игры. И знаете что? К году он догнал сверстников по всем показателям!»
Истории на форумах показывают, что уход за глубоко недоношенным ребенком — это марафон, а не спринт. Это требует терпения, постоянного обучения и веры в своего малыша. Но результаты этого труда поистине впечатляют.
В заключение хочется отметить, что форумы для родителей недоношенных детей — это не просто место для обмена советами. Это настоящее сообщество поддержки, где каждый может найти понимание, сочувствие и практическую помощь. Здесь родители учатся не только ухаживать за своими детьми, но и верить в чудеса, которые они сами способны творить своими руками и сердцами.
Долгосрочные последствия для здоровья: истории развития детей
Роды на 23 неделе беременности — это не просто экстремальное начало жизни, это старт марафона, который может длиться годами. Форумы пестрят историями родителей, чьи дети, родившись на грани жизнеспособности, прошли долгий путь развития. Эти рассказы — как машина времени, позволяющая заглянуть в будущее тем, кто только начинает этот путь. Давайте же окунемся в эти истории, полные надежд, тревог и маленьких побед.

Анна, 35 лет, делится на форуме: «Когда моя дочь родилась на 23 неделе, весом всего 490 грамм, врачи говорили, что шансы невелики. Сегодня ей 7 лет, и она ходит в обычную школу. Да, у нас есть проблемы со зрением — ретинопатия недоношенных не прошла бесследно. Но кто бы мог подумать тогда, что мы будем решать, в какую секцию записаться — танцы или гимнастика?»
Ретинопатия недоношенных — это часто встречающееся осложнение у детей, рожденных раньше срока. Но современные методы лечения, включая лазерную коагуляцию сетчатки, позволяют во многих случаях сохранить зрение. Однако это не единственная проблема, с которой сталкиваются такие дети.
Михаил, 40 лет, рассказывает: «Наш сын родился на 23 неделе, и первые два года жизни мы боролись буквально за каждый его вдох. Бронхолегочная дисплазия — вот наш главный враг. Ингаляции, кислородные концентраторы — все это стало частью нашей повседневной жизни. Но знаете что? Сегодня ему 10, и он гоняет в футбол во дворе как заправский Месси!»
Бронхолегочная дисплазия (БЛД) — частое осложнение у глубоко недоношенных детей, связанное с незрелостью легких и длительной искусственной вентиляцией. Но истории на форумах показывают, что при правильном лечении и реабилитации даже дети с тяжелой БЛД могут достичь хороших результатов.
Елена, 38 лет, делится: «Когда нашей дочери поставили диагноз ДЦП в год, мы думали, что мир рухнул. Роды на 23 неделе, внутрижелудочковое кровоизлияние — все это не прошло бесследно. Но мы не сдались. Бесконечные курсы реабилитации, лого- и эрготерапия, иппотерапия — мы испробовали все. Сегодня ей 12, и хотя проблемы с моторикой остаются, она отлично учится в обычной школе и мечтает стать писательницей.»
Детский церебральный паралич — одно из самых серьезных осложнений, связанных с глубокой недоношенностью. Но современные методы реабилитации, раннее начало терапии и упорство родителей могут творить настоящие чудеса. Однако не все проблемы так очевидны с самого начала.
Ольга, 42 года, рассказывает: «Наш сын, родившийся на 23 неделе, казалось, развивался нормально. Но в школе начались проблемы. Синдром дефицита внимания и гиперактивности (СДВГ) — вот что стало нашим новым вызовом. Мы долго не могли понять, что происходит, пока не обратились к нейропсихологу. Сейчас, благодаря терапии и специальным методикам обучения, он успешно учится в 6 классе.»

Действительно, исследования показывают, что дети, рожденные глубоко недоношенными, имеют повышенный риск развития СДВГ и других когнитивных нарушений. Но ранняя диагностика и правильно подобранная терапия могут значительно улучшить качество жизни таких детей.
Наталья, 36 лет, делится: «Роды на 23 неделе — это как выстрел из стартового пистолета в марафоне. Нашей дочери сейчас 15, и мы все еще на дистанции. Проблемы со слухом из-за ототоксичных антибиотиков, сколиоз из-за длительного пребывания в кувезе — список можно продолжать. Но знаете что? Она занимается танцами, учит английский и мечтает стать врачом. Каждый день — это новая победа.»
Истории на форумах показывают, что долгосрочные последствия для здоровья детей, рожденных на 23 неделе, могут быть самыми разнообразными. От проблем с органами чувств до ортопедических и неврологических нарушений. Но они также демонстрируют удивительную способность этих детей преодолевать трудности.
Андрей, 45 лет, рассказывает: «Когда наш сын родился весом 510 грамм, мы и подумать не могли, что в 18 лет он будет поступать в университет. Да, у нас были и есть проблемы — астма, миопия высокой степени. Но его интеллект и целеустремленность просто поражают. Он уже разрабатывает свое первое мобильное приложение!»
Интересно, что многие родители на форумах отмечают высокий интеллектуальный потенциал своих детей, несмотря на физические трудности. Возможно, это связано с тем, что эти дети с самого рождения привыкли преодолевать трудности и не сдаваться.
Марина, 39 лет, делится: «Нашей дочери сейчас 20, и оглядываясь назад, я понимаю, что роды на 23 неделе — это было только начало. Мы прошли через все — операции на глазах, проблемы с пищеварением, задержку речевого развития. Но сегодня она студентка педагогического вуза и мечтает работать с особенными детьми. Ее опыт стал ее силой.»
Действительно, многие дети, рожденные глубоко недоношенными, вырастая, выбирают профессии, связанные с помощью другим. Возможно, их собственный опыт преодоления трудностей делает их более чуткими к проблемам других людей.

Однако не все истории на форумах такие оптимистичные. Есть и рассказы о детях, которые, несмотря на все усилия врачей и родителей, имеют серьезные нарушения здоровья и развития.
Татьяна, 41 год, рассказывает: «Нашему сыну 14, и он не говорит, не ходит самостоятельно. Тяжелая форма ДЦП, эпилепсия — последствия родов на 23 неделе оказались для нас слишком серьезными. Но знаете что? Он улыбается, когда слышит музыку, и это для нас самая большая радость.»
Такие истории напоминают о том, что роды на столь раннем сроке — это всегда риск. И хотя медицина достигла огромных успехов в выхаживании глубоко недоношенных детей, полностью избежать осложнений удается не всегда.
Интересно, что многие родители на форумах отмечают, как опыт воспитания ребенка, рожденного на 23 неделе, изменил их самих.
Алексей, 43 года, делится: «Знаете, что самое удивительное? То, как этот опыт изменил нас самих. Мы стали более терпеливыми, научились ценить каждый момент, каждое маленькое достижение. Наш сын, которому сейчас 16, может быть, и не станет олимпийским чемпионом, но он научил нас тому, что такое настоящая сила духа.»
В заключение хочется отметить, что истории развития детей, рожденных на 23 неделе беременности, показывают, насколько важны ранняя диагностика возможных проблем, своевременное начало реабилитации и, конечно же, любовь и поддержка семьи. Эти дети проходят долгий и сложный путь, но многие из них достигают удивительных результатов, доказывая, что чудеса случаются, особенно если в них верить и над ними усердно работать.
Профилактика преждевременных родов: рекомендации врачей и форумчанок
Преждевременные роды — это настоящий кошмар для будущих мам. А уж если речь идет о родах на 23 неделе беременности, то ситуация и вовсе может показаться безвыходной. Но так ли это на самом деле? Давайте разберемся, что происходит в такой критической ситуации и какие шансы у крохотного малыша.
23 неделя — это рубеж жизнеспособности плода. Еще совсем недавно врачи считали, что ребенок, родившийся в этот срок, практически обречен. Но медицина не стоит на месте, и сегодня у таких детей появился шанс. Правда, борьба за жизнь будет долгой и непростой.

Что же происходит, когда роды начинаются так рано? Организм мамы и малыша оказываются совершенно не готовы к этому событию. Плацента еще не успела полностью сформироваться, легкие ребенка не готовы к самостоятельному дыханию, иммунная система практически отсутствует. Кажется, что шансов нет. Но современная медицина творит чудеса!
На форумах можно найти немало историй женщин, столкнувшихся с преждевременными родами на 23 неделе. Их опыт бесценен для тех, кто оказался в подобной ситуации. Вот что рассказывает Анна, мама маленькой Софии:
«Это случилось внезапно. Я почувствовала резкую боль внизу живота и поняла, что что-то не так. В роддоме врачи пытались остановить роды, но безуспешно. София появилась на свет весом всего 500 граммов. Я даже не могла ее толком разглядеть — ее сразу унесли в реанимацию. Начались долгие месяцы борьбы…»
История Анны — не единичный случай. На форумах можно найти десятки подобных рассказов. И что удивительно — многие из них заканчиваются хорошо! Да, путь к выздоровлению долог и тернист, но он возможен.
Что же происходит с ребенком, родившимся на 23 неделе? Прежде всего, его помещают в кувез — специальный инкубатор, где поддерживается оптимальная температура и влажность. Малыш подключается к аппарату искусственной вентиляции легких, так как самостоятельно дышать он пока не может. Через специальные трубочки вводится питание — ведь сосательный рефлекс у таких деток еще не сформирован.
Борьба за жизнь идет буквально каждую минуту. Врачи круглосуточно следят за состоянием малыша, корректируют лечение, борются с инфекциями. А родители… Родители могут только молиться и надеяться.
Вот что пишет Елена, чей сын родился на 23 неделе два года назад:
«Первое время я боялась даже смотреть на Мишу. Он был такой крошечный, весь в трубках и проводах. Казалось, одно неосторожное движение — и все… Но врачи творили чудеса. День за днем Миша становился сильнее. Через три месяца мы наконец-то смогли взять его на руки. А сейчас ему уже два года, и глядя на него, никто и не скажет, что он родился таким крохой!»

Истории Елены и Анны вселяют надежду. Но нужно понимать, что далеко не всегда все заканчивается хорошо. Риски для детей, рожденных на 23 неделе, очень высоки. Среди возможных осложнений — проблемы с легкими, зрением, слухом, задержка в развитии. Многим деткам требуется длительная реабилитация.
Но медицина не стоит на месте. То, что еще вчера казалось невозможным, сегодня становится реальностью. Вот что рассказывает неонатолог Ирина Петровна:
«За последние годы мы достигли огромного прогресса в выхаживании глубоко недоношенных детей. Если раньше мы боролись за каждый грамм веса, то теперь используем методику ‘бережного выхаживания’. Мы стараемся создать для малыша условия, максимально приближенные к внутриутробным. Это и специальные кувезы, и методика кенгуру, когда ребенок находится в постоянном контакте с мамой.»
Роды на 23 неделе — это всегда стресс и для мамы, и для ребенка, и для врачей. Но главное — не опускать руки. Каждый день, проведенный в утробе матери, дает малышу дополнительные шансы. Поэтому так важна профилактика преждевременных родов.
Что можно сделать, чтобы избежать преждевременных родов?
- Регулярно посещайте врача и строго выполняйте все его рекомендации
- Следите за своим здоровьем, избегайте стрессов и перенапряжения
- Правильно питайтесь и пейте достаточно воды
- При появлении любых тревожных симптомов немедленно обращайтесь к врачу
Но даже если роды начались раньше срока, помните — это не конец света. Современная медицина творит чудеса, а сила материнской любви способна преодолеть любые преграды. Вот что пишет Марина, мама двойняшек, родившихся на 24 неделе:
«Когда начались схватки, я думала, что сойду с ума от страха. Но потом, глядя на своих крошек в кувезе, я поняла — сдаваться нельзя. Мы боролись вместе — я, муж, врачи и наши малыши. И мы победили! Сейчас девочкам уже пять лет, они ходят в обычный садик и ничем не отличаются от сверстников.»
Истории, подобные этой, вселяют надежду. Они показывают, что даже в самой сложной ситуации нельзя опускать руки. Каждый день, каждый час важен для малыша. И кто знает, может быть, именно ваш ребенок станет еще одним чудом, еще одной победой жизни над обстоятельствами?

Роды на 23 неделе беременности — это всегда испытание. Но помните: вы не одни. Рядом с вами врачи, готовые бороться за жизнь вашего малыша до последнего. Рядом с вами родные и близкие, готовые поддержать в трудную минуту. И конечно, рядом с вами ваш малыш — крошечный боец, который уже с первых минут жизни проявляет невероятную волю к жизни.
Не теряйте надежды, верьте в лучшее и помните: чудеса случаются. И может быть, именно ваша история однажды вдохновит кого-то, кто окажется в подобной ситуации. Ведь каждый выживший малыш — это маленькое чудо, доказывающее, что ничего невозможного нет.
