Содержание
ЗППП при беременности: лечение и осложнения
06.11.2020
ЗППП распространены по всему миру, эти заболевания опасны для женщины в любом возрасте. Особую опасность они несут в том случае, если девушка находится «в положении». Стоит обсудить, какие осложнения беременности могут возникнуть при инфекциях и как лечить заболевания.
Как ЗППП может сказаться на развитии плода?
Если женщина заразится половой инфекцией, то в период вынашивания ребенка бактерии и микроорганизмы могут нанести серьезный вред плоду:
- гепатит группы В. В процессе родов младенец может заразиться заболеванием. Особенно это опасно, когда инфицирование произошло за несколько недель до родоразрешения. Есть возможность предотвратить передачу, для этого сразу после рождения малыш получает правильную терапию;
- сифилис. Опасное заболевание, которое приводит к смерти плода в утробе матери.
 Также инфекция может вызвать преждевременные роды. Плод плохо набирает в весе в процессе развития. Если лечение не будет назначено, у младенца возникнут проблемы со стороны внутренних органов;
Также инфекция может вызвать преждевременные роды. Плод плохо набирает в весе в процессе развития. Если лечение не будет назначено, у младенца возникнут проблемы со стороны внутренних органов; - ВИЧ. Вирус передается от матери к ребенку в период беременности и во время родоразрешения. Также кормящая женщина может передать заболевание младенцу через молоко. В медицине есть терапия, направленная на снижение риска инфицирования ребенка. Но назначают ее до планирования беременности или на ранних сроках;
- гепатит группы С. Эта инфекция приводит к тому, что плод плохо набирает в весе. Также заболевание может вызвать преждевременные роды. Такой тип инфекции передается младенцу внутриутробно в период вынашивания;
- хламидиоз. Как показывает практика, при невылеченном хламидиозе происходит преждевременный разрыв плодных оболочек. Также у женщин возникают преждевременные роды, плод рождается с низкой массой тела.
 К ребенку инфекция передается в процессе рождения через родовые пути. Хламидиоз успешно лечится антибактериальной терапией в период беременности;
К ребенку инфекция передается в процессе рождения через родовые пути. Хламидиоз успешно лечится антибактериальной терапией в период беременности; - гонорея. При отсутствии лечения у женщины могут начаться преждевременные роды. Плодные оболочки разрываются раньше времени, плод рождается с низкой массой тела. В процессе родов заболевание передается ребенку.
Также есть осложнения, которые могут вызвать все описанные ЗППП. Например, у ребенка будет нарушено зрение или слух. Возникает заражение крови, развивается воспаление легких, повреждается мозг. В некоторых случаях встречается глазная инфекция и хроническая болезнь печени.
Как выполняется лечение ЗППП?
Чтобы не столкнуться с осложнениями, безопаснее начать терапию в период планирования беременности. В это время женщина может использовать для лечения любые лекарственные препараты, не боясь навредить будущему ребенку. Но бывают случаи, что заражение произошло уже в период вынашивания. В этом случае терапия подбирается лечащим врачом.
Но бывают случаи, что заражение произошло уже в период вынашивания. В этом случае терапия подбирается лечащим врачом.
Некоторые лекарственные препараты можно принимать в определенном триместре, другие разрешено использовать в течение всего срока вынашивания. Но есть и такие средства, которые запрещено применять вообще, так как они имеют большой список противопоказаний и осложнений. Такие лекарства приводят к нарушению развития ребенка.
Комплексное лечение включает в себя:
- прием антибиотиков. Используют такие препараты, если возбудителем заболевания является бактерия. Терапия назначается при хламидиозе, уреаплазме, гонококковой инфекции.;
- противовирусная терапия. Такое лечение назначается женщинам при обнаружении ВИЧ, герпеса, папилломы и гепатита;
- иммуномодуляторы. Врач использует такие лекарства, чтобы повысить иммунитет организма;
- противогрибковое.
 Препараты такого типа назначаются в основном при обычном кандидозе;
Препараты такого типа назначаются в основном при обычном кандидозе; - витаминный комплекс. Позволяет организму быстрее справиться с ЗППП.
Заболевания гепатит, ВИЧ и герпес сегодня не поддаются лечению. Врач может назначить пациентке только симптоматическое лечение. Также используется терапия для профилактики обострений.
Опубликовано в Беременность и ведение беременности Премиум Клиник
основные методы индивидуальной профилактики заражения и развития осложнений
ИППП – это инфекции, передаваемые половым путем. Они вызывают поражение половых органов женщин и мужчин, которые в свою очередь ведут к воспалительным и злокачественным заболеваниям и нарушению детородной функции. К ним относятся: гонококки, трихомонады, хламидии, микоплазмы генитальные, вирусы герпеса, папилломы, иммунодефицит человека, бледная трепонема и другие. Это абсолютно — болезнетворные бактерии и вирусы, при выявлении которых лечатся оба половых партнера. В России обязательной государственной регистрации подлежат следующие заболевания, вызванные ИППП: сифилис, гонорея, хламидиоз, трихомониаз, микоплазма, аногенитальные бородавки и генитальный герпес.
В России обязательной государственной регистрации подлежат следующие заболевания, вызванные ИППП: сифилис, гонорея, хламидиоз, трихомониаз, микоплазма, аногенитальные бородавки и генитальный герпес.
Социальные и экономические изменения в обществе повлияли на социальные и поведенческие факторы риска, способствующие росту ИППП. Это изменение стандартов полового поведения в обществе, падение нравов, сексуальная свобода, раннее начало половой жизни, добрачные и внебрачные связи, которые всячески поддерживаются средствами массовой информации. Наоборот, уровень информированности населения по социально-гигиеническим вопросам низкий. Отмечено безразличное отношение к собственному здоровью и здоровью своих партнеров, легкомысленное отношение к ИППП, низкая сексуальная культура, крайне недостаточное рекламирование средств индивидуальной защиты. Все это привело к значительному росту заболеваемости ИППП.
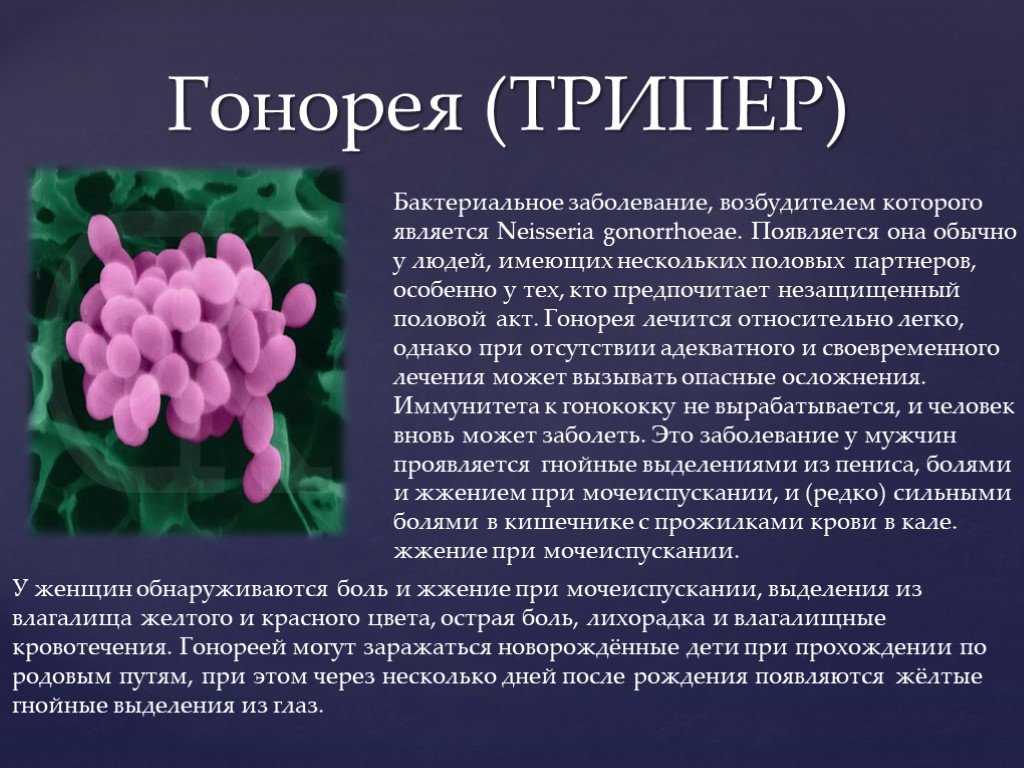
Гонорея
Возбудители – диплококки, поражающие слизистые оболочки половых органов, ротовой полости, прямой кишки, глаз. Заболевание начинается остро через 2-7 дней после полового контакта. У мужчин возникает уретрит (жжение, частое и болезненное мочеиспускание, гнойные выделения), затем — простатит, эпидидимит, рубцовые изменения в уретре. У женщин возникает воспаление шейки матки, маточных труб, а также серозной оболочки брюшной полости, а также образование гнойных образований (абсцессов) в области маточных труб и яичников, что может привести к потере органов. При наличии гонореи у беременной женщины возможно заражение ребенка в родах с развитием гнойного конъюнктивита. В современных условиях могут встречаться гонокковые поражения глотки (вследствие орогенитальных половых актов), прямой кишки (при аногенитальном контакте). У мужчин до 10%, у женщин до 50% заболевание может протекать без симптомов. В последние годы характерно неострое течение болезни, что связано с нарушением в защитной (иммунной) системе организма. Это приводит к позднему обращению к врачу, несвоевременному назначению лечения и переходу болезни в хроническое течение и возникновению осложненных форм.
Заболевание начинается остро через 2-7 дней после полового контакта. У мужчин возникает уретрит (жжение, частое и болезненное мочеиспускание, гнойные выделения), затем — простатит, эпидидимит, рубцовые изменения в уретре. У женщин возникает воспаление шейки матки, маточных труб, а также серозной оболочки брюшной полости, а также образование гнойных образований (абсцессов) в области маточных труб и яичников, что может привести к потере органов. При наличии гонореи у беременной женщины возможно заражение ребенка в родах с развитием гнойного конъюнктивита. В современных условиях могут встречаться гонокковые поражения глотки (вследствие орогенитальных половых актов), прямой кишки (при аногенитальном контакте). У мужчин до 10%, у женщин до 50% заболевание может протекать без симптомов. В последние годы характерно неострое течение болезни, что связано с нарушением в защитной (иммунной) системе организма. Это приводит к позднему обращению к врачу, несвоевременному назначению лечения и переходу болезни в хроническое течение и возникновению осложненных форм.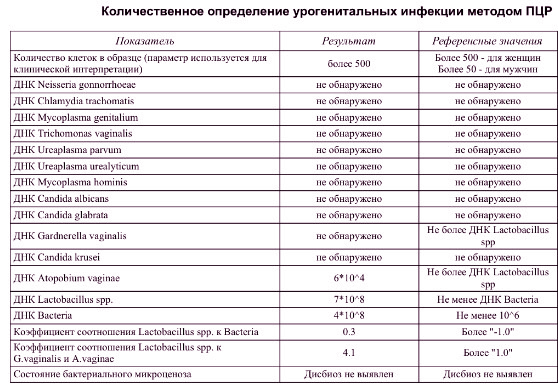
Лабораторная диагностика гонореи:
- микроскопия мазков,
- посев выделений,
- определение ДНК гоноккока путем полимеразной цепной реакции (ПЦР).
Лечение гонореи при остром заболевании назначается после взятия анализов: мазков, посевов и/или соскобов. При хроническом и скрытом течении – после получения результатов. Лечение обязательно для обоих партнеров.
Хламидиоз
Это очень мелкие бактерии, способные размножаться только внутри определенных клеток, в основном слизистых оболочках половых органов и мочевыводящих путей, глаз, суставов. Урогенитальная хламидийная инфекция (УГХИ) подразделяется на неосложнённую (уретрит у мужчин и женщин, воспаление шейки матки у женщин) и осложнённую (воспаление яичка и его придатка у мужчин и воспаление внутренних половых органов у женщин). Вне зависимости от пола УГХИ может привести к развитию реактивных артритов. В случае орогенитальных контактов – к развитию фарингита, а при анальных контактах – проктита.
Хламидийная инфекция у 80- 90% инфицированных женщин и мужчин протекает без симптомов, сразу принимает затяжное хроническое течение и выявляется при возникновении осложнений. И только у 10-20% могут возникнуть клинические проявления (через 5-7 дней после заражения): неприятные бели из влагалища, контактные кровянистые выделения, непостоянные и несильные боли внизу живота, болезненное мочеиспускание. Несмотря на невыраженные проявления, хламидийная инфекция вызывает тяжёлые осложнения у женщин и мужчин. Так, у женщин возникает хроническое воспаление шейки матки, тела матки, маточных труб, спаечный процесс в малом тазу, синдром хронической тазовой боли и как следствие этого – бесплодие и невынашивание. У мужчин – хронический уретрит, простатит, орхоэпидидимит, что приводит к нарушению сперматогенеза и мужскому бесплодию.
Лабораторная диагностика хламидиоза. Основной метод – полимеразная цепная реакция (ПЦР) для выявления ДНК хламидий. Для этого производится забор клеточного материала путём соскоба из уретры, шеечного канала, прямой кишки.
Лечение хламидиоза назначает врач после осмотра и обязательно для обоих партнеров.
МИКОПЛАЗМА (генитальная)
Из более чем 100 видов микоплазм и уреаплазм для человека имеют значение около 15 видов, их них доказана болезнетворность только для микоплазмы генитальной, которая вызывает воспалительные заболевания половых путей у женщин и мужчин. Считается, что частота хламидиоза и микоплазмоза в группах риска одинакова. Так же одинаково они вызывают воспаление шейки матки, матки и труб, ведущего к бесплодию и трубной беременности. Диагностика и лечение такие же, как и при хламидиозе.
Что касается уреаплазм, то существуют весьма убедительные доказательства в пользу возможных болезнетворных свойств только у уреаплазм уреалитикум. При выявлении уреаплазм лечение назначают при клинических признаках воспаления и осложнениях беременности.
При выявлении уреаплазм лечение назначают при клинических признаках воспаления и осложнениях беременности.
ТРИХОМОНИАЗ
Возбудителем урогенитального трихомониаза является вагинальная трихомонада, простейший одноклеточный организм. У женщин трихомонада поражает вестибулярные железы, преддверие влагалища и само влагалище, вызывая воспаление. Однако в последние годы эти микроорганизмы выявляются и в матке, и в трубах, также поражая их.
Основные жалобы при остром и подостром трихомонозе (возникают через 5-15 дней после заражения): зуд, обильные, раздражающие бели с неприятным запахом, рези при мочеиспускании, иногда боли внизу живота. У 10-50% инфицированных не бывает выраженных проявлений, они являются трихомонадоносителями и источниками заражения. Часто сочетание трихомонад с другими ИППП, при этом трихомонады являются резервуаром для хламидий, гоноккоков и других инфекций, что затрудняет диагностику и лечение.
Диагностика трихомониаза:
- осмотр врача,
- микроскопия (мазок),
- бактериологическое исследование (посев),
- ПЦР (соскоб эпителиальных клеток).
Лечение проводится обоим партнерам.
ГЕНИТАЛЬНЫЙ ГЕРПЕС
Герпетическая инфекция у человека может быть вызвана вирусами простого герпеса (ВПГ) 1 и 2 типов. Поражения, вызываемые ВПГ 1 типа, локализуются в области головы (нос, губы, подбородок, глаза). Заражение происходит обычно в детстве при тесном контакте с инфицированным человеком.
Высыпания, вызванные ВПГ 2 типа, обычно локализуются в нижней части тела (наружные половые органы, ягодичная область, шейка матки, маточные трубы). Заражение происходит в более позднем возрасте при половых контактах.
Первичная герпетическая инфекция, как правило, протекает тяжело: высокая температура, недомогание, головные и мышечные боли, болезненные высыпания, нарушение мочеиспускания. У 13-35% больных развиваются неврологические осложнения: светобоязнь, головные боли, ригидность затылочных мышц. Рецидивы герпеса протекают менее тяжело. Иногда проявления герпеса более скрытые и маскируются другими болезнями, например обострением кандидозной инфекции.
Очень часто первичная инфекция протекает бессимптомно, это зависит от иммунного статуса. Но именно эти пациенты являются источниками передачи вируса партнёрам. Опасность ВПГ заключается в том, что он подавляет различные механизмы иммунной защиты организма и способствует развитию септических осложнений и обострению других вирусных и бактериальных инфекций.
В последнее время заболеваемость генитальным герпесом растет с каждым годом. По данным государственных кожно-венерических учреждений Санкт-Петербурга генитальный герпес выявляется у 6-10% взрослого населения, в России — до 20%. Чаще стали выявляться ассоциации ВПГ с другими ИППП (ВПЧ, ЦМВИ, ВИЧ, хламидии, микоплазмы). Такое сочетание повышает риск возникновения осложненных форм воспаления половых органов и возникновения бесплодия и невынашивания, а в более позднем возрасте – доброкачественных опухолевых заболеваний.
Диагностика генитального герпеса:
- осмотр врача,
- лабораторные исследования ПЦР (взятие материала из очага и шеечного канала у женщин),
- определение антител в крови заболевшего.
Лечение вируса герпеса представляет определенные трудности, так как нет препаратов, позволяющих излечить полностью заболевание. Цель лечения – уменьшение выраженности симптомов, предупреждение рецидивов, снижение риска заражения партнёра за счёт сокращения периода вирусовыделения.
Методы профилактики ИППП
Основные методы индивидуальной профилактики заражения и развития осложнений после заражения ИППП:
- повышение личной информированности об ИППП, их опасности для здоровья и жизни,
- повышение личной половой культуры,
- начало половой жизни после достижения половой и социальной зрелости,
- снижение числа половых партнеров,
- использование барьерных методов предохранения (презервативы), а также антисептических средств после незащищённого полового акта.

- своевременное обращение к врачу, отказ от самолечения.
Беременность и заболевания, передающиеся половым путем
Авторы редакторов WebMD
Отзыв от доктора медицины Дженнифер Робинсон от 15 октября 2021 г.
В этой статье
- Каковы симптомы ЗППП?
- Как ЗППП могут повлиять на мою беременность?
- Как узнать, есть ли у меня ЗППП?
- Как лечат ЗППП во время беременности?
- Как я могу защитить себя от ЗППП?
- Как не заразиться ЗППП?
Заболевания, передающиеся половым путем, обычно называемые ЗППП, — это инфекции, которые передаются при половом акте с человеком, у которого есть ЗППП. Вы можете заразиться венерическим заболеванием в результате полового акта, который включает рот, задний проход или влагалище.
ЗППП — это серьезные заболевания, требующие лечения, независимо от того, беременны вы или нет. Но когда вы беременны, риску подвергаетесь не только вы; многие ЗППП могут быть особенно опасны для вас и вашего ребенка.
Ваш лечащий врач, скорее всего, проведет обследование на наличие некоторых ЗППП во время вашего первого пренатального визита, но если вы занимаетесь сексом с кем-то, кто может быть инфицирован, вам потребуется пройти обследование и лечение при последующих посещениях. Если вы подозреваете, что заразились ЗППП, немедленно сообщите об этом своему врачу. Быстрое лечение — лучший способ защитить вас и вашего ребенка.
STDs include:
- Herpes
- HIV/AIDS
- Genital warts (caused by human papilloma virus, or HPV)
- Hepatitis B
- Chlamydia
- Syphilis
- Gonorrhea
- Trichomoniasis
What Are the Симптомы ЗППП?
Иногда симптомы ЗППП отсутствуют. При наличии симптомов они могут включать:
- Бугорки, язвы или бородавки возле рта, ануса, полового члена или влагалища
- Отек или покраснение около полового члена или влагалища
- Кожная сыпь с болью или без нее
- Болезненное мочеиспускание
- Потеря веса, жидкий стул, ночная потливость
- Боли, боли, лихорадка и озноб
- Пожелтение кожи (желтуха)
- Выделения из полового члена или влагалища (выделения из влагалища могут иметь запах)
- Кровотечения из влагалища, кроме месячных
- Болезненные половые сношения
- Сильный зуд в области полового члена или влагалища
Как ЗППП могут повлиять на мою беременность?
ЗППП во время беременности могут нанести вред вам и вашему развивающемуся ребенку, в зависимости от типа инфекции.
- ВИЧ/СПИД: Благодаря созданию сильнодействующих лекарств передача ВИЧ-инфекции вашему ребенку значительно снижается или может быть предотвращена. Но при передаче болезни последствия катастрофичны — у ребенка может развиться ВИЧ-инфекция. Поговорите со своим врачом, если вы думаете о беременности, чтобы узнать, что делать, чтобы снизить риск передачи болезни вашему ребенку.
- Герпес: Инфекция герпеса у беременных относительно безопасна, пока они не готовятся к родам. Активные герпесные высыпания на половых органах очень заразны и могут заразить ребенка во время родов. У младенцев, контактировавших с генитальным герпесом, могут быть поражены глаза и центральная нервная система. Инфекция герпеса у новорожденного может стать опасной для жизни, поражая многие системы органов, а не только половые органы. Кроме того, вирус может начать размножаться и стать заразным еще до появления каких-либо кожных симптомов. Поэтому многим женщинам со вспышкой герпеса делают кесарево сечение, чтобы предотвратить передачу герпеса новорожденному.

- Гонорея: Гонорея — очень распространенное ЗППП, обычно диагностируемое путем проведения теста на мазке вагинальной жидкости. При заражении во время беременности инфекция может вызывать выделения из влагалища, жжение при опорожнении мочевого пузыря или боль в животе. Беременная женщина с невылеченной гонореей может иметь повышенный риск выкидыша или преждевременных родов. У ребенка, который рождается, когда у матери активная инфекция, может развиться слепота, инфекция суставов или опасная для жизни инфекция крови.
- ВПЧ (генитальные бородавки): Это очень распространенное ЗППП. Генитальные бородавки часто выглядят как небольшие скопления, похожие на цветную капусту, которые могут гореть или чесаться. Если вы заболели остроконечными кондиломами во время беременности, лечение может быть отложено до родов. Иногда гормоны беременности могут увеличивать их. Если они становятся достаточно большими, чтобы заблокировать родовые пути, ребенку может потребоваться родоразрешение с помощью кесарева сечения.

- Chlamydia: Chlamydia может вызвать повышенный риск выкидыша и преждевременных родов. Новорожденные, подвергшиеся воздействию, могут заболеть тяжелыми глазными инфекциями и пневмонией. Убедитесь, что вы прошли повторное тестирование в течение 3 месяцев, чтобы убедиться, что инфекция исчезла, даже если ваш партнер прошел курс лечения.
- Сифилис: Сифилис чаще всего диагностируется с помощью анализа крови, хотя также можно проверить сифилитическое поражение кожи. Сифилис легко передается вашему будущему ребенку. Это может вызвать очень серьезную инфекцию у вашего ребенка, которая может привести к летальному исходу. Младенцы часто недоношенные. У нелеченых младенцев, которые выживают, как правило, развиваются проблемы со многими органами, включая мозг, глаза, уши, сердце, кожу, зубы и кости.
- Гепатит B: Гепатит B — это инфекция печени, вызываемая вирусом гепатита B. Если беременные женщины инфицированы гепатитом В, они могут передать инфекцию своему ребенку через плаценту примерно в 40% случаев.
 Инфицированный новорожденный может стать пожизненным носителем гепатита В, что приведет к заболеванию печени и даже к смерти. К счастью, ранний скрининг и более широкое использование вакцины против гепатита В могут предотвратить заражение. Есть также лекарства, которые можно давать новорожденным сразу после рождения, чтобы предотвратить передачу гепатита В от матери к ребенку.
Инфицированный новорожденный может стать пожизненным носителем гепатита В, что приведет к заболеванию печени и даже к смерти. К счастью, ранний скрининг и более широкое использование вакцины против гепатита В могут предотвратить заражение. Есть также лекарства, которые можно давать новорожденным сразу после рождения, чтобы предотвратить передачу гепатита В от матери к ребенку. - Трихомониаз: Трихомониаз — это инфекция, которая может вызывать желто-зеленые выделения из влагалища и боль при половом акте или опорожнении мочевого пузыря. Это может увеличить риск рождения недоношенного ребенка. В редких случаях новорожденный может заразиться инфекцией во время родов и иметь выделения из влагалища после рождения. Пройдите повторное тестирование в течение 3 месяцев после лечения, чтобы убедиться, что инфекция устранена.
Как узнать, есть ли у меня ЗППП?
Во время дородового визита ваш лечащий врач проведет скрининг на ряд ЗППП. Но если вы считаете, что у вас есть ЗППП, сообщите об этом своему врачу. Они могут осмотреть вас и выполнить другие тесты, чтобы определить, есть ли у вас заболевание, передающееся половым путем. Будьте особенно бдительны, если у вас появился новый половой партнер во время беременности.
Они могут осмотреть вас и выполнить другие тесты, чтобы определить, есть ли у вас заболевание, передающееся половым путем. Будьте особенно бдительны, если у вас появился новый половой партнер во время беременности.
Как лечат ЗППП во время беременности?
Лечение венерических заболеваний во время беременности зависит от того, насколько далеко зашла инфекция и как далеко вы продвинулись во время беременности. Многие бактериальные ЗППП, такие как сифилис, гонорея и хламидиоз, лечат антибиотиками, которые вводят в виде инъекций или принимают внутрь. Ниже приведены распространенные методы лечения ЗППП у беременных женщин и новорожденных:
- ВИЧ/СПИД: Лекарства могут снизить вирус ВИЧ до такого низкого уровня, как при неопределяемой вирусной нагрузке. Вы можете предотвратить передачу вируса ребенку, принимая несколько лекарств.
- Герпес: Ваш врач может назначить противовирусные таблетки для лечения этих поражений.
 Женщинам с активными поражениями герпеса при родах, скорее всего, сделают кесарево сечение, чтобы предотвратить передачу инфекции ребенку.
Женщинам с активными поражениями герпеса при родах, скорее всего, сделают кесарево сечение, чтобы предотвратить передачу инфекции ребенку. - Гонорея: Беременных женщин с инфекцией можно лечить антибиотиками. Поскольку гонорея часто протекает бессимптомно, всем новорожденным при рождении вводят лекарства в глаза, чтобы предотвратить развитие гонореи глазной инфекции.
- ВПЧ (генитальные бородавки): Если вы заболели генитальными бородавками во время беременности, лечение может быть отложено до родов. Хотя вирус никогда не покидает организм, бородавки можно лечить хирургическим путем или с помощью лекарств. Маленькие бородавки не требуют лечения, в то время как более крупные, более неприятные, можно лечить путем химического выжигания кислотами или путем их срезания.
- Хламидиоз: Матери с хламидиозом лечатся антибиотиками. Препарат, применяемый у всех новорожденных для профилактики гонореи, также предотвращает заражение глаз хламидиозом, но не может предотвратить пневмонию, которая может развиться позже.
 Даже если вы лечились, вы должны пройти повторное тестирование в течение 3 месяцев, чтобы убедиться, что инфекция действительно исчезла, даже если ваш партнер проходил лечение. Во время беременности вы не должны использовать антибиотик доксициклин, потому что он может изменить цвет зубов вашего ребенка. В настоящее время мазь обычно закладывают в глаза новорожденным, чтобы предотвратить конъюнктивит, вызванный хламидийной инфекцией матери, которая может привести к слепоте, если ее не лечить.
Даже если вы лечились, вы должны пройти повторное тестирование в течение 3 месяцев, чтобы убедиться, что инфекция действительно исчезла, даже если ваш партнер проходил лечение. Во время беременности вы не должны использовать антибиотик доксициклин, потому что он может изменить цвет зубов вашего ребенка. В настоящее время мазь обычно закладывают в глаза новорожденным, чтобы предотвратить конъюнктивит, вызванный хламидийной инфекцией матери, которая может привести к слепоте, если ее не лечить. - Сифилис: Ваш врач назначит антибиотики во время беременности, чтобы снизить риск передачи инфекции ребенку и остановить прогрессирование сифилиса.
- Гепатит B: Если у вас гепатит B, ваш врач сделает вашему новорожденному инъекцию антител, чтобы предотвратить его заражение.
- Трихомониаз: Беременных женщин можно лечить лекарствами от инфекции. Ваш партнер также должен лечиться одновременно, чтобы предотвратить повторное заражение и дальнейшее распространение болезни.
 Вы должны пройти повторное тестирование через 3 месяца, чтобы убедиться, что инфекция исчезла, даже если ваш партнер прошел курс лечения.
Вы должны пройти повторное тестирование через 3 месяца, чтобы убедиться, что инфекция исчезла, даже если ваш партнер прошел курс лечения.
Если вам назначен антибиотик для лечения ЗППП, важно, чтобы вы приняли все лекарства, даже если симптомы исчезнут. Кроме того, никогда не принимайте чужое лекарство для лечения своей болезни. Таким образом, вы можете затруднить лечение инфекции. Точно так же вы не должны делиться своим лекарством с другими.
Как я могу защитить себя от ЗППП?
Вот несколько основных шагов, которые вы можете предпринять, чтобы защитить себя от заражения ЗППП:
- Учтите, что отказ от секса — единственный верный способ предотвратить ЗППП.
- Используйте латексный презерватив каждый раз, когда вы занимаетесь сексом, особенно если у вас более одного полового партнера. (Если вы используете смазку, убедитесь, что она на водной основе.)
- Ограничьте количество сексуальных партнеров. Чем больше у вас партнеров, тем больше у вас шансов заразиться ЗППП.

- Моногамия. Это означает заниматься сексом только с одним человеком. Этот человек также должен заниматься сексом только с вами, чтобы снизить риск.
- Тщательно выбирайте половых партнеров. Не занимайтесь сексом с кем-то, кто, как вы подозреваете, может быть болен ЗППП или у кого много сексуальных партнеров.
- Проверьтесь на ЗППП. Не рискуйте заразить кого-то другого или своего ребенка. Тот факт, что вы прошли обследование на ЗППП на ранних сроках беременности, не означает, что вы не можете заразиться ими позже во время беременности. Если вы занимаетесь незащищенным сексом более чем с одним партнером с момента последнего обследования на ЗППП, вам потребуется еще один набор скрининговых тестов. Кроме того, вы должны быть обеспокоены, если ваш партнер может заниматься незащищенным сексом с другими людьми.
- Не употребляйте алкоголь или наркотики перед сексом. У вас может быть меньше шансов практиковать безопасный секс, если вы пьяны или под кайфом. Кроме того, алкоголь и наркотики могут нанести вред вашему развивающемуся ребенку.

- Знайте признаки и симптомы ЗППП. Ищите их в себе и своих половых партнерах.
- Узнайте о ЗППП. Чем больше вы знаете о ЗППП, тем лучше вы можете защитить себя.
Как избежать распространения ЗППП?
- Прекратите заниматься сексом, пока не обратитесь к врачу и не получите лечение.
- Следуйте инструкциям вашего лечащего врача.
- Пользуйтесь презервативами при каждом половом акте, особенно с новыми партнерами.
- Не возобновляйте половую жизнь, если это не разрешено вашим лечащим врачом.
- Вернитесь к своему поставщику медицинских услуг для повторного осмотра.
- Убедитесь, что ваш сексуальный партнер или партнеры также проходят лечение.
Все, что вам нужно знать об ИППП и беременности
Инфекции, передающиеся половым путем (ИППП), могут передаваться от одного человека к другому при половом контакте. ИППП распространены, и многие из них легко поддаются лечению. Однако ИППП могут вызывать осложнения у беременных.
В дополнение к обычным рискам для здоровья, связанным с ИППП, у беременных могут быть осложнения, включая преждевременные роды или мертворождение. Также у ребенка могут возникнуть проблемы со здоровьем.
ИППП в основном передаются, когда человек занимается незащищенным вагинальным, анальным или оральным сексом с кем-то, у кого уже есть инфекция. Некоторые ИППП, такие как ВИЧ, могут передаваться другими путями, например, при использовании общих нестерилизованных игл.
Некоторые ИППП также могут передаваться ребенку во время беременности, родов или грудного вскармливания.
В этой статье рассматриваются распространенные ИППП, их риск для беременной женщины и плода, а также влияние ИППП на младенцев. А также дает рекомендации по лечению и профилактике.
По данным Управления по охране здоровья женщин (OWH), ИППП во время беременности может вызвать инфекцию матки после родов.
OWH утверждает, что некоторые ИППП, такие как хламидиоз и гонорея, повышают риск внематочной беременности, которая может быть опасной для жизни. Без лечения эти инфекции также могут привести к бесплодию.
Без лечения эти инфекции также могут привести к бесплодию.
Передача ИППП ребенку может иметь вредные последствия. Они могут включать в себя:
- Низкий вес при рождении — менее 5 фунтов
- Пневмония
- Слепота
- Глухоность
- Острый гепатит
- Хроническая болезнь печени, что может привести к циррозу
- Стилл -бирт
Некоторые из симптомов ИППП включают:
- необычные выделения из полового члена или влагалища
- аномальный запах из влагалища
- язвы или бородавки в области половых органов
- зуд и покраснение в области половых органов
- болезненное или частое мочеиспускание
- волдыри или язвы во рту или вокруг него 9011
- анальный зуд, болезненность или кровотечение
- лихорадка
- боль в животе
При возникновении любого из этих симптомов следует обратиться к врачу.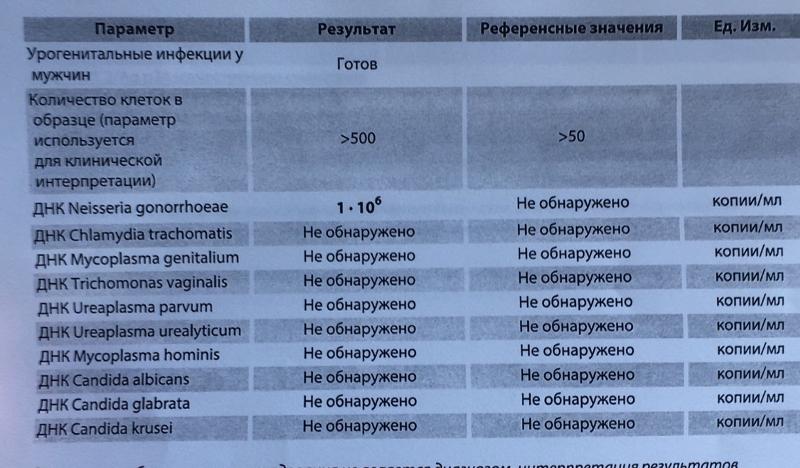
Многие ИППП не имеют симптомов, поэтому человек может не осознавать, что они у него есть. Для человека важно регулярно проходить тестирование, особенно если он беременен или планирует забеременеть.
Вот некоторые распространенные ИППП, риски, которые они представляют для беременной женщины и плода, и то, как человек может снизить риск осложнений.
По данным Центров по контролю и профилактике заболеваний (CDC), невылеченный хламидиоз у беременных может привести к преждевременным родам.
Он также может вызывать воспалительные заболевания органов малого таза (ВЗОМТ), которые могут необратимо повредить матку или фаллопиевы трубы. Это может увеличить риск внематочной беременности и вызвать проблемы с фертильностью.
Ребенок может заразиться хламидиозом во время родов. Это может привести к рождению ребенка с конъюнктивитом или пневмонией.
Лечение
Человек может принимать антибиотики для лечения хламидиоза. Эти антибиотики безопасны для беременных.
ВПЧ — это общий термин для группы различных типов вирусов. По данным CDC, ВПЧ является наиболее распространенной ИППП в Соединенных Штатах. Большинство людей с ВПЧ полностью выздоравливают от вируса, но у некоторых могут развиться генитальные бородавки, обыкновенные бородавки или рак шейки матки.
Большинство людей, инфицированных ВПЧ, не проявляют никаких симптомов. По этой причине важно регулярно проходить обследование на ВПЧ и рак шейки матки.
Лечение
Лекарства от ВПЧ нет, но есть способы лечения проблем, связанных с вирусом, таких как бородавки и рак шейки матки.
Риск передачи ВПЧ ребенку низкий. Исследование 2016 года показало, что из 67 новорожденных, рожденных от людей с ВПЧ, 11% дали положительный результат на вирус.
Гонорея – это бактериальная инфекция. CDC отмечают, что гонорея во время беременности связана с выкидышами, преждевременными родами и преждевременным разрывом плодных оболочек, что означает слишком раннее отхождение вод.
Как и хламидиоз, невылеченная гонорея может вызвать ВЗОМТ и необратимо повредить матку или фаллопиевы трубы. Это может привести к проблемам с фертильностью и увеличить риск внематочной беременности.
Гонорея также может передаваться ребенку через родовые пути во время вагинальных родов. Инфекция гонореи у младенцев может вызвать слепоту, опасные для жизни инфекции крови или инфекции суставов.
Лечение
Прием антибиотиков может вылечить гонорею у беременных.
Генитальный герпес может вызывать язвы или волдыри вокруг гениталий человека.
Человек с генитальным герпесом может передать инфекцию ребенку во время беременности, родов или после рождения. Это может вызвать неонатальный герпес, который может привести к летальному исходу.
Лечение
Человеку с генитальным герпесом может потребоваться прием противогерпесных препаратов ближе к концу беременности. Это может помочь предотвратить передачу во время родов.
Если симптомы герпеса все еще присутствуют во время родов, врачи могут порекомендовать кесарево сечение, чтобы снизить риск заражения.
ВИЧ – это вирусная инфекция, которая может привести к СПИДу. ВИЧ влияет на иммунную систему и делает человека уязвимым для других инфекций и болезней. По этой причине младенцы с ВИЧ подвергаются более высокому риску заражения серьезными заболеваниями, такими как пневмония и рак.
По данным CDC, человек может передать ВИЧ ребенку во время беременности, родов, грудного или грудного вскармливания.
Лечение
Прием антиретровирусных препаратов во время беременности, родов и родов, а также назначение антиретровирусных препаратов ребенку в течение 4–6 недель после рождения может значительно снизить риск заражения ребенка ВИЧ.
Человек с ВИЧ также должен кормить ребенка из бутылочки, а не грудью или грудью.
HBV — это вирусная инфекция, поражающая печень.
По данным CDC, беременная женщина может передать ВГВ плоду во время беременности. Риск передачи выше, если человек заражается ближе к дате родов.
Младенцы, инфицированные ВГВ, имеют более высокий риск развития хронического заболевания печени или рака печени. Из младенцев, у которых развивается хроническая инфекция ВГВ, 25% в конечном итоге умирают от хронического заболевания печени.
Из младенцев, у которых развивается хроническая инфекция ВГВ, 25% в конечном итоге умирают от хронического заболевания печени.
Лечение
ВГВ неизлечим. Однако противовирусные препараты могут снизить риск осложнений во время беременности.
Все новорожденные должны получить глобулин против гепатита В и вакцину против гепатита В в течение 12 часов после рождения.
Фонд борьбы с гепатитом В утверждает, что это значительно снижает риск развития хронического гепатита В у младенцев. Чтобы предотвратить хронический ВПЧ, ребенок должен получить вакцину в течение 24 часов после рождения.
Лобковые вши, или «крабы», — это паразиты, которые живут в лобковых волосах, окружающих половые органы.
По данным NYC Health, лобковые вши не оказывают серьезного воздействия на беременных или нерожденных детей.
Лечение
От лобковых вшей можно лечить кремами и лосьонами. Тем не менее, некоторые лекарства от лобковых вшей не подходят для использования во время беременности, грудного вскармливания или грудного вскармливания, поскольку они могут нанести вред ребенку.
Человек должен поговорить с врачом о методах лечения, безопасных для использования во время беременности, грудного вскармливания и грудного вскармливания.
Сифилис – это бактериальная инфекция. Невылеченный сифилис может иметь серьезные последствия для здоровья как беременной женщины, так и плода.
Беременные люди рискуют передать инфекцию развивающемуся плоду. Врачи называют это врожденным сифилисом, и он может вызывать преждевременные роды и мертворождение.
У детей, рожденных с врожденным сифилисом, симптомы могут проявляться не сразу, но без лечения проблемы могут развиться в течение нескольких недель после рождения.
Инфекция может поражать несколько органов по всему телу, включая мозг, сердце, глаза, уши и кости.
Лечение
Врачи лечат сифилис у беременных бензатин пенициллином G. По данным 2019 г.статьи, это лечение примерно на 98,2% эффективно для предотвращения врожденного сифилиса.
Люди с трихомониазом редко имеют симптомы, но инфекция может привести к преждевременному разрыву плодных оболочек и преждевременным родам.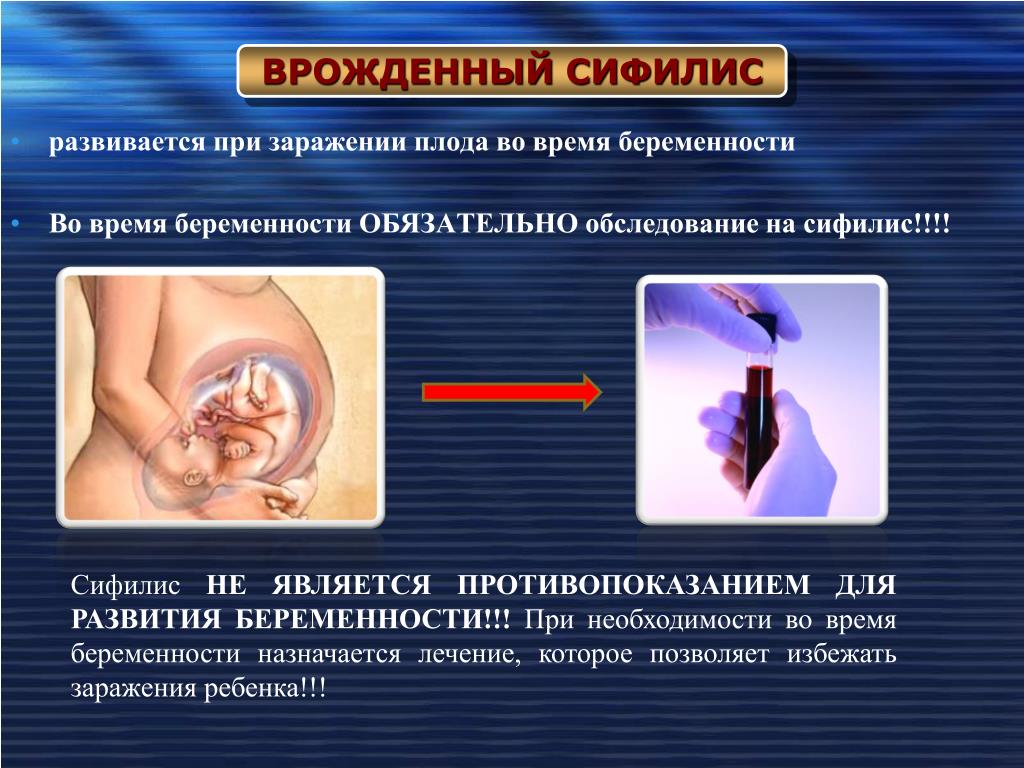 Дети, рожденные от больных трихомониазом, часто имеют низкий вес при рождении.
Дети, рожденные от больных трихомониазом, часто имеют низкий вес при рождении.
Женщина должна пройти обследование на трихомониаз и другие ИППП до и во время беременности. Если у человека есть ВИЧ, он с большей вероятностью заразится трихомониазом.
Лечение
Антибиотики могут лечить трихомониаз у беременных.
Любой, кто занимается сексом, рискует заразиться ИППП, но есть способы снизить этот риск.
- Вакцины: Существуют вакцины, защищающие от ВПЧ и ВГВ. Врачи обычно не рекомендуют вакцину против ВПЧ для беременных, поэтому женщина должна получить эту вакцину до того, как забеременеет.
- Презервативы: При правильном и постоянном использовании презервативы могут защитить от ИППП. OWH утверждает, что человек должен надевать презерватив перед любым генитальным, оральным или анальным контактом.
- Регулярное тестирование: Женщина должна пройти обследование на ИППП до и во время беременности и убедиться, что любые половые партнеры также проходят тесты.


 Также инфекция может вызвать преждевременные роды. Плод плохо набирает в весе в процессе развития. Если лечение не будет назначено, у младенца возникнут проблемы со стороны внутренних органов;
Также инфекция может вызвать преждевременные роды. Плод плохо набирает в весе в процессе развития. Если лечение не будет назначено, у младенца возникнут проблемы со стороны внутренних органов;