Содержание
Желтые густые сопли у ребенка – причины, чем и как лечить
Содержание
- Сопли желтого цвета у детей – причины возникновения
- В каких случаях нужно обращаться к специалисту?
- Осложнения
- Лечение желтых соплей у детей в домашних условиях
- Народные методы
- Лечение соплей под контролем врача
- Доктор Комаровский – как лечить желтые сопли у ребенка
- Желтые сопли – как не допустить их появление (профилактика)
Сопли в детском возрасте явление нередкое, иногда даже частое. Если насморк длится не более недели, цвет соплей прозрачный или слегка беловатый, беспокойства у родителей нет. Когда насморк затягивается и долго не проходит, и при этом температура тела не приходит в норму, в голове многих мамочек появляется вопрос: «Чем лечить насморк, чтобы как можно быстрее облегчить состояние ребенка?».
Помимо затяжного насморка настораживает также изменение цвета соплей. В нашей статье мы поговорим о желтых соплях у ребенка, что они значат? Стоит ли паниковать? Давайте разбираться подробнее.
Сопли желтого цвета у детей – причины возникновения
Появление желтых и густых соплей сигнализирует о затяжном насморке. Хотелось бы заметить, что есть доктора, считающие такое явление остаточным явлением соплей. В принципе такое бывает, но только в тех случаях, когда насморк длится не более недели.
Окончание насморка без осложнений проявляется сгущением соплей с прозрачным или слегка молочным оттенком.
Итак, желтые сопли – это следствие «работы» бактерий. Именно эти микроскопические элементы способны менять цвет соплей. Чем больше бактерий, тем насыщеннее окрас выделений. При активном размножении патогенных микроорганизмов желтый цвет соплей меняется на зеленый.
Виновниками желтых соплей являются:
- гайморит (острый и хронический),
- восстановление после вирусной инфекции (желтые сопли без температуры),
- аденоидные вегетации (воспаленные аденоиды затрудняют носовое дыхание, а это, в свою очередь, является благоприятным фактором для развития инфекции),
- анатомические проблемы носовой перегородки,
- хронический аллергический ринит,
- длительное нахождение инородного тела в носу,
- другие.
Все рассмотренные выше причины появляются на фоне слабой иммунной защиты. Как правило, здоровый организм без лечения способен побороть вирусы и бактерии в течение 3–5 дней.
Конечно, оценивать состояние ребенка должен только врач. Вводить ли лекарственную терапию, или применить народные методы лечения, решать педиатру или детскому отоларингологу.
В каких случаях нужно обращаться к специалисту?
От желтых соплей, которые действительно являются окончанием насморка(на 6–8 день после респираторной инфекции) можно избавиться при помощи обычных промываний носа солевыми растворами, а также путем увлажнения воздуха в помещении. Хорошие результаты дает влажная уборка и устранение пыли.
В зимний период, когда на всю катушку включено отопление, важно использовать увлажнители.
Когда желтые сопли появляются как осложнение болезни, необходимо срочно принимать меры и лечить ребенка. Родителям следует обращать внимание на следующие симптомы:
- температура тела никак не нормализуется (выше 37 градусов),
- цвет соплей имеет желтый цвет (утром чаще желтизна ярче),
- заложенность носа,
- длительность ринита превышает две недели,
- на лице видна отечность,
- появление примеси крови в соплях,
- неприятный запах отделяемого,
- выделения из носа поменяли цвет, например, стали зелеными,
- болезненность в области носа и щек,
- присоединение отита, фарингита, бронхита,
- периодические головные боли,
- отказ от еды,
- плохой сон,
- капризность.

Если у малыша появились вышеперечисленные симптомы, нужно обращаться к специалисту немедленно
Важно! Осложнения лечить самостоятельно, а тем более при помощи народных методов, категорически нельзя. Если воспалительный процесс задел околоносовые синусы, требуется срочная антибактериальная терапия, иначе болезнь может принять еще более серьезные обороты.
Осложнения
У детей разного возраста на фоне желтых и зеленых соплей возможны следующие осложнения:
- гайморит и другие синуситы,
- отит,
- фарингит,
- ларингит,
- хронический насморк,
- бронхит,
- бронхопневмония.
Распространение инфекции с током крови иногда вызывает и системные патологии. Ребенок может жаловаться на боль в сердце и суставах.
Реже бактериальные сопли осложняются дакриоциститом (воспаление затрагивает слезно-носовой канал). Во внутреннем углу глаза наблюдается скопление слезы.
При дакриоцистите также опухает и краснеет глаз, появляется гноетечение.
Хронический насморк с желтыми соплями способствует развитию полипов. Может присоединяться гипосомия (снижается обоняние).
Читайте также: Возможно ли лечение аденоидов у детей без операции?
Лечение желтых соплей у детей в домашних условиях
Чем же лечить сопли, которые поменяли свой цвет? С чего начинать терапию? Как избежать применения антибиотиков? Все эти вопросы задают растерянные мамочки, когда у них опускаются руки перед неэффективным лечением соплей. «Лечим, лечим, а насморк все не проходит» – такую жалобу детские лоры слышат буквально ежедневно.
Сначала давайте рассмотрим лечение насморка в тех случаях, когда нет осложнений, и кроме желтоватых соплей других жалоб у ребенка нет. Да, и при условии, что насморк длится не более 10 дней.
В домашних условиях выполняются промывания носа солевыми растворами и травяными настоями. Солевые растворы для детей лучше покупать в аптеке.
Промывания солевыми растворами можно чередовать с вливаниями настоев трав.
- Для детей лучше всего использовать настой ромашки (1 ч. л. сухих цветков заливают 100 мл крутого кипятка). Когда настой остынет, не забудьте его процедить.
- Готовый настой вливают в каждую ноздрю при помощи одноразового шприца или обычной аптечной пипетки.
- Чтобы хорошо промыть нос следует брать не менее 1мл раствора (двух-трех капель будет недостаточно).
Важно! Для совсем маленьких пациентов (детей до 6 месяцев) для промывания носа используются исключительно стерильные солевые растворы. Возможность применения лечебных трав лучше согласовывать с врачом.
Безопасными антисептиками считаются фурацилин и мирамистин. Еще в советское время раствором фурацилина пользовались в отделениях новорожденных. Грудничкам при помощи этого раствора, с профилактической целью, протирали глаза.
Грудничкам при помощи этого раствора, с профилактической целью, протирали глаза.
- Также фурацилин совместно с антибиотиками использовали для лечения гнойных конъюнктивитов у грудничков. Поколение советских малышей на себе испытало эффективность и безопасность фурацилина.
- Мирамистин также заслуживает внимания. Его часто применяют в отоларингологии для проведения санации и лечения.
- Мирамистин и фурацилин закапывают в нос по 2–3 капли трижды в день. Если сопли светлеют, количество закапываний сокращают.
Для смягчения и регенерации слизистой носа полезно закапывать по несколько капель стерильного персикового масла. Такие закапывания помогут не только носу, но и горлу, т.к. через носовые ходы масло стекает в глотку.
Важно! Масляные растворы не рекомендуется использовать до года. При случайном попадании масла в легкие у ребенка может развиться липидная пневмония.
Народные методы
Рецепты народной медицины обычно рекомендуются после трехлетнего возраста. Организм ребенка подрос, во рту уже появились двадцать зубов, кризис грудничкового периода и раннего детства прошел.
Организм ребенка подрос, во рту уже появились двадцать зубов, кризис грудничкового периода и раннего детства прошел.
Ингаляции
Загустевшие желтые сопли прекрасно устраняются при помощи ингаляций. В качестве лечебного вещества применяется картофельный отвар, настои трав (шалфей, ромашка, календула), минеральные воды. Для детей постарше можно использовать эфирные масла, хвою, безусловно, если на них нет аллергии.
Для удобства выполнения процедур лучше использовать небулайзер или обычную кастрюльку.
Свекольные капли
Данный метод действительно приносит отличные результаты. Выберите среднюю свеклу, очистите ее от шкуры и отожмите немного сока. Для детей сок обязательно разводят с водой напополам. В каждый носовой ход вводят по несколько капель сока трижды в день. После таких закапываний густая слизь разжижается и обильно выходит наружу.
Читайте также: Назальные аспираторы для новорождённых (соплеотсасыватели)
Сок каланхоэ
Если в доме есть дети, обязательно купите каланхоэ. Он будет надежным помощником для лечения насморка, особенно в тех случаях, когда сопли стали густыми и желтыми. Перед закапыванием срезают лист растения, промывают под проточной водой и отжимают немного сока. Перед каждой процедурой готовят только свежий сок.
Он будет надежным помощником для лечения насморка, особенно в тех случаях, когда сопли стали густыми и желтыми. Перед закапыванием срезают лист растения, промывают под проточной водой и отжимают немного сока. Перед каждой процедурой готовят только свежий сок.
- Закапывания проводят от одного до трех раз в день, в зависимости от количества соплей. В носовые входы вводят по 2–4 капли сока. Через несколько минут ребенок начинает чихать.
- Некоторые родители даже приходят в шок от увиденного на носовом платке.
- Действительно количество и цвет отделяемого поражает. «Как такое количество слизи может находиться в таком маленьком носике?» – спрашивают мамы у педиатров.
Поваренная соль – прогревание
Процедуру проводят при помощи прогретой на сковороде соли. Теплую соль помещают в мешочки или платок из натуральной ткани. Прикосновение к телу должно быть приятным, не горячим. Мешочек прикладывают к переносице и удерживают его там максимум 7 минут. Лечение проводят перед сном.
Вареные яйца – прогревание
Этот способ выполняется точно также, как и прогревание при помощи соли. Только вместо мешочков с солью нужно взять два сваренных вкрутую яйца и приложить их по обе стороны переносицы. Длительность процедуры составляет 5минут.
Раствор морской соли – промывание
Для очищения носа от слизи, желтых и зеленых соплей, используются ежедневные промывания при помощи морской соли. Для приготовления раствора берутся следующие пропорции: 5 грамм соли на 1000 мл слаботеплой кипяченой воды.
Наберите в пипетку раствор и поочередно вводите в каждую ноздрю. Если после высмаркивания остаются сопли, повторите процедуру еще через 5минут.
Лечение соплей под контролем врача
Начало лечения начинается с промывания носа солевыми растворами, и только потом применяются другие назальные препараты. Для промывания используется также раствор фурацилина (0, 5таблетки на 100 мл воды) или другие антисептики.
После промываний закапывают следующие препараты:
- тизин (для снятия отечности),
- виброцил (сосудосуживающий препарат),
- деринат ( заживляет ранки и повышает местный иммунитет),
- изофра (антибиотик),
- полидекса (антибиотик),
- протаргол и колларгол (средства на основе ионов серебра, имеют выраженный антисептический и вяжущий эффект).

Безусловно все эти капли подряд закапывать не нужно. Какой препарат лучше для вашего ребенка определит доктор.
Справиться с желтыми соплями помогут физиотерапевтические процедуры:
- УФО,
- УВЧ,
- лазеротерапия.
Если перечисленное лечение не дает должного эффекта, сопли не проходят, а, наоборот, меняют свой цвет ближе к зеленым оттенкам, скорее всего, понадобятся системные антибиотики (таблетки или сиропы).
Следует знать, что, например, сосудосуживающие капли не устраняют желтые сопли, а лишь помогают носу свободно дышать. Мало того, данные средства нельзя применять долго, максимум неделю, иначе может возникнуть обратный эффект. Тогда капли сами будут раздражителем для носа.
Если четко определено, что насморк бактериальной природы, только антибиотики смогут остановить развитие болезни и защитить от осложнений. При неосложненной бактериальной инфекции достаточно будет местных препаратов.
Доктор Комаровский – как лечить желтые сопли у ребенка
Доктор Комаровский, как и многие его коллеги, считает, что желтые сопли без других симптомов в период выздоровления вполне нормальное явление у детей.
- Во-первых, насморк у детей встречается нередко, и, бывает так, что нарабатывая иммунитет организм малыша страдает от насморка по несколько и более раз в год.
- Во-вторых, желтые сопли – это слегка загустевшие массы, которые с погибшими микроорганизмами покидают нос.
По мнению Комаровского организму нужно дать возможность «вытолкнуть» сопли самостоятельно. Помочь нужно лишь созданием благоприятных условий, окружающих ребенка. Это свежий воздух, чистота и увлажнение помещения. Хороший эффект также дают занятия физкультурой и рациональное питание.
Родители постоянно задают вопросы Комаровскому по поводу лечения желтых соплей. Как их убрать? Нужны ли антибактериальные препараты? Доктор объясняет, что сопли, в принципе, вылечить невозможно, т. к. это не болезнь, а реакция организма. Поэтому лечат не сопли, а основное заболевание, если оно имеет место и сопровождается рядом симптомов. Многие препараты лишь на время устраняют симптомы насморка.
к. это не болезнь, а реакция организма. Поэтому лечат не сопли, а основное заболевание, если оно имеет место и сопровождается рядом симптомов. Многие препараты лишь на время устраняют симптомы насморка.
Читайте также: Заложен нос у грудничка: что делать?
Доктор Комаровский всегда делает акцент на том, что основа лечения насморка – это не лекарственные препараты, а свежий воздух и обильное питье. Именно эти факторы не допускают сгущение отделяемого и самого образования соплей желтого цвета.
Если солевыми растворами не удается восстановить нормальное дыхание носом, постоянно наблюдается заложенность или другие симптомы, ребенка нужно показать лору.
Буквально в первые дни лечения можно пользоваться детскими сосудосуживающими каплями (строго по инструкции к препарату). Они «освобождают» нос от заложенности, нормализуют дыхание и улучшают общее состояние ребенка.
Желтые сопли – как не допустить их появление (профилактика)
Уберечься от вирусов достаточно сложно, но ослабить их действие на организм можно.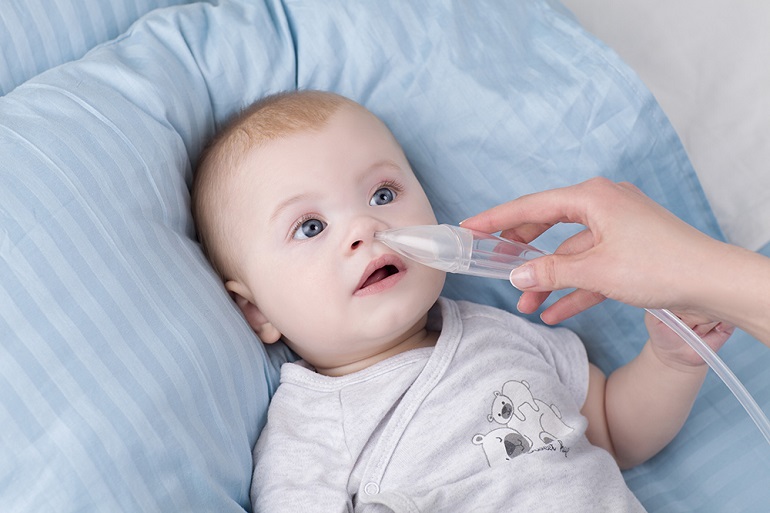 Приходилось ли вам наблюдать, что, например, соседский мальчик практически не болеет, гуляет в любую погоду, да и родители не особо «трясутся» над своим чадом.
Приходилось ли вам наблюдать, что, например, соседский мальчик практически не болеет, гуляет в любую погоду, да и родители не особо «трясутся» над своим чадом.
Никто не спорит, что за детьми нужно следить, но порой чрезмерная опека только вредит. Укутывания, перекорм, умственная загруженность – это те факторы, которые приводят к снижению иммунитета, и вот тогда «ворота» для болячек открыты. Главное – укрепление защитных сил организма.
- Больше находитесь с ребенком на свежем воздухе, двигательная активность должна превышать пассивные действия.
- Отличным способом улучшить иммунитет считается закаливание, его можно проводить в домашних условиях. Например, подойдет контрастный душ. Если есть возможность, посещайте с ребенком группу в бассейне.
- Одевайте ребенка по сезону, так, чтобы через 15 минут после выхода на улицу он не вспотел. Если такое произошло, вернитесь домой и переоденьте непоседу. При переохлаждении разотрите руки малышу, по возможности предложите теплое питье (при условии, что вы продолжаете пребывать на улице).

При наличии аденоидных вегетаций соблюдайте все предписания врача. Данная патология затрудняет носовое дыхание и повышает риск развития желтых и зеленых соплей.
Незаменимой профилактикой насморка является посещение морских и хвойных курортов. Испарения соли, йода и фитонцидов – бич для патогенных микроорганизмов. Как часто педиатры слышат от родителей, что на море их чадо не болеет.
Заключение
Насморк и все его проявления всегда сопровождаются дискомфортом. При низкой сопротивляемости организма, как не печально, даже банальный ринит становится проблемой. В нашей статье приведены все необходимые рекомендации, чтобы избежать появления насморка, и, как следствия, желтых или другого цвета соплей. Будьте здоровы!
Насморк у грудничка: белые и желтые сопли
Родители всегда очень трепетно относятся к здоровью появившегося на свет малыша. Поэтому когда появляется у грудничка насморк, будь ему два или восемь месяцев это вызывает беспокойство. Наиболее распространенными причинами, вызывающими сопли у грудного ребенка, являются простуда или аллергия. Но, прежде чем лечить насморк у малыша, необходимо показать его педиатру. Не нужно подвергать опасности младенца. Попытка самостоятельно вылечить насморк у грудничка, может привести к осложнениям. Особенно когда это касается использования сосудосуживающих капель.
Наиболее распространенными причинами, вызывающими сопли у грудного ребенка, являются простуда или аллергия. Но, прежде чем лечить насморк у малыша, необходимо показать его педиатру. Не нужно подвергать опасности младенца. Попытка самостоятельно вылечить насморк у грудничка, может привести к осложнениям. Особенно когда это касается использования сосудосуживающих капель.
Ринит как реакция организма
Новорожденный младенец имеет недостаточно развитую дыхательную систему. Его слизистая носоглотки несовершенна. Поэтому насморк у двухмесячного ребенка и младше – достаточно распространенное явление. Слизь в носу скапливается, может выделяться и обильно течь. Этот физиологический насморк у 2 месячного ребенка обычно не требует лечения. Он проходит по мере совершенствования дыхательной системы у младенцев.
Причины, по которым возникают у грудничка сопли, по большей части связаны с простудой. Сопровождается такой насморк у детей до года отечностью тканей, выстилающих носовые ходы. Малыш в это время плачет и капризничает, бросает грудь. Появившийся насморк у грудничка без температуры, требует визита в поликлинику, обязательно нужно показать младенца врачу. Особенно внимательно к здоровью грудничка нужно отнестись при появлении кашля и слезотечении.
Малыш в это время плачет и капризничает, бросает грудь. Появившийся насморк у грудничка без температуры, требует визита в поликлинику, обязательно нужно показать младенца врачу. Особенно внимательно к здоровью грудничка нужно отнестись при появлении кашля и слезотечении.
Внезапно возникший насморк у двухмесячного ребенка и старше (вплоть до года) может быть вызван аллергической реакцией.
Когда на улице лето, аллергеном может стать пыльца, выделяемая растениями. Прогулки в такой период нужно ограничить, чтобы аллергический насморк у грудничка не обострялся. Конечно же, дышать свежим воздухом младенцу, которому исполнилось четыре – пять месяцев нужно каждый день. Поэтому нужно стараться выходить из дома после обеда, когда снижается концентрация пыльцы в воздухе. Такой насморк у грудного ребенка часто сопровождается чиханием и отечностью слизистых тканей. При устранении аллергена, ринит проходит.
Особенности насморка у грудничков
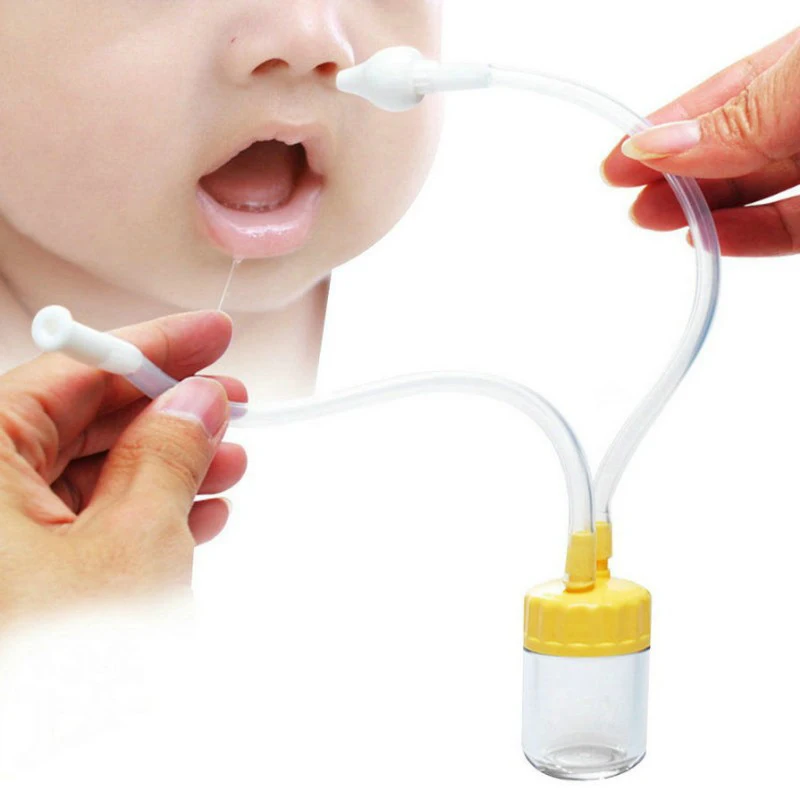
Малыши не умеют высмаркиваться. Это – основная причина, по которой нужно отсасывать сопли у ребенка 7 месяцев и младше. Помимо этого, насморк у младенца может вызвать удушье, так как он еще часто не умеет дышать ртом.
Это – основная причина, по которой нужно отсасывать сопли у ребенка 7 месяцев и младше. Помимо этого, насморк у младенца может вызвать удушье, так как он еще часто не умеет дышать ртом.
Заметить сопли у 3 месячного ребенка и младше просто. Они обильно текут, слизистая отекшая, малыш постоянно чихает, не может нормально есть.
Не рекомендуется облегчать насморк у грудничков с помощью ушных палочек. Они могут травмировать нежную слизистую носа. Также не рекомендуется отсасывать сопли у ребенка 6 месяцев и младше обыкновенным шприцом без иглы.
Оптимальный вариант – специальное приспособление (детский аспиратор) или мягкая, маленькая резиновая спринцовка.
Насморк у ребенка 2 месяца и старше может спровоцировать бронхит. Определить заболевание может врач. Нередки случаи отита, когда из-за насморка у грудничков сопли при втягивании попадают в область среднего уха. Эти заболевания опасны и вызывают осложнения. Поэтому так важно устранить сопли у трехмесячного ребенка и старше вовремя.
Какой бывает ринит: прозрачные выделения
Анализируя цвет и консистенцию слизи, педиатр устанавливает диагноз у 8–10 месячных малышей и младше. Прозрачные сопли у грудничка могут иметь следующие причины:
- В первые дни жизни и до исполнения ребенку 2 месяца насморк вызывается приспособлением малыша к изменившимся условиям жизни и носит физиологический характер. Такой ринит у грудничка не нужно лечить.
- В период появления первых зубиков появляются сопли у 5 месячного ребенка и старше. Если они не сопровождаются другими признаками простуды, не стоит сильно переживать и пытаться от них избавиться.
- Прозрачная слизь характерна и для аллергической реакции. Такой насморк у ребенка до года требует принятия мер по прекращению взаимодействия с аллергенами. Возможно, придется посетить аллерголога, если имеет место сильный насморк и длительность его составляет более полумесяца. Когда возникают сопли каждый месяц, можно предположить, что вызывающий их аллерген находится дома.
 Это может быть кошка или собака, а также множество вещей-пылесборников (у 8 из 10 аллергиков наблюдается такая реакция).
Это может быть кошка или собака, а также множество вещей-пылесборников (у 8 из 10 аллергиков наблюдается такая реакция). - Для начала инфекционного заболевания также характерны бесцветные сопли у пятимесячного ребенка и старше. В этом случае важно вовремя выявить простуду у грудничка.
О чем говорят цветные выделения из носа
Возникшие густые сопли у грудничка любого цвета требуют срочного посещения врача. При блокировке дыхательных каналов малыш не сможет нормально есть и спать.
Насморк у 3-х месячного ребенка и старше может выражаться в появлении зеленых соплей. Этот признак свидетельствует о наличии бактериальной инфекции, от которой следует быстро избавиться.
Появившиеся желтые сопли у грудничка в 6 месяцев указывают на повторное инфекционное заболевание. Они имеют густую консистенцию и тяжело удаляются. Такой насморк у шестимесячного ребенка красноречиво говорит о наличие одного из двух процессов в организме:
- Лечение заболевания дало эффект.
 «Цветной» насморк у 3 месячного ребенка и старше означает, что убитые бактерии покидают организм. Они же и окрашивают сопли грудничка;
«Цветной» насморк у 3 месячного ребенка и старше означает, что убитые бактерии покидают организм. Они же и окрашивают сопли грудничка; - Развивается гнойный процесс, когда насморк у ребенка 5 месяцев не может никак пройти в течение двух и более недель.
Появившиеся белые густые сопли, затрудняют питание, мешают младенцу спать и дышать. Избавиться от них (у 8 из 10 случаев) будет не так просто. Обязательно нужно будет показать кроху врачу. Чаще всего белые сопли у грудничка свидетельствуют о перенесенном гриппе. Недолеченный насморк у трехмесячного ребенка и старше также может вызвать их.
Главный принцип лечения грудничка на этом этапе – разжижение слизи и размягчение образующихся корочек.
Развитие ринита у маленьких детей
Этот симптом у 4 месячного малыша и старше развивается стремительно. Выделяют три стадии насморка у грудничка:
- Дискомфорт и сухость слизистой у ребенка 4 месяцев.
- Для второй стадии характерно выделение слизи, другими словами, у ребенка сопли.
 Насморк у грудничка 3 месяца и старше носит характер прозрачных выделений, постоянно текущих из носа. Мамы таких малышей бывают этим сильно озабочены, даже у 6 месячного малыша нет аппетита, набор веса замедляется, нарушается сон.
Насморк у грудничка 3 месяца и старше носит характер прозрачных выделений, постоянно текущих из носа. Мамы таких малышей бывают этим сильно озабочены, даже у 6 месячного малыша нет аппетита, набор веса замедляется, нарушается сон. - Проходящий ринит – основная характеристика третьего этапа. Сопли у ребенка до года уже не такие жидкие и беспокоят младенца меньше. На этой стадии насморк у пятимесячного ребенка и старше приводит к образованию корочек, которые необходимо размягчать и удалять. Для этого нужно несколько раз в сутки делать промывания носа грудничка солевым раствором.
Основные рекомендации при рините
Следующие меры помогут в борьбе с соплями:
- если насморк у ребенка 6 месяцев и младше сопровождается температурой, водные процедуры следует отменить. Купание разрешается только на 4 день после облегчения состояния. Прогулки с малышом, даже если ему исполнилось 10 месяцев на улице, особенно в морозную и ветреную погоду – запрещены;
- что касается аппетита, то грудничку даже в 4 месяца насморк мешает сосать молоко из груди.
 При ОРВИ также происходит снижение аппетита, связанное с усиленной работой иммунной системы. Насморк у ребенка 3 месяца приводит к снижению прироста веса. Этого не стоит пугаться. Однако нужно следить за тем, чтобы малыш получал хотя бы треть нормы молока. Насморк у грудничка 4 месяца можно быстро победить, очищая полость носа и освобождая дыхательные пути. Для этого следует отсасывать слизь. Врач может назначить и сосудосуживающие капли грудничку, злоупотреблять которыми не стоит. Кормить 8 месячного ребенка и старше при заложенном носе гораздо легче. Он уже может немного пить из чашки, блюдца. Дополнительно можно вводить молочко с помощью шприца без иглы. Если насморк у ребенка 8 месяцев не позволяет ему полноценно сосать материнское молоко, можно допаивать его травяными настоями, компотами, чаем. В любом возрасте сопли у малыша не должны приводить к обезвоживанию;
При ОРВИ также происходит снижение аппетита, связанное с усиленной работой иммунной системы. Насморк у ребенка 3 месяца приводит к снижению прироста веса. Этого не стоит пугаться. Однако нужно следить за тем, чтобы малыш получал хотя бы треть нормы молока. Насморк у грудничка 4 месяца можно быстро победить, очищая полость носа и освобождая дыхательные пути. Для этого следует отсасывать слизь. Врач может назначить и сосудосуживающие капли грудничку, злоупотреблять которыми не стоит. Кормить 8 месячного ребенка и старше при заложенном носе гораздо легче. Он уже может немного пить из чашки, блюдца. Дополнительно можно вводить молочко с помощью шприца без иглы. Если насморк у ребенка 8 месяцев не позволяет ему полноценно сосать материнское молоко, можно допаивать его травяными настоями, компотами, чаем. В любом возрасте сопли у малыша не должны приводить к обезвоживанию;
- необходимо поддерживать влажность и чистоту в помещении, где находиться грудничок. Победить насморк у ребенка 9 месяцев и младше в запыленной комнате с сухим воздухом будет непросто.

Продолжительность ринита у грудничков
Этот показатель связан с причиной болезни. Так, насморк у 5 месячного ребенка часто вызывается прорезыванием первого зуба. Как долго малыша (грудничка) будет беспокоить подобный симптом? Прозрачного цвета насморк у ребенка 6 месяцев проходит через 4–7 дней без лечения.
На вопрос о том, сколько длится насморк у грудничка, специалисты не могут дать точного ответа. Это зависит от стадии ринита и условий его возникновения. Так, первая стадия длится всего несколько часов. Вторая может растянуться у грудничка на 2–3 дня. При условии, что у ребенка насморк не вызван аллергией. Если не присоединяется бактериальная инфекция, сопли у грудничка проходят.
Обычно промежуток времени, за который удается вылечить насморк у ребенка 7 месяцев и старше, составляет от 7 до 10 дней. Иногда больше. Для ситуации, когда не проходит насморк, характерно неправильное лечение или его отсутствие. Это грозит грудничку возникновением многих осложнений.
Таким образом, насморк у 7 месячного ребенка, например, может быть связан с прорезыванием зубов, а у новорожденного – с адаптацией к новым условиям жизни. Подобные симптомы не требуют лечения. Но, к соплям может присоединиться кашель, потеря аппетита, слезотечение и капризы грудничка. В этом случае необходимо медикаментозное лечение под наблюдением врача. Сколько дней длится подобное состояние? Обычно не более двух недель.
Желтуха у здоровых новорожденных — La Leche League GB
Если у вашего новорожденного желтуха, волноваться и беспокоиться это нормально. Дополнительные сведения о желтухе новорожденных помогут вам решить, нужна ли вам медицинская помощь, и понять, почему могут потребоваться анализы.
Более 80% всех новорожденных имеют желтуху в течение первой недели жизни. В большинстве случаев это нормальная часть адаптации к жизни вне матки, но иногда желтуха является признаком других более серьезных проблем со здоровьем. Желтуха также чаще встречается у недоношенных и недоношенных детей, которым необходимо лечение, чтобы избежать серьезных проблем со здоровьем. Иногда лечение желтухи сопряжено с трудностями, которые приходится преодолевать новым кормящим матерям и их детям.
Иногда лечение желтухи сопряжено с трудностями, которые приходится преодолевать новым кормящим матерям и их детям.
Что вызывает желтуху?
Грудное вскармливание и желтуха
Что следует опасаться
Различные виды желтухи
Является ли желтуха нормальным явлением?
Лечение желтухи новорожденных
Сонливость ребенка
Частое грудное вскармливание
Достаточно грудного молока?
Что вызывает желтуху?
Большинство детей рождаются с большим количеством эритроцитов, чем им нужно для жизни вне матки. Когда эти клетки разрушаются после рождения, они производят желтый пигмент, называемый билирубином, который циркулирует в крови. Когда билирубин достигает печени, он превращается в форму, которую можно транспортировать в кишечник и выводить из организма с фекалиями ребенка. Однако печень новорожденного не может переработать весь билирубин сразу. Избыток билирубина откладывается в коже, мышцах и слизистых оболочках тела, которые имеют желтоватый или золотистый цвет. Это может быть труднее заметить на более темной коже.
Это может быть труднее заметить на более темной коже.
Грудное вскармливание и желтуха
Желтуха возникает чаще и длится дольше у детей, находящихся на грудном вскармливании. Это более серьезно у тех, кто не часто кормит грудью в первые дни жизни. Новорожденные, которых кормят грудью каждый час или два, часто испражняются, что способствует более эффективному выведению билирубина из кишечника. Однако у некоторых здоровых детей, находящихся на грудном вскармливании, могут проявляться признаки желтухи в возрасте двух или трех недель.
Когда следует беспокоиться?
Обратитесь за медицинской помощью, если ваш ребенок:
- проявляется желтухой в течение 48 часов после рождения;
- появляется желтушным после третьей недели;
- выглядит желтушным, недоношенным или больным;
- показывает пожелтение ладоней рук или подошв ног;
- имеет черный, коричневый или зеленый кал после 5-го дня
- проявляет признаки обезвоживания при менее чем пяти мокрых подгузниках в день
При появлении желтухи у ребенка могут потребоваться регулярные анализы крови для контроля уровня билирубина.
Продолжать грудное вскармливание
Частое кормление грудью в первые дни жизни поможет вывести билирубин из организма ребенка. Младенцы, которых хорошо кормят грудью, реже страдают желтухой. Если у вашего ребенка желтуха, продолжайте кормить его грудью и следите за тем, чтобы он получал достаточно молока. Ознакомьтесь с нашей информацией здесь и обратитесь за помощью, если вы не уверены.
Не давайте воду
Билирубин выводится с калом ребенка, и ребенок, который часто находится на грудном вскармливании, будет иметь обильную дефекацию. Если давать воду или другие заменители грудного молока, ситуация усугубляется, так как ребенок реже сосет грудь.
Различные типы желтухи
Субоптимальная желтуха при приеме внутрь
- Возникает в течение первой недели в связи с продолжающейся потерей веса
- должно разрешиться в течение двух недель
Желтуха грудного молока
- Желтуха, сохраняющаяся в течение 2-3 недель наряду со здоровым увеличением веса.

- Может длиться до трех месяцев
- Лечение обычно не требуется
Является ли желтуха нормальным явлением?
Когда уровень билирубина медленно повышается в течение первых трех или четырех дней, у ребенка, вероятно, имеется нормальная физиологическая желтуха. Это безвредно, и некоторые эксперты считают, что это может быть даже полезно.
Когда уровень билирубина в крови слишком высок, билирубин может попасть в мозг и повредить нервную систему. Высокий уровень билирубина и желтуха могут быть связаны с другими проблемами со здоровьем. Анализы крови могут выявить их на ранней стадии, чтобы можно было лечить основную проблему.
Лечение желтухи новорожденных
Анализы крови
Если ваш ребенок считает анализы крови неприятными, полезно кормить грудью сразу после анализа.
Фототерапия
Иногда фототерапия необходима для лечения желтухи новорожденных. Фототерапия использует специальные сине-зеленые лампы для разрушения билирубина, хранящегося в коже ребенка, чтобы его можно было легче вывести. Младенец лежит под «билилайтами» в одном подгузнике, глаза закрыты для защиты. Они остаются под светом постоянно в течение дня или двух, хотя вы можете снять их с огня для кормления. Как только уровень билирубина начинает падать, свет больше не нужен.
Младенец лежит под «билилайтами» в одном подгузнике, глаза закрыты для защиты. Они остаются под светом постоянно в течение дня или двух, хотя вы можете снять их с огня для кормления. Как только уровень билирубина начинает падать, свет больше не нужен.
Фототерапия ограничивает время, которое вы можете проводить на руках и уходе за ребенком. Поэтому, если фототерапия необходима, постарайтесь сделать все возможное, чтобы оставаться рядом с ними и продолжать кормить грудью как можно чаще. Это может быть напряженным временем для вас — свяжитесь с руководителем LLL, если вам нужна поддержка или обсудить ситуацию.
Держите ребенка рядом во время фототерапии:
- Если вы все еще находитесь в больнице, блок фототерапии обычно можно установить у кровати, чтобы вы могли разговаривать с ребенком, прикасаться к нему и часто кормить грудью.
- В некоторых случаях младенцы могут проходить фототерапию с помощью оптоволоконного одеяла, которое оборачивается вокруг тела ребенка и обеспечивает непрерывную световую терапию.
 Глаза вашего ребенка не нужно закрывать, и вы можете держать их и кормить грудью во время лечения.
Глаза вашего ребенка не нужно закрывать, и вы можете держать их и кормить грудью во время лечения.
Вопросы о вариантах лечения
- Насколько необходимо лечить желтуху на этой стадии?
- Можем ли мы продолжать следить за уровнем билирубина у нашего ребенка, поощрять его чаще кормить грудью и переоценивать ситуацию через 24 часа?
- Если фототерапия необходима, как мы можем обеспечить частое грудное вскармливание?
Sleepy Baby
Высокий уровень билирубина может сделать вашего ребенка сонливым, вялым и менее заинтересованным в грудном вскармливании. Поощряйте вашего сонливого ребенка хорошо сосать грудь, используя советы Sleepy Baby — почему и что делать.
Частое кормление грудью
Частое кормление грудью способствует более быстрому выведению билирубина из кишечника ребенка. У ребенка, который хорошо и часто питается, меньше шансов заболеть желтухой.
- Реагируйте на сигналы вашего ребенка о раннем кормлении и поощряйте его сосать грудь не менее 10–12 раз в течение 24 часов.

- Помогите ему глубоко и удобно приложиться к груди и хорошо сосать. Положения «спокойного кормления грудью», когда ваш ребенок прижимается к вам всем телом в течение определенного периода времени, могут способствовать частому и удобному грудному вскармливанию. Немедленно обратитесь за квалифицированной помощью, если вы находите грудное вскармливание трудным или болезненным.
- Если ваш ребенок плохо сосет грудь, сцеживайте молоко каждые пару часов, чтобы помочь восстановить выработку молока и уменьшить нагрубание груди. Дайте ребенку небольшое количество сцеженного молока из чашки или шприца. Как только ваш ребенок получит необходимую ему еду, у него будет больше энергии для грудного вскармливания.
Достаточно грудного молока?
То, что вышло, является признаком того, что вошло, поэтому подсчет грязных подгузников может быть полезным ориентиром между взвешиваниями.
Возраст | Грязные подгузники за 24 часа |
1-2 дня | Зеленовато-черный смолистый меконий |
3-5 дней | Минимум 3 зеленоватых переходных стула |
5+ дней | Не менее 3-5 желтых несформировавшихся фекалий размером с монету в 2 пенса или больше |
Если вашему ребенку не хватает молока, обратитесь к нашей статье Достаточно ли молока моему ребенку? или Моему ребенку нужно больше молока, или обратитесь за помощью к руководителю LLL, чтобы увеличить выработку молока. Иногда может потребоваться докорм при продолжении грудного вскармливания.
Иногда может потребоваться докорм при продолжении грудного вскармливания.
Обратитесь за поддержкой
Если вы чувствуете себя подавленным, руководитель LLL может вас выслушать. Она также может предложить идеи, которые помогут вам улучшить привязанность вашего ребенка, и предложить способы побудить вашего ребенка лучше сосать грудь, чтобы помочь избавиться от желтухи.
Написано Карен Батлер, Сью Апстоун и матерями Лиги Ла Лече, Великобритания. Фото предоставлено Джастин Фит и Леной Ноулз.
Дополнительная литература
Женское искусство грудного вскармливания. ЛЛЛИ. London: Pinter & Martin, 2010.
Начало грудного вскармливания
Комфортное грудное вскармливание
Набухшая грудь – меры профилактики и лечение
Сцеживание грудного молока руками
Моему ребенку нужно больше молока
Мой ребенок не хочет сосать грудь
Сонный ребенок – почему и что делать
NHS Choices — Желтуха новорожденных
Ссылки
Клинический протокол ABM № 22: Руководство по лечению желтухи у грудных детей в возрасте 35 недель и более — пересмотрено в 2017 г.
Грудное вскармливание. Морбахер, Н. Амарилло, Техас: Hale Publishing, 2010.
Эту информацию можно получить в печатном виде в магазине LLLGB
Обновлено в марте 2022 г.
В возрасте 3 недель она заразилась РСВ, вирусом, которым забиты больницы по всей территории США.
Си-Эн-Эн —
Когда Абхишеш Покхарел нес свою трехнедельную дочь в отделение неотложной помощи, ее пальцы на руках и ногах посинели.
Другие части ее крошечного тела были желтыми.
Что-то было очень не так.
Медсестра сортировочной больницы в медицинском центре Большого Балтимора тоже это знала. Она взглянула на малютку Айру и отдала отцу приказ:
Бегать!
Он промчался по зданию, жена сразу за ним – в детское отделение неотложной помощи.
К тому времени Айра иногда вообще не дышала, как позже рассказали CNN медики.
Группа быстрого реагирования приступила к работе.
Тем не менее, «она не реагировала ни на что, что они делали», — вспоминал Покхарел.
«Мой разум просто застыл и подумал, что я могу не вернуть ее».
Айра, родившаяся недоношенной в возрасте всего 36 недель и 6 дней, уже показала себя бойцом: ее первый день на Земле она провела в отделении интенсивной терапии из-за жидкости в легких.
С тех пор она была здорова, сказал ее отец.
Но теперь ее хрупкое тело поддавалось одному из нескольких респираторных заболеваний, распространяющихся по США: респираторно-синцитиальному вирусу, или RSV, который часто наиболее тяжело протекает у маленьких детей и пожилых людей.
Болезнь новорожденных. Обеспокоенная мама держит термометр и касается лба своего больного ребенка, проверяя его температуру.
Константин Постумитенко/Adobe StockРСВ у детей: симптомы, лечение и что следует знать родителям
В то время как у большинства он вызывает легкое заболевание, с которым можно справиться дома, РСВ, наряду с гриппом, коронавирусом, вызывающим Covid-19, и другими распространенными респираторными вирусами, привели к увеличению числа госпитализаций по всей стране. И детские больницы испытывают нагрузку: за последние несколько месяцев было занято более трех четвертей коек в больницах и отделениях интенсивной терапии.
И детские больницы испытывают нагрузку: за последние несколько месяцев было занято более трех четвертей коек в больницах и отделениях интенсивной терапии.
Более половины штатов США сообщают о высокой или очень высокой активности респираторных заболеваний, и официальные лица США умоляют людей, в том числе детей, сделать прививку от гриппа и усилители Covid перед Днем Благодарения.
Но для РСВ еще нет ни вакцины, ни противовирусного, ни специфического лечения.
Когда уровень кислорода в крови малышки Айры достиг 55% — далеко от 95% или лучше, как должно было бы быть — ее родители могли только смотреть со слезами на глазах, когда они услышали, как врачи говорят, что их новорожденный не реагирует.
«Я потерялась, — вспоминает мама Айры, Менука Кей Си. «Это был кошмар».
Персонал педиатрического отделения неотложной помощи в Таусоне, штат Мэриленд, уже был ошеломлен массой респираторных заболеваний, настолько серьезных, что в течение нескольких недель они поражали практически каждую детскую палату интенсивной терапии в штате.
Но поскольку перед ними лежала Айра, они знали, что должны действовать.
cms.cnn.com/_components/paragraph/instances/paragraph_F96FA51E-AD50-0023-6A2A-81E1269F5F13@published» data-editable=»text» data-component-name=»paragraph»> Быстрый.Знание того, что у Айры могла произойти остановка дыхания прямо здесь, в зале ожидания, «у всех нас вызвало учащенное сердцебиение», — сказала доктор Тереза Нгуен, временно исполняющая обязанности председателя педиатрии центра.
Младенец был вялым, часто дышал, иногда вообще не дышал. По словам Нгуен, густая слизь заполнила ее нос и достигла легких.
Ее недоношенность «увеличила риск того, как ее тело отреагирует на вирус RSV», объяснил врач.
Прошло всего 10 дней с тех пор, как старшая дочь Покхарела, 4-летняя Аавья, заболела лихорадкой и насморком, которые ее педиатр диагностировал как вирусную и ушную инфекции, сказал их отец.
видео
Педиатр объясняет, когда детей с РСВ нужно везти в больницу
Пять дней спустя, 13 октября, пара заметила, что у Айры начался насморк и слизь, которые им пришлось удалить с помощью отсоса, сказал Похарел. Они отвезли ее к врачу для планового осмотра, и ему сказали, что у нее вирусная инфекция, хотя ее легкие были чистыми и у нее не было лихорадки.
cms.cnn.com/_components/paragraph/instances/paragraph_A59EE4C8-064D-F192-87A5-864F3899A2E5@published» data-editable=»text» data-component-name=»paragraph»> Но следите за ней, сказали им.Через три дня после этого Айру забрали обратно, потому что у нее был сильный кашель, и супруги почти не слышали ее плача.
Два дня спустя они были в педиатрическом отделении неотложной помощи, и теперь врачи говорили им, что интубация — лучший выбор для Айры.
Врачи объяснили, что введение трубки в дыхательные пути Айры и подключение дыхательного аппарата дадут ребенку необходимый кислород.
Айра была на грани смерти.
Врачи сказали, что ее нужно немедленно интубировать, прежде чем она перестанет дышать.
Ее родители ждали рядом с комнатой и молились Богу, чтобы он спас ее и вернул им, пока медицинская бригада осторожно и быстро интубировала Айру.
Сразу же кислород в ее крови вернулся к более безопасному уровню.
Но впереди еще больше препятствий.
Медицинские бригады Медицинского центра Большого Балтимора помогли Айре Покхарел, прежде чем ее перевели в другую больницу.
Предоставлено Абхишешем ПохареломМедицинский центр Большого Балтимора не может держать Айру или любого интубированного ребенка, которому необходимо находиться на искусственной вентиляции легких, потому что такой уровень ухода требует педиатрического отделения интенсивной терапии, объяснил Нгуен.
Обсуждение быстро перешло к тому, куда отправить ее для более тщательного ухода.
Сотрудники больницы взялись за телефоны.
По словам Нгуена, отправка пациентов в другие учреждения для лечения является обычным явлением в разгар сезонов гриппа и РСВ.
Но в этом году потребность начала расти гораздо раньше.
Симптомы РСВ

Симптомы включают:
Медицинскому центру Большого Балтимора в прошлом месяце пришлось перевести в два раза больше педиатрических пациентов, чем в октябре прошлого года, показывают данные больницы. А переводы в октябре были в два раза больше, чем в сентябре, причем на долю респираторных переводов приходилось 80%.
«Мои врачи принимают пациентов в коридорах каждый день», — сказал Нгуен, добавив, что некоторые ждали приема до 16 часов.
cms.cnn.com/_components/paragraph/instances/paragraph_AF14DFAF-2B15-637E-53F0-85B7F0919CB0@published» data-editable=»text» data-component-name=»paragraph»> И это было далеко не единственное учреждение, пострадавшее от всплеска детских респираторных заболеваний.«В штате Мэриленд не было педиатрических коек в отделении интенсивной терапии с середины сентября», — сказал Нгуен. «Нам пришлось отправить детей из штата».
По словам Покхарела, в поисках места посадки для Айры они обзвонили больницы в Вашингтоне, округ Колумбия, а также в Вирджинии и Делавэре.
«В худшем случае мы должны перебросить ее по воздуху и перевезти в другой штат», — сказал он ему, когда врач позвонил в такие отдаленные учреждения, как Джорджия и Флорида.
Похарелу не приходило в голову даже подумать о том, как его семья попадет туда, куда отправили Айру.
Она нуждалась в уходе, и неважно где.
Прошел час.
Затем один телефонный звонок изменил все.
«Была свободна одна койка, — сказал Покхарел, — в Детской национальной больнице в округе Колумбия».
Айру доставили в машине скорой помощи, ее отец сидел рядом с водителем. Похарел остался ночевать у больной дочери.
На следующее утро брат Похарела, штат Мэриленд, переправил Кей Си в больницу за 90 минут, который также заботился об Аавии, пока родители девочек сосредоточились на ее больной сестре.
В педиатрическом отделении интенсивной терапии Айра лежала на крошечной больничной койке с подогревом. Она была подключена к синим и белым трубкам искусственного дыхания, ее крошечные ступни и запястья были связаны, чтобы она ничего не тянула. Врачи вытащили жидкость из ее легких и дали ей антибиотик, сказал ее отец.
Врачи вытащили жидкость из ее легких и дали ей антибиотик, сказал ее отец.
Каждый из следующих двух дней брат Покхарела отвозил свою невестку домой, а затем обратно на ее дежурство у постели Айры.
Все это время их крошечный истребитель боролся за каждый вздох.
Ее родители не знали, как долго им придется ждать.
Затем, на третий день: прорыв.
По словам Покхарела, в легких Айры было меньше слизи, и она получала лишь минимальную поддержку от аппарата ИВЛ. Поэтому врачи ее экстубировали.
По словам ее отца, ей все еще нужен аппарат CPAP, который иногда используют взрослые, чтобы справиться с апноэ во сне, чтобы получить достаточное количество кислорода. А позже ей потребовалась назальная канюля — трубка, снабженная штырями, входящими в ноздри, — чтобы помочь вводить меньшее количество кислорода.
Но Айра выстояла.
Даже когда врачи начали говорить о ее выписке, Кей Си занервничала и начала проверять и перепроверять, чтобы убедиться, что ее дочь дышит.
Однако вскоре лихорадка у Айры прошла, и она снова начала пить из бутылочки.
На четвертый день друг отвез Кей Си к Айре — и вся семья вместе поехала домой.
Пара почувствовала облегчение, когда Айру выписали и отпустили домой.
Предоставлено Абхишешем Похарелом cms.cnn.com/_components/paragraph/instances/paragraph_16FFA8E7-E030-DB94-2B54-81F42D28C622@published» data-editable=»text» data-component-name=»paragraph»> Возвращение домой было приспособлением.Семья из четырех человек находится в изоляции до тех пор, пока Айре не исполнится как минимум 2 месяца, сказал Покхарел, который работает по гибридному графику и ходит по делам.
«Мы не пускаем посетителей домой», — сказал он. «С тех пор моя жена не выходила из дома. Она не хочет никуда идти».
Их ребенку нужна была операция на сердце, но в больнице не было места.
Предоставлено Аароном ЧавесомОтчаянно нуждаясь в операции на сердце для своего ребенка, семья чувствует последствия нехватки педиатрических больниц
cms.cnn.com/_components/paragraph/instances/paragraph_D8731A81-0105-5ED9-3E37-81F4ABD6E914@published» data-editable=»text» data-component-name=»paragraph»> Они также забрали Аавью из детского сада, надеясь, что микробы не заразятся, и создали дополнительную проблему для всех.«У нас есть ребенок, который болен, только что вышел из больницы. Мы уделяем 100% внимания малышу», — сказал Покхарел. «А с другой стороны, у меня есть 4-летний ребенок, который нуждается в моем внимании, например, 24/7».
Похарел, работая несколько дней из дома, дает Аавье рабочие тетради для подготовительных классов, чтобы она могла рисовать, обводить или раскрашивать, сказал он. Когда он не работает, они гуляют или катаются на велосипеде.
Когда он не работает, они гуляют или катаются на велосипеде.
KC целыми днями заботится об Айре. Сон, по ее словам, длится два-три часа.
Аавья Покхарел держит на руках свою младшую сестру Айру после того, как младенец вернулся из больницы, связанной с РСВ.
Предоставлено Абхишешем ПохареломПо словам Нгуена, в медицинском центре Большого Балтимора продолжают прибывать толпы детей с серьезными респираторными симптомами. «Наш персонал, наши врачи, передовые практики и медперсонал, за неимением лучшего слова, перегружены».
«Они выгорели, потому что это продолжается уже два месяца», — сказал врач. «И в ближайшем будущем этому не будет конца, потому что… вы начинаете видеть РСВ, а затем видите грипп», который может сохраняться до апреля.
«И в ближайшем будущем этому не будет конца, потому что… вы начинаете видеть РСВ, а затем видите грипп», который может сохраняться до апреля.
«Это действительно детская версия кризиса Covid у взрослых», — сказал Нгуен. «Я не думаю, что ему уделяется столько внимания, сколько нужно, потому что это дети, они маленькие. За них выступают педиатры, но мы на самом деле очень, очень заняты заботой о детях».
Поскольку родители Айры наблюдают дома за своим крошечным истребителем, они хотят, чтобы другие семьи знали: этот вирус все еще распространяется, будьте готовы ко всему.
«Я не думал, что РСВ зайдет так далеко», — сказал ее отец.

