Содержание
Желтые сопли у новорожденного: malyshi — LiveJournal
?- Медицина
- Дети
- Cancel
Имеется малыш 10 дней, маловесный, рожден в 37 недель. Как только вернулись из РД простудилась я (насморк, без темп.), а затем старший сын (3.5 года, ходит в сад). Мы уж выздоровели, а у малыша обнаружились желтые сопли (до этого два дня наблюдались прозрачные, с дуру капнула в носик молоком грудным). Приходил врач сегодня, назначила виферон свечи, промывать аквамарисом, проверила ушки и заключила, что начинается отит, поэтому назначила еще и називин в нос.
 я в шоке, честно говоря. Второй день как капала интерферон в носик, он его прочихивал вместе с соплями. Температуры нет, кушает хорошо, нос не забит. Понимаю, что мне не сюда писать надо, а искать толкового врача, но в ближайшие сутки это сделать несколько проблематично.
я в шоке, честно говоря. Второй день как капала интерферон в носик, он его прочихивал вместе с соплями. Температуры нет, кушает хорошо, нос не забит. Понимаю, что мне не сюда писать надо, а искать толкового врача, но в ближайшие сутки это сделать несколько проблематично. Большое спасибо за советы и мнения. Решила только увлажнять и отсасывать, без називинов и прочего.
Tags: 0-3 месяца, врач: педиаТР, второй ребенок, лекарства, маловесные дети, простуды
Subscribe
Штаны для прогулки в сад
Ребёнок ненавидит носить одежду слоями (дело касается штанов). Всякие супертонкие шерстяные термо или колготки под низ (штаны, комбез, софтшелл) не…
Зимовка на Шри-Ланке
Собираемся до весны улететь на Шри с тремя детьми. Может быть, кто-нибудь летал туда так надолго? Список прививок в интернете впечатляет: гепатиты А,…
«Форма» для праздников
Мы не так давно поменяли сад, впереди праздник осени, и сегодня прилетает объявление «Праздник осени состоится 11 ноября в 10.
 30. Форма одежды…
30. Форма одежды…
Photo
Hint http://pics.livejournal.com/igrick/pic/000r1edq
Штаны для прогулки в сад
Ребёнок ненавидит носить одежду слоями (дело касается штанов). Всякие супертонкие шерстяные термо или колготки под низ (штаны, комбез, софтшелл) не…
Зимовка на Шри-Ланке
Собираемся до весны улететь на Шри с тремя детьми. Может быть, кто-нибудь летал туда так надолго? Список прививок в интернете впечатляет: гепатиты А,…
«Форма» для праздников
Мы не так давно поменяли сад, впереди праздник осени, и сегодня прилетает объявление «Праздник осени состоится 11 ноября в 10.30. Форма одежды…
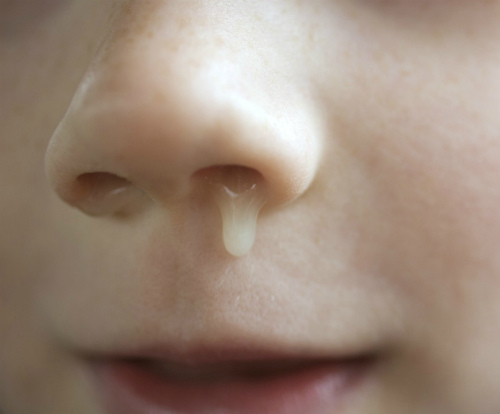
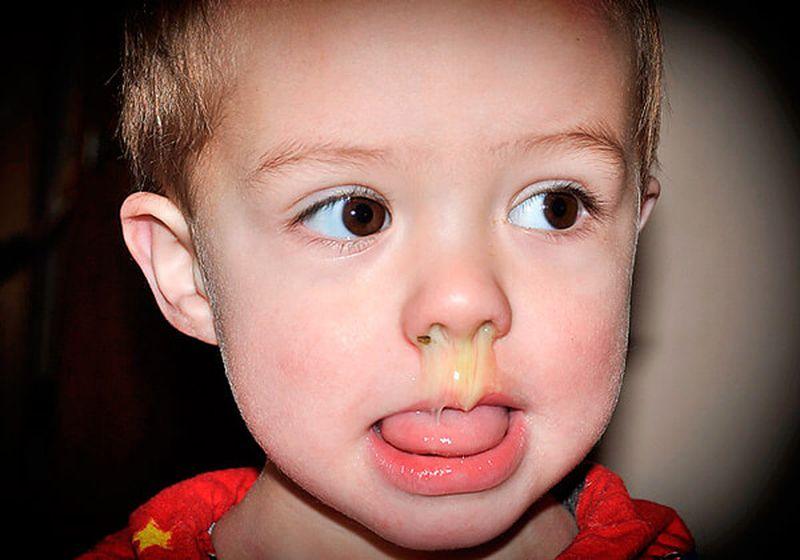
Желтые сопли у ребенка
Ребенок и насморк – это неразделимые понятия. Новорожденный, только появившись на свет, сталкивается с миллионами бактерий, микробов и вирусов, а выделения из носика – это защитная и необходимая реакция организма. И простудные заболевания практически никогда не обходятся без насморка.
Сталкиваясь с густыми желтыми или желто-зелеными соплями у грудного ребенка, некоторые мамы сразу же обращаются к докторам, а другие принимаются за лечение самостоятельно.
Причины
Педиатры настаивают, что сопельки – это не болезнь, нуждающаяся в лечении, а ее следствие. Чтобы избавится от выделений из носика необходимо установить и устранить причину желтых соплей у малыша. В ряде случаев желтые сопли у новорожденного ребенка – знак приближающегося выздоровления (выведение из организма неживых вирусов, бактерий и антител). В других – симптом воспалительного или гнойного процесса. Только опытный отоларинголог сможет установить истинную причину соплей желтого цвета у ребенка, а затем назначить эффективное лечение.
Лечение
Перед приемом серьезных медпрепаратов необходимо полностью исключить такие причины насморка, как сухой воздух, пыль, перьевые подушки или шерсть животных. Если есть подозрение на аллергический насморк, то без помощи аллерголога не обойтись.
Если же желтые сопли у ребенка появились совсем недавно, лечение может быть щадящим. Популярные народные методы – промывание физраствором или его коммерческими формами (салином, аквамарисом, хьюмером и тд.). Промывать можно и слабым раствором аптечной ромашки. При этом надо тщательно следить, чтобы не попадала эта жидкость в носоглотку, потому что можно спровоцировать отит. Отлично справляются с насморком натуральные масла (туевое, облепиховое, персиковое).
Не доверяете народной медицине и гомеопатии? Тогда обращайтесь к аптечным препаратам. Обычно педиатры прописывают протаргол, виброцил, диоксин, изофру, деринат, долфин или полидекс. Иногда прибегают и к антибиотикам, мазям и таблеткам.
При наличии других симптомов, таких как кашель, головная боль, температура, вялость или возбудимость, ждать, пока досаждающим вашему крохе насморк пройдет сам не стоит. Сочетание двух и более симптомов – свидетельство серьезного заболевания, к лечению которого вам следует приступать немедленно!
Статьи по теме:
Инфекционный мононуклеоз у детей Инфекционный мононуклеоз — острое вирусное заболевание, поражающее лимфоузлы, печень, селезенку, зев, проявляющееся в виде лихорадки со значительным ухудшением самочувствия. |
Аденоидит у ребенка |
|
Аденоиды у детей — симптомы Аденоиды — миндалины, расположенные в носоглотке, выполняющие защитную функцию. Однако, нередко под влиянием негативных факторов они начинают увеличиваться в размерах, затрудняя дыхание ребенека и становясь рассадником инфекций. Расскажем о симптомах этого заболевания. | Пневмония у детей — симптомы Пневмония или воспаление легких — очень серьезное заболевание у детей, часто имеющее осложнения и последствия для здоровья и развития. В нашей статье мы остановимся на симптомах и признаках, которые помогут определить у детей пневмонию. |
Симптомы и лечение бронхита. Болезни и состояния
Бронхит представляет собой инфекцию основных дыхательных путей легких (бронхов), вызывающую их раздражение и воспаление.
Основным симптомом является кашель, который может сопровождаться выделением желто-серой слизи (мокроты). Бронхит также может вызывать боль в горле и хрипы.
Узнайте больше о симптомах бронхита.
Когда обратиться к врачу общей практики
В большинстве случаев бронхит можно легко вылечить в домашних условиях с помощью отдыха, приема нестероидных противовоспалительных препаратов (НПВП) и большого количества жидкости.
Вам необходимо обратиться к врачу общей практики, только если ваши симптомы тяжелые или необычные, например, если:
- ваш кашель сильный или длится более трех недель
- у вас постоянная лихорадка (температура 38 °C – 100,4 °F – или выше) в течение более трех дней
- вы кашляете слизью с прожилками крови
- у вас есть основное заболевание сердца или легких, такое как астма или сердечная недостаточность
Врачу общей практики может потребоваться исключить другие легочные инфекции, такие как пневмония, симптомы которой схожи с симптомами бронхита.
Если ваш лечащий врач считает, что у вас может быть невыявленное основное заболевание, он также может предложить провести исследование функции легких. Вас попросят сделать глубокий вдох и дунуть в устройство, называемое спирометром, которое измеряет объем воздуха в легких. Снижение объема легких может указывать на основную проблему со здоровьем.
Лечение бронхита
В большинстве случаев бронхит проходит сам по себе в течение нескольких недель без необходимости лечения. Этот тип бронхита известен как «острый бронхит». Пока вы ждете, пока он пройдет, вы должны пить много жидкости и много отдыхать.
В некоторых случаях симптомы бронхита могут длиться намного дольше. Если симптомы длятся не менее трех месяцев, это называется «хроническим бронхитом». Лекарства от хронического бронхита нет, но есть несколько лекарств, помогающих облегчить симптомы. Также важно избегать курения и задымленных помещений, так как это может усугубить ваши симптомы.
Также важно избегать курения и задымленных помещений, так как это может усугубить ваши симптомы.
Подробнее о лечении бронхита.
Почему у меня бронхит?
Бронхи — это главные дыхательные пути в легких, которые ответвляются по обеим сторонам дыхательного горла (трахеи). Они ведут к все меньшим и меньшим дыхательным путям внутри легких, известным как бронхиолы.
Стенки бронхов вырабатывают слизь, задерживающую пыль и другие частицы, которые в противном случае могли бы вызвать раздражение.
В большинстве случаев острый бронхит развивается, когда инфекция вызывает раздражение и воспаление бронхов, в результате чего они выделяют больше слизи, чем обычно. Ваше тело пытается вывести эту лишнюю слизь через кашель.
Курение является наиболее распространенной причиной хронического бронхита. Со временем табачный дым может вызвать необратимое повреждение бронхов, вызывая их воспаление.
Узнайте больше о причинах бронхита.
Осложнения
Пневмония является наиболее частым осложнением бронхита. Это происходит, когда инфекция распространяется дальше в легкие, в результате чего воздушные мешочки внутри легких наполняются жидкостью. 1 из 20 случаев бронхита приводит к пневмонии.
Это происходит, когда инфекция распространяется дальше в легкие, в результате чего воздушные мешочки внутри легких наполняются жидкостью. 1 из 20 случаев бронхита приводит к пневмонии.
Люди с повышенным риском развития пневмонии включают:
- пожилых людей
- человек курят
- человек с другими заболеваниями, такими как болезни сердца, печени или почек
- человек с ослабленным иммунитетом
Легкую пневмонию обычно можно лечить антибиотиками в домашних условиях. В более тяжелых случаях может потребоваться госпитализация.
Подробнее о лечении пневмонии.
Кто болеет
Острый бронхит является одним из наиболее распространенных видов инфекции легких и входит в пятерку основных причин обращения к врачу общей практики.
Острый бронхит может поражать людей всех возрастов, но чаще всего встречается у детей младше пяти лет. Это чаще встречается зимой и часто развивается после простуды, боли в горле или гриппа.
По оценкам, около 2 миллионов человек в Великобритании страдают хроническим бронхитом. Большинство из них — взрослые старше 50 лет.
Желтая, коричневая или зеленая мокрота: что это означает
Мокрота — это разновидность слизи, образующейся в грудной клетке. Обычно вы не производите заметного количества мокроты, если только вы не простудились или у вас нет какой-либо другой серьезной медицинской проблемы. Когда вы откашливаете мокроту, это называется мокротой. Вы можете заметить мокроту разного цвета и задаться вопросом, что означают эти цвета.
Вот ваш путеводитель по различным состояниям, при которых выделяется мокрота, почему она может быть разного цвета и когда вам следует обратиться к врачу.
| | green or yellow | brown | white | black | clear | red or pink | |||||||
| allergic rhinitis | | | | | ✓ | | |||||||
| bronchitis | ✓ | ✓ | ✓ | | ✓ | | |||||||
| chronic obstructive pulmonary disease (COPD) | | | ✓ | | | | |||||||
| Зачаточная сердечная недостаточность | | | ✓ | | | ✓ | |||||||
| ✓ | |||||||||||||
| ✓ | ✓ | | | | | ||||||||
| fungal infection | | | | ✓ | | | |||||||
| gastroesophageal рефлюксная болезнь (ГЭРБ) | | | ✓ | | | | 908501lung abscess | | ✓ | | ✓ | | ✓ |
| lung cancer | | | | | | ✓ | |||||||
| pneumonia | ✓ | ✓ | | | ✓ | ✓ | |||||||
| PNEUMOCONIOSIOS | | 986686966866686668666866966866866866866866866866866866866866968668668696869686969696969696969696969696969696969696969696969696969696969696686 | | ||||||||||
| 0088 | | ✓ | | | |||||||||
| pulmonary embolism | | | | | | ✓ | |||||||
| sinusitis | ✓ | | | | | | |||||||
| курение | | | 660086 ✓ | | |||||||||
| tuberculosis | | | | | | ✓ |
If you see green or yellow phlegm, it’s usually a sign that ваше тело борется с инфекцией. Цвет исходит от лейкоцитов. Сначала вы можете заметить желтую мокроту, которая затем превращается в зеленую мокроту. Изменение происходит с тяжестью и продолжительностью потенциальной болезни.
Цвет исходит от лейкоцитов. Сначала вы можете заметить желтую мокроту, которая затем превращается в зеленую мокроту. Изменение происходит с тяжестью и продолжительностью потенциальной болезни.
Зеленая или желтая мокрота обычно вызывается:
- Бронхитом. Обычно это начинается с сухого кашля и, в конце концов, с выделением прозрачной или белой мокроты. Со временем вы можете начать отхаркивать желтую и зеленую мокроту. Это признак того, что болезнь может прогрессировать во вторичную бактериальную инфекцию. Кашель может длиться до 90 дней.
- Пневмония. Обычно это осложнение другого респираторного заболевания. При пневмонии вы можете отхаркивать мокроту желтого, зеленого или иногда кровянистого цвета. Ваши симптомы будут варьироваться в зависимости от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами всех типов пневмонии.
- Синусит. Это также известно как синусовая инфекция.
 Вирус, аллергия или даже бактерии могут вызвать это состояние. Когда его вызывают бактерии, вы можете заметить желтую или зеленую мокроту, заложенность носа, постназальный синдром и давление в пазухах.
Вирус, аллергия или даже бактерии могут вызвать это состояние. Когда его вызывают бактерии, вы можете заметить желтую или зеленую мокроту, заложенность носа, постназальный синдром и давление в пазухах. - Муковисцидоз. Это хроническое заболевание легких, при котором в легких накапливается слизь. Это заболевание часто поражает детей и молодых людей. Это может вызвать различные цвета мокроты, от желтого до зеленого и коричневого.
Вам также может показаться, что этот цвет выглядит «ржавым». Коричневый цвет часто означает старую кровь. Вы можете увидеть этот цвет после того, как ваша мокрота станет красной или розовой.
Коричневая мокрота обычно вызывается:
- Бактериальной пневмонией. Эта форма пневмонии может выделять мокроту зелено-коричневого или цвета ржавчины.
- Бактериальный бронхит. По мере прогрессирования этого состояния может выделяться ржаво-коричневая мокрота. Также возможен хронический бронхит.
 Вы можете быть более подвержены риску развития хронического бронхита, если курите или часто подвергаетесь воздействию дыма и других раздражителей.
Вы можете быть более подвержены риску развития хронического бронхита, если курите или часто подвергаетесь воздействию дыма и других раздражителей. - Муковисцидоз. Это хроническое заболевание легких может вызывать мокроту цвета ржавчины.
- Пневмокониоз. Вдыхание различной пыли, такой как уголь, асбест и силикоз, может вызвать это хроническое заболевание легких. Это может вызвать коричневую мокроту.
- Абсцесс легкого. Это полость внутри легких, заполненная гноем. Обычно он окружен инфицированными и воспаленными тканями. Наряду с кашлем, ночной потливостью и потерей аппетита у вас может возникнуть кашель с выделением мокроты коричневого цвета или с прожилками крови. Эта мокрота также имеет неприятный запах.
Вы можете испытывать белую мокроту при некоторых состояниях здоровья.
Белая мокрота обычно вызывается:
- Вирусным бронхитом. Это состояние может начинаться с белой мокроты, что указывает на вирусную инфекцию.
 Однако это может привести к вторичной бактериальной инфекции, при которой выделяется зеленая или желтая мокрота.
Однако это может привести к вторичной бактериальной инфекции, при которой выделяется зеленая или желтая мокрота. - ГЭРБ. Это хроническое заболевание влияет на пищеварительную систему. Это может вызвать отхаркивание густой белой мокроты.
- ХОБЛ. Это состояние приводит к сужению дыхательных путей и образованию избыточного количества слизи в легких. Комбинация затрудняет получение кислорода вашим телом. При этом состоянии у вас может появиться белая мокрота.
- Застойная сердечная недостаточность. Это происходит, когда ваше сердце не может эффективно перекачивать кровь к остальным частям тела. Жидкость накапливается в разных областях, что приводит к отеку. Жидкость скапливается в легких и может привести к увеличению количества белой мокроты. Вы также можете испытывать одышку.
Немедленно обратитесь за медицинской помощью, если вам трудно дышать.
Черная мокрота также называется меланоптизом. Если вы видите черную мокроту, это может означать, что вы вдохнули большое количество чего-то черного, например, угольной пыли. Это также может означать, что у вас грибковая инфекция, требующая медицинской помощи.
Если вы видите черную мокроту, это может означать, что вы вдохнули большое количество чего-то черного, например, угольной пыли. Это также может означать, что у вас грибковая инфекция, требующая медицинской помощи.
Черная мокрота обычно вызывается:
- Курением. Курение сигарет или некоторых наркотиков, таких как крэк, может привести к черной мокроте.
- Пневмокониоз. В частности, один тип болезни, черная болезнь легких, может вызывать черную мокроту. В основном это поражает рабочих угольной промышленности или всех, кто часто подвергается воздействию угольной пыли. Откашливание черной мокроты также может сопровождаться одышкой.
- Грибковая инфекция. Эту инфекцию вызывают черные дрожжи под названием Exophiala dermatitidis . Это редкое состояние, которое может вызвать черную мокроту. Чаще поражает людей с муковисцидозом.
Ваше тело ежедневно производит прозрачную слизь и мокроту. Эта мокрота в основном наполнена водой, белком, антителами и некоторыми растворенными солями, которые помогают смазывать и увлажнять вашу дыхательную систему.
Эта мокрота в основном наполнена водой, белком, антителами и некоторыми растворенными солями, которые помогают смазывать и увлажнять вашу дыхательную систему.
Увеличение количества прозрачной мокроты может означать, что ваш организм пытается вывести раздражитель, такой как пыльца, или какой-то тип вируса.
Прозрачная мокрота обычно вызывается:
- Аллергическим ринитом. Это также называется назальной аллергией или иногда сенной лихорадкой. Это заставляет ваше тело производить больше носовой слизи после воздействия аллергенов, таких как пыльца, травы и сорняки. Эта слизь создает постназальный синдром и может вызвать отхаркивание прозрачной мокроты.
- Вирусный бронхит. Это воспаление бронхов в легких. Начинается с прозрачной или белой мокроты и кашля. В некоторых случаях, если это связано с вторичной бактериальной инфекцией, вы можете обнаружить, что мокрота приобретает желтый или зеленый цвет.
- Вирусная пневмония.
 Эта форма пневмонии вызывается инфекцией в легких. Ранние симптомы включают лихорадку, сухой кашель, мышечную боль и другие гриппоподобные симптомы. Вы также можете увидеть увеличение прозрачной мокроты.
Эта форма пневмонии вызывается инфекцией в легких. Ранние симптомы включают лихорадку, сухой кашель, мышечную боль и другие гриппоподобные симптомы. Вы также можете увидеть увеличение прозрачной мокроты.
Кровь, вероятно, является причиной любого оттенка красной мокроты. Розовый считается еще одним оттенком красного, поэтому он также может указывать на то, что в вашей мокроте есть кровь, но ее меньше.
Красная или розовая мокрота обычно вызывается:
- Пневмонией. Эта инфекция легких может вызывать красную мокроту по мере ее прогрессирования. Это может также вызвать озноб, лихорадку, кашель и боль в груди.
- Туберкулез. Эта бактериальная инфекция может передаваться от одного человека к другому в тесном контакте. Основные симптомы включают кашель в течение более 3 недель, кашель с кровью и красной мокротой, лихорадку и ночные поты.
- Застойная сердечная недостаточность (ЗСН). Это происходит, когда ваше сердце не может эффективно качать кровь по телу.
 В дополнение к розовой или красноватой мокроте вы также можете испытывать одышку.
В дополнение к розовой или красноватой мокроте вы также можете испытывать одышку. - Легочная эмболия. Это происходит, когда легочная артерия в легких блокируется. Эта блокировка часто возникает из-за сгустка крови, который перемещается откуда-то еще в теле, например, из ноги. Это часто вызывает кровянистую мокроту или прожилки крови. Это состояние опасно для жизни и может также вызвать одышку и боль в груди.
- Рак легкого. Это состояние вызывает множество респираторных симптомов, в том числе кашель с красной мокротой или даже кровью.
Обратитесь к врачу, если у вас выделяется больше мокроты, чем обычно, у вас сильные приступы кашля или вы заметили другие симптомы, такие как потеря веса или усталость.
Консистенция мокроты может меняться по многим причинам. Шкала варьирует от слизистой (пенистой) и слизисто-гнойной до гнойной (густой и липкой). По мере прогрессирования инфекции мокрота может становиться гуще и темнее. Он также может быть гуще по утрам или если вы обезвожены.
Он также может быть гуще по утрам или если вы обезвожены.
Прозрачная мокрота, связанная с аллергией, как правило, не такая густая или липкая, как зеленая мокрота, которую вы видите при бактериальном бронхите, или черная мокрота при грибковой инфекции.
Выходя за рамки цветов: Ваша мокрота пенится? Другое слово для этой текстуры — «мукоид». Белая и пенистая мокрота может быть еще одним признаком ХОБЛ. Также может возникнуть вторичная бактериальная инфекция, которая может изменить цвет мокроты на желтый или зеленый.
Он и розовый, и пенистый? Эта комбинация может означать, что у вас застойная сердечная недостаточность на поздней стадии. Если у вас есть это состояние наряду с сильной одышкой, потливостью и болью в груди, немедленно позвоните в местные службы экстренной помощи.
Хотя мокрота является нормальной частью дыхательной системы, это ненормально, если она влияет на вашу повседневную жизнь. Возможно, пришло время позвонить своему врачу, если вы заметили его в дыхательных путях, горле или если вы начинаете кашлять.
Если ваша мокрота прозрачная, желтая или зеленая, вы можете подождать несколько дней или даже недель, прежде чем записаться на прием. По-прежнему следите за своими другими симптомами, чтобы увидеть, как прогрессирует ваша болезнь.
Если вы видите мокроту любого оттенка красного, коричневого или черного цвета или пенистую мокроту, немедленно запишитесь на прием. Это может быть признаком более серьезного основного заболевания.
Самостоятельно диагностировать тип заболевания легких может быть сложно. Врач может выполнить различные тесты, включая рентген и анализ мокроты, чтобы определить причину.
Если вы не уверены, что вызывает изменение цвета, или испытываете другие необычные симптомы, обратитесь к врачу.
Узнать больше: Посев мокроты »
Бывают случаи, когда наличие мокроты является поводом для немедленного обращения к врачу. Некоторые состояния, вызывающие мокроту, лучше всего реагируют на антибиотики, другие лекарства и дыхательные процедуры.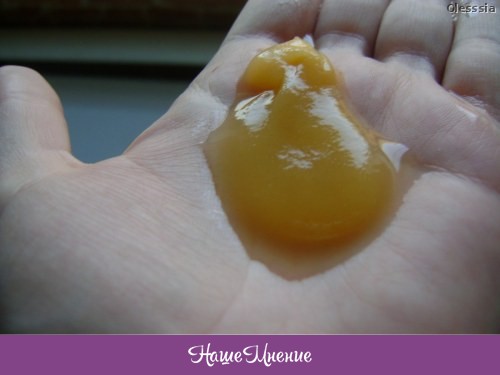 В некоторых случаях может потребоваться хирургическое вмешательство.
В некоторых случаях может потребоваться хирургическое вмешательство.
Некоторые из состояний в этом списке являются вирусными. Это означает, что они не реагируют на антибиотики. Вместо этого вам просто нужно хорошо питаться, пить воду и отдыхать, чтобы вылечиться.
Вы также можете попробовать такие меры, как:
- Использование увлажнителя воздуха в вашем доме. Сохранение влажности воздуха может помочь разжижить мокроту и облегчить ее отхаркивание.
- Полоскание соленой водой. Смешайте чашку теплой воды с 1/2–3/4 чайной ложки соли и прополощите горло, чтобы избавиться от слизи от аллергии или синусовой инфекции, поражающей горло.
- Использование эвкалиптового масла. Это эфирное масло разжижает слизь в груди и содержится в таких продуктах, как Vicks VapoRub.
- Прием безрецептурных отхаркивающих средств. Лекарства, такие как гвайфенезин (муцинекс), разжижают слизь, поэтому она выходит более свободно, и вам легче ее отхаркивать.


 Подробнее об этом заболевании у детей мы расскажем в нашей статье.
Подробнее об этом заболевании у детей мы расскажем в нашей статье.