Содержание
Влияние беременности на функцию почек: физиологические изменения
Беременность — это удивительное время в жизни женщины, когда ее тело претерпевает множество изменений. Одни из самых значительных трансформаций происходят в мочевыделительной системе, особенно в почках. Но почему это так важно? Да потому что почки играют ключевую роль в поддержании здоровья как матери, так и развивающегося плода. Они фильтруют кровь, выводят токсины и регулируют баланс жидкости и электролитов в организме. А теперь представьте, что происходит, когда эта система начинает работать в режиме повышенной нагрузки!
Во время беременности объем крови в организме женщины увеличивается примерно на 50%. Это приводит к тому, что почки начинают работать как сумасшедшие, фильтруя на 50% больше крови, чем обычно. Скорость клубочковой фильтрации (СКФ) — показатель, который отражает, насколько хорошо почки очищают кровь — возрастает уже в первом триместре и достигает пика к середине беременности. Это похоже на то, как если бы ваша домашняя система фильтрации воды вдруг начала работать на полную мощность 24/7!
Но это еще не все! Гормональные изменения во время беременности приводят к расширению мочеточников и почечных лоханок. Это явление называется физиологическим гидронефрозом и наблюдается у 80-90% беременных женщин. Звучит пугающе, не правда ли? Но на самом деле это нормальный процесс, который помогает почкам справляться с увеличенным объемом жидкости. Однако у этой медали есть и обратная сторона — расширенные мочевыводящие пути более уязвимы для инфекций.
Заболевания почек и беременность: танец на лезвии ножа
Теперь давайте поговорим о том, как заболевания почек могут повлиять на беременность и наоборот. Это как балансирование на тонком канате — один неверный шаг, и ситуация может стать критической. Женщины с хроническими заболеваниями почек сталкиваются с повышенным риском осложнений во время беременности. Но почему? Дело в том, что их почки уже работают не на полную мощность, а беременность требует еще большей нагрузки на эти органы.

Хроническая болезнь почек (ХБП) может привести к развитию гипертонии, преэклампсии и даже эклампсии во время беременности. Это как если бы вы пытались запустить сложную компьютерную программу на старом, уже перегруженном компьютере — система может просто не выдержать. Исследования показывают, что у женщин с ХБП риск преждевременных родов в 5-10 раз выше, чем у здоровых беременных. А риск рождения ребенка с низкой массой тела увеличивается в 2-3 раза.
Но не все так мрачно! Современная медицина достигла значительных успехов в ведении беременности у женщин с заболеваниями почек. Ключевым фактором успешной беременности является тщательное планирование и междисциплинарный подход. Нефрологи, акушеры-гинекологи и перинатологи должны работать рука об руку, чтобы обеспечить наилучший исход для матери и ребенка.
Профилактика и мониторинг: ваши верные союзники
Что же делать будущим мамам, чтобы защитить свои почки во время беременности? Во-первых, регулярный мониторинг функции почек является критически важным. Это включает в себя анализы крови и мочи, измерение артериального давления и оценку отеков. Представьте, что вы пилот самолета — вам нужно постоянно следить за показаниями приборов, чтобы вовремя заметить любые отклонения.
Во-вторых, правильное питание и адекватное потребление жидкости играют огромную роль в поддержании здоровья почек. Диета с низким содержанием соли и достаточным количеством белка (но не чрезмерным!) может помочь снизить нагрузку на почки. А вот от алкоголя и курения лучше отказаться полностью — эти вредные привычки могут нанести серьезный удар по почкам и развивающемуся плоду.
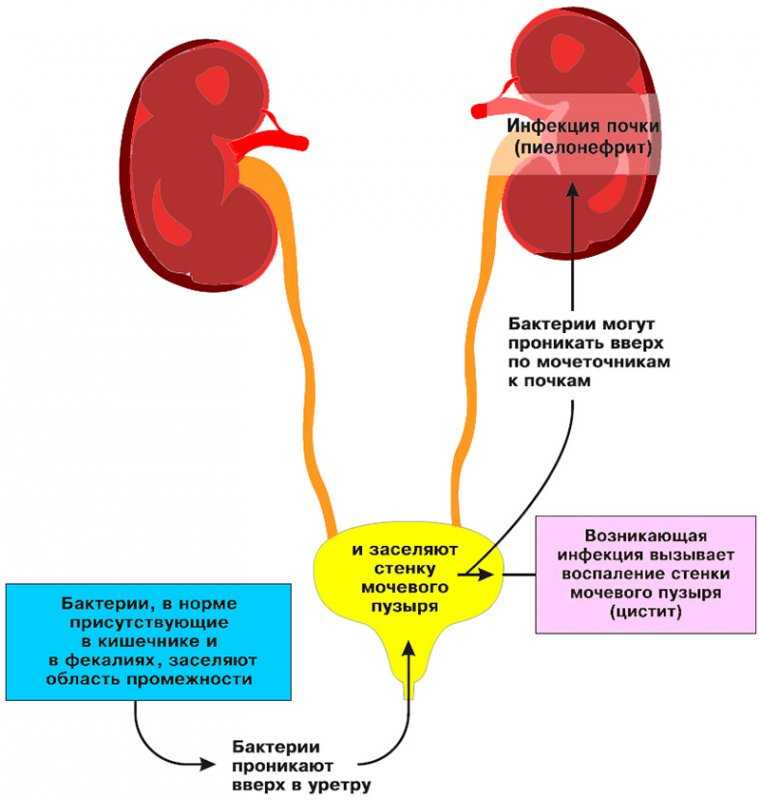
Особое внимание стоит уделить профилактике инфекций мочевыводящих путей (ИМП). Как мы уже говорили, во время беременности мочевыводящие пути более уязвимы для инфекций. ИМП могут быть особенно опасны для беременных, так как они повышают риск преждевременных родов и низкого веса новорожденного. Простые меры, такие как частое мочеиспускание, употребление клюквенного сока и поддержание гигиены, могут значительно снизить риск развития ИМП.
Когда почки говорят «нет»: экстренные ситуации
Иногда, несмотря на все меры предосторожности, могут возникнуть критические ситуации. Острое повреждение почек (ОПП) во время беременности — это серьезное осложнение, которое требует немедленного вмешательства. ОПП может быть вызвано различными факторами, включая тяжелую преэклампсию, сепсис или кровотечение. В таких случаях может потребоваться интенсивная терапия, включая диализ.
Важно помнить, что своевременное обращение за медицинской помощью при появлении тревожных симптомов может спасти жизнь как матери, так и ребенка. Какие симптомы должны насторожить? Резкое уменьшение количества мочи, отеки лица и рук, сильная головная боль, нарушения зрения, боль в верхней части живота — все это сигналы, которые нельзя игнорировать.
Жизнь после родов: восстановление и наблюдение
После родов функция почек обычно возвращается к норме в течение нескольких недель. Однако для женщин с предшествующими заболеваниями почек период восстановления может быть более длительным и сложным. В некоторых случаях беременность может ускорить прогрессирование хронической болезни почек. Поэтому наблюдение у нефролога в послеродовом периоде крайне важно.
Интересно, что некоторые исследования показывают связь между осложнениями беременности, связанными с почками (например, преэклампсией), и повышенным риском развития сердечно-сосудистых заболеваний и хронической болезни почек в будущем. Это подчеркивает необходимость долгосрочного наблюдения и профилактики даже после успешного завершения беременности.
В заключение хочется сказать, что взаимосвязь между заболеваниями почек и беременностью сложна и многогранна. Она требует внимания, знаний и командного подхода со стороны медицинских специалистов. Для будущих мам понимание этой взаимосвязи — ключ к здоровой беременности и рождению здорового ребенка. Помните: ваши почки — это не просто органы, это настоящие супергерои, которые заслуживают вашей заботы и внимания!
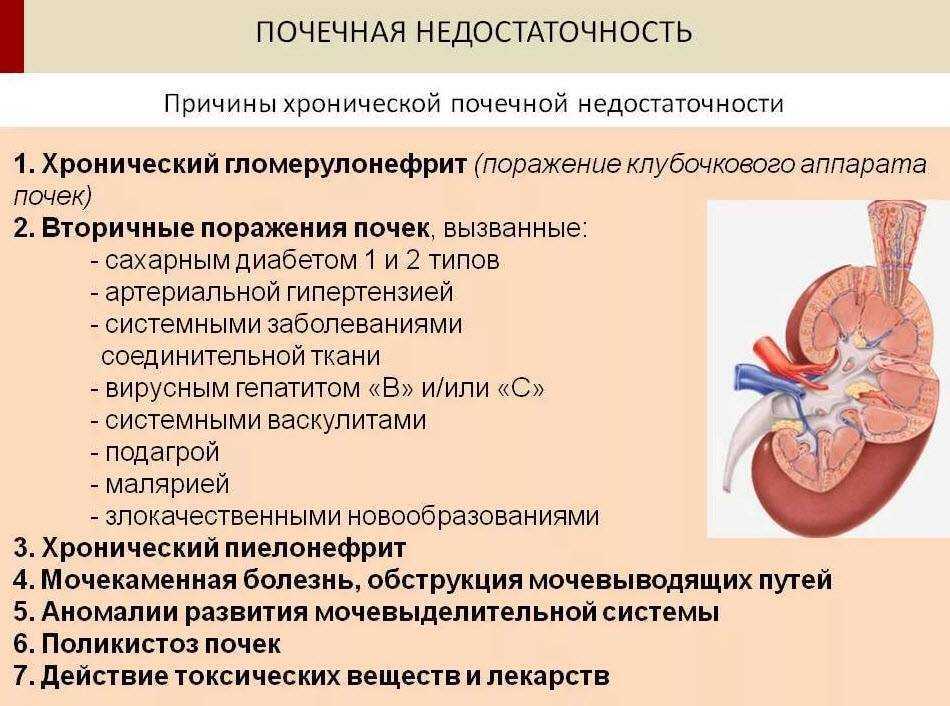
Хронические заболевания почек: риски для матери и плода
Когда речь заходит о хронических заболеваниях почек (ХЗП) и беременности, мы сталкиваемся с настоящей головоломкой. Представьте себе, что ваш организм — это сложная экосистема, где каждый орган играет свою уникальную роль. А теперь добавьте в эту систему новую жизнь, развивающуюся внутри вас. Как это повлияет на работу уже ослабленных почек? И наоборот, как ХЗП может сказаться на течении беременности и здоровье будущего малыша? Давайте разберемся в этом запутанном клубке взаимосвязей.

Для начала, стоит отметить, что ХЗП — это не приговор для женщины, мечтающей стать матерью. Однако это определенно фактор риска, который требует особого внимания и подхода. Беременность при ХЗП — это как прогулка по канату над пропастью. С одной стороны, естественное желание стать матерью, с другой — риски для здоровья. И вот вы балансируете между этими двумя полюсами, пытаясь найти золотую середину.
Риски для матери: когда почки кричат «SOS»
Итак, какие же опасности подстерегают будущую маму с ХЗП? Во-первых, это повышенный риск развития гипертензии и преэклампсии. Представьте, что ваши почки — это насосная станция, которая регулирует давление в организме. При ХЗП эта станция работает с перебоями, а беременность только усугубляет ситуацию. В результате, артериальное давление может взлететь до небес, угрожая здоровью и жизни как матери, так и плода.
Во-вторых, у женщин с ХЗП повышен риск развития анемии во время беременности. Почки вырабатывают эритропоэтин — гормон, стимулирующий производство эритроцитов. При ХЗП этот процесс нарушается, и организм не может произвести достаточно красных кровяных телец для обеспечения растущих потребностей беременной женщины и плода в кислороде. Это как пытаться наполнить воздушный шар с маленькой дырочкой — воздух (или в нашем случае, кислород) постоянно ускользает.
Третий важный момент — это риск прогрессирования ХЗП во время беременности. Беременность сама по себе создает дополнительную нагрузку на почки, и если они уже ослаблены, это может привести к ускоренному ухудшению их функции. В некоторых случаях это может даже привести к необходимости начала диализа во время беременности. Представьте, что вы едете на старом автомобиле с изношенным двигателем, и вдруг решаете преодолеть на нем горный перевал. Риск того, что двигатель не выдержит и сломается, значительно возрастает.
Риски для плода: когда малыш под угрозой
Теперь давайте посмотрим на ситуацию с другой стороны — как ХЗП матери может повлиять на развивающийся плод? Первое, о чем стоит упомянуть — это повышенный риск преждевременных родов. Статистика показывает, что у женщин с ХЗП вероятность родить раньше срока в 5-10 раз выше, чем у здоровых беременных. Это как если бы вы пытались вырастить растение в теплице с неисправной системой контроля климата — есть шанс, что оно «созреет» раньше времени.
Второй серьезный риск — это задержка внутриутробного развития плода. Почки играют ключевую роль в регуляции кровотока и обмена веществ в организме. Когда их работа нарушена, плод может не получать достаточно питательных веществ для нормального роста и развития. Это похоже на ситуацию, когда вы пытаетесь накачать водой бассейн через тонкий шланг — вода поступает, но недостаточно быстро, чтобы заполнить весь объем.
Третий аспект — это риск развития врожденных аномалий. Исследования показывают, что у детей, рожденных от матерей с ХЗП, частота врожденных пороков развития выше среднего. Это может быть связано как с самим заболеванием, так и с лекарствами, которые принимает женщина для лечения ХЗП. Здесь мы сталкиваемся с дилеммой: прекратить прием лекарств и рисковать здоровьем матери или продолжать лечение, потенциально подвергая риску плод?
Управление рисками: как пройти по лезвию бритвы?
Итак, мы обрисовали довольно мрачную картину. Но значит ли это, что женщинам с ХЗП стоит отказаться от мечты о материнстве? Вовсе нет! Современная медицина предлагает ряд стратегий, которые помогают успешно провести беременность даже при наличии ХЗП. Давайте рассмотрим основные из них.
- Планирование беременности. Это ключевой момент. Беременность при ХЗП должна быть тщательно спланирована и начата в период ремиссии заболевания. Это как подготовка к марафону — вы не выйдете на старт без тренировки, верно?
- Междисциплинарный подход. Ведение беременности при ХЗП требует слаженной работы команды специалистов: нефролога, акушера-гинеколога, перинатолога. Это похоже на оркестр, где каждый музыкант играет свою партию, но вместе они создают гармоничную симфонию.
- Тщательный мониторинг. Регулярные обследования, анализы крови и мочи, УЗИ плода — все это необходимо для раннего выявления возможных осложнений. Представьте, что вы пилот самолета — вам нужно постоянно следить за показаниями приборов, чтобы вовремя отреагировать на любые изменения.
- Коррекция терапии. Некоторые лекарства, используемые для лечения ХЗП, могут быть опасны для плода. Поэтому перед беременностью и во время нее может потребоваться изменение схемы лечения. Это как игра в шахматы — иногда нужно пожертвовать фигурой, чтобы защитить короля.
- Диета и образ жизни. Правильное питание, умеренные физические нагрузки, отказ от вредных привычек — все это играет огромную роль в успешном течении беременности при ХЗП. Это фундамент, на котором строится здоровье матери и ребенка.
Светлая сторона медали: истории успеха
Несмотря на все риски и сложности, многие женщины с ХЗП успешно вынашивают и рожают здоровых детей. Вот несколько вдохновляющих примеров:
- История Марины, 32 года. У нее диагностировали ХЗП за год до планируемой беременности. Благодаря тщательному планированию и постоянному наблюдению у специалистов, она смогла выносить и родить здорового мальчика на 38 неделе беременности.
- Случай Елены, 29 лет. У нее была трансплантированная почка, и врачи сомневались в возможности беременности. Однако, при строгом соблюдении всех рекомендаций, Елена смогла родить здоровую девочку.
- Опыт Анны, 35 лет. У нее был диагностирован волчаночный нефрит за несколько лет до беременности. Несмотря на сложное течение беременности и необходимость госпитализации на поздних сроках, она родила здорового ребенка.
Эти истории показывают, что при правильном подходе и тщательном медицинском наблюдении, беременность при ХЗП может иметь счастливый конец. Однако важно помнить, что каждый случай уникален, и решение о беременности должно приниматься индивидуально, с учетом всех факторов риска и потенциальных осложнений.
В конечном счете, взаимосвязь между заболеваниями почек и беременностью — это сложная и многогранная тема. Она требует тщательного изучения, индивидуального подхода и тесного сотрудничества между пациенткой и медицинскими специалистами. Но главное, что нужно помнить: при правильном подходе даже сложная ситуация может иметь счастливое разрешение. И пусть ваш путь к материнству будет непростым, но результат — здоровый малыш на руках — стоит всех усилий!
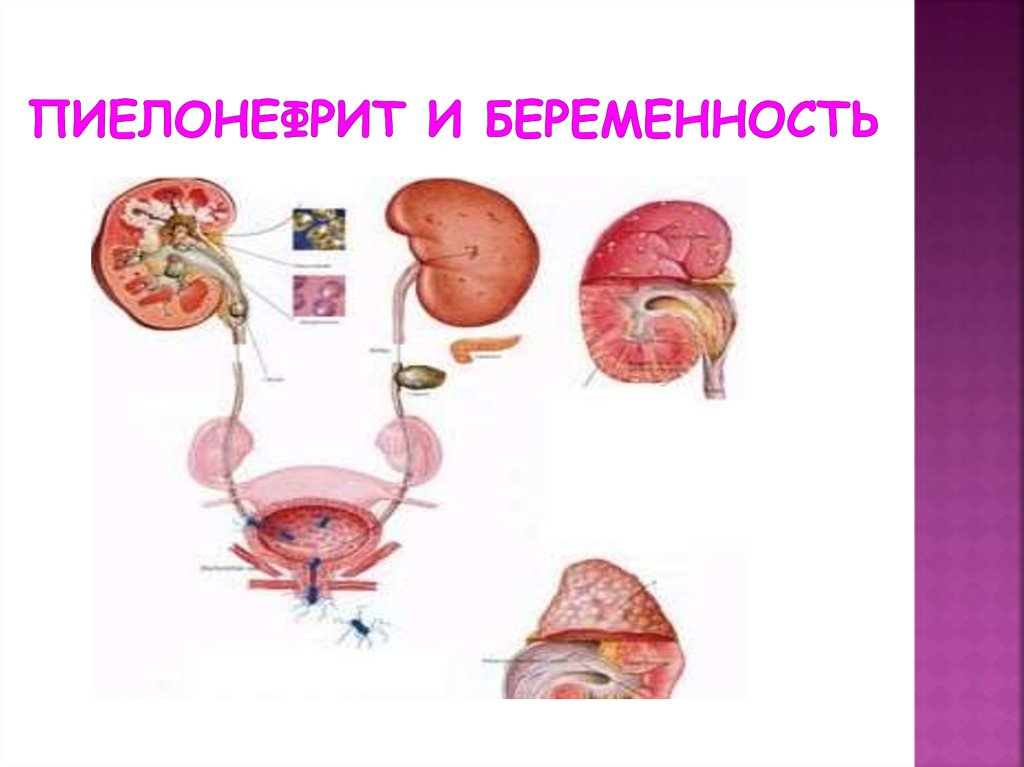
Гестационный пиелонефрит: симптомы, диагностика и лечение
Представьте себе, что ваши почки — это сложная система фильтрации, работающая круглосуточно. А теперь вообразите, что эта система внезапно подвергается атаке микробов, да еще и в то время, когда вы вынашиваете ребенка. Вот вам и гестационный пиелонефрит — настоящий непрошеный гость на празднике жизни под названием «беременность». Этот коварный недуг — не просто головная боль для будущей мамы, но и потенциальная угроза для малыша. Так что же это за зверь такой, и как с ним бороться?
Гестационный пиелонефрит — это воспаление почечной лоханки и чашечек, возникающее во время беременности. Звучит как термин из медицинского учебника, не правда ли? Но на деле это настоящая драма, разворачивающаяся в организме будущей мамы. Почему же беременные женщины так уязвимы перед этим заболеванием? Дело в том, что во время беременности организм женщины претерпевает множество изменений, и мочевыделительная система не исключение.
Причины: когда физиология играет против нас
Итак, почему же будущие мамы становятся легкой мишенью для пиелонефрита? Причин тому несколько, и все они связаны с физиологическими изменениями во время беременности. Во-первых, под действием прогестерона происходит расслабление гладкой мускулатуры мочеточников. Это приводит к их расширению и замедлению тока мочи. Представьте себе, что ваша мочевыделительная система превратилась в медленную реку с множеством заводей — идеальное место для размножения бактерий!
Во-вторых, растущая матка оказывает механическое давление на мочеточники, особенно правый, что еще больше затрудняет отток мочи. Это как если бы кто-то поставил тяжелый предмет на садовый шланг — вода продолжает течь, но гораздо медленнее. В-третьих, во время беременности изменяется состав мочи: повышается содержание глюкозы и аминокислот, что создает благоприятную среду для размножения микроорганизмов. По сути, мы невольно создаем для бактерий настоящий питательный бульон!
Симптомы: когда тело бьет тревогу
Как же распознать этого незваного гостя? Симптомы гестационного пиелонефрита могут быть довольно коварными. Иногда они маскируются под обычное недомогание, связанное с беременностью. Но есть ряд признаков, которые должны заставить вас насторожиться:
- Повышение температуры тела до 38°C и выше. Это как пожарная сигнализация в вашем организме — верный признак того, что идет борьба с инфекцией.
- Боль в пояснице, чаще односторонняя. Представьте, что кто-то постоянно тыкает вас кулаком в спину — примерно так это и ощущается.
- Частые позывы к мочеиспусканию и жжение при мочеиспускании. Ваш мочевой пузырь словно превращается в неугомонного соседа, который стучит в дверь каждые пять минут.
- Тошнота и рвота. Да, эти симптомы часто списывают на обычный токсикоз, но в сочетании с другими признаками они могут указывать на пиелонефрит.
- Общая слабость и недомогание. Будто вы пробежали марафон, но на самом деле весь день пролежали в постели.
Важно помнить, что эти симптомы могут проявляться в различных комбинациях и с разной интенсивностью. Некоторые женщины описывают свое состояние как «будто по мне проехал грузовик», в то время как другие могут отмечать лишь легкое недомогание. Но в любом случае, если вы заметили у себя эти признаки, не стоит играть в русскую рулетку со своим здоровьем — немедленно обратитесь к врачу!

Диагностика: расследование в стиле Шерлока Холмса
Итак, вы заподозрили у себя пиелонефрит. Что дальше? Начинается настоящее медицинское расследование. Врачи, как детективы, будут собирать улики, чтобы подтвердить или опровергнуть диагноз. Какие же методы диагностики используются?
- Общий анализ мочи. Это как детектор лжи для вашей мочевыделительной системы. Повышенное содержание лейкоцитов, эритроцитов и бактерий в моче — верный признак воспалительного процесса.
- Посев мочи на стерильность. Этот метод позволяет не только подтвердить наличие инфекции, но и определить, какой именно микроорганизм ее вызвал. Это как если бы вы смогли взять отпечатки пальцев у преступника и сразу же идентифицировать его.
- УЗИ почек и мочевыводящих путей. С помощью этого метода врач может увидеть структурные изменения в почках и мочеточниках. Это словно рентгеновское зрение Супермена, только для врача-диагноста.
- Общий анализ крови. Повышение уровня лейкоцитов и скорости оседания эритроцитов (СОЭ) может указывать на воспалительный процесс в организме.
Важно отметить, что диагностика гестационного пиелонефрита требует комплексного подхода. Ни один из методов в отдельности не дает стопроцентной гарантии правильного диагноза. Это как собирать пазл — каждый кусочек важен для создания полной картины.
Лечение: битва за два фронта
Когда диагноз поставлен, начинается самое интересное — лечение. И тут врачи сталкиваются с настоящей дилеммой. С одной стороны, нужно эффективно бороться с инфекцией, с другой — не навредить развивающемуся плоду. Это как пытаться потушить пожар, не залив при этом ценные вещи в доме. Какие же методы лечения используются?
Основой лечения гестационного пиелонефрита является антибактериальная терапия. Но выбор антибиотика — это настоящее искусство. Врач должен найти препарат, который будет эффективен против возбудителя инфекции, но при этом безопасен для плода. Чаще всего используются препараты из группы пенициллинов или цефалоспоринов. Это как выбирать оружие для битвы — оно должно быть достаточно мощным, чтобы победить врага, но не настолько разрушительным, чтобы повредить мирных жителей.

Кроме антибиотиков, лечение может включать:
- Обильное питье. Это помогает «промыть» мочевыводящие пути и ускорить выведение бактерий. Представьте, что вы устраиваете наводнение, чтобы смыть непрошеных гостей.
- Спазмолитики. Эти препараты помогают снять спазм мочеточников и облегчить отток мочи. Это как открыть все шлюзы, чтобы вода могла свободно течь.
- Жаропонижающие средства (при необходимости). Но тут важно помнить, что не все препараты безопасны во время беременности. Парацетамол — да, аспирин — нет.
- Фитотерапия. Некоторые травяные сборы могут помочь в борьбе с инфекцией и улучшить отток мочи. Но тут важно не заниматься самолечением и консультироваться с врачом.
В тяжелых случаях может потребоваться госпитализация. Это особенно актуально, если есть риск преждевременных родов или развития других осложнений. В стационаре женщина получает комплексное лечение под постоянным наблюдением врачей. Это как оказаться в крепости, где вас защищают от всех возможных угроз.
Профилактика: лучше предупредить, чем лечить
Знаете, что общего между пиелонефритом и пожаром? И то, и другое легче предотвратить, чем потом бороться с последствиями. Поэтому профилактика гестационного пиелонефрита — это не просто рекомендация, а настоящая необходимость для каждой будущей мамы. Что же можно сделать, чтобы снизить риск развития этого заболевания?
Во-первых, пейте больше воды. Да-да, тот самый совет, который вы слышите отовсюду. Но в случае с профилактикой пиелонефрита он действительно работает. Обильное питье помогает регулярно промывать мочевыводящие пути, не давая бактериям закрепиться на их стенках. Это как устраивать регулярную уборку в доме — чистота залог здоровья!
Во-вторых, не терпите, если хочется в туалет. Задержка мочи создает благоприятные условия для размножения бактерий. Представьте, что вы оставляете еду на столе на несколько дней — неудивительно, если она испортится, верно? То же самое происходит и с застоявшейся мочой в мочевом пузыре.
В-третьих, соблюдайте правила интимной гигиены. Это особенно важно во время беременности, когда организм более уязвим к инфекциям. Подмывайтесь спереди назад, чтобы не занести бактерии из анальной области в мочеиспускательный канал. Это как правило дорожного движения — двигаться только в одном направлении, чтобы избежать аварий!

В-четвертых, следите за своим рационом. Избегайте острой, соленой и слишком сладкой пищи. Эти продукты могут раздражать мочевыводящие пути и создавать благоприятную среду для размножения бактерий. Вместо этого налегайте на клюкву и другие ягоды — они содержат вещества, которые препятствуют прикреплению бактерий к стенкам мочевого пузыря.
И наконец, регулярно посещайте врача и сдавайте анализы. Ранняя диагностика и своевременное лечение — ключ к предотвращению серьезных осложнений. Это как регулярный техосмотр для вашего автомобиля — лучше выявить и устранить проблему на ранней стадии, чем потом ремонтировать сломанный двигатель.
Помните, что заболевания почек и беременность — это серьезный тандем, требующий особого внимания. Но при правильном подходе и своевременной профилактике вы сможете наслаждаться этим прекрасным периодом вашей жизни без лишних проблем и волнений. Берегите себя и своего малыша!
Профилактика осложнений: диета и образ жизни при почечной патологии
Когда речь заходит о беременности и заболеваниях почек, многие будущие мамы чувствуют себя как канатоходцы, балансирующие над пропастью. С одной стороны — радость ожидания малыша, с другой — тревога за свое здоровье и благополучие крохи. Но что, если я скажу вам, что есть способ сделать этот канат чуточку шире и надежнее? Да-да, я говорю о профилактике осложнений через правильную диету и образ жизни. Готовы узнать, как превратить свой организм в неприступную крепость для болезней? Тогда пристегните ремни — мы отправляемся в увлекательное путешествие по миру нефрологии и диетологии!
Диета: ваше секретное оружие
Представьте, что ваш организм — это сложный механизм, а почки — его фильтрационная система. Что произойдет, если вы будете заливать в этот механизм некачественное топливо? Правильно, рано или поздно он даст сбой. Поэтому первое, на что стоит обратить внимание при почечной патологии во время беременности — это диета.
Итак, какие продукты должны стать вашими лучшими друзьями, а какие лучше держать на расстоянии пушечного выстрела? Начнем с того, что при заболеваниях почек крайне важно контролировать потребление белка. «Но как же так?» — воскликнете вы. «Ведь белок нужен для роста малыша!» И будете правы. Но тут важно найти золотую середину. Избыток белка создает дополнительную нагрузку на почки, заставляя их работать в режиме перегрузки. Это все равно что пытаться пропустить слона через игольное ушко — ни к чему хорошему не приведет.

Оптимальное количество белка при почечной патологии во время беременности — около 0,8-1 грамма на килограмм веса в сутки. При этом предпочтение стоит отдавать белкам растительного происхождения и нежирным сортам мяса. Бобовые, орехи, рыба — вот ваши новые гастрономические фавориты.
Следующий важный момент — ограничение соли. Соль — это как песок в механизме ваших почек. Она задерживает жидкость в организме, повышает артериальное давление и создает дополнительную нагрузку на почки. Но полностью исключать соль тоже нельзя — она необходима для правильного водно-солевого баланса. Оптимальное количество — не более 5-6 граммов в сутки. И нет, я не предлагаю вам есть пресную пищу. Экспериментируйте с травами и специями — они не только разнообразят вкус блюд, но и принесут дополнительную пользу.
А теперь поговорим о жидкости. Достаточное потребление воды — это как регулярная уборка для вашей мочевыделительной системы. Оно помогает вымывать токсины и бактерии, предотвращая развитие инфекций. Но тут важно не переусердствовать. При некоторых заболеваниях почек может потребоваться ограничение жидкости. Поэтому оптимальное количество нужно обсудить с вашим лечащим врачом.
Образ жизни: танцуем от почек
Теперь, когда мы разобрались с диетой, давайте поговорим о том, как должен выглядеть ваш день, чтобы почки пели от счастья. Первое и, пожалуй, самое важное правило — регулярная физическая активность. Нет, я не призываю вас бежать марафон или поднимать штангу. Речь идет о умеренных нагрузках, которые помогут улучшить кровообращение и обмен веществ.
Плавание, йога, пилатес — эти виды активности подходят большинству беременных женщин с заболеваниями почек. Они помогают снять напряжение с поясницы, улучшают циркуляцию крови и лимфы, а также способствуют выведению токсинов из организма. Представьте, что вы делаете легкую гимнастику для своих почек — разве это не здорово?
Следующий важный момент — режим сна и отдыха. Полноценный сон — это не роскошь, а необходимость, особенно при почечной патологии. Во время сна организм восстанавливается, а почки получают возможность работать в более спокойном режиме. Старайтесь спать не менее 8 часов в сутки и устраивать небольшой дневной отдых. Это как перезагрузка для вашего организма — после нее все системы работают эффективнее.

Стресс — еще один враг здоровых почек. Он повышает артериальное давление, нарушает гормональный баланс и может спровоцировать обострение хронических заболеваний. Поэтому важно научиться управлять своим эмоциональным состоянием. Медитация, дыхательные практики, арт-терапия — выберите то, что подходит именно вам. Помните, спокойная мама — здоровый малыш.
Мониторинг состояния: держим руку на пульсе
Теперь, когда мы обсудили диету и образ жизни, давайте поговорим о том, как следить за состоянием своего здоровья. Ведь профилактика осложнений — это не только правильное питание и активность, но и своевременная диагностика потенциальных проблем.
Первое, на что стоит обратить внимание — это регулярность посещения врача. При почечной патологии во время беременности консультации нефролога и акушера-гинеколога должны стать вашей новой рутиной. Не пропускайте визиты и не стесняйтесь задавать вопросы — помните, что знание — сила.
Второй важный момент — контроль артериального давления. Повышенное давление — это как шторм для ваших почек. Оно может привести к ухудшению их функции и развитию осложнений. Поэтому измеряйте давление регулярно, а при его повышении сразу сообщайте врачу.
Третье — анализы. Общий анализ мочи, анализ крови на креатинин и мочевину, УЗИ почек — все это поможет вовремя выявить возможные проблемы. Не пренебрегайте этими исследованиями, даже если чувствуете себя хорошо. Помните, что многие заболевания почек на ранних стадиях протекают бессимптомно.
Альтернативные методы: помощники или враги?
В поисках способов улучшить свое состояние многие будущие мамы обращаются к альтернативной медицине. Фитотерапия, акупунктура, гомеопатия — звучит заманчиво, не так ли? Но тут важно помнить одно золотое правило: не экспериментируйте со своим здоровьем без консультации с врачом.
Некоторые травяные сборы действительно могут быть полезны при заболеваниях почек. Например, толокнянка, брусничный лист, кукурузные рыльца обладают мочегонным и противовоспалительным действием. Но! Все эти средства должны применяться только после одобрения вашего лечащего врача. То, что помогло вашей соседке или подруге, может оказаться вредным для вас.

Что касается акупунктуры и других методов восточной медицины, то тут также нужен индивидуальный подход. Некоторые исследования показывают, что акупунктура может помочь в снижении артериального давления и уменьшении отеков. Но опять же — только под наблюдением специалиста, имеющего опыт работы с беременными женщинами.
Психологический аспект: как не сойти с ума от беспокойства
Забота о физическом здоровье — это, безусловно, важно. Но не менее важно сохранять психологическое равновесие. Беременность сама по себе — период повышенной тревожности, а если к этому добавляются проблемы со здоровьем, уровень стресса может зашкаливать. Как же сохранить спокойствие и позитивный настрой?
Во-первых, информированность — ваш лучший друг. Чем больше вы знаете о своем состоянии, тем меньше поводов для необоснованных страхов. Не стесняйтесь задавать вопросы врачу, читайте проверенную литературу. Знание — это не только сила, но и спокойствие.
Во-вторых, найдите группу поддержки. Это могут быть другие будущие мамы с похожими проблемами, психолог, специализирующийся на работе с беременными женщинами, или просто близкие люди, готовые выслушать и поддержать. Помните, что вы не одни в этой ситуации.
В-третьих, научитесь техникам релаксации. Глубокое дыхание, прогрессивная мышечная релаксация, визуализация — все эти методики помогут снизить уровень стресса и улучшить общее самочувствие. А спокойная мама — это здоровая мама и счастливый малыш.
Подводя итог, хочется сказать: да, беременность при заболеваниях почек — это вызов. Но это вызов, с которым вы можете справиться. Правильная диета, здоровый образ жизни, регулярный мониторинг состояния и позитивный настрой — вот ваши главные союзники в этом непростом, но таком важном путешествии. Помните, что каждый день вы становитесь на шаг ближе к встрече со своим малышом. И это стоит всех усилий!
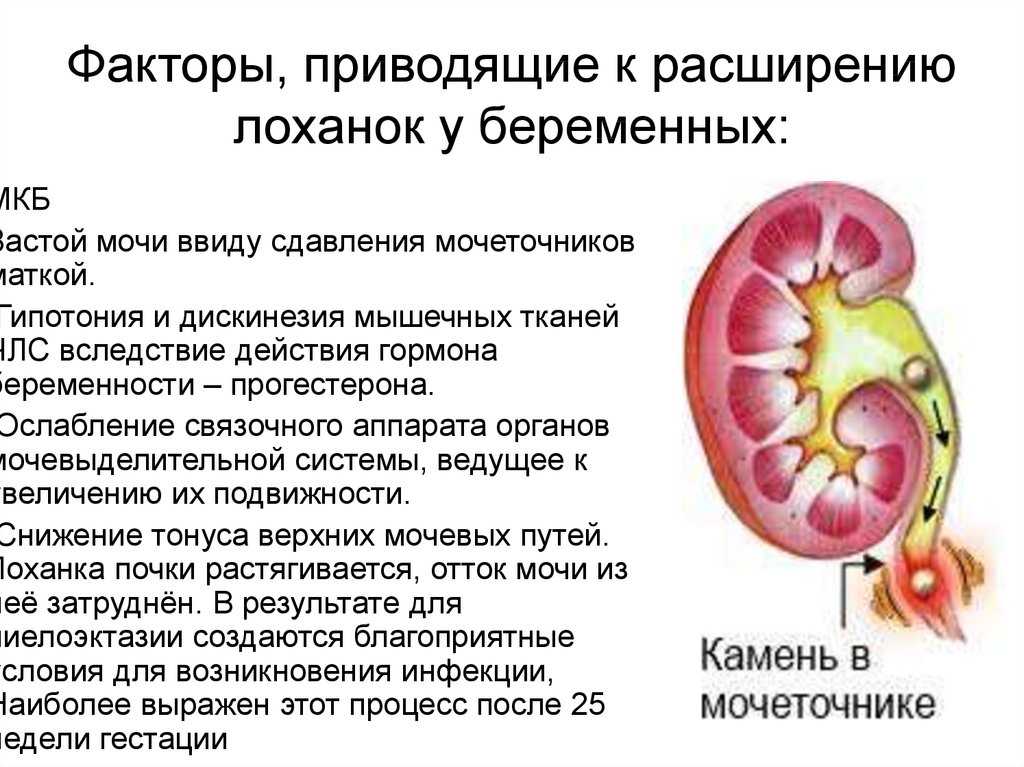
Мочекаменная болезнь и беременность: особенности ведения пациенток
Представьте себе, что ваши почки — это фантастический завод по производству мочи. А теперь вообразите, что на этом заводе вдруг начали образовываться камни. Да-да, настоящие камни! Звучит как сюжет научно-фантастического фильма, не так ли? Но для многих будущих мам это суровая реальность. Мочекаменная болезнь (МКБ) — не редкость среди беременных, и она способна превратить радостное ожидание малыша в настоящее испытание. Так как же быть, если вы оказались в этой непростой ситуации? Давайте разберемся вместе!

Почему именно сейчас? Причины МКБ во время беременности
Итак, почему же эти коварные камни решили появиться именно сейчас, в самый неподходящий момент? Дело в том, что беременность создает идеальные условия для их образования. Во-первых, под действием прогестерона происходит расслабление гладкой мускулатуры мочевыводящих путей. Это как если бы на нашем воображаемом заводе вдруг замедлились все конвейеры. Моча начинает застаиваться, создавая благоприятную среду для формирования кристаллов.
Во-вторых, во время беременности увеличивается фильтрация почек и повышается экскреция кальция и мочевой кислоты. Представьте, что на завод вдруг начало поступать больше сырья, чем он способен переработать. Неудивительно, что часть этого «сырья» начинает превращаться в камни!
Наконец, сдавление мочеточников растущей маткой также способствует застою мочи. Это словно кто-то поставил препятствие на пути конвейера — естественно, продукция начинает накапливаться.
Симптомы: когда бить тревогу?
Как же понять, что у вас МКБ, а не обычные неприятные ощущения, сопровождающие беременность? Главный симптом — это почечная колика. Представьте, что кто-то внезапно воткнул вам в бок раскаленный нож и начал его проворачивать. Вот примерно так и ощущается почечная колика. Боль обычно начинается в пояснице и отдает в пах или половые органы.
Другие симптомы могут включать:
- Тошноту и рвоту (и нет, это не обычный токсикоз)
- Частые позывы к мочеиспусканию
- Кровь в моче (это может быть заметно даже невооруженным глазом)
- Повышение температуры тела (если к МКБ присоединилась инфекция)
Если вы заметили у себя эти симптомы, немедленно обратитесь к врачу. Помните, что МКБ во время беременности — это не просто неприятность, а потенциальная угроза для вас и вашего малыша.
Диагностика: как найти камень в почках?
Итак, вы обратились к врачу с подозрением на МКБ. Что дальше? Начинается настоящее детективное расследование! Главная сложность заключается в том, что многие привычные методы диагностики во время беременности либо противопоказаны, либо имеют ограничения.
Основной метод диагностики МКБ у беременных — это ультразвуковое исследование (УЗИ). Оно безопасно как для мамы, так и для малыша, и позволяет выявить камни размером более 5 мм. УЗИ — это как эхолокатор для вашего организма. Оно посылает звуковые волны и по отраженному сигналу определяет, есть ли в почках или мочевыводящих путях инородные тела.
Если УЗИ не дает однозначного ответа, может быть назначена магнитно-резонансная томография (МРТ). Этот метод также считается безопасным при беременности и позволяет получить более детальную картину. МРТ — это как если бы вы могли заглянуть внутрь своего организма через волшебное окошко.
А как же знаменитая компьютерная томография (КТ)? Увы, этот метод при беременности применяется только в крайних случаях, когда польза от исследования превышает потенциальный риск от облучения. КТ — это мощный инструмент, но в данном случае он как ядерная бомба для уничтожения мухи — слишком рискованно.
Лечение: между молотом и наковальней
Теперь самое интересное — лечение. Тут врачи оказываются между молотом и наковальней. С одной стороны, нужно избавить пациентку от камней и связанных с ними проблем. С другой — нельзя навредить развивающемуся плоду. Как же выйти из этой непростой ситуации?
Первая линия обороны — это консервативное лечение. Оно включает в себя:
- Обильное питье. Это как если бы вы пытались смыть песок с пляжа — чем больше воды, тем эффективнее.
- Спазмолитики для снятия боли. Они помогают расслабить мышцы мочевыводящих путей, облегчая продвижение камней.
- Антибиотики (если есть признаки инфекции). Но тут важно помнить, что не все антибиотики безопасны при беременности.
Если консервативные методы не помогают, может потребоваться хирургическое вмешательство. Но не пугайтесь раньше времени! Современные технологии позволяют провести операцию максимально щадяще. Наиболее распространенный метод — это установка стента в мочеточник. Представьте, что вы устанавливаете объездную дорогу в обход пробки — примерно так и работает стент, обеспечивая отток мочи в обход камня.

В крайних случаях может потребоваться чрескожная нефростомия — установка трубки непосредственно в почку для отвода мочи. Звучит страшно, но на деле это малоинвазивная процедура, которая может спасти жизнь и здоровье как маме, так и малышу.
Профилактика: как не допустить повторения?
Ну хорошо, вы успешно справились с МКБ. Но как предотвратить появление новых камней? Вот несколько ключевых моментов:
- Пейте больше воды. Я знаю, я уже это говорила, но это действительно важно. Представьте, что вы постоянно промываете свои почки, не давая камням шанса образоваться.
- Следите за диетой. Ограничьте потребление соли и животного белка. Это как если бы вы перестали подкармливать вредителей в своем саду.
- Двигайтесь! Физическая активность помогает предотвратить застой мочи. Конечно, речь не идет о марафонах, но регулярные прогулки или плавание будут очень полезны.
- Регулярно посещайте врача. Ранняя диагностика — ключ к успешному лечению.
Мифы и реальность: развенчиваем заблуждения
Вокруг темы МКБ при беременности ходит много мифов. Давайте разберем некоторые из них:
Миф 1: «МКБ всегда требует хирургического вмешательства». Реальность: Многие случаи МКБ успешно лечатся консервативно.
Миф 2: «Беременным с МКБ нельзя пить много воды». Реальность: Обильное питье — один из основных методов лечения и профилактики МКБ.
Миф 3: «МКБ всегда приводит к преждевременным родам». Реальность: При правильном лечении большинство женщин с МКБ благополучно вынашивают беременность до срока.
Жизнь после МКБ: что дальше?
Итак, вы успешно пережили эпопею с МКБ во время беременности. Что теперь? Во-первых, не расслабляйтесь. После родов важно пройти полное обследование, чтобы убедиться, что все камни успешно вышли и новые не образовались. Это как генеральная уборка после шумной вечеринки — нужно проверить, не осталось ли где мусора.
Во-вторых, помните, что однажды перенесенная МКБ повышает риск ее повторного развития в будущем. Поэтому продолжайте следовать рекомендациям по профилактике даже после родов. Считайте это своей новой полезной привычкой, как чистка зубов или утренняя зарядка.
В-третьих, не бойтесь планировать следующую беременность, если у вас есть такое желание. Перенесенная МКБ — это не приговор. При правильном подходе и тщательном наблюдении у врача вы сможете благополучно выносить и родить здорового малыша.
Помните, что заболевания почек и беременность — это не приговор, а всего лишь дополнительный повод заботиться о своем здоровье. С правильным подходом, поддержкой близких и квалифицированной медицинской помощью вы сможете преодолеть любые трудности на пути к материнству. Берегите себя и своего малыша!
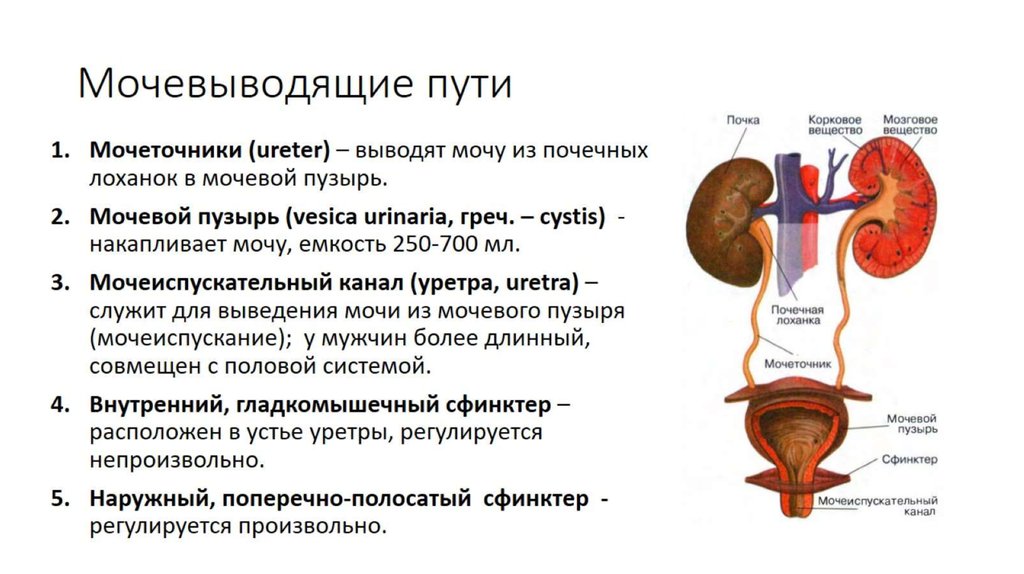
Современные методы диагностики заболеваний почек у беременных
Беременность — это удивительное время в жизни женщины, но оно также может быть связано с определенными рисками для здоровья. Одна из областей, требующих особого внимания — это здоровье почек. Почки играют crucial роль в поддержании баланса жидкости и электролитов в организме, что особенно важно во время беременности. Но как же связаны заболевания почек и беременность? И почему это так важно знать каждой будущей маме?
Давайте погрузимся в эту тему глубже. Во-первых, стоит отметить, что беременность сама по себе может оказывать значительную нагрузку на почки. Объем крови в организме женщины увеличивается примерно на 50%, что приводит к усиленной работе почек. Они должны фильтровать больше крови, выводить больше продуктов обмена веществ и поддерживать правильный баланс электролитов. Это как если бы вы внезапно попросили маленькую команду уборщиков убрать огромный стадион после футбольного матча — нагрузка колоссальная!
Но что если у женщины уже есть проблемы с почками до беременности? Тут ситуация становится еще сложнее. Хронические заболевания почек могут усугубиться во время беременности, что может привести к серьезным осложнениям как для матери, так и для плода. Это как пытаться плыть против сильного течения — уже сложно, а тут еще и дополнительный груз на спине.
Какие заболевания почек наиболее распространены во время беременности?
Среди наиболее часто встречающихся проблем можно выделить следующие:

- Инфекции мочевыводящих путей (ИМП): Эти коварные бактериальные инфекции могут подкрасться незаметно и вызвать серьезные осложнения, если их вовремя не обнаружить и не лечить.
- Преэклампсия: Это состояние, характеризующееся высоким кровяным давлением и повреждением органов, в том числе почек. Оно может быть опасным как для матери, так и для плода.
- Обострение хронической болезни почек (ХБП): Если у женщины уже есть ХБП, беременность может усугубить ее состояние.
Но не стоит впадать в панику! Современная медицина предлагает множество методов диагностики и лечения этих состояний. Главное — быть информированным и внимательным к своему здоровью.
Как диагностируют заболевания почек у беременных?
Диагностика заболеваний почек во время беременности может быть непростой задачей, так как некоторые симптомы могут быть схожи с нормальными изменениями, происходящими в организме беременной женщины. Однако врачи имеют в своем арсенале ряд эффективных методов:
- Анализ мочи: Это базовый тест, который может выявить наличие белка, крови или бактерий в моче. Представьте, что это как проверка качества воды в бассейне — если что-то не так, это сразу видно.
- Анализ крови: Помогает оценить функцию почек, измеряя уровни креатинина и мочевины. Это словно проверка работы двигателя автомобиля по составу выхлопных газов.
- УЗИ почек: Позволяет визуально оценить структуру почек и мочевыводящих путей. Это как заглянуть внутрь часов, чтобы увидеть, все ли шестеренки на месте.
- Допплерография почечных артерий: Оценивает кровоток в почках. Представьте, что вы наблюдаете за движением воды в реке — если есть препятствия, поток изменится.
Интересно отметить, что некоторые исследования показывают, что до 3% всех беременностей осложняются заболеваниями почек. Это может показаться небольшим числом, но учитывая, сколько женщин ежегодно становятся матерями, эта цифра приобретает значительный масштаб.
Но почему же так важно вовремя диагностировать заболевания почек во время беременности? Дело в том, что почки играют ключевую роль в поддержании здоровья как матери, так и плода. Они регулируют кровяное давление, производят гормоны, необходимые для производства эритроцитов, и выводят токсины из организма. Если функция почек нарушена, это может привести к ряду серьезных осложнений.

Какие риски несут заболевания почек для беременной и плода?
Вот лишь некоторые из потенциальных рисков:
- Преждевременные роды
- Задержка роста плода
- Гестационная гипертензия
- Преэклампсия
- Анемия
Звучит пугающе, не так ли? Но не стоит паниковать. Помните, что знание — это сила. Будучи информированной о возможных рисках, вы можете принять меры для их минимизации.
Одно недавнее исследование, опубликованное в журнале «Kidney International», показало, что женщины с хроническими заболеваниями почек, которые тщательно контролировали свое состояние до и во время беременности, имели значительно лучшие исходы, чем те, кто не уделял этому должного внимания. Это как подготовка к марафону — чем лучше вы подготовитесь, тем выше шансы на успех.
Что можно сделать для профилактики заболеваний почек во время беременности?
Хорошая новость заключается в том, что многое в наших руках. Вот несколько советов, которые помогут сохранить здоровье почек во время беременности:
- Пейте достаточно воды: Это поможет вымывать бактерии из мочевыводящих путей и предотвратить инфекции.
- Следите за питанием: Ограничьте потребление соли и придерживайтесь сбалансированной диеты.
- Регулярно посещайте врача: Ранняя диагностика — ключ к успешному лечению.
- Избегайте самолечения: Некоторые лекарства могут быть опасны для почек и плода.
- Контролируйте кровяное давление: Высокое давление может повредить почки.
Помните, что забота о здоровье почек — это не sprint, а marathon. Это требует постоянного внимания и усилий, но результат того стоит. Ведь что может быть важнее, чем здоровье вашего будущего ребенка?
В заключение хочется сказать, что связь между заболеваниями почек и беременностью сложна и многогранна. Но с правильным подходом, регулярным мониторингом и своевременной медицинской помощью большинство женщин могут иметь здоровую беременность даже при наличии проблем с почками. Главное — не игнорировать симптомы, регулярно проходить обследования и следовать рекомендациям врача. Ведь здоровье — это самое ценное, что у нас есть, особенно когда речь идет о новой жизни, растущей внутри вас.
Междисциплинарный подход: сотрудничество нефролога и акушера-гинеколога
Когда речь заходит о беременности, осложненной заболеваниями почек, становится ясно, что один врач не справится. Тут нужна целая команда! Представьте себе оркестр, где каждый музыкант играет свою партию, но вместе они создают прекрасную симфонию. Так и в медицине: нефролог и акушер-гинеколог должны работать рука об руку, чтобы обеспечить наилучший исход для мамы и малыша.
Но почему это так важно? Дело в том, что заболевания почек и беременность — это как два сложных уравнения, которые нужно решить одновременно. С одной стороны, почки играют crucial роль в поддержании здоровья беременной женщины и развивающегося плода. С другой — беременность может усугубить существующие проблемы с почками или даже спровоцировать новые. Это как пытаться удержать равновесие на канате, балансируя с двумя тяжелыми чемоданами в руках!
Роль нефролога в ведении беременности
Нефролог — это специалист по заболеваниям почек. Его задача — следить за функцией почек на протяжении всей беременности. Но что конкретно он делает?
- Оценивает исходное состояние почек до беременности
- Корректирует лечение хронических заболеваний почек с учетом беременности
- Мониторит функцию почек с помощью регулярных анализов крови и мочи
- Выявляет и лечит осложнения, связанные с почками
Нефролог — это как штурман на корабле. Он постоянно проверяет курс, следит за «погодными условиями» и помогает обойти опасные рифы. Без него путешествие может стать непредсказуемым и опасным.
Роль акушера-гинеколога в контексте заболеваний почек
Акушер-гинеколог — это капитан корабля. Он отвечает за общее ведение беременности и координирует работу всей команды специалистов. Его задачи включают:
- Мониторинг развития плода
- Контроль артериального давления
- Выявление признаков преэклампсии
- Планирование сроков и способа родоразрешения
Акушер-гинеколог должен быть в курсе всех нюансов, связанных с заболеваниями почек. Это как шеф-повар, который должен учитывать все особенности ингредиентов, чтобы создать идеальное блюдо.
Как происходит взаимодействие между специалистами?
Взаимодействие между нефрологом и акушером-гинекологом — это не просто обмен информацией. Это настоящий танец, где каждый партнер должен чувствовать движения другого. Они регулярно обсуждают состояние пациентки, корректируют план лечения и принимают совместные решения о тактике ведения беременности.
Например, если нефролог замечает ухудшение функции почек, он может рекомендовать более частые визиты к акушеру-гинекологу или дополнительные исследования плода. В свою очередь, если акушер-гинеколог обнаруживает признаки преэклампсии, он немедленно консультируется с нефрологом о необходимости корректировки лечения.
Это взаимодействие напоминает игру в пинг-понг, где мяч — это здоровье пациентки, и его нельзя уронить. Каждый специалист «отбивает» свою часть проблемы, обеспечивая комплексный подход к лечению.
Преимущества междисциплинарного подхода
Междисциплинарный подход в ведении беременности, осложненной заболеваниями почек, имеет ряд существенных преимуществ:
- Более точная диагностика: Два эксперта лучше видят общую картину, как два фотографа, снимающие объект с разных ракурсов.
- Оптимизация лечения: Совместные усилия позволяют подобрать наиболее эффективную и безопасную терапию.
- Снижение рисков: Быстрое реагирование на изменения состояния пациентки помогает предотвратить серьезные осложнения.
- Психологическая поддержка: Пациентка чувствует себя более уверенно, зная, что ее ведет команда специалистов.
Исследование, проведенное в 2022 году в Италии, показало, что беременные женщины с хроническими заболеваниями почек, которых вела междисциплинарная команда, имели на 30% меньше осложнений по сравнению с теми, кто наблюдался только у одного специалиста. Это как разница между путешествием с опытным гидом и самостоятельным блужданием в незнакомом городе!
Вызовы и трудности междисциплинарного подхода
Однако, не все так гладко. Междисциплинарный подход сталкивается с рядом проблем:
- Разногласия между специалистами: Иногда нефролог и акушер-гинеколог могут иметь разные мнения о тактике лечения.
- Логистические трудности: Координация встреч и консультаций может быть непростой задачей.
- Финансовые аспекты: Не все пациентки могут позволить себе наблюдение у нескольких специалистов.
Эти проблемы напоминают сложный пазл, где каждый элемент должен идеально подойти к другому. Но когда все кусочки на месте, результат стоит всех усилий!
Что может сделать пациентка?
Если вы беременны и у вас есть проблемы с почками, вот несколько советов:
- Будьте открыты: Расскажите каждому врачу о всех своих симптомах и опасениях.
- Задавайте вопросы: Не стесняйтесь уточнять все, что вам непонятно.
- Ведите дневник: Записывайте свои симптомы, результаты анализов и рекомендации врачей.
- Следуйте рекомендациям: Точно выполняйте все назначения обоих специалистов.
Помните, вы — ключевой игрок в этой команде. Ваше активное участие — это как смазка для шестеренок сложного механизма. Оно помогает всей системе работать гладко и эффективно.
В конце концов, междисциплинарный подход в ведении беременности при заболеваниях почек — это не просто медицинская необходимость. Это искусство командной работы, где каждый участник вносит свой уникальный вклад в общее дело. И цель этого дела самая благородная — здоровье матери и ребенка.
Так что если вы столкнулись с проблемой заболеваний почек во время беременности, знайте: вы не одиноки в этом путешествии. У вас есть целая команда профессионалов, готовых поддержать вас на каждом шагу. И вместе вы сможете преодолеть любые трудности!
