Содержание
что происходит с ребенком и мамой, вес плода, анализы, выделения, УЗИ, как выглядит живот, шевеления
Оглавление
- Мама
- Общее состояние
- Физическая активность
- Прибавка веса
- Живот на 24 неделе беременности
- Питание
- На что обращать внимание
- Обследования и анализы
- Полезная информация
- РЕБЕНОК
- Плод 24 неделя беременности
- Развитие органов ребенка
- Размеры плода
- Вес плода
- Шевеления
Что происходит на 24 неделе беременности с мамой?
Общее состояние
Продолжается второй триместр, который называют «медовым месяцем» беременности. Мамам бывает сложно быстро сосчитать, 24 неделя беременности – сколько это месяцев? Прошло около 22 недель с фактического момента зачатия. Вы находитесь на рубеже шестого и седьмого месяца.
Физическая активность
Для вас и малыша крайне важны свежий воздух и движение. Поэтому главным фитнесом будущих мам являются прогулки на улице или в парке. Старайтесь уделять этому хотя бы полчаса в день, желательно перед сном.
Также вам доступны такие виды тренировок как плавание, аквааэробика, гимнастика на фитболе, пилатес, стрейчинг и йога – при этом важно посещать специализированные секции для беременных. Не забывайте и об укреплении тазового дна: можно тренировать интимные мышцы в рамках курса йоги (тот самый «нижний замок» в ряде асан) или самостоятельно, во время домашних дел или отдыха.
Живот на 24 неделе беременности
Высота дна стояния матки уже 24 сантиметра, животик заметно подрос и округлился. Растущий живот на 24 неделе беременности иногда становится причиной болей в области поясницы. Если вам трудно привыкнуть к изменившейся осанке, начинайте носить бандаж для будущих мам. Кроме того, шевеления ребенка на 24 неделе беременности являются более уверенными и отчетливыми, поэтому они могут доставлять болезненные ощущения.
Прибавка веса
К 24 неделе беременности прибавка составляет порядка 6 килограммов к исходному весу. Конечно, этот показатель индивидуален: в случае дефицита массы тела он выше, при более плотном телосложении – ниже. Излишний набор веса (свыше 400-500 граммов в неделю) должен насторожить. Если это ваш случай, обсудите свой рацион с лечащим врачом.
Питание
Для будущих мам оптимальной схемой является дробное питание: не менее 5 раз в сутки небольшими порциями. Кондитерские изделия и сладкие газировки нужно заменить полезными перекусами (сухофрукты, свежие фрукты, орехи, зерновые хлебцы) и чистой водой, травяным чаем, домашними компотами и морсами.
Такой рацион не только помогает контролировать прибавку веса, но и избавляет от изжоги при беременности (ведь при полном желудке заброс кислоты в пищевод происходит чаще). Чтобы избежать запоров, при беременности нужно
На что обращать внимание
Кожа в области живота на 24 неделе беременности, на бедрах и груди растягивается, истончается, становится более сухой и даже иногда шелушится. На помощь приходят специальные кремы и масла для будущих мам. Даже если полностью избежать растяжек при беременности не удастся, благодаря регулярному уходу кожа будет более упругой и эластичной. Не стоит пренебрегать и такими простыми средствами как контрастный душ и легкий поглаживающий массаж.
Обследования и анализы
Стандартная процедура осмотра (изменение АД, взвешивание, измерение высоты дна стояния матки и окружности живота) дополняется на 24 неделе беременности лабораторными исследованиями. Важно выявить уровень железа и ферритина в крови, а также убедиться в отсутствии белка в моче (последнее может быть признаком позднего токсикоза). На этом сроке обычно назначают глюкозотолерантный тест – замер уровня сахара в крови натощак и после определенной дозы глюкозы в контрольные отрезки времени.
Полезная информация
Если вы заметили нехарактерные выделения при беременности (творожистые, пенистые, кровянистые, имеющие какой-либо оттенок, кроме молочно-белого), обязательно сообщите об этом врачу – возможно, нужно выявить и пролечить инфекцию. У некоторых будущих мам тянет живот на 24 неделе беременности из-за растяжения связок матки. Обычно неприятные ощущения проходят, если немного полежать на боку. Но если боли носят систематический и изматывающий характер, нужно немедленно обратиться за медицинской помощью.
Что происходит на 24 неделе беременности с малышом?
Развитие органов ребенка
На начальных этапах формирования голова плода была крупной по отношению к телу, а конечности – маленькими. Однако сейчас, посмотрев на УЗИ, как выглядит ребенок на 24 неделе беременности, можно заметить, что он обрел характерные для новорожденного пропорции. Правда пока он еще очень худенький, а кожа его сморщенная и красноватая из-за просвечивающих сквозь нее сосудов. Но уже сейчас ребенок начинает накапливать бурый жир, который отвечает за терморегуляцию. Так что совсем скоро малыш начнет округляться. Органы и системы завершают свое развитие, далее они будут совершенствоваться до появления малыша на свет. В легких ребенка с 24 недели беременности начинает накапливаться сурфракант (вещество, препятствующее слипанию легочных альвеол).
Однако сейчас, посмотрев на УЗИ, как выглядит ребенок на 24 неделе беременности, можно заметить, что он обрел характерные для новорожденного пропорции. Правда пока он еще очень худенький, а кожа его сморщенная и красноватая из-за просвечивающих сквозь нее сосудов. Но уже сейчас ребенок начинает накапливать бурый жир, который отвечает за терморегуляцию. Так что совсем скоро малыш начнет округляться. Органы и системы завершают свое развитие, далее они будут совершенствоваться до появления малыша на свет. В легких ребенка с 24 недели беременности начинает накапливаться сурфракант (вещество, препятствующее слипанию легочных альвеол).
Размеры и вес плода
К этому сроку малыш подрос до 28-30 сантиметров, вес ребенка на 24 неделе беременности составляет порядка 500-600 граммов. Важно помнить, что все дети разные, так что соответствие усредненным статистическим данным не является непреложным правилом. Только врач, который наблюдает вашу беременность, может судить, достаточно ли хорошо растет и набирает массу ваш плод на 24 неделе беременности.
Шевеления
Кости малыша окрепли, его мышцы становятся сильнее день ото дня. И шевеления малыша, которых вы с нетерпением ждали еще несколько недель назад, становятся очень ощутимыми, а порой даже болезненными. Требовательным ударом ручки или ножки ребенок уже может подать сигнал о том, что положение вашего тела ему неудобно. Уже на 24 неделе беременности шевеления ребенка позволяют отчетливо различить его фазы сна и бодрствования. При этом малыш не всегда спит одновременно с вами: в ночное время он может проявлять бурную двигательную активность.
Места в утробе еще довольно много, поэтому ребенок на 24 неделе беременности может кувыркаться и переворачиваться. Поэтому говорить о предлежании – головном или тазовом – на этом этапе некорректно. Впереди еще 16 недель до встречи с малышом!
Выделения из влагалища — виды, причины и лечение
Что такое вагинальный секрет
Влагалище, или вагина, — часть женской половой системы, соединяющая наружные половые органы (вульву) и матку.
Как и вульва, влагалище у каждой женщины имеет индивидуальные отличия в строении. Так, наличие и форма девственной плевы, длина влагалища и его угол по отношению к входу в матку (шейка матки) индивидуальны. В среднем длина влагалища у взрослой женщины варьируется от 7 до 12 см.
Через влагалище происходит вагинальный половой акт, оплодотворение и рождение ребёнка. Благодаря эластичности тканей влагалище может растягиваться, приспосабливаясь к размерам полового члена или головы плода во время родов, а затем снова уменьшаться, возвращаясь к изначальной форме.
На слизистой оболочке влагалища в норме хорошо развита микрофлора. Она состоит из полезных лактобактерий , которые поддерживают кислотность среды и защищают внутренние органы репродуктивной системы от патогенов.
Также через влагалище организм выводит различные биологические жидкости: менструальные выделения, вагинальный секрет, а в начале родов — и околоплодные воды.
Выделения из влагалища — это смесь жидкости (секрета), выделяемой железами влагалища, слизи шеечного канала, отмерших клеток слизистой оболочки и бактерий, которые входят в состав нормальной микрофлоры. Состав и количество выделений индивидуальны. Кроме того, их цвет, консистенция и интенсивность зависят от возраста женщины и фазы менструального цикла.
Виды выделений из влагалища
Поскольку влагалище изнутри пронизано железами и выстлано влажной слизистой оболочкой (эпителием), густо заселённой микроорганизмами, оно постоянно выделяет слизь с различными примесями. Это нормально: так влагалище поддерживает микрофлору, самоочищается от ненужных бактерий и отмерших в ходе обновления клеток эпителия. Но если выделения вызывают дискомфорт, сопровождаются зудом, жжением, болью и воспалением вульвы и влагалища — это признак патологии.
Таким образом, выделения из влагалища могут быть физиологическими (нормальными) и патологическими (аномальными).
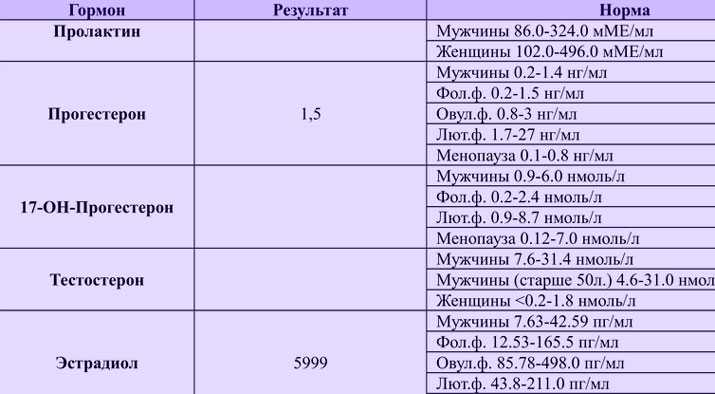
Физиологические выделения из влагалища
Физиологический вагинальный секрет — это нормальные выделения, характерные для здоровой микрофлоры влагалища. Они представляют собой слизь различной консистенции — от жидкой до густой, кремовой. Цвет — от прозрачного до желтовато-белого. На белье и ежедневных прокладках вагинальный секрет оставляет белые пятна, иногда с лёгким желтоватым оттенком.
Они представляют собой слизь различной консистенции — от жидкой до густой, кремовой. Цвет — от прозрачного до желтовато-белого. На белье и ежедневных прокладках вагинальный секрет оставляет белые пятна, иногда с лёгким желтоватым оттенком.
Нормальные выделения состоят из цервикальной слизи, которую вырабатывает шейка матки, отмерших клеток слизистой оболочки, секрета вагинальных желёз, бактерий и молочной кислоты.
Количество вагинального секрета зависит от фазы менструального цикла. Так, в начале цикла выделений мало, и они жидкие. Обильные вязкие выделения характерны для середины цикла — овуляции. У женщин репродуктивного возраста среднее количество выделений может достигать 2 мл в сутки — это примерно половина чайной ложки.
Однако выделения из влагалища характерны не только для женщин, достигших репродуктивного возраста. У девочек выделений практически нет, либо они минимальны и не особо заметны. Количество отделяемого увеличивается вместе с началом пубертатного периода, когда начинают развиваться вторичные половые признаки (например, растут молочные железы, изменяется фигура). Под действием гормонов меняется микрофлора влагалища — это признак созревания репродуктивной системы, её подготовки к началу менструального цикла и возможной половой жизни.
Под действием гормонов меняется микрофлора влагалища — это признак созревания репродуктивной системы, её подготовки к началу менструального цикла и возможной половой жизни.
Девочки-подростки часто переживают из-за вагинальных выделений, но стесняются о них спрашивать. Это может стать причиной неуверенности в себе.
В первые дни менструации выделения становятся обильными, жидкими, с большим количеством крови и сгустков. Это связано с активным отторжением эндометрия — слоя слизистой оболочки, которая выстилает полость матки и подготавливает её к возможному наступлению беременности. В среднем на 4–5-й день кровянистых выделений становится меньше, они сгущаются, темнеют, а затем вовсе прекращаются.
У беременных объём регулярных выделений из влагалища увеличивается из-за усиленного кровоснабжения органов репродуктивной системы, повышения уровня половых гормонов эстрогена и прогестерона. По химическому составу выделения могут стать более кислыми — так влагалище защищает плод от патогенов, — но дискомфорта это не доставляет.
Во время беременности объём выделений увеличивается, но это обычно не доставляет дискомфорта
У женщин в менопаузе количество выделений значительно сокращается — до почти незаметных. Это связано со снижением уровня женских половых гормонов и постепенным угасанием функции репродуктивной системы. Влагалище становится менее эластичным, появляется ощущение сухости, иногда — боль при вагинальном половом акте.
Патологические выделения из влагалища
Нормальные выделения из влагалища без резкого запаха — признак здоровья репродуктивной системы. Но если отделяемое стало необычным по цвету, запаху и объёму, а также вызывает неприятные ощущения, следует обратиться к врачу за медицинской помощью.
При заражении патогеном микрофлора влагалища меняется: одних микроорганизмов становится больше, других — меньше. Нарушается кислотно-щелочной баланс, снижаются защитные функции слизистой оболочки.
Кроме того, активность патогена может привести к воспалению влагалища, наружных половых органов и репродуктивной системы. Это может повлиять на репродуктивную функцию, в тяжёлых случаях — спровоцировать бесплодие, а во время беременности — привести к самопроизвольному аборту (выкидышу) и необратимым патологиям развития плода.
Это может повлиять на репродуктивную функцию, в тяжёлых случаях — спровоцировать бесплодие, а во время беременности — привести к самопроизвольному аборту (выкидышу) и необратимым патологиям развития плода.
Основные признаки патологических выделений из влагалища:
- неприятный запах — затхлый, гнилостный, напоминающий запах сырой рыбы;
- необычный цвет — зелёный, сероватый, жёлтый, серо-белый;
- необычная консистенция — творожистая, комковатая, пенистая;
- обильные выделения — объём вагинального секрета больше, чем обычно;
- зуд, жжение, воспаление, покраснение в области влагалища и вульвы;
- боль при мочеиспускании;
- боль при вагинальном половом акте.
Причины патологических выделений из влагалища
В подавляющем большинстве случаев причиной патологических выделений служат чужеродные болезнетворные микроорганизмы, которые проникают во влагалище, прикрепляются к слизистой оболочке и нарушают нормальную микрофлору своей жизнедеятельностью.
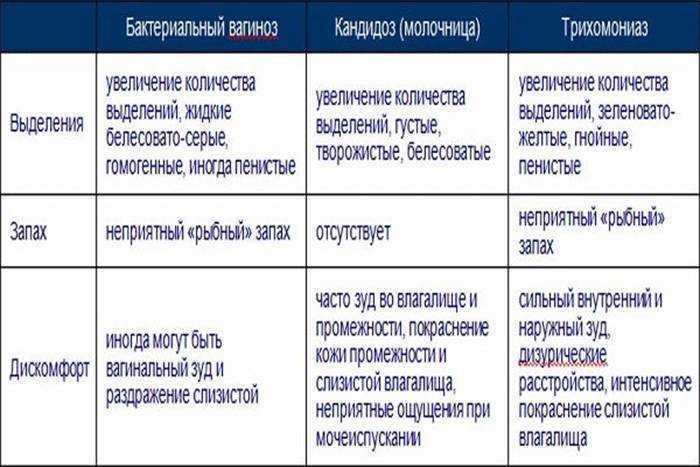
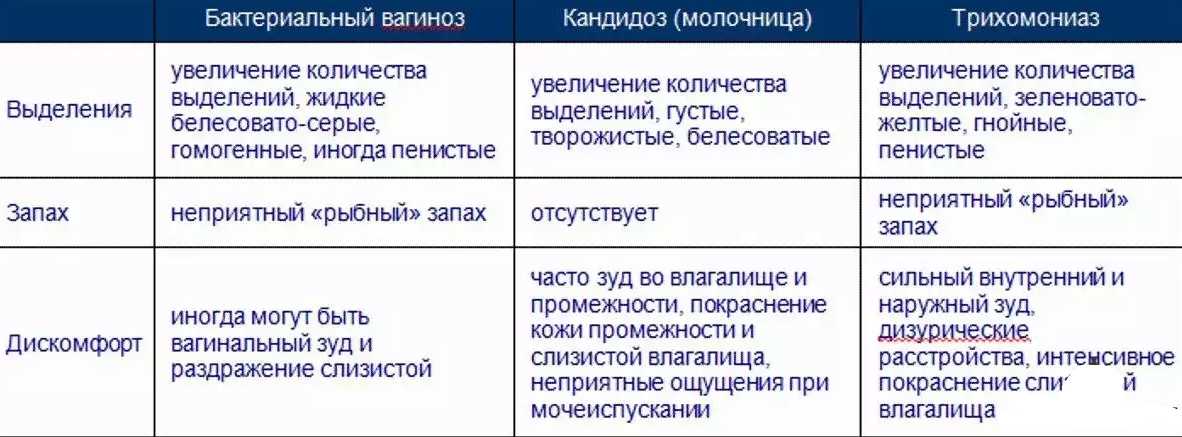
К самым распространённым заболеваниям, которые влияют на характер вагинального секрета, относятся бактериальный вагиноз, вагинальный кандидоз, трихомониаз, хламидийная инфекция и гонорея.
Важно отметить, что только по характеру выделений невозможно поставить точный диагноз. Для этого нужны лабораторные исследования соскоба из влагалища, в некоторых случаях — анализ крови. Однако наличие нетипичных выделений — это однозначный сигнал репродуктивной системы о том, что её здоровье под угрозой.
Вагинальный кандидоз — одна из причин нетипичных выделений из влагалища
Бактериальный вагиноз
Бактериальный вагиноз — невоспалительное заболевание влагалища, при котором сильно снижается концентрация молочнокислых бактерий. Они входят в состав нормальной микрофлоры и поддерживают кислотно-щелочной баланс.
Повышенный уровень кислотности сдерживает рост условно-патогенных микроорганизмов, которые также в небольшом количестве обитают во влагалище и приносят некоторую пользу. Но если количество лактобактерий уменьшается, среда во влагалище становится более щелочной — а значит, удобной для жизни и активного роста условно-патогенных и патогенных микроорганизмов.
Но если количество лактобактерий уменьшается, среда во влагалище становится более щелочной — а значит, удобной для жизни и активного роста условно-патогенных и патогенных микроорганизмов.
Возбудителями бактериального вагиноза могут стать условно-патогенные бактерии, входящие в состав нормальной микрофлоры, — Gardnerella vaginalis, Atopobium vaginae, Mobiluncus spp., Veillonella spp. и другие.
Эпителиальные клетки вагинального секрета покрыты палочками условно-патогенного организма — Gardnerella vaginalis (розовые зёрнышки)
Распространённые причины бактериального вагиноза:
- частая смена половых партнёров;
- несоблюдение интимной гигиены;
- частое спринцевание, применение антисептических препаратов (например, мирамистина) без назначения врача;
- травмы слизистой оболочки влагалища;
- лечение антибиотиками;
- нарушения гормонального фона.
Симптомы бактериального вагиноза — наличие обильных выделений с «рыбным» запахом белого или светло-серого цвета, иногда пенистых, зуд и жжение в области входа во влагалище, а также дискомфорт в области наружных половых органов и боль во время полового акта (диспареуния).
При бактериальном вагинозе выделения из влагалища обильные, беловато-серые и густые, по запаху напоминают тухлую рыбу.
Диагностика бактериального вагиноза включает измерение кислотности влагалища — pH-метрию, аминотест, а также изучение микрофлоры влагалища лабораторными методами. Профилактические исследования на различные инфекции, передаваемые половым путём, назначаются на усмотрение гинеколога в рамках дифференциальной диагностики.
Мазок на флору из влагалища
600 ₽
В корзину
Фемофлор-16 (Исследование микрофлоры урогенитального тракта у женщин, 16 показателей), соскоб
3 580 ₽
В корзину
Анализ микробиоты по Осипову (биотоп «Влагалище»)
5 060 ₽
В корзину
ПЦР-4 ИППП условные патогены (анализ мазка) качественный
1 750 ₽
В корзину
Основная цель лечения бактериального вагиноза — нормализовать микрофлору влагалища, сократить популяцию условно-патогенных микроорганизмов и восполнить дефицит лактобактерий. Для этого врач может назначить противобактериальные препараты и вагинальные свечи.
Для этого врач может назначить противобактериальные препараты и вагинальные свечи.
Вагинальный кандидоз
Кандидоз, или молочница, — инфекционное заболевание, которое возникает из-за активного роста условно-патогенного грибка рода Candida. Этот грибок входит в состав нормальной микрофлоры влагалища, но если количество лактобактерий уменьшается или иммунная система ослабевает, кандида начинает быстро разрастаться.
Приблизительно в 80–90% случаев возбудителем молочницы становится Candida albicans. Другие виды встречаются реже: например, при длительном течении молочницы, сахарном диабете, а также у пациенток с иммунодефицитом. Может передаваться половым путём.
Микроскопические грибы Candida albicans в 80-90% случаев являются возбудителем молочницы
Распространённые причины кандидоза:
- ослабление иммунитета, в том числе местного;
- заболевания эндокринной системы, влияющие на обмен веществ, — сахарный диабет, патологии щитовидной железы;
- ношение тесной одежды — брюки в обтяжку, синтетические легинсы;
- регулярное применение гигиенических прокладок;
- приём антибиотиков, кортикостероидов, иммунодепрессантов;
- длительное использование внутриматочных средств, влагалищных диафрагм, спермицидов;
- частое спринцевание;
- нарушения гормонального фона.

К основным проявлениям кандидоза относятся творожистые выделения белого цвета, зуд и жжение в области вульвы и влагалища, боль при мочеиспускании (дизурия), иногда — боль при половом акте (диспареуния).
При кандидозе выделения из влагалища белые, необычно густые и творожистые.
Диагностировать молочницу может врач-гинеколог. После осмотра и сбора жалоб специалист может назначить лабораторные исследования на грибок рода Candida и общее исследование микрофлоры влагалища.
Кандида, ДНК (Candida albicans, ПЦР) соскоб, кач.
460 ₽
В корзину
Кандида, ДНК (Candida albicans, ПЦР) соскоб, кол.
470 ₽
В корзину
Комплексное микологическое исследование на грибы (Candida spp, Aspergillus spp., Cryptococcus neoformans)
820 ₽
В корзину
Гинекологический мазок на флору
700 ₽
В корзину
Основная цель при лечении молочницы — восстановление нормальной микрофлоры влагалища. Дозировку противогрибковых лекарств и длительность лечения рассчитывает врач-гинеколог, основываясь на результатах лабораторных исследований.
Дозировку противогрибковых лекарств и длительность лечения рассчитывает врач-гинеколог, основываясь на результатах лабораторных исследований.
Трихомониаз
Трихомонадный вагинит, или трихомониаз, — инфекционное заболевание, передаваемое преимущественно половым путём (ИППП). Реже трихомониаз передаётся от матери к ребёнку во время родов. Инфекция, как правило, поражает не только репродуктивную систему, но и мочевыводящие пути.
Инкубационный период заболевания длится от 3 дней. У 20–40% людей заболевание протекает бессимптомно.
Возбудитель трихомониаза — патогенный одноклеточный микроорганизм Trichomonas vaginalis. Источником и распространителем инфекции может быть как женщина, так и мужчина.
Trichomonas vaginalis — вид одноклеточных простейших, возбудитель трихомониаза
Факторы, которые могут привести к развитию трихомониаза:
- незащищённый половой акт с заражённым партнёром;
- случайные половые связи;
- наличие других инфекций половых путей — например, бактериального вагиноза или кандидоза.

Симптомы трихомонадного вагинита включают выделения из влагалища серо-жёлтого цвета, часто пенистые, с неприятным запахом. Также присутствуют зуд и жжение в области половых органов, могут появиться боли при мочеиспускании и половом акте. Слизистая оболочка вульвы краснеет и отекает.
Влагалищные выделения при трихомониазе серо-жёлтые, нередко пенистые, с неприятным запахом.
Диагностика трихомониаза включает микроскопию соскоба из урогенитального тракта и цервикального канала, посев на бактерии, а также прицельный анализ на Trichomonas vaginalis.
Гинекологический мазок на флору
700 ₽
В корзину
Микроскопия урогенитального тракта
670 ₽
В корзину
Посев из цервикального канала на микрофлору с определением чувствительности возбудителя к антибактериальным препаратам и бактериофагам
1 700 ₽
В корзину
Трихомонада, ДНК (Trichomonas vaginalis, ПЦР) соскоб, кач.
460 ₽
В корзину
ПЦР-14 для женщин (ПЦР-13 + лактобактерии), кол.
6 460 ₽
В корзину
Чаще всего терапия трихомониаза предполагает приём противомикробного препарата обоими партнёрами.
Хламидийная инфекция
Урогенитальная хламидийная инфекция (хламидиоз) — одно из самых распространённых заболеваний, передаваемых половым путём. Новорождённые могут заразиться хламидиозом от матери внутриутробно или во время родов.
Возбудитель хламидийной инфекции — бактерия Chlamydia trachomatis.
Инкубационный период заболевания длится 7–14 дней, затем могут появиться первые симптомы. Однако у большинства женщин (70–95%) и у половины мужчин хламидиоз никак не проявляется, что способствует его распространению.
Факторы, которые могут привести к развитию хламидийной инфекции:
- незащищённый половой акт с заражённым партнёром;
- случайные половые связи;
- наличие других инфекций половых путей.

Симптомы урогенитальной хламидийной инфекции, если они проявились, включают нетипичные слизисто-гнойные выделения, межменструальные кровянистые выделения, боль и дискомфорт при мочеиспускании и половом акте, боль в нижней части живота.
Выделения из влагалища при хламидийной инфекции слизисто-гнойные.
Диагностикой хламидиоза занимается врач-гинеколог. Он может назначить лабораторное общее исследование соскоба из урогенитального тракта, а также прицельный анализ на хламидии.
Гинекологический мазок на флору
700 ₽
В корзину
ПЦР-13 + КВМ (кол.)
5 770 ₽
В корзину
Хламидия, ДНК (Chlamydia trachomatis, ПЦР) соскоб, кач.
460 ₽
В корзину
Хламидия, ДНК (Chlamydia trachomatis, ПЦР) соскоб, кол.
480 ₽
В корзину
Хламидийную инфекцию лечат с помощью антибиотиков.
Гонорея
Гонококковая инфекция (гонорея, или триппер) — заболевание, передаваемое половым путём, а также во время родов. Бытовым путём заболевание не распространяется.
Возбудитель гонореи — гонококковая бактерия Neisseria gonorrhoeae.
Инкубационный период гонококковой инфекции длится от 1 до 10 суток. В этот период симптомы болезни не проявляются, но носитель бактерии может заражать других людей.
Факторы, которые могут привести к развитию гонореи:
- незащищённый половой акт с заражённым человеком;
- случайные половые связи;
- наличие других инфекций половых путей.
У женщин гонорея в большинстве случаев (более 70%) протекает бессимптомно. Реже проявляются симптомы в виде слизисто-гнойных выделений из уретры и влагалища, зуда и жжения, болезненного мочеиспускания, боли при половом акте (диспареуния), иногда — боли внизу живота.
При гонорее могут появиться гнойно-слизистые выделения из влагалища жёлтого или зелёного оттенка.
Лабораторная диагностика гонореи предполагает исследование соскоба из урогенитального тракта на микрофлору и анализ на инфекции, передаваемые половым путём, в том числе прицельный — на гонококк.
Гинекологический мазок на флору
700 ₽
В корзину
ПЦР-13 + КВМ (кол.)
5 770 ₽
В корзину
Гонорея, ДНК возбудителя (Neisseria gonorrhoeae, ПЦР) соскоб, кач.
460 ₽
В корзину
Гонорея, ДНК возбудителя (Neisseria gonorrhoeae, ПЦР) соскоб, кол.
480 ₽
В корзину
Гонококковую инфекцию лечат антибиотиками.
Диагностика и лечение патологических выделений из влагалища
Аномальные выделения из влагалища — не самостоятельная патология, а признак инфекционного заболевания репродуктивной системы. Как только первопричина выделений будет диагностирована и вылечена, микрофлора влагалища нормализуется и симптом исчезнет.
Как правило, заболевания, сопровождающиеся влагалищными выделениями, лечатся антибиотиками или противогрибковыми препаратами. Период терапии и восстановления микрофлоры может длиться до 2–3 недель. Однако самостоятельно назначать себе лечение не следует: каждый возбудитель чувствителен к определённому виду антибиотиков и подобрать их правильно может только врач после осмотра и ознакомления с результатами лабораторных исследований.
К какому врачу обращаться при нездоровых выделениях из влагалища
Диагностикой и лечением заболеваний репродуктивной системы у женщин занимается врач-гинеколог. Специалист соберёт анамнез — расспросит о половых контактах, методах контрацепции, перенесённых инфекционных заболеваниях, а также о симптомах и их длительности.
Лечением заболеваний влагалища занимается гинеколог.
После опроса врач проведёт осмотр влагалища на гинекологическом кресле и при необходимости возьмёт соскоб.
В конце приёма гинеколог назначит дополнительные исследования или, если диагноз ясен, расскажет о плане лечения и выпишет лекарственные препараты.
Какие исследования назначают при патологических выделениях из влагалища
Чтобы ускорить процесс лечения, можно сдать комплексный анализ на самые распространённые патогены самостоятельно и прийти на приём к врачу с уже готовым результатом.
ПЦР-13 + КВМ (кол.)
5 770 ₽
В корзину
Гинекологический мазок на флору
700 ₽
В корзину
Однако важно понимать, что по характеру выделений и симптомам многие инфекционные заболевания половых путей схожи. Сделать более точное предположение может только специалист после осмотра слизистой оболочки влагалища и шейки матки.
Как предотвратить появление нездоровых выделений из влагалища
В большинстве случаев причиной патологических выделений из влагалища служат инфекции, передаваемые половым путём. Чтобы предотвратить заражение, рекомендуется избегать контакта или пользоваться барьерной контрацепцией (презервативами) при половом акте с потенциально заразными людьми.
Кроме того, подросткам и женщинам, ведущим половую жизнь, следует регулярно — раз в год — посещать гинеколога для профилактического осмотра и контроля здоровья репродуктивной системы.
Женщинам, живущим половой жизнью, рекомендуется посещать гинеколога раз в год.
Также девушкам и женщинам следует соблюдать правила интимной гигиены:
- Ежедневно подмывать вульву — наружные половые органы. Для этого можно использовать специальные средства для интимной гигиены. Подмываться нужно спереди назад — от вульвы к заднему проходу, не наоборот.
- Вытирать вульву отдельным полотенцем. Стирать его необходимо не реже раза в неделю.
- В длительных поездках или при невозможности регулярно подмываться следует использовать специальные влажные салфетки для интимной гигиены.
- Не проводить спринцевание влагалища без рекомендаций врача. Особенно перед посещением гинеколога. Процедура может нарушить естественную микрофлору и навредить полезным бактериям или исказить клиническую картину при осмотре.
 Влагалище справляется с очисткой самостоятельно с помощью естественных выделений.
Влагалище справляется с очисткой самостоятельно с помощью естественных выделений. - Раз в 3–4 часа менять гигиенические прокладки, тампоны и менструальные чаши. В тепле и влаге хорошо растут и развиваются различные микроорганизмы. Контакт вульвы и влагалища с ними может стать причиной инфекционного заболевания.
- Чаще носить бельё из натуральных тканей — синтетические материалы плохо пропускают воздух и могут создать парниковый эффект в области промежности. Сочетание влаги, тепла и ограниченной циркуляции воздуха — хорошие условия для размножения бактерий.
Что нормально, а что нет
Когда вы беременеете, вы, конечно, ожидаете, что ваше тело изменится, но вы, вероятно, никогда не задумывались о том, как беременность повлияет на выделения из влагалища. Сюрприз!
Даже сразу после зачатия консистенция, цвет и запах выделений при беременности могут измениться из-за колебаний гормонов. И если вы не успеваете за этими изменениями, иногда все может выглядеть странно или казаться довольно влажным. Сразу же у вас могут возникнуть вопросы о ваших выделениях на ранних сроках беременности, например, должны ли мои выделения иметь такой цвет? Этот запах нормальный? И когда я должен беспокоиться?
Сразу же у вас могут возникнуть вопросы о ваших выделениях на ранних сроках беременности, например, должны ли мои выделения иметь такой цвет? Этот запах нормальный? И когда я должен беспокоиться?
Очень важно знать, чего ожидать, поэтому мы поговорили с экспертами, чтобы получить представление о том, что является нормальными выделениями из влагалища во время беременности, что может означать ваш цвет выделений из влагалища (и поверьте нам, есть радуга возможных цветов выделений) и когда вы должны позвонить своему врачу. Следуйте нашему руководству, чтобы узнать все, что вам нужно знать о выделениях при беременности.
В этой статье:
Что такое бели?
Что такое нормальные выделения из влагалища при беременности?
Что означает цвет выделений из влагалища во время беременности
Цветовая таблица выделений из влагалища
Что делать с выделениями при беременности
Когда звонить врачу
Что такое лейкорея?
Прежде чем мы углубимся в различные типы (и цвета) выделений при беременности, которые могут возникнуть у вас, давайте сначала обратимся к белям.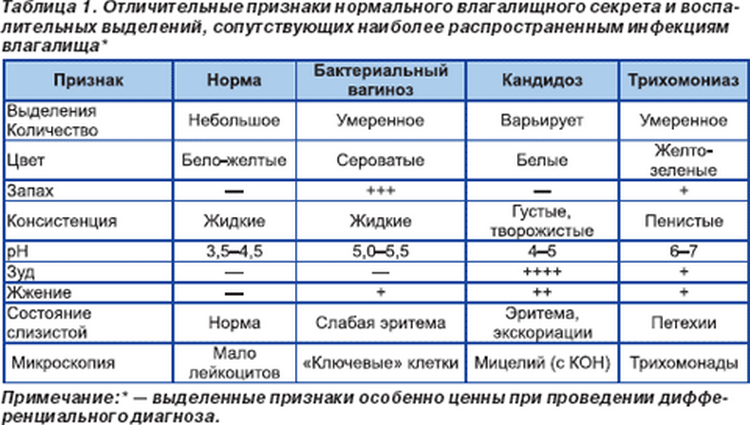 Лейкорея — это медицинский термин для нормальных выделений, которые вы можете ожидать на ранних стадиях беременности. Вы можете увидеть беловатые прозрачные выделения из влагалища со слабым запахом, которые могут быть очевидны в течение первых недель после зачатия, — говорит Николь С. Андервуд, доктор медицинских наук, акушер из Pacific Women’s Healthcare Associates в Ирвине, Калифорния. На этом этапе беременности в вашем организме повышается уровень эстрогена, который увеличивает приток крови к тазу, что, в свою очередь, заставляет слизистые оболочки увеличивать выработку, что приводит к большему количеству выделений, чем вы привыкли. Эти белые выделения при беременности могут застать некоторых женщин врасплох, будьте уверены, это совершенно нормальные выделения из влагалища во время беременности.
Лейкорея — это медицинский термин для нормальных выделений, которые вы можете ожидать на ранних стадиях беременности. Вы можете увидеть беловатые прозрачные выделения из влагалища со слабым запахом, которые могут быть очевидны в течение первых недель после зачатия, — говорит Николь С. Андервуд, доктор медицинских наук, акушер из Pacific Women’s Healthcare Associates в Ирвине, Калифорния. На этом этапе беременности в вашем организме повышается уровень эстрогена, который увеличивает приток крови к тазу, что, в свою очередь, заставляет слизистые оболочки увеличивать выработку, что приводит к большему количеству выделений, чем вы привыкли. Эти белые выделения при беременности могут застать некоторых женщин врасплох, будьте уверены, это совершенно нормальные выделения из влагалища во время беременности.
Какова цель белей?
Хотя временами бели могут показаться неприятными, на самом деле они служат нескольким целям во время беременности. Эти ранние выделения при беременности помогают защитить ваши родовые пути от инфекции и помогают поддерживать здоровый уровень бактерий. Бели также помогают вымывать мертвые клетки из влагалища.
Бели также помогают вымывать мертвые клетки из влагалища.
Что такое нормальные выделения из влагалища во время беременности?
Мы установили, что ваши выделения, скорее всего, изменятся, когда вы будете беременны. Так как же выглядят выделения при беременности? Скорее всего, вы увидите то, что мы только что назвали белями.
Также не пугайтесь; также имеет тенденцию быть на больше выделений во время беременности из-за циркулирующих дополнительных гормонов, таких как эстроген и прогестерон. Эстроген может разжижать выделения при беременности, а прогестерон — сгущать их, объясняет Кимберли Лэнгдон, доктор медицинских наук, акушер и медицинский консультант компании цифрового здравоохранения Medzino. Кроме того, железы эндоцервикса (отверстия в матку) производят больше слизи во время беременности (что, как ни странно, приводит к образованию слизистой пробки).
Вдобавок ко всему, по мере развития беременности полная матка может мешать полному опорожнению мочевого пузыря, что также делает возможным небольшое подтекание мочи, что может усилить ощущение влажности внизу. Вы также можете обнаружить, что ваши выделения во время беременности пахнут не так, как обычно, что также связано, как вы уже догадались, с гормональными колебаниями. Это нормально? Да!
Вы также можете обнаружить, что ваши выделения во время беременности пахнут не так, как обычно, что также связано, как вы уже догадались, с гормональными колебаниями. Это нормально? Да!
Выделения могут стать более густыми и липкими на поздних сроках беременности, и нередко можно увидеть слизь (которая может быть прозрачной или окрашенной в красный цвет) в течение последних нескольких недель беременности. Это ваша слизистая пробка — сгусток слизи, который помогает удерживать отверстие шейки матки закрытым. Вы можете потерять часть или всю слизистую пробку, как правило, после 37 недель. Это может быть признаком родов, но ни в коем случае не гарантией. Если вы потеряете его до 37 недель, позвоните своему врачу, так как это может быть потенциальным признаком преждевременных родов.
Что означает цвет выделений из влагалища во время беременности
Что делать, если цвет выделений при беременности не белый или прозрачный? Это не значит, что что-то не так. Например, вы также можете увидеть кровянистые выделения через неделю после зачатия.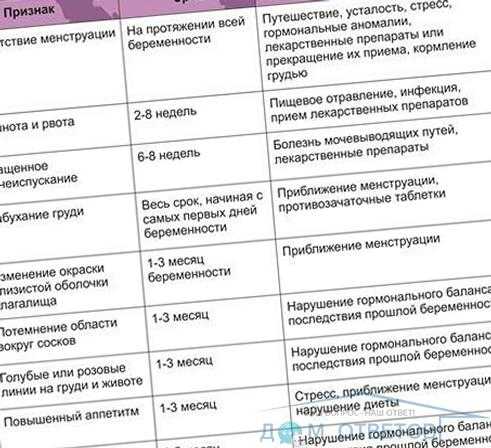 Так называемое имплантационное кровотечение происходит из-за того, что оплодотворенная яйцеклетка прикрепляется к матке. Хотя небольшие кровянистые выделения на протяжении всей беременности — подумайте: несколько пятнышек крови на нижнем белье или полоска, когда вы вытираетесь — не являются нетипичными, это то, что акушер хотел бы обсудить и контролировать, — говорит Андервуд, — поэтому сообщите своему врачу, если увидите любая кровь.
Так называемое имплантационное кровотечение происходит из-за того, что оплодотворенная яйцеклетка прикрепляется к матке. Хотя небольшие кровянистые выделения на протяжении всей беременности — подумайте: несколько пятнышек крови на нижнем белье или полоска, когда вы вытираетесь — не являются нетипичными, это то, что акушер хотел бы обсудить и контролировать, — говорит Андервуд, — поэтому сообщите своему врачу, если увидите любая кровь.
Вот полный список цветов выделений из влагалища, которые могут появляться на нижнем белье во время беременности:
Прозрачные выделения из влагалища нормально. Он может проявиться почти сразу после зачатия и может продолжаться на протяжении всей беременности.
Прозрачные, тягучие, слизистые выделения из влагалища
На поздних сроках беременности эти выделения, вероятно, являются частью слизистой пробки. Это может выйти сразу (думаю: столовая ложка желеобразного вещества) или может выйти по частям в течение последних недель беременности.
Кремовые выделения из влагалища
Бели также могут иметь беловатый оттенок (цвет обезжиренного молока). Однако, если белые выделения из влагалища комковатые и сопровождаются зудом или жжением, у вас может быть дрожжевая инфекция. Дрожжевые инфекции распространены во время беременности из-за гормональных сдвигов и изменения pH во влагалище. Прежде чем лечить себя, рекомендуется проконсультироваться с врачом; хотя ваш врач может предложить безрецептурное лечение, важно исключить любые другие проблемы.
Желтовато-коричневые выделения из влагалища
Цвет выделений из влагалища, напоминающий оттенок сливочного кофе, также может указывать на дрожжевую инфекцию. По словам Андервуда, выделения также могут быть комковатыми и иметь необычный запах.
Темно-коричневые выделения из влагалища
Темно-коричневые выделения во время беременности могут быть засохшей кровью, покидающей ваше тело, объясняет Андервуд. Несколько полос, когда вы вытираетесь, могут быть нормальными, особенно если коричневый цвет имеет желеобразную консистенцию, которая может быть частью вашей слизистой пробки, но более чем несколько полос следует обсудить с вашим врачом.
Зеленые выделения из влагалища
Зеленые зловонные выделения при беременности могут быть признаком таких инфекций, как хламидиоз или трихомониаз, говорит Лэнгдон. Это может сопровождаться зудом или жжением.
Желтые выделения из влагалища
Желтые выделения во время беременности также могут быть признаком инфекции. Имейте в виду, что случайные пятна желтоватых выделений на ежедневных прокладках или нижнем белье могут быть просто засохшей мочой, и вам не о чем беспокоиться.
Серые выделения из влагалища
Жидкие, пахнущие рыбой, серые выделения из влагалища могут указывать на такие инфекции, как бактериальный вагиноз (БВ), которые требуют лечения у врача, говорит Лэнгдон.
Розовые выделения из влагалища
Розовые выделения или выделения с розовыми прожилками означают наличие крови. Это не обязательно указывает на то, что что-то не так, но рекомендуется сразу же обсудить это с врачом, чтобы определить причину кровянистых выделений.
Красные выделения из влагалища
В то время как сильное кровотечение или выделения со сгустками могут быть признаком выкидыша, небольшое количество крови — более чем несколько пятнышек или прожилок — также требует медицинской помощи. Любые стойкие кровянистые выделения или сильное кровотечение на ранних сроках беременности должны быть оценены вашим врачом с помощью осмотра и УЗИ. «Кровотечение в первом триместре не означает, что у вас неизбежно будет выкидыш», — говорит Лэнгдон. Вместо этого это может быть признаком инфекции или может указывать на такую проблему, как предлежание плаценты, когда плацента располагается над шейкой матки. Это не чрезвычайная ситуация, но она требует наблюдения.
Таблица цветов выделений из влагалища
Изображение: Lindsey Balbierz
Как справиться с выделениями при беременности
На самом деле нет никакого способа уменьшить выделения во время беременности, но вы бы и не захотели этого. Это естественный способ вашего организма избавиться от бактерий, которые могут нанести вред вам и ребенку. Лучший способ справиться с выделениями во время беременности — держать область сухой и чистой.
Лучший способ справиться с выделениями во время беременности — держать область сухой и чистой.
Ношение хлопчатобумажного нижнего белья и ежедневных ежедневных прокладок или смена нижнего белья один раз в день помогут сохранить ощущение свежести, а также облегчат отслеживание любых отклонений. Если у вас обильные выделения, вы всегда можете использовать прокладку для дополнительной защиты. Однако держитесь подальше от тампонов и спринцеваний, предупреждает Андервуд, поскольку попадание чего-либо во влагалище во время беременности может увеличить риск заражения. Вам также не нужно использовать какие-либо салфетки; помните, ваше влагалище естественным образом очищается. Кроме того, салфетки также потенциально могут изменить уровень pH в ваших половых путях и привести к инфекции.
Когда звонить врачу
Если вы когда-нибудь нервничаете из-за выделений из влагалища во время беременности, не стесняйтесь звонить своему врачу, который захочет услышать, если что-то необычное для вас, особенно если выделения сопровождаются болью, зудом или жжением. «Мы говорим об этом весь день, поэтому, если у вас есть какие-либо вопросы, мы хотим знать», — говорит Андервуд.
«Мы говорим об этом весь день, поэтому, если у вас есть какие-либо вопросы, мы хотим знать», — говорит Андервуд.
Если у вас появились какие-либо из следующих признаков или симптомов, связанных с выделениями во время беременности, обратитесь к врачу:
- Сжигание
- Зуд
- Боль
- Неприятный запах
- Отек
- Выделения с примесью крови (нередко в выделениях можно увидеть кровь, но если выделения кровянистые и водянистые, обратитесь к врачу)
- Выделения зеленого, желтого или серого цвета
- Пенистые или водянистые выделения
Обратите внимание, что половой акт может изменить консистенцию выделений из влагалища во время беременности. Отслеживание того, когда происходят эти изменения — например, появление нескольких полос розовых выделений после секса — может помочь вам следить за выделениями во время беременности и сообщать врачу о любых паттернах, которые вы можете заметить.
На более поздних сроках беременности, если вы испытываете значительную влажность, это может сигнализировать об разрыве амниотической оболочки, требующем немедленного вмешательства.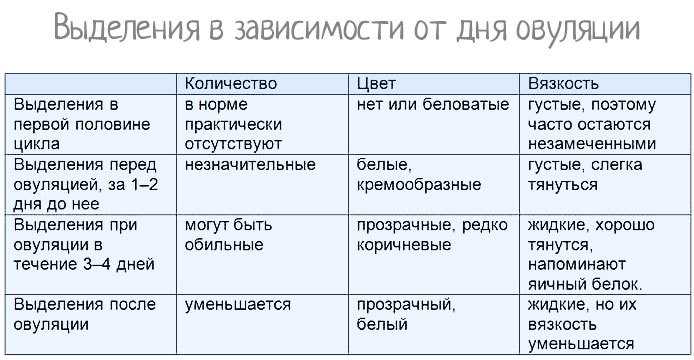 Поскольку амниотическая жидкость прозрачна и не имеет запаха, ее бывает трудно отличить от типичных выделений при беременности. Один из способов оценки: наденьте новую пару трусов или новую ежедневную прокладку на час. Андервуд говорит, что если через час вы заметно промокнете или промокнете, возможно, стоит обратиться к врачу.
Поскольку амниотическая жидкость прозрачна и не имеет запаха, ее бывает трудно отличить от типичных выделений при беременности. Один из способов оценки: наденьте новую пару трусов или новую ежедневную прокладку на час. Андервуд говорит, что если через час вы заметно промокнете или промокнете, возможно, стоит обратиться к врачу.
Во время беременности вы заметите множество изменений в своем организме, и некоторые из них могут проявиться в выделениях. Хотя бели абсолютно нормальны, важно следить за своими выделениями, так как они могут многое рассказать вам о том, через что проходит ваше тело — может быть, вы заметили признаки слизистой пробки, что означает, что ребенок уже в пути, или, возможно, вы обнаружить симптомы инфекции. Чем больше вы будете знакомиться с тем, что происходит внизу, тем больше вы будете в гармонии со своим телом и ребенком.
Информация об экспертах:
Николь С. Андервуд, , доктор медицинских наук, акушер в Pacific Women’s Healthcare Associates в Ирвине, Калифорния. Она получила медицинскую степень в Медицинском колледже Сидни Киммела при Университете Томаса Джефферсона.
Она получила медицинскую степень в Медицинском колледже Сидни Киммела при Университете Томаса Джефферсона.
Кимберли Лэнгдон, MD, акушер и медицинский консультант компании цифрового здравоохранения Medzino. Она получила степень доктора медицины в Медицинском колледже Университета штата Огайо в 1991 году.
Обратите внимание: Bump и содержащиеся в нем материалы и информация не предназначены и не представляют собой медицинские или иные медицинские рекомендации или диагнозы и не должны использоваться как таковые. Вы должны всегда консультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Плюс, больше от The Bump:
Лучшее нижнее белье для беременных для максимального комфорта
14 Ранние признаки беременности
Что нужно знать о сексе во время беременности
Беременность на сроке от 23 до 26 недель
Медицинское обследование на сайте Drugs.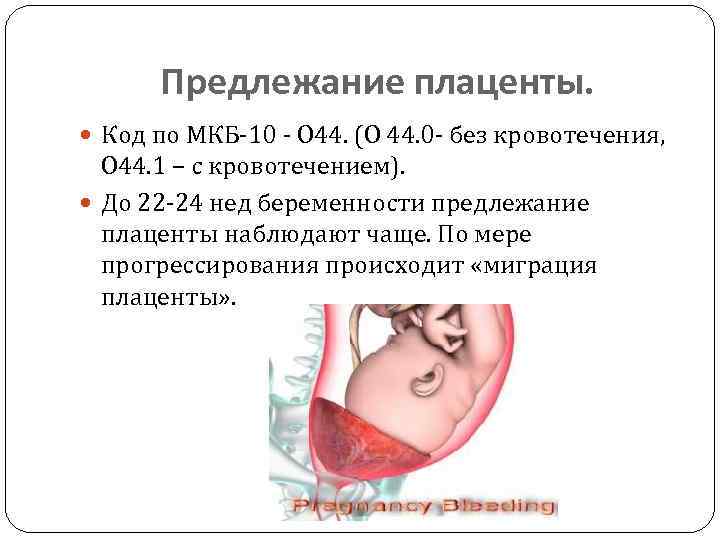 com. Последнее обновление: 2 апреля 2023 г.
com. Последнее обновление: 2 апреля 2023 г.
- Примечания по уходу
- Последующий уход
- Амбулатория
- Выпуск
- Испанский
Какие изменения происходят в моем теле?
Сейчас вы близки или находитесь в начале третьего триместра. Третий триместр начинается в 24 недели и заканчивается родами. По мере того, как ваш ребенок становится больше, у вас могут появиться определенные симптомы. Они могут включать боль в спине или по бокам живота. У вас также могут быть растяжки на животе, груди, бедрах или ягодицах. У вас также может быть запор.
Как мне ухаживать за собой на данном этапе беременности?
| |
- Ешьте разнообразную здоровую пищу. К здоровой пище относятся фрукты, овощи, цельнозерновой хлеб, обезжиренные молочные продукты, бобовые, нежирное мясо и рыба. Пейте жидкости согласно инструкции. Спросите, сколько жидкости вы выпиваете каждый день и какие жидкости лучше всего подходят для вас.
 Ограничьте потребление кофеина до менее 200 миллиграммов в день. Ограничьте потребление рыбы до 2 порций в неделю. Выбирайте рыбу с низким содержанием ртути, такую как консервированный светлый тунец, креветки, лосось, треска или тилапия. Сделай , а не ешьте рыбу с высоким содержанием ртути, такую как рыба-меч, кафельная рыба, королевская макрель и акула.
Ограничьте потребление кофеина до менее 200 миллиграммов в день. Ограничьте потребление рыбы до 2 порций в неделю. Выбирайте рыбу с низким содержанием ртути, такую как консервированный светлый тунец, креветки, лосось, треска или тилапия. Сделай , а не ешьте рыбу с высоким содержанием ртути, такую как рыба-меч, кафельная рыба, королевская макрель и акула. - Лечение болей в спине. Не стойте в течение длительного времени и не поднимайте тяжелые предметы. Сохраняйте правильную осанку, когда стоите, приседаете или наклоняетесь. Носите обувь на низком каблуке с хорошей поддержкой. Отдых также может помочь облегчить боль в спине. Спросите своего лечащего врача об упражнениях, которые вы можете выполнять для укрепления мышц спины.
- Принимайте витамины для беременных в соответствии с указаниями. Ваша потребность в определенных витаминах и минералах, таких как фолиевая кислота, увеличивается во время беременности.
 Витамины для беременных содержат некоторые дополнительные витамины и минералы, которые вам нужны. Пренатальные витамины также могут помочь снизить риск некоторых врожденных дефектов.
Витамины для беременных содержат некоторые дополнительные витамины и минералы, которые вам нужны. Пренатальные витамины также могут помочь снизить риск некоторых врожденных дефектов. - Поговорите со своим лечащим врачом о физических упражнениях. Умеренные физические нагрузки помогут вам оставаться в форме. Ваш лечащий врач поможет вам спланировать программу упражнений, безопасную для вас во время беременности.
- Не курить. Курение увеличивает риск выкидыша и других проблем со здоровьем во время беременности. Курение может привести к тому, что ваш ребенок родится слишком рано или будет меньше весить при рождении. Если вам нужна помощь в отказе от курения, обратитесь к своему поставщику медицинских услуг за информацией.
- Не употребляйте алкоголь. Алкоголь переходит от вашего организма к ребенку через плаценту. Это может повлиять на развитие мозга вашего ребенка и вызвать фетальный алкогольный синдром (ФАС).
 ФАС — это группа состояний, которые вызывают проблемы с психикой, поведением и ростом.
ФАС — это группа состояний, которые вызывают проблемы с психикой, поведением и ростом. - Поговорите со своим лечащим врачом, прежде чем принимать какие-либо лекарства. Многие лекарства могут нанести вред вашему ребенку, если вы принимаете их во время беременности. Не принимайте какие-либо лекарства, витамины, травы или добавки, не посоветовавшись предварительно со своим лечащим врачом. Никогда не употребляйте нелегальные или уличные наркотики (например, марихуану или кокаин) во время беременности.
Какие советы по безопасности во время беременности?
- Избегайте горячих ванн и саун. Не принимайте джакузи или сауну во время беременности, особенно в первом триместре. Горячие ванны и сауны могут повысить температуру вашего ребенка и увеличить риск врожденных дефектов.
- Избегайте токсоплазмоза. Это инфекция, вызванная употреблением в пищу сырого мяса или нахождением рядом с инфицированными кошачьими фекалиями.
 Это может вызвать врожденные дефекты, выкидыши и другие проблемы. Мойте руки после прикосновения к сырому мясу. Прежде чем есть мясо, убедитесь, что оно хорошо приготовлено. Избегайте сырых яиц и непастеризованного молока. Используйте перчатки или попросите кого-нибудь почистить лоток вашей кошки, пока вы беременны.
Это может вызвать врожденные дефекты, выкидыши и другие проблемы. Мойте руки после прикосновения к сырому мясу. Прежде чем есть мясо, убедитесь, что оно хорошо приготовлено. Избегайте сырых яиц и непастеризованного молока. Используйте перчатки или попросите кого-нибудь почистить лоток вашей кошки, пока вы беременны.
Какие изменения происходят с моим ребенком?
К 26 неделям ваш ребенок будет весить около 2 фунтов. Ваш ребенок будет около 10 дюймов в длину от макушки до крупа (попа ребенка). Теперь движения вашего ребенка намного сильнее. Глаза вашего малыша почти полностью сформированы и могут частично открываться. Ваш ребенок также спит и просыпается.
Что мне нужно знать о дородовом уходе?
Ваш лечащий врач проверит ваше кровяное давление и вес. Вам также может понадобиться следующее:
- Анализ мочи также может быть проведен для проверки содержания сахара и белка. Это могут быть признаки гестационного диабета или инфекции.
 Белок в моче также может быть признаком преэклампсии. Преэклампсия — это состояние, которое может развиться на 20-й неделе беременности или позже. Это вызывает высокое кровяное давление и может вызвать проблемы с почками и другими органами.
Белок в моче также может быть признаком преэклампсии. Преэклампсия — это состояние, которое может развиться на 20-й неделе беременности или позже. Это вызывает высокое кровяное давление и может вызвать проблемы с почками и другими органами. - Может быть проведен скрининг на гестационный диабет . Ваш лечащий врач может заказать одноэтапный или двухэтапный пероральный тест на толерантность к глюкозе (ПГТТ).
- Одноэтапная программа OGTT: Ваш уровень сахара в крови будет проверен после того, как вы не ели в течение 8 часов (натощак). Затем вам дадут напиток с глюкозой. Ваш уровень будет проверен снова через 1 час и 2 часа после того, как вы выпьете напиток.
- 2-этапная ОГТТ: Вам не нужно голодать для первой части теста. Вы будете пить глюкозу в любое время суток. Уровень сахара в крови будет проверен через 1 час. Если уровень сахара в крови выше определенного уровня, будет назначен еще один тест. Вы будете голодать, и ваш уровень сахара в крови будет проверен.
 Вы будете пить глюкозу. Ваша кровь будет проверена снова через 1 час, 2 часа и 3 часа после того, как вы закончите пить глюкозу.
Вы будете пить глюкозу. Ваша кровь будет проверена снова через 1 час, 2 часа и 3 часа после того, как вы закончите пить глюкозу.
- Высота дна матки — это измерение матки для проверки роста вашего ребенка. Это число обычно совпадает с количеством недель беременности.
- Будет проверена частота сердечных сокращений вашего ребенка .
Когда следует обратиться за неотложной помощью?
- У вас появляется сильная головная боль, которая не проходит.
- У вас появились новые или усиленные изменения зрения, такие как нечеткое или пятнистое зрение.
- У вас появилась новая или увеличенная опухоль на лице или руках.
- У вас выделения из влагалища или кровотечение.
- У вас отошли воды или вы чувствуете, как из влагалища вытекает или сочится теплая вода.
Когда мне следует позвонить своему врачу или акушеру?
- У вас спазмы в животе, давление или напряжение.

- У вас изменились выделения из влагалища.
- У вас легкое кровотечение.
- У вас озноб или лихорадка.
- У вас зуд, жжение или боль во влагалище.
- У вас желтые, зеленые, белые или зловонные выделения из влагалища.
- У вас боли или жжение при мочеиспускании, меньше мочи, чем обычно, розовая или кровавая моча.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
Вы имеете право помочь спланировать свое лечение. Узнайте о состоянии вашего здоровья и способах его лечения. Обсудите варианты лечения с поставщиками медицинских услуг, чтобы решить, какую помощь вы хотите получить. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация является только учебным пособием. Он не предназначен в качестве медицинского совета для отдельных состояний или методов лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы убедиться, что она безопасна и эффективна для вас.

