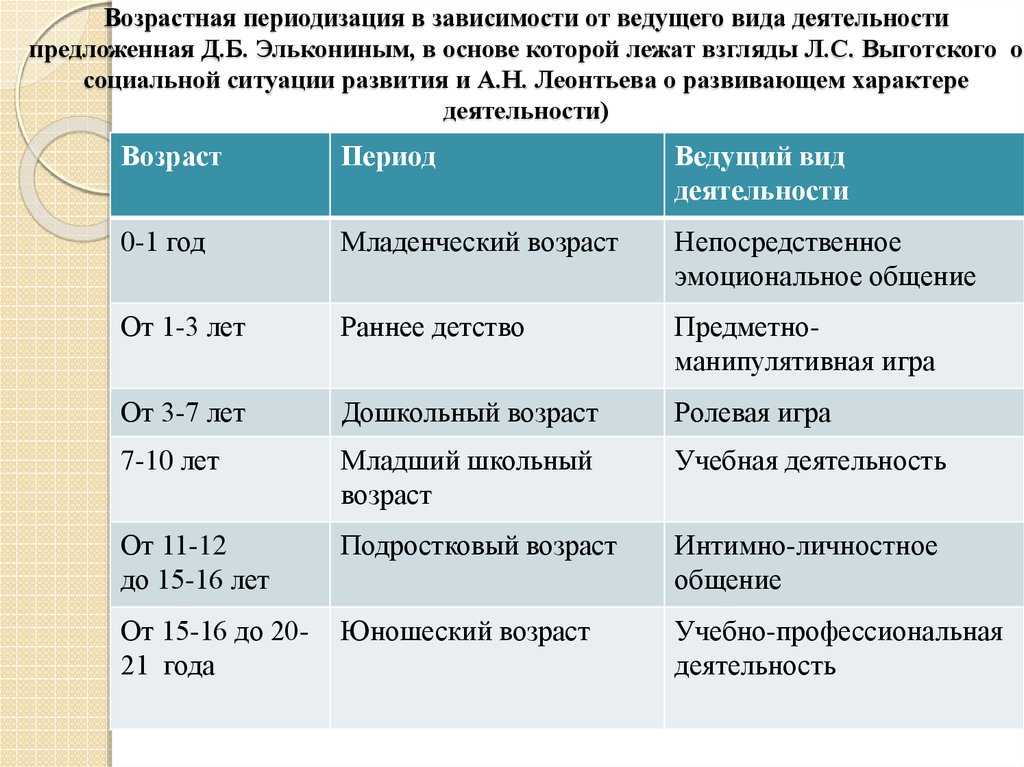
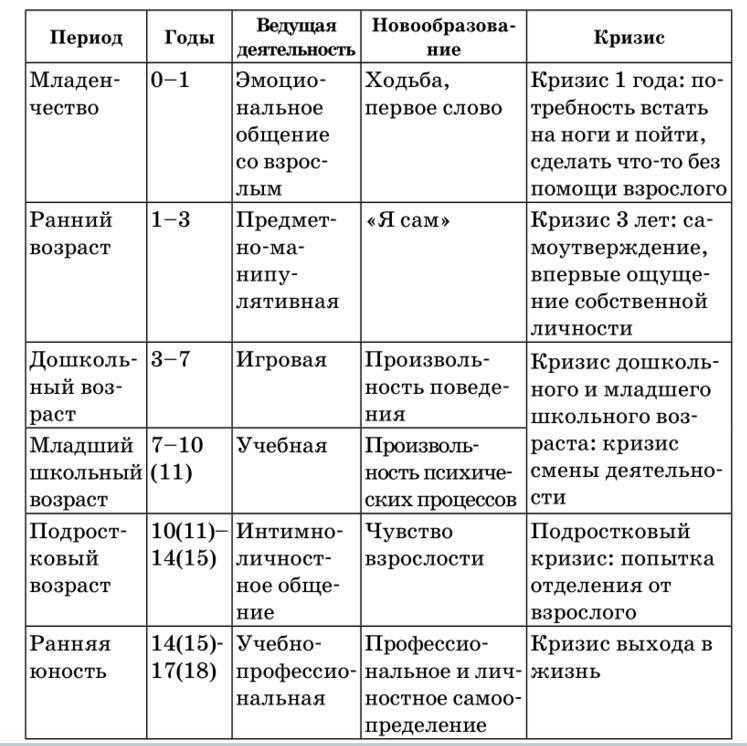
Содержание
Показатели качества жизни у возрастных первородящих
PERINATOLOGIYA I PEDIATRIYA.2016.1(65):55-58;doi 10.15574/PP.2016.65.55
Показатели качества жизни у возрастных первородящих
Коломиец Е. В.
ГУ «Институт педиатрии, акушерства и гинекологии НАМН Украины», г. Киев
Цель — изучить показатели качества жизни у возрастных первородящих.
Пациенты и методы. Исследование показателей качества жизни проводилось в двух группах: І группа — возрастные первородящие (от 30 до 45 лет) — 100 пациенток; ІІ группа (контрольная) — молодые первородящие (от 18 до 30 лет) — 100 пациенток. Методом оценки качества жизни был опросник SF-36 Health Status Survey, разработанный The Health Institute, New England Medical Center, Boston, USA.
Результаты. Полученные результаты, то есть качество жизни, были лучшими во ІІ группе — молодых первородящих. Значительно ниже, кроме социальной роли и болевого синдрома, были показатели в І группе — у возрастных первородящих.
Выводы. У возрастных первородящих имело место существенное ухудшение показателей качества жизни по сравнению с молодыми первородящими (кроме социальной роли и болевого синдрома). Более низкие показатели качества жизни в І группе женщин были по шкалам: физическое функционирование, общее здоровье, эмоциональное состояние. Самыми низкими были баллы по шкале физическое состояние. Изучение показателей качества жизни у возрастных первородящих является неотъемлемой составляющей наблюдения в период вынашивания беременности. Это позволяет адекватно оценить и своевременно корригировать: физическую, социальную и психоэмоциональную функции в интересах матери и плода.
Ключевые слова: поздняя первая беременность, возрастные первородящие, качество жизни.
Литература:
1. Вплив нервово-психічного напруження на перебіг вагітності та пологів у молодих жінок / П.М. Веропотвелян, М.П. Веропотвелян, О.М. Панасенко, А.С. Шевченко // Педіатрія, акушерство та гінекологія. — 2006. — № 3. — С. 74—77.
2. Гайсин И.Р. Качество жизни беременных с артериальной гипертонией / И.Р. Гайсин, Л.А. Лещинский // Казанский медицинский журнал. — 2005. — № 5. — С. 368—372.
3. Исследование качества жизни в медицине / А.А. Новик, Т.И. Ионова ; под ред. акад. РАМН Ю.Л.— Шевченко. — Москва : ГЭОТАР-Медиа, 2004. — С. 12—13.
4. Новик А.А. Руководство по исследованию качества жизни в медицине / А.А. Новик, Т.И. Ионова. — Санкт-Петербург, 2002. — С. 15—40.
 Ventegodt, T. Flensborg-Madsen, N.J. Anderson, J. Merrick // Scientific. World J. — 2005. — Vol. 5. — P. 933—941. http://dx.doi.org/10.1100/tsw.2005.112; PMid:16327937
Ventegodt, T. Flensborg-Madsen, N.J. Anderson, J. Merrick // Scientific. World J. — 2005. — Vol. 5. — P. 933—941. http://dx.doi.org/10.1100/tsw.2005.112; PMid:16327937 6. Ware J.E. SF-36 Physical and Mental Health Summary Scales: A User’s Manual / J.E. Ware, M. Kosinski, S.D. Keller. — The Health Institute, New England Medical Center. Boston, Mass, 1994.
7. Ware J.E. The SF-36 Health Survey: Manual and Interpretation Guide. / J.E. Jr Ware, K.K. Snow, M. Kosinski, B. Gandek. — Boston, Mass: The Health Institute, New England Medical Center. — 1993.
8. Which factors determine our quality of life, health and ability? [Results from a Danish population sample and the Copenhagen Perinatal Cohort] / S. Ventegodt, T.F. Madsen, N.J. Andersen, J. Merrick // J. Coll. Physicians. Surg. Pak. — 2008. — Vol. 18. — P. 445—450. PMid:18760073
Возрастная первородящая / Женщина и Город
Дети / Готовимся стать мамой
от 29.03.2021
«Старородящая». Этим жутковатым термином («уже старая, а все еще пытается родить») еще совсем недавно называли женщин, впервые забеременевших в 25 лет и позже! Теперь его заменили на более благозвучный — «возрастная первородящая» — да и планка сдвинулась к 30 годам. И все равно в нем есть нечто тревожное, даже угрожающее. «Часики тикают, что же ты так с этим затянула-то…»
И все равно в нем есть нечто тревожное, даже угрожающее. «Часики тикают, что же ты так с этим затянула-то…»
Наши бабушки все еще убеждены, что незамужняя женщина 23 лет — никому не нужная старая дева, а затягивать с рождением первого ребенка до 25 лет (и уж тем более до 30!) — глупость и стыд. Такие убеждения складывались столетиями, однако в конце XX века реалии начали меняться.
Откуда берется такая тенденция? Женщины откладывают рождение первого ребенка по разным причинам.
- Желание реализовать себя, прежде чем заводить детей. Времена, когда единственным предназначением женщины считались семья и дом, давно минули.
 Теперь мы хотим получить хорошее образование (порой и не одно), сделать карьеру, посмотреть мир, чего-то достичь, да и вообще творить и развиваться. И нередко наши планы трудно совместить с воспитанием детей.
Теперь мы хотим получить хорошее образование (порой и не одно), сделать карьеру, посмотреть мир, чего-то достичь, да и вообще творить и развиваться. И нередко наши планы трудно совместить с воспитанием детей. - Ответственность. Многие женщины считают, что биологическая готовность организма к родам как таковая ничего не значит. Гораздо важнее другое, а вот что именно — ответ у каждой свой. Кто-то планирует сначала выйти на определенный уровень материального благополучия, для кого-то важно встретить достойного отца для будущих детей, некоторые считают себя недостаточно сформировавшимися личностями для осознанного родительства.
- Бесплодие. Некоторые женщины планируют завести ребенка задолго до 30 лет, однако природа распоряжается иначе, и сперва приходится пройти обследование и лечение от бесплодия.
- Нелюбовь к детям, страх перед материнством. Часто такие женщины вообще не заводят детей, но порой жизнь заставляет их пересмотреть убеждения — например, родители и муж оказывают давление или хочется обеспечить себе помощь и опеку в старости.
Но стоит ли бояться, если первая беременность наступает в 30 лет и позже? Действительно ли «возрастную первородящую» на каждом шагу ожидают проблемы и осложнения? К счастью, многие из таких опасений преувеличены.
С возрастом действительно несколько повышается вероятность выкидыша, преждевременных родов, осложнений беременности. Наш организм уже немного хуже справляется со своими функциями, а клетки — в том числе половые — неизбежно накапливают генетические «поломки». Мужчинам повезло больше: их сперматозоиды постоянно обновляются, а вот у женщин весь запас яйцеклеток остается неизменным с рождения. Поэтому считается, что вероятность выносить и родить абсолютно здорового ребенка с возрастом уменьшается. Однако все не так плохо, как может показаться. Например, возрастной риск по синдрому Дауна считается повышенным только после 35 лет, но даже после 40 шанс иметь здоровых детей все еще очень высок.
Завести первого ребенка до 30 советуют еще и потому, что в 35 у одной и той же женщины хронических заболеваний, вероятно, будет все же больше, чем в 18. Однако и это не аксиома.
Кроме того, наряду с недостатками у позднего материнства есть и преимущества.
- Психологическая готовность. Многие психологи считают, что если оптимальный срок для родов с биологической точки зрения составляет 18-23 года, то с психологической — гораздо позже, 30-35 лет. Женщина к этому времени является взрослой уже не только по паспорту, у нее немалый жизненный опыт, устоявшиеся убеждения, зрелые взгляды на жизнь и куда большая ответственность.
- Меньше сожалений о нереализованных мечтах. К 30 годам женщина вполне может успеть получить образование, сделать карьеру, посмотреть мир и осуществить хотя бы самые главные свои мечты. Теперь посвятить себя воспитанию ребенка будет куда проще.
- Более ответственное отношение к беременности.
 Как правило, такая беременность желанная, и к ее планированию будущие мамы относятся более серьезно. Например, они гораздо чаще проходят все необходимые предварительные обследования, а не надеются, что все и так будет хорошо. Зрелые женщины вообще больше берегут здоровье — как свое, так и малыша — и чаще выполняют все рекомендации врача.
Как правило, такая беременность желанная, и к ее планированию будущие мамы относятся более серьезно. Например, они гораздо чаще проходят все необходимые предварительные обследования, а не надеются, что все и так будет хорошо. Зрелые женщины вообще больше берегут здоровье — как свое, так и малыша — и чаще выполняют все рекомендации врача. - Омоложение организма. Беременность изменяет гормональный фон организма, и часто женщина буквально расцветает.
- Материальная стабильность и более высокий уровень жизни. Молодая семья далеко не всегда может позволить себе собственное жилье и имеет достаточный для самостоятельной жизни уровень доходов, особенно если оба родителя еще студенты. А ведь беременность иногда оказывается весьма дорогим удовольствием. Будущая мама должна как минимум полноценно питаться, и даже у молодой здоровой женщины может возникнуть необходимость принимать для сохранения беременности дорогостоящие лекарства. А после рождения ребенка в перечень обязательных трат добавляются подгузники, одежда, игрушки, питание для малыша…
- Больший опыт семейных отношений.
 Большинство браков распадаются в первые годы после их заключения, и нередко это случается после рождения ребенка, к которому один или оба родителя, как оказывается, все-таки не были готовы. Когда обоим будущим родителям за 30, высока вероятность, что они вместе не первый год, успели как следует изучить друг друга, а прибавление в семье — действительно взвешенное решение. А значит, ребенку в будущем не придется расти в неполной семье.
Большинство браков распадаются в первые годы после их заключения, и нередко это случается после рождения ребенка, к которому один или оба родителя, как оказывается, все-таки не были готовы. Когда обоим будущим родителям за 30, высока вероятность, что они вместе не первый год, успели как следует изучить друг друга, а прибавление в семье — действительно взвешенное решение. А значит, ребенку в будущем не придется расти в неполной семье.
Из всего вышеперечисленного можно сделать вывод, что времена меняются и первая беременность после 30 лет становится абсолютно нормальным явлением. Сейчас здоровье гораздо больше зависит не только от возраста и наследственности, но и во многом от образа жизни, который мы ведем. Если еще 150 лет назад 35-летняя женщина была почти старухой, у которой вскорости должны были появиться внуки, то теперь она вполне может быть здоровой молодой мамой. Порой — куда более здоровой, чем 20-летняя. Психологическая и материальная готовность к прибавлению в семье тоже имеет немалое значение.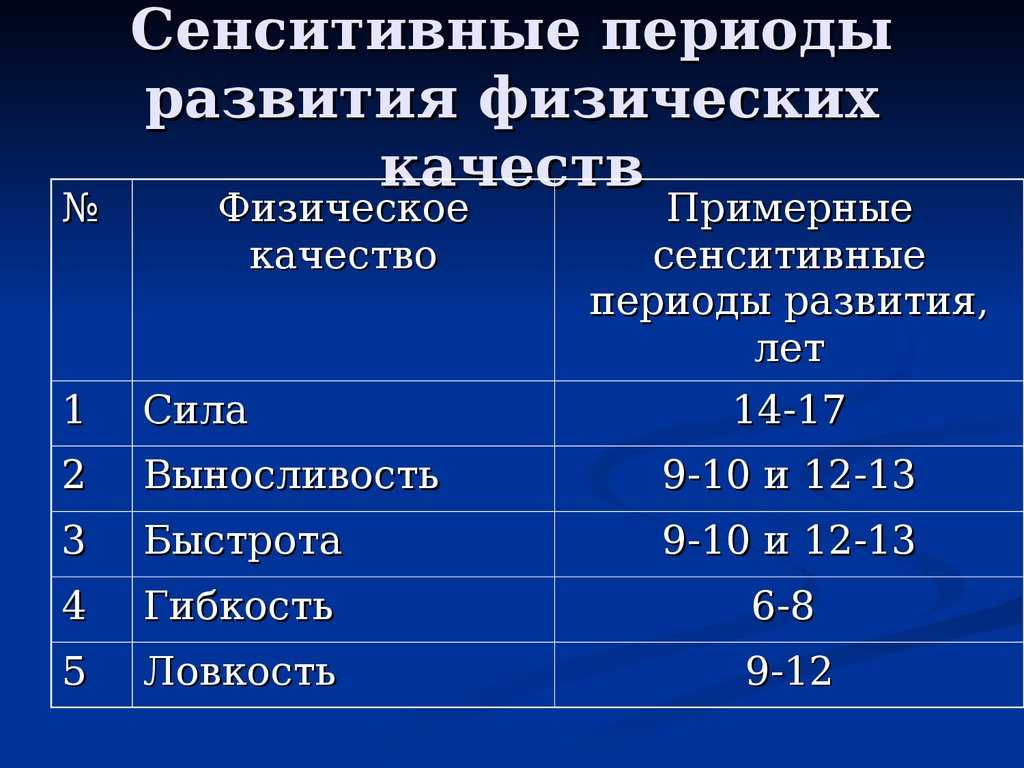 Ребенку, вынужденному расти в условиях постоянной нехватки денег с родителями, которые еще сами до конца не повзрослели и постоянно сожалеют о нереализованных планах, вряд ли будет легче от того, что он родился абсолютно здоровым.
Ребенку, вынужденному расти в условиях постоянной нехватки денег с родителями, которые еще сами до конца не повзрослели и постоянно сожалеют о нереализованных планах, вряд ли будет легче от того, что он родился абсолютно здоровым.
Александра К.
Женщина и Город
Поделиться
Вернуться к списку статей
Читайте также
Является ли первородство фактором риска беременностей в более старшем возрасте?
Сравнительное исследование
. 2017 июнь; 30 (11): 1283-1287.
дои: 10.1080/14767058.2016.1211633.
Epub 2016 2 августа.
Хакан Калайчи 1 , Халис Оздемир 1 , Дидем Алкас 1 , Тайфун Кок 1 , Эбру Тарим 1
принадлежность
- 1 a Клиника акушерства и гинекологии Аданской больницы Баскентского университета, Адана, Турция.
- PMID: 27406982
- DOI: 10.1080/14767058.2016.1211633
Сравнительное исследование
Hakan Kalayci et al.
J Matern Fetal Neonatal Med. 2017 июнь
2017 июнь
. 2017 июнь; 30 (11): 1283-1287.
дои: 10.1080/14767058.2016.1211633. Epub 2016 2 августа.
Авторы
Хакан Калайчи 1 , Халис Оздемир 1 , Дидем Алкас 1 , Тайфун Кок 1 , Эбру Тарим 1
принадлежность
- 1 a Клиника акушерства и гинекологии Аданской больницы Баскентского университета, Адана, Турция.
- PMID: 27406982
- DOI:
10.
 1080/14767058.2016.1211633
1080/14767058.2016.1211633
Абстрактный
Задача: В настоящее время все больше женщин откладывают деторождение до 40 лет. В этом исследовании сравнивались особенности беременности и матери, беременность и исходы плода у повторнородящих и первородящих пациенток. Мы сравнили те же факторы между вспомогательными репродуктивными технологиями (ВРТ) и первородящими пациентками, не получающими ВРТ, из-за высокой доли ВРТ, используемой у первородящих пациенток.
Методы: В исследовании ретроспективно обследовано 1680 пациентов в возрасте 35 лет и старше в период с марта 2008 г. по февраль 2015 г.
Результаты: Сравнивая характеристики этих двух групп, можно отметить повышенную частоту трудоустройства и использования АРТ у первородящих пациенток, в то время как масса тела при рождении имеет тенденцию к увеличению в группе повторнородящих.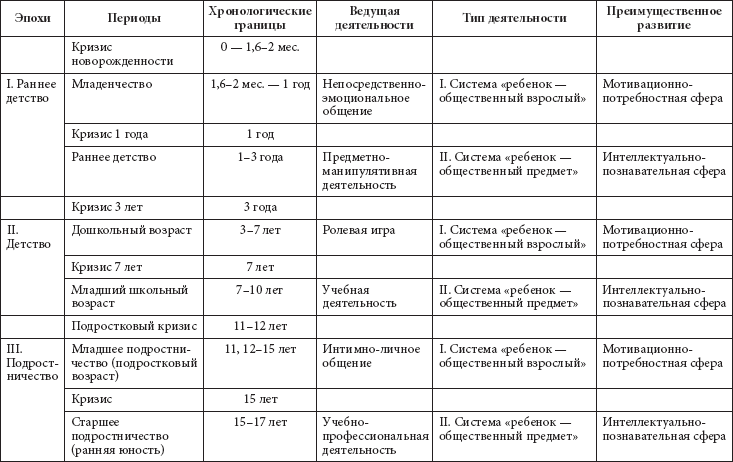 Достоверных различий в осложнениях беременности, кроме гипертонических расстройств, таких как преэклампсия и HELLP-синдром, которые достоверно чаще встречались у первородящих пациенток, не выявлено. Частота задержки роста плода и перинатальной смертности была достоверно выше у первородящих женщин. Сравнение данных между первородящими пациентками, получавшими ВРТ, и пациентами, не получавшими ВРТ, показало, что группа ВРТ имела более высокий исходный индекс массы тела и более низкий уровень курения. Между этими двумя группами не наблюдалось существенных различий в осложнениях беременности или исходе плода.
Достоверных различий в осложнениях беременности, кроме гипертонических расстройств, таких как преэклампсия и HELLP-синдром, которые достоверно чаще встречались у первородящих пациенток, не выявлено. Частота задержки роста плода и перинатальной смертности была достоверно выше у первородящих женщин. Сравнение данных между первородящими пациентками, получавшими ВРТ, и пациентами, не получавшими ВРТ, показало, что группа ВРТ имела более высокий исходный индекс массы тела и более низкий уровень курения. Между этими двумя группами не наблюдалось существенных различий в осложнениях беременности или исходе плода.
Заключение: Первородство связано с увеличением числа беременностей и осложнений у плода при беременностях в пожилом возрасте. Однако использование АРТ в этой возрастной группе, по-видимому, не является дополнительным фактором риска.
Ключевые слова: Пожилой материнский возраст; вспомогательная репродуктивная техника; акушерский исход плода; повторнородящие; осложнение беременности; первородящий.
Похожие статьи
Первородство, вспомогательная репродукция и преждевременные роды при многоплодной беременности: популяционное исследование.
Эрез О., Майер А., Шохам-Варди И., Дуклер Д., Мазор М. Эрез О и др. Arch Gynecol Obstet. 2008 г., апрель 277(4):311-7. doi: 10.1007/s00404-007-0492-4. Epub 2007 31 октября. Arch Gynecol Obstet. 2008. PMID: 17972089
Связь между очень пожилым возрастом матери и неблагоприятными исходами беременности: перекрестное японское исследование.
Огава К., Ураяма К.Ю., Танигаки С., Саго Х., Сато С., Сайто С., Морисаки Н. Огава К. и др. BMC Беременность Роды. 2017 10 октября; 17 (1): 349. doi: 10.1186/s12884-017-1540-0. BMC Беременность Роды. 2017. PMID: 2
- 67
Бесплатная статья ЧВК.

Очень пожилой материнский возраст и заболеваемость в Виктории, Австралия: популяционное исследование.
Кэролан М.С., Дэйви М.А., Биро М., Кили М. Кэролан М.С. и соавт. BMC Беременность Роды. 2013 27 марта; 13:80. дои: 10.1186/1471-2393-13-80. BMC Беременность Роды. 2013. PMID: 23537152 Бесплатная статья ЧВК.
Исходы родов при одноплодных вагинальных родах у женщин, получавших ВРТ, субфертильных и фертильных первородящих женщин.
Stern JE, Liu CL, Cabral HJ, Richards EG, Coddington CC, Hwang S, Dukhovny D, Diop H, Missmer SA. Стерн Дж. Э. и соавт. J Assist Reprod Genet. 2018 Сен;35(9)): 1585-1593. doi: 10.1007/s10815-018-1238-x. Epub 2018 20 июня. J Assist Reprod Genet. 2018. PMID: 29926374 Бесплатная статья ЧВК.

Возраст матери ≥45 лет и материнские и перинатальные исходы: обзор доказательств.
Кэролан М. Кэролан М. Акушерство. 2013 май; 29(5):479-89. doi: 10.1016/j.midw.2012.04.001. Epub 2012 16 ноября. Акушерство. 2013. PMID: 23159159 Рассмотрение.
Посмотреть все похожие статьи
Цитируется
Влияние паритета на акушерские и перинатальные исходы при беременности в возрасте 40 лет и старше: ретроспективное исследование.
Genc S, Emeklioglu CN, Cingillioglu B, Akturk E, Ozkan HT, Mihmanlı V. Генк С. и соавт. Croat Med J. 30 апреля 2021 г .; 62 (2): 130–136. doi: 10.3325/cmj.2021.62.130. Хорватский мед J. 2021. PMID: 33938652 Бесплатная статья ЧВК.
Корреляция между возрастом матери, паритетом, диастолической функцией сердца и частотой преэклампсии.
Чжу Д., Чен В., Пан Ю., Ли Т., Цуй М., Чен Б. Чжу Д и др. Научный представитель 2021 г. 23 апреля; 11 (1): 8842. doi: 10.1038/s41598-021-87953-x. Научный представитель 2021. PMID: 33893350 Бесплатная статья ЧВК.
Связь между пожилым материнским возрастом и материнской и неонатальной заболеваемостью: перекрестное исследование населения Испании.
Кастельейро А., Пас-Зулуэта М., Парас-Браво П., Руис-Аскона Л., Сантибаньес М. Кастельейро А. и др. ПЛОС Один. 2019 26 ноября; 14 (11): e0225074. doi: 10.1371/journal.pone.0225074. Электронная коллекция 2019. ПЛОС Один. 2019. PMID: 31770385 Бесплатная статья ЧВК.

Оценка исходов беременности в пожилом материнском возрасте.
Радонь-Покрацка М., Адрианович Б., Плонка М., Данил П., Новак М., Гурас Х. Радонь-Покрацка М. и соавт. Открытый доступ Maced J Med Sci. 2019 30 июня; 7(12):1951-1956. doi: 10.3889/oamjms.2019.587. Электронная коллекция 2019 30 июня. Открытый доступ Maced J Med Sci. 2019. PMID: 31406535 Бесплатная статья ЧВК.
Типы публикаций
термины MeSH
Преэклампсия, осложненная пожилым возрастом матери: основанное на регистре исследование первородящих женщин в Финляндии, 1997–2008 гг. | BMC Беременность и роды
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Реета Ламминпяя 1 ,
- Катри Вехвиляйнен-Юлкунен 2 ,
- Мика Гисслер 3,4 и
- …
- Сеппо Хейнонен 5
BMC Беременность и роды том 12 , номер статьи: 47 (2012) Процитировать эту статью
16 тыс. обращений
131 цитат
1 Альтметрика
Сведения о показателях
Abstract
История вопроса
Преэклампсия является частым синдромом, и его причина связана с множеством факторов, что делает профилактику синдрома постоянной проблемой. Одним из предполагаемых факторов риска преэклампсии является преклонный возраст матери. В западных странах возраст матери при первых родах неуклонно увеличивается, однако в нескольких исследованиях изучались женщины старшего материнского возраста с преэклампсией. Целью этого исследования на основе регистра было сравнение акушерских исходов у первородящих и преэклампсии женщин моложе и старше 35 лет.
Одним из предполагаемых факторов риска преэклампсии является преклонный возраст матери. В западных странах возраст матери при первых родах неуклонно увеличивается, однако в нескольких исследованиях изучались женщины старшего материнского возраста с преэклампсией. Целью этого исследования на основе регистра было сравнение акушерских исходов у первородящих и преэклампсии женщин моложе и старше 35 лет.
Методы
В исследовании на основе регистров использовались данные из трех финских регистров здравоохранения: Финского медицинского регистра рождений, Финского регистра выписки из больниц и Регистра врожденных пороков развития. Выборка включала женщин в возрасте до 35 лет (N = 15 437) по сравнению с женщинами в возрасте 35 лет и старше (N = 2387), у которых была диагностирована преэклампсия и у которых были первые одноплодные роды в Финляндии в период с 1997 по 2008 год. меры включали преждевременные роды (до 34 и 37 недель), низкую оценку по шкале Апгар (5 минут), малый вес для гестационного возраста, гибель плода, асфиксию, кесарево сечение, индукцию, переливание крови и госпитализацию в отделение интенсивной терапии новорожденных.
Результаты
У женщин позднего материнского возраста (AMA) чаще наблюдалась преэклампсия (9,4%), чем у более молодых женщин (6,4%). У них было больше абортов в прошлом (<0,001), с большей вероятностью они имели индекс массы тела (ИМТ) > 25 (<0,001), чаще подвергались экстракорпоральному оплодотворению (ЭКО) (<0,001) и другим методам лечения бесплодия (<0,001) и более высокая частота материнского диабета (<0,001) и хронической гипертензии (<0,001). Многофакторная логистическая регрессия показала, что женщины с АМА чаще имели: преждевременные роды до 37 недель 190,2% (ОШ 1,39 ДИ от 1,24 до 1,56) и до 34 недель 8,7% (ОШ 1,68 ДИ от 1,43 до 2,00) низкая оценка по шкале Апгар через 5 мин. 7,1% (ОШ 1,37 ДИ от 1,00 до 1,88), малый размер для гестационного возраста (SGA) 26,5% (ОШ 1,42 ДИ от 1,28 до 1,57), асфиксия 12,1% (ОШ 1,54 ДИ от 1,34 до 1,77), кесарево сечение 50% (ОШ 2,02) ДИ от 1,84 до 2,20) и госпитализацию в отделение интенсивной терапии новорожденных (ОИТН) 31,6% (ОШ 1,45 ДИ от 1,32 до 1,60).
Выводы
Преэклампсия чаще встречается у женщин старшего материнского возраста. Пожилой возраст матери является независимым фактором риска неблагоприятных исходов у первородящих матерей с преэклампсией.
Отчеты экспертной оценки
История вопроса
Возраст матери на момент первых родов увеличился во многих западных странах [1]. Женщина, которой на момент родов 35 лет и старше, определяется как «преклонный материнский возраст (AMA)» [2]. В Финляндии средний возраст рожениц долгое время составлял около 30 лет, а в 2009 году средний возраст первобеременных составлял 28 лет. Однако доля рожениц старше 35 лет в 2009 г.составлял 18,7%, и этот процент постоянно увеличивался [3].
Несколько исследований показали связь между АМА и неблагоприятными перинатальными исходами, а также повышенным риском некоторых осложнений беременности. В частности, женщины с АМА имеют повышенный риск гестационного диабета, предлежания плаценты [4–6], преэклампсии [5, 7], выкидыша [4], гипертензии, вызванной беременностью [5], и необходимости кесарева сечения [8]. Также известно, что индукция родов [5, 9, 10], аугментация окситоцином и вспомогательные роды связаны с АМА у женщин [10]. Кроме того, увеличение материнского возраста способствует внутриутробной, перинатальной и неонатальной смертности [5]. У женщин с АМА также чаще диагностируются хронические заболевания, такие как гипертоническая болезнь и сахарный диабет, что еще больше осложняет их беременность [4, 5, 7, 9]., 10].
Также известно, что индукция родов [5, 9, 10], аугментация окситоцином и вспомогательные роды связаны с АМА у женщин [10]. Кроме того, увеличение материнского возраста способствует внутриутробной, перинатальной и неонатальной смертности [5]. У женщин с АМА также чаще диагностируются хронические заболевания, такие как гипертоническая болезнь и сахарный диабет, что еще больше осложняет их беременность [4, 5, 7, 9]., 10].
Преэклампсия является частым и потенциально тяжелым заболеванием, поражающим около 3–8% всех беременностей и повышающим риск заболеваемости у матерей [11–13]. Риски, связанные с преэклампсией, включают нерождение ребенка, ранее существовавшие заболевания (например, гипертонию, сахарный диабет и антифосфолипидный синдром), многоплодие, пожилой возраст матери и ожирение [11, 12]. Цель этого исследования состояла в том, чтобы сравнить исходы беременности у женщин с преэклампсией в возрасте 35 лет и старше с преэклампсией в возрасте до 35 лет, чтобы изучить различия в акушерских исходах.
Методы
Данные и переменные
Исходный набор данных содержал информацию о 690 555 женщинах и их новорожденных, родившихся в период с 1997 по 2008 год. 17 824).
Разрешение на исследование получено от Национального института здравоохранения и социального обеспечения (THL). Данные, использованные в этом исследовании, состояли из информации из Финского медицинского регистра рождений (MBR), Регистра выписки из больницы (HDR) и Регистра врожденных пороков развития. THL хранит информацию из каждого из этих регистров и несет ответственность за предоставление всех данных.
Финский медицинский регистр рождений — это популяционный реестр, созданный в 1987 году и в настоящее время составленный THL. MBR включает информацию об особенностях родов у матерей и новорожденных и перинатальных исходах для всех рожениц в Финляндии и всех новорожденных в возрасте до семи дней. Форма заполняется больницей и отправляется, как правило, в электронном формате, в THL [14].
Регистр выписок из больниц был создан в 1967 году и содержит информацию обо всех аспектах стационарной помощи в государственных и частных больницах и амбулаторных посещениях государственных больниц (с 1996) в Финляндии. Данные отправляются в электронном виде в THL каждой настройкой [15].
Реестр врожденных пороков развития находится под контролем THL и содержит данные о врожденных хромосомных и структурных аномалиях, выявленных у мертворожденных и живорожденных детей, а также у эмбрионов с абортом во всех медицинских учреждениях Финляндии. Регистр был создан в 1962 г., а регистрация данных об аномалиях началась в 1963 г. [16].
Мы сравнили женщин с преэклампсией, перенесших АМА, с женщинами в возрасте до 35 лет. В основную группу вошли 2387 женщин в возрасте 35 лет и старше, а в контрольную группу вошли 15 437 женщин в возрасте до 35 лет (рис. 1).
Рисунок 1 Поток данных в текущем исследовании222223232323.
Изображение в полный размер
Преэклампсия определялась как повторяющиеся периоды артериального давления > 140/90 мм рт.ст., сопровождающиеся протеинурией (>0,3 г/сут). Участники определялись двумя способами. Во-первых, мы включили подходящих женщин на основании диагнозов, зарегистрированных с использованием кодов МКБ-10 (преэклампсия: коды МКБ-10 O11, O14 и с судорогами O15). В анализ были включены все выявленные случаи преэклампсии и эклампсии беременностей. Во-вторых, мы определили участников, которые были госпитализированы во время беременности из-за гипертонии. Это было необходимо, поскольку в МБР кодирование диагнозов при беременности по МКБ-10 началось только в 2004 г. Часть женщин с преэклампсией была госпитализирована во время беременности, но им не были присвоены коды по МКБ, и они были зарегистрированы как госпитализированные из-за гипертония; однако этот диагноз обычно выявляет пациентов с преэклампсией.
Для регистрации исходов беременности использовались следующие определения: преждевременные роды до 34 и 37 недель беременности; Оценка по шкале Апгар <7 через 5 минут; и малые для гестационного возраста (SGA), младенцы, чья масса тела при рождении с поправкой на пол и возраст была ниже десятого процентиля в соответствии с нормальными таблицами для нашей популяции [17].
Статистический анализ
Статистический анализ проводился с использованием SPSS для Windows, версия 17. Статистические различия между исследуемой и контрольной группами оценивались с помощью критерия хи-квадрат для дихотомических переменных; непрерывные переменные были проанализированы с использованием независимых выборочных t-тестов.
Все переменные, использованные в бинарном логистическом регрессионном анализе, были дихотомическими, и отсутствующие данные для любой переменной были классифицированы как «нет» (=0). Бинарная логистическая регрессия с поправкой на потенциальные искажающие факторы, включая предшествующее прерывание беременности, предлежание плаценты, ЭКО, лечение бесплодия, отличное от ЭКО, курение, возраст матери (в категориях до 35 и 35 лет и старше), диабет матери (включая диабет до беременности и гестационный диабет). ) и ИМТ> 25 до беременности. Поскольку рост и вес матери регистрируются в источниках данных только с 2004 г., логистическая регрессия представлена в основном без ИМТ (таблица 1). Чтобы сравнить исходы беременности у женщин с преэклампсией в возрасте до 35 лет и у женщин в возрасте 35 лет и старше, отношение шансов составило 9Были оценены 5% доверительные интервалы.
Чтобы сравнить исходы беременности у женщин с преэклампсией в возрасте до 35 лет и у женщин в возрасте 35 лет и старше, отношение шансов составило 9Были оценены 5% доверительные интервалы.
Полноразмерная таблица
Результаты
Преэклампсия выявлена у 9,4% женщин АМА и у 6,4% женщин до 35 лет. Средний (± стандартное отклонение) возраст контрольной (<35) и основной групп ( > 35) составил 26,6±4,2 года и 37,5±2,3 года соответственно. Группы различались с точки зрения предыдущих прерываний беременности, ожирения до беременности (ИМТ> 25), ЭКО и других методов лечения бесплодия, курения, хронической гипертензии и диабета у матери. В таблице 2 обобщена исходная информация для двух групп.
Таблица 2 Справочная информация о женщинах в возрасте до 35 и 35 лет и старше, перенесших преэклампсиюПолноразмерная таблица
Средняя масса тела до беременности в контрольной группе составила 69,6 ± 16,3 кг против 73,9 ± 16,3 кг (<0,001) в основной группе. В контрольной группе средняя масса тела при рождении составила 3179±730,4 г против 3037±788,3 г (<0,001) в основной группе. Исходы беременности для двух групп сравниваются в таблице 1.
В контрольной группе средняя масса тела при рождении составила 3179±730,4 г против 3037±788,3 г (<0,001) в основной группе. Исходы беременности для двух групп сравниваются в таблице 1.
Было обнаружено, что кесарево сечение в два раза чаще встречается у женщин с АМА. Частота преждевременных родов до 34 и 37 нед гестации, низкая оценка по шкале Апгар на 5 мин, SGA, асфиксия и госпитализация в отделение интенсивной терапии также были значительно выше у женщин с АМА. Существенных различий между группами по частоте внутриутробной гибели, эклампсии и переливанию крови матерям обнаружено не было.
Обсуждение
Женщины с АМА в 1,5 раза чаще страдают преэклампсией по сравнению с женщинами моложе 35 лет. Однако основной вывод настоящего исследования заключался в том, что среди женщин с преэклампсией неблагоприятные исходы беременности чаще встречались у женщин с АМА.
Во-первых, женщины с АМА значительно чаще имели преждевременные роды до 34 и 37 недель, а также рожали детей с SGA, при этом риск возрастал на 70% при преждевременных родах до 34 недель и на 40% как при преждевременных родах до 37 недель, так и при SGA. . Во-вторых, у женщин с АМА в два раза повышен риск необходимости кесарева сечения. Наконец, эти акушерские риски привели к увеличению частоты неонатальной асфиксии примерно на 50% и к 40% госпитализации новорожденных в отделения интенсивной терапии новорожденных.
. Во-вторых, у женщин с АМА в два раза повышен риск необходимости кесарева сечения. Наконец, эти акушерские риски привели к увеличению частоты неонатальной асфиксии примерно на 50% и к 40% госпитализации новорожденных в отделения интенсивной терапии новорожденных.
Как и в других исследованиях, женщины с АМА в этой выборке чаще подвергались прерыванию беременности, ЭКО и другим методам лечения бесплодия [18–20]. С другой стороны, они курили реже, чем молодые женщины, но чаще страдали ожирением и чаще страдали гестационным диабетом. Известно, что ожирение является фактором риска преэклампсии [12], тогда как курение является защитным фактором [21]. Чистый эффект материнского акушерского анамнеза и поведения в отношении здоровья, вероятно, будет играть незначительную или умеренную роль в общей картине, поскольку некоторые из эффектов полезны, а другие вредны в зависимости от того, является ли рассматриваемый результат частотой преэклампсии, преждевременных родов. , рост плода или неонатальный исход [8, 18, 22–25]. Другими словами, возраст матери оказался независимым акушерским фактором риска раннего развития преэклампсии и нарушения роста плода. Также было установлено, что хроническая и связанная с беременностью артериальная гипертензия увеличивает риск низкой массы тела при рождении и преждевременных родов, а более старший возраст матери приводит к укорочению беременности [26].
Другими словами, возраст матери оказался независимым акушерским фактором риска раннего развития преэклампсии и нарушения роста плода. Также было установлено, что хроническая и связанная с беременностью артериальная гипертензия увеличивает риск низкой массы тела при рождении и преждевременных родов, а более старший возраст матери приводит к укорочению беременности [26].
Механизм этого риска выходит за рамки настоящего исследования, но может быть связан со старением кровеносных сосудов матки [27].
Сила данного исследования заключалась в том, что в нем использовалась популяционная когорта, включающая данные из трех национальных регистров здравоохранения Финляндии. Данные, хранящиеся в этих регистрах, продемонстрировали как высокое качество, так и достоверность [28], подтверждая, что регистры являются ценным ресурсом для изучения исходов материнского и акушерского здоровья, поскольку в таких базах данных показано, что идентификация преэклампсии является точной [29].]. Слабые стороны исследования заключались в том, что при сборе данных могла быть допущена некоторая ошибка, например, ошибки кодирования; однако, учитывая размер набора данных, влияние этого фактора, вероятно, было незначительным. Также возможно, что выборка женщин с преэклампсией и эклампсией из данных на основе диагнозов и пребывания в больнице могла несколько увеличить их число в выборке. Однако данные регистрировались с использованием стандартного для регистров формата, и поэтому любое несоответствие в отчетах было бы случайным событием, не зависящим от возраста матери.
Также возможно, что выборка женщин с преэклампсией и эклампсией из данных на основе диагнозов и пребывания в больнице могла несколько увеличить их число в выборке. Однако данные регистрировались с использованием стандартного для регистров формата, и поэтому любое несоответствие в отчетах было бы случайным событием, не зависящим от возраста матери.
Выводы
В этом исследовании у женщин с АМА преэклампсия возникала чаще, чем у более молодых женщин, и их беременность чаще осложнялась преждевременными родами и нарушением роста плода. Как следствие, потребность в неонатальной интенсивной терапии была значительно выше для женщин с АМА, что свидетельствует о значительном увеличении использования ресурсов здравоохранения. Недоношенные дети подвергаются более высокому риску неонатальной смертности и заболеваемости, а также нарушений развития нервной системы; они, как правило, обратно пропорциональны гестационному возрасту [30]. Профилактические меры, такие как прием добавок витаминов С и Е, не снижают частоту возникновения преэклампсии [31], но было продемонстрировано, что низкие дозы аспирина, начатые на ранних сроках беременности, могут снизить частоту возникновения преэклампсии и задержки внутриутробного развития [32]. ]. Тем не менее, откладывание беременности до более старшего возраста представляет собой очевидный риск, и последствия для сроков вспомогательной репродукции и политики планирования семьи имеют значение.
]. Тем не менее, откладывание беременности до более старшего возраста представляет собой очевидный риск, и последствия для сроков вспомогательной репродукции и политики планирования семьи имеют значение.
Ссылки
Benzies KM: Преклонный возраст матери: являются ли решения о сроках деторождения непониманием рисков?. Can Med Assoc J. 2008, 178 (2): 183-184. 10.1503/смай.071577.
Артикул Google Scholar
Bayrambour H, Heaman M: Пожилой материнский возраст и риск кесарева сечения: систематический обзор. Рождение. 2010, 37 (3): 219-226. 10.1111/j.1523-536X.2010.00409.x.
Артикул Google Scholar
Национальный институт здравоохранения и социального обеспечения. 2010, доступно по адресу: http://www.stakes.fi/tilastot/tilastotiedotteet/2010/Tr26_10.
 pdf (по состоянию на 14 апреля 2011 г.),
pdf (по состоянию на 14 апреля 2011 г.),Клири-Голдман Дж.: Влияние возраста матери на акушерский исход. Акушерство Гинекол. 2005, 105 (5): 983-990. 10.1097/01.АОГ.0000158118.75532.51.
Артикул пабмед Google Scholar
Jacobsson B: Возраст матери и неблагоприятный перинатальный исход. Акушерство Гинекол. 2004, 104 (4): 727-733. 10.1097/01.АОГ.0000140682.63746.be.
Артикул пабмед Google Scholar
Jolly M, Sebire N, Harris J, Robinson S, Regan L: Риски, связанные с беременностью у женщин в возрасте 35 лет и старше. Воспроизведение гула. 2000, 15: 2433-2437. 10.1093/humrep/15.11.2433.
Артикул КАС Google Scholar
Озалп С., Танир Х.М., Сенер Т., Яза С., Кескин А.Е. Риски для здоровья при раннем (или 35 лет) деторождении.
 Arch Gynecol Obstet. 2003, 268 (3): 172-174. 10.1007/s00404-002-0359-7.
Arch Gynecol Obstet. 2003, 268 (3): 172-174. 10.1007/s00404-002-0359-7.Артикул пабмед Google Scholar
Hsieh TT, Liou JD, Hsu JJ, Lo LM, Chen SF, Hung TH: Пожилой материнский возраст и неблагоприятные перинатальные исходы у населения Азии. Eur J Obstet Gynecol Reprod Biol. 2010, 148: 21-26. 10.1016/j.ejogrb.2009.08.022.
Артикул пабмед Google Scholar
Джозеф К.С., Аллен А.С., Доддс Л., Тернер Л.А., Скотт Х., Листон Р.: Перинатальные последствия задержки деторождения. Акушерство Гинекол. 2005, 105 (6): 1410-1418. 10.1097/01.АОГ.0000163256.83313.36.
Артикул КАС пабмед Google Scholar
Bell JS: Могут ли акушерские осложнения объяснить высокий уровень акушерских вмешательств и использования родильных служб среди пожилых женщин? Ретроспективный анализ регулярно собираемых данных.
 БЖОГ. Международный журнал акушерства и гинекологии. 2001, 108 (9): 910-918. 10.1111/j.1471-0528.2001.00214.х.
БЖОГ. Международный журнал акушерства и гинекологии. 2001, 108 (9): 910-918. 10.1111/j.1471-0528.2001.00214.х.Артикул КАС Google Scholar
Хатчеон Дж.А., Лисонкива С., Джозеф К.С.: Эпидемиология преэклампсии и других гипертензивных расстройств беременных. Best Pract Res Clin Obstet Gynaecol. 2011, 25: 391-403. 10.1016/j.bpobgyn.2011.01.006.
Артикул пабмед Google Scholar
Тернер Дж. А.: Диагностика и лечение преэклампсии: обновление. Международный журнал женского здоровья. 2010, 2: 327-337.
Артикул КАС пабмед ПабМед Центральный Google Scholar
Вильяр Дж., Карроли Г., Войдила Д., Абалос Э., Джордано Д., Баакил Х., Фарнот У., Бергшо П., Баккетейг Л., Лумбиганон П., Камподонико Л., Аль-Мазру Й., Линдхеймер М.
 , Крамер М.: Преэклампсия, гестационная гипертензия и задержка внутриутробного развития, связанные или независимые состояния? Am J Obstet Gynecol. 2006, 194: 921-931. 10.1016/j.ajog.2005.10.813.
, Крамер М.: Преэклампсия, гестационная гипертензия и задержка внутриутробного развития, связанные или независимые состояния? Am J Obstet Gynecol. 2006, 194: 921-931. 10.1016/j.ajog.2005.10.813.Артикул пабмед Google Scholar
Национальный институт здравоохранения и социального обеспечения: 2010 г. Доступно по адресу: http://www.stakes.fi/FI/tilastot/tausta/Laatuselosteet/syntymarekisteri.htm (по состоянию на 14 апреля 2011 г.),
Национальный институт здоровья и социального обеспечения: 2011 г. Доступно по адресу: http://www.stakes.fi/FI/tilastot/tausta/Laatuselosteet/hilmoraportit.htm (по состоянию на 14 апреля 2011 г.),
Национальный институт Health and Welfare: 2011. Доступно по адресу: http://www.stakes.fi/FI/tilastot/tausta/Laatuselosteet/epamuodostumarekisteri.htm (по состоянию на 14 апреля 2011 г.), стр. 9.0003
- «>
Heinonen S, Taipale P, Saarikoski S: Повторный анализ веса плацент у детей с малым весом для гестационного возраста. Плацента. 2001, 22: 399-404. 10.1053/мест.2001.0630.
Артикул КАС пабмед Google Scholar
Hoffman NC, Jeffers S, Carter J, Duthely L, Cotter A, González-Quintero VH: Беременность в возрасте 40 лет или старше связана с повышенным риском гибели плода и других неблагоприятных исходов. Am J Obstet Gynecol. 2007, 196 (5): е11-е13. 10.1016/j.ajog.2006.10.862.
Артикул пабмед Google Scholar
Нюбо Андерсен А.М., Вольфарт Дж., Кристенс П., Олсен Дж., Мелбай М.: Возраст матери и потеря плода: исследование связи регистров на основе популяции. Br Med J. 2000, 320: 1708-10.1136/bmj.320.7251.1708.
Артикул КАС Google Scholar
- «>
Сегев Ю., Рискин-Машиах С., Лави С., Ауслендер Р.: Вспомогательные репродуктивные технологии: вопросы медицинской безопасности у пожилых женщин. J Женское здоровье. 2011, 20 (6): 853-861. 10.1089/jwh.2010.2603.
Артикул Google Scholar
Несс Р.Б., Чжан Дж., Басс Д., Клебанофф М.А.: Взаимосвязь между курением и весом при беременности, осложненной преэклампсией и рождением ребенка с малым весом для гестационного возраста. Am J Эпидемиол. 2008, 168 (4): 427-433. 10.1093/aje/kwn140.
Артикул пабмед ПабМед Центральный Google Scholar
Люк Б., Браун М.: Повышенный риск осложнений беременности и неблагоприятных исходов с увеличением возраста матери. Хум Репрод. 2007, 22 (5): 1264-1272. 10.1093/гумреп/дел522.
Артикул пабмед Google Scholar
- «>
Zeitlin JA, Ancel PY, Saurel-Cubizolles MJ, Papiernik E: Одинаковы ли факторы риска для малых для гестационного возраста по сравнению с другими преждевременными родами?. Am J Obstet Gynecol. 2001, 185 (1): 208-215. 10.1067/моб.2001.114869.
Артикул КАС пабмед Google Scholar
McIntyre SF, Newburn-Cook CV, O’Brien B, Demianczuk NN: Влияние пожилого возраста матери на риск спонтанных преждевременных родов: популяционное исследование. Health Care Women Int. 2009 г., 30: 670-689. 10.1080/07399330802596473.
Артикул пабмед Google Scholar
Newburn-Cook CV, Onyskiw JE: Является ли пожилой возраст матери фактором риска преждевременных родов и задержки роста плода? Систематический обзор. Health Care Women Int. 2005, 26: 852-875. 10.1080/07399330500230912.
Артикул пабмед Google Scholar
- «>
Миранда М., Свами Г., Эдвардс С., Максон П., Гельфанд А., Джеймс С.: Различия в материнской гипертонии и исходах беременности: данные из Северной Каролины, 19 лет.94–2003. Общественное здравоохранение, 2010 г., 125: 579-587.
ПабМед ПабМед Центральный Google Scholar
Cunningham FG, Leveno KJ: N Engl J Med. 1995, 333 (15): 1002-1003. 10.1056/NEJM199510123331511.
Артикул КАС пабмед Google Scholar
Gissler M, Haukka J: Финские регистры здравоохранения и социального обеспечения в эпидемиологических исследованиях. Норск Эпидемиологи. 2004, 14 (1): 113-120.
Google Scholar
Lain S, Hadfield R, Raynes-Greenow C, Ford J, Mealing N, Algert C, Roberts C: Качество данных в базах данных о здоровье перинатального населения: систематический обзор.
 Медицинская помощь. 2012, 50 (4): 7-20. 10.1097/MLR.0b013e31821d2b1d.
Медицинская помощь. 2012, 50 (4): 7-20. 10.1097/MLR.0b013e31821d2b1d.Артикул Google Scholar
Груслин А., Лемир Б.: Преэклампсия: оценка состояния плода и неонатальные исходы. Best Pract Res Clin Obstet Gynaecol. 2011, 25:491-507. 10.1016/j.bpobgyn.2011.02.004.
Артикул пабмед Google Scholar
Conde-Agudelo A: Добавление витаминов С и Е во время беременности для профилактики преэклампсии и других неблагоприятных материнских и перинатальных исходов: систематический обзор и метаанализ. Am J Obstet Gynecol. 2011, 204 (6): 503-512.
Артикул КАС пабмед ПабМед Центральный Google Scholar
Bujold E, Roberge S, Lacasse Y, Bureau M, Audibert F, Marcoux S, Forest J, Giquére Y: Профилактика преэклампсии и задержки внутриутробного развития с помощью аспирина, начатого на ранних сроках беременности: метаанализ.
 Акушерство Гинекол. 2010, 116 (1): 402-414.
Акушерство Гинекол. 2010, 116 (1): 402-414.Артикул пабмед Google Scholar
История до публикации
С историей до публикации этой статьи можно ознакомиться здесь: http://www.biomedcentral.com/1471-23912.03.47/до публикации
Загрузить ссылки
Благодарности
Это исследование было поддержано Университетом Восточной Финляндии, Департаментом сестринского дела, Финской докторской программой в области сестринского дела и фондом Эмиля Аалтонена. Источники финансирования не участвовали в разработке исследования, интерпретации результатов, подготовке рукописи или принятии решения о представлении статьи для публикации.
Информация об авторе
Авторы и организации
Факультет сестринского дела, Университет Восточной Финляндии, PO. Коробка. 1627, Kuopio, 70211, Финляндия
Reeta Lamminpää
Отделение сестринского дела, Университет Восточной Финляндии и университетская больница Куопио, Куопио, Финляндия
Katri Vehviläinen-Julkunen
- 8
- 8
- 8 ), Гётеборг, Швеция
Мика Гисслер
Северная школа общественного здравоохранения, Хельсинки, Финляндия
Мика Гисслер
Департамент акушерства и гинекологии, Университетская больница Куопио и Университет Восточной Финляндии, Куопио, Финляндия
Seppo Heinonen
. для этого автора в
PubMed Google Scholar
для этого автора в
PubMed Google Scholar
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Автор, ответственный за переписку
Рета Ламминпаа.
Дополнительная информация
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Вклад авторов
RL разработала исследование при участии SH и KVJ. RL подготовил данные и провел статистический анализ. RL и SH интерпретировали результаты с участием KVJ и MG. Р.Л. просмотрел литературу и написал рукопись.
