Содержание
Размер эмбриона по неделям: таблицы с описанием. Как определяют размеры плода по неделям беременности с помощью УЗИ?
Зарождение новой жизни — есть таинство великое. Какое счастье узнать о беременности и скором появлении нового члена семьи, особенно если это долгожданный первенец! С первых мгновений этого радостного известия родителей волнует несколько вопросов. Кто же появится на свет: мальчик или девочка? Нормально ли протекает беременность и развивается малыш?
Ответы на эти вопросы можно получить благодаря периодическим исследованиям беременной ультразвуком. С большей наглядностью поможет отследить размер эмбриона по неделям таблица, которая содержит специальные данные. О них мы сегодня и поговорим.
Размеры эмбриона по неделям беременности: таблица с описанием
Каждая будущая мама мечтает поскорей увидеть своего малыша. И пока он находится в ее утробе, единственный способ свидания — очередное УЗИ. Но не всегда можно понять то, что видишь на экране этого чудо-аппарата, а доктора зачастую ограничиваются дежурной фразой: «У вас все хорошо, плод развивается нормально».
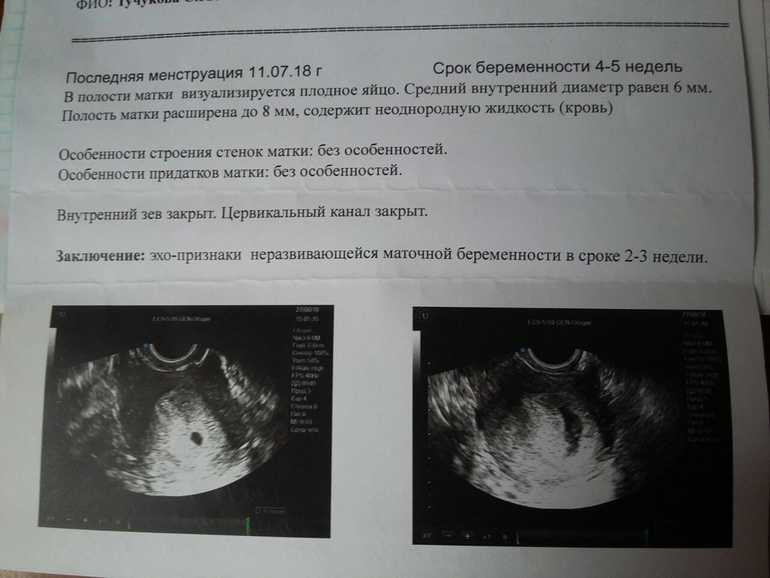
Чтобы однозначно установить диагноз маточной беременности, проводится первое УЗИ во время задержки менструального цикла. В это время при исследовании уже будет видно плодное яйцо. Оно образуется в результате оплодотворения яйцеклетки и начала ее деления. Это и есть процесс зарождения эмбриона, который движется в полость матки. Достигнув своего места, плодное яйцо при помощи ворсинок, расположенных на его поверхности, закрепляется на теле матки. Из внешнего слоя плодного яйца впоследствии формируется плацента. Этот процесс занимает от 7 до 10 дней.
На УЗИ плодное яйцо с эмбрионом становится заметным на пятой неделе беременности, а сам зародыш можно увидеть к восьмой неделе.
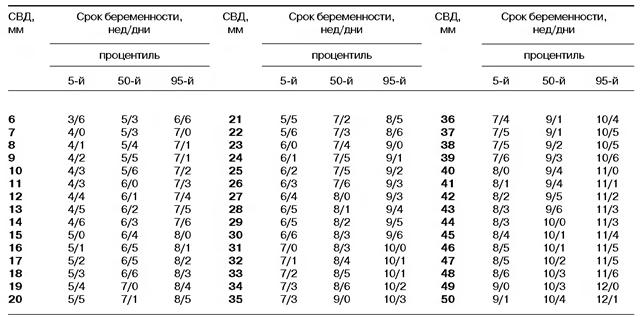
Размер плодного яйца по неделям беременности приведен в таблице ниже. При оценке пользуются показателем среднего внутреннего диаметра плодного яйца (СВД) в миллиметрах. Таблица содержит данные СВД в соответствии со сроком беременности.
Необходимо уточнить, что СВД может колебаться, поэтому возможна погрешность при установлении срока беременности. В связи с этим для оценки по УЗИ используются и другие показатели размера эмбриона.
Для проведения УЗИ установлены плановые сроки, которые являются оптимальными по периоду беременности и этапам развития эмбриона:
- с 10 по 14 неделю беременности;
- с 20 по 24 неделю;
- с 30 по 32;
- с 37 недели по 38.
ВНИМАНИЕ! Чувствуете одиночество? Теряете надежду найти любовь? Желаете наладить свою личную жизнь? Вы найдете свою любовь, если будете использовать одну вещь которая помогает Мэрилин Керро, финалистке трех сезонов Битвы Экстрасенсов.
Подробнее…
Благодаря УЗИ появляется возможность провести сравнительный анализ показателей развития и размера эмбриона по неделям беременности по таблице, а на поздних сроках — определить готовность к родовому процессу. В случае необходимости назначается проведение дополнительных анализов или корректирующая терапия.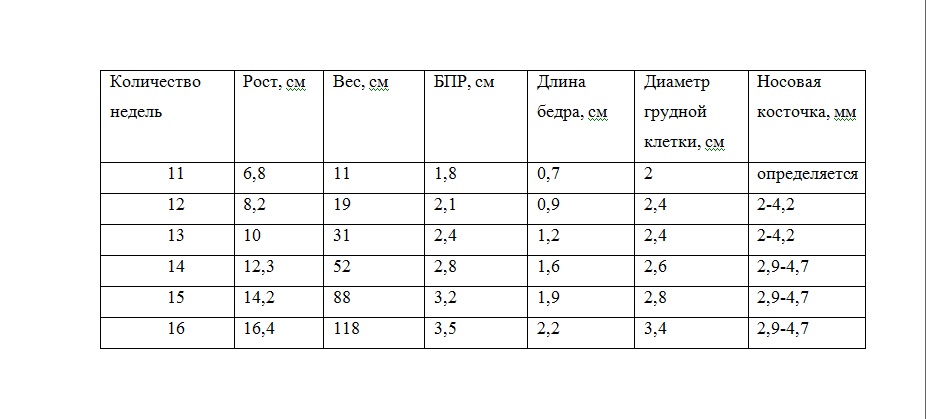
Как видите, показатель КТР прямо пропорционален сроку беременности. Больше срок — выше цифра показателя размера плода. Но вы должны учитывать, что ребенок в утробе развивается очень быстро, прибавляя ежедневно в размерах. Поэтому в расчете срока с использованием КТР допустима ошибка до 4 дней. Она может быть как в сторону увеличения, так и уменьшения срока. Обычно показатель КТР используют до 16 недель. Потом используются иные показатели размера зародыша.
Начиная с 20 или 21 недели, размер малыша в вашем животике измеряется от его пяток до головки. В таблице ниже приведены средние данные, рассмотрев которые вы получите представление о размерах плода, соответствующих беременности понедельно.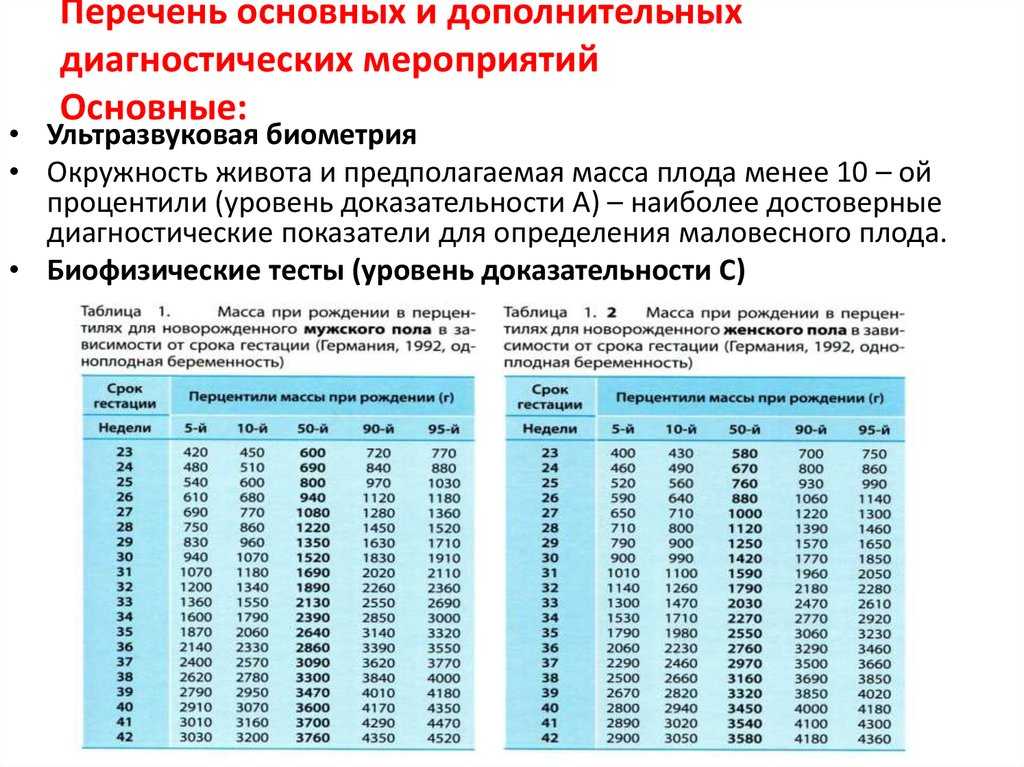 Это поможет следить за темпами развития малыша и их соответствию нормам.
Это поможет следить за темпами развития малыша и их соответствию нормам.
Параметры, содержащиеся в заключении УЗИ, зависят от сроков проведения исследований. Изучив условные обозначения и аббревиатуры, встречающиеся в заключениях, вы можете самостоятельно проверить соответствие размеров плода по неделям беременности в таблицах по УЗИ.
Какие факторы влияют на нормальное развитие плода?
Окружающая среда, заболевания родителей, их вредные привычки — все это в большей или меньшей степени сказывается на здоровье и полноценности будущего ребенка. Наследственность — одна из причин, по которой могут возникнуть уродства, недоразвитость, рождение мертвого ребенка, выкидыши, заболевания из-за резус-несовместимости группы крови матери и вынашиваемого малыша.
Но бывает, что у абсолютно здоровых родителей дети рождаются с патологическими отклонениями. Это, безусловно, сказывается влияние внешних факторов. Причем для плода материнский организм является внешней средой.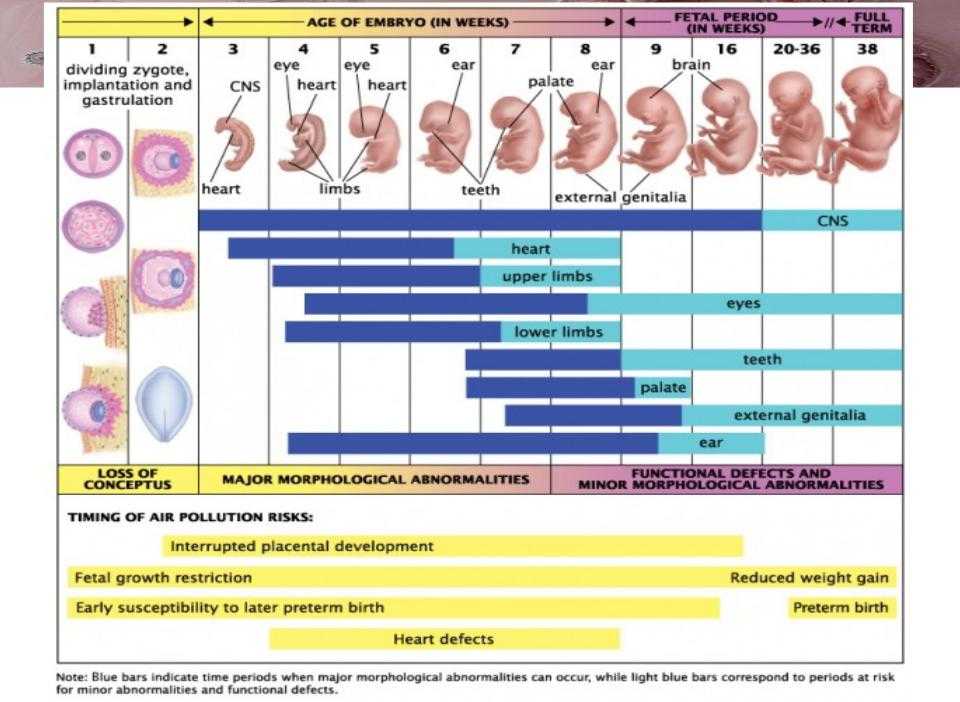 На развитии ребенка могут неблагоприятно сказаться:
На развитии ребенка могут неблагоприятно сказаться:
- болезни экстрагенитального характера: диабет, заболевания щитовидной железы, нарушения в функционировании почек, печени, сердечной деятельности, гормональные сбои;
- острые инфекции, перенесенные в период беременности: грипп, тиф, сифилис, корь, краснуха;
- болезни хронического характера;
- вредные привычки матери: злоупотребление табаком и алкоголем;
- прием во время беременности сильнодействующих лекарственных препаратов.
Губительное воздействие на организм беременной и на развитие плода оказывает состояние экологии:
- ионизирующее воздействие радиации;
- высокая загазованность атмосферы;
- выбросы химических предприятий;
- критически низкая или высокая температура воздуха.
Особо важным для нормального развития плода является качество питания матери. Рацион беременной должен быть сбалансированным и обеспечивать малыша всеми необходимыми для роста элементами.
Читайте также:
- На какой неделе беременности начинает расти живот?
- Как рассчитать срок беременности по неделям?
- Когда делают УЗИ при беременности?
- Первые шевеления при беременности
Женщина должна помнить, что здоровье ее малыша, прежде всего, зависит от нее самой. Берегите себя и будьте здоровы!
Читайте другие интересные рубрики
размеры по неделям, виды УЗИ, СВД и КТР / Mama66.ru
Как выглядит плодное яйцо
Узнав о своей беременности, многие любопытные будущие мамы начинают задавать врачу вопросы, как и на каком сроке видно плодное яйцо и как оно выглядит. Постараемся ответить на них.
Плодное яйцо, диаметр которого в первые дни беременности весьма мал, можно разглядеть уже через две-три недели после задержки менструации. Сформированная структура в большинстве случаев располагается в верхней части полости матки, имеет темный (серый) оттенок и круглую или оваловидную форму. Эмбрион в это время имеет еще микроскопические размеры, поэтому при ультразвуке он не выявляется.
Эмбрион в это время имеет еще микроскопические размеры, поэтому при ультразвуке он не выявляется.
УЗИ: зачем и почему
Акушер-гинеколог, курирующий протекание процесса беременности у женщины обязательно выписывает ей направление на проведение ультразвуковой диагностики. Проводить её необходимо три раза, в конце каждого триместра. Прохождение беременной этого обследования и данные, полученные в ходе его, позволяют специалистам отслеживать состояние плода на каждом этапе его развития. Беспокойство некоторых будущих мам относительно безопасности УЗИ можно понять, однако множество проведенных научных исследований доказали, что ультразвуковые волны не имеют отрицательного влияния на эмбрион, даже при многократном воздействии. Следовательно, опасения эти совершенно напрасны и беспочвенны.
От вашего решения о прохождении сонографии может зависеть здоровье, даже жизнь вашего малыша.
Развитие и строение
Рост плодного яйца начинается с момента зачатия. Оплодотворенная яйцеклетка начинает движение по маточной трубе, во время которого происходит дробление клеток. Проделывая путь до матки, оплодотворенному дробящемуся яйцу необходимы питательные вещества и кислород, поэтому спустя неделю сверху начинает образовываться хорион, который впоследствии трансформируется в плаценту.
Оплодотворенная яйцеклетка начинает движение по маточной трубе, во время которого происходит дробление клеток. Проделывая путь до матки, оплодотворенному дробящемуся яйцу необходимы питательные вещества и кислород, поэтому спустя неделю сверху начинает образовываться хорион, который впоследствии трансформируется в плаценту.
Поверхность хориона имеет ворсинки, которые помогают формированию прикрепиться к матке. В дальнейшем эти ворсинки содержаться только в месте имплантации образования в стенку матки. Остальная часть структуры теряет ворсинки и остается гладкой. Хорион обеспечивает плод всеми жизненно важными функциями, одна из которых — защита от инфекций.
Спустя двадцать дней после менструации на аппаратном обследовании можно разглядеть желточный мешок, который призван обеспечить плод питательными элементами. Наличие желточного мешка в плодном яйце не гарантирует нормальную беременность, однако если его нет, то это указывает на патологию. Внутри оболочки, окружающей зародыш, имеется амнион – полый мешок, вырабатывающий оптимальную среду и околоплодные воды для развития ребенка.
Нередко во время обследования врач-узист может обнаружить второе плодное яйцо. В этом случае женщину можно поздравить, так как у нее будет рождение двойни. Такая беременность развивается, когда происходит одновременное оплодотворение двух яйцеклеток или развитие двух зигот из одного и того же яйца.
Если женщина ожидает двойню, то плодное яйцо в момент деления может сформировать одну или две плаценты.
Если момент прикрепления яйца к матке происходит после 8-13 суток от дня оплодотворения, то формируются 2 плода и одна плацента на двоих. Это значит, что оба плода будут развиваться в одном плодном пузыре. Если же деление происходит ранее этого срока, то каждый эмбрион будет развиваться в своем плодном яйце.
Размеры плодного яйца по неделям
Узнать размеры плодного яйца по неделям беременности поможет таблица,по которой врач акушер-гинеколог сверяет размеры плода с нормами для предполагаемого срока. Указанные в данной таблице параметры являются важнейшими показателями формирования беременности, поэтому, когда уже видно плодное яйцо, врач обязан определить их.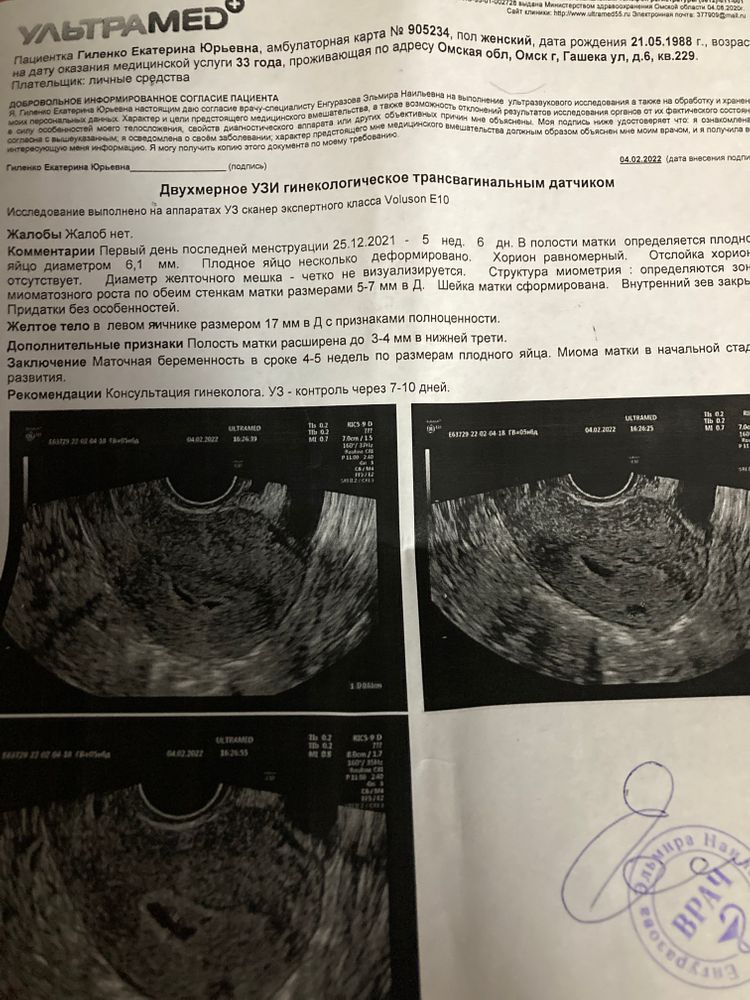
УЗИ плодного яйца на 4 неделе определяет размер всего-навсего 1 мм. Женщина в это время может вовсе и не знать о зарождении новой жизни, но аппаратное исследование уже выявит и даже покажет, как выглядит плодное яйцо в 4 недели. В это время формируются клетки всех будущих органов малыша.
Размер плодного яйца увеличивается ежедневно примерно на 1 мм. Когда яйцо достигает величины в 3 мм, в нем уже имеется желточный мешок, обеспечивающий кроветворную функцию и питание эмбриона. Все элементы плодного яйца в рамках четвертой недели позволяют с уверенностью установить наличие беременности. Рассмотреть зародыш в этот период уже можно. Бывает так, что при данных размерах структуры эмбриона не видно. Паниковать не нужно, так как в индивидуальных случаях зародыш в это время может еще только формироваться.
Вопрос, когда появляется эмбрион в плодном яйце, интересует многих будущих мам. В норме, примерно в период пятой недели вынашивания на мониторе УЗИ уже визуализируется эмбрион и даже регистрируется сердцебиение.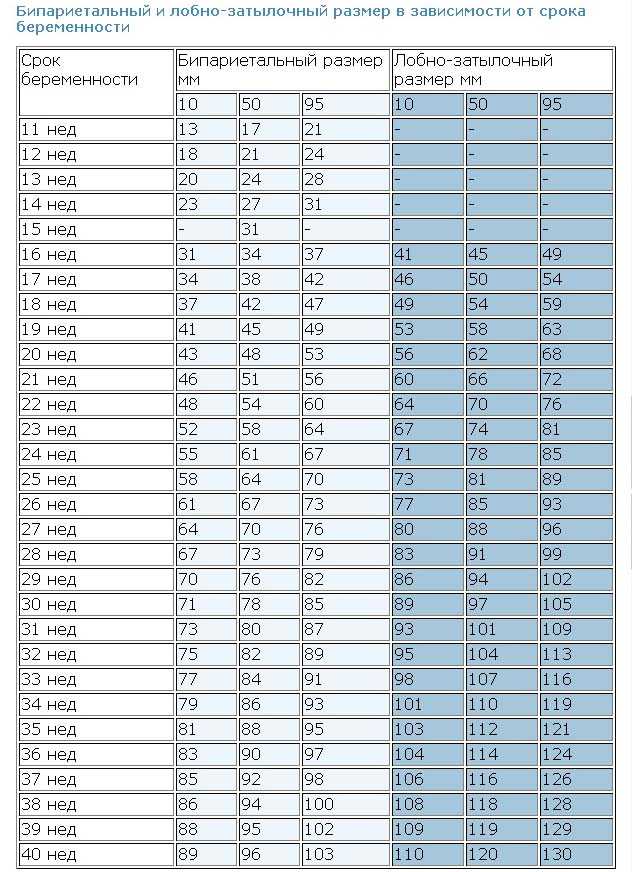 Для уточнения прогрессирования беременности дополнительно осуществляется контроль уровня ХГЧ.
Для уточнения прогрессирования беременности дополнительно осуществляется контроль уровня ХГЧ.
Величина меньше 7 мм указывает на наступление середины пятой недели. Это один из важнейших периодов, когда происходит активное формирование сосудов, сердца и нервной системы. Размеры зародыша обычно составляют 2 мм.
Когда на УЗИ видно плодное яйцо величиной 10 мм – это свидетельствует о том, что сердечко и сосуды уже полностью сформированы и у зародыша имеется нервная трубка с небольшим утолщением на конце (будущий мозг).
6 акушерская неделя визуализирует величину 12 мм. На 6 акушерской неделе плодное яйцо размером 12 мм, обладает сферической формой, эмбрион выглядит как белая полоска длиной около 5-6 мм. К этому моменту частота ударов сердца составляет 110-130 в минуту. При выявлении какого-либо отклонения во время шестой недели рекомендуется повторное исследование через неделю.
Во время первых двух дней 7-й недели определяется величина 19-20 мм. В данный период у малыша формируется мозг, половые органы, на мониторе УЗИ можно увидеть ручки, ножки, ротик и ноздри.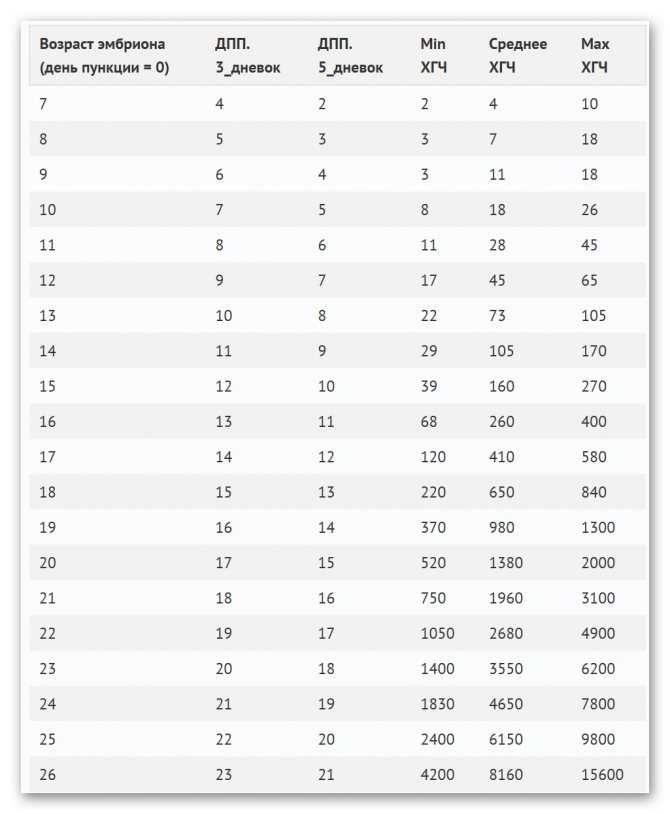
Размеры структуры 21-22 мм указывает на середину седьмой недели. В это время продолжается развитие головного мозга, лица. С этого периода ребенка нельзя считать зародышем, так как это уже полноценный плод размером около 10-13 мм.
СВД: что это такое
Что означает СВД на УЗИ – довольно распространённый вопрос среди будущих мамочек. Для того чтобы оценить размеры и рост плодного яйца, а также эмбриона и плода, прибегают к использованию двух показателей, СВД и КТР. СВД – это средний внутренний диаметр плодного яйца. Для определения этого показателя производят замеры длины, ширины и передне-задние размеры плодного яйца по внутреннему абрису, после чего суммируют результаты замеров, а сумму разделяют на три. В специальной таблице для каждого срока беременности в первом триместре определены нормальные показатели, этими же данными оперируют и УЗИ-врачи, для определения срока беременности. При определении срока беременности по СВД средняя ошибка составляет ±6 дней. КТР – копчико-теменной размер – это первый показатель, который измеряют при визуализации зародыша. Если упрощать, то это длина зародыша от копчика до головы. Нужно обратить внимание на то, что КТР гораздо меньше подвержен индивидуальным колебаниям, нежели СВД, потому определение срока беременности по данному показателю даёт гораздо более достоверные результаты.
Если упрощать, то это длина зародыша от копчика до головы. Нужно обратить внимание на то, что КТР гораздо меньше подвержен индивидуальным колебаниям, нежели СВД, потому определение срока беременности по данному показателю даёт гораздо более достоверные результаты.
Гораздо проще пройти исследования, нежели потом корить себя за беспечность, обернувшуюся бедой.
Нарушения и патологии
Если плодное яйцо развивается неправильно, на УЗИ специалист заметит отклонения от норм.
Отклонения от параметров
Рост и размеры плодного яйца и эмбриона должны соответствовать сроку беременности. Если плод имеет размер менее 2 мм при сроке 5 недель, можно утверждать об отклонении в развитии. Размер плода менее 4 мм при сроке семь недель так
же указывает на нарушение. При таких параметрах необходимо убедиться, что установленный срок верный.
Большое по размерам плодное яйцо с маленьким эмбрионом часто говорит о замершей беременности. Но для подтверждения необходимо повторное обследование. На замерзшую беременность также может указать слишком маленькое плодное яйцо. Однако опять же нужно наблюдать динамику развития.
Но для подтверждения необходимо повторное обследование. На замерзшую беременность также может указать слишком маленькое плодное яйцо. Однако опять же нужно наблюдать динамику развития.
Неправильная форма
О нарушении можно говорить и тогда, когда структура, окружающая зародыш, имеет нестандартную форму. Если углы у оболочки неровные, тогда специалист может заподозрить повышенный тонус матки. Во многих случаях данное состояние безобидное, однако, если имеются боли, темные выделения из влагалища, раскрытие шейки матки, тогда есть вероятность выкидыша.
Для исправления ситуации врачи снимают тонус матки, после чего яйцо принимает правильную форму. Как выглядит плодное яйцо при выкидыше, зависит от срока вынашивания. На сроке 1-2 недель выкидыш может выглядеть, как кровяное выделение менструации. На более поздних сроках формирование выглядит как сгусток крови. Если выкидыш происходит на сроке 7-9 недель, то женщина может обнаружить кусочки тканей плода.
Если структура имеет овальную и в то же время плоскую форму – это также может указывать на замершую беременность. Однако при отсутствии боли и других недомоганий имеет смысл продолжать наблюдать за беременностью. Повторное обследование позволит врачу сделать правильный вывод.
Однако при отсутствии боли и других недомоганий имеет смысл продолжать наблюдать за беременностью. Повторное обследование позволит врачу сделать правильный вывод.
Неправильное расположение
Низкое плодное яйцо не говорит о серьезной патологии, но требует более внимательного наблюдения в течение всей беременности. Если образование находится очень близко к шейке матки, тогда может наступить шеечная беременность, что чревато удалением матки.
Пустое плодное яйцо
При внематочной беременности можно обнаружить пустое плодное яйцо, когда внутри полости содержится только жидкость или сгусток крови.
Виды УЗИ. Что такое СВД и КТР?
Для определения параметров плодного яйца проводятся различные виды УЗИ:
- Трансабдоминальное – обследование происходит через наружную брюшную стенку.
- Трансвагинальное – обследование осуществляется через влагалище.
При ТА-обследовании отчетливое выявление формирования возможно начиная с 5 акушерской недели. В это время плодное яйцо имеет размер 5-8 мм. Применяя второй метод исследования, определить размер плодного яйца можно на 3-6 день задержки менструации, а это 4-5 неделя вынашивания.
В это время плодное яйцо имеет размер 5-8 мм. Применяя второй метод исследования, определить размер плодного яйца можно на 3-6 день задержки менструации, а это 4-5 неделя вынашивания.
Подробнее о первом УЗИ при беременности →
Эмбрион визуализируется начиная с 5-й недели беременности при ТВ-обследовании, а при ТА – с 6-й недели в виде линейного образования.
Для оценки размеров и роста образования и эмбриона используются такие показатели, как:
- СВД – средний внутренний диаметр плодного яйца.
- КТР – копчико-теменной размер зародыша/плода.
СВД показывает размеры плодного яйца по неделям и измеряется в миллиметрах. Так показатель размера плодного яйца по неделям беременности постоянно варьируется, более точным для определения достоверного срока вынашивания является показатель КТР.
При данном исследовании ошибка может составить три дня в большую или меньшую сторону. В основном исследование проводится до 12 недель вынашивания плода.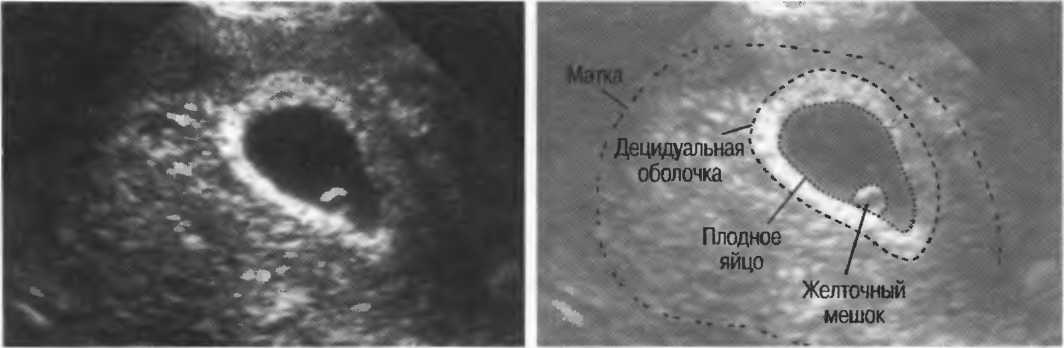
Величина плодного яйца помогает быстро определить, на каком сроке находится беременность и как развивается плод в утробе.
Первые три месяца развития являются самыми важными, ведь именно в это время активно закладываются все органы и системы будущего малыша. Соответственно, важно вовремя проходить плановое УЗИ, которое помогает выявить возможные отклонения и провести оптимальную коррекцию сложившейся ситуации.
Автор: Людмила Морозова, специально для Mama66.ru
Необычные советские СВД
Первый советский снайперский комплекс на базе винтовки СВД закономерно стал испытательным «полигоном» для конструкторов, которым ставилась задача по повышению боевой эффективности штатного оружия под 7,62-мм винтовочный патрон. Из СВД пытались сделать автоматическое, десантное, гладкоствольное и малокалиберное оружие, но не все из задуманных идей воплотились в серийные изделия.
Штурмовая автоматическая
В конце 60-х годов Главное ракетно-артиллерийское управление (ГРАУ) Министерства обороны СССР развернуло ряд научно-исследовательских работ (НИР) по усовершенствованию штатного оружия. В 1968 году в рамках НИР «Изыскание новых принципов и конструктивных схем для создания перспективного стрелкового оружия и патронов» такие исследования проводились и со снайперской винтовкой Драгунова СВД.
В 1968 году в рамках НИР «Изыскание новых принципов и конструктивных схем для создания перспективного стрелкового оружия и патронов» такие исследования проводились и со снайперской винтовкой Драгунова СВД.
В рамках таких НИР предполагалось создать образец автоматического оружия с эффективной дальностью стрельбы свыше 300 м. Делалось это не без оглядки на вооружение идеологических противников того времени из стран НАТО, где основным пехотным оружием солдата числились штурмовые винтовки типа HK G3 или FN FAL. Единственным советским аналогом такого оружия под винтовочный патрон в советской армии могла стать лишь винтовка СВД. Именно из неё и попытались сделать автомат — и при этом снайперский.
Автоматическая снайперская винтовка с магазинами на 20, 15 и 10 патронов, 1968 год gunsforum.com
Для реализации изложенных требований ижевские конструкторы под руководством Е.Ф. Драгунова при участии А.Н. Вознесенского внесли ряд изменений в конструкцию винтовки. Автоматическая СВД получила новые ударно-спусковой механизм (УСМ), укороченный и утолщённый ствол, лёгкие складные сошки, магазины увеличенной ёмкости, изменённый пламегаситель с функцией компенсатора и ряд других отличий. Всё это позволило получить автоматическое оружие с темпом стрельбы 720 либо 850 выстрелов в минуту (газовый регулятор имел два положения стрельбы).
Всё это позволило получить автоматическое оружие с темпом стрельбы 720 либо 850 выстрелов в минуту (газовый регулятор имел два положения стрельбы).
Добиться удовлетворительных результатов кучности стрельбы удалось не сразу. В процессе НИР для их достижения пришлось ввести амортизацию сошек, изменить конструкцию приклада и пламегасителя. При этом оказалось, что автоматическая стрельба из такого лёгкого оружия как СВД, накладывает свой отпечаток на требованиях к уровню квалификации стрелка. При этом отечественная В-70 значительно превзошла зарубежные винтовки (M14, AR-10 и FN) по эффективности автоматического огня.
Автоматическая снайперская винтовка В-70, 1970 год М. Попенкер
Дальнейшая работа в рамках НИР привела к созданию в 1970 году изделия под обозначением В-70. При этом отличий от более раннего варианта было не так много. Ствол стал ещё короче, в комплекте остался только 20-местный магазин, а темп стрельбы снизился до 600-730 выстрелов в минуту. Испытания В-70 проходила на курсах «Выстрел» в объёме упражнений для пулемёта РПК. Несмотря на результаты у стрелков не ниже оценки «хорошо», дальнейшие работы по автоматической винтовке признали нецелесообразными. Позднее, в 1999-2000 годах, на основе конструкции сошек винтовки В-70 в Ижевске разработали быстросъёмные сошки С-1 для винтовки СВД.
Несмотря на результаты у стрелков не ниже оценки «хорошо», дальнейшие работы по автоматической винтовке признали нецелесообразными. Позднее, в 1999-2000 годах, на основе конструкции сошек винтовки В-70 в Ижевске разработали быстросъёмные сошки С-1 для винтовки СВД.
Снайперские «стрелы»
В 70-е и 80-е годы прошёл ещё целый ряд экспериментальных НИР, также направленных на повышение боевой эффективности штатного оружия. Винтовка СВД стала своеобразной лабораторией для отработки ряда нетривиальных конструктивных решений. Так, в рамках НИР «Флажок» Е.Ф. Драгунов сконструировал на базе СВД автомат АФ под патрон 5,45×39 мм с магазином от РПК74 на 45 патронов и прицельной дальностью 1000 м. В результате этого удалось повысить кучность стрельбы одиночным огнём при сохранении габаритов снайперской винтовки.
5,45-мм автомат АФ, 70-е годы М. Попенкер
В середине 70-х годов исследования оружия под патрон с оперённой подкалиберной пулей с отделяемым поддоном, начатые ещё в начале 60-х, вышли на свой пик. Стреловидный поражающий элемент такого патрона имел диаметр от 3 до 4,5 мм и начальную скорость свыше 1000 м/с, а для разрушения поддона требовалось специальное дульное устройство. Первые результаты расчётов и опытов с такими патронами проводились с использованием автоматов и пулемётов, так как считалось, что из-за большой величины рассеивания пуль превзойти эффективность снайперского патрона не получится. Однако дальнейшие расчёты показали теоретическую вероятность увеличения эффективности стрельбы из 10-мм СВДГ в два-три раза на дистанциях свыше 600 м.
Стреловидный поражающий элемент такого патрона имел диаметр от 3 до 4,5 мм и начальную скорость свыше 1000 м/с, а для разрушения поддона требовалось специальное дульное устройство. Первые результаты расчётов и опытов с такими патронами проводились с использованием автоматов и пулемётов, так как считалось, что из-за большой величины рассеивания пуль превзойти эффективность снайперского патрона не получится. Однако дальнейшие расчёты показали теоретическую вероятность увеличения эффективности стрельбы из 10-мм СВДГ в два-три раза на дистанциях свыше 600 м.
В 1976 году открылись новые НИР «Финвал» по разработке самозарядной снайперской винтовки. Техническим заданием предусматривалась винтовка с оптическим прицелом массой 4 кг, прицельной дальностью 1500 м и дальностью прямого выстрела 600 м. Также предполагалось снижение на 10-15% трудоёмкости изготовления винтовки в сравнении с СВД. Ведущий конструктор Ижмаша Н.И. Лукин в рамках НИР «Финвал» и «Финвал-2» спроектировал и изготовил ряд гладкоствольных модификаций винтовки СВД.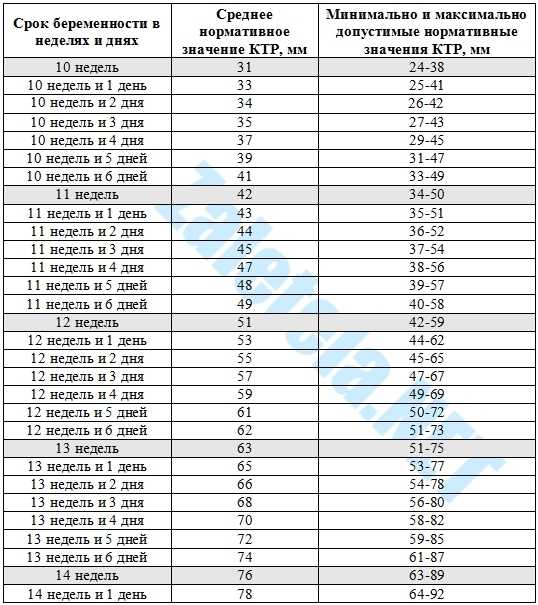
В результате опытов с 10-мм винтовками СВДГ и СВДГ-2 удалось добиться дальностей эффективной стрельбы 1100 м и прямого выстрела 660 м. При этом трудоёмкость изготовления такого оружия увеличилась почти в двадцать раз. Неустойчивые показатели кучности стрельбы, низкое останавливающее действие поражающего элемента и опасность разлетающихся поддонов вынудили изменить направление поиска повышения эффективности оружия.
10-мм снайперская винтовка СВДГ (6В1-10) kalashnikov.ru
В начале 80-х годов в рамках НИР «Карабинер» велись работы по созданию винтовок нового уменьшенного калибра 6 мм. Первыми такими винтовками 6В1-6 закономерно стали переделки СВД с установкой нового ствола. Винтовка М.Е. Драгунова ССВ-6 имела прессовую посадку ствола длиной 720 мм и закрытую чашечку затвора для использования патронов с интенсивной баллистикой. Однако 6-мм комплекс, показав низкую боевую эффективность, так и не оправдал выданных ему авансов.
Десантная компактная
Первые попытки уменьшить длину винтовки без снижения эффективности оружия ижевскими оружейниками начали предприниматься с 1978 года. Министерству обороны требовалось компактная снайперская винтовка для транспортировки в БМП и возможностью стрельбы через амбразуру боевого отделения. Коллектив конструкторов в составе Г.Н. Никонова, А.И. Нестерова и А.С. Анисимова предложил для армии вариант СВД с прикладом от АКС74 с поворотной щекой, однако стрельба через триплексное стекло приводило к значительным ошибкам в наведении оружия.
Министерству обороны требовалось компактная снайперская винтовка для транспортировки в БМП и возможностью стрельбы через амбразуру боевого отделения. Коллектив конструкторов в составе Г.Н. Никонова, А.И. Нестерова и А.С. Анисимова предложил для армии вариант СВД с прикладом от АКС74 с поворотной щекой, однако стрельба через триплексное стекло приводило к значительным ошибкам в наведении оружия.
Различные варианты опытных винтовок СВДС E.C. Ezell
Работы над совершенствованием конструкции приклада продолжились. Испытывались варианты как стальных, так и пластмассовых прикладов на основе одной или двух труб цилиндрического или конусного профиля. Развитие винтовок пошло в двух направлениях: общевойсковом (армейская СВДС-А) и специальном (десантная СВДС-Д). Отличия винтовок заключались лишь в разной длине оружия, десантное исполнение которой получило ствол, укороченный до 565 мм. Окончательный выбор армейского руководства пал на десантный вариант, который постановлением Правительства РФ №849 от 26 августа 1995 года принят на вооружение ВС РФ под наименованием «7,62 мм снайперская винтовка Драгунова со складывающимся прикладом, СВДС» (индекс 6В3).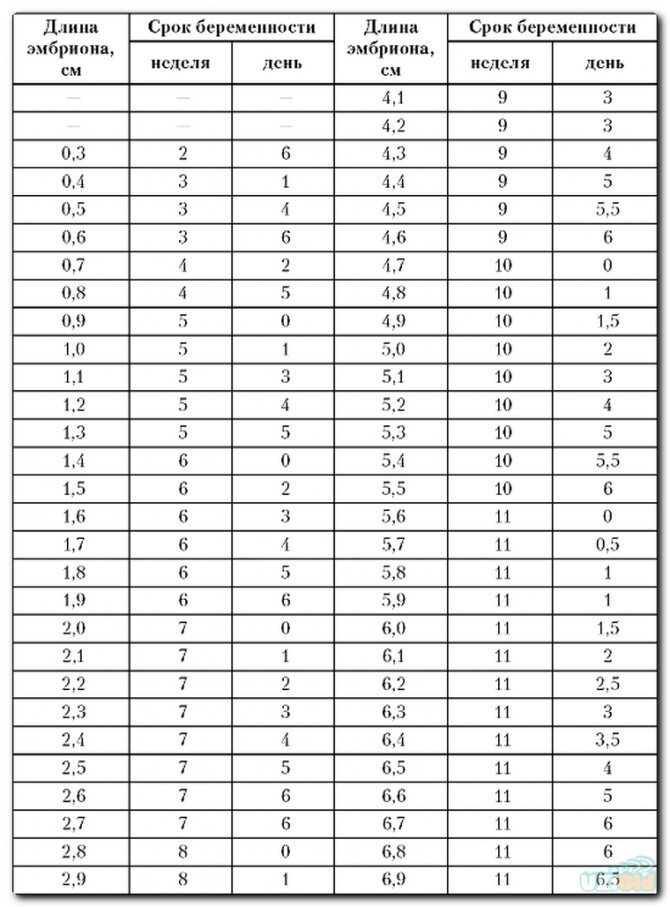
Винтовки СВДC-А и СВДC-Д E.C. Ezell
Незадолго до окончательного вердикта по винтовке СВДС А.И. Нестеров и А.С. Ломаев попытались сделать десантную винтовку с боевыми характеристиками близкими к СВД с учётом опыта ОКР «Карабинер». Винтовка ДСВ получила ствол длиной 605 мм, но при этом осталась в габаритах СВДС в походном положении за счёт экономной компоновки механизмов подачи и запирания. Впрочем, дальше изготовления опытного образца дело так и не пошло.
Снайперский автомат
С 1986 по 1990 год процесс изготовления винтовки СВД прошёл определённые технологические изменения. Так, на смену деревянному прикладу пришёл пластмассовый с поворотной щекой. В результате работ под руководством А.И. Нестерова повысилась прочность и эргономичность приклада. Такая же участь постигла и деревянные ствольные накладки. Таким образом, СВД сменила свой характерный и узнаваемый облик, став полностью «чёрной» винтовкой.
Различные варианты исполнения винтовок СВД в зависимости от года выпуска kalashnikov.
 com
comПоследними и самыми кардинальными экспериментами над СВД стала переделка компоновки винтовки по типу «булл-пап». С конца 70-х годов работы в этом направлении в инициативном порядке вёл конструктор тульского Центрального конструкторского исследовательского бюро спортивно-охотничьего оружия (ЦКИБСОО) Л.В. Бондарев. При этом вызвать интерес у силовых структур к винтовке ТКБ-0172 удалось, лишь добавив к компактности оружия ещё и возможность ведения автоматической стрельбы.
Винтовка ОЦ-03А, а затем и вариант ОЦ-03АС с установкой сошек приглянулись специалистам МВД СССР. Серийное изготовление снайперского автомата началось малыми партиями в Туле в 1991 году. Получали ОЦ-03 путём переделки серийных СВД. Оружие использовалось во многих локальных конфликтах 90-х годов, получив в основном положительные отзывы от пользователей. Удобство транспортировки и работа на коротких и средних дистанциях с лихвой компенсировали ухудшение кучности стрельбы. При этом наибольшие претензии предъявлялись к результатам автоматической стрельбы из винтовки.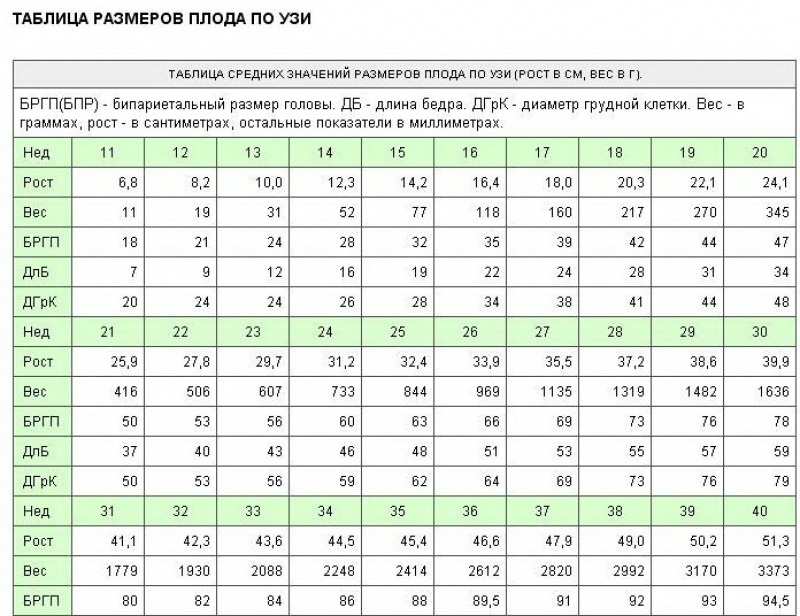
Снайперская винтовка ОЦ-03 (СВУ) kbptula.com
Бондареву удалось довести идею той самой автоматической винтовки В-70 до серийного изготовления, пусть и в ограниченных количествах. Во многом на это повлияло отсутствие жёстких армейских требований, не принципиальных для использования полицейскими формированиями. При этом габариты тульской снайперской винтовки укороченной СВУ практически удалось вписать в размеры СВДС в транспортном положении. Позднее от автоогня на ОЦ-03 производитель всё-таки решил отказаться в пользу самозарядного варианта, вернув винтовке родной длинный ствол от СВД и сохранив достаточную компактность оружия.
Характеристики винтовок
| Наименование | СВД | СВДА | В-70 | СВДС | СВУ |
| Вес с оптическим прицелом, кг | 4,3 | 4,7 | 5,03 | 4,68 | 5,9 / 6,1 |
| Ёмкость магазина, патронов | 10 | 15 / 20 | 20 | 10 | 10 |
| Длина в боевом положении, мм | 1225 | 1165 | 1120 | 1135 | 900 / 980 |
| Длина в походном положении, мм | – | – | – | 875 | – |
| Длина ствола, мм | 620 | 570 | 530 | 565 | 520 / 620 |
| Длина прицельной линии, мм | 587 | 530 | 490 | 530 | 423 / 500 |
Источники и литература:
- Ю.
 В. Бушин, В.Ю. Симоненко. Стрелковые боеприпасы России. Том 2. Автоматные, винтовочные и пулеметные патроны. — М., 2020
В. Бушин, В.Ю. Симоненко. Стрелковые боеприпасы России. Том 2. Автоматные, винтовочные и пулеметные патроны. — М., 2020 - В.Н. Дворянинов. Боевые патроны стрелкового оружия. Книга 4. Климовск: Д’Соло — 2015
- П. Птицын. Автоматическая СВД — лучше, чем ручной пулемёт
- Наставление по стрелковому делу. 7,62-мм снайперская винтовка Драгунова (СВД)
- 7,62-мм снайперская винтовка Драгунова со складывающимся прикладом. Формуляр 6В3. ФО
- Памятка по эксплуатации 7,62-мм снайперского автомата ОЦ-03А
| NOVA: Расскажите мне о том, как вы впервые использовали эндоскоп [инструмент
используется для визуализации внутренней части полости тела или полого органа]. LN: Весной 65 года в журнале Life Magazine был опубликован рассказ о человеческих
репродукция — обложка и шестнадцать страниц. LN: О, да. NOVA: Вы проходите через шейку матки? LN: Нет, не шейка матки. Делаем своеобразную лапароскопию через матку стена. Вы знаете, когда врачи проверяют гены с помощью амниоцентеза? Мы сделали несколько случаев здесь, в Швеции и в Европе, во время амниоцентеза. А также там у нас была возможность сделать замечательные снимки плодов. NOVA: Следует ли эндоскоп за головкой иглы? LN: Да, более-менее правильно, но у нас они иногда очень-очень близки вместе. Это широкоугольный эндоскоп — около 100 градусов — новый способ что дает чрезвычайно резкое изображение. Вот это я называю революцией в эндоскопии. NOVA: Какой технологический прорыв сделал эти крошечные устройства возможны? LN: Существует новый способ использования очень-очень тонкого оптоволокна, который дает
огромное высокое разрешение. NOVA: Что насчет объектива? LN: Объектив очень маленький. Я думаю, что диаметр линзы 0,5 миллиметров, и это дает огромное высокое качество. И мы используем Betacam (видео) рекордер, чтобы получить самое лучшее изображение. Около двух месяцев назад в г. Женская клиника в Гетеборге, мы сделали очень фантастическую последовательность с 0,8 эндоскоп, и было панорамирование и наклон. Было здорово увидеть сердце биение и плод двигался, и это было очень резко и глубина резкости была невероятной! NOVA: Вы принимали активное участие в разработке используемого вами оборудования, не так ли? ЛН: Всегда, всегда. Я имею прямую связь с изобретателями как в
Германии и в Японии. Так что мы работаем вместе, я часто захожу в
Токио для обсуждения. И даже в Германию в оптическую фирму Storz — мы
работаем вместе более 25 лет. Если у меня есть идея, скажем,
чтобы сделать новый вид эндоскопа с чрезвычайно малым диаметром, я иду к ним
и я обсуждаю это с их инженерами, с изобретателями, экспертами по оптике. NOVA: Что вы делаете для света внутри матки? LN: Мы постоянно включаем свет с помощью волокон. И иногда мы вкладываем другой свет тоже сбоку, когда у нас есть место. Но кусок, который я просто Работа в Гётеборге была невероятной. Плод шевелился, не совсем сосал большой палец, но он двигался, и все было видно — сердцебиение и пуповину и так далее. Это было очень красиво, очень красиво! И я сделал панорамирование… Я был очень доволен 0.8. Так что это новый способ. NOVA: Мать, должно быть, любила видеть своего будущего ребенка в таких подробностях. LN: О да! Она была абсолютно горда, счастлива, счастлива. NOVA: Конечно, многие из ваших фотографий сделаны вне тела. Где вы получаете эти зародыши? LN: Что касается животных, они поступили из Университета в Уппсале и все Здесь разные клиники. Цыплята пришли из Университета г. Уппсала и человеческие эмбрионы поступили из женских клиник в Стокгольме и в Гетеборг и так далее. А из Германии мы получили материал от свинья. NOVA: Расскажите мне немного о работе со сканирующим электронным микроскопом — как подготовить образец? LN: Вы знаете, конечно, что образцы неживые. Мы должны исправить их в
фиксирующий жидкий формальдегид, а затем мы должны сделать промывку и
затем мы должны покрыть их тонким слоем золота. Мы иногда замораживаем
образец с жидким азотом, который, знаете ли, очень холодный. Это
другой метод, который мы используем сейчас, но образцы не живые. Но есть
новый вид низковольтного сканирующего электронного микроскопа, который позволяет нам
реснитчатые клетки живые. NOVA: Насколько я понимаю, одна из комнат в вашей лаборатории находится под телом температура. Это та комната, в которой вы фотографируете живые клетки? ЛН: Да. Это термокомната. Там я могу следовать за живой клеткой Вся неделя. В этой комнате у меня есть микроскоп и специальные камеры с жидкости. У нас есть монитор за пределами комнаты, где мы можем проверить изображение, потому что мы делаем один кадр каждую минуту (или иногда два или три кадра в минуту). минуту) и мы с моим ассистентом можем проверить фокусировку — и мы можем сфокусироваться с нашей стороны тоже, потому что мы никогда не заходим в термокабинет во время работы, из-за вибрации. Поэтому все делаем удаленно. это что-то очень важно для изучения лейкоцитов, бактерий и так далее. NOVA: Звучит сложно… LN: Да. Это что-то очень, очень сложное. И мой
настоящий враг не в стерильности образца, а в освещении.
свет — наш настоящий враг. Поэтому нам приходится работать при очень-очень плохом освещении. NOVA: Ваши фотографии всегда раскрывают самые удивительные вещи. Я любопытно, были ли вы когда-нибудь разочарованы чем-то, что вы показали. LN: О да, очень-очень часто. Часто случается что-то плохое во время съемок — яйцеклетки умирают внутри женщины, оплодотворенная яйцеклетка клетка не собирается оплодотворяться внутри тела. И, например, имплантация — только 40% всех оплодотворенных клеток будут имплантированы внутри тела. Конечно, в пробирке, вне тела, сделать это намного сложнее. одинаковый. Так что, конечно, много раз мы разочаровывались. NOVA: Что вы почувствовали, когда увидели вирус ВИЧ? Было ли это эмоциональным опыт? ЛН: О, да. NOVA: Правда ли, что вы хотели поступить в медицинскую школу только ради знания? ЛН: Да, знаешь, я решил, по-моему, это был 58-й год, поехать в Каролинскую
Институт — здесь в медицинском институте. NOVA: Можете ли вы сказать мне, над чем вы сейчас работаете? LN: Я пытаюсь получить изображения вирусов, потому что в
Здесь, в Швеции, в Гётеборге, и там есть родственники вируса СПИДа.
Так вот с чем мы сейчас работаем. И тогда я решил сделать новый
дополнение к книге Рождение ребенка. А потом мы начнем
новый телевизионный фильм о чуде любви — химии любви.
Все до поцелуя. (смеется) Химия любви — это то, что
крайне невероятно. NOVA: Вы все еще смотрите на луну и планеты? LN: Да, иногда по стране. Есть идея попробовать сфотографировать звезды и небо по-новому с помощью телескопа — сделать их более знакомыми. У меня есть идея — я уже сделал несколько фотографий. Так что, может быть мы можем сделать что-то в будущем, но вы знаете, я должен сделать одну вещь и сконцентрируйтесь на нем. Но это моя мечта. NOVA: Что вам больше всего нравится в вашей работе? LN: Чтобы удивить людей чем-то очень хорошо известным. я
означают человеческое воспроизводство, человеческое тело, природу и так далее. Чтобы удивить их
с новой техникой. Как журналист! Как ты! Я не писатель, но я
Я писатель со своими камерами. Но я не люблю много говорить о чем-либо. я
есть друзья, коллеги здесь, в Каролинском институте, и даже в
Соединенные Штаты и многие другие страны, потому что мы работаем вместе как
ученые. Синхронизация | Жуткие ползуны | Оглавление | |
23.3: Эмбриональная стадия — Биология LibreTexts
- Последнее обновление
- Сохранить как PDF
- ID страницы
- 17805
- Suzanne Wakim & Mandeep Grewal
- Butte College
Самое важное время в вашей жизни?
Во многих культурах брак — наряду с рождением и смертью — считается самым важным событием в жизни. Однако для первопроходца в области биологии развития Льюиса Вольперта эти жизненные события переоценены. По словам Уолперта, «это не рождение, брак или смерть, а гаструляция, которая действительно является самым важным моментом в вашей жизни». Гаструляция является важным биологическим событием, которое происходит на ранней стадии эмбрионального развития человека.
Однако для первопроходца в области биологии развития Льюиса Вольперта эти жизненные события переоценены. По словам Уолперта, «это не рождение, брак или смерть, а гаструляция, которая действительно является самым важным моментом в вашей жизни». Гаструляция является важным биологическим событием, которое происходит на ранней стадии эмбрионального развития человека.
Определение эмбриональной стадии
После имплантации бластоцисты в матку примерно в конце первой недели после оплодотворения ее внутренняя клеточная масса, называемая эмбриобластом, теперь известна как эмбрион. Эмбриональная стадия длится до восьмой недели после оплодотворения, после чего эмбрион называется плодом. Эмбриональная стадия короткая, всего около семи недель, но развитие, происходящее на этой стадии, приводит к огромным изменениям в эмбрионе. На эмбриональной стадии эмбрион становится не только больше, но и намного сложнее. На рисунке \(\PageIndex{2}\) показан эмбрион возрастом от восьми до девяти недель.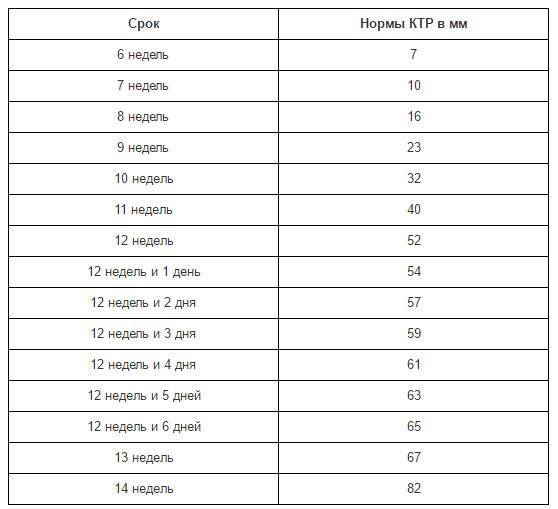 Видны пальцы рук, ног, голова, глаза и другие структуры эмбриона. Не будет преувеличением сказать, что эмбриональная стадия закладывает необходимую основу для всех остальных стадий жизни.
Видны пальцы рук, ног, голова, глаза и другие структуры эмбриона. Не будет преувеличением сказать, что эмбриональная стадия закладывает необходимую основу для всех остальных стадий жизни.
Эмбриональное развитие
Начиная со второй недели после оплодотворения эмбрион начинает формировать отдельные слои клеток, формировать нервную систему, производить кровь клетки и образуют множество органов. К концу эмбриональной стадии начинает формироваться большинство органов, хотя они будут продолжать развиваться и расти на следующей стадии (стадии плода). Поскольку эмбрион претерпевает все эти изменения, его клетки постоянно подвергаются митозу, что позволяет эмбриону увеличиваться в размерах, а также усложняться.
Рисунок \(\PageIndex{3}\): Бластула и гаструла. Бластула состоит из одного слоя с бластоцелем внутри. Некоторые клетки внешнего слоя складываются в бластоцель, образуя бластопор. Эта инвагинация также дает начало трем зародышевым слоям.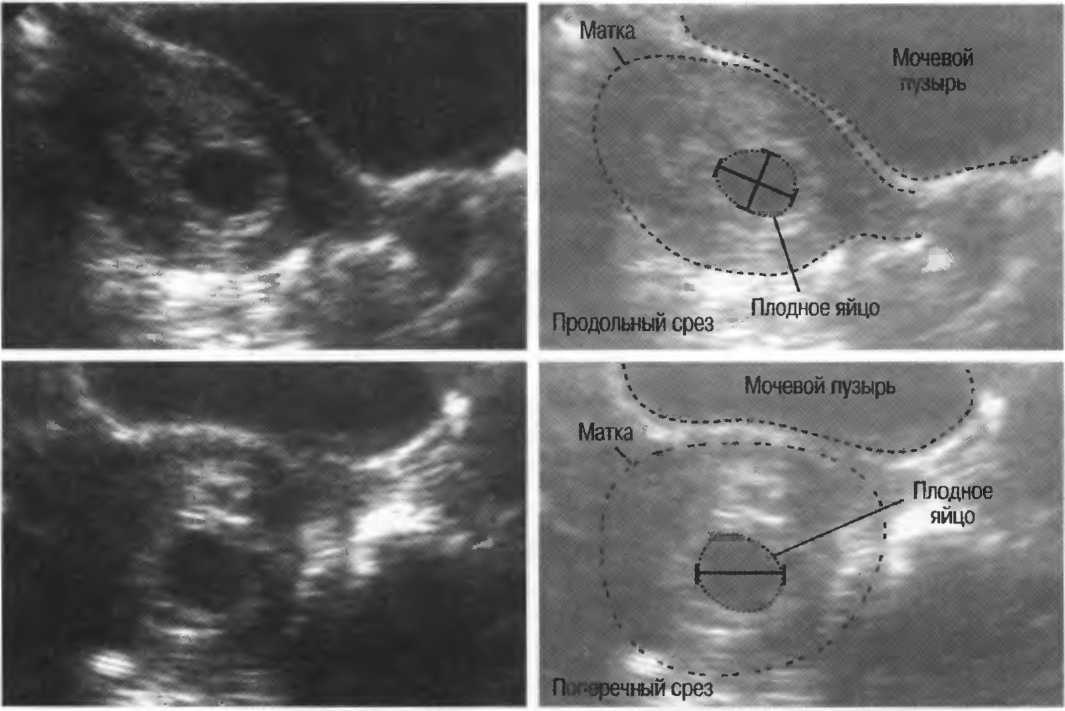 Эта диаграмма имеет цветовую кодировку. Эктодерма, синяя. Энтодерма, зеленая. Бластоцель (желточный мешок), желтый. Archenteron (кишка), фиолетовый.
Эта диаграмма имеет цветовую кодировку. Эктодерма, синяя. Энтодерма, зеленая. Бластоцель (желточный мешок), желтый. Archenteron (кишка), фиолетовый.
Гаструляция
В конце второй недели после оплодотворения, гаструляция возникает, когда бластула, состоящая из одного слоя, загибается внутрь и увеличивается, образуя гаструлу. Гаструла имеет 3 зародышевых слоя: эктодерму , мезодерму и энтодерму . Некоторые клетки эктодермы из бластулы коллапсируют внутрь и образуют энтодерму.
Заключительной фазой гаструляции является формирование первичной кишки, которая в конечном итоге разовьется в желудочно-кишечный тракт. Крошечное отверстие, называемое бластопором, развивается на одной стороне эмбриона. Бластопор углубляется и становится анусом. Бластопор продолжает туннелировать через эмбрион на другую сторону, где он образует отверстие, которое станет ртом. От того, развивается ли эта бластоспора в рот или задний проход, зависит, является ли организм протостомом или вторичноротым. Теперь, когда пищеварительная трубка функционирует, гаструляция завершена.
Теперь, когда пищеварительная трубка функционирует, гаструляция завершена.
Каждый из трех зародышевых листков эмбриона в конечном итоге даст начало различным клеткам, тканям и органам, из которых состоит весь организм, как показано на рисунке \(\PageIndex{4}\). Например, внутренний слой (энтодерма) со временем сформирует клетки многих внутренних желез и органов, включая легкие, кишечник, щитовидную железу, поджелудочную железу и мочевой пузырь. Средний слой (мезодерма) будет формировать клетки сердца, крови, костей, мышц и почек. Внешний слой (эктодерма) будет формировать клетки эпидермиса, нервной системы, глаз, внутреннего уха и многих соединительных тканей.
| Зародышевый слой | Порождает |
|---|---|
| Эктодерма | Эпидермис, кожные железы, некоторые кости черепа, гипофиз и мозговое вещество надпочечников, нервная система, полость рта между щекой и деснами, задний проход |
| Мезодерма | Соединительные ткани, кости, хрящи, кровь, эндотелий сосудов, мышцы, синовиальные оболочки, серозные оболочки, почки, выстилка половых желез |
| Энтодерма | Выстилка дыхательных путей и пищеварительной системы, кроме моли и дистальной части пищеварительной системы. Пищеварительные, эндокринные железы и кора надпочечников. Пищеварительные, эндокринные железы и кора надпочечников. |
Нейруляция
Рисунок \(\PageIndex{4}\): Нервные клетки-предшественники складываются и удлиняются, образуя нервную трубку. Клетки мезодермы конденсируются, образуя стержень, который будет посылать сигналы, чтобы перенаправить клетки эктодермы выше. Эта складка вдоль нервной трубки образует центральную нервную систему позвоночных. После гаструляции следующим крупным развитием эмбриона является нейруляция , которая происходит в течение трех и четвертых недель после оплодотворения. Это процесс, в котором эмбрион развивает структуры, которые в конечном итоге станут нервной системой. Нейруляция показана на рисунке \(\PageIndex{4}\). Он начинается, когда из эктодермы формируется структура дифференцированных клеток, называемая нервной пластинкой. Затем нервная пластинка начинает складываться внутрь, пока ее границы не сойдутся. Сближение границ нервной пластинки также приводит к образованию нервной трубки.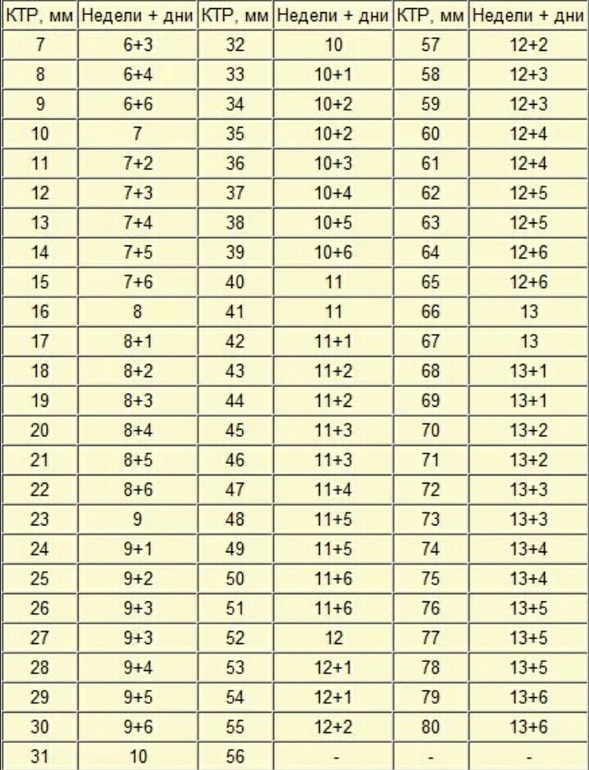 Большинство из нервная трубка в конечном итоге станет спинным мозгом. Нервная трубка также имеет выпуклость на одном конце, которая позже станет мозгом.
Большинство из нервная трубка в конечном итоге станет спинным мозгом. Нервная трубка также имеет выпуклость на одном конце, которая позже станет мозгом.
Органогенез
В дополнение к нейруляции за гаструляцией следует органогенез , когда органы развиваются внутри новообразованных зародышевых листков. Большинство органов начинают развиваться в течение третьей-восьмой недель после оплодотворения. Они будут продолжать развиваться и расти в течение следующего эмбрионального периода.
Сердце является первым функциональным органом, который развивается у эмбриона. Примитивные кровеносные сосуды начинают развиваться в мезодерме на третьей неделе после оплодотворения. Через пару дней в мезодерме начинает формироваться сердце, когда вырастают две эндокардиальные трубки. Трубки мигрируют навстречу друг другу и сливаются, образуя единую примитивную сердечную трубку. Примерно к 21 или 22 дню трубчатое сердце начинает биться и перекачивать кровь, даже если оно продолжает развиваться. К 23 дню примитивное сердце сформировало пять отдельных областей. Эти области разовьются в камеры сердца и перегородки (стенки), которые их разделяют к концу восьмой недели после оплодотворения.
К 23 дню примитивное сердце сформировало пять отдельных областей. Эти области разовьются в камеры сердца и перегородки (стенки), которые их разделяют к концу восьмой недели после оплодотворения.
Другие изменения в эмбрионе
Некоторые другие основные изменения, происходящие на эмбриональной стадии, представлены в хронологическом порядке ниже, начиная с пятой недели после оплодотворения.
Пятая неделя
К пятой неделе после оплодотворения эмбрион имеет длину около 4 мм (0,16 дюйма) и начинает изгибаться в форме буквы С. В течение этой недели происходят следующие изменения:
- Формируются борозды, называемые глоточными дугами. Они перерастут в лицо и шею.
- Начинают формироваться внутренние уши.
- Видны зачатки рук.
- Начинают формироваться печень, поджелудочная железа, селезенка и желчный пузырь.
Шестая неделя
К шестой неделе после оплодотворения длина эмбриона составляет около 8 мм (0,31 дюйма). В течение шестой недели происходят некоторые изменения:
В течение шестой недели происходят некоторые изменения:
- Глаза и нос начинают развиваться.
- Зачатки ног формируются, а руки формируются в виде плоских лопастей на концах рук.
- Начинают формироваться предшественники почек.
- Желудок начинает развиваться.
Седьмая неделя
К седьмой неделе длина эмбриона составляет около 13 мм (0,51 дюйма). В течение этой недели происходят некоторые изменения:
- Легкие начинают формироваться.
- Руки и ноги удлинились, и на руках и ногах начали формироваться пальцы.
- Начинает развиваться лимфатическая система.
- Начинается первичное внутриутробное развитие половых органов.
Восьмая неделя
К восьмой неделе, которая является последней неделей эмбриональной стадии, длина эмбриона составляет около 20 мм (0,79 дюйма). В течение этой недели происходят некоторые изменения:
- Соски и волосяные фолликулы начинают развиваться.
- Начинают формироваться наружные уши.
- Лицо принимает человеческий вид.
- Сердцебиение плода и движения конечностей можно определить с помощью УЗИ.
- По крайней мере, все основные органы начали формироваться.
Генетические и экологические риски для эмбрионального развития
Эмбриональная стадия является критическим периодом развития. События, происходящие в зародыше, закладывают основу практически всех различных клеток, тканей, органов и систем органов организма. Генетические дефекты или вредное воздействие окружающей среды на этом этапе, вероятно, окажут разрушительное воздействие на развивающийся организм. Они могут привести к гибели эмбриона и самопроизвольному аборту (это также называется выкидышем). Если эмбрион выживает и продолжает развиваться и расти как плод, у него, вероятно, будут врожденные дефекты.
Известно, что воздействия окружающей среды, оказывающие неблагоприятное воздействие на эмбрион, включают:
- Употребление алкоголя: Воздействие на эмбрион алкоголя из крови матери может вызвать алкогольное расстройство спектра плода.
 Дети, рожденные с этим расстройством, могут иметь когнитивный дефицит, задержку развития, поведенческие проблемы и отличительные черты лица.
Дети, рожденные с этим расстройством, могут иметь когнитивный дефицит, задержку развития, поведенческие проблемы и отличительные черты лица. - Заражение вирусом краснухи: у взрослых краснуха (краснуха) является относительно легким заболеванием, но если вирус переходит от инфицированной матери к ее эмбриону, это может иметь тяжелые последствия. Вирус может вызвать гибель плода или привести к различным врожденным дефектам, таким как пороки сердца, микроцефалия (аномально маленькая голова), проблемы со зрением и слухом, когнитивные нарушения, проблемы роста, а также повреждение печени и селезенки.
- Облучение от диагностических рентгеновских лучей или лучевой терапии у матери: Облучение может повредить ДНК и вызвать мутации в эмбриональных зародышевых клетках. Когда мутации происходят на такой ранней стадии развития, они передаются дочерним клеткам во многих тканях и органах, что может иметь серьезные последствия для потомства.
- Дефицит питательных веществ: диета матери с недостатком определенных питательных веществ может вызвать врожденные дефекты.
 Врожденный дефект, называемый расщеплением позвоночника, вызван недостатком фолиевой кислоты, когда нервная система только формируется, что происходит на ранней эмбриональной стадии. При этом расстройстве нервная трубка не закрывается полностью, что может привести к параличу ниже пораженного участка спинного мозга.
Врожденный дефект, называемый расщеплением позвоночника, вызван недостатком фолиевой кислоты, когда нервная система только формируется, что происходит на ранней эмбриональной стадии. При этом расстройстве нервная трубка не закрывается полностью, что может привести к параличу ниже пораженного участка спинного мозга.
Внеэмбриональные структуры
Несколько структур формируются одновременно с эмбрионом. Эти структуры помогают эмбриону расти и развиваться. Эти внезародышевые структуры включают плаценту, хорион, желточный мешок и амнион.
Плацента
Плацента представляет собой временный орган, обеспечивающий связь между развивающимся эмбрионом (а затем и плодом) и матерью. Он служит проводником от материнского организма к потомству для передачи питательных веществ, кислорода, антител, гормонов и других необходимых веществ. Он также передает продукты жизнедеятельности (такие как мочевина и углекислый газ) от потомства в кровь матери для выведения из организма матери.
Плацента начинает развиваться после имплантации бластоцисты в слизистую оболочку матки. Плацента состоит из тканей матери и плода. Материнская часть плаценты развивается из тканей эндометрия, выстилающих матку. Плодная часть развивается из трофобласта, который образует плодную оболочку, называемую хорионом (описано ниже). Пальцевидные ворсинки из хориона проникают в эндометрий. Ворсинки начинают ветвиться и развивать кровеносные сосуды у зародыша.
Как показано на рисунке \(\PageIndex{5}\), материнская кровь течет в пространство между ворсинками хориона, обеспечивая обмен веществ между кровью плода и материнской кровью без фактического смешивания двух источников крови. Зародыш соединяется с плодной частью плаценты узкой соединительной ножкой. Этот стебель развивается в пуповину , которая содержит две артерии и вену. Кровь плода поступает в плаценту по пупочным артериям, обменивается газами и другими веществами с кровью матери и возвращается к плоду по пупочной вене.
Зародыш соединяется с плодной частью плаценты узкой соединительной ножкой. Этот стебель развивается в пуповину , которая содержит две артерии и вену. Кровь плода поступает в плаценту по пупочным артериям, обменивается газами и другими веществами с кровью матери и возвращается к плоду по пупочной вене.
Хорион, желточный мешок и амнион
Помимо плаценты, хорион , желточный мешок и амнион также формируются вокруг или рядом с развивающимся эмбрионом в матке. Их раннее развитие в двухслойном эмбриональном диске показано на рисунке \(\PageIndex{5}\).
- Хорион: хорион представляет собой мембрану, образованную экстраэмбриональной мезодермой и трофобластом. Хорион подвергается быстрой пролиферации и образует ворсины хориона. Эти ворсинки проникают в слизистую оболочку матки и помогают сформировать плодную часть плаценты.
- Желточный мешок: желточный мешок (или мешок) представляет собой перепончатый мешок, прикрепленный к эмбриону и образованный клетками гипобласта.
 Желточный мешок обеспечивает питание раннего зародыша. После того, как трубчатое сердце сформируется и начнет перекачивать кровь в течение третьей недели после оплодотворения, кровь циркулирует через желточный мешок, где она поглощает питательные вещества, прежде чем вернуться к эмбриону. К концу эмбриональной стадии желточный мешок будет включен в первичную кишку, и эмбрион будет получать питательные вещества из материнской крови через плаценту. Амнион
Желточный мешок обеспечивает питание раннего зародыша. После того, как трубчатое сердце сформируется и начнет перекачивать кровь в течение третьей недели после оплодотворения, кровь циркулирует через желточный мешок, где она поглощает питательные вещества, прежде чем вернуться к эмбриону. К концу эмбриональной стадии желточный мешок будет включен в первичную кишку, и эмбрион будет получать питательные вещества из материнской крови через плаценту. Амнион - : Амнион представляет собой мембрану, которая формируется из внезародышевой мезодермы и эктодермы. Он создает мешок, называемый амниотическим мешком, вокруг эмбриона. Примерно к четвертой или пятой неделе эмбрионального развития околоплодные воды начинают накапливаться в амниотическом мешке. Эта жидкость позволяет плоду свободно двигаться на более поздних стадиях беременности, а также помогает защитить плод от возможных травм.
Особенность: Мое человеческое тело
Предположим, что вы пытались зачать ребенка в течение многих месяцев и только что узнали, что вам 9 лет. 0349 наконец беременна. У вас может возникнуть соблазн отпраздновать хорошие новости тостом с шампанским, но это не стоит риска. Алкоголь может проникать через плаценту и попадать в кровь эмбриона (или плода). По сути, когда беременная женщина пьет алкоголь, то же самое делает и ее будущий ребенок. Алкоголь у эмбриона (или плода) может вызвать множество аномалий роста и развития.
0349 наконец беременна. У вас может возникнуть соблазн отпраздновать хорошие новости тостом с шампанским, но это не стоит риска. Алкоголь может проникать через плаценту и попадать в кровь эмбриона (или плода). По сути, когда беременная женщина пьет алкоголь, то же самое делает и ее будущий ребенок. Алкоголь у эмбриона (или плода) может вызвать множество аномалий роста и развития.
Ребенок, подвергшийся воздействию алкоголя внутриутробно, может родиться с расстройством фетального алкогольного спектра (ФАСН), наиболее тяжелым из которых является фетальный алкогольный синдром (ФАС) . Признаки и симптомы ФАС могут включать, среди прочего, аномальный черепно-лицевой вид (рис. \(\PageIndex{6}\)), низкий рост, малую массу тела, когнитивный дефицит и поведенческие проблемы. Риск ФАСН и их тяжесть в случае их возникновения зависят от количества и частоты употребления алкоголя, а также от возраста эмбриона или плода на момент употребления алкоголя. Как правило, большее потребление на ранних сроках беременности более вредно. Однако неизвестно количество, частота или время, когда употребление алкоголя считается безопасным во время беременности. Хорошая новость заключается в том, что ФАСН можно полностью предотвратить, воздерживаясь от алкоголя во время беременности и при попытках зачать ребенка.
Как правило, большее потребление на ранних сроках беременности более вредно. Однако неизвестно количество, частота или время, когда употребление алкоголя считается безопасным во время беременности. Хорошая новость заключается в том, что ФАСН можно полностью предотвратить, воздерживаясь от алкоголя во время беременности и при попытках зачать ребенка.
Обзор
- Когда наступает эмбриональная стадия?
- Назовите несколько основных событий, происходящих на эмбриональной стадии.
- Что такое зародышевый диск? Когда и как он формируется?
- Дайте определение гаструляции. Когда это происходит?
- Определите три зародышевых листка эмбриона. Приведите примеры конкретных типов клеток, происходящих из каждого зародышевого листка.
- Что происходит во время нейруляции? Когда это происходит?
- Дайте определение органогенезу. Когда происходит органогенез у зародыша?
- Какой функциональный орган развивается у зародыша первым? Когда этот орган начинает функционировать?
- Назовите некоторые события, происходящие в период с пятой по восьмую недели эмбриональной стадии.

- Перечислите три воздействия окружающей среды, которые могут вызвать врожденные дефекты на эмбриональной стадии.
- Определите внеэмбриональные структуры, которые формируются одновременно с эмбрионом и помогают эмбриону расти и развиваться. Укажите функцию каждой структуры.
- Расположите следующие события в порядке их возникновения, от самого раннего до самого позднего:
- образование нервной трубки
- образование трех зародышевых листков
- образование примитивной полосы
- включение желточного мешка в эмбрион
- Верно или неверно: Нервная система развивается из того же зародышевого листка, что и клетки кожи.
- Верно или неверно: Зачатки ног образуются во время гаструляции.
- Какие две ткани продуцирует гипобласт?
Узнайте больше
bio.libretexts. org/link?17805#Explore_More
org/link?17805#Explore_More
Узнайте больше о расщелине позвоночника здесь:
Attributions
- Свадебная пара в Канди, CCBYSA, Шри-Ланка 3.0 через Викисклад
- Человеческий эмбрион от Anatomist 90, CC BY-SA 3.0 через Wikimedia Commons
- Бластула и Гаструла от Эбигейл Пайн, общественное достояние через
- Нейруляция Стивена Уолтера Рэнсона, общественное достояние, через Wikimedia Commons
- Плацента, разработка OpenStax College, CC BY 3.0 через Wikimedia Commons
- FASD Терезы Келлерман, CC BY-SA 3.0 через Wikimedia Commons
- Текст адаптирован из книги «Биология человека» по лицензии CK-12, лицензия CC BY-NC 3.0
Эта страница под названием 23.3: Embryonic Stage распространяется под лицензией CK-12 и была создана, изменена и/или курирована Сюзанной Ваким и Мандипом Грюалом с использованием исходного контента, который был отредактирован в соответствии со стилем и стандартами платформы LibreTexts; подробная история редактирования доступна по запросу.
ПОД ЛИЦЕНЗИЕЙ
- Наверх
- Была ли эта статья полезной?
- Тип изделия
- Раздел или страница
- Автор
- Сюзанна Ваким и Мандип Гревал
- Количество столбцов печати
- Два
- Печать CSS
- Плотный
- Лицензия
- СК-12
- Версия лицензии
- 3,0
- Программа OER или Publisher
- Программа ASCCC OERI
- Показать оглавление
- да
- Теги
- амнион
- хорион
- эктодерма
- эмбрион
- эмбриональный диск
- энтодерма
- гаструляция
- мезодерма
- Нейруляция
- органогенез
- источник@https://www.


 Я работал двенадцать лет над этим
история. На одном из снимков было лицо эмбриона внутри матки, сделанное
эндоскопом с электронной вспышкой. И я помню, что редакторы
хотел иметь свидетеля, чтобы сказать, что это было действительно так, потому что это было
очень четкое изображение только лица, головы плода внутри матки.
Но это был не самый первый мой эндоскопический снимок. Самый первый, мы взяли его
в 1957 — но в таком случае я не получил лица. У меня только ноги, руки,
ноги, половые органы и так далее. Но я пытался получить только лицо. А также
Я помню, у нас было очень специальное освещение со стробоскопом в передней части зала.
эндоскоп — это был американский эндоскоп. И когда я увидел плод, я
помните, это был плод примерно 15-недельного возраста, он сосал большой палец, и когда я
пытался нажать кнопку фотоаппарата, вспышка не сработала. Там
что-то с ним было не так! Прошло много лет, прежде чем я получил следующий шанс. NOVA: Похоже, эндоскопы прошли долгий путь…
Я работал двенадцать лет над этим
история. На одном из снимков было лицо эмбриона внутри матки, сделанное
эндоскопом с электронной вспышкой. И я помню, что редакторы
хотел иметь свидетеля, чтобы сказать, что это было действительно так, потому что это было
очень четкое изображение только лица, головы плода внутри матки.
Но это был не самый первый мой эндоскопический снимок. Самый первый, мы взяли его
в 1957 — но в таком случае я не получил лица. У меня только ноги, руки,
ноги, половые органы и так далее. Но я пытался получить только лицо. А также
Я помню, у нас было очень специальное освещение со стробоскопом в передней части зала.
эндоскоп — это был американский эндоскоп. И когда я увидел плод, я
помните, это был плод примерно 15-недельного возраста, он сосал большой палец, и когда я
пытался нажать кнопку фотоаппарата, вспышка не сработала. Там
что-то с ним было не так! Прошло много лет, прежде чем я получил следующий шанс. NOVA: Похоже, эндоскопы прошли долгий путь…
 Есть много-много тысяч волокон, очень-очень близких
вместе с очень маленьким диаметром.
Есть много-много тысяч волокон, очень-очень близких
вместе с очень маленьким диаметром. А потом они присылают мне несколько рисунков, потом я снова возвращаюсь, а потом они
начать делать работу. Вы знаете, что очень и очень трудно делать линзы, которые
треть миллиметра. Но я только что заказал очень маленький крошечный
эндоскоп. Диаметр будет около одной пятой миллиметра и даже
меньше, потому что я собираюсь делать новые виды изображений, особенно с
эмбрионы.
А потом они присылают мне несколько рисунков, потом я снова возвращаюсь, а потом они
начать делать работу. Вы знаете, что очень и очень трудно делать линзы, которые
треть миллиметра. Но я только что заказал очень маленький крошечный
эндоскоп. Диаметр будет около одной пятой миллиметра и даже
меньше, потому что я собираюсь делать новые виды изображений, особенно с
эмбрионы. Это было похоже на
портрет!
Это было похоже на
портрет! Это новый способ.
Это новый способ.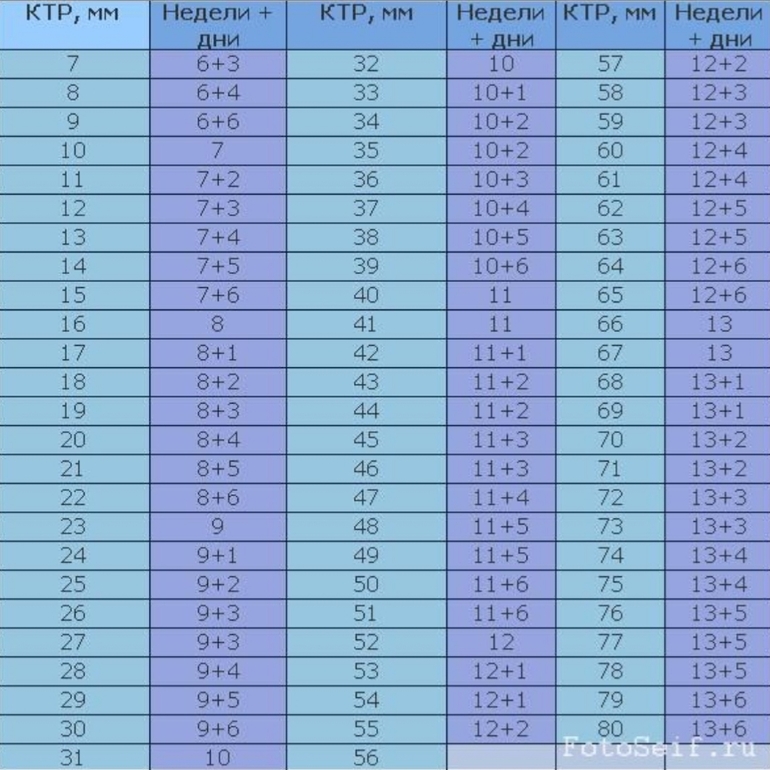 Но мы можем увеличить свет с помощью компьютеров. Это новый способ — с
компьютеры, компьютеры, компьютеры. Вот так мы можем сохранить клетку
и получить новую информацию в высоком разрешении. Мы начали около пяти лет
назад и сегодня, я думаю, мы достигли цели. Можем даже посмотреть
вирусы. Я видел вирусы в световой микроскоп. Они очень очень
крошечные, но я видел их.
Но мы можем увеличить свет с помощью компьютеров. Это новый способ — с
компьютеры, компьютеры, компьютеры. Вот так мы можем сохранить клетку
и получить новую информацию в высоком разрешении. Мы начали около пяти лет
назад и сегодня, я думаю, мы достигли цели. Можем даже посмотреть
вирусы. Я видел вирусы в световой микроскоп. Они очень очень
крошечные, но я видел их. Абсолютно. Я помню, это было, наверное, десять лет назад. Я получил
образец в Стокгольме, а затем я отправился в Париж, чтобы подготовить посмотреть на него с
Доктор Люк Монтанье в Институте Пастера в Париже. Он был самым первым, кто
обнаружить вирус СПИДа. Так что у нас было очень хорошее сотрудничество. Когда я видел
первое изображение, я был действительно потрясен. Я видел что-то чрезвычайно острое, потому что
У меня был новый сканирующий электронный микроскоп высокого разрешения из Японии.
разрешение было невероятным — 5 или 6 ангстрем. Поэтому, когда я увидел это и
просто резкость, подумал я, «это что-то очень замечательное». А также
когда я нажал кнопку, чтобы сделать снимок, я почувствовал что-то очень необычное,
потому что это был великий убийца в мире — и до сих пор остается великим убийцей в мире.
мир.
Абсолютно. Я помню, это было, наверное, десять лет назад. Я получил
образец в Стокгольме, а затем я отправился в Париж, чтобы подготовить посмотреть на него с
Доктор Люк Монтанье в Институте Пастера в Париже. Он был самым первым, кто
обнаружить вирус СПИДа. Так что у нас было очень хорошее сотрудничество. Когда я видел
первое изображение, я был действительно потрясен. Я видел что-то чрезвычайно острое, потому что
У меня был новый сканирующий электронный микроскоп высокого разрешения из Японии.
разрешение было невероятным — 5 или 6 ангстрем. Поэтому, когда я увидел это и
просто резкость, подумал я, «это что-то очень замечательное». А также
когда я нажал кнопку, чтобы сделать снимок, я почувствовал что-то очень необычное,
потому что это был великий убийца в мире — и до сих пор остается великим убийцей в мире.
мир. И я решил это, я и мой
семья. А затем профессор Аксель Ингельман-Сандберг, который был первым автором
в первом выпуске «Рождение ребенка» говорилось: «Леннарт, не теряй пять лет».
Почему? Я был очень зол. Я много раз думал, что поступил неправильно, но
причина была не в том, чтобы быть врачом, а в том, чтобы иметь
Информация. Но тогда, может быть, я был неправ, я не знаю. Конечно, сегодня в
Каролинском институте, я работаю с некоторыми ведущими экспертами — даже с некоторыми Нобелевскими
призеры. У них последние новости, а у меня техника.
И я решил это, я и мой
семья. А затем профессор Аксель Ингельман-Сандберг, который был первым автором
в первом выпуске «Рождение ребенка» говорилось: «Леннарт, не теряй пять лет».
Почему? Я был очень зол. Я много раз думал, что поступил неправильно, но
причина была не в том, чтобы быть врачом, а в том, чтобы иметь
Информация. Но тогда, может быть, я был неправ, я не знаю. Конечно, сегодня в
Каролинском институте, я работаю с некоторыми ведущими экспертами — даже с некоторыми Нобелевскими
призеры. У них последние новости, а у меня техника. Это то, что мы запланировали
более двух лет, поэтому я надеюсь, что мы начнем в начале
в следующем году. [Ред. примечание: следите за Чудом любви на NOVA.]
Это то, что мы запланировали
более двух лет, поэтому я надеюсь, что мы начнем в начале
в следующем году. [Ред. примечание: следите за Чудом любви на NOVA.] У меня есть инструменты, идеи, техника, компьютерная техника.
Мы пытаемся создать или увидеть что-то, чего раньше не знали, — просто для того, чтобы
открывать что-то вместе. Это всегда моя мечта.
У меня есть инструменты, идеи, техника, компьютерная техника.
Мы пытаемся создать или увидеть что-то, чего раньше не знали, — просто для того, чтобы
открывать что-то вместе. Это всегда моя мечта.