Содержание
Повышенная температура при беременности | Мамоведия
Факт повышения температуры тела во время беременности не на шутку тревожит всех будущих мамочек и врачей. Это связано с тем, что беременность требует повышенного внимания женщины к своему здоровью, поскольку от этого зависит здоровье и самочувствие будущего малыша.
Температура, даже самая незначительная, во время беременности не должна оставаться без внимания и без выяснения ее причины.
Самой опасной считается высокая температура тела женщины во время первого триместра беременности. Все врачи предупреждают будущую мамочку о необходимости избегания различных болезней в этот период.
Безусловно, во время беременности идеальным вариантом является не болеть вообще, но это практически не реально, поскольку беременность очень часто становится причиной снижения иммунитета женщины. В результате того, что иммунитет ослабевает, вероятность подцепить какой-то вирус или инфекцию существенно повышается.
Когда беременная женщина замечает повышение температуры тела, то ее охватывает паника, и, в большинстве случаев, она активно начинает ставить себе самые нелепые и абсурдные диагнозы, пугая тем самым и себя и своих близких.
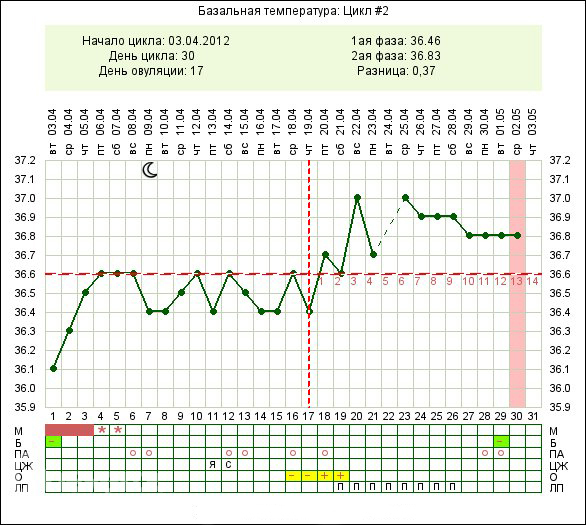
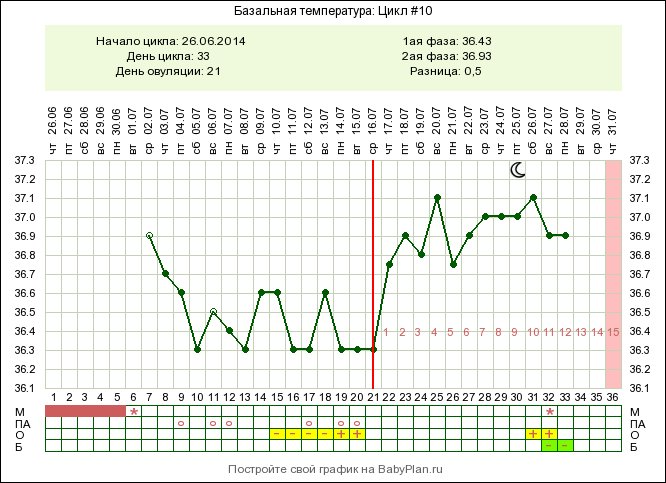
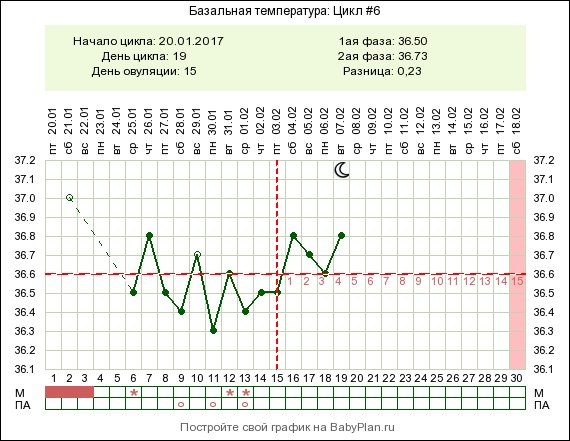
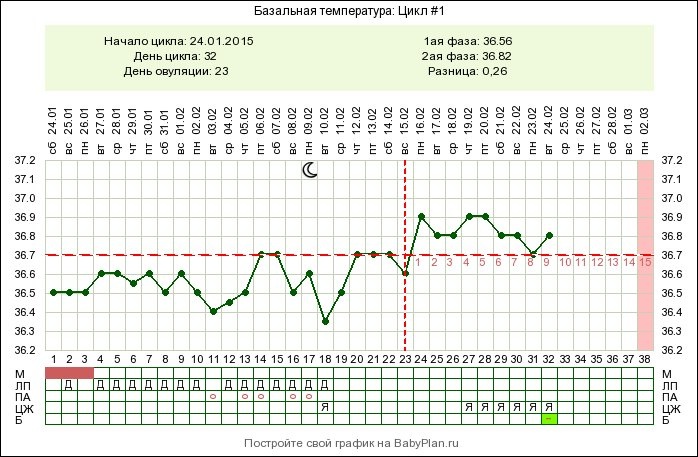
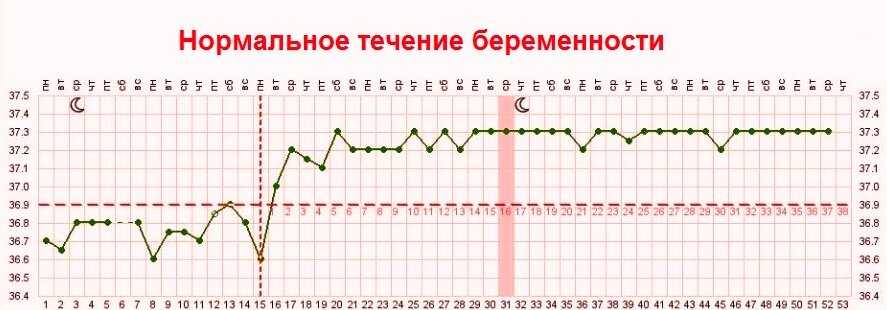
Самое большое волнение беременной женщине приносит температура тела от 36,8 до 37,5 градусов, которая держится достаточно долго. Это связано с тем, что женщине очень часто бывает трудно установить истинную причину такой температуры, поскольку других симптомов может вообще не наблюдаться. Но не стоит впадать в панику, поскольку очень часто незначительное повышение температуры тела беременной происходит по причине индивидуальной реакции ее организма на вполне нормальное развитие плода. Но, в любом случае, врачу стоит показаться.
Очень часто, именно благодаря незначительному повышению температуры, женщина узнает о том, что беременность действительно наступила. Повышение температуры тела с наступлением беременности происходит потому, что в организме женщины имеют место сложные гормональные изменения, которые провоцируют нарушение нормального процесса теплоотдачи.
Многие врачи утверждают, что незначительное повышение температуры тела у беременной женщины может наблюдаться в течение всего первого триместра, а затем она постепенно снижается. Такое явление можно считать нормой.
Такое явление можно считать нормой.
Но, при этом каждая будущая мамочка должна знать, в каких случаях повышение температуры тела является сигналом для немедленного обращения за медицинской помощью.
Во-первых, нельзя допускать слишком сильного повышения температуры тела, поскольку высокая температура у мамочки приводит к повышению температуры окружающей среды будущего малыша. Поэтому, если Вы увидели на термометре отметку 38 и выше, то необходимо срочно к доктору.
Причиной повышения температуры тела беременной могут быть ОРВИ, грипп, или другие заболевания, которые перешли в хроническую форму.
Во-вторых, если кроме повышенной температуры у беременной наблюдается интоксикация, боль, дискомфорт и недомогание, то необходимо бежать к доктору за медицинской помощью.
В-третьих, необходимо помнить о том, что повышение температуры тела может быть сигналом внематочной беременности, которая является очень опасной для здоровья и жизни женщины.
Следующее, о чем необходимо знать, так это то, что некоторые заболевания могут протекать в скрытой форме, к примеру, такие как пиелонефрит, цитомегаловирус, герпес или туберкулез. Поэтому, для перестраховки нужно сдать все необходимые анализы.
Поэтому, для перестраховки нужно сдать все необходимые анализы.
К доктору необходимо ехать немедленно, когда у беременной наблюдается стремительное повышение температуры тела и ее стойкое удержание на высоких отметках.
С доктором, который наблюдает беременность, необходимо заранее согласовать, какие препараты можно использовать беременной женщине для того, чтобы сбить температуру.
При повышении температуры тела всем беременным показано обильное, но не кислое питье. В качестве напитков лучше всего подойдут травяные чаи из липы, мелиссы, ромашки или шалфея.
Также очень часто сбить высокую температуру помогают растирания тела прохладной водой. Ни в коем случае для растираний нельзя применять водку или уксус. Также не стоит слишком тепло одеваться или кутаться в толстые одеяла.
Защитной реакцией беременной на болезнь является повышение температуры тела и женщина должна своевременно обратиться к врачу и приступить к лечению при появлении первых симптомов болезни.
симптомы, причины, лечение, профилактика в домашних условиях
Во время беременности многие женщины болеют ОРВИ, иногда и не по одному разу. Иммунитет женщины снижается для того, чтобы организм не атаковал чужеродные гены эмбриона, поскольку они отличны от материнского. Поэтому вероятность заболевания повышается.
ОРВИ может вызвать осложнения у любого человека. Но для беременной женщины болезнь особенно опасна, поскольку может повлиять и на плод. Это зависит от триместра – с определенного момента эмбрион достаточно защищен плацентой, но в начале беременности плод крайне уязвим.
В 1 триместре закладываются все основные системы ребенка. Плацента еще не сформировалась, и эмбрион может быть атакован вирусами, бактериями и токсинами. Подобная атака очень пагубно сказывается на эмбрионе, поскольку он состоит буквально из нескольких тысяч клеток – утрата даже нескольких из них для малыша намного серьезнее, чем для взрослого человека. Из-за этого ОРВИ на раннем сроке может привести к серьезным порокам развития ребенка, или даже выкидышу.
Ко 2 триместру плацента уже защищает эмбрион от внешних воздействий. В это же время еще продолжается формирование нервной системы, и инфекция может поразить мозг эмбриона. Также во 2 и 3 триместре могут возникнуть угроза прерывания беременности, обостриться хронические болезни, что еще больше снизит сопротивление вирусам и бактериям. ОРВИ в это время может привести к отставанию эмбриона в развитии, кислородному голоданию плода.
К концу срока беременности внезапное ОРВИ осложнит сами роды – матери будет не хватать кислорода и сил, что повышает риск осложнений у ребенка. Нехватка воздуха также приводит к гипоксии и у малыша.
Что такое ОРВИ
ОРВИ расшифровывается как острое респираторное заболевание. Из названия следует, что болезнь начинается резко, и поражает респираторную (дыхательную) систему: носоглотку, дыхательные пути, легкие и т. д.
Возбудители инфекции – вирусы. Всего изучено несколько сотен возможных возбудителей ОРВИ. Они внедряются через слизистую оболочку и через короткое время вызывают лихорадку, интоксикацию, кашель и насморк. В качестве осложнения организм может атаковать собственная флора, и тогда присоединяется и бактериальная инфекция.
В качестве осложнения организм может атаковать собственная флора, и тогда присоединяется и бактериальная инфекция.
Иногда ОРВИ протекает в совсем легкой форме, но может быть и тяжелой: воспаляются пазухи носа, внутреннее ухо.
Симптомы ОРВИ у беременных
Во время беременности иммунитет угнетается самим организмом, чтобы не возникало отторжения чужеродной ДНК ребенка. Одновременно снижается и защита организма от всех внешних возбудителей инфекции и собственной неопасной в обычное время флоры.
Таким образом, беременная больше подвержена ОРВИ, чем женщина в обычном состоянии. В таком случае лечение подобрать еще сложнее, ведь не все препараты можно использовать. Некоторые из них могут навредить малышу, и тогда предстоит сделать выбор, что безопаснее: тяжелая болезнь матери и осложнения, или доза токсинов от медикаментов.
Фото: Andrea Piacquadio, pexels.comПричины ОРВИ у беременных
ОРВИ начинается реактивно, спустя несколько часов после заражения уже могут появиться симптомы. Резко подскакивает температура, начинается ломота в суставах и мышцах, озноб, возможна головная боль, боль в глазах, насморк и сухой кашель. Во время болезни пропадает аппетит, развивается слабость.
Резко подскакивает температура, начинается ломота в суставах и мышцах, озноб, возможна головная боль, боль в глазах, насморк и сухой кашель. Во время болезни пропадает аппетит, развивается слабость.
Признаки различаются в зависимости от типа вируса. Например, при гриппе температура может повыситься и до 40 °С, что очень опасно. Другие инфекции вызывают не такую высокую температуру, но сильный раздражающий кашель. Тип инфекции определяет врач после осмотра и анализов.
Лечение ОРВИ у беременных
Лечение симптоматическое, как и у всех остальных людей с ОРВИ. Но к выбору препаратов надо отнестись серьезней, и обязательно предупредить врача о беременности.
Помимо медикаментов, необходимо снизить интоксикацию организма. Для этого употребляют много жидкости, выводя продукты распада с помощью почек и через потоотделение. Невысокую температуру лучше не сбивать – так организм борется с инфекцией, и до 38 — 38,5 °С стоит потерпеть.
При повышении температуры нужно раскрыться, раздеться, даже если мучает озноб. Теплая одежда задерживает отдачу тепла окружающей среде, и это ускоряет нарастание лихорадки. Можно обтираться водой.
Теплая одежда задерживает отдачу тепла окружающей среде, и это ускоряет нарастание лихорадки. Можно обтираться водой.
Диагностика
Для диагностики обязательно нужно вызвать терапевта на дом. Врач осмотрит женщину, прощупает лимфоузлы – они могут увеличиваться.
Анализы назначают для лучшего понимания картины болезни. Обычно достаточно общего анализа крови и мочи, в них смотрят маркеры воспаления: увеличивается количество лейкоцитов.
При подозрении на поражение легких, которое выявляется при прослушивании стетоскопом, назначается рентген. Это не слишком полезно для ребенка, но без снимка установить пневмонию или бронхит практически невозможною для защиты малыша надевают специальный фартук.
Современные методы лечения
При ОРВИ часто требуется медикаментозная терапия. При присоединении бактериальной инфекции без антибиотиков обойтись не получится. Все препараты подбирает врач с учетом беременности женщины и триместра — на поздних сроках многое, что было запрещено поначалу, уже вполне допустимо.
От кашля применяются отхаркивающие средства, ингаляции. Местные антисептики и полоскания горла весьма эффективны, и при этом точно не повредят плоду, поскольку практически не всасываются в кровь и не проникают через плаценту.
Фото: MART PRODUCTION, pexels.comПрофилактика ОРВИ у беременных в домашних условиях
Поскольку вакцинироваться беременным нельзя, рассчитывать на защиту с помощью прививки уже не получится. Поэтому все вакцинации должны проводиться еще до беременности.
Чтобы поддержать иммунитет, будущей маме нужно достаточно спать, разнообразно питаться, не нервничать, гулять на свежем воздухе. В сезон простуд не стоит без особых причин посещать места скопления людей, чтобы не заразиться. Если риск велик, можно надевать защитную медицинскую маску. Важно не забывать пропивать необходимые витамины и средства для профилактики ОРВИ, но применять любые препараты можно только по рекомендации врача.
Лучшие препараты для профилактики и лечения ОРВИ у беременных
Подхватить вирус, будучи в положении — крайне неприятно. Мало того, что ухудшается самочувствие, так еще и лечиться ничем нельзя. Ну почти.
Мало того, что ухудшается самочувствие, так еще и лечиться ничем нельзя. Ну почти.
Беременность является противопоказанием для применения большинства препаратов. Тем не менее, есть несколько фармацевтических средств, которые могут существенно облегчить положение будущей мамы, сраженной вирусом, а также стать средством своевременной профилактики.
«Комсомолка» составила свой список препаратов, на которые можно положиться. Однако напоминаем: не стоит заниматься самолечением! По всем вопросам, связанным со своим здоровьем, необходимо проконсультироваться у лечащего врача.
1. «Корилип»
КорилипМетаболическое средство, инновационная разработка НЦЗД РАМН. В составе: витамин В2, липоевая кислота и кокарбоксилазы гидрохлорид. Ничего, что может навредить беременной женщине и плоду. Одна упаковка ректальных свечей рассчитана на 10-дневный курс. Кстати, «Корилип» подходит не только всем взрослым, включая беременных, но и детям с 1 года. А если в семье есть младенец, то для него можно приобрести суппозитории другой конфигурации — «Корилип НЕО».
За счет уникального состава, препарат мобилизует собственные силы организма, заставляя его активнее бороться с вирусом. Средство, как указано на официальном сайте, способствует адекватному течению беременности и снижает риск развития осложнений.
2. «Генферон»
ГенферонЭтот препарат может помочь, если пациентка уже разболелась. Острый бронхит – один из поводов для назначения. В инструкции указано, что действующие вещества оказывают противовирусное, иммуномодулирующее, антипролиферативное и антибактериальное действие. А потому эти свечи назначают также для лечения урогенитальных заболеваний.
Внимание! Безопасность применения препарата в I триместре беременности не изучена, поэтому применять препарат в этот период нежелательно.
3. «Гриппферон»
ГриппферонСпрей или капли для носа, которые, согласно инструкции, используются для лечения ОРВИ и гриппа. А с учетом минимальных противопоказаний, отсутствия сведений о передозировке и различных побочек, его можно применять на протяжении всей беременности и позже, в период лактации. Если, конечно, состав спрея не вызывает у вас индивидуальной непереносимости. Помните: хранить Гриппферон нужно в холодильнике. Причем даже при таких условиях, вскрытый флакон не стоит использовать спустя 30 дней.
Если, конечно, состав спрея не вызывает у вас индивидуальной непереносимости. Помните: хранить Гриппферон нужно в холодильнике. Причем даже при таких условиях, вскрытый флакон не стоит использовать спустя 30 дней.
4. «Називин»
НазивинКапли, которые можно применять, будучи в положении. Но нужно знать, что в первом триместре препарат не рекомендуется использовать, так как он может спровоцировать повышение маточного тонуса. Применение препарата во втором и третьем триместрах — только после консультации с врачом.
Производитель утверждает, что капли помогут уже спустя несколько секунд, а действие растянется до 12 часов. Вот только один флакончик не подойдет для всей семьи. Поэтому, если капли вам нравятся, и вы хотите лечить ими насморк у детей, для них придется приобрести другой, детский, «Називин».
5. «Лизобакт»
ЛизобактТаблетки, которые помогут при боли в горле. Препарат восполняет дефицит лизоцима (фермента, защищающего от инфекции) в полости рта, сообщается на официальном сайте. Таким образом, восстанавливается локальный иммунитет. Это один из немногих препаратов, которое можно безбоязненно применять и беременным, и кормящим, а также детям с 3 лет (которые умеют рассасывать таблетки). Кстати, «Лизобакт» поможет не только при ОРВИ, но и при других заболеваниях (например, стоматите). В домашней аптечке явно лишним не будет.
Таким образом, восстанавливается локальный иммунитет. Это один из немногих препаратов, которое можно безбоязненно применять и беременным, и кормящим, а также детям с 3 лет (которые умеют рассасывать таблетки). Кстати, «Лизобакт» поможет не только при ОРВИ, но и при других заболеваниях (например, стоматите). В домашней аптечке явно лишним не будет.
Популярные вопросы и ответы
Можно ли лечить ОРВИ у беременных народными средствами?
Первое, что нужно сделать, если появились симптомы – обратиться к терапевту. И ехать в больницу или консультацию совершенно ни к чему – лучше вызвать врача на дом, к беременным приедут обязательно, даже если температуры нет. Врач посмотрит, нет ли осложнений, если это банальное ОРВИ, которое протекает достаточно легко, будет назначено лечение. В том числе – народными средствами: мед, варенье, лимон, и обильное питье. При таких заболеваниях женщина, как правило, активно потеет, идет потеря влаги и ее надо восполнять.
Из «бабушкиных средств» категорически не показаны беременным любые тепловые процедуры: греть ноги, дышать картошкой, применять горчичники или банки. Это может привести к плохим последствиям.
Не очень рекомендован имбирь. Не сказать, что он однозначно вреден, но тот ажиотаж, который создался вокруг корня имбиря на фоне эпидемий – это совершенно избыточно.
Какие могут быть осложнения при ОРВИ у беременных?
Осложнения могут быть такие же, как и у небеременных – инфекции верхних дыхательных путей, пневмонии, бронхиты. Возможны осложнения и для плода – но это большая редкость, поскольку плацента, которая формируется после 16 недель, достаточно надежно предохраняет ребенка.
На поздних сроках особенно мучает женщин заложенный нос – объемная матка уже сдавливает легкие, и дышать становится совсем трудно. Женщина начинает страдать от гипоксии. Но и в этом случае ребенку не будет особого вреда – гемоглобин малыша имеет несколько иное строение и способен подхватывать больше молекул кислорода, чем взрослый организм.
Антибиотики и противовирусные препараты вредят плоду?
Есть комплекс противовирусных препаратов, которые разрешены к приему во время беременности. Но назначать их может только врач и очень важно, чтобы это назначение произошло на самых ранних этапах – через неделю развития заболевания многие из таких лекарств уже просто бесполезны.
А вот полоскания носа и горла, использование спреев с различными антисептическими средствами во время беременности вполне разрешены. Препарат вреда плоду не нанесет, поскольку к нему просто не поступит – не пропустит плацента. Воздействие будет идти исключительно местное, на слизистую горла мамы.
Нередки случаи, когда ОРВИ затягивается, переходит на бронхиты или пневмонию, врач прописывает антибиотики, а пациентки их не принимают, потому что боятся нанести ребенку вред. Это совершенно неправильно! Среди антибиотиков есть довольно много таких, которые во время беременности разрешены. Мы их свободно назначаем после 12 — 16 недели, если есть к тому медицинские показания, если пошли осложнения. Никакого вреда плоду они не наносят, а маму лечат. Самое худшее, что может придумать беременная женщина, это заниматься самолечением.
Никакого вреда плоду они не наносят, а маму лечат. Самое худшее, что может придумать беременная женщина, это заниматься самолечением.
Если врач назначил вам антибиотики или противовирусный препарат – его необходимо принимать, причем точно в соответствии с дозировкой и схемой. Никто не будет выписывать опасные медикаменты и вредить плоду. Вред от болезненного состояния мамы будет для ребенка гораздо больше, чем некие негативные, надуманные, последствия приема лекарств.
обязательно будет обозначен приемлемый период использования.
Можно ли при беременности применять сосудосуживающие капли от заложенности носа?
Длительный прием таких средств вообще никому не рекомендован. Если врач, терапевт или ЛОР назначили его применение – тогда конечно можно, но только ограниченное время. В назначении обязательно будет обозначен приемлемый период использования.
Риски и когда обращаться за помощью
Хотя лихорадка обычно не опасна, когда она возникает во время беременности, она может повлиять на развивающийся плод.
Лихорадка возникает, когда температура тела человека достигает более высокой температуры, чем ожидаемый нормальный диапазон.
В этой статье вы узнаете больше о симптомах, причинах и вариантах лечения лихорадки, а также о последствиях лихорадки во время беременности.
Поделиться на PinterestЧеловек с лихорадкой может испытывать усталость, головокружение и тошноту.Хотя средняя температура тела обычно составляет около 98,6 o F (37 o C), она колеблется в течение дня. Незначительные повышения температуры не обязательно означают, что у человека жар.
Есть пять областей тела, в которых человек может измерить температуру:
- Подмышка или лоб : Врачи рассматривают 99,3 o F (37,4 o C) и выше лихорадки.
- Рот : Врачи считают 100,4 o F (38 o C) и выше лихорадки.
- Прямая кишка или ухо : Врачи рассматривают 101 o F (38,3 o C) и выше лихорадку.
Другие симптомы лихорадки включают:
- Усталость
- Глоловечество
- Чудовица
- Ощущение очень холодного
- Чередование между чувством холода и горячим. вероятность врожденных аномалий и аутизма. Однако исследования пока неубедительны.
В следующих разделах рассматриваются исследования возможного воздействия лихорадки на развивающийся плод.
Врожденные аномалии
По данным Центров по контролю и профилактике заболеваний (CDC), врожденные аномалии встречаются примерно у 1 из каждых 33 детей в США.
Обзор 46 предыдущих исследований, проведенный в 2014 году, показал, что лихорадка в первом триместре беременности может увеличить вероятность рождения ребенка с расщелиной полости рта, врожденными пороками сердца и дефектами нервной трубки примерно в 1,5–3 раза.
Однако результаты нескольких исследований, рассмотренных исследователями, не содержали достаточных доказательств для подтверждения какой-либо связи между лихорадкой и врожденными аномалиями.

По данным Центра по контролю и профилактике заболеваний США, у женщин, у которых во время беременности была лихорадка, вероятность родить ребенка с дефектами нервной трубки как минимум в два раза выше. Однако есть данные, свидетельствующие о том, что потребление рекомендуемой дозы фолиевой кислоты может снизить эту вероятность.
Однако, согласно исследованию 2017 года, очень мало доказательств, подтверждающих идею о том, что материнская лихорадка способствует вероятности врожденных аномалий.
Хотя есть некоторые доказательства того, что лихорадка во время беременности может увеличить вероятность врожденных аномалий, более поздние исследования, похоже, противоречат этому.
Беременные женщины или те, кто хочет забеременеть, могут поговорить с врачом, чтобы обсудить свои индивидуальные факторы риска, если это их беспокоит.
Аутизм
Анализ, проведенный в 2018 году, выявил связь между материнской лихорадкой и аутизмом, особенно если лихорадка возникла во втором триместре.
В том же исследовании также было обнаружено, что более частые лихорадки еще больше повышают вероятность. Однако вероятность аутизма у плодов, подвергшихся воздействию лихорадки, была ниже, если женщина принимала жаропонижающие препараты во время беременности.
Потеря беременности или выкидыш происходят примерно в 20% беременностей. Лихорадка не обязательно является причиной прерывания беременности, но может быть признаком инфекции. Инфекции чаще вызывают потерю беременности.
Исследование 2015 года показывает, что инфекции могут быть причиной 15% ранних и до 66% поздних потерь беременности.
Эти цифры свидетельствуют о том, что даже если у женщины во время беременности возникает лихорадка, маловероятно, что произойдет прерывание беременности.
Лихорадка — это способ организма бороться с инфекцией.
Некоторые возможные причины лихорадки включают:
- простуду
- грипп
- ушные или респираторные инфекции
- инфекции почек
- инфекции мочевыводящих путей
- инфекции половых органов врачу для диагностики основной причины.
 Врач назначит различные лекарства в зависимости от того, что вызывает лихорадку.
Врач назначит различные лекарства в зависимости от того, что вызывает лихорадку.Антибиотики
Если причиной лихорадки является бактериальная инфекция, врач может назначить антибиотики.
Как правило, медицинские работники считают, что большинство антибиотиков безопасны во время беременности.
Однако только 10% антибиотиков «имеют достаточные данные, касающиеся безопасного и эффективного применения» во время беременности. Поэтому врач должен проводить оценку риска и контролировать их использование.
Противовирусные препараты
Если беременная женщина заметит какие-либо симптомы гриппа, ей следует как можно скорее обратиться к врачу.
Они могут прописать противовирусные препараты, которые наиболее эффективны, если человек принимает их в течение 48 часов после появления симптомов.
Лекарства, отпускаемые без рецепта
Женщины не должны принимать ибупрофен во время беременности. Согласно когортному исследованию 2013 года, использование ибупрофена во втором триместре было связано с низкой массой тела при рождении.
 Применение ибупрофена во втором и третьем триместре также было связано с развитием астмы.
Применение ибупрофена во втором и третьем триместре также было связано с развитием астмы.Однако при необходимости можно принять ацетаминофен. Это, по-видимому, самое безопасное лекарство от боли и лихорадки, которое можно использовать во время беременности.
Тем не менее, беременным женщинам следует использовать ацетаминофен только до тех пор, пока это необходимо для снижения температуры.
Домашние средства, такие как отдых и обильное питье, могут облегчить симптомы лихорадки и сократить продолжительность многих заболеваний.
Фолиевая кислота является важной пренатальной добавкой, поскольку она может снизить вероятность дефектов нервной трубки.
Проведенное в 2017 году исследование женщин, у которых была лихорадка непосредственно перед беременностью или в самом начале беременности, показало, что у тех, кто потреблял менее 400 мкг фолиевой кислоты в день, был самый высокий шанс родить ребенка с дефектом нервной трубки.
Однако, поскольку болезнь во время беременности может представлять опасность для развивающегося плода, очень важно обратиться к врачу, прежде чем пытаться применять какие-либо формы домашнего лечения.

Хотя люди не всегда могут предотвратить лихорадку, они могут в первую очередь снизить риск заболевания.
Некоторые методы профилактики включают:
- прививку от гриппа
- частое мытье рук
- по возможности держаться подальше от больных людей
Лихорадка обычно не является признаком серьезного заболевания, но во время беременности она может вызывать осложнения.
Если какой -либо из следующих симптомов возникает во время беременности, обратитесь за помощью к медицинской помощи:
- Тяжелая жажда
- Низкая моча.
Также важно обратиться за помощью, если лихорадка не спадает.
Если человека беспокоит любая другая причина, ему следует обратиться к врачу.
Лихорадка обычно не является признаком чего-то серьезного, но очень важно обратиться за помощью, чтобы определить основную причину.
Некоторые исследования показали, что лихорадка во время беременности связана с более высокой вероятностью невынашивания беременности, аутизма или врожденных аномалий.
 Однако лихорадка не делает эти последствия неизбежными.
Однако лихорадка не делает эти последствия неизбежными.На самом деле исследования не позволяют сделать окончательный вывод о влиянии лихорадки на беременность и развивающийся плод. Человек может поговорить с врачом, если он обеспокоен.
Риски и когда обращаться за помощью
Хотя лихорадка обычно не опасна, когда она возникает во время беременности, она может повлиять на развивающийся плод.
Лихорадка возникает, когда температура тела человека достигает более высокой температуры, чем ожидаемый нормальный диапазон.
В этой статье вы узнаете больше о симптомах, причинах и вариантах лечения лихорадки, а также о последствиях лихорадки во время беременности.
Поделиться на PinterestЧеловек с лихорадкой может испытывать усталость, головокружение и тошноту.Хотя средняя температура тела обычно составляет около 98,6 o F (37 o C), она колеблется в течение дня. Незначительные повышения температуры не обязательно означают, что у человека жар.
Есть пять областей тела, в которых человек может измерить температуру:
- Подмышка или лоб : Врачи рассматривают 99,3 o F (37,4 o C) и выше лихорадки.
- Рот : Врачи считают 100,4 o F (38 o C) и выше лихорадки.
- Прямая кишка или ухо : Врачи рассматривают 101 o F (38,3 o C) и выше лихорадку.
Другие симптомы лихорадки включают:
- Усталость
- Глоловечество
- Чудовица
- Ощущение очень холодного
- Чередование между чувством холода и горячим. вероятность врожденных аномалий и аутизма. Однако исследования пока неубедительны.
В следующих разделах рассматриваются исследования возможного воздействия лихорадки на развивающийся плод.
Врожденные аномалии
По данным Центров по контролю и профилактике заболеваний (CDC), врожденные аномалии встречаются примерно у 1 из каждых 33 детей в США.
Обзор 46 предыдущих исследований, проведенный в 2014 году, показал, что лихорадка в первом триместре беременности может увеличить вероятность рождения ребенка с расщелиной полости рта, врожденными пороками сердца и дефектами нервной трубки примерно в 1,5–3 раза.
Однако результаты нескольких исследований, рассмотренных исследователями, не содержали достаточных доказательств для подтверждения какой-либо связи между лихорадкой и врожденными аномалиями.
По данным Центра по контролю и профилактике заболеваний США, у женщин, у которых во время беременности была лихорадка, вероятность родить ребенка с дефектами нервной трубки как минимум в два раза выше. Однако есть данные, свидетельствующие о том, что потребление рекомендуемой дозы фолиевой кислоты может снизить эту вероятность.
Однако, согласно исследованию 2017 года, очень мало доказательств, подтверждающих идею о том, что материнская лихорадка способствует вероятности врожденных аномалий.
Хотя есть некоторые доказательства того, что лихорадка во время беременности может увеличить вероятность врожденных аномалий, более поздние исследования, похоже, противоречат этому.
Беременные женщины или те, кто хочет забеременеть, могут поговорить с врачом, чтобы обсудить свои индивидуальные факторы риска, если это их беспокоит.
Аутизм
Анализ, проведенный в 2018 году, выявил связь между материнской лихорадкой и аутизмом, особенно если лихорадка возникла во втором триместре.
В том же исследовании также было обнаружено, что более частые лихорадки еще больше повышают вероятность. Однако вероятность аутизма у плодов, подвергшихся воздействию лихорадки, была ниже, если женщина принимала жаропонижающие препараты во время беременности.
Потеря беременности или выкидыш происходят примерно в 20% беременностей. Лихорадка не обязательно является причиной прерывания беременности, но может быть признаком инфекции. Инфекции чаще вызывают потерю беременности.
Исследование 2015 года показывает, что инфекции могут быть причиной 15% ранних и до 66% поздних потерь беременности.
Эти цифры свидетельствуют о том, что даже если у женщины во время беременности возникает лихорадка, маловероятно, что произойдет прерывание беременности.

Лихорадка — это способ организма бороться с инфекцией.
Некоторые возможные причины лихорадки включают:
- простуду
- грипп
- ушные или респираторные инфекции
- инфекции почек
- инфекции мочевыводящих путей
- инфекции половых органов врачу для диагностики основной причины. Врач назначит различные лекарства в зависимости от того, что вызывает лихорадку.
Антибиотики
Если причиной лихорадки является бактериальная инфекция, врач может назначить антибиотики.
Как правило, медицинские работники считают, что большинство антибиотиков безопасны во время беременности.
Однако только 10% антибиотиков «имеют достаточные данные, касающиеся безопасного и эффективного применения» во время беременности. Поэтому врач должен проводить оценку риска и контролировать их использование.
Противовирусные препараты
Если беременная женщина заметит какие-либо симптомы гриппа, ей следует как можно скорее обратиться к врачу.
Они могут прописать противовирусные препараты, которые наиболее эффективны, если человек принимает их в течение 48 часов после появления симптомов.
Лекарства, отпускаемые без рецепта
Женщины не должны принимать ибупрофен во время беременности. Согласно когортному исследованию 2013 года, использование ибупрофена во втором триместре было связано с низкой массой тела при рождении. Применение ибупрофена во втором и третьем триместре также было связано с развитием астмы.
Однако при необходимости можно принять ацетаминофен. Это, по-видимому, самое безопасное лекарство от боли и лихорадки, которое можно использовать во время беременности.
Тем не менее, беременным женщинам следует использовать ацетаминофен только до тех пор, пока это необходимо для снижения температуры.
Домашние средства, такие как отдых и обильное питье, могут облегчить симптомы лихорадки и сократить продолжительность многих заболеваний.
Фолиевая кислота является важной пренатальной добавкой, поскольку она может снизить вероятность дефектов нервной трубки.

Проведенное в 2017 году исследование женщин, у которых была лихорадка непосредственно перед беременностью или в самом начале беременности, показало, что у тех, кто потреблял менее 400 мкг фолиевой кислоты в день, был самый высокий шанс родить ребенка с дефектом нервной трубки.
Однако, поскольку болезнь во время беременности может представлять опасность для развивающегося плода, очень важно обратиться к врачу, прежде чем пытаться применять какие-либо формы домашнего лечения.
Хотя люди не всегда могут предотвратить лихорадку, они могут в первую очередь снизить риск заболевания.
Некоторые методы профилактики включают:
- прививку от гриппа
- частое мытье рук
- по возможности держаться подальше от больных людей
Лихорадка обычно не является признаком серьезного заболевания, но во время беременности она может вызывать осложнения.
Если какой -либо из следующих симптомов возникает во время беременности, обратитесь за помощью к медицинской помощи:
- Тяжелая жажда
- Низкая моча.

