Содержание
Актуальные тенденции в акушерстве: от традиционных методов к инновациям
Акушерство — это та область медицины, где традиции и инновации идут рука об руку. Казалось бы, что нового можно придумать в процессе, который существует с незапамятных времен? Однако современная наука не перестает удивлять нас прорывными технологиями и методиками, которые в корне меняют подход к ведению беременности и родов. Давайте же окунемся в мир современного акушерства и разберемся, какие тенденции сегодня на пике популярности.
Начнем с того, что современный «Справочник акушера гинеколога» уже не ограничивается толстенным фолиантом на полке в кабинете врача. Теперь это целый арсенал цифровых инструментов, доступных буквально на кончиках пальцев. Мобильные приложения для мониторинга состояния беременных, онлайн-консультации, системы искусственного интеллекта для анализа результатов обследований — все это уже реальность, а не сюжет фантастического фильма.
Персонализированный подход: ключ к успешной беременности
Одна из главных тенденций в современном акушерстве — это персонализированный подход к каждой пациентке. Ушли в прошлое универсальные схемы ведения беременности. Теперь каждая будущая мама получает индивидуальный план, учитывающий ее генетические особенности, образ жизни, и даже предпочтения в питании. Как это работает на практике? Представьте себе, что вы — акушер-гинеколог, и к вам на прием пришла пациентка с повышенным риском развития гестационного диабета. Вместо того, чтобы просто назначить стандартную диету, вы используете данные генетического анализа, чтобы разработать персонализированный план питания, который поможет минимизировать риски именно для этой конкретной женщины.
Но персонализация касается не только медицинских аспектов. Современный «Справочник акушера гинеколога» учит нас, что эмоциональное состояние будущей мамы не менее важно, чем физическое. Поэтому все чаще в акушерскую практику внедряются методы психологической поддержки. Групповые занятия по подготовке к родам, арт-терапия, даже специальные курсы медитации для беременных — все это становится неотъемлемой частью ведения беременности.
Высокие технологии на страже здоровья
А теперь давайте поговорим о том, как высокие технологии меняют лицо современного акушерства. Помните старые черно-белые УЗИ, на которых едва можно было разглядеть силуэт малыша? Забудьте о них! Сегодня 4D и даже 5D ультразвуковые исследования позволяют увидеть будущего ребенка в мельчайших деталях, вплоть до выражения лица. Но это не просто красивая картинка для будущих родителей. Такие технологии позволяют диагностировать даже самые незначительные отклонения на ранних сроках, что значительно повышает шансы на успешное лечение.
Но и это еще не все. Как насчет того, чтобы заглянуть внутрь организма беременной женщины, не причиняя ей ни малейшего дискомфорта? Звучит фантастически? А вот и нет! Неинвазивное пренатальное тестирование (НИПТ) позволяет проводить генетический скрининг плода, анализируя всего лишь кровь матери. Это настоящий прорыв в диагностике, который позволяет выявлять генетические аномалии с точностью до 99%, не подвергая при этом плод никакому риску.
Естественные роды vs. кесарево сечение: новый взгляд на старую дилемму
Казалось бы, что нового можно сказать о самом процессе родов? Однако и здесь современная акушерская практика преподносит нам сюрпризы. Все больше больниц внедряют концепцию «мягких родов», где женщине предоставляется максимальная свобода в выборе позы для родов, возможность использования специальных ванн для облегчения схваток, и даже присутствие доулы — специально обученного помощника, который оказывает эмоциональную поддержку во время родов.
А как же быть с кесаревым сечением? Оно по-прежнему остается важной частью акушерской практики, но и здесь есть инновации. Все чаще применяется техника «мягкого кесарева», когда ребенка извлекают медленно, имитируя процесс естественных родов. Это позволяет снизить стресс для новорожденного и ускорить процесс восстановления матери.
Послеродовой период: новый взгляд на старые проблемы
Современный «Справочник акушера гинеколога» уделяет особое внимание послеродовому периоду. И это не случайно. Все больше исследований показывают, насколько важны первые недели после родов для формирования связи между матерью и ребенком, а также для восстановления здоровья женщины. Поэтому сегодня акушеры-гинекологи активно внедряют программы раннего послеродового сопровождения, которые включают не только медицинский осмотр, но и консультации по грудному вскармливанию, психологическую поддержку, а также раннюю диагностику послеродовой депрессии.
Интересно, что современная акушерская практика все чаще обращается к опыту традиционных культур. Например, практика «золотого часа» — когда новорожденного сразу после рождения кладут на грудь матери для контакта «кожа к коже» — пришла к нам из традиционных обществ, но сегодня научно доказана ее эффективность для формирования привязанности и успешного начала грудного вскармливания.
Этические вопросы в современном акушерстве
Однако не все так гладко в мире современного акушерства. С развитием технологий возникают и новые этические вопросы. Например, как быть с генетическим редактированием эмбрионов? С одной стороны, это открывает возможности для предотвращения наследственных заболеваний. С другой — где та грань, за которой начинается «дизайнерское» производство детей? Эти вопросы активно обсуждаются в профессиональном сообществе, и каждый акушер-гинеколог должен быть готов сформировать свою этическую позицию.
Еще один важный аспект — это баланс между высокотехнологичной медициной и естественным подходом к родам. Как найти золотую середину между необходимыми медицинскими вмешательствами и желанием женщины иметь максимально естественные роды? Этот вопрос требует от современного акушера-гинеколога не только медицинских знаний, но и тонкого психологического подхода к каждой пациентке.
В заключение хочется отметить, что современное акушерство — это удивительный симбиоз традиций и инноваций. Оно требует от врача постоянного обучения, гибкости мышления и умения сочетать высокие технологии с индивидуальным подходом к каждой пациентке. И, пожалуй, главный урок, который мы можем извлечь из современных тенденций в акушерстве — это то, что в центре внимания всегда должна оставаться женщина, ее здоровье и комфорт. Ведь именно это и есть основа успешной беременности и родов.
Диагностика беременности высокого риска: ключевые моменты для врача-гинеколога
В мире акушерства и гинекологии нет ничего важнее, чем своевременное выявление и правильное ведение беременности высокого риска. Это как игра в шахматы, где каждый ход может иметь решающее значение. И кто же главный игрок на этой доске? Конечно, врач-гинеколог! Именно от его знаний, опыта и интуиции зависит исход этой сложной партии. Так давайте же разберемся, какие ключевые моменты должен учитывать современный акушер-гинеколог при диагностике беременности высокого риска.

Анамнез: копаем глубже
Первый и, пожалуй, самый важный шаг в диагностике беременности высокого риска — это тщательный сбор анамнеза. Тут нужно быть настоящим детективом! Ведь порой самая незначительная деталь может оказаться ключом к разгадке. Возьмем, к примеру, случай из практики: пациентка 35 лет, первая беременность. Казалось бы, ничего необычного. Но при детальном опросе выясняется, что у нее была операция на щитовидной железе 10 лет назад. И вот оно — зацепка! Ведь даже небольшие нарушения функции щитовидной железы могут значительно повысить риск осложнений беременности.
Что должно насторожить врача при сборе анамнеза? Вот неполный список «красных флажков»:
- Хронические заболевания (сахарный диабет, гипертония, аутоиммунные заболевания)
- Предыдущие осложнения беременности или родов
- Генетические заболевания в семье
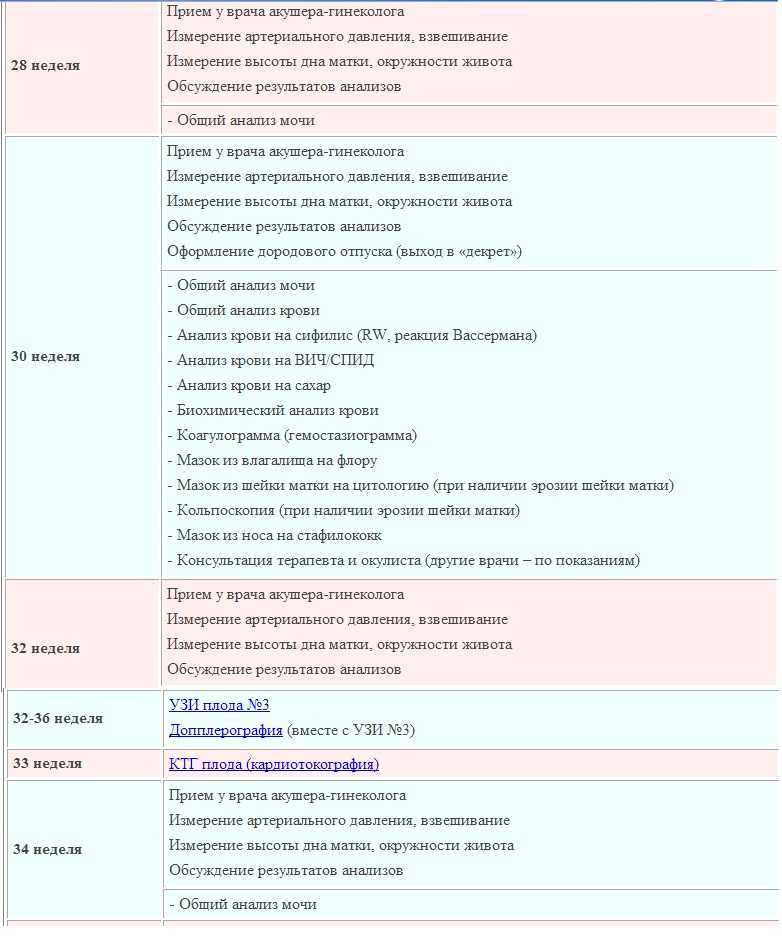
- Возраст матери (старше 35 или младше 18 лет)
- Вредные привычки (курение, алкоголь, наркотики)
Помните, что «Справочник акушера гинеколога» — это не просто набор сухих фактов. Это живой инструмент, который требует постоянного обновления и адаптации к каждой конкретной ситуации.
Физикальное обследование: видеть, слышать, чувствовать
После тщательного сбора анамнеза переходим к физикальному обследованию. И тут нужно быть настоящим Шерлоком Холмсом в белом халате! Каждая деталь имеет значение: от цвета кожных покровов до характера сердцебиения плода. Вот несколько ключевых моментов, на которые стоит обратить особое внимание:
- Измерение артериального давления: повышение может указывать на риск развития преэклампсии
- Оценка отеков: не только на ногах, но и на лице и руках
- Пальпация живота: определение положения плода, оценка тонуса матки
- Аускультация сердцебиения плода: изменения ритма могут сигнализировать о дистрессе
Но помните, что физикальное обследование — это не просто механическое выполнение определенных действий. Это искусство! Нужно не только видеть и слышать, но и чувствовать. Иногда интуиция врача может подсказать то, что не показывают приборы.

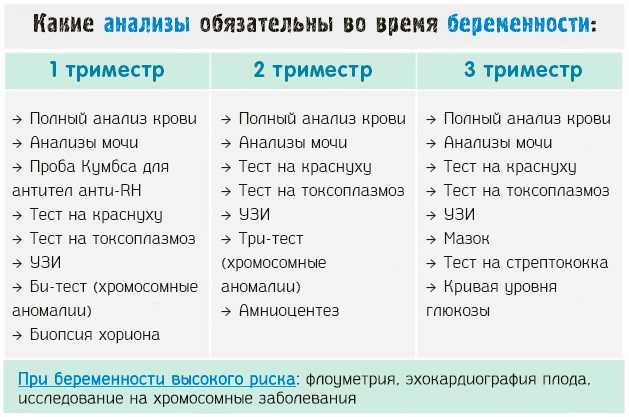
Лабораторная диагностика: от простого к сложному
В современном мире акушерства лабораторная диагностика играет ключевую роль в выявлении беременности высокого риска. Это как если бы у нас появилась возможность заглянуть внутрь организма беременной женщины через волшебное окошко. Но какие же анализы являются наиболее информативными?
Начнем с базовых исследований:
- Общий анализ крови: анемия может быть признаком скрытого кровотечения
- Биохимический анализ крови: повышение уровня АЛТ и АСТ может указывать на HELLP-синдром
- Анализ мочи: протеинурия — один из ранних признаков преэклампсии
- Коагулограмма: нарушения свертываемости крови могут привести к тяжелым осложнениям
Но на этом диагностический квест не заканчивается! Современный «Справочник акушера гинеколога» рекомендует проводить и более специфические исследования:
- Тест на гестационный диабет: даже небольшое повышение уровня глюкозы может негативно влиять на развитие плода
- Скрининг на TORCH-инфекции: токсоплазмоз, краснуха, цитомегаловирус и герпес могут привести к серьезным врожденным аномалиям
- Определение уровня PAPP-A и β-ХГЧ: эти маркеры помогают оценить риск хромосомных аномалий плода
Но не забывайте, что интерпретация результатов — это настоящее искусство. Иногда даже небольшое отклонение от нормы может быть сигналом тревоги, а иногда значительное отклонение может оказаться вариантом нормы для конкретной пациентки. Как в той поговорке: «Дьявол кроется в деталях».
Инструментальная диагностика: взгляд изнутри
А теперь давайте поговорим о настоящей магии современной медицины — инструментальной диагностике. Это как если бы мы получили возможность путешествовать внутри организма беременной женщины, как герои фантастического фильма «Внутренний космос». Какие же методы являются наиболее информативными?
Начнем с классики жанра — ультразвукового исследования (УЗИ). Это основной инструмент в арсенале акушера-гинеколога. Современные УЗИ-аппараты позволяют не только оценить размеры и положение плода, но и детально изучить структуру его органов, измерить кровоток в сосудах, оценить количество околоплодных вод. Но помните, что УЗИ — это не просто картинка на экране. Это целое искусство интерпретации! Иногда даже небольшая тень может оказаться признаком серьезной патологии.
Но УЗИ — это только начало. Вот еще несколько методов, которые должны быть в арсенале современного акушера-гинеколога:
- Допплерометрия: позволяет оценить кровоток в сосудах матки и плаценты. Нарушения кровотока могут быть ранним признаком задержки роста плода или преэклампсии.
- Кардиотокография (КТГ): этот метод позволяет оценить состояние плода по характеру его сердцебиения. Это как если бы мы могли «подслушать» разговор между плодом и маткой!
- Магнитно-резонансная томография (МРТ): в отличие от УЗИ, МРТ позволяет получить более детальное изображение мягких тканей. Это особенно важно при подозрении на аномалии развития центральной нервной системы плода.
Но помните, что даже самые современные методы диагностики — это лишь инструменты в руках врача. Главное — уметь правильно интерпретировать полученные данные и сопоставлять их с клинической картиной.
Генетическое тестирование: заглядываем в будущее
А теперь давайте поговорим о настоящем прорыве в акушерстве — генетическом тестировании. Это как если бы мы получили возможность заглянуть в генетический код будущего ребенка и предсказать возможные проблемы еще до его рождения. Звучит как научная фантастика? А вот и нет!
Современный «Справочник акушера гинеколога» рекомендует проводить следующие виды генетического тестирования:
- Неинвазивное пренатальное тестирование (НИПТ): это анализ крови матери, который позволяет выявить наиболее распространенные хромосомные аномалии плода с точностью до 99%.
- Амниоцентез: это процедура забора околоплодных вод для анализа клеток плода. Она позволяет выявить широкий спектр генетических заболеваний.
- Биопсия ворсин хориона: этот метод позволяет получить генетический материал плода уже на ранних сроках беременности.
Но помните, что генетическое тестирование — это не просто набор цифр и букв в результате анализа. Это сложный этический вопрос, требующий деликатного подхода. Как сообщить родителям о выявленной патологии? Как помочь им принять правильное решение? Это те вопросы, на которые нет однозначных ответов даже в самом подробном справочнике.
Мультидисциплинарный подход: объединяем усилия
И наконец, давайте поговорим о том, что часто упускают из виду — о мультидисциплинарном подходе. Ведь беременность высокого риска — это не только проблема акушера-гинеколога. Это как оркестр, где каждый инструмент играет свою партию, но вместе они создают прекрасную симфонию.
Кто же должен входить в эту «команду мечты»?
- Эндокринолог: особенно важен при сахарном диабете или заболеваниях щитовидной железы
- Кардиолог: необходим при сердечно-сосудистых заболеваниях у матери
- Генетик: поможет интерпретировать результаты генетических тестов
- Неонатолог: подготовит план ведения новорожденного в случае преждевременных родов
- Психолог: окажет эмоциональную поддержку будущей маме
Помните, что ваша роль как акушера-гинеколога — быть не только врачом, но и координатором этой команды. Вы — дирижер этого оркестра, и от вашего мастерства зависит, насколько слаженно он будет играть.
Подводя итог, хочется сказать, что диагностика беременности высокого риска — это не просто набор процедур и анализов. Это настоящее искусство, требующее не только глубоких знаний и опыта, но и интуиции, эмпатии и умения работать в команде. И помните, что каждая беременность уникальна, и даже самый подробный «Справочник акушера гинеколога» не может предусмотреть всех ситуаций. Главное — всегда оставаться внимательным, открытым новому опыту и готовым учиться. Ведь в ваших руках — две жизни, и нет ничего важнее, чем сохранить их обе.
Ведение родов: современные протоколы и техники для оптимальных исходов
Роды — это как американские горки для организма женщины. Только вот билет на этот аттракцион выдается всего раз в жизни, и права на ошибку у акушера-гинеколога нет. Как же провести эту «поездку» максимально безопасно и комфортно для мамы и малыша? Давайте разберемся, какие современные протоколы и техники предлагает нам «Справочник акушера гинеколога» для достижения оптимальных исходов.
Партограмма: карта родового пути
Представьте себе, что роды — это путешествие. А что нужно для успешного путешествия? Правильно, карта! В мире акушерства такой картой является партограмма. Это не просто кривая на бумаге, а настоящий навигатор в бурном море родового процесса. Что же она нам показывает?

- Динамику раскрытия шейки матки
- Продвижение предлежащей части плода
- Частоту и интенсивность схваток
- Состояние плода (частота сердцебиения)
- Жизненные показатели матери (пульс, давление, температура)
Но умение «читать» партограмму — это целое искусство. Это как если бы вы пытались предсказать погоду по движению облаков. Опытный акушер-гинеколог может по малейшим изменениям на графике предвидеть возможные осложнения и вовремя принять меры. Например, застой в раскрытии шейки матки более 4 часов — сигнал к тому, что пора вмешаться и простимулировать родовую деятельность.
Кардиотокография: подслушиваем разговор матки и плода
А теперь представьте, что вы можете подслушать «разговор» между маткой и плодом. Фантастика? Нет, это реальность благодаря кардиотокографии (КТГ). Этот метод позволяет одновременно регистрировать сокращения матки и сердцебиение плода. Что же мы можем «услышать» с помощью КТГ?
- Базальный ритм сердца плода (норма 110-160 ударов в минуту)
- Акцелерации (учащение сердцебиения в ответ на движения плода — хороший знак!)
- Децелерации (замедление сердцебиения — может быть признаком дистресса плода)
- Вариабельность (изменчивость сердечного ритма — показатель состояния нервной системы плода)
Но интерпретация КТГ — это не просто механическое считывание показателей. Это как если бы вы пытались понять эмоциональное состояние человека по его пульсу. Нужно учитывать множество факторов: срок беременности, положение плода, наличие патологий. Например, ранние децелерации часто бывают физиологическими и связаны с давлением на головку плода во время схватки. А вот поздние децелерации — уже повод для беспокойства и возможного вмешательства.
Обезболивание: между Сциллой и Харибдой
Боль в родах — это как прохождение через огонь и воду одновременно. И задача акушера-гинеколога — провести женщину через этот путь с минимальными потерями. Но как найти золотую середину между облегчением страданий и сохранением естественного хода родов?
Современный «Справочник акушера гинеколога» предлагает целый арсенал методов обезболивания:

- Немедикаментозные методы: дыхательные техники, массаж, гидротерапия. Это как если бы вы пытались потушить пожар силой мысли. Звучит нереально, но иногда работает!
- Закись азота («веселящий газ»): легкое обезболивание без влияния на ход родов. Как будто вы надели розовые очки в самый разгар битвы.
- Опиоидные анальгетики: более сильное обезболивание, но есть риск угнетения дыхания у плода. Это как выстрел из пушки по воробьям — эффективно, но не всегда оправданно.
- Эпидуральная анестезия: золотой стандарт обезболивания в родах. Но и у нее есть свои подводные камни: может замедлить роды и увеличить риск инструментального родоразрешения.
Выбор метода обезболивания — это как игра в шахматы, где каждый ход может иметь долгосрочные последствия. Нужно учитывать не только желание пациентки, но и течение родов, состояние плода, наличие противопоказаний. И помните: иногда лучшее обезболивание — это поддержка и уверенность в своих силах!
Эпизиотомия: разрез раздора
Эпизиотомия — это как открытие шлюзов на реке. Вроде бы облегчаешь путь, но не создаешь ли новые проблемы? Этот вопрос уже много лет вызывает жаркие споры в акушерском сообществе. Так нужна ли эпизиотомия?
Аргументы «за»:
- Снижает риск тяжелых разрывов промежности
- Укорачивает второй период родов
- Облегчает наложение акушерских щипцов или вакуум-экстрактора
Аргументы «против»:
- Увеличивает риск инфекционных осложнений
- Может привести к более длительному и болезненному восстановлению
- Не всегда предотвращает разрывы
Современный подход, отраженный в «Справочнике акушера гинеколога», рекомендует избирательное применение эпизиотомии. Это как с антибиотиками — применяем только когда действительно необходимо. Например, при дистоции плечиков или необходимости инструментального родоразрешения. А в остальных случаях? Доверяем природе и помогаем женщине правильно тужиться, чтобы минимизировать риск разрывов.
Активное ведение третьего периода родов: профилактика — лучше лечения
Третий период родов — это как финишная прямая марафона. Казалось бы, самое сложное позади, но именно здесь часто случаются неприятные сюрпризы в виде послеродовых кровотечений. Как же их предотвратить?

Современный протокол активного ведения третьего периода родов включает:
- Введение окситоцина сразу после рождения ребенка: это как если бы вы нажали кнопку «сжать» на матке.
- Контролируемая тракция за пуповину: аккуратно, как будто вы вытягиваете занозу.
- Массаж матки после рождения плаценты: представьте, что вы помогаете матке «прийти в себя» после тяжелой работы.
Этот простой алгоритм позволяет снизить риск послеродового кровотечения на 60-70%! Но помните, что даже самый лучший протокол — не панацея. Нужно быть готовым к нестандартным ситуациям. Например, при предлежании плаценты или подозрении на ее приращение активное ведение третьего периода может быть противопоказано.
Ранний контакт «кожа к коже»: первые объятия
А теперь о самом приятном — о первой встрече мамы и малыша. Ранний контакт «кожа к коже» — это не просто милая традиция. Это мощный физиологический и психологический инструмент, который может значительно улучшить исходы родов. Что же происходит во время этого контакта?
- Стабилизация температуры тела новорожденного
- Колонизация кожи ребенка материнской микрофлорой
- Стимуляция выработки окситоцина у матери
- Формирование прочной эмоциональной связи
Это как если бы природа создала идеальный инкубатор для новорожденного — тело его матери. Но как организовать этот контакт в условиях родзала? Вот несколько практических советов из «Справочника акушера гинеколога»:
- Обсудите план раннего контакта с женщиной еще до родов
- Подготовьте теплые пеленки для обсушивания ребенка
- Отложите рутинные процедуры (взвешивание, измерение) на 1-2 часа
- Обеспечьте тишину и приглушенный свет для комфорта матери и ребенка
И помните, что ранний контакт возможен даже при кесаревом сечении! Это требует немного больше усилий и координации с анестезиологом и неонатологом, но результат того стоит.
В заключение хочется сказать, что ведение родов — это не просто следование протоколам. Это искусство, требующее глубоких знаний, интуиции и умения быстро принимать решения в нестандартных ситуациях. Современный «Справочник акушера гинеколога» — это не догма, а руководство к действию. Он должен быть живым, постоянно обновляемым инструментом, учитывающим последние научные данные и клинический опыт. И помните: каждые роды уникальны, и нет универсального рецепта успеха. Но если вы будете внимательны, осторожны и всегда готовы учиться новому, вы сможете провести женщину через это удивительное путешествие с наилучшим результатом.

Послеродовое наблюдение: комплексный подход к здоровью матери и новорожденного
Послеродовой период — это как мост между двумя мирами. С одной стороны, женщина прощается со своим статусом беременной, с другой — осваивается в новой роли матери. И этот переход порой бывает не менее сложным, чем сами роды. Как же провести пациентку по этому мосту, не давая ей оступиться? Давайте разберемся, какие современные подходы предлагает нам «Справочник акушера гинеколога» для комплексного послеродового наблюдения.
Физическое восстановление: тело после «марафона»
Представьте, что организм женщины только что пробежал марафон. Причем не простой, а с препятствиями, да еще и с тяжелым грузом. Именно так можно описать состояние тела после родов. Что же нужно проверить в первую очередь?
- Состояние матки: как быстро она сокращается? Нет ли признаков субинволюции?
- Лохии: их характер, количество, запах. Это как лакмусовая бумажка для выявления послеродовых осложнений.
- Молочные железы: нет ли признаков лактостаза или мастита?
- Промежность: как заживают разрывы или эпизиотомия?
- Общее состояние: температура, пульс, артериальное давление.
Но физический осмотр — это только верхушка айсберга. Современный подход требует более глубокого анализа. Например, исследование уровня гемоглобина через 48 часов после родов может помочь выявить скрытую анемию. А УЗИ малого таза перед выпиской позволит исключить задержку частей плаценты — этакую «мину замедленного действия» в послеродовом периоде.
Эмоциональное здоровье: не только «беби-блюз»
А теперь давайте заглянем в душу нашей пациентки. Послеродовой период — это как американские горки эмоций. И задача акушера-гинеколога — вовремя заметить, если эти горки становятся слишком крутыми. Что же нужно держать в поле зрения?
- Послеродовая депрессия: это не просто «хандра», а серьезное состояние, требующее профессиональной помощи. Как ее выявить? Используйте Эдинбургскую шкалу послеродовой депрессии. Это как термометр для измерения эмоциональной температуры.
- Тревожные расстройства: часто маскируются под «нормальное беспокойство» о ребенке. Но если мама не может спать, даже когда малыш спокойно спит — это повод насторожиться.
- ПТСР после тяжелых родов: да-да, роды тоже могут быть травмирующим опытом. И последствия этой травмы могут проявиться не сразу.
Как же помочь? Современный «Справочник акушера гинеколога» рекомендует мультидисциплинарный подход. Это как собрать команду супергероев для спасения мира. Только в нашем случае мир — это психическое здоровье молодой мамы. В эту команду должны входить психолог, психиатр, а иногда и специалист по грудному вскармливанию (ведь проблемы с кормлением часто усугубляют эмоциональные трудности).
Грудное вскармливание: не только еда
Грудное вскармливание — это как танец, которому нужно научиться и маме, и малышу. И роль акушера-гинеколога здесь — быть хорошим учителем танцев. Что нужно проверить?
- Правильность прикладывания к груди: это фундамент успешного кормления.
- Состояние сосков: трещины могут стать воротами для инфекции.
- Частота и продолжительность кормлений: достаточно ли малыш получает молока?
- Набор веса ребенком: лучший показатель достаточности питания.
Но современный подход идет дальше. Например, анализ состава грудного молока может помочь выявить дефицит некоторых нутриентов и скорректировать питание мамы. А использование специальных приложений для отслеживания кормлений может помочь выявить проблемы, которые сама мама может не заметить.
Контрацепция: планируем будущее
Разговор о контрацепции в послеродовом периоде — это как покупка зонтика в солнечный день. Вроде бы не самая актуальная тема, но лучше быть готовым заранее. Когда же начинать этот разговор? Современный «Справочник акушера гинеколога» рекомендует поднимать тему контрацепции уже на первом послеродовом визите.
Какие методы контрацепции можно рекомендовать кормящей маме?
- Лактационная аменорея (ЛАМ): природный метод, но требует строгого соблюдения правил.
- Барьерные методы: презервативы, диафрагмы. Просты в использовании, но требуют дисциплины.
- Внутриматочные средства: можно устанавливать уже через 4-6 недель после родов.
- Чисто прогестиновые контрацептивы: не влияют на лактацию.
Но выбор метода контрацепции — это не просто медицинское решение. Это как выбор нового гардероба: нужно учитывать и практичность, и комфорт, и личные предпочтения. Поэтому важно не просто дать рекомендации, а провести полноценное консультирование, учитывая индивидуальные особенности и планы пациентки.
Восстановление интимной жизни: деликатная тема
Разговор о возобновлении половой жизни после родов — это как разминирование поля: требует осторожности и профессионализма. Когда же можно начинать? Стандартная рекомендация — через 6 недель после родов. Но современный подход более индивидуален. Что нужно учесть?

- Физическое состояние: как зажили разрывы или швы после эпизиотомии?
- Гормональный фон: сухость влагалища при лактации — частая проблема.
- Эмоциональная готовность: иногда психологические барьеры сильнее физических.
Как помочь? Современный «Справочник акушера гинеколога» рекомендует комплексный подход:
- Физиотерапия: упражнения Кегеля помогут укрепить мышцы тазового дна.
- Лубриканты: простое решение проблемы сухости.
- Психологическая поддержка: иногда пара нуждается в консультации сексолога.
И помните: возобновление интимной жизни — это не спринт, а марафон. Главное — не торопиться и слушать свое тело.
Скрининг послеродовых осложнений: лучше перебдеть
Послеродовые осложнения — это как айсберги в океане: большая часть опасности скрыта под водой. Какие же «подводные камни» нужно искать?
- Послеродовой сепсис: повышение температуры, тахикардия, боли внизу живота — повод для немедленного обследования.
- Тромбоэмболические осложнения: беременность и роды повышают риск тромбозов в 5-6 раз!
- Послеродовое кровотечение: может начаться даже через несколько недель после родов.
- Послеродовой тиреоидит: часто маскируется под «обычную» послеродовую усталость.
Как же не пропустить эти осложнения? Современный подход предполагает активный скрининг. Это как регулярная проверка автомобиля: лучше найти проблему на ранней стадии, чем дожидаться серьезной поломки. Например, измерение D-димера может помочь выявить тромбоз на ранней стадии. А скрининг функции щитовидной железы через 3 месяца после родов поможет не пропустить послеродовой тиреоидит.
Вакцинация: защита для мамы и малыша
Послеродовой период — отличное время для обновления вакцинального статуса мамы. Это как обновление антивирусной программы на компьютере: защищает и маму, и через грудное молоко — малыша. Какие вакцины рекомендуются?
- Против краснухи: если женщина не была привита ранее.
- Против гриппа: особенно важно в сезон эпидемий.
- Против коклюша: защитит малыша в первые месяцы жизни.
- Против COVID-19: согласно последним рекомендациям ВОЗ.
Но вакцинация — это не просто укол. Это целая стратегия защиты. Важно объяснить пациентке все преимущества и развеять мифы о «вреде» прививок. Это как обучение правилам безопасности: чем лучше человек понимает принципы, тем охотнее их соблюдает.

В завершение хочется сказать, что послеродовое наблюдение — это не просто набор рутинных проверок. Это комплексный подход к здоровью матери и ребенка, требующий от акушера-гинеколога не только медицинских знаний, но и психологической чуткости, умения слушать и поддерживать. Современный «Справочник акушера гинеколога» должен быть не просто сборником протоколов, а живым руководством, учитывающим все аспекты послеродового периода: от физического восстановления до эмоционального благополучия. И помните: каждая женщина уникальна, и нет универсального рецепта послеродового ведения. Но если подходить к этому процессу с вниманием, профессионализмом и заботой, можно помочь каждой маме не просто восстановиться после родов, но и войти в новую жизнь с уверенностью и радостью.
Гинекологические заболевания: новейшие методы диагностики и лечения
Мир гинекологии – это как вселенная в миниатюре, где каждый день происходят новые открытия. И современный акушер-гинеколог должен быть как космонавт, всегда готовый к новым горизонтам. Так что же нового предлагает нам «Справочник акушера гинеколога» в области диагностики и лечения гинекологических заболеваний? Пристегните ремни, мы отправляемся в увлекательное путешествие по миру современной гинекологии!
Молекулярная диагностика: заглядываем в ДНК
Помните, как в детективных фильмах преступника находили по отпечаткам пальцев? Так вот, молекулярная диагностика – это как снятие отпечатков пальцев, только на уровне ДНК. И это не фантастика, а реальность современной гинекологии. Что же нам дает этот метод?
- Выявление ВПЧ высокого онкогенного риска: теперь мы можем не просто обнаружить вирус, но и определить его тип, оценив риск развития рака шейки матки.
- Диагностика бактериального вагиноза: забудьте о субъективных критериях Амселя, ПЦР-диагностика позволяет точно определить состав микрофлоры влагалища.
- Генетическое тестирование при эндометриозе: мы можем выявить предрасположенность к заболеванию еще до появления симптомов.
Но молекулярная диагностика – это не просто набор тестов. Это как карта сокровищ, которая позволяет нам найти причину заболевания и выбрать оптимальное лечение. Например, анализ экспрессии генов при раке яичников помогает предсказать эффективность химиотерапии и подобрать индивидуальную схему лечения.

Жидкостная цитология: революция в скрининге
А теперь представьте, что вы пытаетесь разглядеть звезды через старый бинокль. А потом вам дают в руки мощный телескоп. Примерно такая же разница между традиционным ПАП-тестом и жидкостной цитологией. Что же дает нам эта технология?
- Высокая чувствительность: мы можем выявить даже единичные атипичные клетки.
- Стандартизация: компьютерная обработка снижает риск человеческой ошибки.
- Возможность дополнительных исследований: из одного образца можно провести и ВПЧ-тест, и иммуноцитохимическое исследование.
Но жидкостная цитология – это не просто улучшенная версия ПАП-теста. Это как швейцарский нож в руках гинеколога. Мы можем использовать ее не только для скрининга рака шейки матки, но и для диагностики эндометриоза, аденомиоза, даже для оценки гормонального статуса. И все это – из одного образца!
3D-УЗИ и соногистерография: видим то, что раньше было скрыто
Помните старые черно-белые УЗИ, где едва можно было разглядеть контуры органов? Забудьте о них! Современные 3D-УЗИ и соногистерография – это как если бы вы смотрели фильм в IMAX вместо старого телевизора. Что нового нам дают эти технологии?
- Точная визуализация полипов и субмукозных миом: мы можем оценить не только размер, но и тип прикрепления новообразования.
- Диагностика аномалий развития матки: теперь мы можем увидеть даже небольшую перегородку в полости матки.
- Оценка состояния эндометрия: объемная реконструкция позволяет измерить объем и васкуляризацию эндометрия.
Но 3D-УЗИ – это не просто красивая картинка. Это мощный инструмент планирования операций. Например, при подготовке к миомэктомии мы можем точно определить расположение и размеры всех узлов, спланировать оптимальный доступ и объем операции. Это как если бы хирург получил подробную 3D-карту перед началом путешествия.
Офисная гистероскопия: диагностика и лечение в одной процедуре
А теперь представьте, что вы можете заглянуть внутрь матки, не отправляя пациентку в операционную. Звучит фантастически? А вот и нет! Офисная гистероскопия делает это возможным. Что же она нам дает?

- Визуальная оценка полости матки: мы можем увидеть даже небольшие полипы или очаги гиперплазии.
- Прицельная биопсия: берем образец ткани точно из подозрительного участка.
- Возможность малых вмешательств: удаление небольших полипов или подслизистых узлов прямо во время диагностической процедуры.
Но офисная гистероскопия – это не просто диагностическая процедура. Это как швейцарский нож в руках гинеколога. Мы можем использовать ее для лечения синехий, удаления остатков плодного яйца после неполного аборта, даже для стерилизации методом Essure. И все это – без общей анестезии, в амбулаторных условиях!
Фотодинамическая терапия: свет против рака
А теперь давайте поговорим о настоящей магии в онкогинекологии. Представьте, что вы можете уничтожить раковые клетки, просто посветив на них специальным светом. Фантастика? Нет, это фотодинамическая терапия! Как это работает?
- Введение фотосенсибилизатора: препарат избирательно накапливается в опухолевых клетках.
- Облучение светом определенной длины волны: активирует фотосенсибилизатор.
- Образование активных форм кислорода: они разрушают опухолевые клетки, не повреждая здоровые ткани.
Фотодинамическая терапия – это не просто альтернатива хирургии. Это как точечный удар вместо ковровой бомбардировки. Мы можем использовать ее для лечения дисплазии шейки матки, вульварной интраэпителиальной неоплазии, даже для паллиативного лечения рецидивов рака шейки матки. И все это – с минимальным повреждением здоровых тканей и быстрым восстановлением пациентки.
Таргетная терапия: снайперский выстрел по опухоли
Химиотерапия в онкогинекологии – это как стрельба из пушки по воробьям. Да, мы поражаем опухоль, но заодно и здоровые ткани. А что, если бы мы могли действовать точечно, как снайпер? Именно это и делает таргетная терапия. Как это работает?
- Определение молекулярного профиля опухоли: выявляем специфические мишени.
- Подбор препарата, действующего на эту мишень: например, бевацизумаб блокирует ангиогенез опухоли.
- Мониторинг эффективности: регулярно оцениваем ответ опухоли на лечение.
Таргетная терапия – это не просто новый вид лечения. Это как если бы мы научились говорить на языке опухоли и убеждать ее «сдаться». Мы используем ее при раке яичников, раке эндометрия, даже при трофобластической болезни. И результаты порой поражают воображение: пациентки, которым раньше могли предложить только паллиативное лечение, получают шанс на долгую ремиссию.

Роботизированная хирургия: руки хирурга, точность робота
Представьте, что вы можете уменьшить свои руки до размера спички, при этом сохранив всю их ловкость и чувствительность. Фантастика? Нет, это роботизированная хирургия! Что она нам дает?
- Невероятная точность: робот убирает естественный тремор рук хирурга.
- 3D-визуализация: хирург видит операционное поле в объемном изображении.
- Минимальная травматичность: маленькие разрезы означают быстрое восстановление.
Но роботизированная хирургия – это не просто улучшенная лапароскопия. Это как если бы у хирурга появилась возможность телепортироваться внутрь тела пациента. Мы можем выполнять сложнейшие операции: радикальную гистерэктомию, лимфаденэктомию, даже реконструктивные операции на тазовом дне. И все это – с минимальным риском осложнений и быстрым восстановлением пациентки.
В заключение хочется сказать, что современная гинекология – это не просто набор новых технологий. Это новая философия лечения, где во главу угла ставится индивидуальный подход к каждой пациентке. «Справочник акушера гинеколога» сегодня – это не просто книга с алгоритмами. Это живое, постоянно обновляющееся руководство, которое помогает нам выбрать оптимальный путь в сложном лабиринте современных методов диагностики и лечения. И помните: какой бы совершенной ни была технология, главным инструментом врача всегда остаются его знания, опыт и умение слышать пациента. Ведь медицина – это не только наука, но и искусство!
Репродуктивные технологии: возможности и этические аспекты в практике акушера-гинеколога
Эх, ну и времена настали! Репродуктивная медицина шагает семимильными шагами, а мы, акушеры-гинекологи, только успеваем за ней гнаться. Помню, как в начале своей карьеры я и подумать не мог о тех чудесах, которые сейчас стали обыденностью. Но давайте-ка разберемся, что к чему в этом бурлящем котле инноваций и этических дилемм.
Возьмем, к примеру, экстракорпоральное оплодотворение (ЭКО). Эта технология уже не первой свежести, но ее возможности продолжают расширяться. Сейчас мы можем не только помочь бесплодным парам зачать ребенка, но и провести генетический скрининг эмбрионов перед имплантацией. Звучит как научная фантастика, не правда ли? Но вот вам реальный случай из моей практики: молодая семья, оба носители гена муковисцидоза. Благодаря преимплантационной генетической диагностике мы смогли выбрать здоровый эмбрион, и теперь у них растет очаровательная девочка без этого тяжелого заболевания.

Однако тут-то и начинается самое интересное — этическая сторона вопроса. Где проходит грань между медицинской необходимостью и желанием «спроектировать» идеального ребенка? Не приведет ли это к дискриминации и усилению неравенства в обществе? Эти вопросы должен задавать себе каждый акушер-гинеколог, работающий с репродуктивными технологиями.
Суррогатное материнство: палка о двух концах?
А что насчет суррогатного материнства? Вот уж где этических вопросов — хоть отбавляй! С одной стороны, это шанс для тех, кто не может выносить ребенка самостоятельно. С другой — риск эксплуатации женщин из уязвимых слоев населения. Был у меня случай, когда суррогатная мать так привязалась к вынашиваемому ребенку, что отказывалась отдавать его биологическим родителям. Представляете, какая драма развернулась? И вот ты стоишь посередине, пытаясь балансировать между профессиональным долгом и человеческим сочувствием.
Кстати, о профессиональном долге. Современный «Справочник акушера гинеколога» должен включать не только медицинские аспекты, но и гайдлайны по этическим вопросам. Как объяснить пациентам все риски и возможности? Как обеспечить информированное согласие? Эти навыки не менее важны, чем умение интерпретировать результаты УЗИ или проводить лапароскопию.
Криоконсервация: замораживаем время?
Теперь давайте поговорим о криоконсервации яйцеклеток и эмбрионов. Это настоящая революция в планировании семьи! Женщины теперь могут «заморозить» свою фертильность, отложив рождение детей на более поздний срок. Но опять же, не обходится без подводных камней. Помню пациентку, которая заморозила яйцеклетки в 25 лет, а воспользовалась ими только в 45. И вот тут-то и начались проблемы с вынашиванием, ведь организм уже не тот. Как объяснить пациенткам, что это не волшебная палочка, а лишь один из инструментов?
И вот еще что интересно — все эти технологии меняют наше представление о том, что такое семья. Однополые пары, одинокие родители, дети от трех биологических родителей (да-да, и такое теперь возможно!) — все это становится реальностью. И мы, акушеры-гинекологи, оказываемся на передовой этих социальных изменений. Готовы ли мы к этому? Вот в чем вопрос!
Генетическое редактирование: игра в Бога или медицинский прорыв?
Ну а теперь давайте окунемся в самое горячее — генетическое редактирование. Технология CRISPR-Cas9 открыла перед нами двери, о существовании которых мы раньше и не подозревали. Теоретически, мы можем редактировать геном эмбриона, исправляя генетические дефекты еще до рождения. Звучит как чудо, не так ли? Но вот вам пища для размышлений: где проходит грань между лечением и улучшением? Сегодня мы исправляем мутацию, вызывающую тяжелое заболевание, а завтра что? Будем выбирать цвет глаз и уровень интеллекта?
Я участвовал в исследовании по применению CRISPR для коррекции гена, ответственного за серповидноклеточную анемию. Результаты были потрясающими, но этические дебаты в научном сообществе не утихают до сих пор. И знаете что? Это хорошо. Мы должны обсуждать эти вопросы, взвешивать все «за» и «против», прежде чем двигаться дальше.
Искусственная матка: фантастика становится реальностью?
А теперь держитесь крепче — искусственная матка. Да-да, эксперименты в этом направлении уже ведутся. Представьте себе будущее, где беременность можно полностью вынести вне человеческого тела. Это может стать спасением для женщин с серьезными проблемами здоровья, но также поднимает массу вопросов. Как это повлияет на связь между матерью и ребенком? Не приведет ли это к еще большей медикализации процесса деторождения?
Я помню, как мы обсуждали эту тему на последней конференции. Аудитория разделилась пополам: одни видели в этом прорыв, другие — угрозу самой сути материнства. И знаете что? Обе стороны по-своему правы. Нам, как специалистам, нужно быть готовыми к этим изменениям, но при этом не терять из виду человеческий фактор.
Персонализированная медицина: будущее акушерства и гинекологии?
Ну и напоследок давайте поговорим о персонализированной медицине. Это направление обещает перевернуть наше представление об акушерстве и гинекологии. Представьте, что мы можем создать индивидуальный план ведения беременности, основываясь на генетическом профиле матери и плода. Или подобрать гормональную терапию, идеально подходящую конкретной пациентке. Звучит заманчиво, не правда ли?
Но и тут есть свои подводные камни. Во-первых, это дорого. Во-вторых, требует высочайшей квалификации от врачей. А в-третьих, опять же поднимает вопросы приватности и этики использования генетической информации. Как обеспечить конфиденциальность этих данных? Как избежать дискриминации на основе генетического профиля?
В общем, друзья мои, будущее акушерства и гинекологии выглядит одновременно захватывающим и пугающим. Мы стоим на пороге великих открытий, но и великой ответственности. И наша задача — не только осваивать новые технологии, но и задавать правильные вопросы, обсуждать этические аспекты, быть не просто врачами, но и моральными компасами в этом бурном море инноваций.
Так что, дорогие коллеги, давайте не забывать обновлять не только наши медицинские навыки, но и наши этические принципы. Ведь в конечном итоге, наша главная цель — помогать людям, а не просто применять технологии. И пусть наш «Справочник акушера гинеколога» будет не просто сборником протоколов, а настоящим путеводителем по этому сложному, но невероятно интересному миру современной репродуктивной медицины!
Профессиональное развитие: непрерывное образование и сертификация в акушерстве и гинекологии
Знаете, в мире акушерства и гинекологии нет места застою. Каждый день приносит новые открытия, методики и технологии. И если ты не хочешь оказаться на обочине прогресса, придется крутиться как белка в колесе. Но это не просто погоня за модными трендами — от нашего профессионализма зависят жизни и здоровье пациенток. Так что же нужно современному акушеру-гинекологу, чтобы оставаться на гребне волны?
Первым делом — забудьте о том, что учеба закончилась с получением диплома. В нашей профессии образование — это непрерывный процесс. Помню, как после первых лет практики я думал, что уже все знаю. Ха! Жизнь быстро поставила меня на место. Случай с пациенткой, у которой обнаружили редкую форму гестационного трофобластического заболевания, открыл мне глаза на пробелы в моих знаниях. С тех пор я взял за правило каждый месяц изучать что-то новое.
Онлайн-курсы: учеба в пижаме или серьезный инструмент?
Сейчас у нас есть роскошь учиться, не выходя из дома. Онлайн-курсы стали настоящим спасением для занятых врачей. Но внимание! Не все то золото, что блестит в интернете. Выбирайте курсы от проверенных организаций, таких как Американский колледж акушеров и гинекологов (ACOG) или Международная федерация гинекологии и акушерства (FIGO). Их сертификаты действительно котируются в профессиональном сообществе.
Кстати, о сертификатах. Они не просто красивые бумажки для рамочки на стене. В некоторых странах без регулярного повышения квалификации вы можете лишиться лицензии. Да-да, вот такие пироги! Поэтому «Справочник акушера гинеколога» должен включать актуальную информацию о требованиях к сертификации в вашем регионе. Не хотите же вы в один прекрасный день обнаружить, что больше не имеете права практиковать?
Конференции: тусовка или серьезное дело?
А теперь о наболевшем — конференциях. Многие воспринимают их как возможность попутешествовать за счет клиники. Но, черт возьми, это бесценный источник информации и связей! Где еще вы сможете из первых уст услышать о последних исследованиях и пообщаться с светилами медицины? Недавно на конференции в Барселоне я узнал о новой методике лечения эндометриоза, которая перевернула мое представление об этом заболевании.
Но будьте готовы — конференции могут быть изматывающими. Плотный график, тонны информации, бесконечные знакомства. К концу дня голова гудит, как улей. Мой совет? Составьте план заранее, выберите самые интересные доклады и не забывайте о нетворкинге. Кто знает, может, ваш следующий научный проект родится именно за чашкой кофе в перерыве между сессиями?
Практические навыки: теория без практики мертва
Теория — это, конечно, хорошо, но без практики она бесполезна. Как часто вы обновляете свои практические навыки? Симуляционные центры — это настоящая находка для акушеров-гинекологов. Здесь можно отработать сложные манипуляции без риска для пациентов. Помню свой первый опыт с роботизированным симулятором родов. Я чувствовал себя как пилот в кабине тренажера — адреналин зашкаливал, но зато какой бесценный опыт!
И не забывайте о базовых навыках. Даже если вы спец по лапароскопии, умение провести классическое гинекологическое обследование никто не отменял. В конце концов, ваши руки — это ваш главный инструмент. Регулярно практикуйтесь, даже если кажется, что вы уже все знаете. Поверьте, всегда есть чему поучиться.
Научные исследования: от теории к практике
Теперь давайте поговорим о науке. «Зачем мне это?» — спросите вы. «Я практик, а не ученый». Но именно участие в исследованиях позволяет быть на передовой медицины. Это не только престижно, но и чертовски полезно для вашей практики. Недавно я участвовал в исследовании новых методов профилактики преэклампсии. Знания, полученные в ходе работы, полностью изменили мой подход к ведению беременности у пациенток из группы риска.
Но с чего начать? Не обязательно сразу замахиваться на грандиозный проект. Начните с небольшого исследования в вашей клинике. Анализ историй болезни, сравнение эффективности разных методов лечения — все это может стать основой для серьезной научной работы. Главное — не бояться задавать вопросы и искать на них ответы.
Soft skills: почему эмоциональный интеллект так же важен, как и профессиональные навыки
А теперь о том, о чем часто забывают в погоне за профессиональным ростом — о soft skills. Да-да, те самые «мягкие навыки», которые так любят обсуждать HR-специалисты. Но поверьте, в нашей профессии они не менее важны, чем умение провести кесарево сечение. Эмпатия, коммуникативные навыки, умение работать в команде — без этого никуда.
Вспомните свой последний сложный разговор с пациенткой. Как вы сообщили ей неутешительный диагноз? Смогли ли вы найти правильные слова, чтобы поддержать и вселить надежду? Эти навыки не приходят сами собой, их нужно развивать. Тренинги по коммуникации, курсы по управлению стрессом — все это должно быть в арсенале современного акушера-гинеколога.
Технологии в медицине: друг или враг?
Ну и напоследок — о технологиях. Искусственный интеллект, телемедицина, роботизированная хирургия — это уже не будущее, а настоящее нашей профессии. Как к этому относиться? С энтузиазмом, но и с осторожностью. Технологии — отличный инструмент, но они никогда не заменят опыт и интуицию врача.
Недавно я работал с системой ИИ для анализа КТГ. Потрясающая точность, но знаете что? В критический момент я все равно доверился своему опыту и интуиции. И не прогадал. Так что изучайте новые технологии, но не забывайте о классических навыках.
В заключение хочу сказать: профессиональное развитие в акушерстве и гинекологии — это не спринт, а марафон. Нет конечной точки, есть только постоянное движение вперед. Будьте любопытны, не бойтесь экспериментировать и всегда помните, почему вы выбрали эту профессию. Ведь в конечном итоге, все наши усилия направлены на одно — здоровье и счастье наших пациенток. И это, друзья мои, самая лучшая мотивация для роста и развития!
