Содержание
Кашель с кровью
Кашель с кровью — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Кашель является одним из самых распространенных симптомов заболеваний органов дыхания.
Но если кашель сопровождается отделением не обычной мокроты, а с прожилками и даже сгустками крови, это тревожный сигнал, который может свидетельствовать о серьезном заболевании.
Для обозначения выделения крови из органов дыхания был введен специальный термин – кровохарканье. Объем выделяемой с мокротой крови варьирует: это могут быть единичные прожилки крови до массивного кровотечения. Развитие кровотечения сопровождается одышкой, болями, ощущением тепла или жжения в грудной клетке.
Следует помнить, что независимо от количества крови в мокроте кровохарканье является опасным состоянием и требует обращения за медицинской помощью для выявления и ликвидации причин, приведших к появлению этого симптома.
Виды кровохарканья
Важно различать истинное и ложное кровохарканье.
Истинное кровохарканье возникает при истечении крови из сосудов органов дыхания. При этом кровь может смешиваться с мокротой и слюной.
Ложное кровохарканье возникает при попадании крови в органы дыхания из других органов, например, из желудка при желудочном кровотечении или из поврежденных сосудов полости рта.
Причины кровохарканья
В большинстве случаев причиной кровохарканья становятся патологические изменения сосудов бронхов и легких.
Большое значение имеет туберкулез легких и его осложнения. Микобактерии туберкулеза в процессе болезни вызывают разрушение легочной ткани, иногда с образованием полостей (каверн). При этом перестраивается сосудистое русло: происходит облитерация или разрастание мелких сосудов, что становится причиной последующих кровотечений.
Кровохарканье сопровождает многие инфекционные заболевания дыхательной системы: бронхиты, пневмонии. Некоторые бактерии обладают способностью разрушать ткань легких и повышать проницаемость легочных сосудов.
В случае развития пневмонии к кашлю с прожилками крови добавляются лихорадка, озноб, одышка, боль в груди, ночное потоотделение.
Для детей кровохарканье характерно при аспирации (вдыхании) мелких предметов – игрушек и их частей, колпачков от ручек, семечек.
Если инородное тело прошло глубоко, то выраженной одышки и признаков удушья не будет. Единственным симптомом может быть долгий мучительный кашель с небольшим количеством мокроты, иногда с кровью.
Достаточно редко причиной кровохарканья могут служить гельминты (в частности, аскариды). При миграции паразиты повреждают мелкие сосуды, что вызывает появление крови в мокроте.
Еще одной причиной кровохарканья являются бронхоэктазы.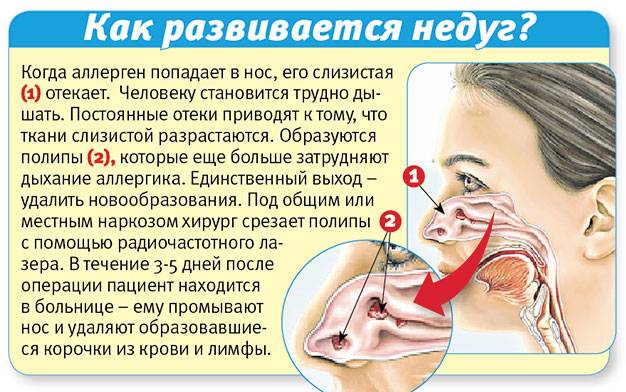
Бронхоэктазы – это необратимое патологическое расширение бронхов и бронхиол. Часто возникают у детей, больных муковисцидозом, при аспирации инородного тела, коклюше и частых респираторных инфекциях.
Иногда бронхоэктазы бывают врожденными – при нарушении формирования бронхиального дерева.
Достаточно часто причиной появления крови при кашле является травматическое повреждение грудной клетки. Происходит кровоизлияние в ткань легкого с выходом части крови с мокротой.
У взрослых пациентов причинами появления крови при кашле чаще служат сердечно-сосудистые патологии. При болезнях сердечной мышцы, будь то инфаркт миокарда, миокардит, возникает застой крови в малом круге кровообращения (в легких). Кровь просачивается через стенку капилляров в альвеолы – маленькие мешочки на концах бронхов. Образовавшаяся смесь альвеолярной жидкости, слизи бронхов и крови выходит при кашле.
При выраженной степени острой сердечной недостаточности появляется розовая пена – крайнее проявление отека легких.
Многие пороки сердца также вызывают застой в легких с одышкой и кровохарканьем. При приобретенных пороках сердца наиболее часто кровохарканье возникает у больных с поражением митрального клапана. Среди сосудистых заболеваний, которые вызывают внезапное кровохарканье, следует выделить тромбоэмболию легочных артерий (ТЭЛА).
Кровохарканье сопровождает около трети всех случаев ТЭЛА. Основными симптомами являются резкая одышка, кашель и боли в грудной клетке.
Более чем у половины больных раком легкого отмечается кровохарканье. В основную группу риска по развитию злокачественных новообразований легких входят курильщики старше 40 лет. В случае рака легкого кровотечение может возникать при распаде опухоли, после чего мокрота смешивается с кровью и приобретает вид «малинового желе».
Доброкачественные опухоли легких редко вызывают кровохарканье.
К относительно редким причинам появления кашля с кровью относят аневризму и последующий прорыв сосуда в бронх.
Врожденная патология свертывающей системы крови, например, гемофилия, может стать причиной как остро возникшего легочного кровотечения, так и длительного небольшого по объему кровохарканья. Кровохарканье может быть одним из симптомов различных аутоиммунных патологий
. Так, например, при гранулематозе с полиангиитом (болезнь Вегенера) происходит воспаление стенки сосудов с вовлечением в процесс верхних и нижних дыхательных путей.Передозировка некоторых лекарственных средств при повышенном риске кровотечения может привести к кровохарканью.
К таким препаратам относятся: антикоагулянты (варфарин, ривароксабан, дабигатран), антиагреганты (ацетилсалициловая кислота, тикагрелол).
Употребление наркотических веществ (в частности, кокаина) приводит к повреждению сосудов слизистой носоглотки с последующим кровохарканьем.
К каким врачам обращаться при появлении кашля с кровью?
Появление крови при кашле требует обращения к врачу терапевтического профиля:
терапевту или
педиатру. После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация пульмонолога, кардиолога, отоларинголога, ревматолога, фтизиатра, онколога.
После проведенного осмотра врач назначит комплекс инструментально-лабораторных исследований и направит при необходимости к узкому специалисту. Может потребоваться консультация пульмонолога, кардиолога, отоларинголога, ревматолога, фтизиатра, онколога.
Если есть подозрение на травму, кровотечение из дыхательных путей обильное, появилось головокружение, затруднение дыхания и учащенное сердцебиение, следует вызвать скорую помощь.
Диагностика и обследование при появлении кашля с кровью
В ходе обследования проводят:
- клинический анализ крови;
Лечение кашля с кровью
В зависимости от объема теряемой крови и причин возникновения кашля с кровью врач назначит различные лечебные мероприятия.
Самостоятельное лечение недопустимо, т. к. может привести к тяжелым осложнениям и летальному исходу.
При обильном кровотечении применяют хирургические методы остановки кровотечения, переливание крови и ее компонентов.
Если причиной кашля с кровью является туберкулез или деструктивная пневмония – назначают различные антибактериальные препараты. В случае аутоиммунной патологии используется иммуносупрессивная терапия с применением глюкокортикостероидов или цитостатиков.
Лечение сердечно-сосудистой патологии зависит от уровня поражения и механизма развития: при застойных явлениях в малом круге кровообращения вследствие сердечной недостаточности применяется диуретическая (мочегонная) терапия, при тромбоэмболии легочной артерии – консервативные (тромболизис) или хирургические методы лечения и профилактики повторных тромбозов.
Если кровотечение вызвано приемом лекарственных средств, врач проведет коррекцию терапии или отметит ее при необходимости.
Что делать, если кашель с кровью?
При обильном кровотечении, нарушении дыхания, потере сознания, выраженной бледности, учащенном сердцебиении следует немедленно вызвать скорую медицинскую помощь.
Если человек находится в сознании, следует успокоить его, попросить не разговаривать, придать ему полусидячее положение или лежа на боку, чтобы избежать попадания крови в дыхательные пути.
Если кровохарканье сопровождается незначительным количеством крови, следует обратиться за медицинской помощью для проведения тщательного обследования.
Для снижения риска развития кровотечения необходимо отказаться от курения, гулять на свежем воздухе, по назначению врача выполнять дыхательную гимнастику и физические упражнения.
Источники:
- Клинические рекомендации «Туберкулез у взрослых». Разраб.: Российское общество фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей». Разраб.: Российское общество фтизиатров. – 2020.
- Клинические рекомендации «Легочная гипертензия, в том числе хроническая тромбоэмболическая легочная гипертензия».
 Разраб.: Российское кардиологическое общество, Ассоциация сердечно-сосудистых хирургов России, Федерация анестезиологов и реаниматологов, Ассоциация ревматологов России, Российское респираторное общество, Национальный конгресс лучевых диагностов. – 2020.
Разраб.: Российское кардиологическое общество, Ассоциация сердечно-сосудистых хирургов России, Федерация анестезиологов и реаниматологов, Ассоциация ревматологов России, Российское респираторное общество, Национальный конгресс лучевых диагностов. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
О правилах подготовки ребёнка к сдаче анализа крови
Здравствуйте дорогие родители! Я хотела бы Вам рассказать о правилах подготовки ребёнка к сдаче анализа крови:
Анализ крови – это хороший способ получить развернутую информацию о здоровье человека. Однако, если забор крови из вены предстоит ребенку, родителям желательно подготовить своего малыша к данной процедуре.
Однако, если забор крови из вены предстоит ребенку, родителям желательно подготовить своего малыша к данной процедуре.
Правила подготовки ребенка к сдаче анализа крови.
1. Физиологическая подготовка:
Сделайте так, чтобы рацион питания ребенка соответствовал необходимому анализу. При общем исследовании крови не следует кормить ребенка с утра перед анализом. Также противопоказано сладкое питье. Но в то же время можно, даже рекомендуется, давать ему пить воду. При исследовании крови на различные заболевания, например, инфекционные, не следует давать ребенку жаренные и слишком соленые, сладкие или жирные блюда в течение суток перед анализом.
При наличии возможности, правильно выберите время для анализа. Лучше сдавать его сутра, чтобы ребенок не оставался долго голодным.
Идеально, если кровь у маленького пациента будет взята не из пальца, а из вены. Дело в том, что при заборе крови из пальца медсестре приходится надавливать на палец. Это может привезти к гемолизу – разрушению клеток крови в образце. Из-за гемолиза результат анализа может получиться некорректным. В образцах венозной крови гемолиз встречается во много раз реже. Еще одна причина – при любом повреждении сосуда запускается механизм свертывания крови.
Это может привезти к гемолизу – разрушению клеток крови в образце. Из-за гемолиза результат анализа может получиться некорректным. В образцах венозной крови гемолиз встречается во много раз реже. Еще одна причина – при любом повреждении сосуда запускается механизм свертывания крови.
Венозная кровь не контактирует с воздухом и сразу поступает в пробирку, где смешивается с антикоагулянтом, который предотвращает образование сгустков. В капиллярной крови риск образования микросгустков, снижающих точность исследования, намного выше.
Взятие крови из вены – это безопасная и практически безболезненная процедура, не вызывающая какого-то серьезного дискомфорта. Современные одноразовые вакуумные системы для забора крови позволяют взять кровь очень быстро – ребенок даже не успеет ничего почувствовать.
2. Психологическая, не менее важная, подготовка:
Прежде чем идти на сдачу анализа с ребенком, следует с ним поговорить. Если родители сохраняют спокойствие и невозмутимость, то и маленький пациент воспринимает процедуру без страха.
С ребенком, который уже достиг старшего дошкольного или школьного возраста, обсудите то, что будет происходить. Не следует пугать его, особенно если он сдает кровь из вены в первый раз.
Однако объясните, что, в отличии от забора крови из пальца, анализ из вены занимает большее время. Можно также предупредить, что, вероятнее всего, у ребенка будут неприятные ощущения. В некоторых случаях помогают аналогии. Например, анализ по ощущениям можно сравнить с укусом комара. Такие сравнения понятны ребенку и помогают настроить его на спокойную сдачу анализа.
Вся подготовка ребенка к любой манипуляции должна проходить через игровой метод. Только во время игры ребенок может расслабиться и принять все, что ему говорят. Поэтому, если желаете малыша подготовить, то попробуйте поиграть с ним в «больницу». А по ходу игры можно весело изучить этап взятия анализов. И он уже не будет казаться ребенку каким-то устрашающим.
Для совсем маленьких пациентов лаборатории в момент забора крови хорошо применять отвлекающие манипуляции. Например, привлечь внимание ребенка к какой-нибудь игрушке. Позаботьтесь о том, чтобы ребенок не скучал в очереди, пока он ждет взятия крови на анализ. Возьмите с собой книжку, его любимую игрушку, раскраску с фломастерами – в зависимости от возраста. Это не только займет его время, но и не позволит сконцентрироваться на страхе от предстоящей процедуры.
Например, привлечь внимание ребенка к какой-нибудь игрушке. Позаботьтесь о том, чтобы ребенок не скучал в очереди, пока он ждет взятия крови на анализ. Возьмите с собой книжку, его любимую игрушку, раскраску с фломастерами – в зависимости от возраста. Это не только займет его время, но и не позволит сконцентрироваться на страхе от предстоящей процедуры.
Решите, нужно ли Ваше присутствие в кабинете во время анализа. Безусловно, оно понадобится, если ребенок совсем маленький, но некоторым школьникам присутствие родителей может только помешать и спровоцировать слезы или протест. Ориентируйтесь на психологические особенности ребенка. После манипуляции подарите малышу приятные эмоции – обнимите кроху, займитесь интересным делом, например, поиграйте или посмотрите любимый мультик. Тогда негатив от процедуры быстро забудется.
Хорошего Вам дня. С уважением, Кочеткова М. В.
Кашель с кровью (кровохарканье) — Сон и уход за легкими
