Содержание
Признаки простуды и ОРЗ у грудничков
Опубликовано: 10 ноября 2020
Большинством людей респираторные заболевания воспринимаются как обычная простуда, не несущая серьёзной угрозы здоровью. Но у грудных детей ОРЗ требует особого подхода к лечению. У маленьких непосед иммунная система еще не сформировалась, поэтому течение многих заболеваний имеет ряд особенностей и рисков осложнений. В этой статье мы дадим информацию, которая поможет родителям своевременно распознать симптомы заболевания и начать правильное лечение.
Содержание статьи
Причины возникновения ОРЗ
Острые респираторные заболевания очень распространены. За год и взрослые, и дети успевают переболеть ими по нескольку раз. Но малыши болеют чаще и тяжелее, поскольку защитные силы организма у них еще слабые. Кормление грудью помогает новорожденным укрепить иммунитет и сопротивляемость разным болезням, в том числе и ОРЗ.
В отличие от ОРВИ причинами развития ОРЗ служат не только вирусные, но и бактериальные инфекции. На долю вирусных возбудителей приходится больше 90% всех респираторных заболеваний. Заразиться ими довольно легко, так как они передаются при близком общении через микрочастицы слюны и слизи при чихании, кашле, сморкании и даже простом разговоре. Попадая на слизистые здорового ребенка, они приводят к инфицированию. ОРЗ поражают верхние дыхательные пути, а сама инфекция сначала оседает на носоглотке грудного ребенка и затем, если слизистая не может сдержать инфекцию, проникает дальше в организм.
На долю вирусных возбудителей приходится больше 90% всех респираторных заболеваний. Заразиться ими довольно легко, так как они передаются при близком общении через микрочастицы слюны и слизи при чихании, кашле, сморкании и даже простом разговоре. Попадая на слизистые здорового ребенка, они приводят к инфицированию. ОРЗ поражают верхние дыхательные пути, а сама инфекция сначала оседает на носоглотке грудного ребенка и затем, если слизистая не может сдержать инфекцию, проникает дальше в организм.
Помимо контакта с больным человеком часто причиной возникновения ОРЗ у младенцев может стать переохлаждение, так как при этом защитные функции неокрепшего организма ослабевают, он становится более восприимчивым к воздействию различного рода инфекций. Кроме того, при ослаблении иммунитета, связанного с переохлаждением или другими причинами, может добавиться и инфекция бактериальной природы, что чревато дополнительными рисками осложнений.
Если вовремя не начать лечение респираторных болезней у грудничка, то они могут привести к отиту или пневмонии. В случае распространения инфекции на нижние отделы дыхательных путей, это может закончиться воспалением бронхов и трахеи с обильным выделением слизи, провоцирующей сильные приступы кашля.
В случае распространения инфекции на нижние отделы дыхательных путей, это может закончиться воспалением бронхов и трахеи с обильным выделением слизи, провоцирующей сильные приступы кашля.
Симптомы ОРЗ у новорожденного
Так как первым местом локализации инфекции служит носоглотка, то начальными признаками ОРЗ у младенцев становятся насморк и воспаление горла. Позже к симптомам присоединяется кашель и повышенная температура. По интенсивности эти проявления могут быть разными. Это зависит от крепости иммунитета.
На начальных этапах болезнь может протекать бессимптомно, а у ребенка наблюдаться только потеря аппетита и вялость. Поэтому родителям важно внимательно отслеживать состояние и поведение малыша, особенно, в первые годы жизни.
Симптомы ОРЗ:
- Частый плач.
- Сонливость или, наоборот, отсутствие сна.
- Изменения в аппетите.
- Заложенность носа.
- Насморк.
- Отек слизистой оболочки носоглотки.
- Повышенная температура.
- Приступы кашля.
- Покраснение горла.
- Увеличение лимфоузлов.
- Диарея.
- Сопение, одышка.
- Состояние удушья.
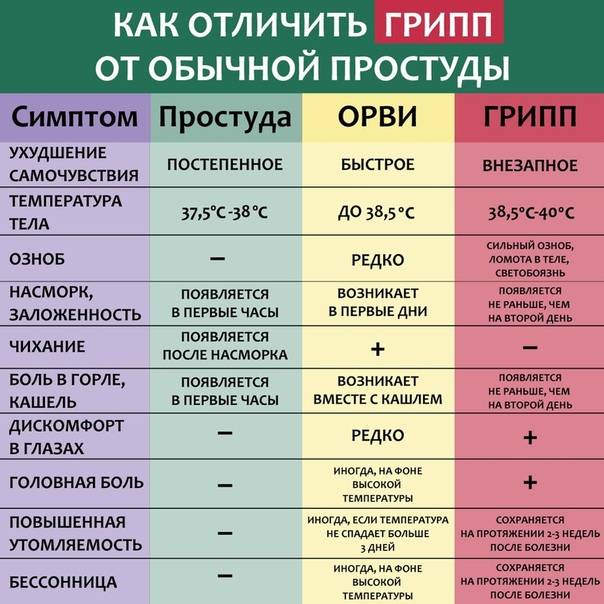
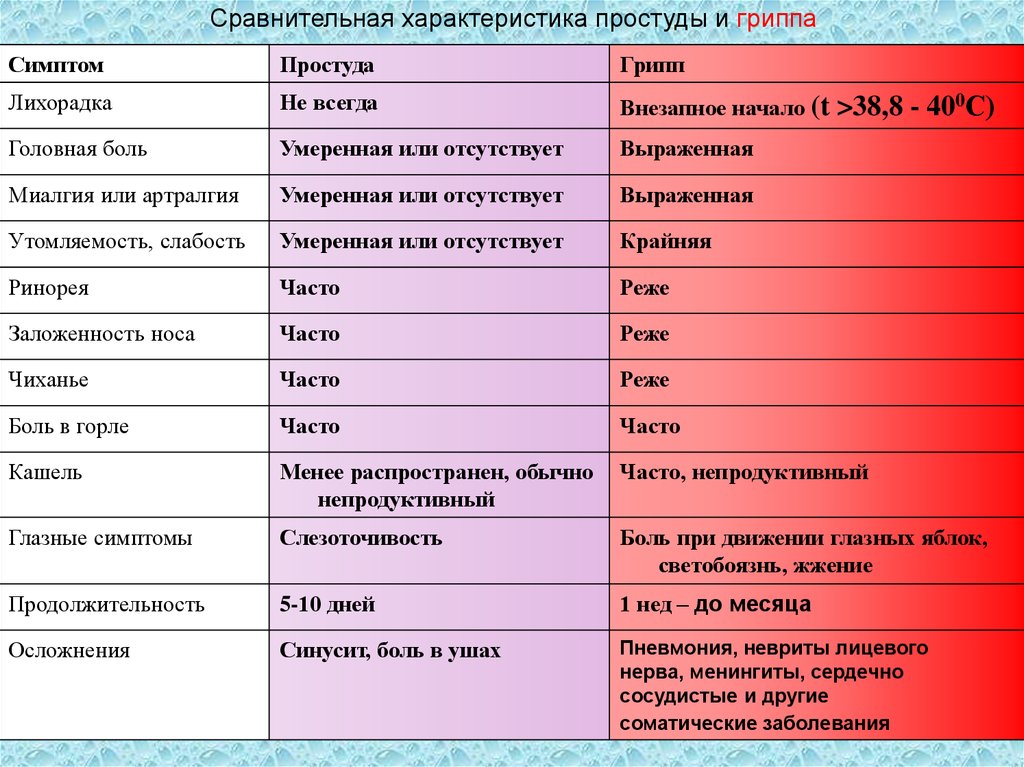
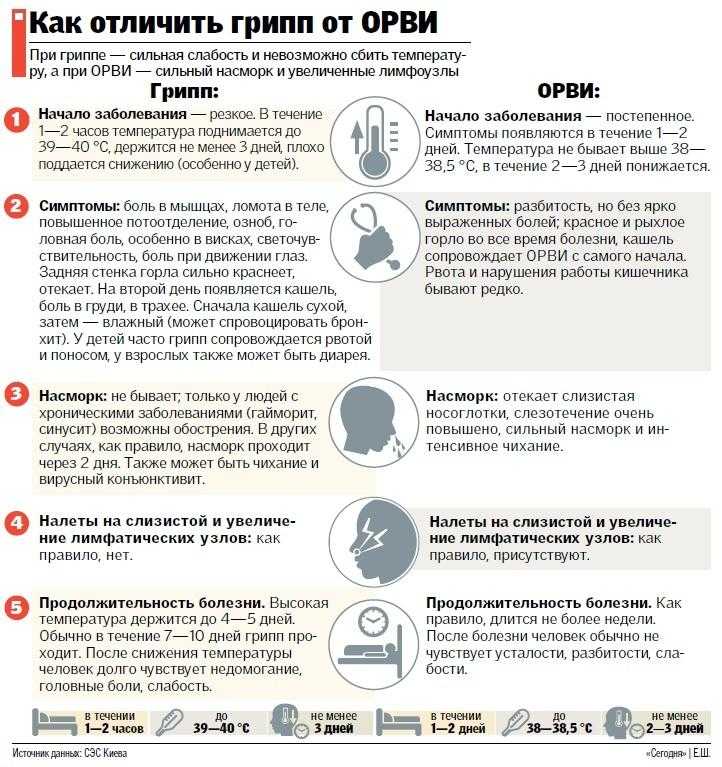
Тяжелее всего у маленьких детей протекает грипп. Именно он дает большую часть осложнений помимо отита и воспаления легких: фарингит, ларингит, гайморит, бронхит. Поэтому важно на ранних этапах болезни отличать обычную простуду от развивающегося гриппа. Приведем сравнение в таблице:
Иногда родители путают признаки прорезывания зубов с проявлениями простуды. Если к вышеупомянутым симптомам присоединяются покрасневшие и опухшие десны, белые полоски на них, повышенное слюноотделение, желание малыша постоянно что-то грызть и тащить в рот, то это говорит о скором появление первых зубов и, скорее всего, ОРЗ тут не при чем.
Повышенная температура сопровождает многие заболевания и свидетельствует о наличии в организме воспаления. Если она не превышает 38 градусов, то это означает, что организм ребенка справляется с инфекцией своими силами.
Лечение ОРЗ у грудных детей
В силу возраста и особенностей иммунитета у маленьких детей лечение у них заболеваний дыхательных путей носит деликатный характер – многие лекарства нельзя использовать в столь раннем возрасте, так как они могут привести к нежелательным побочным эффектам. Если простуда вызвана вирусами, врачи часто назначают противовирусные капли Деринат, которые не только помогают остановить развитие вирусной инфекции, но и активизируют иммунные клетки для самостоятельной борьбы с болезнью. Кроме того Деринат обладает репаративным свойством — способствует укреплению слизистой носоглотки и улучшению её защитных свойств. Капли разрешены к применению с первого дня жизни. Подробнее о препарате и о его свойствах вы можете прочитать на нашем сайте.
В случае появления осложнений, которые вызывает бактериальная инфекция, доктора назначают антибиотики для предотвращения более тяжелых последствий, так как с этими возбудителями организм малыша справится не в состоянии.
Общие правила и рекомендации по лечению
Некоторые принципы являются универсальными как для взрослых, так и для детей. Обязательно стоит помнить, что:
- При подозрении на ОРЗ нужно сразу обратиться к врачу. В случае протекания болезни без осложнений малыш может лечиться дома под присмотром родителей.
- Нельзя перегревать и переохлаждать неокрепший организм ребенка. Оптимальной температурой в комнате считается 23 градуса. При этом как можно чаще ее необходимо проветривать, так как свежий воздух губительно сказывается на вирусах.
- Лучше одеть новорожденного в распашонку и ползунки из натуральных тканей и снять подгузник, чтобы не нарушать терморегуляцию. Кутать грудничка бессмысленно.
- Дважды в день стоит проводить влажную уборку квартиры и использовать увлажнитель воздуха.
 Хороший уровень влажности в помещении облегчает выделение слизи из носа ребенка.
Хороший уровень влажности в помещении облегчает выделение слизи из носа ребенка. - Не нужно перекармливать ребенка и заставлять есть. Отсутствие аппетита при интоксикации организма вполне нормальное явление. Лучше кормить ребенка часто, но понемногу. Грудное молоко помогает иммунитету справиться с болезнью.
- Слизь из носовых ходов можно удалить специальным аспиратором или маленькой резиновой грушей. Ватными палочками лучше не пользоваться, так как есть шанс повредить чувствительную слизистую носа грудничка.
- Нельзя закапывать в нос малышу грудное молоко матери. Оно способствует укреплению иммунитета только при кормлении. А вот попав в носовые ходы, является прекрасной питательной средой для размножения бактерий.
- Важно соблюдать питьевой режим. А если ребенок отказывается от еды и воды, то используют 10% раствор глюкозы, продающийся в аптеке. Его нужно развести с водой в пропорции 1:1.
- Если у малыша высокая температура, а кожа красная и горячая, то для естественного охлаждения нужно обтереть его прохладной водой.
 Если же у ребенка, наоборот, озноб на фоне высокой температуры, то его нужно растереть махровым полотенцем и надеть теплые варежки и носочки, чтобы согреть. Сбивать температуру с помощью лекарственных средств нужно, если она превысила отметку в 38 градусов.
Если же у ребенка, наоборот, озноб на фоне высокой температуры, то его нужно растереть махровым полотенцем и надеть теплые варежки и носочки, чтобы согреть. Сбивать температуру с помощью лекарственных средств нужно, если она превысила отметку в 38 градусов. - Нельзя применять горчичники, банки, согревающие пластыри и подобные сомнительные процедуры.
Для лечения насморка при ОРЗ можно аккуратно промывать нос грудничка солевым раствором, приготовленным самостоятельно в домашних условиях, или воспользоваться готовыми средствами, купленными в аптеке. Такие процедуры избавляют носовые проходы от избыточной слизи, спровоцированной возбудителями вируса.
Следует помнить, что капать в нос капли, приготовленные самостоятельно из травяных настоев, категорически запрещено. Это может привести к аллергическим реакциям с непредсказуемыми последствиями и лишь усугубить течение болезни.
Для устранения кашля применяют препараты на основе корня солодки, плюща, тимьяна и подорожника.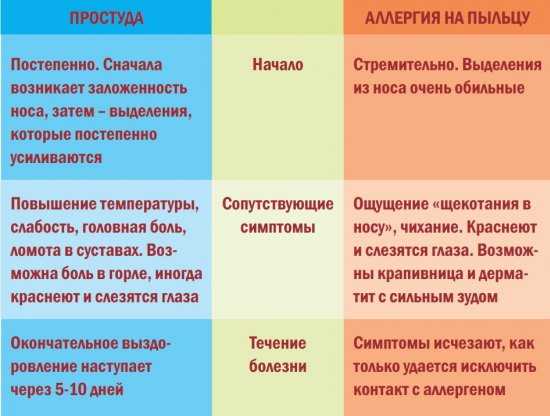 Они обладают муколитическим и отхаркивающим действием, снимают спазмы и воспаление, а также оказывают противомикробное и противовирусное действие.
Они обладают муколитическим и отхаркивающим действием, снимают спазмы и воспаление, а также оказывают противомикробное и противовирусное действие.
Для устранения токсического воздействия вирусов на организм ребенка внутрь принимают специальные солевые растворы, которые также поддерживают необходимый уровень воды и соли.
Деринат для непосредственной борьбы с инфекцией и облегчения выздоровления обладает рядом преимуществ:
- Назначается врачами для детей с первого дня жизни.
- Имеет несколько лекарственных форм. Капли особенно удобны для применения у грудничков.
- Борется с вирусами, вызывающими болезнь.
- Восстанавливает поврежденную слизистую оболочку для укрепления естественного барьера на пути инфекции.
- Повышает иммунные способности организма ребенка для борьбы с заболеванием.
- Помогает снизить риск появления негативных последствий и осложнений после болезни.
Народные средства для лечения простуды у детей
- В первую очередь – солевой раствор.
 Мы уже упоминали о нем. Это эффективное, безопасное и доступное средство. Нужно развести чайную ложку соли на литр кипяченой воды. Такой раствор не только избавляет от микробов, но и увлажняет слизистую носа.
Мы уже упоминали о нем. Это эффективное, безопасное и доступное средство. Нужно развести чайную ложку соли на литр кипяченой воды. Такой раствор не только избавляет от микробов, но и увлажняет слизистую носа. - Варенье из лука и меда в равных пропорциях поможет устранить кашель. Важно знать при этом, что у малыша нет аллергии на мед.
- Ромашковый чай снимает приступы кашля.
- Морковный сок для этих же целей может быть использован для детей старше полугода.
Помните, что заниматься самостоятельно лечением ОРЗ у грудничков очень опасно. Важно при появлении первых признаков болезни проконсультироваться с врачом. Народные методы стоит использовать только в сочетании с лекарственными препаратами и под контролем педиатра. Тогда они дадут хороший эффект и симптомы ОРЗ пройдут легче и быстрее.
Профилактика ОРЗ у маленьких детей
Полностью защитить ребенка от гриппа и простуд невозможно. Но соблюдая меры предосторожности, можно существенно снизить риск заражения.
- Ограничить контакты ребенка с посторонними в первые три месяца жизни. И полностью исключить общение малыша с уже заразившимися людьми. Если мама сама заболела, то при контакте с грудничком нужно одевать маску. Кормить при этом грудью не запрещается, а даже рекомендуется, так как с молоком матери ребенку передаются антитела.
- Соблюдать элементарные правила гигиены, чаще мыть руки и дезинфицировать антисептическими средствами посторонние предметы и игрушки.
- При грудном вскармливании мама должна помнить о своем рационе и обогащать его витаминами и минералами, тогда они будут поступать в организм грудничка вместе с молоком.
- Одевать малыша по погоде. Не перегревать и не переохлаждать его. Лучше использовать в одежде натуральные ткани для подкладки и водоотталкивающие материалы для наружных частей.
- Следить за уровнем температуры и влажности в комнате.
 Чаще проветривать квартиру и не бояться сквозняков. Если ребенок одет правильно, то они ему не страшны.
Чаще проветривать квартиру и не бояться сквозняков. Если ребенок одет правильно, то они ему не страшны. - Заниматься с ребенком гимнастикой, делать массаж. Это разгоняет кровь, что в свою очередь активизирует иммунитет.
- Избегать большого скопления людей. В сезон простуд не посещать людные места и мероприятия с ребенком.
- Принимать малышу воздушные и солнечные ванны. Это способствует закаливанию и разрешено педиатрами с первых дней жизни детей. Но важно при этом следить за температурой ног и рук новорожденного. Если они теплые, то все в порядке.
К счастью, новорожденные редко болеют ОРЗ, так как защищены материнскими антителами. При выполнении всех профилактических мер можно снизить риск заболеть практически до нуля. Они же помогут ребенку и в дальнейшем болеть реже своих сверстников. Но даже если грудничок заболел, не стоит паниковать – лечение ОРЗ сводится к нескольким нехитрым правилам, которые мы описали в статье.
Продукция Деринат
- Капли
- Спрей
- Флакон
Полезные статьи:
Как лечить детей
Лечение детей народными средствами
О заболеваниях:
Грипп
ОРЗ/ОРВИ
Кашель
Насморк
Профилактика заболеваний
Чем кормить
Чем поить
О препаратах
Как развлечь
Советы
Здоровье взрослых
Простуда у ребенка: признаки и симптомы | Что делать при первых признаках простуды у детей
Ринза®
>
Симптомы
>
Лечение для детей
>
Как вылечить ребенка от простуды
chto_dat_rebenku_pri_pervyh_priznakah_prostudy.
 jpg
jpgКак правильно лечить ребенка от простуды
24.10.2022 г.
80 343
13 минут
Соавтор, редактор и медицинский эксперт
Максимов Александр Алексеевич.
Содержание:
- При каких условиях ребенок может заболеть простудой?
- Первые признаки простуды и ОРВИ.
- Какие симптомы простуды для ребенка наиболее опасны?
- Как переносят простуду дети в разном возрасте?
- Лечение простуды у ребенка.
- Немедикаментозные средства
- Типичные ошибки при лечении простуды у ребенка.
- Распространенные вопросы родителей.
- Профилактика простуды у детей.
Содержание статьиПри каких условиях ребенок может заболеть простудой?Первые признаки простуды и ОРВИ.Какие симптомы простуды для ребенка наиболее опасны?Как переносят простуду дети в разном возрасте?Лечение простуды у ребенка.Немедикаментозные средстваТипичные ошибки при лечении простуды у ребенка. Распространенные вопросы родителей.Профилактика простуды у детей.
Распространенные вопросы родителей.Профилактика простуды у детей.
То, что мы привыкли называть простудой, на самом деле включает целую группу различных по своей природе и характеру течения заболеваний1,6. К ним относятся грипп и другие острые респираторные вирусные инфекции, бактериальные фарингиты, обострения хронических болезней верхних и нижних дыхательных путей. Из-за незрелой иммунной системы дети простужаются чаще, чем взрослые2. Даже самые крепкие малыши с хорошим здоровьем могут болеть простудами 4-6 раз в год. Это связано с невозможностью полностью исключить контакты с зараженными людьми во время сезонных эпидемий, возрастными изменениями иммунного статуса, различной вирулентностью (болезнетворным действием) патогенных микроорганизмов. Поэтому вопрос, как быстро вылечить от простуды ребенка, остается актуальным для всех родителей.
При каких условиях ребенок может заболеть простудой?
При контакте с заболевшим. Респираторные вирусные инфекции передаются воздушно-капельным путем. «Входными воротами» для патогенных микроорганизмов являются слизистые оболочки носа и конъюнктива глаза. Малыш может заразиться в школе или детском саду от уже заболевшего ребенка, дома от простуженных родителей или в общественных местах от случайного прохожего1.
«Входными воротами» для патогенных микроорганизмов являются слизистые оболочки носа и конъюнктива глаза. Малыш может заразиться в школе или детском саду от уже заболевшего ребенка, дома от простуженных родителей или в общественных местах от случайного прохожего1.
При несоблюдении правил гигиены. Если малыш прикасается к рукам другого заболевшего простудой ребенка или взрослого, а затем касается носа, рта или глаз, риск заразиться простудой очень высок. Некоторые вирусы могут жить на поверхностях предметов (игрушках, столешницах, дверных ручках) до нескольких дней. Не вымыв руки после прогулки, посещения гостей и т. д., ребенок может заболеть1,2.
При переохлаждении. Охлаждение кожи приводит к спазму сосудов, что в, свою очередь, снижает активность местного иммунитета. В этом случае возможно как заражение ОРВИ, так и обострение хронических бактериальных инфекций5.
Свернуть
Первые признаки простуды и ОРВИ.

Повышение температуры. Обычно первым признаком простуды у детей является жар. Температура быстро поднимается до 38 °C или выше, но держится недолго: при отсутствии осложнений – не более трех суток3,4,5.
Общее недомогание. В начале простуды у ребенка появляется чувство «разбитости», головная боль, «ломота» в мышцах, сон становится беспокойным. Все эти симптомы свидетельствуют об интоксикации организма продуктами жизнедеятельности патогенных вирусов и бактерий4,5.
Насморк. При ОРВИ у ребенка наблюдаются обильные выделения из носа, ощущается его заложенность. Насморк нередко усугубляется сопутствующими симптомами – слезоточивостью глаз и частым чиханием1.
Боль в горле. При начинающейся простуде у ребенка практически сразу краснеет задняя стенка глотки и мягкое небо. Острая боль в горле может пройти за 1-2 дня или сохраняться в течение всего времени болезни1,2,5.
Свернуть
РИНЗАсип
® для детейКакие симптомы простуды для ребенка наиболее опасны?
Появление следующих симптомов при простуде у ребенка является поводом для экстренного обращения к врачу.
Длительное повышение температуры. В норме жар у ребенка держится до 3 дней. Если температура выше 38 °С сохраняется дольше, это может быть признаком осложнений простуды3,4,5.
Признаки обезвоживания. Если болезнь сопровождается частым жидким стулом и рвотой, а напоить ребенка не получается, это может привести к обезвоживанию организма. Запавшие глаза, редкие мочеиспускания, потемневшая моча – основные признаки этого опасного для жизни малыша состояния4,5.
Затрудненное дыхание. При учащенном или сопровождающемся дополнительными физическими усилиями дыхании больному ребенку требуется немедленная медицинская помощь2,4.
Изменение поведения. Повышенная вялость, снижение реакций, нарушения сознания, обмороки, судороги, резкий крик или безутешный плач малыша – при появлении любого из этих симптомов родители должны вызвать скорую помощь3,4,5.
Повышенная вялость, снижение реакций, нарушения сознания, обмороки, судороги, резкий крик или безутешный плач малыша – при появлении любого из этих симптомов родители должны вызвать скорую помощь3,4,5.
Свернуть
Как переносят простуду дети в разном возрасте?
В грудном возрасте и первые годы жизни. У новорожденных и малышей грудного возраста острые респираторные инфекции часто протекают тяжелее, чем у детей старшего возраста. На первом году жизни выше риск осложнений ОРВИ1,2.
В дошкольном и школьном возрасте. У детей от 2-3 лет, особенно посещающих образовательные учреждения, эпизоды простуды наблюдаются часто, в среднем 6-8 раз в холодный сезон. Средняя продолжительность болезни в этом возрасте составляет 14 дней или меньше. Дошкольники и школьники в целом хорошо и без осложнений переносят вирусные инфекции. Однако родителям важно помнить, что невылеченные ОРВИ могут привести к отиту, синуситу, пневмонии1,2.
Свернуть
Лечение простуды у ребенка.
Медикаментозные средства
- Противовирусные препараты. Чтобы вылечить начинающуюся простуду, вызванную вирусной инфекцией, педиатр может порекомендовать средства на основе интерферона – особого белка, который помогает клеткам организма противостоять патогенным микроорганизмам2.
- Иммуностимулирующие средства. Чтобы поддержать ослабленный болезнью иммунитет, ребенку можно дать препараты с аскорбиновой кислотой. Витамин С стимулирует выработку собственного интерферона в организме малыша5,6.
- Сосудосуживающие средства. Такие препараты рекомендованы грудным малышам, которым насморк и заложенность носа затрудняют сосание. Использовать сосудосуживающие средства для детей можно по назначению врача, но не более 5 дней!1,5,6
Жаропонижающие препараты. Чаще всего для снижения температуры и облегчения сопутствующих симптомов у маленьких пациентов применяются препараты на основе парацетамола. Такие средства позволяют уменьшить жар, облегчить головную боль, «ломоту» в теле и другие неприятные признаки ОРВИ3,4,5,6.
Такие средства позволяют уменьшить жар, облегчить головную боль, «ломоту» в теле и другие неприятные признаки ОРВИ3,4,5,6.
Свернуть
РИНЗАсип
® для детейРИНЗАсип® для детей – это современный препарат, в состав которого входит парацетамол в разрешенной для детей дозировке7. Порошок для приготовления горячего напитка может применяться у малышей старше 6 лет7. РИНЗАсип® для детей можно дать ребенку при первых признаках простуды – повышенной температуре, насморке, боли в горле7. Препарат помогает справиться с этими неприятными симптомами болезни, облегчая состояние малыша.
Немедикаментозные средства
Отвары лекарственных трав. Чтобы вылечить простуду, применяют настои цветов ромашки, плодов шиповника, листьев мать-и-мачехи и т. д. Родители должны помнить, что любые растительные компоненты подобных отваров могут вызвать аллергию у ребенка, а из-за приблизительных дозировок активных веществ быстро добиться желаемого лечебного эффекта крайне сложно.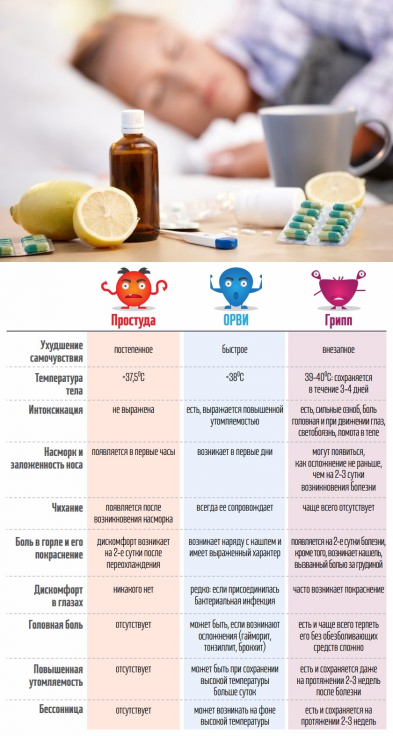
Фрукты, соки. Простуженным детям часто рекомендуют есть цитрусовые или пить кислые фруктовые соки, так как считается, что в них содержится много витамина С. Однако доза полезных веществ в долго хранившихся плодах невелика, поэтому фрукты могут быть лишь дополнением к комплексному медикаментозному лечению.
Мед. Его рекомендуют добавлять в чай, растворять в теплом молоке или употреблять отдельно. Важно помнить, что мед может вызвать аллергическую реакцию и не подходит для лечения малышей первого года жизни. При растворении в горячей воде или любой другой жидкости мед теряет полезные свойства6.
Чай с малиной. Считается, что такой напиток может оказывать тонизирующее действие за счет содержащегося в нем кофеина и облегчать температуру благодаря ацетилсалициловой кислоте в малине. Однако в горячем чае ягоды утрачивают полезные вещества.
Помните, что ни одно из народных средств не подтвердило эффективность в клинических условиях. Природные «лекарства» также имеют побочные эффекты, как и медикаментозные препараты, и должны применяться только после консультации с педиатром!
Природные «лекарства» также имеют побочные эффекты, как и медикаментозные препараты, и должны применяться только после консультации с педиатром!
Питание и питьевой режим. В острый период простуды рекомендована молочно-растительная диета. Если ребенок отказывается от пищи, не стоит кормить его через силу. Суточный объем употребляемой жидкости необходимо увеличить в 1,5 раза, чтобы быстрее вывести из организма токсины. Грудных детей рекомендуется часто прикладывать к груди, малышам постарше подойдет теплое (но не горячее!) питье – ягодные морсы, некрепкий чай, бутилированная вода без газа1,2,5.
Уход за больным. В течение 3-5 дней необходимо обеспечить простуженному малышу покой и постельный режим. Температура воздуха в детской не должна превышать 20°С. Дезинфекция помещения не требуется, достаточно каждый день выполнять влажную уборку и регулярно проветривать комнату.2,5
Свернуть
Типичные ошибки при лечении простуды у ребенка.

Бесконтрольное применение антибиотиков. Противомикробные средства неэффективны при лечении вирусных инфекций. Антибиотики необходимы, только если простуда вызвана бактериями или спровоцировала осложнения (отит, синусит, пневмонию). Даже в этом случае родители должны применять противомикробные средства строго по инструкции педиатра. Неправильное использование антибиотиков может привести к развитию устойчивости бактерий к ним, побочным эффектам, аллергии1,2.
Применение неподходящих ребенку жаропонижающих. Для снижения температуры у детей младше 12 лет не используют лекарства на основе ацетилсалициловой кислоты в связи с высоким риском побочных эффектов. Применение средств из группы нестероидных противовоспалительных препаратов у малышей также не допустимо из-за высокой нагрузки на печень. Если температура у ребенка не сбивается обычными средствами, вызовите врача (скорую помощь)3,4,5.
Навязывание питания. Взрослые часто хотят накормить маленького больного во что бы то ни стало, чего делать при простуде у ребенка не нужно.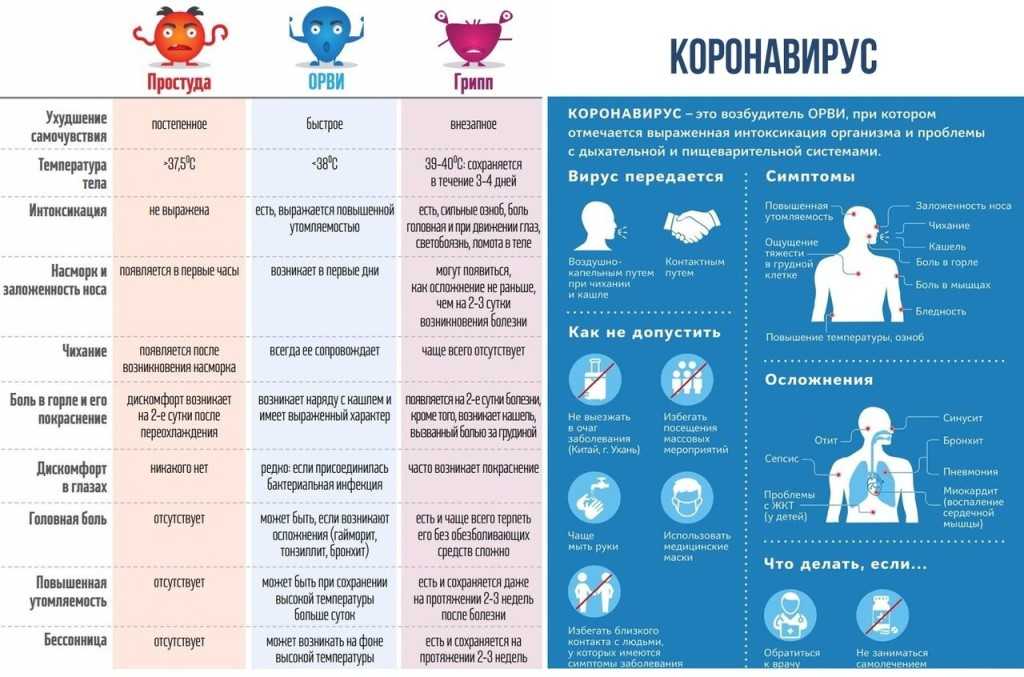 При высокой температуре аппетит почти всегда снижен или отсутствует, а пищеварение работает менее активно. Навязывание питания может привести к расстройству желудка5.
При высокой температуре аппетит почти всегда снижен или отсутствует, а пищеварение работает менее активно. Навязывание питания может привести к расстройству желудка5.
Перегревание больного. Укутывать малыша с высокой температурой опасно: жар может усилиться, и произойдет тепловой удар. Не нужно укрывать маленького больного плотными одеялами и дополнительно отапливать его комнату. Наоборот, необходимо обеспечить прохладную температуру в детской.
Свернуть
Распространенные вопросы родителей.
Можно ли купать ребенка во время простуды?
Прерывать купание необходимо только, если малыш плохо себя чувствует, например, у него высокая температура, озноб, «ломит» тело. При нормальном настроении и аппетите все ограничения снимаются. При купании после перерыва на несколько дней рекомендуется делать воду в ванной на 2-3 градуса теплее обычного.
Когда можно считать, что ребенок выздоровел?
Лечение ОРВИ можно считать успешным, если у малыша спала температура, вернулось в норму настроение, появился аппетит.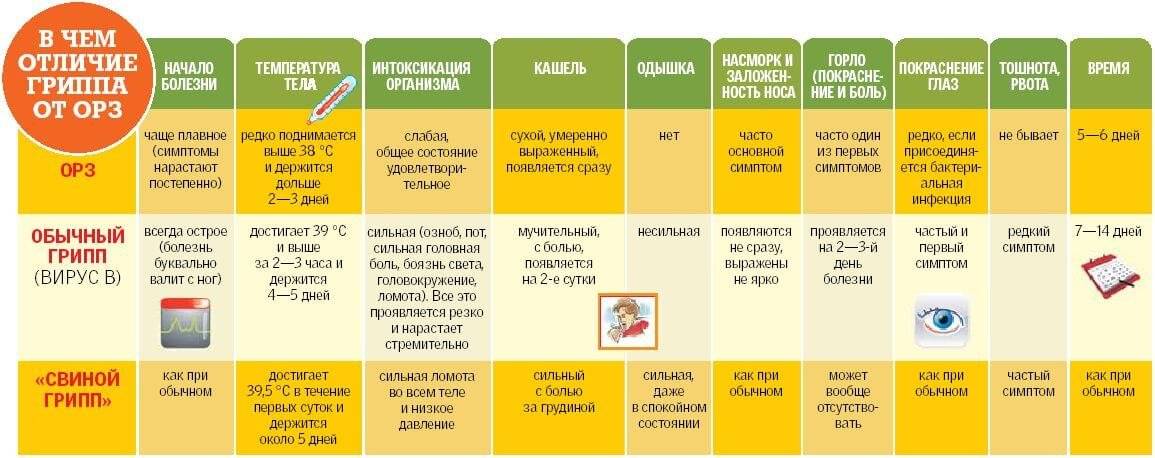 У здорового ребенка отсутствуют такие признаки болезни, как насморк, боль в горле, кашель, расстройство стула.
У здорового ребенка отсутствуют такие признаки болезни, как насморк, боль в горле, кашель, расстройство стула.
Можно ли гулять во время простуды?
В остром периоде (первые 3 дня) ОРВИ рекомендован постельный режим5. При повышенной температуре (от 37,5 °С) гулять не стоит, даже если маленький больной не жалуется на самочувствие. Холодный воздух на улице может привести к спазму сосудов кожи, а значит, тело не сможет отдавать тепло и жар усилится. Если малыш нормально себя чувствует, на 4-5 день болезни гулять можно и необходимо: свежий воздух способствует выздоровлению при заболеваниях дыхательных путей.
Когда можно возвращаться к физическим нагрузкам?
Занятия спортом и физкультурой можно возобновлять через 10 дней после исчезновения всех симптомов простуды.
Нужно ли сбивать температуру у ребенка?
Важно помнить, что жар – это защитная реакция организма, помогающая ему бороться с простудой3,4,5. Жаропонижающие у детей младше 2 месяцев применяются при температуре от 38 °С3,4. У малышей старшего возраста прием лекарств оправдан при 39-39,5 °С4. Если у ребенка есть риск развития судорог, необходимо сбивать температуру выше 37,5 °С3,4. При назначении лекарств важно ориентироваться на то, как малыш переносит жар и сопутствующие ему симптомы.
Жаропонижающие у детей младше 2 месяцев применяются при температуре от 38 °С3,4. У малышей старшего возраста прием лекарств оправдан при 39-39,5 °С4. Если у ребенка есть риск развития судорог, необходимо сбивать температуру выше 37,5 °С3,4. При назначении лекарств важно ориентироваться на то, как малыш переносит жар и сопутствующие ему симптомы.
Свернуть
Профилактика простуды у детей.
Соблюдение правил гигиены. В числе самых важных мер профилактики инфекционных заболеваний – регулярное мытье рук с мылом. Важно использовать теплую воду и тереть ладони друг от друга не менее 30 секунд. Родители должны научить ребенка мыть руки после прогулки, до и после приема пищи, после чихания и кашля2.
Парацетамол содержится в линейке препаратов РИНЗА
®5,6,7:Ограничение контактов с заболевшими. В сезон простуд необходимо по максимуму изолировать ребенка от больных людей.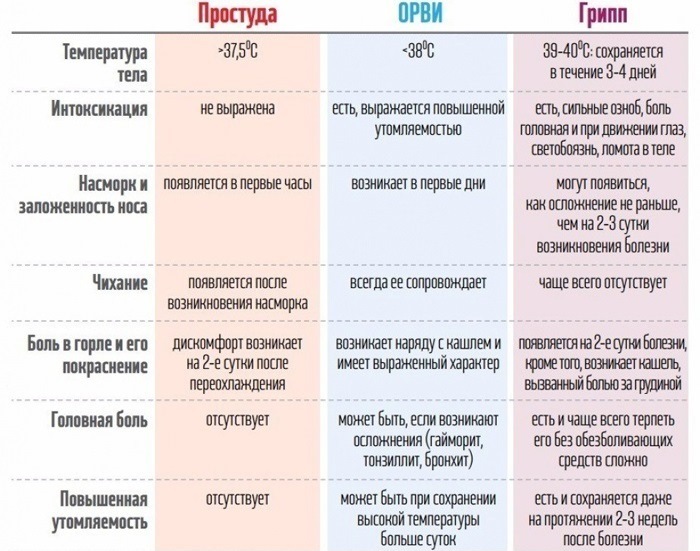 Не стоит посещать с малышом многолюдные общественные места. Если заболел кто-то из родителей, рекомендуется избегать прямого контакта с ребенком, использовать одноразовые маски (не забывая менять их каждый час).
Не стоит посещать с малышом многолюдные общественные места. Если заболел кто-то из родителей, рекомендуется избегать прямого контакта с ребенком, использовать одноразовые маски (не забывая менять их каждый час).
Сбалансированный рацион. В повседневном меню ребенка должны присутствовать мясные и молочные продукты, свежие фрукты и овощи, богатые витаминами и полезными микроэлементами, которые необходимы для нормальной работы иммунитета2.
Рациональный режим дня. Любому малышу необходимы полноценный сон (10-12 часов в сутки), ежедневные прогулки на свежем воздухе, умеренная двигательная активность. Физические и интеллектуальные нагрузки должны соответствовать возрасту2.
Защита от переохлаждений. Ребенок должен быть достаточно тепло одет в холодное время года, так как спазм сосудов кожи при переохлаждении снижает местный иммунитет. Однако ориентироваться надо на погодные условия и активность малыша. Слишком тепло одетый ребенок может вспотеть, а затем быстро остыть, что также увеличит риск простудиться.
Свернуть
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- Е.П. Карпова. Простуда у детей как лечить насморк? / Е.П. Карпова, Д.А. Тулупов // Медицинский совет. №16, 2016, с 56-58.
- И.Н. Захарова. Эффективное лечение острых вирусных заболеваний: мнение педиатров и оториноларингологов. // Медицинский совет. №2, 2018, с. 64-69.
- И.М. Мельникова. Рациональное применение жаропонижающих средств при острых респираторных заболеваниях у детей. / И.М. Мельникова, Ю.Л. Мизерницкий // Медицинский совет №2, 2018, с. 77-81.
- В.К. Котлуков. Рациональная жаропонижающая терапия при ОРВИ у детей. / В.К. Котлуков, Т.В. Казюкова // Медицинский совет. №17, 2018,
с. 109-113. - Н.Э. Бойкова. Симптоматическая терапия ОРВИ в педиатрической практике. / Н.Э. Бойкова, Т.И. Гаращенко // Медицинский совет.
 №17, 2018, с. 103-108.
№17, 2018, с. 103-108. - И.Л. Лазаревич. Фармакологические и нефармакологические методы лечения ОРВИ. // Медицинский совет. №3, 2015, с. 78-82.
- Инструкция по применению препарата РИНЗА® для детей. Регистрационный номер: ЛП-001821.
Другие препараты
Ринза
®таблетки
Удобно взять с собой. Для тех, кто не любит формат горячих напитков.
Ринзасип
®для детей
Современный формат, разработанный специально для детей.
Ринзасип
®с витамином С
Любимый согревающий формат, идеальный для приема перед сном
Что делать и когда обратиться к врачу? Обратитесь к врачу
Если у вас когда-либо диагностировали простуду или бронхит, вы, вероятно, испытывали застой в груди. Застой в груди является результатом воспаления дыхательных путей или бронхов в легких. Простуда возникает из-за того же вируса, что и обычная простуда, и обычно проявляется насморком, синуситом или болью в горле, прежде чем оседает в легких.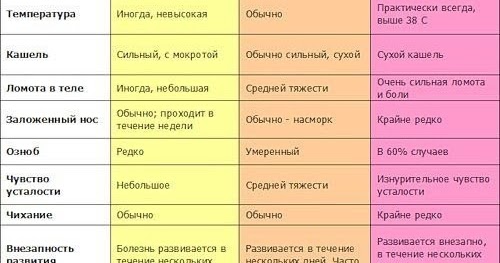
Когда бронхи в легких подвергаются воздействию вируса, они набухают и наполняются густой жидкостью, называемой слизью. Эта избыточная жидкость сужает поток воздуха, затрудняя дыхание.
Симптомы застойного грунта включают в себя:
- хакерский кашель с прозрачным, зеленым или темно -желтым слизью
- Грудная плотность
- боль в горле
- боли и озноб
- Головная боль
- лихорадка
- Корпают дыхание или вздымающееся
- лихорадка
- Корпают дыхание или вздымающуюся 111111111111111110 гг.
Большинство этих симптомов часто исчезают в течение нескольких дней, но кашель может продолжаться в течение нескольких недель, пока ваши бронхи заживают. Если у вас кашель, который длится более 14 дней, вам следует обратиться к врачу. Этот симптом может быть признаком другого заболевания, требующего медицинской помощи, например пневмонии.
Средства и методы лечения застойных явлений в грудной клетке
Обычная простуда и застойные явления в грудной клетке вызываются вирусом.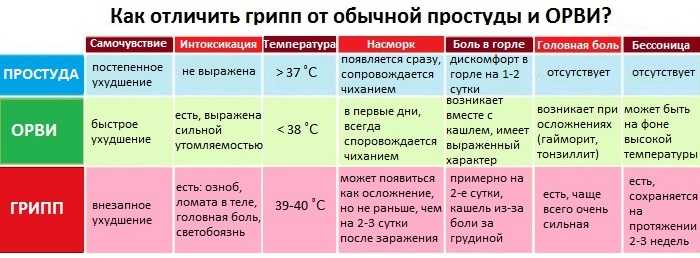 Единственное лекарство от этого вида вируса — отдых и ожидание, пока вирус не исчезнет. Антибиотики помогают только при лечении таких заболеваний, как пневмония и коклюш. Тем не менее, некоторые домашние средства и методы лечения могут успокоить боль в груди и облегчить симптомы.
Единственное лекарство от этого вида вируса — отдых и ожидание, пока вирус не исчезнет. Антибиотики помогают только при лечении таких заболеваний, как пневмония и коклюш. Тем не менее, некоторые домашние средства и методы лечения могут успокоить боль в груди и облегчить симптомы.
Врачи рекомендуют следующие домашние средства от заложенности носа:
- Пейте много чистой жидкости, чтобы поддерживать водный баланс организма и разжижать слизь в горле и легких.
- Разместите в комнате испаритель или увлажнитель воздуха, чтобы снять раздражение легких.
- Спите, положив голову на несколько подушек, чтобы облегчить дыхание и предотвратить скопление слизи в груди за ночь.
- Примите горячий душ и подышите паром, чтобы уменьшить заложенность носа.
- Попробуйте безрецептурные болеутоляющие средства, такие как ибупрофен или ацетаминофен, чтобы облегчить боли в теле и снизить лихорадку.
- Используйте солевые капли или спрей для носа, чтобы уменьшить заложенность носа.

- Используйте леденцы для увлажнения горла.
- Используйте бронходилататоры, которые расслабляют мышцы легких и расширяют бронхи, облегчая дыхание. Бронходилататоры часто используются для лечения длительных состояний, при которых ваши дыхательные пути воспаляются и сужаются, например, при астме.
Симптомы обычно начинают исчезать в течение от семи дней до двух недель, если у вас нет основного заболевания, такого как хроническое заболевание легких. Такие лекарства, как деконгестанты, также могут разжижать слизь и облегчать другие симптомы.
Когда обратиться к врачу
В некоторых случаях домашние средства могут не помочь. Если вы не чувствуете себя лучше через несколько дней, у вас жар, который не проходит, хрипы или вы не можете избавиться от инфекции, запишитесь на прием к врачу. Застой в груди может указывать на более серьезное заболевание, чем обычная простуда или бронхит.
Средства для детей
Детям полезны многие из тех же домашних средств от заложенности в груди, такие как отдых, питье чистых жидкостей и вдыхание прохладного воздуха из испарителей или увлажнителей. К некоторым средствам от простуды у детей следует относиться с осторожностью.
К некоторым средствам от простуды у детей следует относиться с осторожностью.
Рассмотрите эти домашние средства для детей с заложенностью грудной клетки:
- Некоторые отпускаемые без рецепта обезболивающие с ибупрофеном или ацетаминофеном предназначены для детей. Следуйте инструкциям на этикетке и проверьте активные ингредиенты, чтобы убедиться, что ваш ребенок не принимает больше рекомендуемого количества. Вы также должны обсудить дозировку с врачом вашего ребенка.
- Сироп от кашля может облегчить симптомы заложенности грудной клетки у детей. Сироп от кашля доступен в аптеках или по рецепту врача. Как и в случае с болеутоляющими средствами, читайте этикетку, чтобы убедиться, что ваш ребенок не принял слишком много за один раз.
- Леденцы можно давать детям старше четырех лет, но не давать их детям младше четырех лет.
- Если вашему ребенку больше года, дайте ему чайную ложку меда или смешайте такое же количество в чашке с теплой водой. Мед помогает разжижать слизь и облегчает кашель.
 Некоторые исследования показывают, что мед более эффективен для облегчения сильного кашля, чем сироп от кашля, купленный в магазине. Однако не давайте мед младенцам младше одного года, потому что это может привести к заболеванию, известному как детский ботулизм.
Некоторые исследования показывают, что мед более эффективен для облегчения сильного кашля, чем сироп от кашля, купленный в магазине. Однако не давайте мед младенцам младше одного года, потому что это может привести к заболеванию, известному как детский ботулизм. - Попробуйте закапать ребенку в нос солевые капли, чтобы разжижить слизь, затем вставить шприц с резиновой грушей, чтобы осторожно отсосать ноздри и удалить избыток слизи.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов не рекомендует отпускаемые без рецепта лекарства от простуды для детей младше четырех лет. Вам также следует избегать давать детям аспирин, который может вызвать редкое, но опасное для жизни состояние, называемое синдромом Рея.
Бронхолитики и спасательные ингаляторы: короткого и длительного действия
Авторы редакторов WebMD
Медицинский обзор Дэна Бреннана, доктора медицинских наук, 17 декабря 2021 г.
В этой статье
- Что такое бронходилататоры?
- Какие существуют типы бронходилататоров при астме?
- Что такое короткодействующие бронходилататоры?
- Что такое бронходилататоры длительного действия при астме?
- Ингаляторы длительного действия для лечения астмы, доступные в США, включают:
- Существуют ли общие побочные эффекты бронходилататоров, используемых при астме?
- Как действуют антихолинергические бронходилататоры?
- Что такое теофиллин?
- Каковы побочные эффекты теофиллина?
Что такое бронходилататоры?
Бронходилататоры — это лекарства, расслабляющие мышечные группы, стягивающие дыхательные пути. Это открывает дыхательные пути и позволяет большему количеству воздуха проходить в легкие и выходить из них. Это поможет вам легче дышать. Бронходилататоры также помогают удалить слизь из легких. Открытые дыхательные пути означают, что слизь также может двигаться более свободно, и вы можете откашлять ее.
Это открывает дыхательные пути и позволяет большему количеству воздуха проходить в легкие и выходить из них. Это поможет вам легче дышать. Бронходилататоры также помогают удалить слизь из легких. Открытые дыхательные пути означают, что слизь также может двигаться более свободно, и вы можете откашлять ее.
Почти все люди, страдающие астмой, используют бронходилататоры, чтобы открыть дыхательные пути.
Бронходилататоры короткого действия используются в качестве «быстрого облегчения» или «спасательных ингаляторов», в то время как бронхолитики длительного действия можно использовать каждый день для контроля астмы вместе с ингаляционными стероидами.
Какие существуют типы бронходилататоров при астме?
Для лечения симптомов астмы существует три типа бронходилататоров: бета-агонисты, антихолинергические средства и теофиллин. Вы можете получить эти бронходилататоры в виде таблеток, жидкостей и инъекций, но предпочтительным способом приема бета-агонистов и антихолинергических средств является их ингаляция.
Что такое бронходилататоры короткого действия?
Бронходилататоры короткого действия называются быстродействующими, облегчающими или спасательными препаратами. Возможно, вы слышали, что их называют спасательными ингаляторами. Эти бронходилататоры очень быстро облегчают острые симптомы или приступы астмы, открывая дыхательные пути. Спасательные ингаляторы лучше всего подходят для лечения внезапных симптомов астмы. Действие ингаляционных бронхолитиков начинается через несколько минут после их вдыхания и продолжается от 2 до 4 часов. Бронходилататоры короткого действия также используются перед физической нагрузкой для предотвращения астмы, вызванной физической нагрузкой.
Бронходилататоры короткого действия также можно использовать в небулайзере для лечения астмы в виде жидкости для лечения приступа астмы в домашних условиях.
Чрезмерное использование бронходилататоров короткого действия, будь то спасательный ингалятор, таблетки или жидкость, является признаком неконтролируемой астмы, требующей лучшего лечения.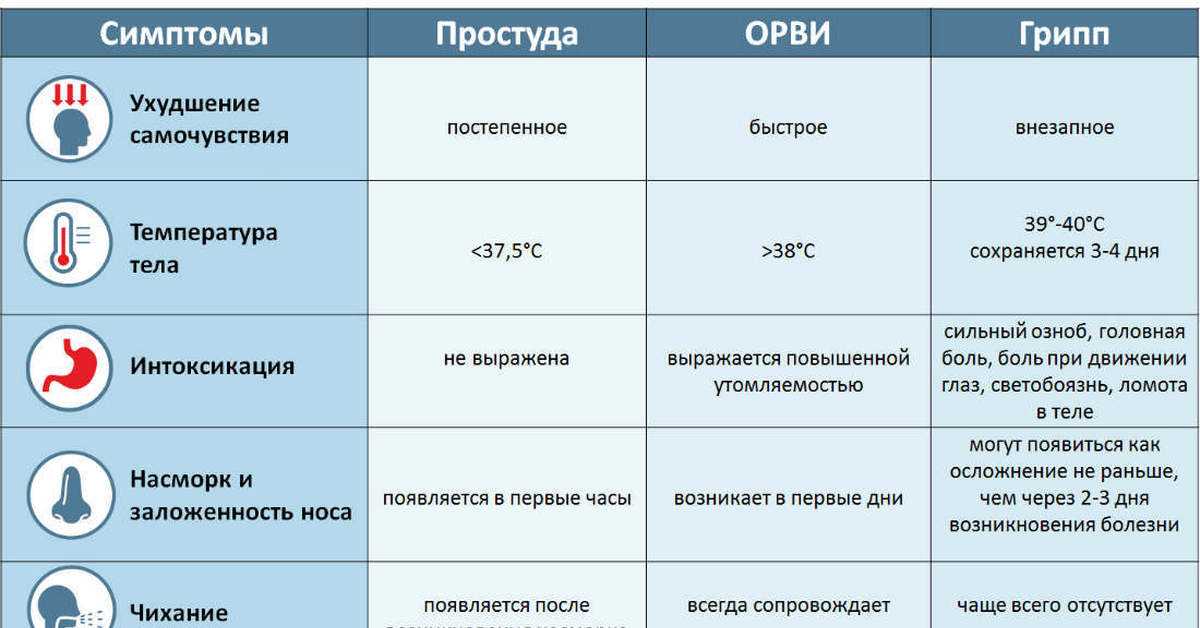 Если вам необходимо использовать бронходилататоры короткого действия чаще двух раз в неделю, поговорите со своим врачом об улучшении терапии для контроля астмы.
Если вам необходимо использовать бронходилататоры короткого действия чаще двух раз в неделю, поговорите со своим врачом об улучшении терапии для контроля астмы.
Ингаляторы с бронхолитиками короткого действия, доступные в США, включают:
- Альбутерол (AccuNeb, Proair HFA, Proventil HFA, Ventolin HFA, также доступен в виде общего раствора для небулайзеров)
- Метапротеренол, доступен в виде общего раствора для небулайзеров
- Левалбутерол (Xopenex HFA)
- (Max10
- Pirbuter)
Что такое бронходилататоры длительного действия при астме?
Бронходилататоры длительного действия используются для контроля, а не быстрого облегчения астмы. Их следует использовать только с ингаляционными стероидами для длительного контроля симптомов астмы. Вы будете принимать бронходилататор длительного действия два раза в день.
Ингаляторы длительного действия против астмы, доступные в США, включают:
- Advair, Dulera и Symbicort (комбинация бета-агониста бронходилататора длительного действия и ингаляционного стероида)
- Салметерол (Серевент)
- Формотерол ( Форадил)
- Формотерол, раствор для небулайзеров (Перфоромист)
Бета-агонисты длительного действия, бронходилататоры повышают риск смерти от астмы и должны использоваться только в качестве дополнительного лечения у людей, принимающих ингаляционные стероиды.
 Для получения подробной информации поговорите со своим врачом и ознакомьтесь с предупреждением о препаратах в черном ящике.
Для получения подробной информации поговорите со своим врачом и ознакомьтесь с предупреждением о препаратах в черном ящике.
Существуют ли распространенные побочные эффекты бронходилататоров, используемых при астме?
бронходилататоры могут иметь побочные эффекты, такие как:
- нервное или шаткое чувство
- Более высокая частота сердечных сокращений или пальпитация
- расстроенный желудок
- Проблемы со сном
- мышечные боли или судороги
Как работают антителиноргические бронходристы?
Антихолинергические средства — это бронходилататоры, используемые в основном для лечения ХОБЛ (хронической обструктивной болезни легких, такой как эмфизема) и астмы.
- Атровент лечит ХОБЛ и может использоваться не по прямому назначению для лечения обострений астмы. Вы можете получить его в виде ингалятора и раствора для небулайзера. Сухость в горле является наиболее распространенным побочным эффектом.
 Если лекарство попадет в глаза, это может вызвать кратковременное помутнение зрения.
Если лекарство попадет в глаза, это может вызвать кратковременное помутнение зрения. - Ревефенацин (Юпелри) — новый препарат, который ежедневно используется для облегчения дыхания при ХОБЛ. Пролонгированного действия, принимается один раз в сутки с помощью небулайзера.
- Тиотропия бромид (Спирива Респимат) предназначен для людей, страдающих астмой или ХОБЛ. Он находится в ингаляторе. Любой человек старше 6 лет может использовать это лекарство один раз в день в качестве длительного лечения астмы. Он используется при обострениях ХОБЛ и длительном лечении, если ингаляционные бронходилататоры не помогают.
Что такое теофиллин?
Теофиллин — относительно слабый, но недорогой бронходилататор, химический состав которого подобен кофеину. Он расслабляет гладкие мышцы, окружающие дыхательные пути.
Теофиллин продается в виде непатентованных таблеток или под торговыми марками Theo-24 и Uniphyl. Он доступен в виде перорального (таблетки и жидкость) или внутривенного (через вену) препарата. Вы также можете получить его в форме короткого и длительного действия для предотвращения симптомов астмы, особенно ночных симптомов. Однако он не часто используется при астме, потому что ваш врач должен проверять уровень в крови, пока вы принимаете его, чтобы убедиться, что вы не получаете слишком много.
Вы также можете получить его в форме короткого и длительного действия для предотвращения симптомов астмы, особенно ночных симптомов. Однако он не часто используется при астме, потому что ваш врач должен проверять уровень в крови, пока вы принимаете его, чтобы убедиться, что вы не получаете слишком много.
Каковы побочные эффекты теофиллина?
Side effects of theophylline include:
- Nausea and vomiting
- Diarrhea
- Stomachache
- Headache
- Rapid or irregular heartbeat
- Muscle cramps
- Jittery or nervous feeling
- Hyperactivity
These side effects may also быть признаком того, что вы приняли слишком много лекарств. Ваш врач проверит уровень препарата в вашей крови, чтобы убедиться, что вы получаете необходимое количество.
Всегда сообщайте своим врачам, если вы принимаете теофиллин для лечения астмы, потому что некоторые лекарства, такие как некоторые антибиотики, лекарства от судорог и лекарства от язвы, могут взаимодействовать с ним.