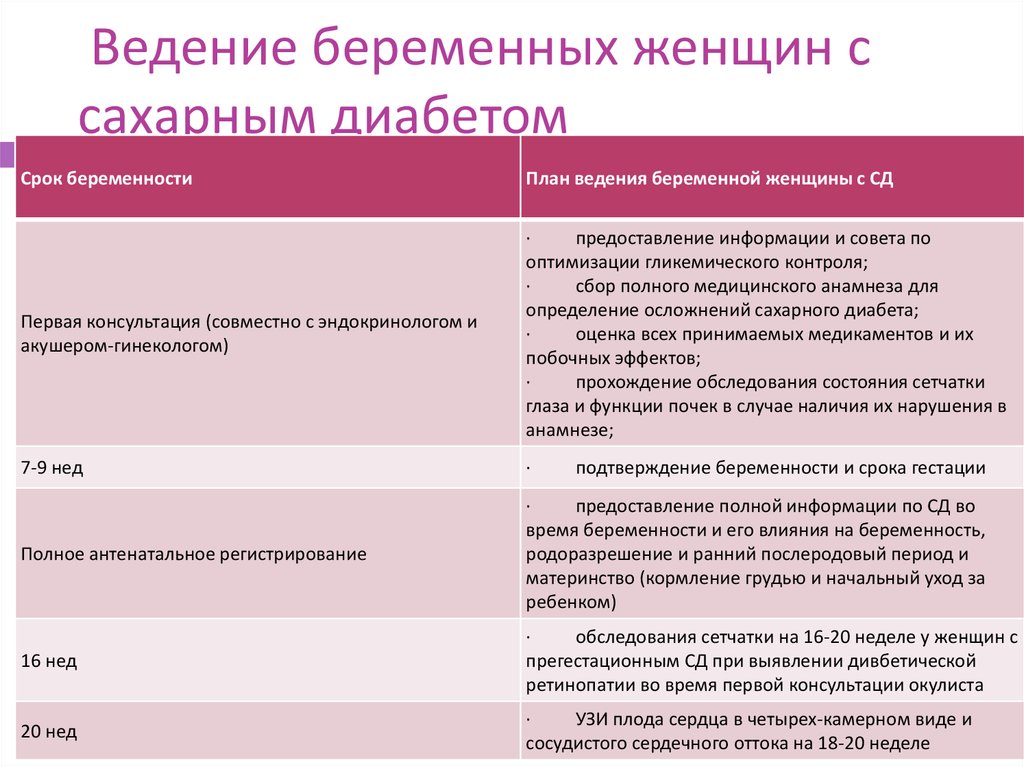
Содержание
Гестационный диабет: что это такое и почему он возникает
Беременность — удивительный период в жизни женщины, но он может принести и неожиданные сюрпризы. Один из них — гестационный диабет, или, как его еще называют, сахарный диабет беременных. Что же это за зверь такой и почему он вдруг решает навестить будущих мам? Давайте разберемся вместе!
Представьте себе, что ваш организм — это идеально настроенный механизм. Но вот появляется малыш, и все начинает идти наперекосяк. Гормоны пляшут джигу, а поджелудочная железа не успевает за этим безумным ритмом. В результате уровень сахара в крови начинает расти быстрее, чем цены на недвижимость в центре Москвы. Вот вам и гестационный диабет во всей красе!
Но почему же он возникает? Тут все дело в плаценте — этом удивительном органе, который обеспечивает связь между мамой и малышом. Она вырабатывает гормоны, которые могут вызвать резистентность к инсулину. Проще говоря, ваши клетки становятся глухими к сигналам инсулина, как подросток к просьбам родителей убрать в комнате. В результате сахар накапливается в крови, вместо того чтобы использоваться для энергии.
Симптомы: когда бить тревогу?
Теперь давайте поговорим о том, как распознать этого коварного гостя. Сахарный диабет беременных часто называют «тихим убийцей», потому что он может протекать бессимптомно. Но иногда он все же дает о себе знать. Вот несколько сигналов, на которые стоит обратить внимание:
- Постоянная жажда, как будто вы только что пробежали марафон в пустыне Сахара
- Частое мочеиспускание, словно ваш мочевой пузырь решил устроить забастовку
- Усталость, будто вы пытаетесь удержать на плечах весь земной шар
- Нечеткость зрения, как если бы кто-то намазал ваши очки вазелином
Но не спешите паниковать! Эти симптомы могут быть и обычными спутниками беременности. Поэтому так важно регулярно проходить обследования у врача.
Диагностика: как поймать диабет за хвост?
Теперь давайте поговорим о том, как же выявить этого скрытного нарушителя. Основной метод диагностики — это тест на толерантность к глюкозе. Звучит страшно, но на самом деле это просто «сладкий» тест. Вам предложат выпить раствор глюкозы (представьте, что это очень сладкий лимонад), а затем возьмут анализ крови через определенные промежутки времени.

Но когда же проводить этот тест? Обычно его назначают между 24-й и 28-й неделями беременности. Почему именно в этот период? Дело в том, что именно в это время плацента начинает вырабатывать гормоны, которые могут вызвать резистентность к инсулину. Это как раз тот момент, когда ваш организм может сказать: «Эй, что-то тут не так!»
Но что если у вас есть факторы риска? В этом случае врач может назначить тест и раньше. К факторам риска относятся избыточный вес, возраст старше 35 лет, наличие диабета в семейной истории или гестационный диабет во время предыдущей беременности. Это как если бы у вас была генетическая предрасположенность к любви к сладкому — только в этом случае речь идет о предрасположенности к нарушению обмена веществ.
Последствия: почему это важно?
Вы можете подумать: «Ну подумаешь, немного сахара в крови. Что тут такого?» Но не стоит недооценивать этого маленького врага. Сахарный диабет беременных может иметь серьезные последствия как для мамы, так и для малыша.
Для мамы это может означать повышенный риск развития диабета 2 типа в будущем. Представьте, что гестационный диабет — это как пробный период подписки на Netflix. Если вы не будете осторожны, эта «подписка» может стать постоянной.
Для малыша последствия могут быть еще серьезнее. Высокий уровень сахара в крови мамы может привести к тому, что ребенок будет расти слишком быстро. Это может вызвать проблемы при родах и увеличить риск кесарева сечения. Кроме того, у таких детей выше риск развития ожирения и диабета 2 типа в будущем. Это как если бы вы передали своему ребенку не только гены, но и предрасположенность к определенным проблемам со здоровьем.
Лечение: как укротить сахарного монстра?
Но не все так мрачно! Сахарный диабет беременных можно и нужно лечить. В большинстве случаев достаточно изменений в образе жизни. Это как если бы вам предложили сыграть в увлекательную игру под названием «Здоровый образ жизни».
Первое правило этой игры — правильное питание. Забудьте о диетах, ограничивающих калории. Вашему малышу нужны питательные вещества для роста и развития. Вместо этого сфокусируйтесь на сбалансированном рационе с большим количеством овощей, фруктов, цельных злаков и белка. Представьте, что вы строите для своего малыша самый лучший дом, и каждый прием пищи — это новый кирпичик в этом строительстве.

Второе правило — физическая активность. Нет, вам не нужно бежать марафон или поднимать штангу. Достаточно регулярных прогулок или плавания. Движение помогает вашему организму лучше использовать инсулин. Это как если бы вы давали своим клеткам уроки танцев — они становятся более чувствительными к сигналам инсулина.
В некоторых случаях может потребоваться инсулинотерапия. Не пугайтесь! Это не так страшно, как кажется. Современные методы введения инсулина достаточно комфортны. Это как если бы у вас был персональный помощник, который помогает вашему организму справляться с сахаром.
Профилактика: как обхитрить диабет?
Конечно, лучше предотвратить проблему, чем потом ее решать. Поэтому давайте поговорим о профилактике. Ведь сахарный диабет беременных — это не приговор, а скорее вызов, который можно принять и победить.
Начните с планирования беременности. Если у вас есть лишний вес, постарайтесь сбросить его до зачатия. Это как если бы вы готовили свое тело к марафону — чем лучше подготовка, тем легче будет пробежать дистанцию.
Следите за своим питанием с самого начала беременности. Старайтесь есть больше продуктов с низким гликемическим индексом. Это как если бы вы выбирали для своего организма медленно горящие дрова вместо быстро вспыхивающей бумаги — энергии хватит надолго, а резких скачков сахара не будет.
Не забывайте о физической активности. Регулярные упражнения помогают контролировать вес и улучшают чувствительность к инсулину. Это как если бы вы каждый день тренировали свой организм распознавать и использовать инсулин.
Ранние признаки повышенного сахара крови у будущих мам
Беременность — это время, когда организм женщины претерпевает множество изменений. Одно из таких изменений может быть связано с уровнем сахара в крови. Сахарный диабет беременных, или гестационный диабет, — это состояние, которое может возникнуть даже у тех, кто никогда раньше не сталкивался с проблемами с сахаром. Но как же распознать этого скрытного нарушителя? Давайте разберемся вместе!

Представьте, что ваш организм — это сложная фабрика по производству энергии. Обычно эта фабрика работает как часы, но во время беременности она может начать давать сбои. И вот тут-то и появляются первые звоночки, намекающие на то, что с уровнем сахара что-то не так.
Жажда и сухость во рту: когда вода не утоляет жажду
Первый признак, который может намекнуть на повышенный сахар в крови, — это постоянная жажда. Вы можете чувствовать себя так, будто провели день в пустыне, а не на диване перед телевизором. Вода не утоляет жажду, и вы постоянно ищете что-нибудь попить. Это как если бы ваш организм превратился в губку, которая никак не может насытиться влагой.
Почему так происходит? Дело в том, что когда уровень сахара в крови повышается, организм пытается избавиться от лишнего сахара через мочу. А чтобы произвести больше мочи, нужно больше жидкости. Вот организм и сигнализирует вам о необходимости пополнить запасы воды.
Частое мочеиспускание: когда туалет становится вторым домом
Следующий признак тесно связан с предыдущим. Если вы заметили, что стали гораздо чаще бегать в туалет, это может быть сигналом повышенного сахара в крови. Причем речь идет не только о дневном времени, но и о ночном. Если вы стали просыпаться по ночам, чтобы сходить в туалет, это повод насторожиться.
Представьте, что ваши почки — это фильтры, которые работают на повышенной скорости, пытаясь очистить кровь от лишнего сахара. В результате образуется больше мочи, и вам приходится чаще опорожнять мочевой пузырь. Это как если бы вы постоянно поливали цветок, который не может удержать всю воду — излишки просто вытекают.
Усталость и сонливость: когда энергия утекает сквозь пальцы
Чувство постоянной усталости — еще один признак, который может указывать на проблемы с сахаром. Вы можете чувствовать себя так, будто пробежали марафон, хотя на самом деле просто встали с постели. Это состояние может быть особенно заметно после еды.
Почему так происходит? Когда уровень сахара в крови повышен, клетки организма не могут эффективно использовать глюкозу для производства энергии. Это как если бы у вас был полный бак бензина, но двигатель автомобиля не мог его использовать. В результате вы чувствуете себя уставшими и вялыми, несмотря на то, что вроде бы «топлива» достаточно.
Нечеткость зрения: когда мир становится размытым
Изменения в зрении — еще один тревожный звоночек. Вы можете заметить, что предметы стали казаться менее четкими, или что вам стало труднее фокусироваться на мелком тексте. Это может происходить периодически, особенно когда уровень сахара в крови колеблется.
Причина этого явления кроется в том, что высокий уровень сахара в крови может влиять на форму хрусталика глаза. Это как если бы вы смотрели через стекло, которое постоянно меняет свою кривизну. В результате изображение становится нечетким и расплывчатым.
Медленное заживление ран: когда царапины не спешат исчезать
Если вы заметили, что обычные царапины и ссадины стали заживать медленнее, чем обычно, это тоже может быть признаком повышенного сахара в крови. Высокий уровень глюкозы может нарушать процессы восстановления тканей и ослаблять иммунную систему.
Представьте, что ваш организм — это строительная бригада. Обычно эта бригада быстро и эффективно ремонтирует любые повреждения. Но когда уровень сахара повышен, бригада работает медленнее и менее эффективно. В результате «ремонт» затягивается.
Кожный зуд: когда кожа становится врагом
Неожиданный и необъяснимый зуд, особенно в интимных зонах, может быть еще одним признаком повышенного сахара в крови. Высокий уровень глюкозы создает благоприятную среду для размножения грибков и бактерий, что может приводить к раздражению кожи и зуду.
Это как если бы ваша кожа стала сладким лакомством для микроорганизмов. Они устраивают на ней настоящий пир, а вы в результате испытываете дискомфорт и зуд.
Необъяснимые перепады настроения: когда эмоции выходят из-под контроля
Резкие перепады настроения — от эйфории до раздражительности и подавленности — тоже могут быть связаны с колебаниями уровня сахара в крови. Это особенно заметно, если такие перепады не были для вас характерны раньше.

Повышенный аппетит: когда голод становится неутолимым
Парадоксально, но при повышенном уровне сахара в крови вы можете испытывать постоянное чувство голода. Это происходит потому, что клетки вашего организма не получают достаточно энергии из глюкозы, несмотря на ее избыток в крови.
Это как если бы вы сидели за столом, уставленным едой, но не могли до нее дотянуться. Ваш организм чувствует, что ему не хватает энергии, и посылает сигналы голода, хотя на самом деле проблема не в количестве пищи, а в неспособности ее эффективно использовать.
Тошнота и рвота: когда беременность дает о себе знать не только радостью
Хотя тошнота и рвота часто ассоциируются с ранними сроками беременности, их появление или усиление во втором триместре может быть признаком проблем с уровнем сахара в крови. Резкие колебания уровня глюкозы могут вызывать дискомфорт в желудочно-кишечном тракте.
Это как если бы ваш организм был лодкой, которая попала в шторм. Волны повышения и понижения уровня сахара могут вызывать «морскую болезнь», проявляющуюся в виде тошноты и рвоты.
Диагностика: как поймать диабет за хвост?
Теперь, когда мы разобрали основные признаки, давайте поговорим о том, как же подтвердить или опровергнуть подозрения на сахарный диабет беременных. Ведь одних симптомов недостаточно для постановки диагноза — нужны конкретные цифры и тесты.
Основной метод диагностики — это тест на толерантность к глюкозе. Звучит страшно, но на самом деле процедура довольно простая. Вам предложат выпить раствор глюкозы (представьте, что это очень сладкий лимонад), а затем возьмут анализ крови через определенные промежутки времени. Это как если бы вы устроили своему организму сладкий экзамен и смотрели, как он справляется с нагрузкой.
Но когда же проводить этот тест? Обычно его назначают между 24-й и 28-й неделями беременности. Почему именно в этот период? Дело в том, что именно в это время плацента начинает вырабатывать гормоны, которые могут вызвать резистентность к инсулину. Это как раз тот момент, когда ваш организм может сказать: «Эй, что-то тут не так!»
Однако если у вас есть факторы риска, врач может назначить тест и раньше. К таким факторам относятся:
- Избыточный вес или ожирение
- Возраст старше 35 лет
- Наличие диабета в семейной истории
- Гестационный диабет во время предыдущей беременности
- Синдром поликистозных яичников
Кроме того, врач может назначить дополнительные анализы крови и мочи для мониторинга уровня сахара. Это может включать измерение гликированного гемоглобина (HbA1c), который показывает средний уровень сахара в крови за последние 2-3 месяца. Представьте, что это как просмотр истории вашего браузера — он показывает, что происходило в прошлом, а не только в данный момент.
Важно помнить, что наличие одного или нескольких симптомов не обязательно означает, что у вас сахарный диабет беременных. Многие из этих признаков могут быть связаны с нормальным течением беременности или другими состояниями. Поэтому так важно регулярно посещать врача и проходить все необходимые обследования. Ведь ранняя диагностика и своевременное лечение — это ключ к здоровью мамы и малыша.
Факторы риска развития диабета во время беременности
Сахарный диабет беременных — это не просто каприз вашего организма. Он не выбирает свои жертвы наугад, как лотерейный шарик. Нет, у него есть свои предпочтения, свой «список приглашенных». И если вы оказались в этом списке, то шансы на то, что диабет постучится в вашу дверь, значительно возрастают. Но кто же эти «счастливчики», и почему именно они?
Возраст: когда опыт не всегда на пользу
Первый фактор риска — это возраст. Казалось бы, чем старше женщина, тем опытнее она в вопросах здоровья. Но природа думает иначе. Женщины старше 35 лет имеют повышенный риск развития гестационного диабета. Почему? Представьте, что ваш организм — это старый автомобиль. Чем дольше он на ходу, тем больше вероятность, что какая-то деталь начнет барахлить. В случае с диабетом эта «деталь» — способность организма эффективно использовать инсулин.

Исследования показывают, что риск развития сахарного диабета беременных у женщин старше 35 лет примерно в два раза выше, чем у женщин до 25 лет. Это как если бы природа говорила: «Эй, ты уже не молоденькая девочка, давай-ка проверим, на что ты способна!»
Избыточный вес: когда запасы выходят боком
Второй фактор риска — избыточный вес или ожирение. Если до беременности ваш индекс массы тела (ИМТ) был выше 30, то вы в зоне повышенного риска. Почему лишний вес так важен? Представьте, что ваш организм — это склад. Чем больше товаров на складе, тем труднее менеджеру (в нашем случае — инсулину) эффективно управлять всем этим хозяйством.
Жировая ткань вырабатывает гормоны и химические вещества, которые могут вызывать воспаление и резистентность к инсулину. Это как если бы на вашем складе постоянно происходили мелкие пожары, отвлекающие менеджера от основной работы. В результате уровень сахара в крови начинает расти.
Исследования показывают, что женщины с ожирением имеют в 3-4 раза более высокий риск развития гестационного диабета по сравнению с женщинами с нормальным весом. Вот вам и «сладкая» жизнь!
Генетика: когда наследство не радует
Третий фактор риска — это наследственность. Если у ваших ближайших родственников (родители, братья, сестры) есть диабет 2 типа, то ваши шансы на развитие гестационного диабета повышаются. Это как если бы вам досталась в наследство не бабушкина брошь, а ее предрасположенность к диабету.
Генетика играет важную роль в том, как ваш организм реагирует на инсулин и как работает ваша поджелудочная железа. Если в вашей семье есть история диабета, то ваш риск может быть в 2-3 раза выше, чем у женщин без такой семейной истории.
Предыдущий опыт: когда прошлое напоминает о себе
Четвертый фактор риска — это наличие гестационного диабета во время предыдущей беременности. Если вы уже сталкивались с этим коварным гостем раньше, то шансы на его повторный визит довольно высоки. Это как если бы диабет сказал: «Мне у вас понравилось, я еще загляну!»
Статистика говорит, что если у вас был гестационный диабет во время одной беременности, то риск его развития при следующей беременности составляет около 50%. Вот такое неприятное дежавю!

Этническая принадлежность: когда корни имеют значение
Пятый фактор риска — это ваша этническая принадлежность. Оказывается, сахарный диабет беременных проявляет некоторую «избирательность» в отношении разных этнических групп. Женщины азиатского, афроамериканского, латиноамериканского и коренного американского происхождения имеют более высокий риск развития гестационного диабета.
Почему так происходит? Тут играет роль комбинация генетических факторов и образа жизни, характерного для разных культур. Это как если бы ваш этнический бэкграунд был определенным «рецептом», который может сделать вас более или менее восприимчивым к диабету.
Исследования показывают, что риск развития гестационного диабета у женщин азиатского происхождения может быть в 2-3 раза выше, чем у женщин европейского происхождения. Вот такая генетическая рулетка!
Синдром поликистозных яичников: когда гормоны шалят
Шестой фактор риска — это наличие синдрома поликистозных яичников (СПКЯ). Этот синдром связан с гормональным дисбалансом и часто сопровождается инсулинорезистентностью. Если у вас есть СПКЯ, то ваш риск развития гестационного диабета значительно повышается.
Представьте, что ваш организм — это оркестр. СПКЯ — это как если бы несколько музыкантов (гормонов) начали играть не в такт. В результате вся симфония (метаболизм) начинает звучать фальшиво. А когда к этому добавляется беременность, оркестр и вовсе может сбиться с ритма.
Исследования показывают, что женщины с СПКЯ имеют в 2-3 раза более высокий риск развития гестационного диабета по сравнению с женщинами без этого синдрома. Вот такая гормональная какофония!
Образ жизни: когда привычки дают о себе знать
Седьмой фактор риска — это ваш образ жизни до беременности. Малоподвижный образ жизни, нездоровое питание, курение — все это может повысить ваши шансы на развитие гестационного диабета. Это как если бы вы годами копили монетки в копилку, а потом вдруг обнаружили, что накопили не на отпуск, а на проблемы со здоровьем.
Особенно важна физическая активность. Регулярные упражнения помогают поддерживать чувствительность к инсулину и контролировать вес. Исследования показывают, что женщины, которые регулярно занимаются физическими упражнениями до беременности, имеют на 20-30% меньше шансов развить гестационный диабет.

Многоплодная беременность: когда счастье удваивается
Восьмой фактор риска — это многоплодная беременность. Если вы ждете двойню или тройню, то ваши шансы на развитие гестационного диабета повышаются. Почему? Представьте, что ваш организм — это фабрика по производству гормонов. При многоплодной беременности эта фабрика работает в режиме сверхурочных, производя больше гормонов, которые могут вызвать резистентность к инсулину.
Исследования показывают, что риск развития гестационного диабета при многоплодной беременности примерно в 1,5-2 раза выше, чем при одноплодной. Вот такой «бонус» к двойному счастью!
Предиабет: когда организм подает сигналы
Девятый фактор риска — это наличие предиабета до беременности. Предиабет — это состояние, когда уровень сахара в крови выше нормы, но еще не достиг диабетических значений. Это как если бы ваш организм стоял на краю обрыва, балансируя между нормой и диабетом.
Если у вас был диагностирован предиабет до беременности, то ваши шансы на развитие гестационного диабета значительно возрастают. Исследования показывают, что около 50% женщин с предиабетом развивают гестационный диабет во время беременности. Вот такое балансирование на грани!
Прием определенных лекарств: когда лечение имеет побочные эффекты
Десятый фактор риска — это прием определенных лекарственных препаратов. Некоторые медикаменты, особенно гормональные препараты и кортикостероиды, могут повышать риск развития гестационного диабета. Это как если бы вы пытались потушить один пожар, но случайно разожгли другой.
Особенно важно обратить внимание на прием глюкокортикоидов. Эти препараты могут вызывать резистентность к инсулину и повышать уровень сахара в крови. Исследования показывают, что женщины, принимающие глюкокортикоиды во время беременности, имеют в 1,5-2 раза более высокий риск развития гестационного диабета.
Помните, наличие одного или нескольких факторов риска не означает, что вы обязательно столкнетесь с гестационным диабетом. Это лишь повод быть более внимательной к своему здоровью и регулярно проходить обследования. Ведь ранняя диагностика и своевременное лечение — это ключ к здоровью мамы и малыша. Так что не паникуйте, а вооружайтесь знаниями и действуйте! В конце концов, кто сказал, что беременность должна быть легкой прогулкой? Это настоящее приключение, и вы — его главная героиня!

Диагностика гестационного диабета: тесты и анализы
Когда речь заходит о сахарном диабете беременных, точная диагностика становится не просто важной — она жизненно необходима. Ведь от этого зависит здоровье не только будущей мамы, но и малыша. Но как же поймать этого коварного «сладкого монстра»? Какие тесты и анализы помогут раскрыть его присутствие? Давайте разберемся в этом диагностическом квесте!
Тест на толерантность к глюкозе: сладкий вызов для организма
Первый и самый важный тест в арсенале врачей — это пероральный тест на толерантность к глюкозе (ПТТГ). Звучит как название какого-то космического эксперимента, правда? На самом деле, это просто способ проверить, как ваш организм справляется с сахаром. Представьте, что вы устраиваете своему телу сладкий экзамен. Вот как это происходит:
- Сначала у вас берут кровь натощак для определения исходного уровня глюкозы.
- Затем вам дают выпить раствор, содержащий 75 грамм глюкозы. Это примерно как если бы вы разом съели 15 кусочков сахара. Сладко, не правда ли?
- Через час и через два часа у вас снова берут кровь на анализ.
Что же показывают эти цифры? Если уровень глюкозы натощак превышает 5,1 ммоль/л, через час после нагрузки — 10,0 ммоль/л, а через два часа — 8,5 ммоль/л, то, увы, вы попали в «сладкую ловушку» гестационного диабета. Это как если бы ваш организм не смог справиться с внезапным наплывом посетителей в магазине и начал «захламляться» сахаром.
Интересный факт: по данным Международной федерации диабета, ПТТГ выявляет гестационный диабет примерно у 10-25% беременных женщин. Вот такая неожиданная «сладкая» статистика!
Гликированный гемоглобин: долгоиграющий показатель
Следующий важный анализ — это определение уровня гликированного гемоглобина (HbA1c). Если ПТТГ показывает нам моментальный снимок уровня сахара, то HbA1c — это как видео за последние 2-3 месяца. Он отражает средний уровень глюкозы в крови за длительный период.
Как это работает? Представьте, что молекулы глюкозы — это маленькие липучки, которые прилипают к гемоглобину в красных кровяных тельцах. Чем больше таких «липучек», тем выше уровень HbA1c. Если этот показатель превышает 6,5%, то это может указывать на наличие сахарного диабета беременных.

Однако тут есть одна загвоздка. Во время беременности объем крови увеличивается, а это может привести к ложно заниженным результатам HbA1c. Поэтому этот тест обычно используется в комбинации с другими методами диагностики. Это как если бы вы не доверяли показаниям одного прибора и перепроверяли их другим.
Случайное измерение глюкозы: внезапная проверка
Иногда врачи прибегают к случайному измерению уровня глюкозы в крови. Это как внезапная проверка в школе — никто не ждет, но результаты могут быть показательными. Если уровень глюкозы в любое время дня превышает 11,1 ммоль/л, это может указывать на наличие диабета.
Конечно, один такой результат не является диагнозом. Но он может стать поводом для проведения более детальных исследований. Это как если бы вы заметили дым и решили проверить, нет ли где пожара.
Глюкозурия: когда почки не справляются
Еще один способ заподозрить наличие гестационного диабета — это обнаружение глюкозы в моче, или глюкозурия. В норме почки не должны пропускать сахар в мочу. Но когда его уровень в крови слишком высок, почки не справляются с нагрузкой, и глюкоза начинает «просачиваться».
Представьте, что ваши почки — это охранники на входе в элитный клуб. Обычно они не пропускают сахар (он слишком «сладкий» для этого заведения). Но если сахара становится слишком много, охранники не успевают всех проверять, и некоторые «сладкие» молекулы проскальзывают.
Важно отметить, что наличие глюкозы в моче не является достаточным основанием для постановки диагноза. Это скорее сигнал к проведению более точных тестов. По статистике, глюкозурия обнаруживается примерно у 50% женщин с гестационным диабетом.
Непрерывный мониторинг глюкозы: круглосуточное наблюдение
В некоторых случаях врачи могут назначить непрерывный мониторинг глюкозы (CGM). Это как если бы вы установили камеру наблюдения за уровнем сахара в вашей крови. Маленький датчик, установленный под кожу, круглосуточно измеряет уровень глюкозы и передает данные на специальное устройство или смартфон.

CGM особенно полезен для женщин с высоким риском развития гестационного диабета или для тех, у кого диагноз уже поставлен. Он позволяет увидеть, как меняется уровень сахара в течение дня, после еды и физических нагрузок. Это как если бы вы получили подробную карту «сахарных приключений» вашего организма.
Исследования показывают, что использование CGM может помочь лучше контролировать уровень сахара и снизить риск осложнений. По данным одного исследования, опубликованного в журнале Diabetes Care, использование CGM у женщин с гестационным диабетом привело к снижению уровня HbA1c на 0,5% по сравнению с традиционным самоконтролем.
Фруктозамин: краткосрочный показатель
Еще один интересный тест — это определение уровня фруктозамина. Если HbA1c показывает средний уровень сахара за последние 2-3 месяца, то фруктозамин отражает ситуацию за последние 2-3 недели. Это как если бы вы смотрели не полный сезон сериала, а только последние несколько серий.
Фруктозамин образуется при соединении глюкозы с белками плазмы крови. Чем выше уровень сахара, тем больше образуется фруктозамина. Этот тест может быть особенно полезен в ситуациях, когда нужно оценить эффективность лечения в короткие сроки.
Однако у этого теста есть свои ограничения. Например, он может давать неточные результаты при нарушениях белкового обмена. Поэтому обычно его используют в комбинации с другими методами диагностики.
Индекс HOMA-IR: оценка инсулинорезистентности
Для оценки инсулинорезистентности — ключевого механизма развития гестационного диабета — врачи могут использовать индекс HOMA-IR (Homeostasis Model Assessment of Insulin Resistance). Это математическая модель, которая учитывает уровень глюкозы и инсулина натощак.
Представьте, что ваш организм — это страна, а инсулин — это деньги. HOMA-IR показывает, насколько эффективно «работают» эти деньги в вашей экономике. Если индекс высокий, это означает, что вашему организму требуется больше инсулина, чтобы справиться с тем же количеством глюкозы.
Исследования показывают, что высокий индекс HOMA-IR во время беременности связан с повышенным риском развития гестационного диабета. По данным одного исследования, опубликованного в Journal of Clinical Endocrinology & Metabolism, женщины с индексом HOMA-IR выше 2,6 имели в 3,5 раза больше шансов развить гестационный диабет.

Генетическое тестирование: заглядывая в будущее
Хотя генетическое тестирование еще не является стандартным методом диагностики гестационного диабета, оно может предоставить ценную информацию о риске его развития. Некоторые генетические варианты связаны с повышенным риском сахарного диабета беременных.
Это как если бы вы могли заглянуть в генетический «чертеж» вашего организма и увидеть, где могут быть слабые места. Например, вариации в генах TCF7L2, MTNR1B и CDKAL1 связаны с повышенным риском гестационного диабета.
Однако важно помнить, что наличие генетической предрасположенности не означает, что вы обязательно заболеете. Это скорее повод быть более внимательной к своему здоровью и регулярно проходить обследования.
В заключение хочется сказать, что диагностика гестационного диабета — это не просто набор тестов и анализов. Это целый процесс, требующий внимания и участия как врача, так и будущей мамы. Ведь чем раньше выявлен сахарный диабет беременных, тем больше шансов избежать осложнений и обеспечить здоровье мамы и малыша. Так что не бойтесь этих тестов — они ваши союзники в борьбе за здоровое будущее!
Влияние сахарного диабета беременных на здоровье матери и плода
Сахарный диабет беременных — это не просто временное неудобство, а серьезное состояние, которое может оказать значительное влияние как на здоровье будущей мамы, так и на развитие малыша. Представьте, что ваш организм — это сложная экосистема, и повышенный уровень сахара в крови подобен загрязнению, которое нарушает баланс всей системы. Какие же последствия может иметь это «сладкое загрязнение»?
Риски для матери: когда сладкое становится горьким
Начнем с того, как гестационный диабет может повлиять на здоровье будущей мамы. Первое, о чем стоит упомянуть, — это повышенный риск развития преэклампсии. Эта коварная болезнь характеризуется высоким кровяным давлением и повреждением органов, обычно почек и печени. По данным исследований, риск преэклампсии у женщин с гестационным диабетом в 2-4 раза выше, чем у женщин с нормальным уровнем сахара в крови. Это как если бы ваш организм внезапно решил устроить революцию против самого себя!

Но на этом «сладкие» сюрпризы не заканчиваются. Женщины с сахарным диабетом беременных имеют повышенный риск развития инфекций мочевыводящих путей. Почему? Высокий уровень сахара в крови — это как шведский стол для бактерий. Они размножаются быстрее, чем сплетни в маленьком городке! По статистике, риск развития инфекций мочевыводящих путей у женщин с гестационным диабетом примерно в 2 раза выше, чем у женщин с нормальным уровнем сахара.
А как насчет родов? Тут тоже не обходится без сюрпризов. Гестационный диабет повышает риск кесарева сечения примерно на 50%. Причина? Часто это связано с макросомией плода (крупный плод), о которой мы поговорим чуть позже. Кроме того, диабет может увеличить риск дистоции плечиков во время родов — ситуации, когда плечики ребенка застревают в родовом канале. Это как пытаться протиснуть слона через игольное ушко — звучит нереально, но в медицине и не такое бывает!
Долгосрочные последствия: когда беременность заканчивается, а проблемы остаются
Но сахарный диабет беременных — это не только проблема на девять месяцев. Он может оставить свой «сладкий» след на долгие годы. Женщины, у которых был гестационный диабет, имеют повышенный риск развития диабета 2 типа в будущем. По данным исследований, этот риск в 7-8 раз выше, чем у женщин без истории гестационного диабета. Это как если бы вам выдали пожизненный абонемент в клуб, в который вы совсем не хотите вступать!
Кроме того, гестационный диабет может повысить риск развития сердечно-сосудистых заболеваний в будущем. Исследования показывают, что женщины с историей гестационного диабета имеют примерно на 70% более высокий риск развития сердечно-сосудистых заболеваний в течение следующих 10-20 лет после беременности. Это как если бы ваше сердце затаило обиду на «сладкое предательство» и решило отомстить годы спустя.
Влияние на плод: когда сладкая жизнь не так уж сладка
Теперь давайте поговорим о том, как гестационный диабет может повлиять на развивающегося малыша. Первое, о чем стоит упомянуть, — это макросомия. Это состояние, при котором ребенок рождается слишком крупным для своего гестационного возраста. Почему это происходит? Избыток глюкозы в крови матери проходит через плаценту к плоду, заставляя его поджелудочную железу вырабатывать больше инсулина. Это приводит к усиленному росту и накоплению жира. По статистике, около 15-45% детей, рожденных от матерей с гестационным диабетом, имеют макросомию. Это как если бы ваш малыш решил стать сумоистом еще до рождения!

Но проблемы не заканчиваются при рождении. Дети, рожденные от матерей с гестационным диабетом, имеют повышенный риск развития гипогликемии сразу после рождения. Почему? Их маленькие тела привыкли к высокому уровню сахара в крови матери и вырабатывали много инсулина. После рождения поступление сахара прекращается, но инсулин продолжает вырабатываться, что приводит к резкому падению уровня глюкозы. Это как если бы ваш малыш внезапно оказался на жесткой диете сразу после рождения!
Кроме того, дети, подвергшиеся воздействию высокого уровня сахара в утробе, имеют повышенный риск развития ожирения и диабета 2 типа в будущем. По данным исследований, этот риск примерно в 2 раза выше, чем у детей, рожденных от матерей без гестационного диабета. Это как если бы ваш малыш получил «генетическую предрасположенность» к проблемам с весом и обменом веществ еще до своего первого вздоха.
Редкие, но серьезные осложнения: когда статистика становится реальностью
Есть и более редкие, но от этого не менее серьезные осложнения гестационного диабета. Например, повышенный риск развития респираторного дистресс-синдрома у новорожденного. Это состояние, при котором легкие ребенка не могут нормально функционировать после рождения. По статистике, риск этого осложнения у детей, рожденных от матерей с гестационным диабетом, примерно в 3 раза выше, чем у детей от здоровых матерей. Это как если бы ваш малыш родился с неисправным кислородным баллоном в мире, полном воздуха.
Еще одно редкое, но серьезное осложнение — это врожденные пороки развития. Хотя гестационный диабет обычно развивается после формирования основных органов плода, если уровень сахара был повышен в ранние сроки беременности, риск врожденных дефектов увеличивается. Исследования показывают, что риск врожденных пороков сердца у детей, рожденных от матерей с гестационным диабетом, примерно на 30% выше, чем у детей от здоровых матерей. Это как если бы ваш малыш пытался собрать сложный конструктор, имея неправильную инструкцию.
Психологическое влияние: когда стресс становится постоянным спутником
Нельзя забывать и о психологическом влиянии гестационного диабета как на мать, так и на ребенка. Для будущей мамы диагноз «сахарный диабет беременных» может стать источником постоянного стресса и тревоги. Необходимость постоянного контроля уровня сахара, соблюдения диеты и регулярных визитов к врачу может превратить беременность из радостного ожидания в изнурительный марафон. Исследования показывают, что женщины с гестационным диабетом имеют повышенный риск развития депрессии и тревожных расстройств. Это как если бы вам пришлось играть в шахматы, где каждый ход может повлиять на здоровье вашего будущего ребенка.

Что касается детей, то исследования показывают, что дети, рожденные от матерей с гестационным диабетом, могут иметь повышенный риск развития поведенческих проблем и нарушений внимания в будущем. Это может быть связано как с прямым влиянием высокого уровня сахара на развивающийся мозг плода, так и с косвенным влиянием через стресс матери во время беременности. Это как если бы ваш малыш еще до рождения получил дополнительные препятствия на пути своего развития.
Позитивный взгляд: когда знание — сила
Но не все так мрачно! Важно помнить, что многие из этих рисков можно значительно снизить при правильном ведении беременности и контроле уровня сахара в крови. Современные методы лечения и мониторинга позволяют большинству женщин с гестационным диабетом родить здоровых детей. Это как если бы вам дали карту сокровищ — теперь вы знаете, где находятся ловушки, и можете их избежать!
Кроме того, диагноз «сахарный диабет беременных» может стать стимулом для изменения образа жизни в лучшую сторону. Многие женщины после такого диагноза начинают более внимательно относиться к своему питанию и физической активности, что может иметь долгосрочные положительные последствия для их здоровья. Это как если бы вам дали второй шанс переписать сценарий вашей жизни, сделав его более здоровым и счастливым.
В конечном счете, гестационный диабет — это вызов, но вызов, который можно принять и победить. С правильным подходом, поддержкой врачей и близких, вы можете преодолеть это препятствие и встретить своего здорового малыша. Помните, что знание — это сила, а вы теперь вооружены знанием о возможных рисках и способах их минимизации. Так что вперед, к здоровой беременности и счастливому материнству!
Эффективные методы контроля глюкозы при беременности
Беременность — это уникальный период в жизни женщины, когда ее организм претерпевает множество изменений. Одно из таких изменений может быть связано с уровнем глюкозы в крови. Сахарный диабет беременных (СДБ) — это состояние, которое возникает примерно у 2-10% будущих мам. Но как же распознать этот коварный недуг? Давайте разберемся в симптомах и методах диагностики этого состояния.

Симптомы, которые нельзя игнорировать
Сахарный диабет беременных часто называют «тихим убийцей», потому что его симптомы могут быть настолько незаметными, что будущая мама может их даже не заподозрить. Однако есть ряд признаков, на которые стоит обратить внимание:
- Повышенная жажда и сухость во рту
- Частое мочеиспускание
- Необъяснимая усталость и слабость
- Нечеткость зрения
- Медленное заживление ран и порезов
- Повторяющиеся инфекции мочевыводящих путей или влагалища
Но вот в чем загвоздка: многие из этих симптомов могут быть присущи и нормально протекающей беременности. Поэтому так важно регулярно проходить обследования у врача и не пропускать скрининговые тесты.
Диагностика: когда и как?
Выявление сахарного диабета беременных — это не просто прихоть врачей, а необходимость для здоровья мамы и малыша. Обычно скрининг проводится между 24-й и 28-й неделями беременности. Но если у женщины есть факторы риска (например, ожирение, СДБ в прошлых беременностях или семейная история диабета), тестирование может быть назначено раньше.
Основной метод диагностики — это тест на толерантность к глюкозе. Звучит пугающе? На самом деле, процедура довольно проста. Вот как это происходит:
- Сначала у вас возьмут кровь натощак для определения базового уровня глюкозы.
- Затем вы выпьете специальный раствор, содержащий 75 граммов глюкозы.
- Через час и через два часа после этого у вас снова возьмут кровь на анализ.
Результаты теста покажут, как ваш организм справляется с нагрузкой глюкозой. Если уровень сахара в крови превышает норму, это может указывать на СДБ.
Что дальше? Методы контроля
Если диагноз подтвердился, не паникуйте! Современная медицина предлагает множество эффективных методов контроля глюкозы при беременности. Ваш врач разработает индивидуальный план лечения, который может включать:
- Диетотерапию: правильное питание играет ключевую роль в контроле СДБ.
- Физическую активность: умеренные упражнения помогают снизить уровень сахара в крови.
- Мониторинг уровня глюкозы: регулярные измерения помогут вам и вашему врачу следить за эффективностью лечения.
- Медикаментозную терапию: в некоторых случаях может потребоваться прием инсулина.
Помните, что СДБ — это временное состояние, которое обычно проходит после родов. Однако женщины, перенесшие СДБ, имеют повышенный риск развития диабета 2 типа в будущем. Поэтому важно продолжать следить за своим здоровьем и после рождения малыша.

Мифы и реальность
Вокруг сахарного диабета беременных существует множество мифов. Давайте развеем некоторые из них:
Миф 1: «Если у меня СДБ, мой ребенок обязательно родится диабетиком». Реальность: СДБ не передается напрямую от матери к ребенку. Однако, если не контролировать уровень сахара во время беременности, это может повлиять на здоровье малыша.
Миф 2: «Я не могу есть никаких сладостей при СДБ». Реальность: Полный отказ от сладкого не требуется. Важно соблюдать баланс и контролировать порции.
Миф 3: «СДБ означает, что я буду на инсулине всю жизнь». Реальность: В большинстве случаев СДБ проходит после родов. Только небольшой процент женщин нуждается в продолжении лечения.
Личный опыт: история Марины
Марина, 32 года, поделилась своим опытом борьбы с СДБ: «Когда мне поставили диагноз, я была в шоке. Думала, что теперь моя беременность будет сплошным стрессом. Но благодаря поддержке врачей и близких, я научилась контролировать свое состояние. Правильное питание, умеренные физические нагрузки и регулярный мониторинг уровня сахара стали частью моей повседневной жизни. В итоге я родила здорового малыша, а СДБ прошел вскоре после родов».
Новейшие исследования
Наука не стоит на месте, и исследования в области СДБ продолжаются. Недавнее исследование, опубликованное в журнале «Diabetes Care», показало, что ранняя диагностика и лечение СДБ значительно снижают риск осложнений как для матери, так и для ребенка. Другое исследование, проведенное в Университете Торонто, выявило связь между СДБ и повышенным риском сердечно-сосудистых заболеваний у женщин в будущем, что подчеркивает важность долгосрочного наблюдения после беременности.
В заключение
Сахарный диабет беременных — это не приговор, а вызов, который можно успешно преодолеть. Ранняя диагностика, правильное лечение и поддержка близких — вот ключ к здоровой беременности и рождению здорового малыша. Не игнорируйте симптомы, регулярно проходите обследования и помните: ваше здоровье — в ваших руках!
Питание и образ жизни для профилактики гестационного диабета
Сахарный диабет беременных, или гестационный диабет, — это не просто медицинский термин, а реальность, с которой сталкиваются многие будущие мамы. Но что если я скажу вам, что есть способы снизить риск его развития? Да-да, вы не ослышались! Правильное питание и здоровый образ жизни могут стать вашими верными союзниками в этой борьбе. Давайте же разберемся, как можно обвести вокруг пальца этот коварный недуг.

Тарелка здоровья: что должно быть в меню будущей мамы?
Представьте себе, что ваша тарелка — это палитра художника. Чем разнообразнее будут краски, тем прекраснее получится картина вашего здоровья. Итак, какие же «краски» нам понадобятся?
- Сложные углеводы: цельнозерновые продукты, бобовые, овощи
- Белки: нежирное мясо, рыба, яйца, творог
- Полезные жиры: авокадо, орехи, оливковое масло
- Клетчатка: свежие фрукты и овощи
Но не спешите хвататься за калькулятор и высчитывать калории! Секрет в балансе и умеренности. Небольшие порции, но частые приемы пищи помогут держать уровень сахара в крови под контролем. И знаете что? Это не так сложно, как кажется на первый взгляд!
Движение — жизнь, особенно при беременности
Кто сказал, что беременность — это повод лежать на диване и есть за двоих? Забудьте эти устаревшие мифы! Умеренная физическая активность — ваш верный помощник в профилактике гестационного диабета. Но прежде чем бежать в спортзал, давайте разберемся, какие виды активности подходят будущим мамам:
- Ходьба: простая, но эффективная. 30 минут в день, и ваш организм скажет вам «спасибо».
- Плавание: прекрасный способ разгрузить суставы и укрепить мышцы.
- Йога для беременных: улучшает гибкость и помогает справиться со стрессом.
- Легкая гимнастика: поддерживает тонус мышц и улучшает кровообращение.
Помните, главное — не переусердствовать. Прислушивайтесь к своему телу и консультируйтесь с врачом перед началом любых физических упражнений.
Стресс — враг здоровья, особенно при беременности
Знаете ли вы, что стресс может быть одним из факторов развития гестационного диабета? Да-да, эти противные гормоны стресса могут сыграть злую шутку с уровнем сахара в крови. Но не паникуйте! У нас есть несколько трюков в рукаве:
- Медитация: даже 10 минут в день могут творить чудеса
- Дыхательные упражнения: глубокое дыхание успокаивает нервную систему
- Хобби: найдите занятие, которое приносит вам радость
- Общение с близкими: поддержка родных — бесценна
Помните, забота о своем эмоциональном состоянии — это не эгоизм, а необходимость для здоровья вашего малыша.

Сон — лучшее лекарство
Вы когда-нибудь задумывались, почему мы так много спим в первом триместре? Это не лень, а мудрость нашего организма! Полноценный сон играет важную роль в регуляции уровня сахара в крови. Но как обеспечить себе здоровый сон, когда живот растет, а позу для сна найти все сложнее?
- Создайте комфортную обстановку: прохладная комната, удобная подушка для беременных.
- Соблюдайте режим: ложитесь и вставайте в одно и то же время.
- Ограничьте использование гаджетов перед сном: синий свет экранов может нарушить выработку мелатонина.
- Легкий перекус перед сном: небольшая порция белка и сложных углеводов поможет избежать ночных «набегов на холодильник».
Помните, качество сна важнее количества. Лучше 7 часов крепкого сна, чем 10 часов беспокойного дремы.
Вода — источник жизни
Вода — это не просто жидкость, это эликсир жизни, особенно для будущих мам. Достаточное потребление воды помогает регулировать уровень сахара в крови и снижает риск развития гестационного диабета. Но сколько же нужно пить?
Общее правило — 8 стаканов в день, но это не догма. Прислушивайтесь к своему организму. Если хочется пить — пейте! Но не стоит заливать в себя литры воды через силу. Вот несколько хитростей, как сделать водный режим приятным:
- Добавьте в воду дольку лимона или огурца
- Пейте травяные чаи без кофеина
- Ешьте больше водянистых фруктов и овощей
- Носите с собой бутылку воды, чтобы всегда иметь доступ к питью
И помните, кофе и сладкие газировки не считаются! Они могут даже усугубить ситуацию с уровнем сахара в крови.
Мифы и реальность: что действительно работает?
В мире беременности и диабета ходит множество мифов. Давайте разберемся, что из этого правда, а что — выдумки.
Миф: «Если у меня нет лишнего веса, я не в группе риска». Реальность: Хотя избыточный вес — фактор риска, гестационный диабет может развиться и у стройных женщин.
Миф: «Нужно есть за двоих». Реальность: Качество пищи важнее количества. В первом триместре дополнительные калории вообще не нужны!
Миф: «Физические упражнения опасны при беременности». Реальность: Умеренная активность не только безопасна, но и полезна для профилактики гестационного диабета.

Личный опыт: история Анны
Анна, 29 лет, поделилась своим опытом: «Когда я узнала о беременности, сразу решила, что сделаю все возможное для здоровья малыша. Я изменила свой рацион, начала ходить на йогу для беременных и следила за уровнем стресса. Результат? Никакого гестационного диабета! Конечно, были моменты, когда хотелось съесть целую коробку пончиков, но я находила здоровые альтернативы. Это было непросто, но оно того стоило!»
Новейшие исследования: что говорит наука?
Наука не стоит на месте, и новые исследования постоянно открывают нам новые горизонты в профилактике гестационного диабета. Недавнее исследование, опубликованное в журнале «Diabetes Care», показало, что женщины, которые придерживались средиземноморской диеты до и во время беременности, имели на 35% меньше шансов развить гестационный диабет.
Другое исследование, проведенное в Университете Гарварда, выявило связь между уровнем витамина D и риском развития гестационного диабета. Оказывается, достаточное количество «солнечного витамина» может снизить риск на целых 40%!
Эти исследования подчеркивают важность комплексного подхода к профилактике. Правильное питание, физическая активность, контроль стресса и достаточный сон — все эти факторы работают вместе, создавая защитный барьер для вашего здоровья.
В конце концов, профилактика гестационного диабета — это не просто набор правил, а образ жизни. Это забота о себе и своем малыше, это инвестиция в ваше общее будущее. И поверьте, результат стоит усилий!
