Содержание
Что такое септический шок в акушерстве: определение и механизмы развития
Септический шок в акушерстве — это не просто медицинский термин, а настоящий кошмар для врачей и пациенток. Представьте себе ситуацию: молодая мама, только что подарившая миру новую жизнь, вдруг оказывается на грани между жизнью и смертью. Звучит как сюжет драматического фильма, не так ли? Но, к сожалению, это суровая реальность, с которой сталкиваются акушеры-гинекологи по всему миру.
Так что же такое септический шок? Это тяжелейшее осложнение сепсиса, при котором организм буквально «сходит с ума» из-за массивной инфекции. Кровеносные сосуды расширяются, давление падает, а органы начинают получать недостаточно кислорода. Звучит жутко, не правда ли? И это еще мягко сказано!
В акушерской практике септический шок — это настоящий «джокер», который может выскочить в самый неподходящий момент. Причин его развития — море: от банальных инфекций родовых путей до осложнений после кесарева сечения. А ведь есть еще и внебольничные аборты, и преждевременный разрыв плодных оболочек… Список можно продолжать долго, но суть одна — любое проникновение бактерий в организм беременной или родильницы может стать спусковым крючком для этого опасного состояния.
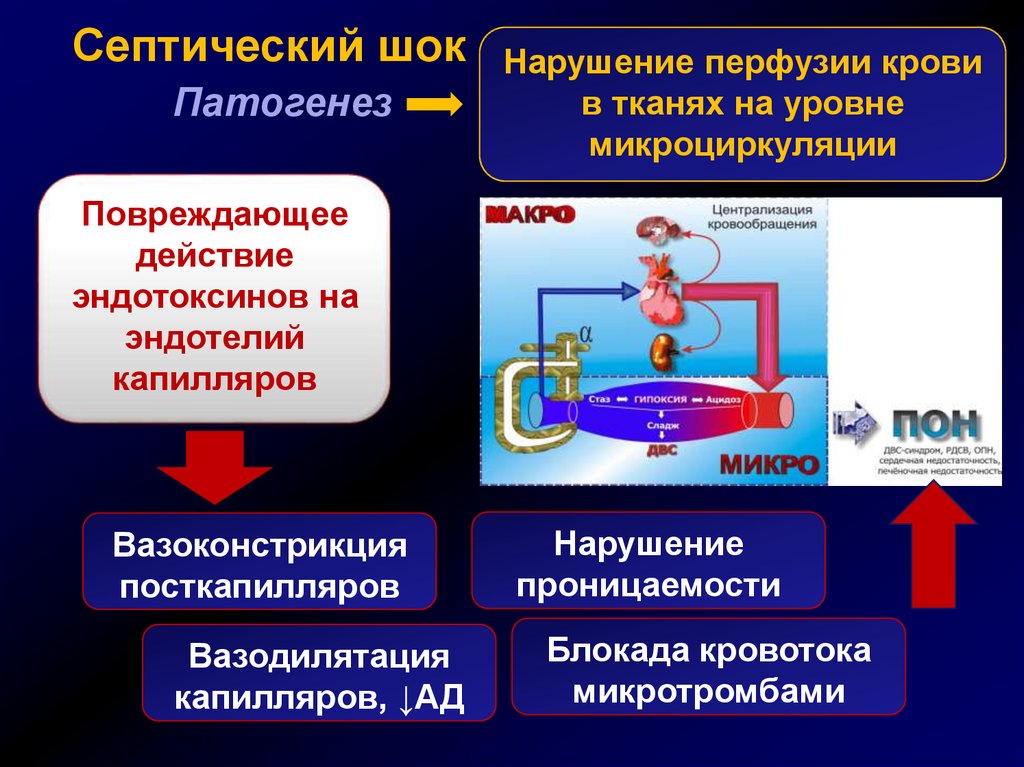
Но как же развивается этот коварный недуг? Давайте разберемся по полочкам. Все начинается с того, что бактерии проникают в кровоток. Организм, как верный страж, бросает все силы на борьбу с захватчиками. Иммунная система активируется на полную катушку, выбрасывая в кровь целый коктейль из воспалительных веществ. Казалось бы, все правильно — борьба с инфекцией в самом разгаре. Но вот незадача — эта бурная реакция приводит к расширению сосудов и повышению их проницаемости.
И тут начинается настоящий хаос. Кровь, вместо того чтобы бежать по сосудам, начинает «просачиваться» в ткани. Давление падает, сердце пытается компенсировать это, работая на износ. Органы недополучают кислород и питательные вещества. Начинается настоящая «домино-катастрофа» — один за другим отказывают жизненно важные органы. Почки перестают фильтровать кровь, печень не справляется с токсинами, легкие задыхаются… Картина, прямо скажем, не для слабонервных.

Но и это еще не все! В крови начинают образовываться микротромбы, которые закупоривают мелкие сосуды. Это приводит к еще большему нарушению кровоснабжения тканей. Организм оказывается в порочном круге, из которого без помощи врачей выбраться практически невозможно.
А теперь представьте, что все это происходит с женщиной, чей организм и так работает на пределе возможностей из-за беременности или недавних родов. Неудивительно, что септический шок в акушерстве считается одним из самых опасных осложнений.
Но как же распознать этого «тихого убийцу»? Ведь время в таких случаях играет решающую роль. Первые признаки могут быть довольно неспецифичными: лихорадка, учащенное сердцебиение, одышка. Но есть и более тревожные сигналы: резкое падение давления, которое не поддается обычной терапии, нарушение сознания, олигурия (снижение выделения мочи). Если у родильницы появляются эти симптомы, счет идет буквально на минуты.
Интересно, что у беременных и недавно родивших женщин септический шок может развиваться молниеносно. Это связано с особенностями иммунитета во время беременности и в послеродовом периоде. Организм как бы «притупляет» свою защитную реакцию, чтобы не отторгнуть плод. Но эта же особенность делает его более уязвимым перед инфекциями.
Как же бороться с этим грозным осложнением? Тут в ход идет целый арсенал средств. Во-первых, это мощная антибактериальная терапия. Причем антибиотики назначаются еще до получения результатов посевов — ждать просто некогда. Во-вторых, это поддержание кровообращения: инфузионная терапия, вазопрессоры для поддержания давления. В-третьих, это борьба с нарушениями свертываемости крови. И это лишь верхушка айсберга!
Но победить септический шок — это не просто назначить правильное лечение. Это настоящая битва, где каждая минута на счету. Врачи должны действовать быстро, слаженно, как единый организм. Это как игра в шахматы, где цена ошибки — человеческая жизнь.
И знаете что? Несмотря на всю серьезность ситуации, медицина не стоит на месте. Разрабатываются новые протоколы лечения, появляются более эффективные антибиотики. Да и сами врачи становятся все более подкованными в вопросах борьбы с сепсисом и септическим шоком.

Но лучшее лечение, как известно, — это профилактика. И тут важно все: от соблюдения правил асептики и антисептики в родильных домах до своевременного обращения к врачу при первых признаках инфекции. Ведь септический шок — это не приговор, если его вовремя распознать и начать лечить.
В заключение хочется сказать: знание — сила. Чем больше мы знаем о септическом шоке, тем больше шансов победить эту грозную патологию. И пусть эта статья станет еще одним кирпичиком в фундаменте знаний, которые помогают спасать жизни.
Реферат септический шок в акушерстве: ключевые моменты
- Септический шок — это тяжелейшее осложнение сепсиса, характеризующееся критическим падением артериального давления и нарушением функций жизненно важных органов.
- В акушерской практике септический шок может развиваться на фоне инфекций родовых путей, осложнений после кесарева сечения, внебольничных абортов и других состояний.
- Механизм развития включает массивный выброс воспалительных медиаторов, расширение сосудов, падение давления и нарушение микроциркуляции.
- Ранние признаки: лихорадка, тахикардия, одышка. Поздние: гипотензия, нарушение сознания, олигурия.
- Лечение включает антибактериальную терапию, поддержание гемодинамики, коррекцию нарушений свертывающей системы крови.
- Профилактика — ключевой момент в борьбе с септическим шоком в акушерстве.
Таким образом, септический шок в акушерстве представляет собой серьезную угрозу для жизни пациенток. Однако, благодаря современным методам диагностики и лечения, а также постоянному совершенствованию медицинских протоколов, шансы на благоприятный исход постоянно растут. Главное — не терять бдительности и вовремя обращаться за медицинской помощью.
Факторы риска и причины возникновения септического шока у беременных
Беременность — это удивительное время, когда женский организм творит настоящее чудо. Но, как и у любой медали, у этого процесса есть обратная сторона. Одна из самых серьезных угроз, которая может омрачить радость материнства — это септический шок. Но почему же некоторые будущие мамы оказываются в группе риска? Давайте разберемся, какие факторы могут превратить счастливое ожидание в гонку на выживание.

Прежде всего, стоит отметить, что сама беременность — это своего рода «иммунологический компромисс». Организм женщины вынужден ослабить свою защиту, чтобы не отторгнуть растущий плод. Это как если бы вы оставили дверь своего дома приоткрытой — вроде бы и не нараспашку, но для непрошеных гостей уже есть лазейка. В результате, беременные женщины становятся более уязвимыми перед различными инфекциями.
Но кто же эти «непрошеные гости»? В роли главных злодеев чаще всего выступают бактерии группы стрептококков, особенно печально известный стрептококк группы А. Этот микроорганизм — настоящий хамелеон, способный вызывать как банальную ангину, так и смертельно опасный токсический шок. Есть и другие «актеры» в этой драме — кишечная палочка, стафилококки, клебсиелла. Каждый из них может стать причиной развития сепсиса, а затем и септического шока.
Но одного наличия бактерий недостаточно. Нужен еще и «пусковой механизм». И вот тут-то на сцену выходят факторы риска. Первый в списке — нарушение целостности родовых путей. Это могут быть разрывы во время родов, эпизиотомия (рассечение промежности), а также травмы при кесаревом сечении. Представьте себе, что ваша кожа — это крепостная стена, защищающая замок. А теперь представьте, что в этой стене появилась брешь. Неудивительно, что враги тут же попытаются ею воспользоваться!
Еще один серьезный фактор риска — задержка частей плаценты в матке после родов. Это как оставить в доме кусок протухшего мяса — рано или поздно оно станет источником заражения. Остатки плацентарной ткани — идеальная среда для размножения бактерий. А ведь после родов матка — это открытая рана, через которую инфекция может легко проникнуть в кровоток.
Нельзя забывать и о таком факторе риска, как преждевременный разрыв плодных оболочек. Особенно опасна ситуация, когда между разрывом оболочек и началом родов проходит много времени. Это как если бы вы открыли консервную банку и оставили ее на столе на несколько дней — риск «испортиться» возрастает в разы.
А что насчет внебольничных абортов? Это вообще отдельная история ужасов. Нестерильные инструменты, отсутствие медицинского наблюдения, несоблюдение правил асептики и антисептики — все это прямой путь к развитию инфекции и, как следствие, септического шока. Это как играть в русскую рулетку, только ставка — ваша жизнь.

Но есть и менее очевидные факторы риска. Например, сахарный диабет. Казалось бы, при чем тут уровень сахара в крови? А дело в том, что высокий уровень глюкозы — это как шведский стол для бактерий. Они активнее размножаются и становятся более агрессивными. Плюс, у диабетиков часто нарушено кровоснабжение тканей, что снижает способность организма бороться с инфекцией.
Ожирение — еще один фактор риска, о котором часто забывают. Избыточный вес не только создает дополнительную нагрузку на организм во время беременности, но и влияет на иммунитет. Жировая ткань выделяет вещества, которые могут нарушать нормальную работу иммунной системы. Это как если бы вы пытались руководить армией, когда часть ваших солдат постоянно саботирует приказы.
Анемия — еще один коварный фактор риска. Недостаток железа в организме приводит к снижению уровня гемоглобина, а значит, ткани получают меньше кислорода. А в условиях кислородного голодания организму гораздо сложнее бороться с инфекцией. Это как пытаться потушить пожар, когда у вас заканчивается вода в шланге.
Нельзя забывать и о таком факторе, как недостаточная гигиена. Казалось бы, в наш век это не должно быть проблемой. Но, увы, некоторые женщины пренебрегают элементарными правилами личной гигиены во время беременности и после родов. А ведь достаточно вспомнить историю Игнаца Земмельвейса, который еще в XIX веке доказал связь между мытьем рук и снижением смертности от послеродового сепсиса.
Интересно, что даже социально-экономические факторы могут влиять на риск развития септического шока. Исследования показывают, что женщины из неблагополучных слоев общества, с низким уровнем образования и ограниченным доступом к медицинской помощи чаще сталкиваются с этой проблемой. Это как игра в «царя горы», где те, кто внизу, всегда в большей опасности.
А как насчет возраста? Оказывается, и он играет роль. Очень юные и возрастные первородящие находятся в группе повышенного риска. У молодых организм еще не полностью готов к стрессу, связанному с беременностью и родами, а у женщин старшего возраста чаще встречаются сопутствующие заболевания, которые могут осложнить ситуацию.

Нельзя не упомянуть и о роли антибиотикорезистентности. В эпоху, когда мы слишком часто и не всегда обоснованно применяем антибиотики, появляются «супербактерии», устойчивые к большинству известных препаратов. Это как если бы злодеи в фильме вдруг стали неуязвимыми для оружия главного героя — ситуация сразу становится намного опаснее.
Реферат септический шок в акушерстве: ключевые факторы риска
- Нарушение целостности родовых путей
- Задержка частей плаценты
- Преждевременный разрыв плодных оболочек
- Внебольничные аборты
- Сахарный диабет
- Ожирение
- Анемия
- Недостаточная гигиена
- Социально-экономические факторы
- Возраст (очень юный или старший)
- Антибиотикорезистентность
Понимание факторов риска — это первый шаг к предотвращению септического шока. Но что делать, если вы обнаружили у себя несколько пунктов из этого списка? Паниковать? Ни в коем случае! Знание — это сила. Теперь, когда вы знаете о потенциальных рисках, вы можете быть более бдительными и своевременно обращаться к врачу при первых признаках неблагополучия.
Помните, что большинство случаев септического шока можно предотвратить при правильном ведении беременности и родов. Регулярные визиты к врачу, соблюдение правил гигиены, своевременное лечение инфекций — все это ваше оружие в борьбе за здоровое материнство. И пусть статистика говорит, что септический шок встречается редко, но когда речь идет о вашем здоровье и жизни вашего ребенка, лучше перестраховаться.
В конце концов, беременность — это не болезнь, а естественный процесс. И при правильном подходе риск осложнений можно свести к минимуму. Главное — не игнорировать тревожные симптомы и вовремя обращаться за помощью. Ведь в случае с септическим шоком промедление действительно смерти подобно. Будьте внимательны к себе, прислушивайтесь к своему организму, и пусть ваша беременность будет радостной и безоблачной!
Клиническая картина: как распознать первые признаки акушерского сепсиса
Представьте себе, что ваше тело — это крепость, а иммунная система — ее защитники. Что происходит, когда враг прорывает оборону? Правильно, начинается настоящая война. И как в любой войне, здесь есть свои сигналы тревоги, свои «красные флажки», которые нельзя игнорировать. Акушерский сепсис — это не просто инфекция, это коварный противник, который может нанести удар, когда его меньше всего ждешь. Но как же распознать его приближение?
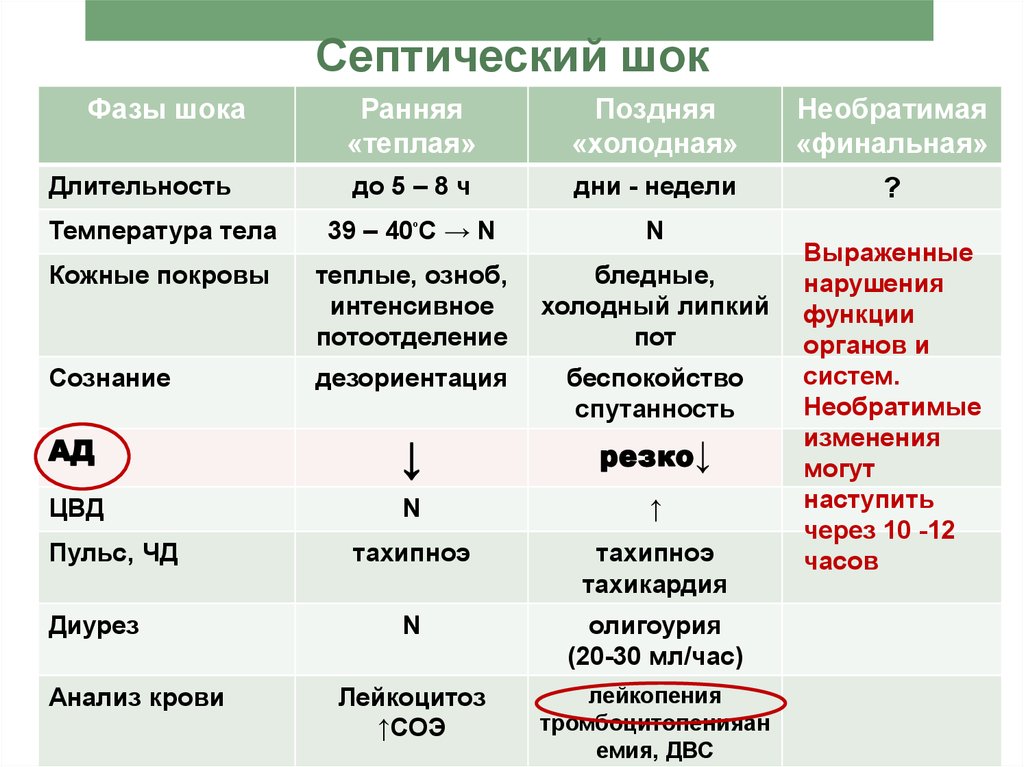
Первое, на что стоит обратить внимание — это лихорадка. Но не просто повышенная температура, а настоящие американские горки: то взлетает до небес, то падает ниже плинтуса. Температура выше 38°C или ниже 36°C — вот он, первый звоночек. Это как если бы в вашем доме то включали отопление на полную мощность, то вдруг резко его отключали. Согласитесь, такие перепады не могут быть нормой?
Следующий признак — тахикардия. Сердце начинает биться как сумасшедшее, словно пытается убежать от невидимой опасности. Частота сердечных сокращений более 90 ударов в минуту — это уже повод насторожиться. Представьте, что ваше сердце — это двигатель автомобиля. Когда он начинает работать на повышенных оборотах без видимой причины, это явный сигнал, что пора заглянуть под капот.
А что насчет дыхания? При развитии сепсиса оно становится частым и поверхностным, словно вы только что пробежали марафон. Частота дыхательных движений более 20 в минуту — еще один тревожный симптом. Это как если бы вы пытались надуть воздушный шарик, но он постоянно сдувался, заставляя вас делать все новые и новые вдохи.
Но самое коварное в акушерском сепсисе то, что его первые признаки могут быть легко спутаны с нормальными послеродовыми изменениями. Усталость? Конечно, вы же только что родили! Боль? Ну а как же, ведь роды — это серьезное испытание для организма. Именно поэтому так важно быть внимательным к своему состоянию и не стесняться обращаться к врачу при малейших сомнениях.
Один из ключевых симптомов, который нельзя игнорировать — это изменение характера лохий (послеродовых выделений). Если они становятся гнойными, приобретают неприятный запах или вдруг усиливаются — это явный сигнал тревоги. Представьте, что ваша матка — это рана, которая постепенно заживает. Если в процессе заживления вдруг появляется гной или неприятный запах, разве вы не забеспокоитесь?
А как насчет боли? Да, после родов некоторый дискомфорт — это нормально. Но если боль в животе или в области малого таза становится сильной, постоянной или нарастающей — это повод немедленно обратиться к врачу. Это как если бы в вашем автомобиле вдруг появился странный шум — вы же не будете игнорировать его, рискуя оказаться на обочине с заглохшим двигателем?

Еще один важный симптом — это изменение сознания. Спутанность мыслей, необычная сонливость или, наоборот, возбуждение — все это может быть признаком развивающегося сепсиса. Представьте, что ваш мозг — это компьютер. Если он вдруг начинает «глючить» без видимой причины, это явный повод провести диагностику.
Особое внимание стоит обратить на состояние кожи. При развитии сепсиса она может стать бледной, холодной и влажной на ощупь. Или наоборот, приобрести мраморный оттенок с красными пятнами. Это как если бы ваше тело пыталось подать сигнал SOS с помощью азбуки Морзе, используя вместо точек и тире изменения цвета кожи.
А что происходит с мочеиспусканием? При сепсисе оно может значительно уменьшиться. Если вы заметили, что мочитесь реже обычного или моча стала темной и концентрированной — это еще один повод для беспокойства. Представьте, что ваши почки — это фильтры. Если они вдруг перестают справляться со своей работой, значит, в системе произошел серьезный сбой.
Интересно, что в некоторых случаях первым признаком развивающегося сепсиса может быть… отсутствие молока. Да-да, вы не ослышались. Если после родов молоко вдруг «пропало» без видимых причин, это может быть сигналом, что организм мобилизует все ресурсы на борьбу с инфекцией. Это как если бы в осажденном городе все силы бросили на оборону, забыв о снабжении продовольствием.
Реферат септический шок в акушерстве: ключевые симптомы
- Лихорадка (температура выше 38°C или ниже 36°C)
- Тахикардия (ЧСС более 90 ударов в минуту)
- Тахипноэ (частота дыхания более 20 в минуту)
- Изменение характера лохий
- Сильная или нарастающая боль в животе
- Изменения сознания
- Изменения кожных покровов
- Олигурия (уменьшение мочеиспускания)
- Внезапное прекращение лактации
Но давайте копнем глубже. Что происходит с организмом на биохимическом уровне при развитии сепсиса? Одним из ключевых маркеров является повышение уровня лактата в крови. Лактат — это продукт анаэробного гликолиза, который накапливается, когда клетки не получают достаточно кислорода. Уровень лактата выше 2 ммоль/л — это уже серьезный повод для беспокойства. Это как если бы в двигателе вашего автомобиля начали накапливаться продукты неполного сгорания топлива — явный признак того, что система работает неправильно.

А что насчет лейкоцитов? При сепсисе их количество может резко возрасти (более 12х10^9/л) или, наоборот, упасть (менее 4х10^9/л). Это как если бы армия защитников вашего тела либо мобилизовала все резервы, либо понесла такие потери, что уже не может эффективно сражаться.
Еще один важный показатель — это уровень С-реактивного белка (СРБ). Это белок острой фазы воспаления, который может повышаться в сотни раз при развитии сепсиса. Представьте, что СРБ — это система оповещения о пожаре в вашем доме. Когда она начинает громко сигналить, значит, дело действительно серьезно.
Но самое страшное начинается, когда сепсис переходит в септический шок. Тут уже речь идет о критическом падении артериального давления, которое не поддается коррекции даже при введении жидкостей. Это как если бы в вашем доме вдруг отключили электричество, и никакие попытки включить генератор не приводили к успеху.
Важно понимать, что септический шок — это не просто сумма симптомов. Это системная реакция организма, при которой нарушается работа практически всех органов и систем. Это как если бы в городе одновременно вышли из строя все коммуникации: электричество, вода, канализация, связь. В такой ситуации каждая минута на счету.
Именно поэтому так важно уметь распознавать первые признаки акушерского сепсиса. Ведь чем раньше начато лечение, тем больше шансов предотвратить развитие септического шока и спасти жизнь матери и ребенка. Помните, что ваша внимательность и своевременное обращение к врачу могут стать решающим фактором в этой битве за жизнь.
Диагностика септического шока: лабораторные и инструментальные методы исследования
Когда дело доходит до септического шока в акушерстве, время играет против нас. Это как гонка со смертью, где каждая секунда на счету. Но как же выиграть эту гонку? Ответ прост: нужно вооружиться знаниями и передовыми технологиями. Давайте нырнем в мир современной диагностики и разберемся, как врачи выявляют этого коварного врага.
Начнем с самого простого — общего анализа крови. Казалось бы, банальность, но этот тест может рассказать о многом. При септическом шоке количество лейкоцитов обычно зашкаливает, превышая 12×10^9/л. Но бывает и обратная ситуация — лейкопения, когда их число падает ниже 4×10^9/л. Это как если бы армия вашего организма либо мобилизовала все резервы, либо понесла сокрушительное поражение. А что насчет тромбоцитов? Их количество тоже может резко снизиться — ведь организм расходует их в попытке «залатать дыры» в кровеносных сосудах.
Но общий анализ крови — это только верхушка айсберга. Настоящие сокровища информации таятся в биохимическом анализе. Уровень С-реактивного белка (СРБ) при сепсисе взлетает до небес, иногда превышая норму в 100 и более раз! Это как если бы пожарная сигнализация в вашем доме вдруг начала орать на всю округу. Прокальцитонин — еще один важный маркер. Его повышение более 2 нг/мл — это уже серьезный звоночек. А если его уровень превышает 10 нг/мл, можно с уверенностью говорить о тяжелом сепсисе или септическом шоке.
Но самый интересный показатель — это лактат. Помните, как в школе на физкультуре у вас «забивались» мышцы после интенсивной тренировки? Так вот, это был лактат. При септическом шоке его уровень в крови может превышать 2 ммоль/л, а иногда достигать и 4 ммоль/л. Это сигнал о том, что клетки задыхаются без кислорода и переходят на анаэробный метаболизм. Прямо как двигатель автомобиля, который вдруг начал работать на некачественном топливе.
А что насчет свертывающей системы крови? При септическом шоке она буквально сходит с ума. Уровень D-димера, продукта распада фибрина, взлетает до небес. Это как если бы в вашем организме одновременно образовывались тромбы и тут же растворялись. Международное нормализованное отношение (МНО) и активированное частичное тромбопластиновое время (АЧТВ) тоже увеличиваются, что говорит о нарушении как внешнего, так и внутреннего пути свертывания крови.
Но лабораторные тесты — это еще не все. Инструментальные методы исследования играют не менее важную роль. Возьмем, к примеру, эхокардиографию. При септическом шоке сердце работает как сумасшедшее, пытаясь компенсировать падение давления. Фракция выброса левого желудочка может превышать 70%, а иногда достигать и 80%! Это как если бы двигатель вашего автомобиля вдруг начал работать на предельных оборотах.
УЗИ органов брюшной полости и малого таза — еще один важный инструмент в арсенале врачей. Оно позволяет выявить очаги инфекции, например, абсцессы или остатки плацентарной ткани в матке. Представьте, что это как рентгеновское зрение супергероя, которое позволяет заглянуть внутрь тела и найти источник проблемы.

Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — это уже тяжелая артиллерия в диагностике септического шока. Они позволяют получить детальную картину происходящего в организме, выявить даже самые мелкие очаги инфекции. Это как если бы вы могли разобрать свой организм на мельчайшие детали и внимательно изучить каждую из них.
Но есть еще один метод, о котором нельзя не упомянуть — это микробиологическое исследование. Посев крови на стерильность — золотой стандарт диагностики сепсиса. Он позволяет не только подтвердить наличие бактерий в крови, но и определить их вид и чувствительность к антибиотикам. Это как если бы вы смогли поймать преступника, опознать его и сразу же подобрать самое эффективное оружие против него.
Реферат септический шок в акушерстве: ключевые диагностические критерии
- Лейкоцитоз >12×10^9/л или лейкопения <4x10^9/л
- СРБ >100 мг/л
- Прокальцитонин >2 нг/мл
- Лактат >2 ммоль/л
- D-димер >500 нг/мл
- Фракция выброса левого желудочка >70%
- Положительный посев крови на стерильность
Но давайте на минутку остановимся и подумаем: а всегда ли эти методы дают стопроцентный результат? К сожалению, нет. У каждого метода есть свои ограничения. Например, уровень прокальцитонина может быть повышен не только при бактериальной инфекции, но и при тяжелой травме или обширном хирургическом вмешательстве. А посев крови, несмотря на всю его информативность, может дать отрицательный результат даже при наличии сепсиса, особенно если пациентка уже получает антибиотики.
Именно поэтому в современной медицине все чаще используют комплексный подход к диагностике септического шока. Врачи оценивают не отдельные показатели, а всю картину в целом. Это как собирать пазл: каждый кусочек важен, но только вместе они складываются в полную картину.
Интересно, что в последние годы все большую популярность приобретают системы оценки риска развития сепсиса. Одна из таких систем — qSOFA (quick Sequential Organ Failure Assessment). Она включает всего три критерия: частоту дыхания, уровень сознания и систолическое артериальное давление. Если хотя бы два из трех показателей отклоняются от нормы, риск развития сепсиса считается высоким. Это как система раннего оповещения о пожаре: она не тушит огонь, но дает драгоценное время на подготовку.

А что насчет новейших разработок? В последние годы ученые активно исследуют возможности использования искусственного интеллекта в диагностике сепсиса. Представьте себе компьютерную программу, которая анализирует тысячи параметров и может предсказать развитие септического шока за несколько часов до появления явных симптомов. Звучит как научная фантастика? А ведь такие системы уже разрабатываются и тестируются в ведущих медицинских центрах мира.
Еще одно перспективное направление — это изучение микроРНК. Эти маленькие молекулы играют важную роль в регуляции экспрессии генов и могут служить ранними маркерами сепсиса. Представьте, что это как секретный код вашего организма, который может рассказать о надвигающейся опасности задолго до того, как она станет очевидной.
Но при всех этих высокотехнологичных методах нельзя забывать о самом главном — о клиническом мышлении врача. Никакая машина не заменит опытного специалиста, способного оценить состояние пациентки в динамике, учесть все нюансы ее состояния и принять верное решение. Это как шахматная партия, где каждый ход может иметь решающее значение.
В заключение хочется сказать: диагностика септического шока в акушерстве — это сложный и многогранный процесс. Он требует не только современного оборудования и передовых методик, но и глубоких знаний, опыта и интуиции врача. Только комплексный подход может обеспечить своевременное выявление этого грозного осложнения и спасти жизнь матери и ребенка.
Современные подходы к лечению: антибиотикотерапия и поддерживающая терапия
Представьте себе, что организм женщины, столкнувшейся с септическим шоком в акушерстве, — это осажденная крепость. Враг (бактерии) уже прорвался за стены, защитники (иммунная система) из последних сил пытаются сдержать натиск, а жизненно важные системы одна за другой выходят из строя. Как спасти эту крепость? Как победить в этой неравной битве? Вот тут-то на сцену и выходят современные подходы к лечению.
Первая линия обороны — это, конечно же, антибиотики. Но не думайте, что все так просто. Выбор антибиотика — это настоящее искусство, сродни работе снайпера. Нужно попасть точно в цель, не задев при этом «мирное население» (полезную микрофлору организма). И времени на раздумья нет — счет идет на минуты!
Итак, какие же антибиотики используются при септическом шоке в акушерстве? Обычно начинают с комбинации карбапенемов (например, меропенем 1 г каждые 8 часов внутривенно) и ванкомицина (15-20 мг/кг каждые 8-12 часов). Это как если бы вы выстрелили из двуствольного ружья — один ствол бьет по грамотрицательным бактериям, другой — по грамположительным. Но это только начало!
Важно понимать, что антибиотики нужно вводить как можно раньше. Исследования показывают, что каждый час задержки с началом антибиотикотерапии увеличивает смертность на 7,6%! Это как если бы вы тушили пожар — чем раньше начнете, тем больше шансов спасти дом.
Но одними антибиотиками сыт не будешь. Поддерживающая терапия — вот второй кит, на котором держится лечение септического шока. И начинается она с инфузионной терапии. Представьте, что сосуды пациентки — это пересохшее русло реки. Наша задача — наполнить его, причем быстро! В первый час вводят до 30 мл/кг кристаллоидных растворов. Это может быть физиологический раствор или раствор Рингера. Звучит просто? А вот и нет! Нужно постоянно мониторить состояние пациентки, чтобы не «перелить» и не вызвать отек легких.
Но что делать, если несмотря на все усилия, давление продолжает падать? Тут в игру вступают вазопрессоры. Норадреналин — препарат первой линии. Его вводят в дозе от 0,1 до 3,3 мкг/кг/мин, постепенно титруя дозу. Это как если бы вы пытались накачать спущенную шину — нужно найти оптимальное давление, чтобы колесо не лопнуло, но и машина могла ехать.
А как быть с дыханием? При септическом шоке часто развивается острый респираторный дистресс-синдром (ОРДС). И тут без искусственной вентиляции легких (ИВЛ) не обойтись. Но и здесь есть свои хитрости. Используется так называемая протективная вентиляция: дыхательный объем не более 6 мл/кг идеальной массы тела, давление плато не выше 30 см вод. ст. Это как если бы вы дули в воздушный шарик — нужно наполнить его воздухом, но не перестараться, чтобы он не лопнул.
Отдельная история — это коррекция нарушений свертывающей системы крови. При септическом шоке часто развивается ДВС-синдром (диссеминированное внутрисосудистое свертывание). Это как если бы в вашем автомобиле одновременно отказали и тормоза, и акселератор. Здесь используют свежезамороженную плазму, тромбоконцентрат, при необходимости — антитромбин III. Дозировки подбираются индивидуально, в зависимости от показателей коагулограммы.
Реферат септический шок в акушерстве: ключевые моменты лечения
- Раннее начало антибиотикотерапии (в первый час)
- Агрессивная инфузионная терапия (30 мл/кг в первый час)
- Применение вазопрессоров при рефрактерной гипотензии
- Протективная ИВЛ при развитии ОРДС
- Коррекция нарушений гемостаза
Но лечение септического шока — это не только медикаменты и аппаратура. Это еще и постоянный мониторинг состояния пациентки. Каждый час измеряется артериальное давление, частота сердечных сокращений, уровень лактата в крови. Это как если бы вы управляли космическим кораблем — нужно постоянно следить за всеми системами, чтобы вовремя заметить малейшие отклонения.
А что насчет хирургического лечения? Иногда без него не обойтись. Если очаг инфекции — матка, может потребоваться гистерэктомия. Да, звучит радикально, но иногда это единственный способ спасти жизнь пациентки. Это как ампутация при гангрене — жестоко, но необходимо.
Интересно, что в последние годы все больше внимания уделяется иммунотерапии при септическом шоке. Ведь по сути, сепсис — это не только инфекция, но и неадекватный ответ иммунной системы на нее. Исследуются препараты, блокирующие провоспалительные цитокины, например, антитела к фактору некроза опухоли (TNF). Это как если бы вы пытались успокоить разбушевавшуюся толпу, нейтрализуя самых активных крикунов.
Еще одно перспективное направление — экстракорпоральные методы очистки крови. Гемофильтрация, плазмаферез — эти методики позволяют удалить из крови токсины и медиаторы воспаления. Представьте, что вы очищаете воду в аквариуме с помощью мощного фильтра — примерно так же работают эти методы.
Но при всем многообразии методов лечения нельзя забывать о самом главном — индивидуальном подходе к каждой пациентке. То, что подходит одной, может быть неэффективно или даже опасно для другой. Поэтому лечение септического шока в акушерстве — это всегда творческий процесс, требующий от врача не только знаний и опыта, но и интуиции, умения быстро принимать решения в стрессовых ситуациях.

А как же профилактика? Ведь лучшее лечение — это предотвращение заболевания, не так ли? В акушерстве это особенно актуально. Соблюдение правил асептики и антисептики, своевременная санация очагов хронической инфекции, рациональное применение антибиотиков — все это помогает снизить риск развития сепсиса. Это как если бы вы укрепляли стены своей крепости еще до начала осады.
Нельзя не упомянуть и о важности обучения медицинского персонала. Умение вовремя распознать первые признаки сепсиса, быстро начать адекватное лечение — вот что часто решает исход битвы за жизнь пациентки. Поэтому во многих клиниках проводятся регулярные тренинги и симуляционные занятия, где отрабатываются алгоритмы действий при септическом шоке.
В конце концов, борьба с септическим шоком в акушерстве — это командная работа. Акушеры-гинекологи, анестезиологи-реаниматологи, клинические фармакологи, микробиологи — все они должны работать как единый организм. Только так можно победить этого грозного врага и спасти две жизни — матери и ребенка.
Профилактика септического шока в акушерстве: ключевые меры и рекомендации
Знаете, что общего между септическим шоком и пожаром? И то, и другое легче предотвратить, чем потушить. В мире акушерства эта истина приобретает особое значение. Ведь на кону не одна, а сразу две жизни – матери и ребенка. Так как же обезопасить будущих мам от этого коварного врага? Давайте разберемся по полочкам.
Первое, о чем нельзя забывать – это санация очагов хронической инфекции еще до беременности. Представьте, что ваш организм – это крепость. А хронические инфекции – это подкопы под стенами, о которых вы можете даже не подозревать. Кариозные зубы, хронический тонзиллит, пиелонефрит – все это потенциальные входные ворота для инфекции. Поэтому прежде чем планировать беременность, стоит провести полное обследование и вылечить все, что требует лечения.
А как насчет гигиены? Казалось бы, банальность, но именно она играет ключевую роль в профилактике септического шока. Регулярное мытье рук, использование антисептиков, соблюдение правил интимной гигиены – это как ежедневная уборка в доме. Вроде бы мелочь, а какая разница! Исследования показывают, что простое мытье рук может снизить риск инфекционных осложнений на 30-40%.
Теперь поговорим о правильном питании и образе жизни. Вы когда-нибудь задумывались, почему врачи так настаивают на сбалансированном рационе для беременных? Дело не только в обеспечении плода необходимыми веществами. Правильное питание – это еще и поддержка иммунной системы. Витамины A, C, E, цинк, селен – все это необходимо для нормальной работы защитных сил организма. А физическая активность? Это не просто способ держать себя в форме. Умеренные нагрузки улучшают кровообращение, что в свою очередь помогает организму быстрее бороться с инфекциями.
Но давайте перейдем к более специфическим мерам профилактики. Одна из них – это своевременная диагностика и лечение инфекций мочевыводящих путей (ИМП) во время беременности. Знаете ли вы, что до 8% беременных женщин сталкиваются с бессимптомной бактериурией? Если ее не лечить, риск развития пиелонефрита возрастает в 20-30 раз! А пиелонефрит – это уже прямой путь к сепсису. Поэтому регулярные анализы мочи и своевременное лечение ИМП – это не прихоть врачей, а жизненная необходимость.
А что насчет самих родов? Вот где начинается настоящее искусство профилактики септического шока. Первое и главное правило – строжайшее соблюдение асептики и антисептики. Стерильные инструменты, обработка рук персонала, правильная подготовка родовых путей – все это как система противопожарной безопасности в здании. Вроде бы не видно и не слышно, но в критический момент может спасти жизнь.
Отдельного разговора заслуживает вопрос о плановом кесаревом сечении. Знаете ли вы, что риск развития септических осложнений после кесарева сечения в 5-20 раз выше, чем после естественных родов? Поэтому решение о проведении этой операции должно быть хорошо обоснованным. А если уж операция неизбежна, то соблюдение всех правил асептики становится вопросом жизни и смерти.
Реферат септический шок в акушерстве: ключевые меры профилактики
- Санация очагов хронической инфекции до беременности
- Соблюдение правил личной гигиены
- Сбалансированное питание и умеренная физическая активность
- Своевременная диагностика и лечение ИМП
- Строгое соблюдение асептики и антисептики в родах
- Обоснованный подход к проведению кесарева сечения
Но вернемся к послеродовому периоду. Знаете, что является одной из самых частых причин септического шока в это время? Задержка частей плаценты в полости матки. Представьте, что в вашем доме оставили кусок протухшего мяса. Чем это грозит? Правильно, размножением бактерий и распространением инфекции. Поэтому тщательный осмотр последа после родов – это не формальность, а важнейшая мера профилактики.
А как быть с антибиотиками? Тут мы сталкиваемся с настоящей дилеммой. С одной стороны, профилактическое применение антибиотиков может снизить риск инфекционных осложнений. С другой – чрезмерное их использование приводит к развитию антибиотикорезистентности. Это как если бы вы каждый день принимали обезболивающее – в какой-то момент оно просто перестанет действовать. Поэтому современные протоколы рекомендуют применять антибиотикопрофилактику только в случаях высокого риска – например, при длительном безводном периоде или оперативных вмешательствах.
Интересный факт: знаете ли вы, что даже выбор метода контрацепции может влиять на риск развития септического шока? Например, использование внутриматочных спиралей повышает риск воспалительных заболеваний органов малого таза. А это, в свою очередь, может стать отправной точкой для развития сепсиса. Поэтому выбор метода контрацепции после родов – это не только вопрос удобства, но и безопасности.
Нельзя не упомянуть и о важности раннего прикладывания к груди. Казалось бы, какая связь между грудным вскармливанием и септическим шоком? Самая прямая! Раннее начало лактации способствует лучшему сокращению матки, что снижает риск послеродовых кровотечений и инфекционных осложнений. Плюс, материнское молоко содержит антитела, которые защищают и мать, и ребенка от инфекций.
А что насчет психологического состояния женщины? Оказывается, и оно играет роль в профилактике септического шока. Стресс, депрессия, тревожность – все это снижает иммунитет и делает организм более уязвимым перед инфекциями. Поэтому психологическая поддержка беременных и родильниц – это не просто «бонус», а важная часть профилактических мероприятий.
Отдельного разговора заслуживает вопрос об обучении медицинского персонала. Знаете ли вы, что в некоторых странах внедрены специальные тренинги по раннему распознаванию сепсиса для акушерок и медсестер? Это как курсы первой помощи, только узкоспециализированные. Такой подход позволяет выявлять первые признаки сепсиса на самых ранних стадиях, когда лечение наиболее эффективно.
Но самое главное в профилактике септического шока – это внимательное отношение к своему здоровью самой женщины. Своевременное обращение к врачу при первых признаках недомогания, соблюдение всех рекомендаций, регулярное посещение женской консультации – все это краеугольные камни профилактики. Ведь кто, как не сама будущая мама, лучше всех знает свой организм?
В заключение хочется сказать: профилактика септического шока в акушерстве – это не какое-то одно волшебное средство. Это комплекс мер, начиная от банального мытья рук и заканчивая сложными медицинскими процедурами. И только соблюдая все эти меры в комплексе, мы можем надеяться на победу в этой непростой борьбе за жизнь и здоровье матери и ребенка.
Прогноз и реабилитация: как восстановиться после перенесенного септического шока
Септический шок в акушерстве — это не просто медицинский термин, а настоящий кошмар для будущих мам и врачей. Представьте себе: вы готовитесь к самому счастливому моменту в жизни, а вместо этого оказываетесь на грани между жизнью и смертью. Звучит жутковато, не правда ли? Но давайте разберемся, что же это за зверь такой и как с ним бороться.
Итак, что же такое септический шок? Это тяжелейшее осложнение сепсиса, когда организм буквально сходит с ума от инфекции. Кровяное давление падает до критических отметок, органы начинают отказывать один за другим, а врачи в панике пытаются спасти сразу две жизни — матери и ребенка. Звучит как сценарий фильма ужасов, но, к сожалению, это суровая реальность родильных домов.
А теперь давайте копнем глубже. Почему же это происходит именно в акушерстве? Дело в том, что беременность — это своего рода «открытые ворота» для инфекций. Иммунитет будущей мамы ослаблен, чтобы не отторгать плод, а значит, любая бактерия может устроить настоящий праздник непослушания в ее организме. Добавьте сюда гормональные изменения, увеличенную нагрузку на все органы, и вот вам готовый рецепт катастрофы.
Но как же распознать эту коварную напасть? Вот тут-то и начинается самое интересное. Симптомы септического шока в акушерстве могут быть настолько разнообразными и неспецифичными, что даже опытные врачи порой теряются. Высокая температура? Ну, это может быть и обычная простуда. Учащенное сердцебиение? А вы попробуйте не волноваться перед родами! Но есть несколько ключевых признаков, на которые стоит обратить внимание:
- Резкое падение артериального давления
- Одышка и затрудненное дыхание
- Спутанность сознания
- Олигурия (снижение выделения мочи)
- Боль в животе, не связанная с родовой деятельностью
Если вы заметили хотя бы пару из этих симптомов, бейте во все колокола! Промедление в этом случае смерти подобно, причем в прямом смысле слова.
Теперь о самом интересном — лечении. Тут все как в боевике: счет идет на минуты, а от слаженности действий команды врачей зависит исход битвы. Первым делом — массивная антибиотикотерапия. Врачи буквально заливают пациентку антибиотиками, пытаясь остановить размножение бактерий. Параллельно идет борьба за стабилизацию гемодинамики — это значит, что в ход идут литры физраствора и вазопрессоры, чтобы поддержать давление.
А как же малыш? Тут все зависит от срока беременности. Если плод уже жизнеспособен, врачи могут пойти на экстренное кесарево сечение. Да, это дополнительный стресс для организма матери, но иногда это единственный шанс спасти обоих.
Но давайте на минутку отвлечемся от медицинской стороны вопроса и подумаем о психологическом аспекте. Представьте себе состояние женщины, которая готовилась к радостному событию, а оказалась на грани жизни и смерти. Это колоссальный стресс, который может оставить глубокий след в психике. Поэтому реабилитация после септического шока — это не только про физическое восстановление, но и про работу с психологом.
А теперь немного статистики для любителей цифр. Знаете ли вы, что частота септического шока в акушерстве составляет около 0,002-0,01% от всех родов? Кажется, что это мало, но если учесть, что ежегодно в мире происходит около 140 миллионов родов, то цифры становятся пугающими. А теперь держитесь крепче — летальность при септическом шоке в акушерстве может достигать 50%! Вот вам и «редкое осложнение».
Но не будем о грустном. Давайте лучше поговорим о профилактике. Ведь, как говорится, лучше предупредить, чем лечить. И тут на первый план выходит банальная гигиена. Да-да, те самые правила, которые нам твердили еще в детском саду. Мойте руки, следите за чистотой интимных зон, не пренебрегайте визитами к гинекологу. Кажется простым? А вот и нет! По статистике, большинство случаев сепсиса в акушерстве связаны именно с несоблюдением элементарных правил гигиены.
Отдельная тема — антибиотики. С одной стороны, они спасают жизни, с другой — их бесконтрольное применение приводит к появлению супербактерий, устойчивых ко всему. Это как в фантастическом фильме — мы создаем монстров, с которыми потом не можем справиться. Поэтому запомните раз и навсегда — никакого самолечения! Только врач может назначить антибиотики и определить их дозировку.
Реферат септический шок в акушерстве: краткий обзор
А теперь давайте соберем все воедино в виде краткого реферата. Септический шок в акушерстве — это тяжелейшее осложнение инфекционного процесса, характеризующееся критическим падением артериального давления, нарушением перфузии тканей и полиорганной недостаточностью. Основные причины — инфекции мочевыводящих путей, хориоамнионит, эндометрит и мастит. Факторы риска включают ожирение, сахарный диабет, иммуносупрессию и длительный безводный период.
Диагностика основывается на клинической картине и лабораторных данных. Ключевые показатели — уровень лактата в крови, количество лейкоцитов, С-реактивный белок и прокальцитонин. Лечение включает в себя массивную антибиотикотерапию, инфузионную терапию, вазопрессорную поддержку и, при необходимости, искусственную вентиляцию легких. В тяжелых случаях может потребоваться экстракорпоральная мембранная оксигенация (ЭКМО).
Прогноз зависит от своевременности диагностики и начала лечения. При адекватной терапии в первые часы шансы на выживание значительно повышаются. Однако даже при благоприятном исходе пациентки нуждаются в длительной реабилитации и психологической поддержке.
В заключение хочется сказать: да, септический шок в акушерстве — это страшно. Но знание — сила. Чем больше мы знаем об этом состоянии, тем лучше мы можем с ним бороться. И помните, современная медицина творит чудеса. То, что еще вчера казалось приговором, сегодня успешно лечится. Главное — не паниковать, доверять врачам и всегда оставаться начеку. Ведь на кону стоит самое ценное — жизнь матери и ребенка.
