Содержание
➡️ УЗИ при беременности. УЗИ при беременности по неделям. Цены на УЗИ при беременности в Москве
- Об УЗИ при беременности
- УЗИ при беременности 5-8 недель
- УЗИ при беременности 10-12 недель
- УЗИ при беременности 22 недели
- УЗИ при беременности 30-32 недели
- УЗИ при беременности в нашей клинике
- Цены на УЗИ при беременности
Об УЗИ при беременности
Первое УЗИ может подтвердить беременность на раннем сроке, а также установить наличие плодного яйца, определив точные сроки беременности. Очень ценным является УЗИ при наличии внематочной беременности, ведь, если её диагностировать на раннем сроке, то можно избежать хирургических операций.
Более того ультразвуковое исследование позволяет увидеть патологии, к ним относятся: отслоение плаценты, самопроизвольный аборт, гипертонус матки. Вовремя проведённая диагностика позволяет принять соответствующие меры по сохранению беременности и родить здорового ребёнка. Также УЗИ при беременности позволяет выявить пороки развития плода.
Также УЗИ при беременности позволяет выявить пороки развития плода.
Только метод УЗИ при беременности сможет точно сказать, есть ли обвитие пуповиной, а это очень важно, поскольку есть угроза осложнения родового процесса.
Некоторым женщинам УЗИ проходить обязательно, иногда намного чаще, чем основной массе беременных женщин. К таким показаниям относятся хронические заболевания как сахарный диабет и разные заболевания крови.
УЗИ при беременности 5-8 недель
УЗИ на этом сроке проводится для подтверждения факта беременности и определения расположения имплантации (прикрепления) плодного яйца. По наличию сердечного сокращения (можно определить с 5-7 недели беременности) и по двигательной активности (срок 8-9 неделя) даётся заключение о жизнеспособности эмбриона.
На данном сроке не может быть и речи об измерении параметров, измеряется диаметр плодного пузыря и копчико-теменные размеры плода, исследуется состояние будущей плаценты и вод. В случае если появляются вопросы, то спустя 3-5 дней назначается еще один сеанс УЗИ.
УЗИ при беременности 10-12 недель
УЗИ на данных сроках необходимо для подтверждения протекания беременности и уточнения сроков. В это время становится известен срок беременности и предполагаемая дата родов, которую можно определить с точностью 2-3 дня. Далее погрешность при определении предполагаемой даты родов будет расти.
Врач-специалист измеряет толщину мягких тканей в области шеи с целью исключения хромосомных заболеваний, а также определяется место прикрепления плаценты. Также исследуются возможные признаки осложнений: отслойка плаценты и гипертонус матки.
УЗИ при беременности 22 недели
20-24 недели — это важный скрининговый срок, когда главное внимание при УЗИ уделяется выявлению или исключению пороков развития, определяется соответствие размера плода предполагаемому сроку беременности, исследуется состояние плаценты и вод.
УЗИ при беременности 30-32 недели
Объекты исследования остаются те же. Оценивается двигательную активность плода, дополнительно проводится доплеровское исследование, необходимое для оценки интенсивности фетоплацентарного и маточно-плацентарного кровотока. Возможно осуществление УЗИ для уточнения массы будущего ребёнка, его положения и состояния. Накануне родов с помощью УЗИ можно выявить возможное обвитие пуповиной.
Возможно осуществление УЗИ для уточнения массы будущего ребёнка, его положения и состояния. Накануне родов с помощью УЗИ можно выявить возможное обвитие пуповиной.
Клиника оснащена современным ультразвуковым аппаратом высокого класса
с возможностью записи видеоизображения результатов УЗИ при беременности
УЗИ при беременности в нашей клинике
Медицинским центром «ДеВита» предлагается оптимальная цена УЗИ при беременности раннего срока. Исследование позволяет установить беременность в ранний период, что является важным этапом планирования семьи. Ультразвуковое обследование матки назначают для точного определения факта беременности, если зачатие произошло недавно. На раннем сроке точно определить наличие эмбриона достаточно сложно, и для этого используется особое высокоточное оборудование. В медицинском центре «ДеВита» для УЗИ используется высокочувствительная аппаратура. Это позволяет получить достоверную и точную информацию на любом этапе срока.
Наши эксперты рекомендуют перед ультразвуковым исследованием записаться на консультацию к гинекологу, именно он даст направление на обследование матки. Наши цены на УЗИ позволяет большому числу будущих мам воспользоваться преимуществами данного типа обследования. Медицинский центр «ДеВита» предлагает услуги высокого качества по разумной стоимости, которые помогают женщинам ощутить всю радость материнства и своевременно узнать о том, что они носят под сердцем малыша. Точность обследования гарантируется применением наиболее современного и точного оборудования с высокой чувствительностью.
УЗИ при беременности является безопасной для пациентки и плода, не сопровождается никакими неприятными ощущениями, результаты становятся известными в кратчайшие сроки.
Записаться на прием
Определение точности веса плода с помощью ультразвука и клинической оценки веса плода в Южном Калабаре, Южная Нигерия
На этой странице
РезюмеВведениеРезультатыОбсуждениеЗаключениеРаскрытие информацииСсылкиАвторское правоСтатьи по теме
Информация о массе плода важна для акушеров при ведении беременности и родов. Целью данного исследования является сравнение точности клинических и сонографических методов прогнозирования веса плода в срок. Это проспективное сравнительное исследование 200 рожениц было проведено в клинической больнице Университета Калабара, Калабар. Участниками исследования стали матери с одноплодной доношенной беременностью, поступившие на роды. Средние абсолютные процентные ошибки как клинических, так и ультразвуковых методов были и , соответственно, и разница не была статистически значимой. Точность в пределах 10% от фактического веса при рождении составила 69.0,5% и 72% как для клинической оценки массы плода, так и для УЗИ соответственно, и разница не была статистически значимой. Точность оценки массы плода по формуле Дейра сравнима с ультразвуковыми оценками для прогнозирования массы тела при рождении в срок.
Целью данного исследования является сравнение точности клинических и сонографических методов прогнозирования веса плода в срок. Это проспективное сравнительное исследование 200 рожениц было проведено в клинической больнице Университета Калабара, Калабар. Участниками исследования стали матери с одноплодной доношенной беременностью, поступившие на роды. Средние абсолютные процентные ошибки как клинических, так и ультразвуковых методов были и , соответственно, и разница не была статистически значимой. Точность в пределах 10% от фактического веса при рождении составила 69.0,5% и 72% как для клинической оценки массы плода, так и для УЗИ соответственно, и разница не была статистически значимой. Точность оценки массы плода по формуле Дейра сравнима с ультразвуковыми оценками для прогнозирования массы тела при рождении в срок.
1. Введение
Оценка массы тела плода является жизненно важной и универсальной частью дородовой помощи не только при ведении родов, но и часто при ведении беременностей высокого риска и мониторинге роста [1]. Масса тела при рождении ребенка является единственным наиболее важным фактором, определяющим выживаемость новорожденных [1, 2]. Как низкая, так и избыточная масса плода при родах связаны с повышенным риском осложнений у новорожденных во время родов и послеродового периода. Высокая перинатальная заболеваемость и смертность, связанные с низкой массой тела при рождении, объясняются преждевременными родами, задержкой внутриутробного развития или тем и другим. Для чрезмерно крупных плодов потенциальные осложнения, связанные с вагинальными родами, включают дистоцию плечевого сустава, повреждение плечевого сплетения, повреждения костей и интранатальную асфиксию, в то время как материнские риски включают травмы родовых путей и тазового дна, повышенную частоту оперативных вагинальных и кесаревых сечений и послеродовый период. кровоизлияние [3]. Ограничение потенциальных осложнений, связанных с рождением как маленького, так и чрезмерно крупного плода, требует точной оценки веса плода до принятия решения о родоразрешении [4].
Масса тела при рождении ребенка является единственным наиболее важным фактором, определяющим выживаемость новорожденных [1, 2]. Как низкая, так и избыточная масса плода при родах связаны с повышенным риском осложнений у новорожденных во время родов и послеродового периода. Высокая перинатальная заболеваемость и смертность, связанные с низкой массой тела при рождении, объясняются преждевременными родами, задержкой внутриутробного развития или тем и другим. Для чрезмерно крупных плодов потенциальные осложнения, связанные с вагинальными родами, включают дистоцию плечевого сустава, повреждение плечевого сплетения, повреждения костей и интранатальную асфиксию, в то время как материнские риски включают травмы родовых путей и тазового дна, повышенную частоту оперативных вагинальных и кесаревых сечений и послеродовый период. кровоизлияние [3]. Ограничение потенциальных осложнений, связанных с рождением как маленького, так и чрезмерно крупного плода, требует точной оценки веса плода до принятия решения о родоразрешении [4]. Двумя основными методами прогнозирования массы тела при рождении в современном акушерстве являются клинический и ультразвуковой методы [5, 6]. Все большее внимание уделяется точности использования различных ультразвуковых измерений при оценке массы плода. Для прогнозирования веса плода используются несколько параметров плода. Это бипариетальный диаметр, окружность головы, окружность живота и длина бедренной кости. Ультразвуковая оценка массы плода, будучи в определенной степени точной, связана с ошибкой в диапазоне от ± 6 до 11% в зависимости от измеряемых параметров и уравнения, используемого для оценки [7]. Хотя некоторые исследователи считают, что сонографические оценки превосходят клинические оценки, другие, сравнивая оба метода одновременно, пришли к выводу, что они обеспечивают одинаковый уровень точности [8, 9].]. В развивающихся странах важно отметить, что ультразвуковая оценка массы плода требует дорогостоящего оборудования и обученного персонала и занимает много времени, в то время как клинические методы могут выполняться бесплатно и легко, особенно для менее опытных исследователей [1, 10].
Двумя основными методами прогнозирования массы тела при рождении в современном акушерстве являются клинический и ультразвуковой методы [5, 6]. Все большее внимание уделяется точности использования различных ультразвуковых измерений при оценке массы плода. Для прогнозирования веса плода используются несколько параметров плода. Это бипариетальный диаметр, окружность головы, окружность живота и длина бедренной кости. Ультразвуковая оценка массы плода, будучи в определенной степени точной, связана с ошибкой в диапазоне от ± 6 до 11% в зависимости от измеряемых параметров и уравнения, используемого для оценки [7]. Хотя некоторые исследователи считают, что сонографические оценки превосходят клинические оценки, другие, сравнивая оба метода одновременно, пришли к выводу, что они обеспечивают одинаковый уровень точности [8, 9].]. В развивающихся странах важно отметить, что ультразвуковая оценка массы плода требует дорогостоящего оборудования и обученного персонала и занимает много времени, в то время как клинические методы могут выполняться бесплатно и легко, особенно для менее опытных исследователей [1, 10].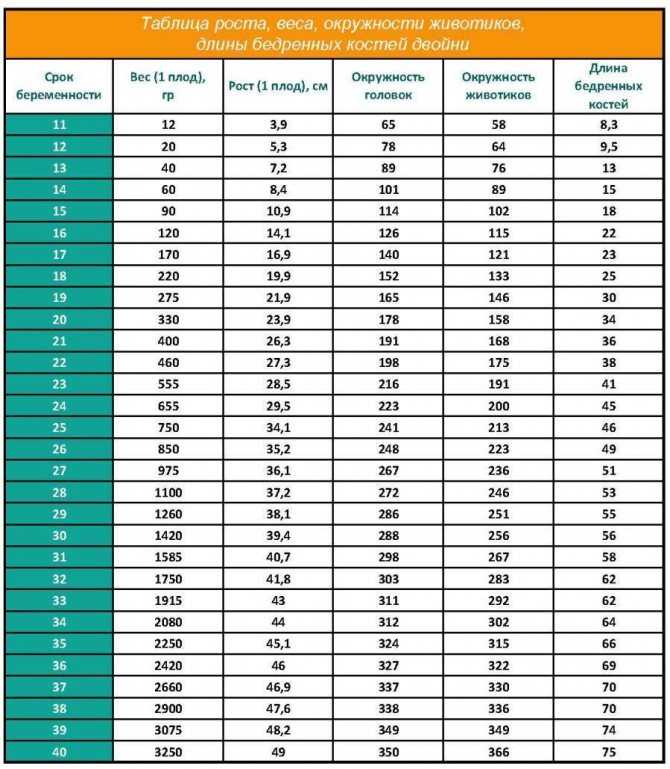 ]. Целью данного исследования является определение того, какой метод оценки веса плода (клинический или сонографический) является более точным. Это поможет принять правильное решение при ведении беременной женщины.
]. Целью данного исследования является определение того, какой метод оценки веса плода (клинический или сонографический) является более точным. Это поможет принять правильное решение при ведении беременной женщины.
2. Методология
2.1. Материалы и методы
Это проспективное перекрестное сравнительное исследование было проведено в отделении акушерства и гинекологии клинической больницы Университета Калабара (UCTH), Калабар. Исследуемая популяция состояла из матерей с одноплодной доношенной беременностью в головном предлежании, госпитализированных либо для нормальных вагинальных родов, либо для планового кесарева сечения, либо для индукции родов. У участниц был подтвержден их гестационный возраст с помощью раннего ультразвукового сканирования до 22 недель беременности в зависимости от того, когда они записались на дородовое наблюдение. Последующее наблюдение проводилось в соответствии с протоколами отделения. Критерии исключения включали незарегистрированных женщин, многоводие, преждевременные роды, разрыв плодных оболочек, аномальное положение и предлежание плода, многоплодную беременность, дородовое кровотечение и эклампсию, явные врожденные аномалии, маловодие, миомы матки, переднее расположение плаценты и плохую визуализацию частей плода.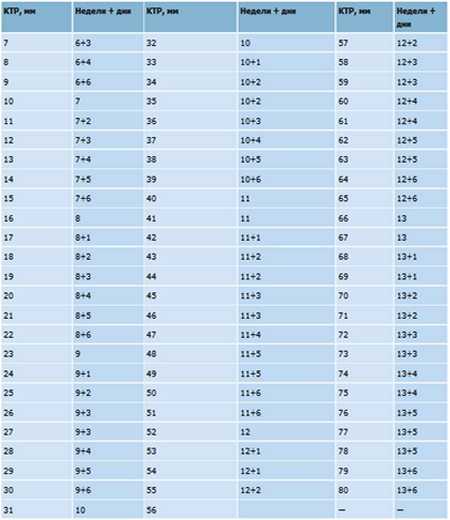 Всего в исследовании приняли участие 200 матерей за 5-месячный период с 16 мая 2013 г. по 30 октября 2013 г. Отбор осуществлялся методом систематической случайной выборки. Первый участник был выбран случайным образом, и каждый третий участник, который удовлетворял критериям включения, был привлечен к участию в исследовании. Интервал между клинической и ультразвуковой оценкой массы плода внутриутробно и рождением детей был в пределах 72 часов. Информация о возрасте, последнем менструальном периоде, гестационном возрасте и паритете была получена от участников и досье до родов. Вес матери определяли с использованием весов для взрослых с минимальной одеждой и записывали. Затем в родильном отделении проводилась внутриутробная клиническая оценка массы плода с помощью гибкой рулетки, калиброванной в сантиметрах. Высоту дна измеряли от высшей точки дна матки до середины верхнего края лобкового симфиза. Окружность живота измеряли на уровне пупка. Для расчета клинической массы плода в граммах использовалась формула Dare (высота дна плода, умноженная на окружность живота в сантиметрах).
Всего в исследовании приняли участие 200 матерей за 5-месячный период с 16 мая 2013 г. по 30 октября 2013 г. Отбор осуществлялся методом систематической случайной выборки. Первый участник был выбран случайным образом, и каждый третий участник, который удовлетворял критериям включения, был привлечен к участию в исследовании. Интервал между клинической и ультразвуковой оценкой массы плода внутриутробно и рождением детей был в пределах 72 часов. Информация о возрасте, последнем менструальном периоде, гестационном возрасте и паритете была получена от участников и досье до родов. Вес матери определяли с использованием весов для взрослых с минимальной одеждой и записывали. Затем в родильном отделении проводилась внутриутробная клиническая оценка массы плода с помощью гибкой рулетки, калиброванной в сантиметрах. Высоту дна измеряли от высшей точки дна матки до середины верхнего края лобкового симфиза. Окружность живота измеряли на уровне пупка. Для расчета клинической массы плода в граммах использовалась формула Dare (высота дна плода, умноженная на окружность живота в сантиметрах). После клинических оценок у пациенток была проведена ультразвуковая оценка массы плода. Используемый ультразвуковой аппарат работал в режиме реального времени с датчиком 3,5 МГц в брюшном секторе. Формула ультразвукового аппарата для оценки массы плода была разработана Хэдлоком на основе бипариетального диаметра (ДДП), окружности головы (ОК), окружности живота (АС) и длины бедра (ДЛ). И клинические, и ультразвуковые оценки были задокументированы в таблице. После родов вес младенцев при рождении определяли в течение 30 минут после родов с использованием стандартных аналоговых весов Waymaster (Англия) с поправкой на нулевую погрешность. Все данные, полученные в течение периода исследования, были введены в форму данных, специально предназначенную для исследования.
После клинических оценок у пациенток была проведена ультразвуковая оценка массы плода. Используемый ультразвуковой аппарат работал в режиме реального времени с датчиком 3,5 МГц в брюшном секторе. Формула ультразвукового аппарата для оценки массы плода была разработана Хэдлоком на основе бипариетального диаметра (ДДП), окружности головы (ОК), окружности живота (АС) и длины бедра (ДЛ). И клинические, и ультразвуковые оценки были задокументированы в таблице. После родов вес младенцев при рождении определяли в течение 30 минут после родов с использованием стандартных аналоговых весов Waymaster (Англия) с поправкой на нулевую погрешность. Все данные, полученные в течение периода исследования, были введены в форму данных, специально предназначенную для исследования.
Рассчитаны средний вес при рождении и стандартное отклонение от фактического веса при рождении после клинических и ультразвуковых методов оценки веса плода. Точность клинической и сонографической оценки массы плода определяли в отношении следующего: (1) среднее значение ошибки (EFW — ABW/ABW), (2) среднее значение абсолютной ошибки (абсолютное значение EFW — ABW/ABW) , (3) средняя процентная ошибка ([EFW — ABW] × 100/ABW), (4) средняя абсолютная процентная ошибка (абсолютное значение [EFW — ABW] × 100/ABW) и (5) отношение (%) оценок в пределах 10 % от фактической массы тела при рождении (верно, когда абсолютная процентная ошибка не превышает 10 %). Различие между обоими методами в средней процентной ошибке (т. е. систематической ошибке) в каждом методе оценивали с помощью парного -теста. Поскольку абсолютные ошибки не имели нормального распределения, критерий Уилкоксона (непараметрический метод) был использован для проверки различий между клиническими и ультразвуковыми оценками. Разницу в доле оценок, находившихся в пределах 10% от фактической массы тела при рождении, оценивали с помощью критерия хи-квадрат. считалось значительным. Весь анализ данных был выполнен с использованием Microsoft SPSS версии-18, статистической программы на базе Windows.
Различие между обоими методами в средней процентной ошибке (т. е. систематической ошибке) в каждом методе оценивали с помощью парного -теста. Поскольку абсолютные ошибки не имели нормального распределения, критерий Уилкоксона (непараметрический метод) был использован для проверки различий между клиническими и ультразвуковыми оценками. Разницу в доле оценок, находившихся в пределах 10% от фактической массы тела при рождении, оценивали с помощью критерия хи-квадрат. считалось значительным. Весь анализ данных был выполнен с использованием Microsoft SPSS версии-18, статистической программы на базе Windows.
2.2. Ограничения исследования
Потенциальное ограничение этого исследования включает использование только одной сонографической модели для получения оценок веса плода, которые могут быть не очень точными для всех диапазонов веса плода. Однако использовалась формула Хэдлока, которая измеряет несколько параметров плода, что может уменьшить такие ошибки.
2.3. Этические соображения
Информация об исследовании была предоставлена участникам, которые добровольно решили, участвовать в исследовании или нет, после одобрения Больничным комитетом по исследованиям и этике.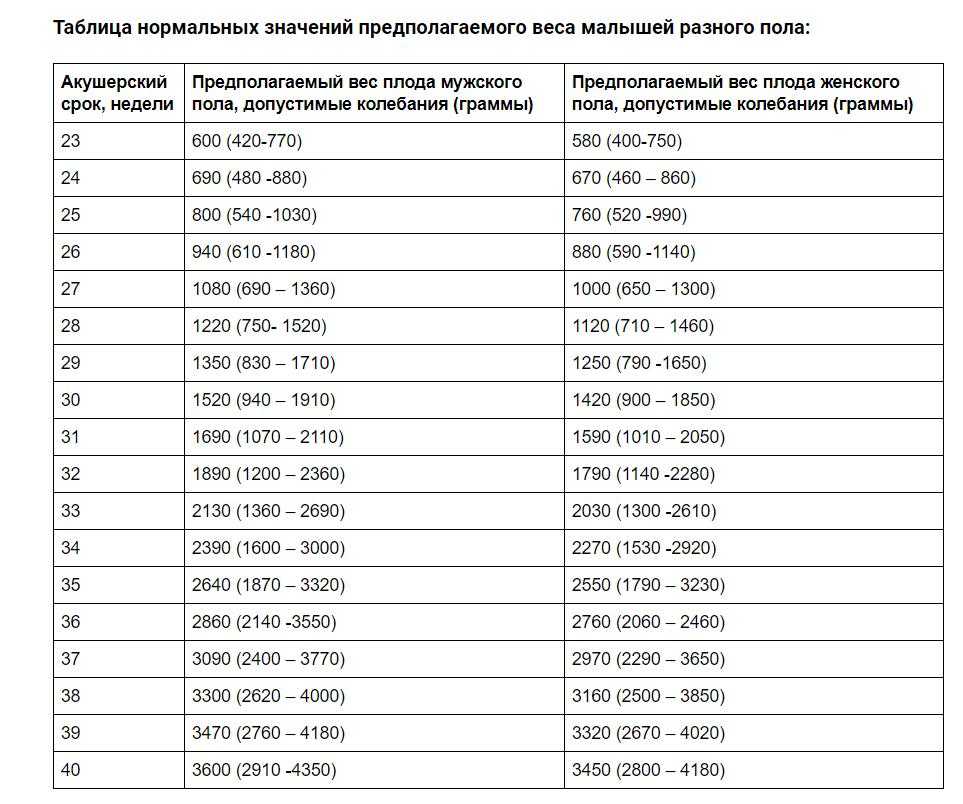 Перед началом исследования у всех участников было получено информированное согласие.
Перед началом исследования у всех участников было получено информированное согласие.
3. Результаты
Из 200 участниц было 67 (33,5%) нерожавших и 133 (66,5) повторнородящих женщин. В общей сложности 36 (18%) были родоразрешены путем кесарева сечения, а 164 (82%) — вагинально. Среднее время между оценкой веса плода и родами составляло несколько часов. Средняя фактическая масса тела при рождении составила 3 242 ± 508 г. Дети с низкой массой тела при рождении (масса тела при рождении <2500 г) составляли 12 (6,0%), а дети с нормальной массой тела (масса тела при рождении от 2500 до <4000 г) — 164 (82%), в то время как дети с макросомой (масса тела при рождении ≥4000 г) 24 (12,0%).
Демографические характеристики исследуемой популяции представлены в таблице 1. Средний возраст матери составлял годы, а медиана — 27 лет (диапазон 16–44 года). Средний возраст матерей для детей с низкой массой тела при рождении, нормальной массой тела при рождении и детей с макросомией составлял 0, 10 и 2 лет соответственно, и их средняя разница не была статистически значимой (4). Средняя фактическая масса тела при рождении значительно увеличилась с увеличением как паритета, так и массы матери при родах.
Средняя фактическая масса тела при рождении значительно увеличилась с увеличением как паритета, так и массы матери при родах.
Средняя фактическая масса тела при рождении составила 3 242 ± 508 г, тогда как средняя расчетная масса плода по клиническим и ультразвуковым методам составила 3 541 ± 633 г и 3 141 ± 441 г соответственно (таблица 2). Парный тест по среднему весу плода, рассчитанному с помощью ультразвука до рождения, и фактическому весу при рождении не выявил достоверной разницы (, ). Также было обнаружено, что фактический вес при рождении существенно не отличался от клинически оцененного веса (, ).
Диаграмма рассеяния, показывающая взаимосвязь между клинической оценкой массы плода и фактической массой тела при рождении, представлена на рисунке 1. Клинический метод (формула Дэреса) оценки массы плода показал положительную корреляцию с фактической массой плода при рождении после родов. Существует положительная линейная зависимость между клинической оценкой массы плода и фактической массой тела при рождении.
На рис. 2 показана диаграмма рассеяния, показывающая взаимосвязь между оценкой массы плода с помощью ультразвука и фактической массой тела при рождении. Ультразвуковой метод оценки массы плода показал положительную корреляцию с фактической массой плода при рождении после родов. Существует линейная зависимость между оценкой массы плода по УЗИ и фактической массой тела при рождении.
Достоверность клинической и сонографической оценки массы плода показана в таблице 3. Значения чувствительности как для клинического, так и для ультразвукового методов составили 75% и 69,4% соответственно, и разница не была статистически значимой ().
Зависимость между массой тела матери при родах и средней фактической массой тела при рождении показана на рис. 3. Существует положительная линейная зависимость между массой тела матери при родах и средней массой тела новорожденных при рождении. Средняя фактическая масса тела при рождении увеличивалась с увеличением массы матери.
Средние ошибки как для клинических, так и для ультразвуковых методов составили g и g (таблица 4). Средние процентные ошибки составили и для клинического и ультразвукового методов соответственно и были статистически значимыми (). Это означает, что во всей исследуемой группе клинический метод достоверно завышал фактическую массу тела при рождении, а ультразвуковой – занижал. Средние абсолютные процентные ошибки как клинических, так и ультразвуковых методов были и соответственно. Средняя абсолютная процентная ошибка была меньше для ультразвуковой оценки, хотя разница не была статистически значимой (2).
Средние процентные ошибки составили и для клинического и ультразвукового методов соответственно и были статистически значимыми (). Это означает, что во всей исследуемой группе клинический метод достоверно завышал фактическую массу тела при рождении, а ультразвуковой – занижал. Средние абсолютные процентные ошибки как клинических, так и ультразвуковых методов были и соответственно. Средняя абсолютная процентная ошибка была меньше для ультразвуковой оценки, хотя разница не была статистически значимой (2).
Коэффициент корреляции клинических и ультразвуковых методов по сравнению с фактической массой тела при рождении составил +0,740 и +0,847 соответственно, а результаты статистического анализа показали, что взаимосвязь является статистически значимой ().
4. Обсуждение
Точное предсказание веса плода вызывает большой интерес в акушерстве. Поскольку массу плода нельзя измерить напрямую, ее необходимо оценивать по анатомическим характеристикам плода и матери. Из различных методов наиболее часто используются клинические и ультразвуковые методы, как в этом исследовании. Как макросомия плода, так и задержка внутриутробного развития увеличивают риск перинатальной заболеваемости и смертности, а также отдаленных неврологических нарушений и нарушений развития [3, 5]. Выявление задержки внутриутробного развития и макросомии снизит вероятность заболеваемости и смертности плода [3, 5].
Как макросомия плода, так и задержка внутриутробного развития увеличивают риск перинатальной заболеваемости и смертности, а также отдаленных неврологических нарушений и нарушений развития [3, 5]. Выявление задержки внутриутробного развития и макросомии снизит вероятность заболеваемости и смертности плода [3, 5].
Средняя фактическая масса тела при рождении в этом исследовании составила 3 242 ± 508 г. Это было похоже на среднюю фактическую массу тела при рождении 3 254 ± 622 г, о которой сообщили Shittu et al. в Ифе, Нигерия [11], чуть выше кг в Макурди, Нигерия [12], и кг в Джосе [13]. Однако это меньше, чем 3568 ± 496 г, зарегистрированных в Соединенном Королевстве [14]. Причина может быть связана с несколькими факторами, влияющими на массу тела при рождении, такими как региональные и социально-экономические факторы [4, 13].
Среднее значение ультразвуковой оценки веса составило 3 141 ± 441 г. Когда результат сравнили с фактическим весом при рождении, было обнаружено, что фактический вес при рождении существенно не отличался. Кроме того, средний клинически рассчитанный вес плода составил 3 541 ± 633 г. После сравнения его с фактическим весом ребенка после рождения было обнаружено, что фактический вес при рождении также существенно не отличался от клинически оцененного веса. Таким образом, из этого вывода становится ясно, что клиническая оценка веса сравнима с ультразвуковым исследованием в прогнозировании фактического веса при рождении. Это открытие резко контрастировало с исследованием Ugwu et al. где ультразвуковая оценка была значительно более точной, чем клинический прогноз [1]. Однако он аналогичен находке, полученной в некоторых более ранних исследованиях [6, 11, 15].
Кроме того, средний клинически рассчитанный вес плода составил 3 541 ± 633 г. После сравнения его с фактическим весом ребенка после рождения было обнаружено, что фактический вес при рождении также существенно не отличался от клинически оцененного веса. Таким образом, из этого вывода становится ясно, что клиническая оценка веса сравнима с ультразвуковым исследованием в прогнозировании фактического веса при рождении. Это открытие резко контрастировало с исследованием Ugwu et al. где ультразвуковая оценка была значительно более точной, чем клинический прогноз [1]. Однако он аналогичен находке, полученной в некоторых более ранних исследованиях [6, 11, 15].
В этом исследовании была выявлена положительная линейная зависимость между массой тела матери при родах и средней массой тела новорожденных при рождении. Это также было обнаружено в исследовании в Иле-Ифе [11] и Джосе, Нигерия [13]. В этом исследовании клиническая оценка имела больший процент чувствительности (75%) и отрицательную прогностическую ценность (93,4%), чем ультразвуковая оценка, то есть 69,4% и 92,7% соответственно. Однако разница в их чувствительности и отрицательных прогностических значениях не была статистически значимой.
Однако разница в их чувствительности и отрицательных прогностических значениях не была статистически значимой.
Исследование показало, что клиническая оценка массы плода так же точна, как и ультразвуковой метод оценки, хотя клинический метод завышает массу плода, а ультразвуковой метод ее занижает. В этом статистическом анализе использовались три меры точности, и они включают количество оценок в пределах ±10% от фактического веса при рождении, среднюю процентную ошибку и среднюю абсолютную процентную ошибку. Интересно, что средняя процентная ошибка может вводить в заблуждение, поскольку она представляет собой сумму положительных и отрицательных отклонений от фактического веса при рождении, таким образом искусственно уменьшая разницу между фактическим весом при рождении и предполагаемым весом при рождении. Это мера систематической ошибки в каждом методе, которая учитывает только систематические ошибки недооценки или завышения. Напротив, средняя абсолютная процентная ошибка отражает отмеченную изменчивость независимо от их направления и, как таковая, является лучшим и гораздо более точным предиктором различий от фактической массы тела при рождении [11]. Таким образом, разница между прогнозируемой массой тела при рождении и фактической массой тела при рождении была выражена в виде средней абсолютной процентной ошибки в этом исследовании.
Таким образом, разница между прогнозируемой массой тела при рождении и фактической массой тела при рождении была выражена в виде средней абсолютной процентной ошибки в этом исследовании.
Исследование показало, что средние ошибки как для клинических, так и для ультразвуковых методов составляли g и g. Средние процентные ошибки составили и для клинического и ультразвукового методов соответственно. Это означает, что во всей исследуемой группе клинический метод систематически завышал фактическую массу тела при рождении, а ультразвуковой – занижал. Средние абсолютные процентные ошибки как клинических, так и ультразвуковых методов были и соответственно. Шитту и др. обнаружили, что средние абсолютные процентные ошибки клинических и ультразвуковых методов составили 90,7% и 9,9%, и что ошибка была выше при ультразвуковом методе, хотя разница не была статистически значимой [11]. В этом исследовании средняя абсолютная процентная ошибка была ниже при использовании ультразвукового метода, хотя разница не была статистически значимой. Причина может быть связана с улучшением навыков, знаний о сканировании и качества ультразвукового аппарата в последнее время. Эти результаты также согласуются с тем, что ранее наблюдалось, что средняя абсолютная процентная ошибка прогнозирования массы тела при рождении варьируется от 6 до 12 % фактической массы тела при рождении, а 40–76 % оценок находятся в пределах 10 % фактической массы тела при рождении. 16–18]. В исследовании, посвященном оценке точности оценки веса плода с помощью клинической пальпации с использованием произведения высоты симфизио-фундального отдела и обхвата живота у доношенных пациенток, Raghuvanshi et al. сообщили о средней абсолютной процентной ошибке в 12 процентов [19].], что очень похоже на значение, полученное в этом исследовании.
Причина может быть связана с улучшением навыков, знаний о сканировании и качества ультразвукового аппарата в последнее время. Эти результаты также согласуются с тем, что ранее наблюдалось, что средняя абсолютная процентная ошибка прогнозирования массы тела при рождении варьируется от 6 до 12 % фактической массы тела при рождении, а 40–76 % оценок находятся в пределах 10 % фактической массы тела при рождении. 16–18]. В исследовании, посвященном оценке точности оценки веса плода с помощью клинической пальпации с использованием произведения высоты симфизио-фундального отдела и обхвата живота у доношенных пациенток, Raghuvanshi et al. сообщили о средней абсолютной процентной ошибке в 12 процентов [19].], что очень похоже на значение, полученное в этом исследовании.
Коэффициенты корреляции клинических и ультразвуковых методов в этом исследовании по сравнению с фактической массой тела при рождении составили +0,740 и +0,847 соответственно, и оба положительно коррелировали с фактической массой тела при рождении. Коэффициент корреляции для ультразвуковой оценки сравним с коэффициентом Uotila et al. (0,77) [20] и Shittu et al. (0,74) [11] при сравнении их ультразвуковой оценки. Коэффициент корреляции клинической оценки сравним с коэффициентом Shittu et al. (0,78) [11] в аналогичной популяции.
Коэффициент корреляции для ультразвуковой оценки сравним с коэффициентом Uotila et al. (0,77) [20] и Shittu et al. (0,74) [11] при сравнении их ультразвуковой оценки. Коэффициент корреляции клинической оценки сравним с коэффициентом Shittu et al. (0,78) [11] в аналогичной популяции.
Точность в пределах 10% фактической массы тела при рождении составила 69,5% и 72% как для клинической, так и для ультразвуковой оценки массы плода соответственно, и разница не была статистически значимой. Результаты этого исследования были сопоставимы с результатами исследования Shittu et al. (2007), в которых сообщалось, что 70% и 69% оценочной массы плода находились в пределах 10% от фактической массы тела при рождении для клинического и ультразвукового методов соответственно, и разница не была статистически значимой [11]. Амрита и др. сообщили, что частота оценок в пределах 10% массы тела при рождении не была статистически значимой при клиническом методе и ультразвуковых методах (67% и 62%, соответственно) [21].
Наблюдения подразумевают, что клиническая оценка массы тела при рождении в качестве диагностического инструмента явно играет важную роль, предполагая, что клинической оценки достаточно для ведения родов при доношенной беременности. Peregrine и соавт. не обнаружили преимуществ сонографической оценки по сравнению с клинической оценкой или оценкой пациентом массы плода в срок [16]. Кроме того, Nahum и Stanislaw обнаружили, что использование УЗИ, как правило, не более точное, чем прогнозирование, основанное исключительно на количественной оценке специфических характеристик матери и беременности [22].
Приведенные выше результаты имеют важное значение для развивающихся стран, таких как наша, где не хватает технологически продвинутых ультразвуковых аппаратов, способных выполнять сложные функции, такие как определение веса плода, но есть опытные клиницисты, которые могли бы выполнять эту функцию одинаково хорошо. Рутинное требование дорогостоящих ультразвуковых оценок едва ли оправдано, когда клиническая оценка по методу Дейра так же точна, как и ультразвуковой метод, и может быть быстро проведена бесплатно, проста в исполнении и является практичным инструментом для прогнозирования массы тела при рождении, особенно для менее опытных исследователей. [11, 23].
[11, 23].
5. Заключение и рекомендации
Это исследование показывает, что клиническая оценка массы тела при рождении явно играет роль в ведении родов при доношенной беременности. Среди исследованных доношенных одноплодных головных беременностей оценка массы плода по формуле Дейра сравнима с ультразвуковыми оценками для прогнозирования фактической массы тела при рождении с точностью до 10%. Это исследование также показало, что не было обнаружено существенной разницы между средним весом, полученным с помощью клинических и ультразвуковых оценок, и фактическим весом при рождении. Как клинический (формула Дареса), так и ультразвуковой методы оценки массы плода показали положительную корреляцию с фактической массой плода при рождении после родов. Таким образом, из этого вывода становится ясно, что клиническая оценка массы плода является еще одним хорошим предиктором фактической массы тела при рождении наряду с ультразвуковой оценкой массы плода. Клиническая оценка массы плода достаточно хороша для скрининга массы тела при рождении, так как имеет более высокую чувствительность и отрицательную прогностическую ценность, чем ультразвуковая оценка, в то время как специфичность и положительная прогностическая оценка ультразвуковой оценки выше, чем клиническая оценка. Это означает, что клиническая оценка при скрининге фактической массы тела при рождении лучше. Таким образом, учитывая простоту проведения клинической процедуры по Дейру, ее можно включить в рутинную подготовку медицинского персонала.
Это означает, что клиническая оценка при скрининге фактической массы тела при рождении лучше. Таким образом, учитывая простоту проведения клинической процедуры по Дейру, ее можно включить в рутинную подготовку медицинского персонала.
На основании результатов этого исследования рекомендуется, чтобы все медицинские работники обучались клинической оценке веса плода. И его предлагается использовать в качестве рутинного инструмента скрининга для всех рожениц в срок и в родах.
Раскрытие информации
Исследование финансировалось исследователями. Это исследование не получило гранта от какого-либо финансирующего агентства в государственном, коммерческом или некоммерческом секторах.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Ссылки
E. O. Ugwu, PC Udealor, C. C. Dim et al., «Точность клинической и ультразвуковой оценки массы плода при прогнозировании фактической массы тела при рождении в Энугу, Юго-Восточная Нигерия», Nigerian Journal of Clinical Practice , vol.
 . 17, нет. 3, стр. 270–275, 2014.
. 17, нет. 3, стр. 270–275, 2014.Посмотреть по адресу:
Сайт издателя | Google Scholar
J. Bajracharya, N.S. Shrestha, and C. Karki, «Точность предсказания массы тела при рождении с помощью УЗИ плода», Медицинский журнал Университета Катманду , том. 10, нет. 38, pp. 74–76, 2012.
Посмотреть по адресу:
Google Scholar
Б. Экеле и Дж. А. М. Отубу, «Материнская и перинатальная смертность», в Учебник акушерства и гинекологии для студентов-медиков, A , Agboola, Ed., vol. 1, стр. 526–531, Heinemann Educational Books, Ибадан, Нигерия, 2-е издание, 2006 г. весовое распределение нигерийских доношенных новорожденных» Нигерийский журнал педиатрии , том. 40, нет. 3, pp. 299–302, 2013.
Посмотреть по адресу:
Google Scholar
С.
 К. Вестервей, «Оценка веса плода для наилучшего клинического результата», Австралийский журнал ультразвука в медицине , том. 15, нет. 1, стр. 13–17, 2012 г.
К. Вестервей, «Оценка веса плода для наилучшего клинического результата», Австралийский журнал ультразвука в медицине , том. 15, нет. 1, стр. 13–17, 2012 г.Посмотреть по адресу:
Google Scholar
масса тела при рождении у доношенных женщин» Журнал здравоохранения Восточного Средиземноморья , том. 16, нет. 3, стр. 313–317, 2010.
Просмотр по адресу:
Google Scholar
Н. Дж. Дадли, «Систематический обзор ультразвуковой оценки веса плода», Ультразвук в акушерстве и гинекологии , том. 25, нет. 1, стр. 80–89, 2005 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Пречапанич и В. Титадилок, «Сравнение точности оценки веса плода с использованием клинических и сонографических методов», Журнал Медицинской ассоциации Таиланда , том.
 87, стр. 51–57, 2004.
87, стр. 51–57, 2004.Просмотр по адресу:
Google Scholar
А. Колман, Д. Махарадж, Дж. Хаттон и Дж. Туохи, «Надежность ультразвуковой оценки веса плода в сроке одноплодная беременность», New Zealand Medical Journal , vol. 119, pp. 124–128, 2006.
Просмотр по адресу:
Google Scholar
Н. Шарма, К. Дж. Сринивасан, М. Б. Сагайарадж и Д. В. Лал, «Методы оценки веса плода — клинические, сонографические, визуализирующие и МРТ Международный журнал научных и исследовательских публикаций , том. 4, нет. 1, стр. 2250–3153, 2014.
Просмотр по адресу:
Google Scholar
А. С. Шитту, О. Кути, Э. О. Орджи и др., «Клиническая и сонографическая оценка веса плода на юго-западе Нигерии», Журнал здоровья, населения и питания , том.
 25, нет. 1, стр. 14–23, 2007 г.
25, нет. 1, стр. 14–23, 2007 г.Просмотр по адресу:
Google Scholar
Т. З. Свенде, «Доношенный вес при рождении и соотношение полов потомства нигерийской акушерской популяции», стр. Международный журнал биологических и медицинских исследований , том. 2, нет. 2, pp. 531–532, 2011.
Посмотреть по адресу:
Google Scholar
К. С. Йилгван, Т. Б. Утоо и Х. И. Гиацинт, «Характеристики матери, влияющие на вес при рождении и прибавку в весе младенцев в первые 6 недель после partum: поперечное исследование населения послеродовой клиники», , Нигерийский медицинский журнал, , vol. 53, нет. 2012. Т. 4. С. 200–205.
Посмотреть по адресу:
Google Scholar
М. Ричардс, Р. Харди, Д. Кух и М. Э. Дж. Уодсворт, «Вес при рождении и когнитивные функции в британской возрастной когорте 1946 г.
 : лонгитюдное популяционное исследование», British Medical Journal , vol. 322, нет. 7280, стр. 199–203, 2001.
: лонгитюдное популяционное исследование», British Medical Journal , vol. 322, нет. 7280, стр. 199–203, 2001.Посмотреть по адресу:
Сайт издателя | Google Scholar
А. Х. Алнакаш и Д. Р. Мандан, «Масса тела плода: насколько могут совпадать клинические и сонографические оценки и их корреляция с фактической массой тела при рождении», Иракский журнал общественной медицины , том. 2, pp. 180–183, 2013.
Посмотреть по адресу:
Google Scholar
Э. Перегрин, П. О’Брайен и Э. Жонио, «Клиническая и ультразвуковая оценка массы тела при рождении до индукции роды в срок», Ультразвук в акушерстве и гинекологии , том. 29, нет. 3, стр. 304–309, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
D.
 Kathiriya, Y. Patil, and R. P. Patange, «Сравнительное исследование различных методов оценки веса плода при доношенной беременности», Международный журнал последних тенденций в науке и технике , том. 9, нет. 3, pp. 453–456, 2014.
Kathiriya, Y. Patil, and R. P. Patange, «Сравнительное исследование различных методов оценки веса плода при доношенной беременности», Международный журнал последних тенденций в науке и технике , том. 9, нет. 3, pp. 453–456, 2014.Посмотреть по адресу:
Google Scholar
К. Банерджи, С. Миттал и С. Кумар, «Клиническая и ультразвуковая оценка массы плода», Международный журнал гинекологии и акушерства , вып. 86, нет. 1, стр. 41–43, 2004 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Т. Рагхуванши, М. Павар и А. Патил, «Сравнительное исследование оценки веса плода различными методами среди доношенных беременностей в сельском центре третичной помощи, Махараштра», Журнал эволюции медицинских и стоматологических наук , том. 3, нет. 41, pp. 10291–10296, 2014.
Посмотреть по адресу:
Google Scholar
J.
 Uotila, P. Dastidar, T. Heinonen, P. Ryymin, R. Punnonen, and E. Laasonen, «Magnetic резонансная томография по сравнению с ультразвуковым исследованием при оценке веса и объема плода при диабетической и нормальной беременности», Acta Obstetricia et Gynecologica Scandinavica , vol. 79, нет. 4, стр. 255–259, 2000.
Uotila, P. Dastidar, T. Heinonen, P. Ryymin, R. Punnonen, and E. Laasonen, «Magnetic резонансная томография по сравнению с ультразвуковым исследованием при оценке веса и объема плода при диабетической и нормальной беременности», Acta Obstetricia et Gynecologica Scandinavica , vol. 79, нет. 4, стр. 255–259, 2000.Просмотр:
Сайт издателя | Google Scholar
А. Б. Амрита, Дж. П. Палрик и П. С. Ашвин, «Сравнительное исследование различных методов оценки веса плода при доношенной беременности», Индийский журнал акушерства и гинекологии , том. 54, pp. 336–339, 2004.
Посмотреть по адресу:
Google Scholar
Г. Г. Нахум и Х. Станислав, «Подтверждение формулы прогнозирования веса при рождении на основе материнских характеристик», Журнал репродуктивной медицины , том. 47, нет. 9, стр.
 752–760, 2002.
752–760, 2002.Посмотреть по адресу:
Google Scholar
Р. Т. Мария, С. Нельсон, Л. С. Джуссара, П. Р. Ана Каролина, Ф. Маиса и Р. Л. Паула, «Клинические формулы, материнские мнение и УЗИ в прогнозировании веса при рождении», Медицинский журнал Сан-Паулу , том. 126, нет. 3, pp. 145–149, 2008.
Посмотреть по адресу:
Google Scholar
Copyright
Copyright © 2014 Charles Njoku et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Задержка роста плода — familydoctor.org
Что такое задержка роста плода (ЗРП)?
Ограничение роста плода (ЗРП), ранее называвшееся задержкой внутриутробного развития, — это термин, описывающий нерожденного ребенка, который не растет с нормальной скоростью внутри матки. Эти дети обычно имеют низкий вес при рождении.
Эти дети обычно имеют низкий вес при рождении.
Симптомы ЗРП
Некоторые дети рождаются меньше, чем обычно. Однако только около трети этих детей страдали задержкой роста во время беременности.
Маленькие дети, как правило, живут в семьях. Родители или другие дети в семье, возможно, тоже были маленькими, когда родились.
Младенцы с ЗРП с большей вероятностью будут иметь определенные проблемы со здоровьем (как во время беременности, так и после рождения), в том числе:
Что вызывает ЗРП?
Наиболее распространенной причиной ЗВР является проблема до рождения в плаценте (ткань, которая переносит кислород, пищу и кровь к ребенку). Врожденные дефекты и генетические нарушения также могут вызывать ЗРП.
У ребенка также может развиться ЗРП, если мать:
- Имеет инфекцию
- Имеет высокое кровяное давление
- Болезнь почек
- Болезнь сердца
- Имеет серповидноклеточную анемию
- Диабет до беременности
- Дым
- Алкогольные напитки
- Злоупотребляет наркотиками
Иногда прописанное лекарство, которое принимает мать, вызывает ЗРП. Дети с генетическими заболеваниями, такими как синдром Дауна, также более склонны к ЗРП.
Как диагностируется ЗРП?
Во время беременности ваш врач проведет тесты, чтобы выяснить, нормально ли растет ваш ребенок.
Основным тестом для проверки роста ребенка в матке является УЗИ. Ультразвуковое исследование позволяет вашему врачу увидеть вашего ребенка в матке с помощью инструмента, который перемещается по внешней стороне живота.
Во время УЗИ врач измерит размер головы, живота и ножек вашего ребенка. Эти измерения подскажут ему или ей, нормально ли растет ваш ребенок. Ваш врач также сможет увидеть количество амниотической жидкости в матке. У некоторых детей с ЗРП количество амниотической жидкости низкое. Если ваш ребенок маленький, вам могут потребоваться более частые ультразвуковые исследования, чтобы проверить здоровье вашего ребенка.
Ваш врач также сможет увидеть количество амниотической жидкости в матке. У некоторых детей с ЗРП количество амниотической жидкости низкое. Если ваш ребенок маленький, вам могут потребоваться более частые ультразвуковые исследования, чтобы проверить здоровье вашего ребенка.
Еще одним тестом для проверки состояния матки является мониторинг плода. Устройства для мониторинга привязывают к матке, когда вы ложитесь примерно на 30 минут. Устройства записывают сердцебиение вашего ребенка. Ваш врач может просмотреть запись и убедиться, что сердцебиение вашего ребенка в норме.
Ваш врач может также назначить амниоцентез. Во время этого теста иглу вводят через кожу в матку. В иглу набирается несколько чайных ложек амниотической жидкости. Жидкость проверяется, чтобы увидеть, показывает ли она причину FGR. Амниотическая жидкость может выявить инфекцию и некоторые хромосомные аномалии, которые могут вызвать генетические проблемы.
Можно ли предотвратить ЗРП или избежать его?
Если вы курите сигареты, употребляете алкоголь или наркотики, немедленно прекратите это делать. Эти вещи могут вызвать FGR.
Эти вещи могут вызвать FGR.
Наличие ЗРП во время одной беременности не означает, что это произойдет и в следующий раз. Если у вас действительно была другая беременность, затронутая FGR, у вас может быть заболевание, такое как гипертония. Хороший контроль заболеваний до и во время беременности снижает риск ЗРП.
Лечение ЗРП
Лучший способ помочь вашему ребенку — это посещать врача во время всех пренатальных визитов. Вы также должны следить за тем, как часто ваш ребенок двигается и пинается. Ребенок, который часто двигается, обычно здоров. Ребенок, который не очень часто двигается или перестает двигаться, может быть болен. Если вы заметили, что ваш ребенок не так много двигается, немедленно позвоните своему врачу.
Еще один способ помочь ребенку — заботиться о своем теле. Ешьте здоровую пищу и убедитесь, что вы потребляете рекомендуемое количество калорий для беременной женщины. Старайтесь спать 8 часов (или больше) каждую ночь. Час или 2 отдыха во второй половине дня также полезны для вас. Отдых не только поможет вам чувствовать себя лучше, он может даже помочь вашему ребенку расти.
Отдых не только поможет вам чувствовать себя лучше, он может даже помочь вашему ребенку расти.
Жизнь с ЗРП
Если у вашего ребенка ЗРП, вы можете родить раньше срока. Время родов зависит от того, насколько хорошо ваш ребенок чувствует себя. Иногда дети с ЗРП кажутся маленькими, но здоровыми. Если тестирование показывает, что беременность развивается плохо, ваш врач может решить, что ранние роды могут помочь. В этом случае ваш врач может захотеть вызвать роды. Мы будем внимательно следить за частотой сердечных сокращений и движениями вашего ребенка, чтобы помочь вам и вашему врачу принять это решение.
Если нет признаков проблем с ребенком во время родов, естественные роды допустимы. Если у вашего ребенка проблемы во время родов, кесарево сечение (также называемое кесаревым сечением) может быть более безопасным.
Ребенку, родившемуся с ЗРП, обычно требуется дольше оставаться в больнице после рождения. Особенно это касается детей, рожденных раньше срока.
