Содержание
узи плода на 30 неделе
- Развитие плода по неделям
- Наша аппаратура
- другие виды…
- Ведение беременности
- Данные фетометрии в различных сроках
Стоимость узи при беременности в 3 триместре (с 27 по 40 неделю) составляет 650 гривен. Цена узи при беременности в 3 триместре включает в себя: биометрию плода (все измерения по протоколам), узи сердца плода, допплер артерий пуповины и маточных артерий, узи всех внутренних органов и структур головного мозга, 3D/4D визуализацию. Более высокая цена по сравнению с узи при беременности в первом и во втором триместре обусловлена тем, что к протоколу узи исследования в третьем триместре добавляется допплер сосудов плода, более детальная эхография седрца плода и структур головного мозга. Также в третьем триместре более сложно провести качественную 3D/4D визуализацию из-за относительного уменьшения количества околоплодных вод. Эти особенности требуют большего времени для проведения узи исследования и большей квалификации врача.
У вас уже 30 недель беременности? Самое время задуматься над тем, где вы будете рожать, узнать, какие вещи и документы необходимы, условия пребывания и возможность анестезии и присутствия партнера на родах. Именно с 30 недель большинство женщин идут в дородовой отпуск. Поэтому появляется больше времени для того, чтоб заняться подготовкой к ответственному этапу жизни. Очень хорошо ходить на курсы для будущих родителей, если вам нет с кем посоветоваться по многим вопросам, начиная от периода начала схваток. Если у вас есть доверенный акушер-гинеколог, более целесообразно получать информацию от него. Прекрасно, если эта информация подпитана личным опытом доктора. При индивидуальных беседах вы не будете стесняться задавать интересующие вас вопросы, лучше запомните необходимое, чем на групповых беседах.
Перед тем, как отправить вас в предродовой отпуск, врач поможет порекомендовать пройти УЗИ плода в 30 недель беременности для того, чтоб удостовериться нормальном развитии плода.
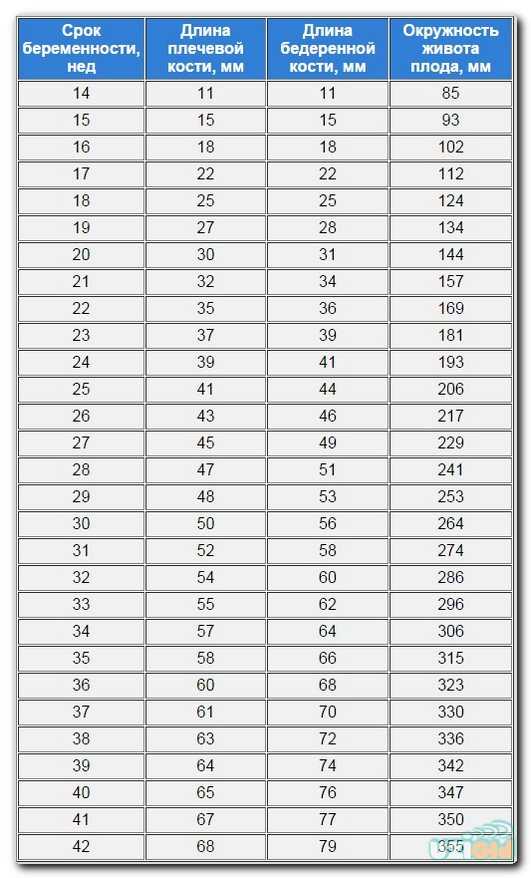
При Узи плода в 30 недель беременности так же, как и в другие сроки, для оценки размеров и темпов развития плода применяют измерение всех длинных костей, головки и живота. В таблице, приведенной ниже, указаны нормативы при УЗИ плода в 30 недель беременности. Следует отметить, что нормативы даны для полных 30 недель беременности.
Фетометрия (размеры плода) при УЗИ плода в 30 недель беременности в норме:
- БПР (бипариетальный размер). При УЗИ плода в 30 недель беременности бипариетальный размер составляет 71-85мм.
- ЛЗ (лобно-затылочный размер). При УЗИ плода в 30 недель беременности 89-105мм.

- ОГ (окружность головки плода). При УЗИ плода в 30 недель беременности окружность головки соответствует 265-305 мм.
- ОЖ (окружность живота плода)- при УЗИ плода в 30 недель беременности составляет 238 -290 мм.
Нормальные размеры длинных костей при УЗИ плода в 30 недель беременности:
- Бедренная кость 52-62мм,
- Плечевая кость 49-57мм,
- Кости предплечья 42-50мм,
- Кости голени 49-57мм.
При УЗИ плода в 30 недель беременности ваш ребенок весит приблизительно 1400г, и его рост составляет 27 см от макушки до копчика. Ребенок продолжает активно набирать жир, который делает его похожим на настоящего человечка, а не на инопланетного гостя. Этот жир после родов крайне необходим для обеспечения нормальной терморегуляции. Внутриутробно амниотическая жидкость является надежной защитой плода от перепадов температуры. Вне матки у ребенка не будет такого теплого и уютного домика, поэтому так важно не перегревать и не переохлаждать малыша.
При УЗИ плода в 30 недель беременности количество околоплодных вод начинает постепенно уменьшаться по сравнению с размерами ребенка, это нормально. В водах начинает появляться мелкая негустая взвесь. Это частички кожи и начинающие отторжение пушковые волосики ? лануго. Ребенок созревает, зреет легочная ткань, готовясь к нормальному первому вдоху. Плод активно совершает дыхательные движения, немаловажную роль в обеспечении этих дыхательных движений играет диафрагма. Иногда сокращения диафрагмы при дыхательных движениях приобретают регулярный характер. Вы ощущаете ритмичные толчки ? икота ребенка. Это совершенно нормально и не связано с недостатком кислорода. После нескольких глотков околоплодных вод, ребенок перестает икать. Таким же образом можно ?вылечить? икоту у новорожденного ? дать ему попить (молочко из груди или воду в жаркий сезон).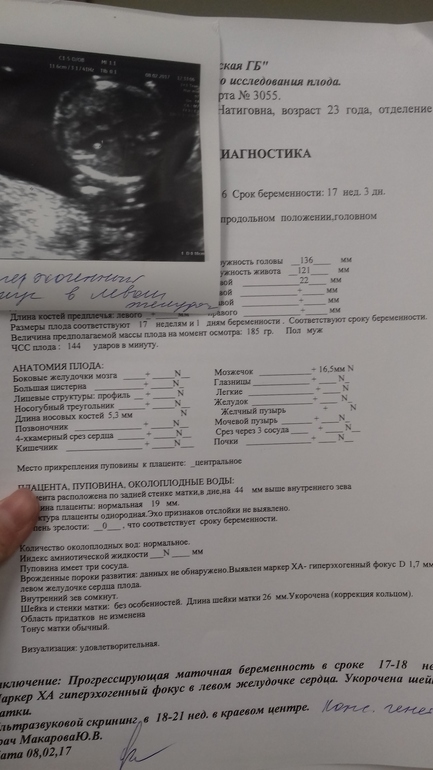
Волосяной покров на коже ребенка постепенно замещается нормальными, привычными волосами на голове, тело постепенно теряет пушковидное оволосение.
При УЗИ плода в 30 недель беременности некоторые дети сосут большой палец, что могут лицезреть родители. Некоторым детям нравиться тереть глазки, гладить себя по голове, говоря: ? Какой же я хороший!?
С 30 недель беременности дети могут плакать в матке, и у них текут настоящие слезы!
При УЗИ плода в 30 недель беременности головной мозг доступен для полной оценки. Нервные клетки активно образуются, формируя полноценные связи. Процесс формирования и образование нервных клеток продолжается все время, пока ребенок находится в матке. После родов этот процесс прекращается, новые клетки нервной ткани не формируются. Но до пятилетнего возраста головной мозг продолжает свое развитие. Преждевременно рожденные дети имеют меньше нервных клеток. Иногда это отражается на их нервно-психическом развитии в будущем, но при своевременной коррекции достигаются хорошие результаты умственного развития таких детей. Природа создала большой потенциал для реализации этого.
Природа создала большой потенциал для реализации этого.
Двигаться становится все труднее, живот растет. Старайтесь не терять активность, ходите пешком, попробуйте плавать. Это позволит не набирать лишнего и держать мышцы в тонусе для лучшей родовой деятельности и более быстрого последующего восстановления.
Вас могут продолжить беспокоить запоры. Умеренная физическая активность, диета, богатая клетчаткой, вода не менее 3 литров в сутки ? ваши лучшие друзья. Прислушивайтесь к сигналам своего тела. Если вы устали ? отдыхайте! Отдых и рациональная физическая активность ? лучшая профилактика преждевременных родов!
Старайтесь спать на левом боку для того, чтобы избегать излишнего давления маткой на нижнюю полую вену. Симптомами сдавления нижней полой вены являются:
- Чувство нехватки воздуха.
- Головокружение.
- Предобморочное состояние. Чувство, что вы вот вот потеряете сознание.
- Бурные или слишком слабые шевеления ребенка.

Если данные симптомы у вас не проходят, даже если вы легли на бок ? станьте в коленно-локтевую позу на 10-15 минут.
читайте далее: 31 неделя беременности
Мы вполняем все виды узи-диагностики:
- 3D и 4D узи при беременности
- Данные фетометрии в различных сроках
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
- Оценка правильного развития плода по УЗИ
Узи при беременности
- Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
- Трансвагинальное
- Яичников
- Матки
- Молочных желез
Женское УЗИ
- Дуплексное сканирование
- Сосудов головного мозга
- Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
- Вен нижних конечностей
УЗИ сосудов
- Трансректальное (трузи): предстательной железы
- Мошонки (яичек)
- Сосудов полового члена
Мужское УЗИ
- Аппендицит
- Брюшной полости
- Желчного пузыря
- Желудка
- Кишечника
- Мочевого пузыря
- Мягких тканей
- Поджелудочной железы
- Печени
- Почек
- Суставов
- Щитовидной железы
- Эхокардиография (узи сердца)
УЗИ органов
- Варикоз: УЗИ-диагностика варикозного расширения вен
- Гипертония: УЗИ-диагностика гипертонии
- Тромбоз: УЗИ-диагностика тромбоза вен
- Узи диагностика хронического панкреатита
- при камнях в почках
- при холецистите
УЗИ-диагностика заболеваний
- Тазобедренных суставов у новорожденных (при подозрении на дисплазию тазобедренного сустава)
Детское УЗИ
Расшифровка результатов 1 скрининга при беременности
Комбинированный пренатальный скрининг проводится на 11-14 неделе беременности при размере эмбриона не менее 45 мм и не более 84 мм. Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Это комплексное обследование плода для оценки параметров его развития. Основная его задача – раннее выявление пороков развития плода, профилактика детской инвалидности, снижение младенческой и детской смертности.
Первый скрининг состоит из инструментальной части – проведение УЗИ и лабораторной – анализ крови на определение концентрации хорионического гонадотропина (βХГЧ) и ассоциированного с беременностью протеина А (РАРР-А). Совокупные результаты этих показателей позволяют спланировать тактику ведения беременности.
Почему обследование проводится на сроке 11-14 недель
Первый триместр – это период формирования всех органов и структур организма. К концу первого триместра заканчивается эмбриональный и начинается фетальный период развития плода. Именно в сроке от 11 недель 1 дня до 13 недель 6 дней беременности наиболее хорошо визуализируются эхографические маркеры хромосомных аномалий.
Кому нужно пройти обследование
По результатам исследования можно судить о риске рождения детей с хромосомными болезнями и врожденными пороками развития, поэтому рекомендуется внимательно отнестись к вопросу и обследоваться всем беременным. Показаниями к обязательному пренатальному скринингу первого триместра являются:
Показаниями к обязательному пренатальному скринингу первого триместра являются:
- Женщины, у которых в анамнезе есть самопроизвольные аборты, внематочные и замершие беременности, преждевременные роды, мертворождение, рождение ребенка с аномалиями развития.
- Наследственные заболевания в семье у матери или отца ребенка
- Перенесенное в первом триместре заболевание с лечением антибиотиками или препаратами, противопоказанными во время беременности.
- Брак между родственниками.
- Возраст женщины старше 35 лет.
- Наличие профессиональных вредностей
Как подготовиться
Подготовка к первому скринингу выражается в щадящей диете. Погрешности питания могут сказаться на общем состоянии женщины и снизить точность результатов. За неделю до обследования:
- Из рациона нужно исключить соленое, острое, жирное, жареное.
- Не употреблять аллергенных продуктов.
- Отказаться от газированных напитков.

За сутки до скрининга:
- Не есть шоколад, морепродукты, жирное мясо, мучное, ограничить сладости.
- Если исследование назначено на утро, съесть легкий ужин не позже 20:00 часов.
Желательно соблюдать умеренную физическую активность, если для этого нет противопоказаний. Также важны прогулки, полноценный отдых.
Проведение обследования
Анализ крови и УЗИ выполняются в один день, чтобы избежать погрешностей из-за разницы срока.
- УЗИ-скрининг проводится первым, так как его результаты позволяют установить точный срок гестации, который влияет на нормативные значения уровня гормонов. Исследование проводят как трансабдоминальным доступом, так и трансвагинально. Процедура безболезненна, безопасна для женщины и ребенка, не имеет противопоказаний.
- Кровь сдается из вены натощак или через 4 часа после приема пищи. Забор материала производится в день проведения УЗИ.
 Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Исследование определяет концентрацию гормонов и сравнивает с нормативными показателями.
Только по расшифровке результатов УЗИ и анализа на гормоны делается вывод о возможных рисках.
Что показывает УЗИ
На скрининге при беременности производится фетометрия плода – определение размеров частей тела и оцениваются все анатомические структуры.
Полученные результаты сравниваются со статистической таблицей, в которой указан процентиль попадания в выборку нормативных значений. При показателях менее 5 и более 95 назначаются дополнительные обследования.
Во время ультразвукового исследования в 1 триместре оценивают следующие параметры: кости свода черепа и головной мозг, позвоночник, передняя брюшная стенка, конечности плода, структуры лица, органы грудной клетки и брюшной полости, а также основные эхографические маркеры хромосомных аномалий.
Толщина воротникового пространства (ТВП)
Область между внутренней поверхностью кожи плода и наружной поверхностью мягких тканей, покрывающих шейный отдел позвоночника. ТВП считается наиболее важным маркером хромосомных аномалий.
ТВП считается наиболее важным маркером хромосомных аномалий.
Это пространство после 13 недели начинает уменьшаться, поэтому возможность его оценить есть только на первом скрининге.
| Срок беременности | Толщина воротниковой зоны в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 0,8 | 1,6 | 2,4 | |
| 12 недель | 0,7 | 1,6 | 2,5 | |
| 13 недель | 0,7 | 1,7 | 2,7 | |
Несоответствие результатов нормативным значениям говорит о повышенном риске развития хромосомных патологий. В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
В зависимости от сформировавшегося набора хромосом, это могут быть синдром Дауна, Патау, Эдвардса, Шерешевского-Тернера. Для уточнения диагноза в этом случае могут быть назначены биопсия хориона или плаценты, анализ пуповинной крови, околоплодных вод. Только после проведения дополнительных исследований можно поставить точный диагноз.
Копчико-теменной размер (КТР)
Показывает расстояние между копчиковой и теменной костями. По этому параметру на УЗИ определяют точный срок гестации, а также устанавливают соотношение массы плода к его КТР.
Незначительное отклонение от норм говорит об особенностях телосложения и не является поводом для беспокойства.
| Срок беременности | Копчико-теменной размер в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 34 | 42 | 50 | |
| 12 недель | 42 | 51 | 59 | |
| 13 недель | 51 | 63 | 75 | |
Если скрининг при беременности показал результаты, превышающие нормы, это указывает, что плод достаточно крупный. Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Показатель существенно меньше говорит либо о неправильно определенном сроке гестации (в этом случае проводится повторное обследование через 1-1,5 недели), либо о замедлении развития вследствие внутриутробной гибели, нарушенного гормонального фона или инфекционного заболевания матери, генетических отклонений.
Кости свода черепа и головной мозг
Уже с 11 недели при УЗ-исследовании можно обнаружить дефекты костей черепа, что говорит о тяжелых пороках развития плода, несовместимых с жизнью. Оценка головного мозга основана на изучении так называемой «бабочки» – сосудистых сплетений боковых желудочков. Четкая визуализация и ее симметричность говорит о нормальном развитии головного мозга.
| Срок беременности | БПР, ЛЗР в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 13,19 | 17,21 | 21,23 | |
| 12 недель | 19,22 | 21,24 | 24,26 | |
| 13 недель | 20,26 | 24,29 | 28,32 | |
Носовая кость
К концу триместра она должна быть сформирована, четко визуализироваться.
| Срок беременности | Носовая кость в мм | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | визуализируется, не измеряется | визуализируется, не измеряется | визуализируется, не измеряется | |
| 12 недель | 2 | 3,1 | 4,2 | |
| 13 недель | 2 | 3,1 | 4,2 | |
Патологией носовой кости считается ее отсутствие, гипоплазия (очень маленькие размеры) и изменение ее эхогенности.
Диаметр грудной клетки, окружность головы и живота, длина бедренной кости также позволяют судить о пропорциональности развития.
Состояние сердца
При исследовании сердца оценивается его расположение, устанавливается наличие четырех камер сердца – два предсердия и два желудочка и оценивается их симметричность. Измеряется частота сердечных сокращений.
| Срок беременности | Частота сердечных сокращений в ударах за минуту | |||
| Процентиль 5 | Процентиль 50 | Процентиль 95 | ||
| 11 недель | 153 | 165 | 177 | |
| 12 недель | 150 | 162 | 174 | |
| 13 недель | 147 | 159 | 171 | |
Венозный проток (ВП) – прямая коммуникация между пупочной веной и центральной венозной системой.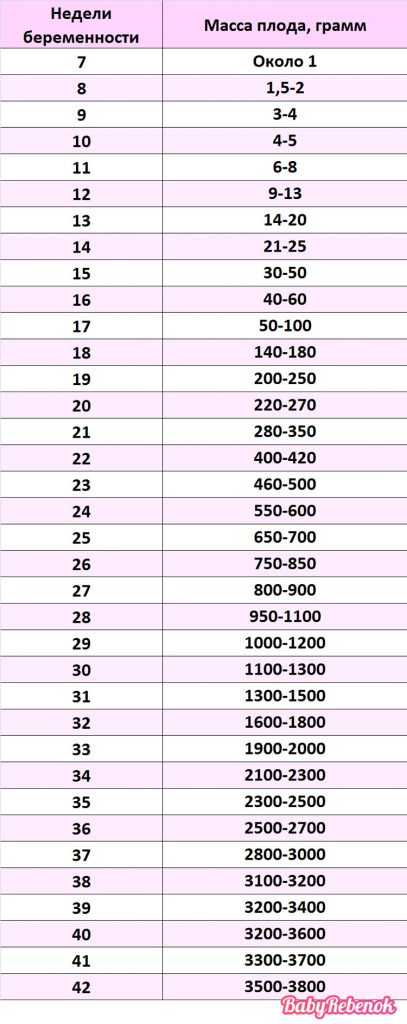 При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
При нормально развивающейся беременности кровоток в ВП представляет собой трехфазную кривую. Появление реверсного кровотока может говорить о наличии патологии плода.
Что показывает анализ крови
Результаты УЗИ сопоставляются с показателями ассоциированного с беременностью протеина А из плазмы матери (PAPP-A) и хорионическим гонадотропином человека (ХГЧ). Значения приведены в таблице:
| Срок беременности | ХГЧ в нг/мл | PAPP-A в мЕд/л |
| 11 недель | 17,4 – 130,4 | 0,46 – 3,73 |
| 12 недель | 13,4 – 128,5 | 0,79 – 4,76 |
| 13 недель | 14,2 – 114,7 | 1,03 – 6,01 |
Отличия от референсных значений может говорить о патологиях матери или плода.
| Отклонение | ХГЧ | PAPP-A |
| Выше нормы |
|
|
| Ниже нормы |
|
|
Интерпретация обследования
Первое исследование оценивается только по совокупности всех показателей. Отдельно взятый параметр не может стать основанием для точного заключения. В протоколе фиксируются данные УЗИ, анализа на гормоны, отражаются риски вероятных заболеваний и комплексный медианный коэффициент MoM. Он указывает совокупное отклонение полученных результатов от средних значений. Коэффициент должен находиться в интервале от 0,5 до 2,5. Рассчитывается он специализированными программами.
Что может повлиять на результат
- Неправильная подготовка, особенности состояния женщины.
- Устаревшее оборудование с низкой точностью измерений и недостаточным разрешением.
- Квалификация врача кабинета УЗИ, ошибки в расшифровке.
- Правильность алгоритмов расчета MoM.
Современное диагностическое оборудование позволяет оценить более 15 параметров плода, построить его объемную реконструкцию для исследования органов на ранних периодах развития, рассчитать возможные риски с высокой точностью. Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
Обращайтесь в хорошо оснащенные клиники и доверяйте специалистам с подтвержденной квалификацией.
OB-изображения
Содержание
Кнопка PDF
Ссылки на страницы: Введение , Первый триместр, гестационный возраст для CRL, от 13 до 14 недель беременности и далее, бипариетальный диаметр головы (BPD) и ), измерения BPD, плоскости измерения, измерение окружности головы (HC), дифференциация CSP от столбцов свода, головной индекс (CI), доликоцефалия, брахицефалия, измерение окружности живота (AC), правильная визуализация AC, неправильная визуализация AC, измерение длины бедренной кости (FL), измерение длины плечевой кости (HL), измерение стопы, измерение радиуса и локтевой кости, измерение большеберцовой и малоберцовой кости, измерение орбиты, бинокулярное расстояние (БПК), внутриглазной диаметр (IOD), аномалии матки, частота неполных сканирование во втором триместре, ссылки
Некоторые комментарии и изображения предоставлены Джилл Бейтон, RT, RDMS, RDCS, RVT.
Введение
В этом разделе рассматривается оценка возраста и роста плода во втором и третьем триместре беременности (14–40 недель беременности). Изображения плода демонстрируют методологию получения точных измерений плода.
Первый триместр
Выше. Длина крестца в 11 недель.
Длина макушки-крестца (CRL) в первом триместре является наиболее точным методом определения гестационного возраста, и после ее определения ее не следует изменять. CRL определяется как максимальная длина эмбриона, исключая конечности и желточный мешок. Это измерения между макушкой головы и дистальной крестцовой областью.
Выше. Обратите внимание на увеличение CRL с увеличением гестационного возраста.
Выше. CRL в сравнении с гестационным возрастом предоставлено: «Медицинская галерея Микаэля Хэггстрема, 2014 г.», Медицинский журнал Викиверситета.
Возраст CRL
6,1 недели: 0,4 см
7,2 недели: 1,0 см
8,0 недели: 1,9 см
9,2 недели: 2,5 см
9,5 недели: 2,9 см
10,5 недели: 4,0 см
12,1,1, 13. 2 Недели: 6,90 см
2 Недели: 6,90 см
14,0 Недели: 8,0 см
Выше. Типичный гестационный возраст по сравнению с измерением CRL в см. Источник любезно предоставлен: Википедия
Начиная с 13–14 недель беременности следует измерять бипариетальный диаметр (ДДП), окружность головы (ОК), окружность живота (АС) и длину бедра (ДЛ).
Референтные значения
Референтные значения для биометрии от 14 до 40 недель можно получить из ссылки [ 1 ], которую можно просмотреть по адресу:
http://onlinelibrary.wiley.com/doi/10.1046 /j.1469-0705.1994.04010034.x/pdf
Бипариетальный диаметр (ДДП) и окружность головы (ОК)
Для измерения БЛД и ОК необходимо визуализировать трансталамическую плоскость. [ 2 ]
Выше. Это одна и та же плоскость сбора данных для BPD и HC. Возможна визуализация таламуса, серпа по средней линии и коробчатой полости прозрачной перегородки (CSP). Наличие или отсутствие CSP является ключевым фактором в определении аномальной анатомии головного мозга.
Измерения БЛД Плоскости измерения
2. Свод черепа должен быть гладким и симметричным, как указано.
3. Курсор в ближнем поле следует поместить на внешний край свода черепа, а курсор в дальнем поле следует поместить на внутренний край, как указано.
Измерение окружности головы (ГГ)
Выше. Для измерения HC:
1. Измерение проводится через плоскость, которая пересекает 3-й желудочек, таламус и CSP.
2. Свод черепа должен быть гладким и симметричным.
3. Полость прозрачной перегородки (CSP) должна быть видна в передней части головного мозга.
4. Калипер располагается вокруг стенки свода черепа и не должен учитывать толщину кожи головы.
Отличие CSP от столбцов Fornix
Выше. Как показано, CSP выглядит как коробчатая структура в передней части мозга. Гиперэхогенные линии представляют собой медиальные стенки бокового желудочка.
Гиперэхогенные линии представляют собой медиальные стенки бокового желудочка.
Выше. Трехрядная структура не является CSP и представляет собой столбцы свода. Свод представляет собой парные нервные столбы, расположенные чуть ниже CSP. Трансаксиальный вид, когда виден свод, позволяет предположить, что плоскость преобразователя чуть ниже плоскости, необходимой для получения CSP.
Выше. Обратите внимание на разницу между коробчатой структурой, CSP и структурой с 3 параллельными линиями, которые представляют столбцы свода.
Головной индекс (CI)
CI представляет собой индекс или соотношение, которое используется для оценки формы головы. Он рассчитывается путем измерения максимальной ширины (BPD) черепа, деленной на его максимальную длину (затылочно-лобный диаметр, OFD). Спереди назад, OFD, измеряется с курсором, помещенным от внешнего края к внешнему краю костей черепа, как показано. Следующая формула позволяет получить головной указатель:
Следующая формула позволяет получить головной указатель:
ДИ = BPD/OFD x 100
Нормальный головной индекс (CI) = 78,3% [6787895-refs key=”key” limit=число]
1 Стандартное отклонение (SD) = 74%-83%
2 Стандартные отклонения (SD) = 70%-86%
Доликоцефалия
Выше. Доликоцефалия определяется, когда передне-задний диаметр превышает поперечный диаметр, а ДИ <70% (> 2 SD). Доликоцефалия может наблюдаться при ряде состояний, включая маловодие и многоплодную беременность.
Брахцефалия
Выше. Брахицефалия определяется, когда поперечный диаметр больше передне-заднего диаметра, а ДИ > 86% (> 2 SD). Брахицефалия может наблюдаться при ряде состояний, включая синостоз, трисомию 21 и гидроцефалию.
Измерение окружности живота (ОП) Правильная визуализация ОП
Выше. Измерение АС следует проводить по линии кожи в истинном поперечном сечении на уровне впадения пупочной вены, портального синуса и желудка плода. В этом месте отражается размер печени. Визуализируемые ребра должны быть симметричными. Живот не должен быть сдавлен во время получения изображения.
Измерение АС следует проводить по линии кожи в истинном поперечном сечении на уровне впадения пупочной вены, портального синуса и желудка плода. В этом месте отражается размер печени. Визуализируемые ребра должны быть симметричными. Живот не должен быть сдавлен во время получения изображения.
Выше. Правильное измерение переменного тока. Обратите внимание на размещение курсора вне линии кожи. Опять же, ребра симметричны. Виден желудок, идентифицируются пупочная вена и портальный синус.
Неверное изображение переменного тока
Выше. Неправильная визуализация АС. Обратите внимание, что портальный синус не виден, изображения ребер несимметричны, желудок визуализируется плохо.
Выше. Неправильная визуализация АС. Печень визуализируется, но портальный синус определяется нечетко. Изображения ребер несимметричны, желудок визуализируется плохо.
Выше. Неправильная визуализация АС. Печень визуализируется, но пупочная вена не визуализируется, портальный синус не определяется. Почка не должна быть в поле зрения. Желудок виден, но не по отношению к пупочной вене или портальному синусу.
Печень визуализируется, но пупочная вена не визуализируется, портальный синус не определяется. Почка не должна быть в поле зрения. Желудок виден, но не по отношению к пупочной вене или портальному синусу.
Измерение длины бедра (FL)
Выше. Длинная ось диафиза бедренной кости наиболее точно измеряется, когда ультразвуковой луч озвучивания перпендикулярен диафизу. Хрящ на концах бедренной кости не должен учитываться при измерении.
Выше. Между эпифизом следует измерять только диафиз, который представляет собой часть длинной кости, образованную первичным центром окостенения.
Выше. Обратите внимание на головку бедренной кости, которая отличается от эпифиза бедренной кости.
Измерение длины плечевой кости (HL)
Выше. Принципы измерения HL соответствуют принципам измерения бедренной кости. Инсонирование ультразвукового луча лучше всего направлять перпендикулярно, и только диафиз измеряется после того, как идентифицирована область предплечья и плеча.
Размер стопы
Длина стопы плода измеряется от кончика самого длинного пальца ноги (обычно второго пальца) до кончика зарубца. [ 3 ] Таблица размеров стопы плода и гестационного возраста представлена по адресу: http://www.drhern.com/pdfs/corrfetal1026.pdf
Измерение радиуса и локтевой кости
. Выше. Локтевая кость длиннее лучевой. Обратите внимание, что он доходит до локтя выше лучевой кости. Лучевая кость находится на стороне большого пальца, а локтевая — на стороне 5-го пальца или мизинца предплечья. Опять же, измерение легче установить, когда ультразвуковой луч перпендикулярен длинной кости.
Размер голени и малоберцовой кости
Среди костей голени малоберцовая кость меньше большеберцовой. Большеберцовая кость длиннее малоберцовой, и большеберцовая кость начинается ближе к колену по сравнению с малоберцовой.
Орбитальное измерение
Выше.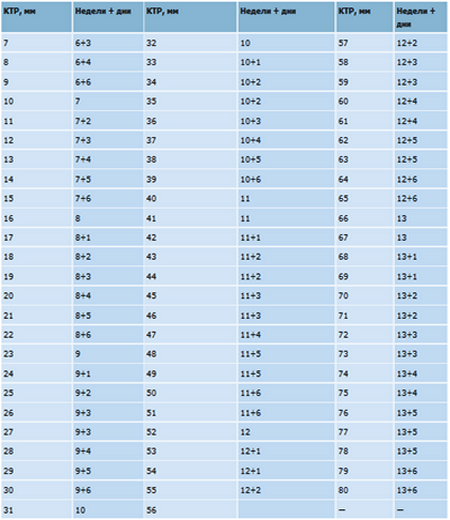 Орбиты и хрусталик глаза можно увидеть, когда обе орбиты находятся в корональной или аксиальной проекции, и наиболее легко визуализируются, когда головка плода находится в прямом затылочно-заднем положении.
Орбиты и хрусталик глаза можно увидеть, когда обе орбиты находятся в корональной или аксиальной проекции, и наиболее легко визуализируются, когда головка плода находится в прямом затылочно-заднем положении.
Бинокулярное расстояние (БПК)
БПК измеряется от внешнего края одной орбиты до внешнего края другой орбиты. Эти измерения могут быть полезны для оценки некоторых синдромов, потенциальных аномалий кариотипа, тяжелой задержки роста или для оценки возраста плода, когда другие измерения трудно получить.
Внутриглазной диаметр (ВГД)
ВГД представляет собой расстояние от внешнего края до внешнего края между орбитами. Его можно измерять по тем же причинам, что и БПК, и при подозрении на аномалии лица.
Аномалии матки Точность 3-D УЗИ по сравнению с МРТ в диагностике аномалий мюллеровых протоков.
Трехмерное (3-D) УЗИ по сравнению с магнитно-резонансной томографией (МРТ) в диагностике аномалий мюллеровых протоков обеспечивает высокую точность .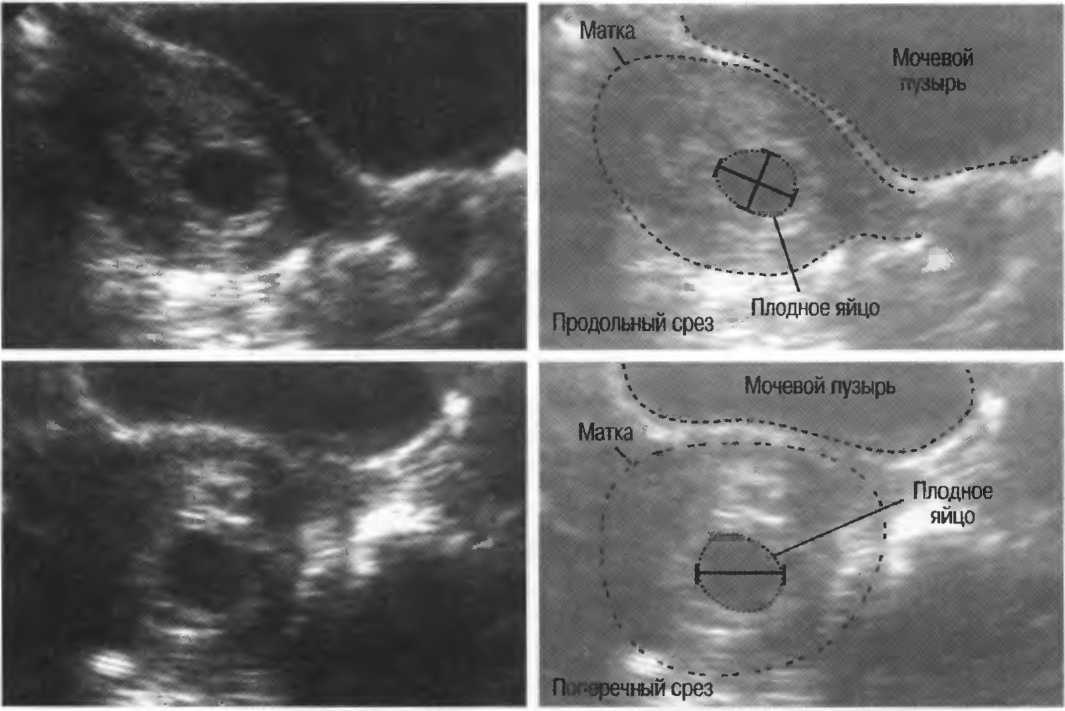 [ 4 ] (Эта статья представляет собой отличный обзор некоторых аномалий матки. Полный текст доступен по адресу: https://obgyn.onlinelibrary.wiley.com/doi/full/10.1002/uog.14825). После подозрения на аномалии матки при двумерном сканировании 60 женщин были обследованы с помощью 3-D УЗИ и МРТ. По сравнению с МРТ, 3-D УЗИ имело чувствительность 100% для выявления дисморфии матки, а каппа составляла 1,00. Для половины матки чувствительность составила 100%, а каппа — 1,00. Для разделенных маток чувствительность составила 100%, а каппа — 0,9.18. Для бикорпоральных маток чувствительность составила 83,3%, каппа — 0,900. Таким образом, 3D-УЗИ обладает высокой точностью для диагностики пороков развития матки, а также имеет хороший уровень согласия с МРТ в классификации различных аномалий.
[ 4 ] (Эта статья представляет собой отличный обзор некоторых аномалий матки. Полный текст доступен по адресу: https://obgyn.onlinelibrary.wiley.com/doi/full/10.1002/uog.14825). После подозрения на аномалии матки при двумерном сканировании 60 женщин были обследованы с помощью 3-D УЗИ и МРТ. По сравнению с МРТ, 3-D УЗИ имело чувствительность 100% для выявления дисморфии матки, а каппа составляла 1,00. Для половины матки чувствительность составила 100%, а каппа — 1,00. Для разделенных маток чувствительность составила 100%, а каппа — 0,9.18. Для бикорпоральных маток чувствительность составила 83,3%, каппа — 0,900. Таким образом, 3D-УЗИ обладает высокой точностью для диагностики пороков развития матки, а также имеет хороший уровень согласия с МРТ в классификации различных аномалий.
Частота неполных сканирований во втором триместре
Среди 4000 женщин, подвергшихся сканированию во втором триместре, небольшой процент был неполным из-за неблагоприятного положения плода. [ 5 ] Среди участников исследования 4,2% вернулись для повторного сканирования в течение двух недель. В 2,6% случаев при последующем сканировании требовалось только одно представление, а в 1,6% требовалось более одного просмотра. Наиболее трудными органами для визуализации во время первоначального сканирования были: мозолистое тело (1,8%), лицо плода (1,7%), червь мозжечка (1,1%) и сердце плода (1,0%).
[ 5 ] Среди участников исследования 4,2% вернулись для повторного сканирования в течение двух недель. В 2,6% случаев при последующем сканировании требовалось только одно представление, а в 1,6% требовалось более одного просмотра. Наиболее трудными органами для визуализации во время первоначального сканирования были: мозолистое тело (1,8%), лицо плода (1,7%), червь мозжечка (1,1%) и сердце плода (1,0%).
Каталожные номера
Резюме: PMID: 12797224 [назад]
Резюме: PMID: 6787895 [назад]
Резюме: PMID: 6691014 [назад]
Резюме: PMID: 256 [назад]
Резюме: PMID: 26507696 [назад]
Изображения и что ожидать
Иногда называемое сканированием анатомии, 18-недельное УЗИ может помочь в оценке развития плода и выявлении осложнений.
18-я неделя беременности обычно является самым ранним сроком, когда медицинский работник может выполнить сканирование анатомии.
Во время 18-недельного ультразвукового исследования врач или техник УЗИ использует ультразвуковой аппарат для осмотра различных частей развивающегося плода, включая мозг, сердце, желудок, почки, череп и половые органы. Обычно при этом сканировании можно определить пол плода.
Ультразвук работает, посылая звуковые волны в тело. Части тела, включая развивающийся плод, посылают эти звуковые волны обратно. Основываясь на том, сколько времени требуется волнам, чтобы вернуться к ультразвуковому аппарату, аппарат может определить, насколько далеко находятся различные части тела, и визуализировать изображение, отображающее эту информацию.
В большинстве случаев людям не нужно делать ничего особенного для подготовки к анатомическому сканированию.
Во время 18-недельного УЗИ техник УЗИ или врач использует датчик, который выглядит как пульт дистанционного управления.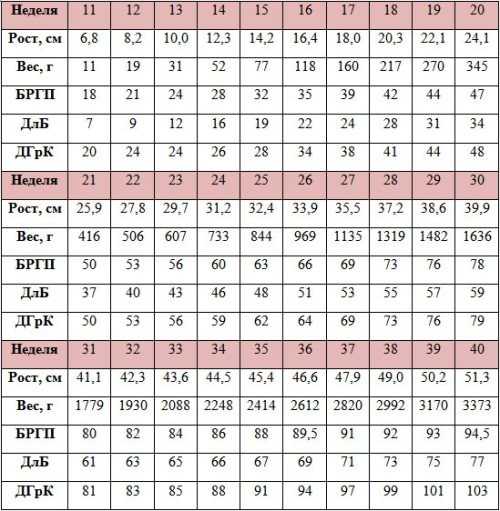 Они наносят гель на нижнюю часть желудка и втирают датчик в эту область, чтобы получить четкие изображения.
Они наносят гель на нижнюю часть желудка и втирают датчик в эту область, чтобы получить четкие изображения.
Иногда врач также вводит датчик во влагалище, чтобы получить более четкое изображение. Узнайте больше о трансвагинальном УЗИ здесь.
УЗИ в 18 недель обычно занимает больше времени, чем более ранние УЗИ, которые врачи используют для определения даты беременности. Медработник может попросить женщину пошевелиться, попить воды или сходить в туалет, чтобы побудить плод изменить положение.
Цель
Врач или техник проверят ряд факторов во время этого УЗИ, в том числе:
- развитие половых органов и пол плода
- развитие черепа и головного мозга
- развитие сердца, в том числе наличие сердце имеет четыре камеры
- развитие органов, таких как почки, легкие и кишечник
- признаки расщелины неба и других генетических аномалий
- развитие плаценты, в том числе правильное ее расположение
- уровень амниотической жидкости
18 Недельное ультразвуковое исследование дает много важной информации, в том числе:
- Нормально ли развивается плод: Медицинский работник может определить, может ли ребенок нуждаться в медицинской помощи сразу после рождения.

- Общее состояние во время беременности: Проблемы с плацентой или амниотической жидкостью могут означать, что беременной женщине необходимо обратиться к врачу, специализирующемуся на беременностях высокого риска. В некоторых случаях — например, если у беременной женщины есть приращение плаценты — роды могут потребоваться в операционной или в специализированной больнице.
- Решения о родах: Сканирование анатомии может помочь в принятии решений о родах. Например, если женщина подумывает о домашних родах, сканирование анатомии может показать, представляет ли это какой-либо особый риск.
Ограничения
УЗИ через 18 недель не является идеальным диагностическим инструментом. Он не может обнаружить все врожденные недостатки. Более того, изображения, которые он производит, не являются фотографиями и могут не давать полностью точной информации. Иногда невозможно увидеть все части плода. Небольшие тени и проблемы с позиционированием могут затруднить диагностику состояния беременности.
Поскольку в возрасте 18 недель плод все еще относительно мал, люди, решившие пройти сканирование анатомии в этот ранний срок, могут не получить четкого изображения. Их поставщик может порекомендовать им пройти вагинальное УЗИ или вернуться позже во время беременности, если какие-либо изображения нечеткие или есть признаки того, что могут быть проблемы с плодом.
Традиционные ультразвуковые исследования, иногда называемые двухмерными ультразвуковыми исследованиями, дают размытые и зернистые изображения, которые неподготовленному человеку может быть трудно понять. В то время как большинство людей могут различить более крупные формы, такие как череп и туловище, на этих ультразвуковых изображениях труднее увидеть мелкие детали.
На УЗИ можно увидеть, как плод двигается или брыкается. Примерно в этом возрасте развивается сосательный рефлекс, поэтому они могут видеть, как плод сосет большой палец.
В настоящее время многие поставщики медицинских услуг регулярно предлагают 3D-УЗИ.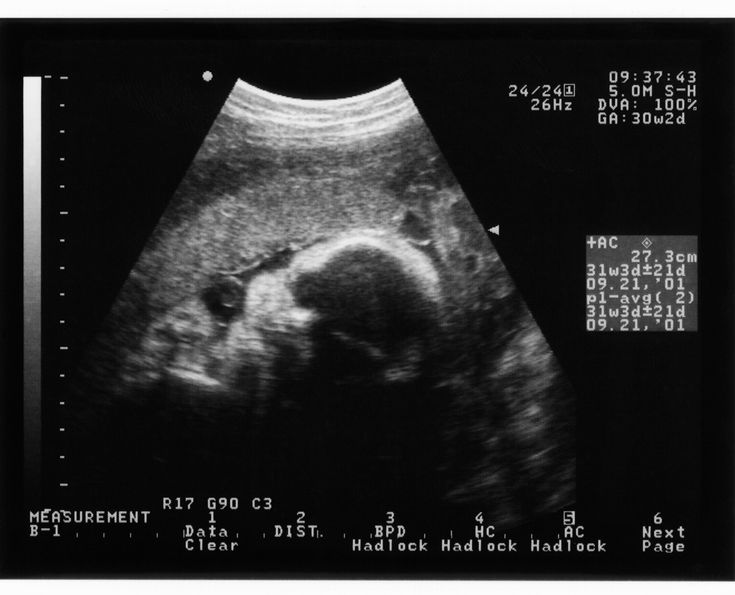 В этих сканированиях используется тот же базовый процесс, что и в 2D-УЗИ, но они визуализируют фотографию на основе звуков под разными углами для создания составного изображения плода. Этот метод позволяет легче увидеть особенности плода, в том числе более мелкие части тела, такие как пальцы рук, ног и даже гениталии.
В этих сканированиях используется тот же базовый процесс, что и в 2D-УЗИ, но они визуализируют фотографию на основе звуков под разными углами для создания составного изображения плода. Этот метод позволяет легче увидеть особенности плода, в том числе более мелкие части тела, такие как пальцы рук, ног и даже гениталии.
УЗИ 4D обеспечивает еще большую точность. Эти сканирования делают много изображений в секунду, чтобы создать очень подробное изображение плода. Люди могут видеть, как двигается плод, а иногда даже улыбаться или сосать большой палец.
Поскольку 4D-УЗИ дает гораздо больше деталей, врачи иногда используют их для оценки нормального поведения плода. Эта оценка может предоставить полезную информацию о развитии, особенно когда врач не может получить четкое изображение или есть признаки аномалии на 2D- или 3D-УЗИ.
Для многих людей УЗИ в 18 недель — это первая возможность увидеть плод вблизи и узнать его пол. Для других это может быть пугающей процедурой, особенно если они опасаются осложнений.