Содержание
Разгибательные вставления головки плода презентация, доклад
ThePresentationru
- Регистрация |
- Вход
- Загрузить
- Главная
- Разное
- Дизайн
- Бизнес и предпринимательство
- Аналитика
- Образование
- Развлечения
- Красота и здоровье
- Финансы
- Государство
- Путешествия
- Спорт
- Недвижимость
- Армия
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Страхование
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Презентация на тему Презентация на тему Разгибательные вставления головки плода, предмет презентации: Медицина. Этот материал содержит 5 слайдов. Красочные слайды и илюстрации помогут Вам заинтересовать свою аудиторию. Для просмотра воспользуйтесь проигрывателем, если материал оказался полезным для Вас — поделитесь им с друзьями с помощью социальных кнопок и добавьте наш сайт презентаций ThePresentation.ru в закладки!
Этот материал содержит 5 слайдов. Красочные слайды и илюстрации помогут Вам заинтересовать свою аудиторию. Для просмотра воспользуйтесь проигрывателем, если материал оказался полезным для Вас — поделитесь им с друзьями с помощью социальных кнопок и добавьте наш сайт презентаций ThePresentation.ru в закладки!
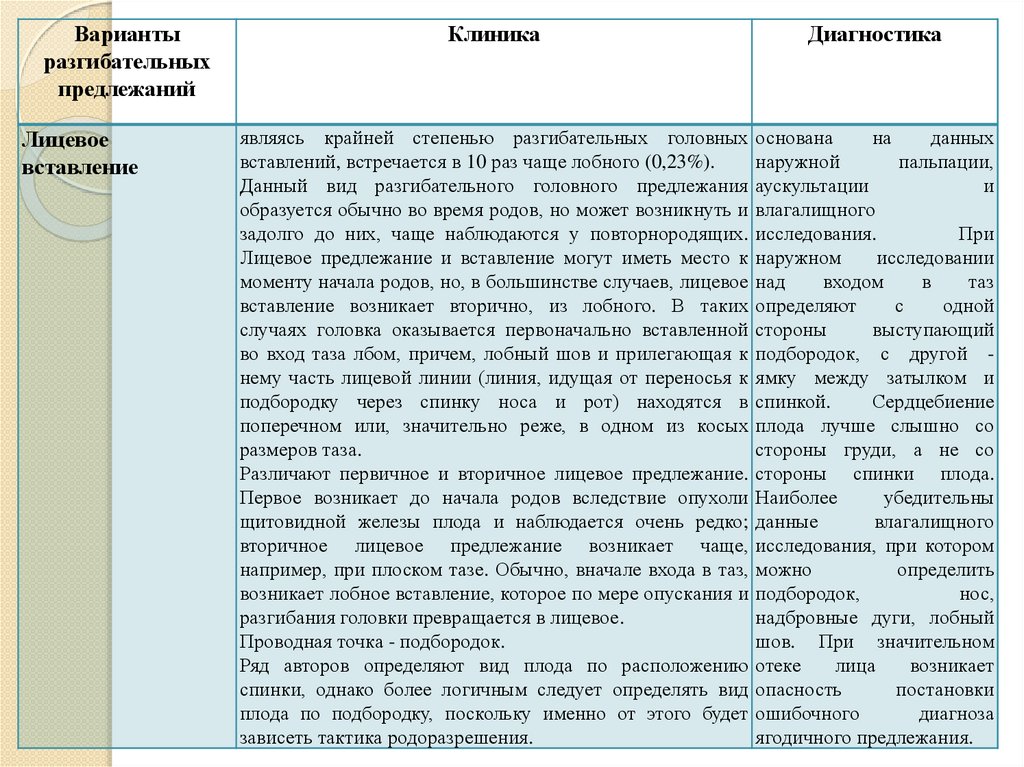
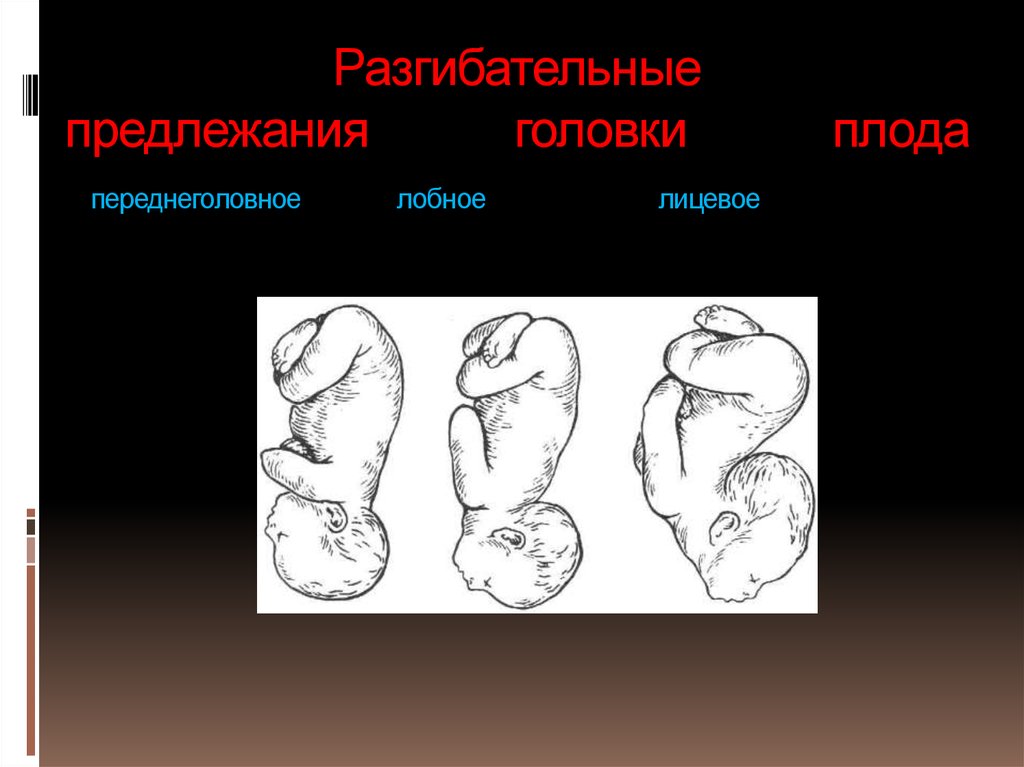
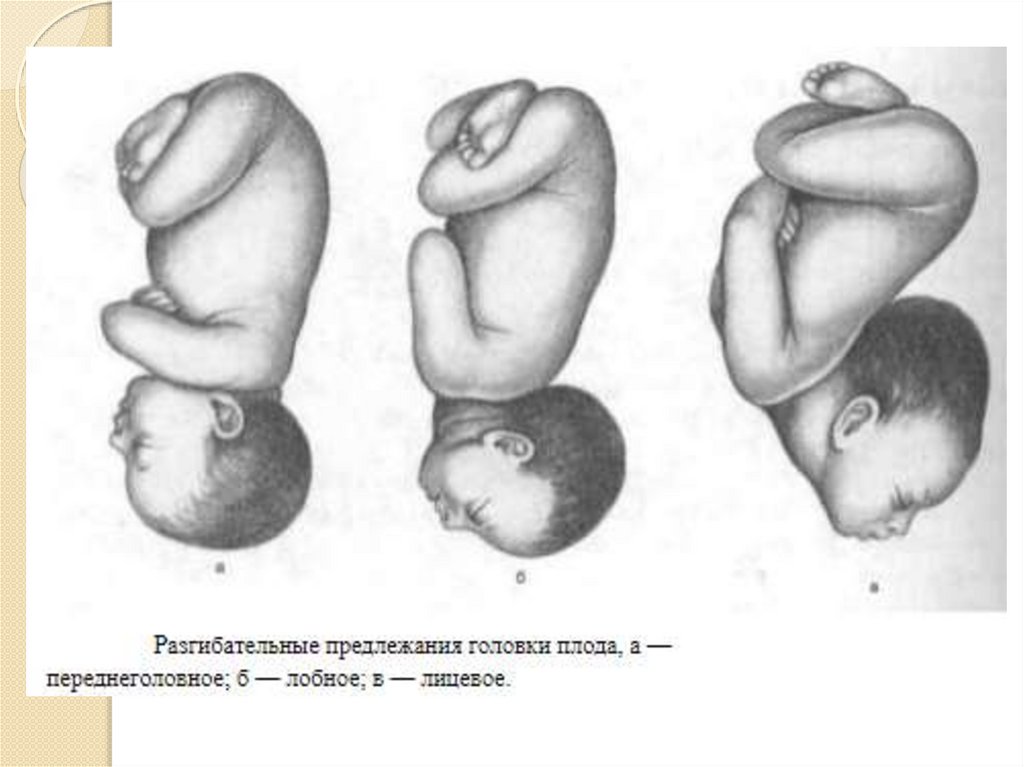
Разгибательные вставления головки плода
Скачать презентацию
Обратная связь
Если не удалось найти и скачать презентацию, Вы можете заказать его на нашем сайте. Мы постараемся найти нужный Вам материал и отправим по электронной почте. Не стесняйтесь обращаться к нам, если у вас возникли вопросы или пожелания:
Email: Нажмите что бы посмотреть
Что такое ThePresentation.
 ru?
ru?Это сайт презентаций, докладов, проектов, шаблонов в формате PowerPoint. Мы помогаем школьникам, студентам, учителям, преподавателям хранить и обмениваться учебными материалами с другими пользователями.
Для правообладателей
|
Заглавная страница
КАТЕГОРИИ: Археология Финансы Химия Экология ТОП 10 на сайте Приготовление дезинфицирующих растворов различной концентрации Техника нижней прямой подачи мяча. Франко-прусская война (причины и последствия) Организация работы процедурного кабинета Смысловое и механическое запоминание, их место и роль в усвоении знаний Коммуникативные барьеры и пути их преодоления Обработка изделий медицинского назначения многократного применения Образцы текста публицистического стиля Четыре типа изменения баланса Задачи с ответами для Всероссийской олимпиады по праву Мы поможем в написании ваших работ! ЗНАЕТЕ ЛИ ВЫ? Влияние общества на человека Приготовление дезинфицирующих растворов различной концентрации Практические работы по географии для 6 класса Организация работы процедурного кабинета Изменения в неживой природе осенью Уборка процедурного кабинета Сольфеджио. Все правила по сольфеджио Балочные системы. |
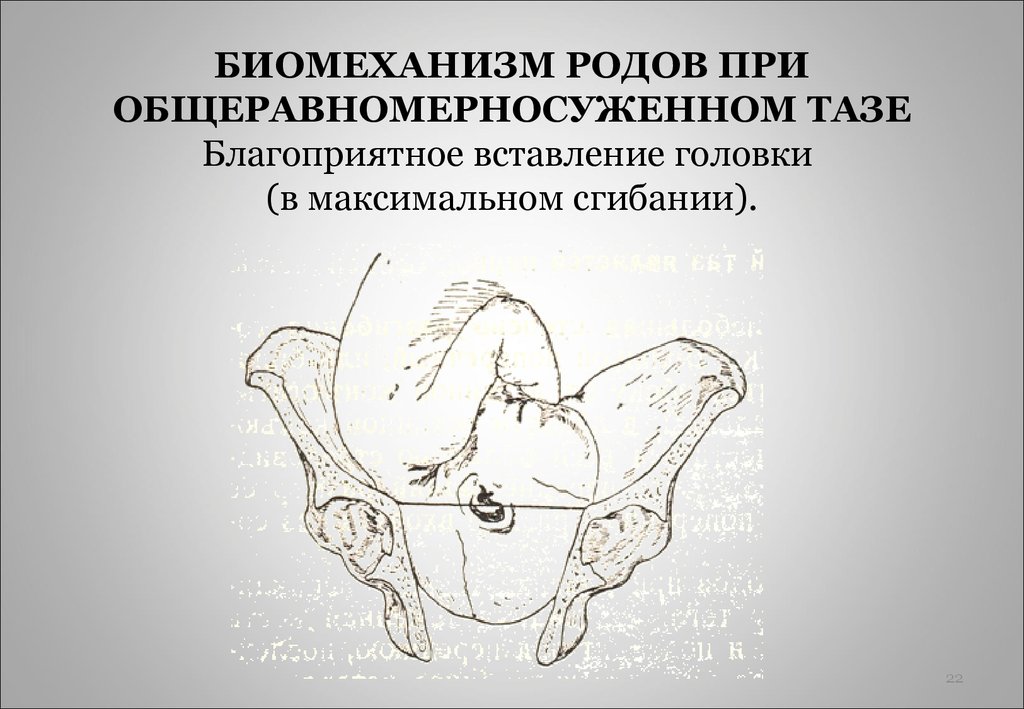
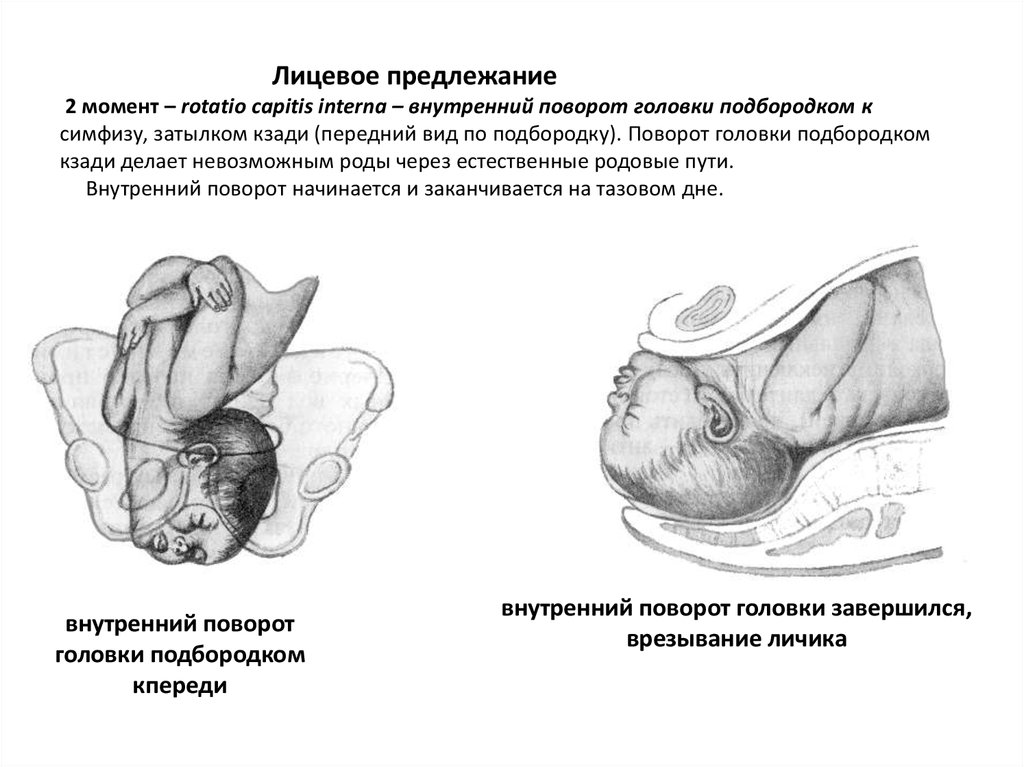
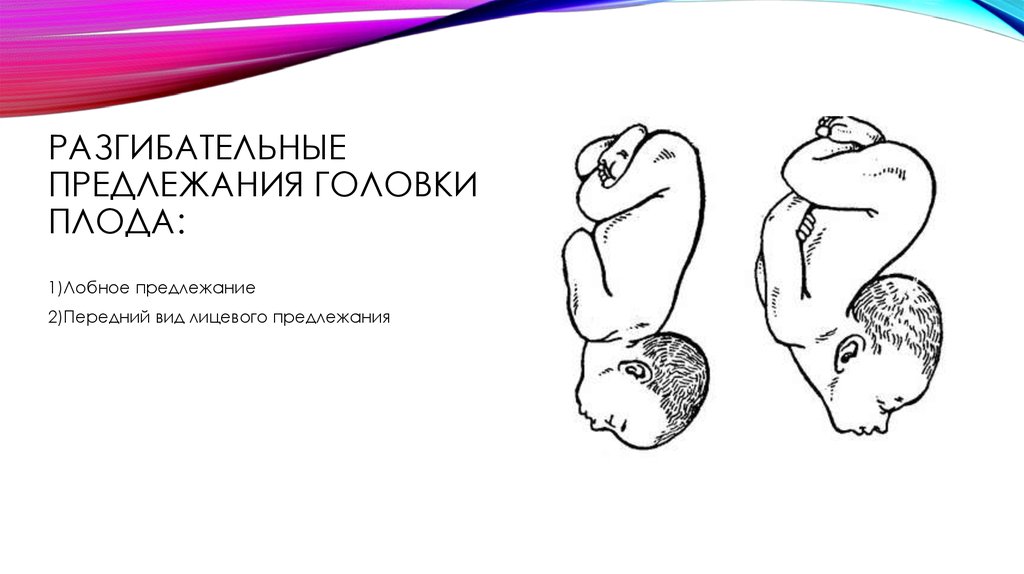
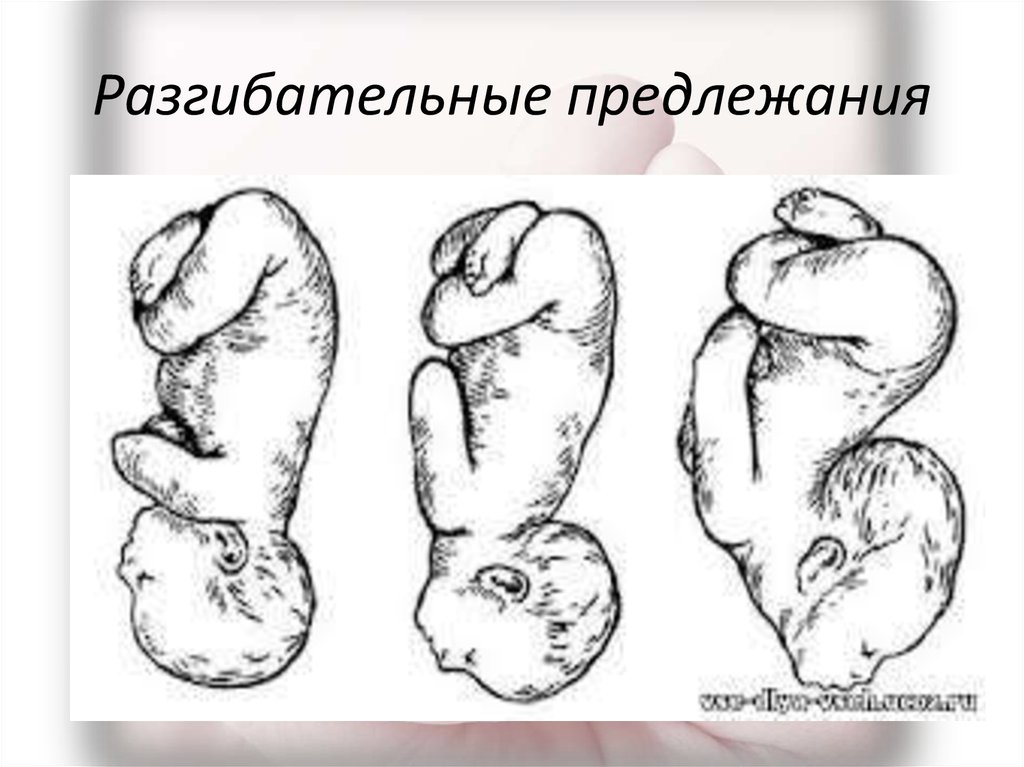
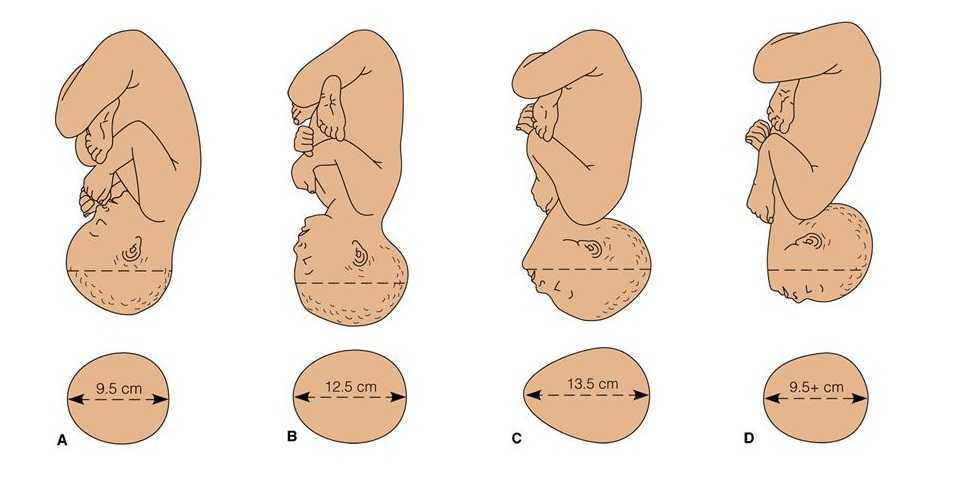
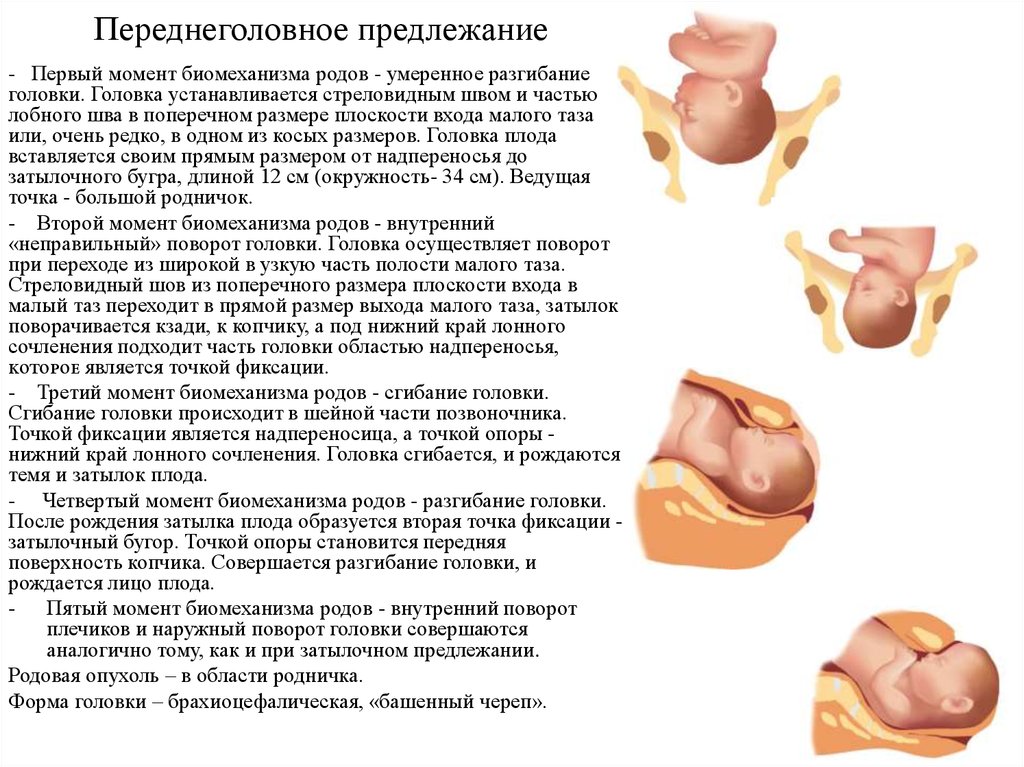
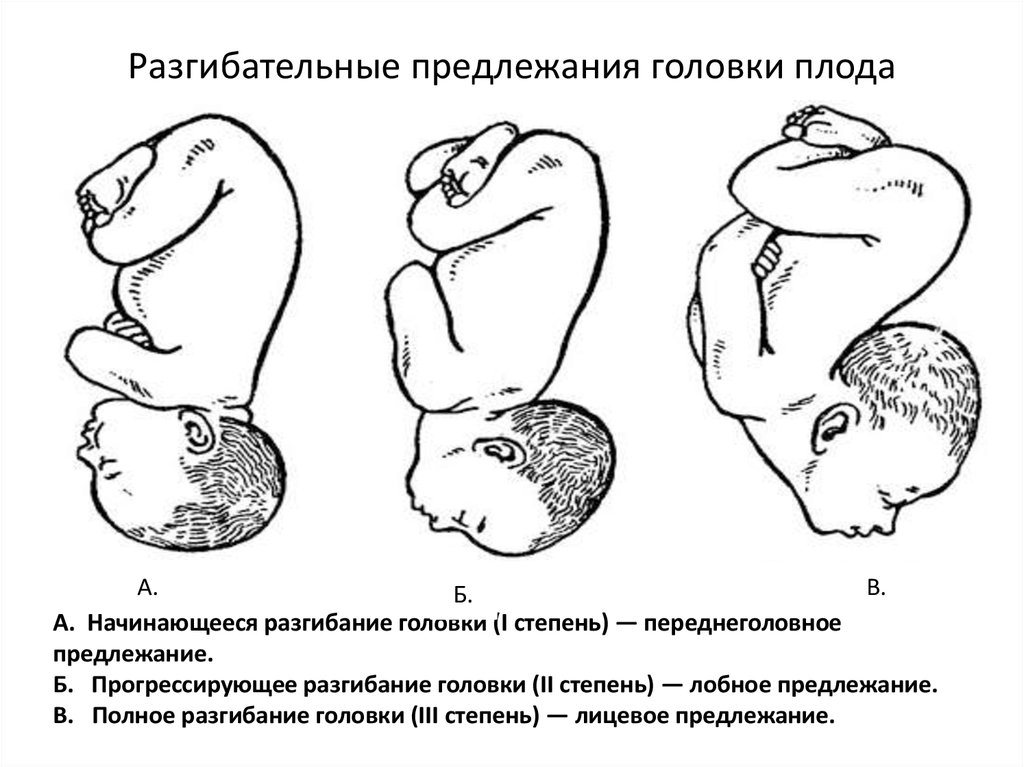
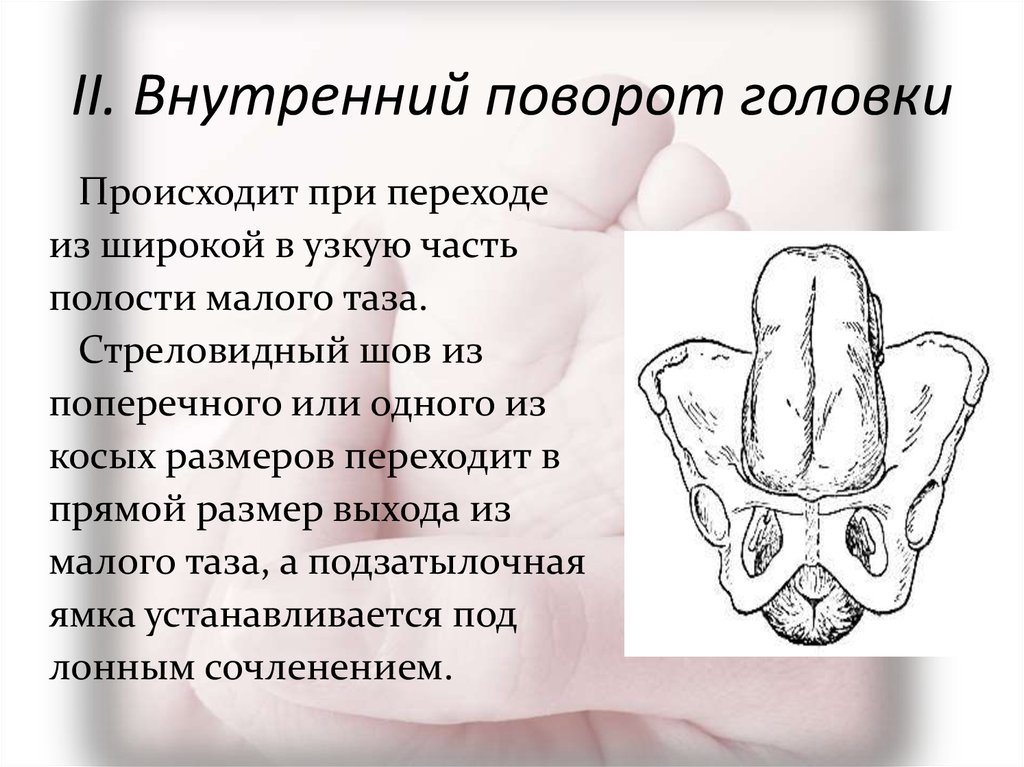
⇐ ПредыдущаяСтр 2 из 8Следующая ⇒ Головка плода в ряде случаев вступает во вход в таз в состоянии разгибания. В зависимости от степени разгибания возникает тот или иной вариант вставления: переднеголовное — умеренное разгибание, лобное — средняя степень разгибания, лицевое — максимальное разгибание. К факторам, способствующим формированию разгибательных вставлений, оносятся отклонения от нормы формы и размеров таза (простой плоский, плоскорахитический таз), понижение тонуса мускулатуры матки, в частности ее нижнего сегмента, снижение тонуса плода, наличие большой или малой величины головки плода. К разгибательным вставлениям может привести нарушение членорасположения плода (например, запрокидывание ручек за шею), особенности строения атлантозатылочного сочленения, затрудняющие сгибание головки. Возможными причинами возникновения разгибательных предлежании являются многоводие и многоплодие. Психопрофилактический метод подготовки женщин к родам и его обоснование.Составные части,сроки проведения,эффективность. Одним из важных разделов работы врача с беременной является психопрофилактическая подготовка ее к родам. На современном этапе такая подготовка включает в себя занятия с врачами: акушером, психологом, педиатром, а также комплекс физических упражнений и специальной дыхательной гимнастики, общее ультрафиолетовое облучение (УФО), использование кислородного коктейля. При необходимости проводят медикаментозное обезболивание родов. Б13. 1 Интранатальная охрана плода: Влияние родов на состояние плода: плод испытывает нарастающее действие гипоксии, гиперкапнии, ацидоза. Схватка сопровождается снижением маточной гемодинамики. Осложненный родовой акт усугубляет внутриутробную гипоксию. В родах состояние плода ухудшается параллельно повышению фармакологической нагрузки, причем некоторые пр-ты оказ. не прямое токсич. д-е, а опосредованное. Значение полож-я тела роженицы: положение беремен. Оперативное родоразрешение: Все операции характ. ↑ травматичн-тью для плода. В тоже время они помогают ↓ перинатальную смертность. Налож-е А. щипцов – может привести к родовой травме н/р. Кесарево сечение – позволяет сущ. ↓ перинатальную смертность. Решающее значение имеет своевременность проведения операции, когда удается избежать затяжных родов, длительного безводного промежутка и начавшейся гипоксии плода. Отрицательное влияние п\на плод могут оказать неправильно выбранная анестезия, технические погрешности. Особенности ухода: после извлечения из матки ребенку проделывается обычный круг реанимционных мероприятий, назначается аэрозоль терапия, нередко – стимуляторы дых. Родовая травма: различают родовую травму, родовые повреждения и акушерскую травму. Первые возникают под действием физических нагрузок, свойственных осложнений родам. Вторые легче возникают там, где имеется фон неблагоприятного внутриутробного развития, усугубленный гипоксией в родах. При острых или хронических заболеваниях женшины, отравлениях, патологическом течении беременности, многоводии, многоплодии, перенашивании/недонашивании беременности, быстрых/затяжных родах, создаются условия для возникновения родовой травмы. Причины внутриутробной гипоксии и гибели плода в родах: Различают острую и хроническую гипоксию плода: Хроническая – 1. Заб-я матери (декомпенс. пороки сердца, СД, анемия, бронхолегоч. патология, интоксикации, инф-я). 2. Осложнения беременности: поздний гестоз, перенашивание, многоводие. Острая – 1. Неадекватная перфузия крови к плоду из материнской части плаценты. 2. Отслойка плаценты. 3. Пережатие пуповины. 4. Неспособность переносить изменения оксигенации, связ. с сокращением матки. Причины гибели плода в родах: 1. Асфиксия плода. 2. Гемолитич. болезнь. 2. Родовые травмы. 3. ВУИ. 4. Пороки развития плода 2 Преэклампсия и эклампсия, лечение, особ-и ведения: Нефропатия развивается на фоне водянки или (гипертоническая болезнь, нефрит). Симптомы: отеки, гипертензия, протеинурия. Возможно появление общемозговых симптомов. При тяжелом течении возможен переход в преэклампсию и эклампсию. Нефропатия оказывает неблагоприятное влияние на плод (гипотрофия, внутриутробная гибель).Лечение. Бессолевая диета, ограничение жидкости, витаминотерапия, препараты глюкозы, в/м введение сульфата магния по 20 мл 25% раствора 4-5 раз в день (не более 25 г чистого вещества в сутки), кислородотерапия, дибазол, папаверин, резерпин, диуретики. Преэклампсия. Появляется, если не производится госпитализация, на различных сроках ОПГ. Это та же нефропатия , но с присоединением головной боли, ухудшением зрения, появлением болей в эпигастральной области ( может сопровождаться рвотой). Морфологически это отек мозга и сетчатки глаза, мелкие кровоизлияния о слизистой желудка. Эклампсия характеризуется судорогами с потерей сознания. Возникает на фоне нефропатии или преэклампсии. Развитие судорог: I этап — появляются мелкие фибриллярные сокращения мышц лица, переходящие на верхние конечности; II этап — тонические судороги мышц всей скелетной мускулатуры; больная теряет сознание, дыхание отсутствует, зрачки расширены, цианоз кожи и слизистых оболочек; III этап — клонические судороги мышц туловища, затем верхних и нижних конечностей; появляется нерегулярное дыхание, изо рта выделяется пена; IV этап — коматозное состояние. Лечение (Строганова): создание лечебно-охранительного режима; проведение мероприятий, направленных на нормализацию функций организма; применение медикаментозных средств для устранения эклампсии; быстрое и бережное родоразрешение. Все манипуляции (акушерские исследования, измерение АД, инъекции, катетеризация) выполняют под наркозом. При возникновении припадка судорог дают эфирно-кислородный наркоз или нейролептанальгезии (дроперидол, седуксен). Во время II и III этапов припадка наркоз временно прекращают. Съемные зубные протезы извлекают, между челюстями вводят роторасширитель. Больной дают кислород после каждого припадка. Эклампсия в родах требует ускоренного родоразрешения (раннее вскрытие плодного пузыря, наложение акушерских щипцов), возможно Кесарево сечение. Профилактика поздних токсикозов в женских консультациях (обучение гигиене беременных, фи-зиопсихопрофилактическая подготовка), диету № 7, витамины, настои лекарственных растений (корня валерианы, травы пустырника), кислородные коктейли. ⇐ Предыдущая12345678Следующая ⇒ Читайте также: Техника прыжка в длину с разбега Тактические действия в защите История Олимпийских игр История развития права интеллектуальной собственности |
|
Последнее изменение этой страницы: 2016-09-17; просмотров: 385; Нарушение авторского права страницы; Мы поможем в написании вашей работы! infopedia.su Все материалы представленные на сайте исключительно с целью ознакомления читателями и не преследуют коммерческих целей или нарушение авторских прав. Обратная связь — 161.97.168.212 (0.007 с.) |
Длинный разгибатель пальцев: начало, прикрепление и действие
Автор:
Яна Васкович, врач
•
Рецензент:
Димитриос Митилинаиос, доктор медицины, доктор философии
Последнее рассмотрение: 06 июля 2022 г.
Время считывания: 6 минут
Длинный разгибатель пальцев (мышца EDL) представляет собой перообразную мышцу переднего (разгибательного) отдела голени. Помимо мышцы EDL, этот отдел также содержит переднюю большеберцовую мышцу, длинный разгибатель большого пальца и малоберцовую (малоберцовую) третью мышцу.
Поскольку все эти мышцы пересекают тыльную сторону голеностопного сустава, их общей функцией является тыльное сгибание стопы . Поскольку длинный разгибатель пальцев также пересекает подтаранный, плюснефаланговый и межфаланговый суставы стопы, он также выворачивает стопу и разгибает пальцы.
В этой статье мы обсудим анатомию и функцию длинного разгибателя пальцев.
| Происхождение | (Проксимальная половина) медиальная поверхность малоберцовой кости, латеральный мыщелок большеберцовой кости, межкостная перепонка |
| Вставка | Дистальные и средние фаланги 2-5 пальцев |
| Действие | Плюснефаланговые и межфаланговые суставы 2-5: разгибание пальцев стопы; Голеностопный сустав: тыльное сгибание стопы; Подтаранный сустав: выворот стопы |
| Иннервация | Глубокий малоберцовый нерв (L5, S1) |
| Кровоснабжение | Передняя большеберцовая, малоберцовая, передняя латеральная лодыжковая, латеральная предплюсневая, плюсневая, подошвенная и пальцевая артерии |
Содержимое
- Начало и введение
- Отношения
- Иннервация
- Кровоснабжение
- Функция
- Источники
+ Показать все
Происхождение и вставка
Длинный разгибатель пальцев
Длинный разгибатель пальцев
1/3
Extensor digitorum longus начинается от нижней части латерального мыщелка большеберцовой кости, проксимальной половины медиальной поверхности малоберцовой кости и передней поверхности межкостной перепонки (самой верхней ее части). Часть его начала на мыщелке большеберцовой кости срастается с отходящими волокнами длинной малоберцовой мышцы.
После своего происхождения мышца спускается вниз и чуть выше лодыжки дает сухожилие, которое проходит под верхним удерживателем разгибателей и через нижний удерживатель разгибателей. Поскольку все мышечные волокна прикрепляются с одной стороны сухожилия, эта мышца классифицируется как одноперистая мышца .
В нижнем удерживателе разгибателей сухожилие расщепляется на четыре меньших сухожилия , которые все вместе покрыты синовиальной оболочкой. После выхода из удерживателя четыре сухожилия расходятся к пальцам ног. Поверхностно к проксимальным фалангам каждое сухожилие расширяется и образует треугольную спинные пальцевые расширения (или разгибательные капюшоны). Медиальная часть каждого капюшона разгибателя сливается с соответствующими сухожилиями червеобразных мышц, а латеральные части, относящиеся ко 2-4 пальцам, соединяются с сухожилиями короткого разгибателя пальцев.
После выхода из удерживателя четыре сухожилия расходятся к пальцам ног. Поверхностно к проксимальным фалангам каждое сухожилие расширяется и образует треугольную спинные пальцевые расширения (или разгибательные капюшоны). Медиальная часть каждого капюшона разгибателя сливается с соответствующими сухожилиями червеобразных мышц, а латеральные части, относящиеся ко 2-4 пальцам, соединяются с сухожилиями короткого разгибателя пальцев.
Капюшоны разгибателей проходят по проксимальным фалангам, и на уровне основания средних фаланг каждый из них далее делится на центральный пучок и два латеральных тяжа. Центральные полосы прикрепляются к основанию дистальных фаланг четырех боковых пальцев соответственно. боковые тяжи продолжаются над средними фалангами и чуть проксимальнее дистальных фаланг, каждая их пара сливается в один сухожильный тяж. Эти новообразованные тяжи прикрепляются к основаниям средних фаланг боковых четырех пальцев.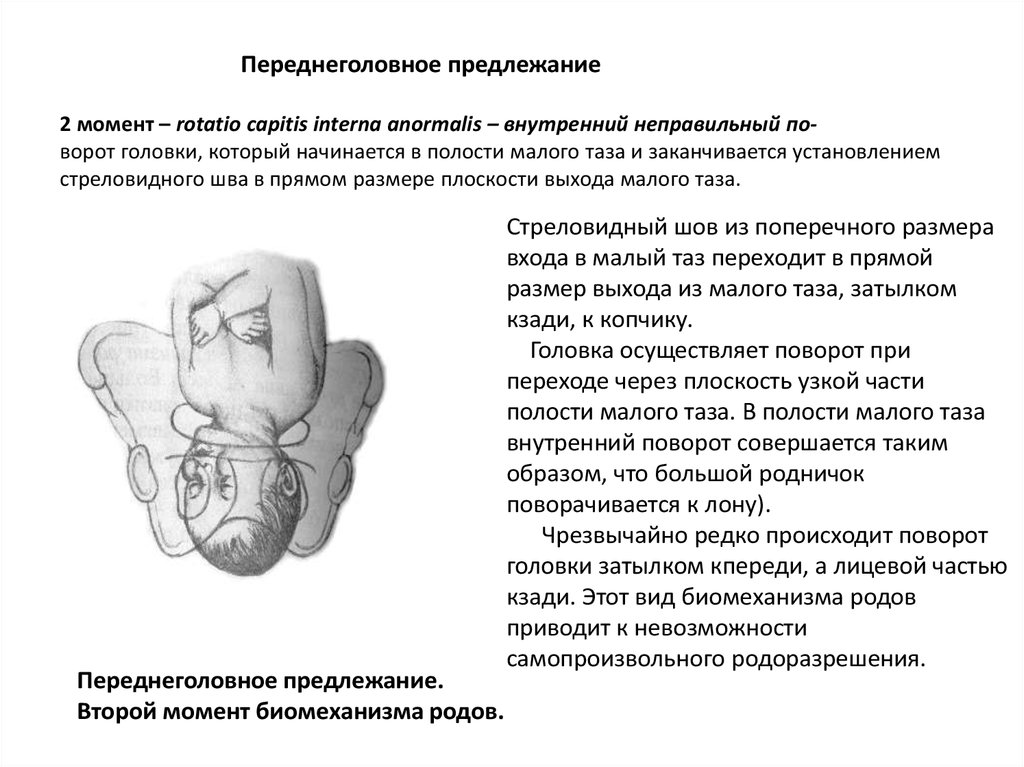
Отношения
Длинный разгибатель пальцев
Длинный разгибатель пальцев
1/4
Эта мышца является самой латеральной из всех мышц разгибательного отдела и лежит латеральнее передней большеберцовой мышцы и длинного разгибателя большого пальца. Передняя большеберцовая артерия и вена проходят между длинным разгибателем пальцев и передней большеберцовой мышцей.
Находясь в пределах нижнего удерживателя разгибателей, дистальная часть мышцы пересекает переднюю сторону голеностопного сустава. Пересекая сетчатку, сухожилие длинного разгибателя пальцев располагается на медиально, латеральнее сухожилия третичной малоберцовой мышцы и латерально на сухожилия длинного разгибателя большого пальца. На тыльной поверхности стопы сухожилия мышечного ряда поверхностно к короткому разгибателю пальцев.
Иннервация
Длинный разгибатель пальцев иннервируется глубоким малоберцовым нервом (L5, S1), ветвью общего малоберцового нерва.
Глубокий малоберцовый нерв
Глубокий малоберцовый нерв
1/5
Синонимы: Глубокий малоберцовый нерв, Nervus peroneus profundus
Кровоснабжение
Ножная часть мышцы снабжается двумя артериями голени; проксимальная часть кровоснабжается передней большеберцовой артерией , а дистальная часть получает кровь из малоберцовой артерии .
Сухожилия мышцы васкуляризируются передней латеральной лодыжковой, латеральной предплюсневой, плюсневой, подошвенной и пальцевой артериями.
Функция
Тыльное сгибание стопы Основное действие длинного разгибателя пальцев состоит в разгибании боковых четырех пальцев стопы в плюснефаланговом суставе. Это означает, что при самостоятельном действии он не может разгибать пальцы на всю длину, разгибаясь только в плюснефаланговых, в то время как в межфаланговых суставах пальцы остаются согнутыми. Однако, сокращаясь вместе с червеобразными мышцами, которые являются основными разгибателями межфаланговых суставов, эта мышца способствует разгибанию в каждом суставе между костями боковых четырех пальцев стопы.
Действуя в синергии с передней большеберцовой мышцей, длинным разгибателем большого пальца стопы и третичной малоберцовой мышцей, эта мышца участвует в тыльном сгибании стопы при фиксации их проксимальных прикреплений. Когда дистальные крепления зафиксированы и тело находится в анатомическом положении, все четыре мышцы выводят туловище и нижнюю конечность вперед . Это действие перемещает точку опоры веса тела с проксимальной на дистальную часть стопы.
Все эти действия важны для цикла походки; тыльное сгибание изгибает и поднимает стопу над поверхностью для ходьбы, в то время как разгибание пальцев удерживает пальцы вытянутыми до тех пор, пока пятка не коснется земли.
Проверьте себя по длинному разгибателю пальцев и другим мышцам ноги, чтобы закрепить полученные знания!
Источники
Весь контент, публикуемый на Kenhub, проверяется экспертами в области медицины и анатомии. Информация, которую мы предоставляем, основана на научной литературе и рецензируемых исследованиях. Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Kenhub не дает медицинских консультаций. Вы можете узнать больше о наших стандартах создания и проверки контента, прочитав наши рекомендации по качеству контента.
Каталожные номера:
- Мур, К.Л., Далли, А.Ф., и Агур, А.М.Р. (2014). Клинически ориентированная анатомия (7-е изд.). Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс.
- Неттер, Ф. (2019). Атлас анатомии человека (7-е изд.). Филадельфия, Пенсильвания: Сондерс.
- Паластанга, Н., и Сомс, Р. (2012). Анатомия и движение человека: структура и функции (6-е изд.). Эдинбург: Черчилль Ливингстон.
- Стэндринг, С. (2016). Анатомия Грея (41-е изд.). Эдинбург: Эльзевир Черчилль Ливингстон.
Макет:
- Абдулмалек Албаккар
Иллюстраторы:
- Длинный разгибатель пальцев (Musculus extensor digitorum longus) — Лиене Знотина
- Тыльное сгибание стопы — Пол Ким
Длинный разгибатель пальцев: хотите узнать о нем больше?
Наши увлекательные видеоролики, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь наилучших результатов.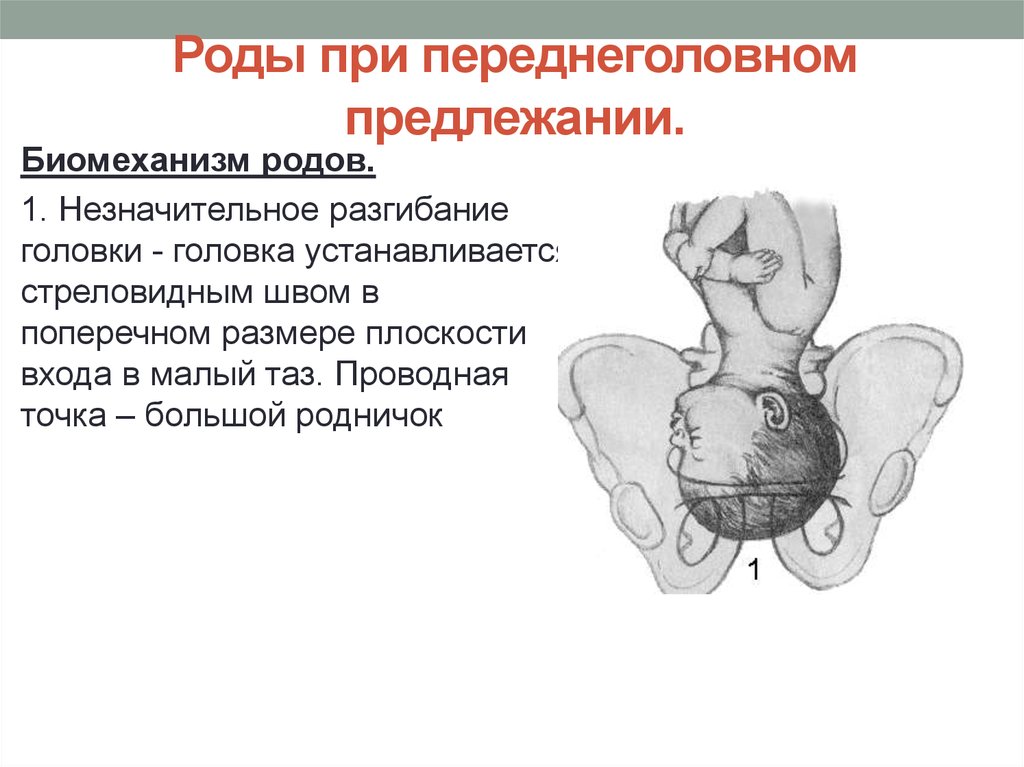
Чем вы предпочитаете заниматься?
Видео викторины Оба
«Я бы честно сказал, что Kenhub сократил время моего обучения вдвое». – Читать далее. Ким Бенгочеа, Реджисский университет, Денвер
© Если не указано иное, все содержимое, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищено немецкими и международными законами об авторском праве. Все права защищены.Анатомия, плечо и верхняя конечность, мышцы-разгибатели запястья — StatPearls
Введение
Мышцы-разгибатели запястья составляют важный компонент задней мускулатуры предплечья. Эти мышцы обычно начинаются на латеральном надмыщелке или вблизи него и прикрепляются к дистальному отделу предплечья или кисти. Клиническая патология, затрагивающая одну или несколько мышц в этой группе, не является редкостью. Например, латеральный эпикондилит поражает 1-5% населения в целом.[1][2]
Структура и функция
Для достижения нейтральных движений разгибания запястья, короткий лучевой разгибатель запястья (ECRB), длинный лучевой разгибатель запястья (ECRL) и локтевой разгибатель запястья (ECU) действуют синергетически на основе прикрепления каждой мышцы и динамической функции . Таким образом, при различных клинических патологиях, которые могут вызвать динамический дисбаланс между разгибателями, расположенными на лучевой основе (ECRL и ECRB), и разгибателями, основанными на локтевой кости (ECU), разгибание запястья будет происходить с одновременным и непроизвольным радиально-локтевым отклонением [3].
Таким образом, при различных клинических патологиях, которые могут вызвать динамический дисбаланс между разгибателями, расположенными на лучевой основе (ECRL и ECRB), и разгибателями, основанными на локтевой кости (ECU), разгибание запястья будет происходить с одновременным и непроизвольным радиально-локтевым отклонением [3].
Разгибание большого пальца осуществляется с помощью длинного отводящего большого пальца (APL), короткого разгибателя большого пальца (EPB) и длинного разгибателя большого пальца (EPL).[3] При обращении к дорсальной стороне запястья сухожилия EPB и EPL создают медиальную и латеральную границы анатомической табакерки соответственно.
Разгибание второго (указательного пальца), третьего (длинного пальца), четвертого (безымянного пальца) и пятого (мизинца) пальцев происходит с помощью мышц-разгибателей пальцев (EDC). Самостоятельное разгибание указательного пальца может осуществляться собственным разгибателем указательного пальца (EIP). Независимое разгибание мизинца осуществляется мышцей-разгибателем мизинца (EDM).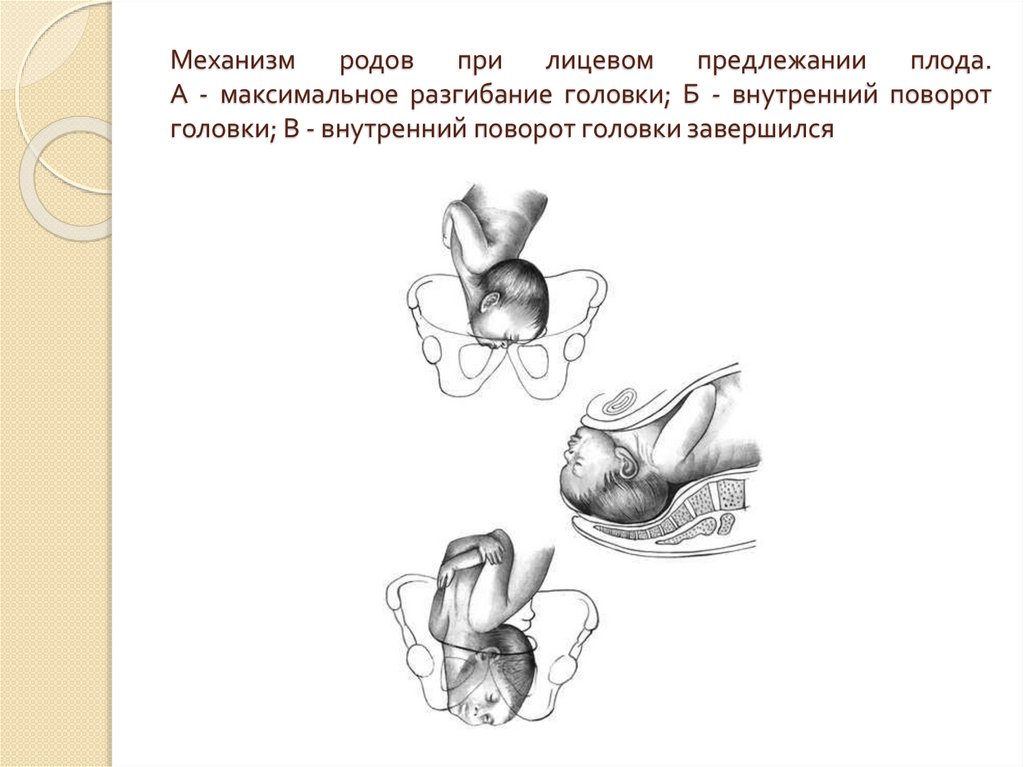 [3]
[3]
Зоны сухожилий разгибателей — полезный способ определить область, в которой происходит повреждение сухожилий разгибателей кисти и запястья. Ниже приведено описание зон сухожилий разгибателей:
Зона I: охватывает кончик пальца до дистального межфалангового сустава (DIP)
Зона II: охватывает среднюю фалангу
межфаланговый (МФС) сустав
Зона IV: охватывает проксимальную фалангу
Зона V: расположена в пястно-фаланговом суставе (MP)
Зона VI: покрывает пястные кости
Зона VII: покрывает запястье
9002
Зоны большого пальца классифицируются по-разному от кончика большого пальца до запястно-пястного сустава. Ниже приведено описание зон сухожилий разгибателей большого пальца:
Зона I: охватывает кончик пальца до межфалангового сустава
Зона II: охватывает межфаланговый сустав
Зона III: охватывает проксимальный Phalanx
Зона IV: расположено над суставом MP [3]
.Начало Brachioradialis: проксимальный латеральный надмыщелок плечевой кости
Вставка Brachioradialis: Боковой дистальный радиус
ECRL Происхождение: проксимальный боковый эпикондиль экипажинали
Место прикрепления ECRB: тыльная поверхность оснований второй и третьей пястных костей
Начало EDC: латеральный надмыщелок плечевой кости
Вставка EDC: капюшоны разгибателей указательного, длинного, безымянного и мизинца
Начало EDM: латеральный надмыщелок плечевой кости
Прикрепление ECU: медиальное основание пятой пястной кости
Начало локтевой кости: латеральный надмыщелок плечевой кости0005
Начало супинатора: поверхностный латеральный надмыщелок плечевой кости, лучевая коллатеральная связка и кольцевая связка
Supinator insertion: the lateral proximal third of the radius
APL origin: the posterior proximal surface of the ulna and radius
APL insertion: lateral base of the first metacarpal
EPB origin:
Прикрепление EPB: тыльная поверхность основания большого пальца
Вставка EIP: тыльная поверхность основания большого пальца
Начало EIP: задняя поверхность проксимального отдела локтевой кости
Вставка EIP: капюшон разгибателя указательного пальца запястье служит туннелем для прохождения сухожилий от предплечья к запястью.
 На запястье удерживатель разгибателей кисти покрывает сухожилия разгибательного отдела запястья. Он обеспечивает поддержку, а также предотвращает натяжение сухожилий.[3] Первый разгибательный отдел состоит из сухожилий APL и EPB. Второй разгибательный отдел состоит из сухожилий мышц ECRB и ECRL. Третий отдел разгибателя состоит из сухожилия мышцы EPL. Четвертый отдел разгибателей состоит из сухожилий мышц EIP и EDC. В пятом разгибательном отделе находится сухожилие мышцы EDM. В шестом отделе-разгибателе находится сухожилие мышцы ECU.
На запястье удерживатель разгибателей кисти покрывает сухожилия разгибательного отдела запястья. Он обеспечивает поддержку, а также предотвращает натяжение сухожилий.[3] Первый разгибательный отдел состоит из сухожилий APL и EPB. Второй разгибательный отдел состоит из сухожилий мышц ECRB и ECRL. Третий отдел разгибателя состоит из сухожилия мышцы EPL. Четвертый отдел разгибателей состоит из сухожилий мышц EIP и EDC. В пятом разгибательном отделе находится сухожилие мышцы EDM. В шестом отделе-разгибателе находится сухожилие мышцы ECU.Физиологические варианты
Физиологические варианты часто встречаются в разгибателях запястья. В первом отделе могут присутствовать отдельные синовиальные оболочки. При этом общее количество отделов разгибателей запястья увеличивается с шести до семи. Были сообщения о слиянии APL и EPB мышц. Также наблюдалось полное отсутствие мышцы EPB.[9] По оценкам, в 30–60% случаев сухожилия первого отдела частично или полностью разделены перегородкой.
 Эти вариации могут привести к синдрому щелкающего запястья.[9]]
Эти вариации могут привести к синдрому щелкающего запястья.[9]]Имеются сообщения о том, что анатомические варианты мышц EIP встречаются в 16%. Вариации короткого разгибателя пальцев встречаются с частотой 9%. В 22 % трупных образцов наблюдалось аберрантное скольжение мышцы ECU, прикрепляющейся к пятой пястной кости.[10]
Ранее были описаны три варианта избыточных мышц-разгибателей запястья. Этими вариантами являются промежуточный лучевой разгибатель запястья (ECRI), третий лучевой разгибатель запястья (ECRT) и добавочный лучевой разгибатель запястья (ECRA). По оценкам, ECRA и ECRI присутствуют у 10-20% людей. Кроме того, аберрантная мышца ERCA идентифицируется как имеющая множественные отклонения.
Анатомы отметили несколько вариантов анатомии лучевой артерии. Низкое отхождение лучевой артерии встречается с частотой 0,2% и имеет множество вариаций внутри себя.[4] Также наблюдалось высокое отхождение лучевой артерии с точками ветвления на уровне подмышечной артерии.
 [12]
[12]Хирургические аспекты
Латеральный эпикондилит
После опробованного обширного консервативного лечения, которое не привело к облегчению симптомов, показано хирургическое вмешательство для лечения латерального эпикондилита. Хирургическое вмешательство направлено на иссечение ангиофибробластной ткани в месте возникновения ECRB. В некоторых случаях в зависимости от степени оцениваемой патологии может быть показано восстановление сухожилия или полное расслабление мышц. Существует несколько хирургических подходов, и нет доказательств, подтверждающих один конкретный хирургический метод. [2] [13]
Травма сухожилия
Повреждения сухожилий разгибателей встречаются чаще, чем их аналоги сухожилий сгибателей. Частично эта повышенная восприимчивость к травмам связана с естественной анатомией, поскольку разгибатели расположены более поверхностно.
Травмы молоткообразного пальца (зона I)
Повреждения зоны I (т.
 е. молоткообразные повреждения пальцев) обычно возникают в результате вынужденного сгибания разогнутого ДМФ сустава. Эти травмы проявляются разной степенью сгибательной деформации пораженного пальца с невозможностью активного разгибания ДМФ. В начальном лечении в большинстве случаев используется удлинение ДИП-шинирования и консервативное лечение. В рефрактерных случаях или в случаях, когда на рентгенограммах травмы виден большой костный фрагмент, рассмотрите возможность закрытой репозиции чрескожного штифта (CRPP) по сравнению с открытой репозицией внутренней фиксации (ORIF). Существует несколько методов хирургического лечения травм молоткообразного пальца. Один из наиболее распространенных методов включает технику спинного блокирующего штифта CRPP.
е. молоткообразные повреждения пальцев) обычно возникают в результате вынужденного сгибания разогнутого ДМФ сустава. Эти травмы проявляются разной степенью сгибательной деформации пораженного пальца с невозможностью активного разгибания ДМФ. В начальном лечении в большинстве случаев используется удлинение ДИП-шинирования и консервативное лечение. В рефрактерных случаях или в случаях, когда на рентгенограммах травмы виден большой костный фрагмент, рассмотрите возможность закрытой репозиции чрескожного штифта (CRPP) по сравнению с открытой репозицией внутренней фиксации (ORIF). Существует несколько методов хирургического лечения травм молоткообразного пальца. Один из наиболее распространенных методов включает технику спинного блокирующего штифта CRPP.Зона II Травмы
При повреждении сухожилия разгибателя в зоне II лечение с помощью иммобилизации и шинирования является методом выбора в острой фазе. Восстановление сухожилия показано в тех случаях, когда разрывы охватывают> 50% ширины сухожилия.
 Описаны различные техники восстановления сухожилий, и литература поддерживает использование методов восстановления 4-6 нитей (пересечение места разрыва), поскольку эти методы позволяют пациентам начать активные движения в раннем послеоперационном периоде.
Описаны различные техники восстановления сухожилий, и литература поддерживает использование методов восстановления 4-6 нитей (пересечение места разрыва), поскольку эти методы позволяют пациентам начать активные движения в раннем послеоперационном периоде.Травмы в зоне III
Повреждение зоны III нарушает центральное скольжение по суставу PIP. Позиция пальцев в положении сгибания PIP и разгибания или гиперэкстензии DIP характеризует травмы с центральным скольжением. Это положение известно как деформация бутоньерки. Пациенты будут иметь эту деформацию частично из-за боковых тяжей тыльных межкостных мышц.
Физический осмотр выявит отсутствие или слабое активное расширение PIP. Наиболее надежным физикальным тестом для диагностики центральной травмы соскальзывания является тест Элсона:
Исследователь кладет поврежденную кисть/пальец на край стола, чтобы обеспечить сгибание на 90 градусов в интересующем суставе ПМФ. Вопреки сопротивлению, врач просит пациента вытянуть палец.
 Положительный тест (т. е. положительная центральная травма со скольжением) включает в себя документацию слабой силы разгибания проксимальной межфаланговой связки и компенсаторной ригидности проксимального межфалангового сустава.
Положительный тест (т. е. положительная центральная травма со скольжением) включает в себя документацию слабой силы разгибания проксимальной межфаланговой связки и компенсаторной ригидности проксимального межфалангового сустава.Ригидность проксимального межфалангового сустава при осмотре указывает на активацию латерального пучка, непроизвольную компенсаторную находку, соответствующую центральному повреждению со скольжением
Отрицательный тест Элсона состоит в том, что ДМФ-сустав остается гибким (или «гибким») во время разгибания ММФ-сустава, преодолевая сопротивление.
Перед хирургическим вмешательством следует попробовать консервативное лечение. Консервативное лечение заключается в шинировании проксимального межфалангового сустава при полном разгибании на срок от 4 до 6 недель.
Хирургическое вмешательство показано в рефрактерных случаях, при стойкой нестабильности проксимального межфалангового сустава, несмотря на неоперативное шинирование, или в условиях острого отрывного перелома со смещением, наблюдаемого в основании средней фаланги.
 Описанные хирургические методы включают:
Описанные хирургические методы включают:Первичный ремонт центральной полосы
indicated in cases of displaced avulsion fractures or the setting of an open wound requiring irrigation and debridement
Lateral band relocation techniques
Terminal tendon tenotomy techniques
Tendon reconstruction techniques
Артродез проксимального межфалангового сустава
показан для пациентов с ревматоидным артритом с хронической деформацией или для пациентов с болезненными, тугоподвижными суставами артрита PIP
Зона IV Травмы
Зона IV расположена над проксимальной фалангой пальцев (или пястной костью большого пальца). Эти травмы пальцев включают травму сухожилия (сухожилий) общего разгибателя. Восстановление сухожилия с помощью вышеупомянутых 4-6 прядей также применимо к этой области.
 [3]
[3]Зона V Через Зону VIII
Как и при травмах зон I-IV, при травмах зон V, VI, VII и VIII следует по возможности лечить консервативно. Хирургическое вмешательство показано при определенных травмах этих областей, но показания и процедуры сильно различаются и должны быть индивидуальными для пациента. Предостережение касается лечения травм зоны V (травмы зоны V включают повреждение пястно-фалангового сустава пальца или пястно-мышечного сустава большого пальца. Клиницисты должны исключить травмы «боевого укуса» и тщательно осмотреть кожу на наличие открытых ран/рваных ран. В этом случае необходимо провести постановку, промывание и санацию.При закрытых травмах клиническое подозрение включает исключение разрыва сагиттального пучка [3] 9.0005
Клиническое значение
Латеральный эпикондилит
Латеральный эпикондилит (теннисный локоть) считается одной из наиболее распространенных патологий, поражающих мышцы-разгибатели запястья, от 1 до 5 % населения.
 [1][2] Это состояние часто встречается у людей, которые постоянно разгибают запястья, например, у теннисистов, когда они делают удар слева. Эта связь объясняет, почему латеральный эпикондилит широко известен как теннисный локоть.[2] Чаще всего поражается сухожилие ECRB, в котором проявляется ангиофибробластическая гиперплазия (незрелая репаративная ткань).[2][13]
[1][2] Это состояние часто встречается у людей, которые постоянно разгибают запястья, например, у теннисистов, когда они делают удар слева. Эта связь объясняет, почему латеральный эпикондилит широко известен как теннисный локоть.[2] Чаще всего поражается сухожилие ECRB, в котором проявляется ангиофибробластическая гиперплазия (незрелая репаративная ткань).[2][13]Пораженные пациенты обычно сообщают о болезненности при пальпации в области латерального надмыщелка, а также о боли при действиях, требующих разгибания запястья. Это состояние обычно диагностируется клинически, но в некоторых случаях может потребоваться визуализация. Рентгенограммы помогают исключить заболевание костей, артропатию и наличие свободных или инородных тел. Ультразвук является полезным методом визуализации, который может выявить изменения сухожилий, такие как истончение, утолщение или разрыв. МРТ может предоставить больше информации о характере патологии, но этот метод является дорогостоящим и, как правило, не точно коррелирует с тяжестью клинических симптомов.
 [1] По этим причинам необходимость визуализации при диагностике этого состояния возникает редко.[13]
[1] По этим причинам необходимость визуализации при диагностике этого состояния возникает редко.[13]Лечение в острой стадии латерального эпикондилита направлено на уменьшение воспаления в основном за счет отдыха, применения льда и компрессии пораженной руки. Подострая фаза лечится упражнениями, растяжками, фиксацией, скоординированной реабилитацией и инъекцией кортикостероидов в пораженный участок.[13] Если консервативное лечение не приводит к облегчению симптомов, пациенту может помочь хирургическая коррекция.
Теносиновит Де Кервена (разгибательный отдел 1)
Теносиновит Де Кервена классически поражает женщин чаще, чем мужчин. Среди женщин чаще всего страдают те, кто недавно пережил роды. В последнее время участились случаи, когда люди часто отправляют текстовые сообщения. Это выглядит как стенозирующий синовит, который возникает в первом отделе разгибателя запястья, поражая APL и EPB. Повторяющееся повреждение сухожилий передне-задней и переднебедренной суставов препятствует плавному скольжению сухожилий в разгибательном отделе.
 Удерживатель сгибателей, лежащий над компартментом, утолщается, а влагалища сухожилий воспаляются [15].
Удерживатель сгибателей, лежащий над компартментом, утолщается, а влагалища сухожилий воспаляются [15].Боль можно выявить, выполнив тест Финкельштейна. Этого пациента проинструктировали привести большой палец. Затем они сгибают все четыре пальца над большим пальцем и отклоняют запястье к локтевой кости. Положительный тест — это когда этот маневр вызывает боль. Лечебные мероприятия должны быть консервативными. Шинирование большого пальца можно использовать для иммобилизации большого пальца. Инъекция кортикостероидов в первый разгибательный отдел имеет вероятность облегчения симптомов от 75 до 80 %.[15]
Синдром перекрестка (разгибательное отделение 2)
Синдром дистального пересечения обычно возникает у лыжников и кикбоксеров, которые обращаются с жалобами на боль в тыльной части запястья. Это состояние считается редким и может быть пропущено, если нет клинических подозрений на синдром.[15] Дистальнее удерживателя разгибателей EPL медиально пересекает ECRB и ECRL.
 Синдром дистального пересечения возникает, когда эта область пересечения воспаляется и вызывает боль в тыльной части запястья. Консервативное лечение является типичным методом лечения этого состояния. [15]
Синдром дистального пересечения возникает, когда эта область пересечения воспаляется и вызывает боль в тыльной части запястья. Консервативное лечение является типичным методом лечения этого состояния. [15]Синдром проксимального пересечения сходен с синдромом дистального пересечения, но возникает на стыке, где APL и EPB пересекают ECRB и ECRL. Эта форма синдрома пересечения встречается чаще, чем синдром дистального пересечения. Он часто поражает гребцов, тяжелоатлетов, лиц, выполняющих секретарскую работу, и плотников. Это состояние обычно лечится консервативным лечением, включающим наложение шины на шип большого пальца, модификацию активности, нестероидные противовоспалительные средства и инъекции стероидов во второй отдел разгибателя.
Теносиновит EPL/запястья барабанщика/разрыв EPL (разгибательный отдел 3)
EPL теносиновит (запястье барабанщика) часто встречается у пациентов с ревматоидным артритом, а также у барабанщиков, отсюда и эпоним запястья барабанщика.
 Лица, перенесшие перелом дистального отдела лучевой кости, также подвержены повышенному риску этого заболевания.[15] Когда EPL проходит дистально по запястью, она движется медиально к дорсальной поверхности основания большого пальца. Направляясь медиально, она движется дистально к бугорку Листера. Постоянное использование может вызвать трение между сухожилием EPL и бугорком Листера, что приведет к воспалению. Лечение проводится консервативно, но инъекции кортикостероидов в этом состоянии не показаны из-за повышенного местного давления в тканях.[15]
Лица, перенесшие перелом дистального отдела лучевой кости, также подвержены повышенному риску этого заболевания.[15] Когда EPL проходит дистально по запястью, она движется медиально к дорсальной поверхности основания большого пальца. Направляясь медиально, она движется дистально к бугорку Листера. Постоянное использование может вызвать трение между сухожилием EPL и бугорком Листера, что приведет к воспалению. Лечение проводится консервативно, но инъекции кортикостероидов в этом состоянии не показаны из-за повышенного местного давления в тканях.[15]PIN Компрессионная невропатия
Компрессия ПИН может возникать в задней части предплечья, вызывая лучевой туннельный синдром (РТС). Когда ПИН входит в задний отдел предплечья, он проходит глубоко к супинаторной мышце (между двумя ее головками). Сжатие может происходить в пяти местах, но чаще всего происходит сжатие в Аркаде Фрозе. Пациентам обычно от 30 до 50 лет, и у них в анамнезе часто было хирургическое вмешательство на пораженной руке.
 RTS обычно односторонний, с более вероятным поражением доминирующей руки. Двусторонний РТС встречается редко. Консервативное лечение обычно представляет собой лечение первой линии, включая иммобилизацию, нестероидные противовоспалительные средства, изменение активности и введение анестетика непосредственно в место компрессии. Если консервативное лечение не помогает, показано хирургическое вмешательство.[6]
RTS обычно односторонний, с более вероятным поражением доминирующей руки. Двусторонний РТС встречается редко. Консервативное лечение обычно представляет собой лечение первой линии, включая иммобилизацию, нестероидные противовоспалительные средства, изменение активности и введение анестетика непосредственно в место компрессии. Если консервативное лечение не помогает, показано хирургическое вмешательство.[6]Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье. Рис. Предоставлено пластинами Gray’s Anatomy
Ссылки
- 1.
Vaquero-Picado A, Barco R, Antuña SA. Латеральный эпикондилит локтевого сустава. EFORT Open Rev. 2016 Nov;1(11):391-397. [Статья бесплатно PMC: PMC5367546] [PubMed: 28461918]
- 2.
Новотны Дж., Эль-Заят Б., Горонзи Дж., Бивенер А., Баузенхарт Ф., Грейнер С., Кастен П. Проспективное рандомизированное контролируемое исследование лечения латерального эпикондилита с помощью нового динамического ортеза запястья.
 Евр J Med Res. 2018 15 сентября; 23(1):43. [Бесплатная статья PMC: PMC6138897] [PubMed: 30219102]
Евр J Med Res. 2018 15 сентября; 23(1):43. [Бесплатная статья PMC: PMC6138897] [PubMed: 30219102]- 3.
Гриффин М., Хиндоча С., Джордан Д., Салех М., Хан В. Лечение травм сухожилий разгибателей. Открытый Ортоп Дж. 2012;6:36-42. [Бесплатная статья PMC: PMC3293224] [PubMed: 22431949]
- 4.
Высядецкий Г., Полгуй М., Халадай Р., Тополь М. Низкое происхождение лучевой артерии: тематическое исследование, включая обзор литературы и предложение эмбриологического объяснения. Анат Научный Международный 2017 март; 92(2):293-298. [Бесплатная статья PMC: PMC5315727] [PubMed: 27631096]
- 5.
Онг С., Налламшетти Х.С., Назарян Л.Н., Рекант М.С., Мандель С. Сонографическая диагностика синдрома ущемления заднего межкостного нерва. Radiol Case Rep. 2007;2(1):1-4. [Бесплатная статья PMC: PMC4891580] [PubMed: 27303450]
- 6.
Моради А., Эбрагимзаде М.Х., Юпитер Дж.Б. Лучевой туннельный синдром, дилемма диагностики и лечения.
 Arch Bone Jt Surg. 2015 июль; 3(3):156-62. [Бесплатная статья PMC: PMC4507067] [PubMed: 26213698]
Arch Bone Jt Surg. 2015 июль; 3(3):156-62. [Бесплатная статья PMC: PMC4507067] [PubMed: 26213698]- 7.
Вергара-Амадор Э., Рамирес А. Анатомическое исследование короткого лучевого разгибателя запястья в его связи с двигательной ветвью лучевого нерва. Orthop Traumatol Surg Res. 2015 декабрь; 101 (8): 909-12. [В паблике: 26547256]
- 8.
Folberg CR, Ulson H, Scheidt RB. ПОВЕРХНОСТНАЯ ВЕТВЬ ЛУЧЕВОГО НЕРВА: МОРФОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ. Рев Брас Ортоп. 2009 Январь; 44 (1): 69-74. [Бесплатная статья PMC: PMC4783591] [PubMed: 26998456]
- 9.
Субраманиям С.Д., Пурушотаман Р., Захария Б. Щелчок запястья из-за множественного добавочного сухожилия первого разгибательного отдела. Отчет по делу Int J Surg 2018; 42:182-186. [Бесплатная статья PMC: PMC5735293] [PubMed: 29253811]
- 10.
Hinds RM, Gottschalk MB, Melamed E, Capo JT, Yang SS. Добавочное скольжение локтевого разгибателя запястья: трупная оценка.

 отходит от дуги аорты. Направляясь к верхней конечности, она становится подмышечной артерией на латеральном крае первого ребра. Затем она становится плечевой артерией, как только проходит нижний край малой круглой мышцы. Непосредственно выше локтевой ямки плечевая артерия разветвляется на локтевую и лучевую артерии. Затем лучевая артерия продолжается латерально в предплечье, в конечном итоге внося свой вклад в поверхностную и глубокую ладонные дуги на ладонной стороне кисти. Глубокая ладонная дуга получает свой основной вклад от глубокой артериальной ветви лучевой артерии. Напротив, преобладающее кровоснабжение поверхностной ладонной дуги происходит из локтевой артерии. Поверхностная дуга также получает вклад от поверхностной ветви лучевой артерии.
отходит от дуги аорты. Направляясь к верхней конечности, она становится подмышечной артерией на латеральном крае первого ребра. Затем она становится плечевой артерией, как только проходит нижний край малой круглой мышцы. Непосредственно выше локтевой ямки плечевая артерия разветвляется на локтевую и лучевую артерии. Затем лучевая артерия продолжается латерально в предплечье, в конечном итоге внося свой вклад в поверхностную и глубокую ладонные дуги на ладонной стороне кисти. Глубокая ладонная дуга получает свой основной вклад от глубокой артериальной ветви лучевой артерии. Напротив, преобладающее кровоснабжение поверхностной ладонной дуги происходит из локтевой артерии. Поверхностная дуга также получает вклад от поверхностной ветви лучевой артерии.Задняя межкостная артерия является ветвью локтевой артерии. Как только он ответвляется от локтевого нерва, он проходит заднелатерально, в конечном итоге снабжая кровью мышцы заднего отдела.
Нервы
Лучевой нерв отходит от заднего канатика плечевого сплетения.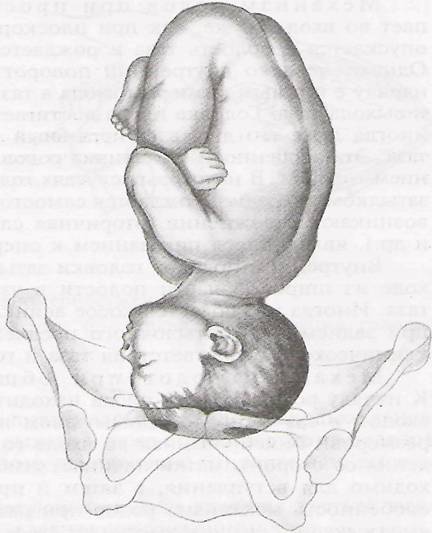 Двигаясь к локтю, он иннервирует трехглавую мышцу. Двигательный нерв, который ответвляется от лучевого нерва, называется задним межкостным нервом. Этот нерв ответвляется от лучевого нерва на уровне лучеголовного сустава и обычно располагается непосредственно проксимальнее супинаторной мышцы в области фиброзного тяжа, известного как аркада Фрозе.[5][6]
Двигаясь к локтю, он иннервирует трехглавую мышцу. Двигательный нерв, который ответвляется от лучевого нерва, называется задним межкостным нервом. Этот нерв ответвляется от лучевого нерва на уровне лучеголовного сустава и обычно располагается непосредственно проксимальнее супинаторной мышцы в области фиброзного тяжа, известного как аркада Фрозе.[5][6]
Задний межкостный нерв (PIN, также известный как дорсальная ветвь лучевого нерва) иннервирует и затем проходит между двумя головками супинаторной мышцы, прежде чем войти в задний отдел предплечья. PIN иннервирует мышцы EDC, EDM и ECU из поверхностного отдела разгибателей запястья. Затем он иннервирует мышцы APL, EPB, EPL и EIP.
Поверхностная ветвь лучевого нерва (SBRN) обеспечивает чувствительность дистального отдела предплечья и кисти. SBRN ответвляется от лучевого нерва и проходит глубоко к плечелучевой мышце предплечья, а затем выходит между плечелучевой мышцей и мышцами ECRL примерно на 9см проксимальнее лучевого шиловидного отростка. Существует вариабельность течения SBRN в дистальном отделе предплечья.[8]
Существует вариабельность течения SBRN в дистальном отделе предплечья.[8]
Мышцы
Мышцы поверхностного отдела берут начало на латеральном надмыщелке плечевой кости. Эта группа мышц состоит из плечелучевой мышцы, ECRL, ECRB, EDC, EDM, ECU и локтевой кости. Ниже приводится краткое изложение общего начала и точек вставки.
Глубокий отдел начинается в области задней части лучевой кости, локтевой кости или обоих.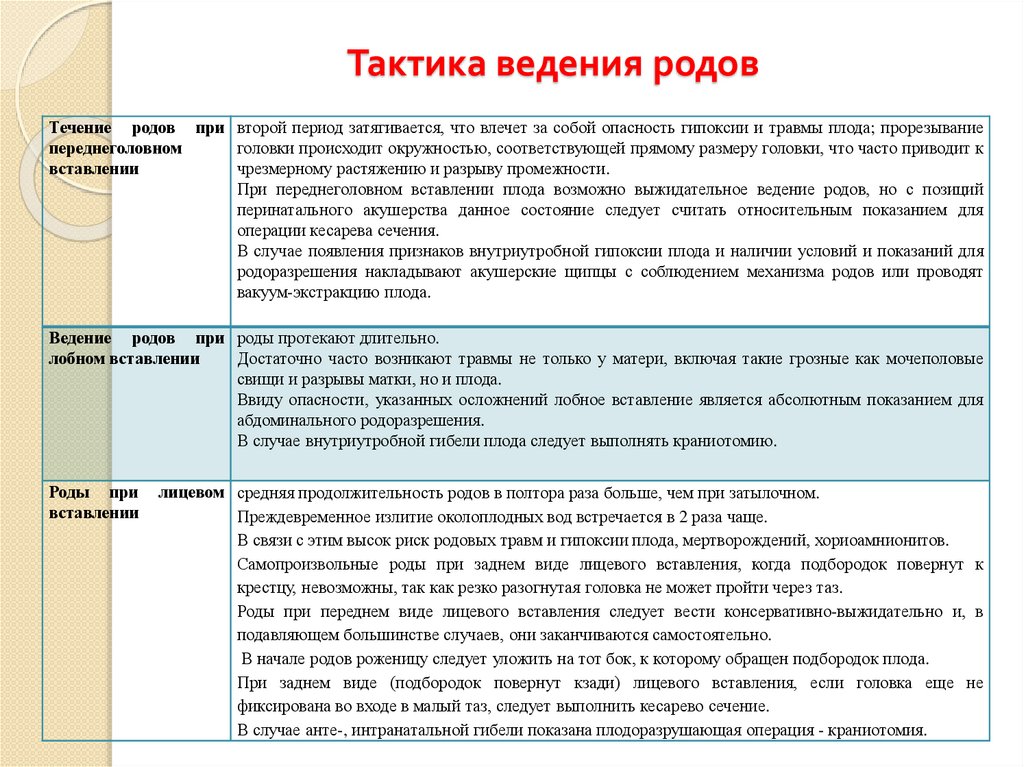 Мышца-супинатор, длинная мышца, отводящая большой палец, короткий разгибатель большого пальца, мышца-разгибатель большого пальца и мышца-разгибатель указательного пальца составляют это глубокое отделение. Ниже приводится краткое изложение общего начала и точек вставки.
Мышца-супинатор, длинная мышца, отводящая большой палец, короткий разгибатель большого пальца, мышца-разгибатель большого пальца и мышца-разгибатель указательного пальца составляют это глубокое отделение. Ниже приводится краткое изложение общего начала и точек вставки.


 Определение реакций опор и моментов защемления
Определение реакций опор и моментов защемления
 Определенную роль играет состояние брюшного пресса. Отвислый живот и смещение матки в сторону (чаще в правую) приводят к тому, что ось матки и ось плода не совпадают с осью таза. В результате этого головка отходит в один из боковых отделов таза, и, если туловище плода отклоняется в сторону затылка, подбородок удаляется от грудки и возникает разгибание головки. Кроме того, разгибанию головки может способствовать деформация скелета у матери (кифоз).
Определенную роль играет состояние брюшного пресса. Отвислый живот и смещение матки в сторону (чаще в правую) приводят к тому, что ось матки и ось плода не совпадают с осью таза. В результате этого головка отходит в один из боковых отделов таза, и, если туловище плода отклоняется в сторону затылка, подбородок удаляется от грудки и возникает разгибание головки. Кроме того, разгибанию головки может способствовать деформация скелета у матери (кифоз).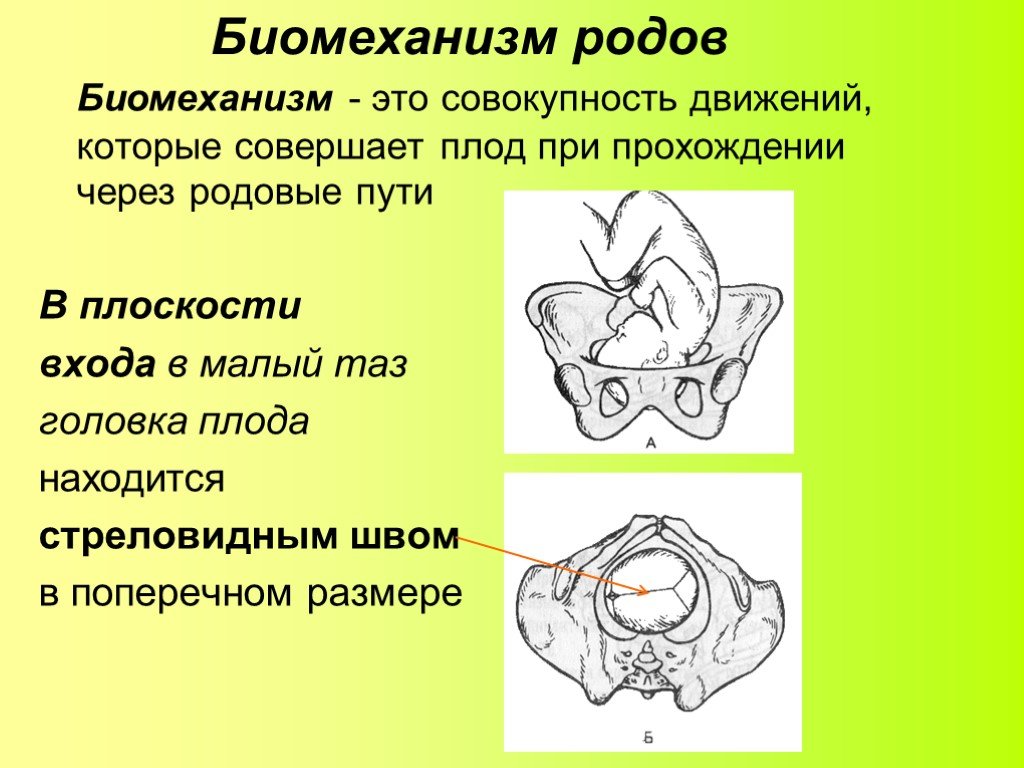 Таким образом проводится еще один этап перинатальной защиты плода. После завершения беременности и послеродового периода женщина снимается с диспансерного учета. При подведении итогов работы женской консультации учитываются такие показатели, как материнская и перинатальная смертность, процент невынашивания (число выкидышей, преждевременных родов), наличие токсикозов беременных (в том числе тяжелых, особенно эклампсии), соотношение беременностей, закончившихся искусственными абортами и родами.
Таким образом проводится еще один этап перинатальной защиты плода. После завершения беременности и послеродового периода женщина снимается с диспансерного учета. При подведении итогов работы женской консультации учитываются такие показатели, как материнская и перинатальная смертность, процент невынашивания (число выкидышей, преждевременных родов), наличие токсикозов беременных (в том числе тяжелых, особенно эклампсии), соотношение беременностей, закончившихся искусственными абортами и родами.


 Осложнения: падение сердечной деятельности, кровоизлияние в мозг, отек легких; внутриутробная гипоксия плода, внутриутробная смерть плода.
Осложнения: падение сердечной деятельности, кровоизлияние в мозг, отек легких; внутриутробная гипоксия плода, внутриутробная смерть плода.