Содержание
Вопросы про сроки беременности и дате родов
Какой срок беременности указывается в заключении УЗИ? Акушерский и эмбриональный сроки беременности, определение предполагаемой даты родов. На вопросы пациентов отвечают врачи медицинских клиник «Арт-Мед».
Задать вопрос
Может ли врач по результатам осмотра определить срок беременности (на раннем сроке)?
На раннем сроке беременности при мануальном обследовании возможно очень приблизительно оценить соответствие размеров матки какому-либо сроку беременности. Это во многом зависит от опыта врача.
Я беременна. Последние месячные были 11-16 июня, цикл постоянный 29-30 дней. Половые контакты были 17,20,24 июня без предохранения. Делала УЗИ за день до предполагаемых месячных — 10 июля, матка увеличена 62х59х59 мм, без деформации, эндометрий 18 мм. Шейка матки 30х26х26, Правый яичник 30х14х17, объем 3,8 см. куб, левый — 40х16х19, объем 8,3 см.
Можно предположить, что у Вас имеется беременность 5-6 нед по акушерскому сроку (из расчета от первого дня последней менструации. Это подтверждается приведенными Вами календарными данными, результатами оценки уровня ХГЧ, а также и данными УЗИ. Относительно данных УЗИ следует отметить, что действительно, КТР=4 мм характерен для 3-4 недель беременности, но эмбрионального срока (от момента зачатия) и, соответственно, для 5-6 нед акушерского срока, как оно и есть.
Как правильно определить дату родов? Если последняя менструация была 09. 10.2003 г. (5 дней), примерная дата зачатия 25 октября 2003 г. Когда мне рожать?
10.2003 г. (5 дней), примерная дата зачатия 25 октября 2003 г. Когда мне рожать?
Конкретной расчетной даты родов быть не может. Можно рассчитать некий промежуток времени, когда наиболее вероятно ожидаются роды. Принимая во внимание, что в среднем беременность продолжается около 280 дней от первого дня последней менструации, то к этой дате прибавляют 7 дней и отсчитывают назад по календарю 3 месяца. В Вашем случае это получается 16 июля плюс/минус 7 дней (от 9 до 23 июля).
Две недели назад (25.03) сделала УЗИ в местной женской консультации, где плод развит на 14,5 недель, хотя должно было быть 12,5. Каких-либо пояснений не давали, кроме тех, что сердцебиение хорошее, ручками и ножками шевелит. Но наших врачей УЗИ не хвалят, отклонений они зачастую не видят. Хотелось бы сделать УЗИ у Вас, чтобы наиболее полно диагностировать плод. Подскажите когда это лучше сделать (всего за беременность я уже сделала УЗИ 3 раза — первые два на ранних стадиях, так как ставили угрозу прерывания). Кроме того, несмотря на то, что УЗИ показало 14,5 недель, мой врач не принял это во внимание и срок оставил прежним. Последние месячные начались 25 ноября 2003 года, цикл крайне нерегулярный, и срок устанавливали только по результатам первого УЗИ. Правильны ли действия врача?
Кроме того, несмотря на то, что УЗИ показало 14,5 недель, мой врач не принял это во внимание и срок оставил прежним. Последние месячные начались 25 ноября 2003 года, цикл крайне нерегулярный, и срок устанавливали только по результатам первого УЗИ. Правильны ли действия врача?
С помощью УЗИ срок беременности не устанавливают (это очень рапространенное заблуждение, даже среди врачей). При УЗИ решается другой вопрос: для какого срока беременности наиболее характерны полученные в процессе исследования размеры плода, при условии, что уже известен предполагаемый срок беременности, который, в свою очередь, расчитывают от первого дня последней менструации (акушерский срок беременности) или (в идеальном варианте) от даты зачатия. Кроме того в динамике при УЗИ оценивают темпы (скорость роста плода) в соответствии со сроком беременности. Честно говоря, не очень понятно как Вы производили расчеты: если последня менструация по Вашим данным «начались 25 ноября 2003 года», то на 25.03 акушерский срок беременности это уже начало 18-й недели, а у вас получается: » (25.
Существуют акушерский и эмбриональный сроки беременности, какой используют в России и за рубежом? У нас, в малом сроке беременности используется эмбриональный срок (мини аборт проводится до 5 недель эмбрионального срока), в то время, как программное обеспечение УЗ-аппаратов основано на определении акушерского срока беременности. Допустим, при диаметре плодного яйца 7 мм у нас ставится диагноз — беременность 3 нед (эмбриональный срок).
К сожалению, существует двойственность в трактовке сроков беременности (акушерский и эмбриональный сроки) в I триместре беременности по данным УЗИ, что определенным образом запутывает пациентов и врачей.
На раннем сроке (задержка 5 дней) я сделала УЗИ влагалищным датчиком. Поставили срок — 3 нед. Можно ли этот срок считать достоверным (по моим подсчетам все сходится).
При задержке 5 дней и сроке беременности по данным УЗИ 3 нед, действительно на момент исследования у Вас был срок беременности 3 нед. Но этот срок квалифицируется как эмбриональный (от момента зачатия). На самом деле в клинической практике врачи акушер-гинекологи пользуются другим расчетом, от первого дня последней менструации, что называется акушерский срок беременности. Следовательно акушерский срок при первом УЗИ с задержкой на 5 дней был 5 недель. Дело в том, что все расчеты (дородовый отпуск, предполагаемый срок беременности, сравнение с данными УЗИ или с другими лабораторными показателями) проводятся по акушерскому сроку, а не по эмбриональному. Точных лабораторно-инструментальных методов определения срока беременности вообще не существует, за исключением ситуаций связанных с методами вспомогательной репродукции (ЭКО), когда известна дата оплодотворения яйцеклетки, или супружеская пара сама точно знает когда произошло оплодотворение в естественных условиях.
У меня последние месячные были 2 октября, сейчас 28 ноября, врач при осмотре сказал, что беременность 5 недель, хотя по идее должна быть больше, а УЗИ? показывает 4 недели, не могу ничего понять, т. к секс последний раз у меня был 26 октября, я просто никак не могла забеременить позже, единственный нюанс — у меня детская матка, это может как то влиять на показания УЗИ??
Существуют 2 подхода к расчету срока беременности — эмбриональный срок (от даты зачатия) и акушерский срок (от первого дня последней менструации). В клинической практике врачей принято использовать акушерский срок. Иногда при ультразвуковом исследовании в ранние сроки беременности врачи пользуются эмбриональным сроком. Исходя из Ваших данным и принимая во внимание первый день последней менструации и возможную дату зачатия, в конце ноября у Вас должно было быть 7-8 недель беременности акушерского срока. Советуем уточнить темпы роста эмбриона в ближайшее время с учетом акушерского срока при помощи ультразвукового исследования, которое Вы можете выполнить и в ЛДЦ «АРТ-МЕД».
Какой у меня срок беременности и ориентируясь на какие расчеты, следует делать УЗИ и когда? Дело в том, что мы с мужем планировали зачатие и оно точно произошло в день овуляции — 10 марта. В 1-й гинекологической больнице мне делали первое УЗИ и оно показало срок 4-5 недель (я считала от 10 марта — то же срок). В женской же консультации мне сказали, что срок беременности рассчитывается от первого дня последней менструации — 20 февраля. Как мне быть? Хотелось бы сделать УЗИ и посмотреть, все ли в порядке с моим малышом, но теперь я теряюсь, на какие же расчеты ориентироваться. И как рассчитать примерную дату родов. Насколько необходимо, скажем, на сроке 12-14 недель делать 3-х мерное УЗИ?
Действительно, чтобы избежать путаницы, принято срок беременности расчитывать от первого дня последней менструации. И дата предположительных родов расчитывается по истечении 40 недель от первого дня последней менструации. Исходя из этого разработаны таблицы размеров плода (размер головы, длина бедренной кости и т. д.), соответствующие каждой неделе беременности. Во время УЗИ проводятся все необходимые измерения и устанавливается срок беременности, который должен соответствовать календарному (из расчета от первого дня последней менструации). На сроке 12-14 недель назначается первое обязательное УЗИ для исключения грубых пороков развития. По Вашему желанию в медицинском центре «АРТ-МЕД» можно сделать обычное 2-х мерное или трехмерное УЗИ, если надумаете, записаться лучше заранее.
д.), соответствующие каждой неделе беременности. Во время УЗИ проводятся все необходимые измерения и устанавливается срок беременности, который должен соответствовать календарному (из расчета от первого дня последней менструации). На сроке 12-14 недель назначается первое обязательное УЗИ для исключения грубых пороков развития. По Вашему желанию в медицинском центре «АРТ-МЕД» можно сделать обычное 2-х мерное или трехмерное УЗИ, если надумаете, записаться лучше заранее.
5 способов определения даты родов
Наверняка практически все будущие мамы, как только узнают о наступлении зачатия, начинают подсчитывать дату родов. При этом дата, рассчитанная самой женщиной, как правило, отличается от той, которую называет акушер-гинеколог. Почему возникает разница в подсчетах, и когда действительно надо ждать роды?
Продолжительность беременности от зачатия до рождения ребенка составляет около 266 дней, или 38 недель. Поскольку дата зачатия, как правило, точно неизвестна, в современном акушерстве принято рассчитывать срок беременности от первого дня последней менструации. При таком расчете он составляет примерно 280 дней, или 40 недель, так как овуляция (выход созревшей яйцеклетки из яичников) и, соответственно, оплодотворение обычно происходят примерно через две недели после начала месячных. Обращаясь к врачу акушеру-гинекологу, многие будущие мамы начинают переживать из-за разницы даты родов – той, что рассчитал доктор, и предполагаемой самой женщиной. Чтобы не волноваться напрасно, нужно знать, что существуют два срока беременности – акушерский и эмбриональный.
При таком расчете он составляет примерно 280 дней, или 40 недель, так как овуляция (выход созревшей яйцеклетки из яичников) и, соответственно, оплодотворение обычно происходят примерно через две недели после начала месячных. Обращаясь к врачу акушеру-гинекологу, многие будущие мамы начинают переживать из-за разницы даты родов – той, что рассчитал доктор, и предполагаемой самой женщиной. Чтобы не волноваться напрасно, нужно знать, что существуют два срока беременности – акушерский и эмбриональный.
Эмбриональный срок – это истинный срок беременности от зачатия, он обычно отстает от акушерского примерно на 2 недели.
Акушерский срок врачи определяют от первого дня последней перед беременностью менструации. Следует помнить, что все врачи используют именно его: размеры плода, сроки проведения обследований, выхода в декретный отпуск и дату родов рассчитывают с учетом только акушерского срока беременности. Точный срок беременности также очень важно знать для проведения скринингового исследования на наличие генетических аномалий у плода (УЗИ и анализа крови), поскольку эти обследования проводятся в строго определенные периоды беременности.
Во время первых посещений женской консультации акушер-гинеколог обычно определяет и предполагаемую дату родов (ПДР). Для этого используется несколько способов.
Способ 1. Способ определения даты родов по дате последней менструации
Это наиболее распространенный способ расчета ПДР. Для расчета даты родов от даты начала последней менструации нужно вычесть три месяца. К получившейся дате нужно прибавить 7 дней – это число и есть та самая предполагаемая дата родов. Акушеры-гинекологи, производя расчеты ПДР этим методом, используют обычно специальные акушерские календари, которые значительно упрощают вычисления.
Однако далеко не всегда удается точно рассчитать ПДР только при помощи этого метода. Это бывает в тех случаях, когда у женщины нерегулярные менструации, или у тех пациенток, которые имеют регулярный, но длинный менструальный цикл. К примеру, если у женщины обычная продолжительность цикла составляет 35 дней (а не 26–28, как у большинства), то, скорее всего, зачатие у нее будет возможно только примерно на 21-й день цикла (а не на 14-й, как при 28-дневном цикле). Соответственно, ПДР, рассчитанный по менструации, будет на неделю раньше, чем реальная предполагаемая дата родов.
Соответственно, ПДР, рассчитанный по менструации, будет на неделю раньше, чем реальная предполагаемая дата родов.
Способ 2. Способ определения даты родов по дате овуляции или дате зачатия
Если достоверно известна дата зачатия, то можно рассчитать предполагаемую дату родов самостоятельно, прибавив 266 дней – столько в среднем составляет срок вынашивания плода. Но и тут есть свои нюансы. Нужно понимать, что даже если женщина точно знает дату овуляции или дату полового контакта, после которого наступила беременность, это не значит, что она абсолютно точно знает дату зачатия. Сперматозоид, попавший в женский организм, способен к оплодотворению в среднем течение 4–5 суток, иногда даже в течение недели, а созревшая яйцеклетка сохраняет способность к зачатию в течение 2 суток после овуляции. Поэтому, даже точно зная дату полового контакта или овуляции, нельзя с уверенностью сказать, что оплодотворение произошло именно в этот день. Оно могло произойти и позже. Следовательно, срок, рассчитанный по овуляции или дате зачатия, не может считаться абсолютно точным.
Оно могло произойти и позже. Следовательно, срок, рассчитанный по овуляции или дате зачатия, не может считаться абсолютно точным.
Способ 3. Способ определения даты родов по первой явке в женскую консультацию
Обычно дата предстоящих родов и срок беременности рассчитываются врачом при постановке на учет по беременности. Врачи называют этот метод расчета – по «первой явке в женскую консультацию». Срок беременности, а, соответственно, и дату родов в этом случае определяют по следующим параметрам – размеру матки и уровню хорионического гонадотропина в крови. Осматривая женщину в гинекологическом кресле, врач акушер-гинеколог двумя руками проводит определение размеров матки. Наиболее точно этот способ «работает» на ранних сроках беременности, примерно до 12 недель. Самый ранний срок, который удается определить по размерам матки, равен 5 неделям беременности. К этому времени матка немного увеличивается, размягчается и становится округлой. На более поздних сроках размеры матки могут немного варьировать в зависимости от размеров плода, количества околоплодных вод, строения таза женщины.
На более поздних сроках размеры матки могут немного варьировать в зависимости от размеров плода, количества околоплодных вод, строения таза женщины.
Определить срок беременности и рассчитать приблизительную дату родов на ранних сроках помогает анализ крови на ХГЧ (хорионический гонадотропин человека). Он начинает вырабатываться в организме будущей мамы с наступлением беременности, и постепенно, примерно до 11-й недели беременности, его количество увеличивается, а затем немного снижается. Определение концентрации ХГЧ в крови в начале беременности помогает достаточно точно узнать ее срок. Получив результаты анализа крови на ХГЧ, стоит обратить внимание, что в лабораторных таблицах, по которым определяют соответствие уровня гормона сроку беременности, зачастую указан эмбриональный срок. То есть для определения привычного акушерского срока беременности к полученному результату следует прибавить 2 недели.
Способ 4. Способ определения даты родов по УЗИ
При проведении УЗИ на ранних сроках беременности, измеряя размер плодного яйца и эмбриона, срок беременности можно определить с большой точностью. В 4–5 недель в матке при ультразвуковом исследовании определяется небольшой «черный кружочек» – это плодное яйцо, в котором чуть позже появится эмбрион. Примерно в 6–7 недель появляется эмбрион в виде маленькой «полосочки», и можно увидеть его сердцебиение. Более точным считается срок, рассчитанный по измерению КТР эмбриона (КТР – это копчико-теменной размер, то есть максимальное расстояние от головки плода до его копчика). После 12 недель срок беременности при ультразвуковом исследовании определяют, измеряя различные размеры головы и живота плода, длины его ручек, ножек и т.д.
В 4–5 недель в матке при ультразвуковом исследовании определяется небольшой «черный кружочек» – это плодное яйцо, в котором чуть позже появится эмбрион. Примерно в 6–7 недель появляется эмбрион в виде маленькой «полосочки», и можно увидеть его сердцебиение. Более точным считается срок, рассчитанный по измерению КТР эмбриона (КТР – это копчико-теменной размер, то есть максимальное расстояние от головки плода до его копчика). После 12 недель срок беременности при ультразвуковом исследовании определяют, измеряя различные размеры головы и живота плода, длины его ручек, ножек и т.д.
До 9–10 недель беременности эмбрион растет пропорционально, и его размеры у всех женщин с одинаковым сроком беременности будут примерно идентичными. В дальнейшем эти показатели будут различаться у будущих мам разных национальностей, с разной массой тела, также будет иметь значение вес мамы и папы при рождении и так далее. То есть в более поздние сроки беременности нормально развивающиеся детишки одного «возраста» могут иметь разные размеры (колебания могут составлять около 2 недель и иногда даже более), и в такой ситуации срок беременности по данным УЗИ достоверно определить невозможно.
Способ 5. Способ определения даты родов по первому шевелению плода
Отметим сразу, что этот способ определения ПДР в последнее время применяется все реже. Он основан на том, что женщины, вынашивающие своего первенца, начинают ощущать его первые шевеления в среднем примерно в 20 недель беременности, а беременные во второй и более раз, – немного раньше, в 18 недель. Именно поэтому врачи акушеры-гинекологи рекомендуют будущей маме запомнить дату первого шевеления плода и вносят эти данные в обменную карту. Для расчета предполагаемой даты родов у женщин, готовящихся стать мамой в первый раз, к дате первого шевеления плода надо прибавить 20 недель, а у ожидающих второго малыша – 22 недели.
Однако этот метод определения даты предстоящих родов нередко бывает ошибочен. В чем же тут дело? Проблема в том, что время, когда женщина может ощутить первые шевеления плода, очень индивидуально и зависит от ее чувствительности, телосложения, а также от занятости и опыта. Так, некоторые будущие мамы чувствуют первые шевеления уже в 15–16 недель, а кто-то только после 20. Стройные женщины, как правило, начинают ощущать их раньше, чем полные. Будущие мамы, ведущие активный образ жизни, много работающие, обычно чувствуют движения плода позже, чем те, которые заняты меньше и имеют больше возможности прислушиваться к своим внутренним ощущениям. Беременные во второй и более раз уже знают, как именно ощущаются шевеления малыша, поэтому, как правило, они распознают движения крохи раньше, чем «неопытные» первородящие женщины, которые часто принимают шевеления плода за усиление перистальтики кишечника и газы.
Так, некоторые будущие мамы чувствуют первые шевеления уже в 15–16 недель, а кто-то только после 20. Стройные женщины, как правило, начинают ощущать их раньше, чем полные. Будущие мамы, ведущие активный образ жизни, много работающие, обычно чувствуют движения плода позже, чем те, которые заняты меньше и имеют больше возможности прислушиваться к своим внутренним ощущениям. Беременные во второй и более раз уже знают, как именно ощущаются шевеления малыша, поэтому, как правило, они распознают движения крохи раньше, чем «неопытные» первородящие женщины, которые часто принимают шевеления плода за усиление перистальтики кишечника и газы.
Все вышеописанные методы позволяют рассчитать предполагаемую дату родов. Однако нужно помнить, что, конечно же, она не является абсолютно точной. Нередко встречается перенашивание или недонашивание беременности. Спровоцировать начало преждевременной родовой деятельности могут отклонения развития плода, патологические процессы в организме будущей мамы, стрессовые ситуации, наследственные факторы и многие другие причины. Поэтому очень важно сознавать, что расчет даты родов – понятие очень условное, вне зависимости от используемого способа, и предсказать точно, когда малыш появиться на свет, не представляется возможным.
Поэтому очень важно сознавать, что расчет даты родов – понятие очень условное, вне зависимости от используемого способа, и предсказать точно, когда малыш появиться на свет, не представляется возможным.
Как рассчитывают предполагаемую дату родов при ЭКО?
В случае проведения ЭКО (экстракорпорального оплодотворения) оплодотворение яйцеклетки сперматозоидом производится «в пробирке» врачом-эмбриологом. Эмбрионы развиваются в лабораторных условиях в течение 3–5 суток, после чего их переносят в матку. Истинный срок беременности, наступившей после ЭКО, врачи рассчитывают от даты пункции яичников, то есть процедуры, когда специальной иглой проводят забор фолликулярной жидкости и содержащихся в ней фолликулов для последующего оплодотворения «в пробирке», а для определения «привычного» акушерского срока добавляют 2 недели к дате пункции яичников.
Если переносу эмбриона в матку предшествовала его криоконсервация (то есть замораживание в жидком азоте), для определения точного срока беременности врачи добавляют к дате переноса 5 дней (это количество дней развития эмбриона до заморозки), а для определения акушерского срока к полученному истинному сроку добавляют 2 недели, и рассчитывают дату родов.
Автор Елена Трифонова, врач акушер-гинеколог, канд. мед. наук, г. Москва
по материалам сайта http://www.9months.ru
Распечатать
Полезна: 2 голоса Не полезна: 0 голосов
Преждевременные роды По клинике преждевременные роды бывают угрожающие и начавшиеся
Знакомства во время беременности — StatPearls — Книжная полка NCBI
Джон А. Морган; Даниэль Б. Купер.
Информация об авторе
Последнее обновление: 12 сентября 2022 г.
Непрерывное обучение
Наиболее важным шагом в начальной оценке любой беременной пациентки является установление точной даты родов (даты родов). Точное знание гестационного возраста важно по многим причинам. Гестационный возраст пациентки определяет подходящие интервалы для посещений дородового ухода, а также время определенных вмешательств. В этом упражнении описываются различные методы определения даты беременности.
Гестационный возраст пациентки определяет подходящие интервалы для посещений дородового ухода, а также время определенных вмешательств. В этом упражнении описываются различные методы определения даты беременности.
Цели:
Определить технику проведения трансвагинального УЗИ для определения беременности.
Опишите показания для определения срока беременности.
Рассмотреть клиническую значимость датирования беременности.
Опишите стратегии межпрофессиональной команды для улучшения датирования беременности и улучшения результатов лечения пациентов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Наиболее важным шагом в начальной оценке любой беременной пациентки является установление точной даты родов (срок родов)[1]. Точное знание гестационного возраста важно по многим причинам. Гестационный возраст пациента определяет соответствующие интервалы для посещений дородового ухода, а также сроки определенных вмешательств[1]. Например, некоторые антенатальные скрининговые тесты, такие как скрининг с четырьмя маркерами (скрининговый тест на анеуплоидию плода и открытые дефекты нервной трубки), должны выполняться с точным знанием гестационного возраста для точного расчета лабораторных показателей. У пациенток с преждевременными родами и родами в анамнезе скрининговые тесты и вмешательства на ранних сроках беременности могут использоваться для предотвращения преждевременных родов при любой последующей беременности[1]. По мере развития беременности точная и оптимальная датировка беременности важна при принятии решения о сроках как показанных с медицинской точки зрения, так и плановых родов[1].
Например, некоторые антенатальные скрининговые тесты, такие как скрининг с четырьмя маркерами (скрининговый тест на анеуплоидию плода и открытые дефекты нервной трубки), должны выполняться с точным знанием гестационного возраста для точного расчета лабораторных показателей. У пациенток с преждевременными родами и родами в анамнезе скрининговые тесты и вмешательства на ранних сроках беременности могут использоваться для предотвращения преждевременных родов при любой последующей беременности[1]. По мере развития беременности точная и оптимальная датировка беременности важна при принятии решения о сроках как показанных с медицинской точки зрения, так и плановых родов[1].
Анатомия и физиология
УЗИ беременных включает анатомическое исследование матки и придатков[2]. На первом УЗИ важно установить расположение плодного яйца, подтвердить внутриутробное расположение и задокументировать наличие или отсутствие желточного мешка, полюс плода и число плодов[2]. Если виден полюс плода, необходимо задокументировать наличие тонов сердца плода[2]. Если УЗИ проводится после 18 недель беременности, возможно полное анатомическое исследование плода [2].
Если УЗИ проводится после 18 недель беременности, возможно полное анатомическое исследование плода [2].
Показания
Для надлежащего ведения любой беременности практикующие врачи должны установить гестационный возраст[1]. Всем беременным следует проводить абдоминальное или трансвагинальное УЗИ для подтверждения или установления гестационного возраста до 22 0/7 недель [1]. Любую беременность, которая не соответствует этому критерию, следует считать неоптимально датированной [3].
Противопоказания
Ультразвук используется в акушерстве более 50 лет и безопасен при надлежащем использовании[2]. Энергия, используемая для получения ультразвуковых изображений, влияет на ткань. По этой причине ультразвук следует использовать только при наличии клинических показаний и в течение как можно более короткого промежутка времени[4].
Оборудование
При использовании последнего менструального цикла пациентки для определения даты беременности правило Негеле требует использования календаря[1]. УЗИ является наиболее надежным методом определения срока беременности, особенно УЗИ в первом триместре [1]. Трансвагинальное УЗИ использует ультразвуковой датчик с частотой от 6 МГц до 10 МГц. Этот датчик имеет более высокую частоту, чем трансабоминальные ультразвуковые датчики, которые могут показать внутриматочные структуры примерно на неделю раньше срока беременности [4]. После восьми недель трансабдоминальное УЗИ обычно удовлетворительно для оценки беременности [4]. При трансабдоминальном УЗИ используется криволинейный ультразвуковой датчик с частотой от 3 МГц до 6 МГц, что обеспечивает хорошее проникновение в матку[4]. Абдоминальное ожирение или загиб матки могут вызвать трудности при трансабдоминальном доступе. Как трансабдоминальный, так и трансвагинальный подходы требуют использования акустического геля[4].
УЗИ является наиболее надежным методом определения срока беременности, особенно УЗИ в первом триместре [1]. Трансвагинальное УЗИ использует ультразвуковой датчик с частотой от 6 МГц до 10 МГц. Этот датчик имеет более высокую частоту, чем трансабоминальные ультразвуковые датчики, которые могут показать внутриматочные структуры примерно на неделю раньше срока беременности [4]. После восьми недель трансабдоминальное УЗИ обычно удовлетворительно для оценки беременности [4]. При трансабдоминальном УЗИ используется криволинейный ультразвуковой датчик с частотой от 3 МГц до 6 МГц, что обеспечивает хорошее проникновение в матку[4]. Абдоминальное ожирение или загиб матки могут вызвать трудности при трансабдоминальном доступе. Как трансабдоминальный, так и трансвагинальный подходы требуют использования акустического геля[4].
Персонал
Врач обычно выбирает подходящую предполагаемую дату родов для беременной пациентки. В определенных обстоятельствах техник УЗИ будет первым, кто оценит беременность с помощью УЗИ. Предполагаемая дата родов, сообщаемая ультразвуком, а также другие методы датирования должны сравниваться лечащим врачом, чтобы выбрать наилучшую клиническую оценку гестационного возраста, используя правила, описанные ниже[1].
Предполагаемая дата родов, сообщаемая ультразвуком, а также другие методы датирования должны сравниваться лечащим врачом, чтобы выбрать наилучшую клиническую оценку гестационного возраста, используя правила, описанные ниже[1].
Подготовка
Подготовка пациента к УЗИ зависит от используемого доступа. Для трансабдоминального УЗИ полный мочевой пузырь полезен, но не обязателен [4]. При трансвагинальном УЗИ полный мочевой пузырь может сместить матку кзади и выйти из поля зрения трансвагинального ультразвукового датчика [4]. По этой причине рекомендуется проводить трансвагинальное УЗИ при пустом мочевом пузыре [4].
Ультразвуковое исследование брюшной полости можно проводить в положении лежа на спине[4]. Трансвагинальный подход должен выполняться, когда пациентка находится в положении для литотомии, ягодицы пациентки находятся на краю стола, что обеспечивает полный диапазон движений с помощью трансвагинального ультразвукового датчика [4].
Техника
Одним из методов оценки даты родов является использование последнего менструального цикла пациентки[1].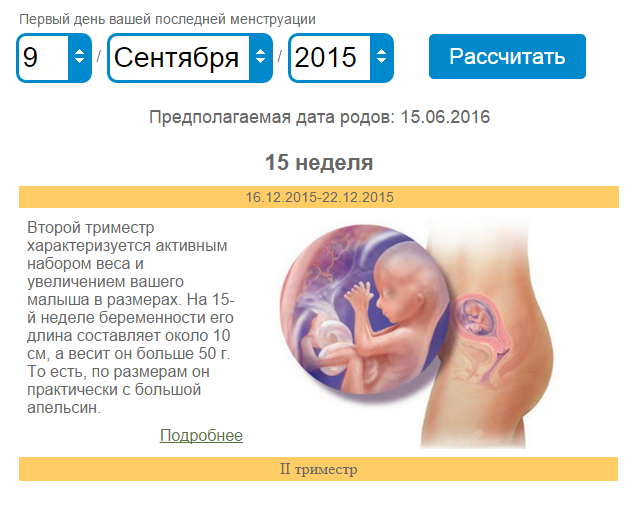 Пациентка должна быть уверена в первом дне последней менструации, чтобы использовать этот метод для установления срока родов[1]. Прибавив семь дней, а затем девять месяцев к последнему менструальному циклу пациентки (или 280 дней), вы получите предполагаемую дату родов[1]. Этот метод предполагает, что у пациентки нормальный 28-дневный менструальный цикл и овуляция на 14-й день этого цикла [1].
Пациентка должна быть уверена в первом дне последней менструации, чтобы использовать этот метод для установления срока родов[1]. Прибавив семь дней, а затем девять месяцев к последнему менструальному циклу пациентки (или 280 дней), вы получите предполагаемую дату родов[1]. Этот метод предполагает, что у пациентки нормальный 28-дневный менструальный цикл и овуляция на 14-й день этого цикла [1].
Измерение высоты дна матки — это параметр физического обследования, который можно использовать для оценки гестационного возраста[5]. Расстояние от дна матки до лобкового симфиза определяет измерение высоты дна [5]. Измерение следует проводить с помощью неэластичной рулетки, а у пациента должен быть пустой мочевой пузырь[5]. Наиболее распространенное использование для измерения высоты дна — это запись тенденции этого измерения для проверки надлежащего роста плода на протяжении всей беременности [5]. Полезность измерения высоты дна при любых обстоятельствах широко варьируется в литературе, но может быть полезна в районах с ограниченными ресурсами для оценки гестационного возраста[5]. Допущение при измерении высоты дна заключается в том, что измерение в сантиметрах от дна матки до лобкового симфиза равно гестационному возрасту пациентки[5]. Миома матки, аномалии амниотической жидкости, повышенный индекс массы тела матери (ИМТ) и аномалии роста плода являются некоторыми примерами обстоятельств, которые могут изменить точность измерения высоты дна матки[5].
Допущение при измерении высоты дна заключается в том, что измерение в сантиметрах от дна матки до лобкового симфиза равно гестационному возрасту пациентки[5]. Миома матки, аномалии амниотической жидкости, повышенный индекс массы тела матери (ИМТ) и аномалии роста плода являются некоторыми примерами обстоятельств, которые могут изменить точность измерения высоты дна матки[5].
Ультразвуковое исследование в первом триместре беременности (УЗИ до 13 недель и 6/7 дней) является наиболее точным методом установления или подтверждения гестационного возраста при беременности[1]. УЗИ в первом триместре может проводиться как трансвагинально, так и трансабдоминально. Длина от темени до крестца используется для определения беременности в первом триместре[1]. Среднее значение трех измерений длины темени-крестца используется для повышения точности[1]. Когда длина темени-крестца превышает 84 мм (приблизительно 14 недель и 0/7 дней), точность снижается, и для приблизительного определения гестационного возраста следует использовать полную биометрию плода[1]. УЗИ первого триместра имеет точность +/- 5-7 дней [1]. Последний менструальный цикл, если он известен, следует использовать для оценки гестационного возраста перед УЗИ[1]. Если УЗИ проводится менее чем на 90/7 недель, а дата УЗИ отличается менее или равно пяти дням, последний менструальный период следует использовать для определения гестационного возраста. Если предполагаемая дата родов в этом случае отличается более чем на пять дней, следует использовать расчетную дату родов, определенную ультразвуком[1]. УЗИ, проведенное между 9 0/7 нед и 13 6/7 нед, может отличаться на семь дней. Если предполагаемая дата родов, определенная ультразвуковым исследованием, отличается более чем на семь дней, следует использовать предполагаемую дату родов, установленную ультразвуковым исследованием. Если расчетная дата родов по УЗИ отличается менее чем на семь дней, следует использовать последний менструальный период[1].
УЗИ первого триместра имеет точность +/- 5-7 дней [1]. Последний менструальный цикл, если он известен, следует использовать для оценки гестационного возраста перед УЗИ[1]. Если УЗИ проводится менее чем на 90/7 недель, а дата УЗИ отличается менее или равно пяти дням, последний менструальный период следует использовать для определения гестационного возраста. Если предполагаемая дата родов в этом случае отличается более чем на пять дней, следует использовать расчетную дату родов, определенную ультразвуком[1]. УЗИ, проведенное между 9 0/7 нед и 13 6/7 нед, может отличаться на семь дней. Если предполагаемая дата родов, определенная ультразвуковым исследованием, отличается более чем на семь дней, следует использовать предполагаемую дату родов, установленную ультразвуковым исследованием. Если расчетная дата родов по УЗИ отличается менее чем на семь дней, следует использовать последний менструальный период[1].
Проведение УЗИ в первом триместре не всегда возможно. Пациентки иногда обращаются за дородовой помощью во втором триместре или могут не обращаться в учреждение, где есть возможность УЗИ. В районах с ограниченными ресурсами первоначальное УЗИ следует проводить между 18 и 20 неделями[2]. УЗИ в период от 18 до 20 недель позволит установить как оптимальные критерии датирования, так и детальное анатомическое исследование плода[2]. Ультразвуковое исследование во втором триместре оценивает предполагаемую дату родов с измерениями бипариетального диаметра плода, окружности головы, окружности живота и длины бедренной кости[1].
В районах с ограниченными ресурсами первоначальное УЗИ следует проводить между 18 и 20 неделями[2]. УЗИ в период от 18 до 20 недель позволит установить как оптимальные критерии датирования, так и детальное анатомическое исследование плода[2]. Ультразвуковое исследование во втором триместре оценивает предполагаемую дату родов с измерениями бипариетального диаметра плода, окружности головы, окружности живота и длины бедренной кости[1].
Точность УЗИ во втором триместре беременности (между 14 0/7 нед и 27 6/7 нед) широко варьирует [2]. Чем раньше во втором триместре будет проведено УЗИ, тем точнее будет измерение гестационного возраста [2]. Если УЗИ первого триместра использовалось для подтверждения или установления предполагаемой даты родов, УЗИ второго триместра не следует использовать для корректировки предполагаемой даты родов[1]. Если УЗИ проводится между 14 0/7 и 15 6/7 неделями, а дата родов, определенная по последнему менструальному периоду, отличается более чем на семь дней, для ведения беременности следует использовать расчетную дату родов, рассчитанную с помощью УЗИ[1]. . Если УЗИ проводится между 16 0/7 и 21 6/7 неделями, а предполагаемая дата родов по последнему менструальному циклу отличается более чем на десять дней, следует использовать дату родов, рассчитанную с помощью УЗИ[1]. Беременность без подтверждения или пересмотра гестационного возраста с помощью УЗИ до 22 0/7 недель считается неоптимально датирован[3]. После 22 0/7 недель до 27 6/7 недель, если расчетная дата родов, определяемая последним менструальным периодом, отличается более чем на 14 дней, следует использовать расчетную дату родов, рассчитанную с помощью ультразвука [1].
. Если УЗИ проводится между 16 0/7 и 21 6/7 неделями, а предполагаемая дата родов по последнему менструальному циклу отличается более чем на десять дней, следует использовать дату родов, рассчитанную с помощью УЗИ[1]. Беременность без подтверждения или пересмотра гестационного возраста с помощью УЗИ до 22 0/7 недель считается неоптимально датирован[3]. После 22 0/7 недель до 27 6/7 недель, если расчетная дата родов, определяемая последним менструальным периодом, отличается более чем на 14 дней, следует использовать расчетную дату родов, рассчитанную с помощью ультразвука [1].
Ультразвуковое исследование в третьем триместре беременности (после 28 0/7 недель) является наиболее неточным методом определения срока беременности с точностью +/- 21–30 дней[1]. Одной из основных проблем, связанных с ультразвуковым определением возраста в третьем триместре, является недооценка гестационного возраста плода с задержкой роста [1]. По этой причине могут быть трудны управленческие решения, основанные только на УЗИ в третьем триместре[1].
Осложнения
После того, как предполагаемая дата родов установлена и подтверждена ультразвуковым исследованием в первом или втором триместре, она должна быть тщательно задокументирована в медицинской карте для использования другими поставщиками медицинских услуг, если это необходимо. Изменения предполагаемой даты родов могут иметь серьезные последствия для ведения беременности, поэтому перед внесением изменений в предполагаемую дату родов пациентку следует проконсультировать о возможных последствиях[1].
Клиническая значимость
Установление точного гестационного возраста и предполагаемой даты родов является наиболее важным шагом в ведении любой беременности[1]. Точное знание гестационного возраста позволяет проводить лабораторные и скрининговые тесты в подходящее время беременности[1]. Оптимальный срок до 22 0/7 недель позволит точно оценить рост плода по мере развития беременности [3]. Беременность с субоптимальным сроком беременности из-за ошибки УЗИ на поздних сроках гестации может быть трудно управляемой из-за неопределенности даты беременности [3].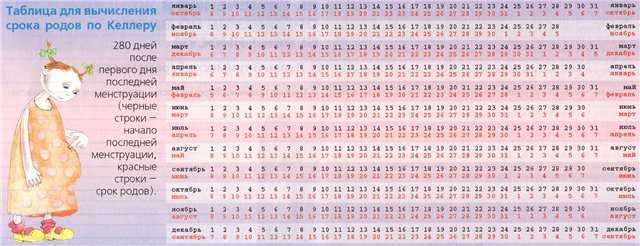 Плановые роды не следует проводить при субоптимальной дате беременности[3]. При беременности с четкими медицинскими показаниями к родоразрешению (преэклампсия, гестационный диабет и др.) планирование родов должно основываться на наилучшей клинической оценке гестационного возраста [3]. Амниоцентез для определения зрелости легких плода не следует проводить рутинно перед планированием родов при субоптимальном сроке беременности [3]. Даже при доказанной зрелости легких плода поздние недоношенные и ранние доношенные дети имеют повышенный риск респираторных заболеваний [3]. Плановое родоразрешение должно быть выполнено в 41 полную неделю из-за опасений, что плод может развиваться дальше, чем по оценкам УЗИ в третьем триместре [3]. Дородовое исследование плода можно проводить после 39 лет.недель у пациенток с субоптимальным датированием из-за опасений по поводу переношенной беременности [3]. При субоптимальном сроке беременности повторное низкое поперечное кесарево сечение, по желанию пациентки, должно быть выполнено в 39 недель на основе наилучшей оценки гестационного возраста [1].
Плановые роды не следует проводить при субоптимальной дате беременности[3]. При беременности с четкими медицинскими показаниями к родоразрешению (преэклампсия, гестационный диабет и др.) планирование родов должно основываться на наилучшей клинической оценке гестационного возраста [3]. Амниоцентез для определения зрелости легких плода не следует проводить рутинно перед планированием родов при субоптимальном сроке беременности [3]. Даже при доказанной зрелости легких плода поздние недоношенные и ранние доношенные дети имеют повышенный риск респираторных заболеваний [3]. Плановое родоразрешение должно быть выполнено в 41 полную неделю из-за опасений, что плод может развиваться дальше, чем по оценкам УЗИ в третьем триместре [3]. Дородовое исследование плода можно проводить после 39 лет.недель у пациенток с субоптимальным датированием из-за опасений по поводу переношенной беременности [3]. При субоптимальном сроке беременности повторное низкое поперечное кесарево сечение, по желанию пациентки, должно быть выполнено в 39 недель на основе наилучшей оценки гестационного возраста [1]. [6] [7] [8] [9]. ][7]
[6] [7] [8] [9]. ][7]
Улучшение результатов работы группы здравоохранения
Датированием беременности занимаются лечащий врач, акушерка, практикующая медсестра, акушер и акушерская медсестра. Установление точного гестационного возраста и предполагаемой даты родов является наиболее важным шагом в ведении любой беременности [1]. Точное знание гестационного возраста позволяет проводить лабораторные и скрининговые тесты в подходящее время беременности[1]. Оптимальная датировка позволяет проследить течение беременности, предвидеть любые трудности и предсказать день родов. Чем лучше подготовлена команда беременных, тем лучше результаты.[10] (уровень V)
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Хронология беременности по неделям и месяцам гестационного возраста. Предоставлено Wikimedia Commons, «Медицинская галерея Микаэля Хэггстрема, 2014 г. » (общественное достояние)
» (общественное достояние)
Рисунок
Диаграмма, показывающая массу тела при рождении в зависимости от гестационного возраста. Предоставлено Wikimedia Commons (общественное достояние)
Ссылки
- 1.
Заключение Комитета № 700: Методы оценки срока платежа. Акушерство Гинекол. 2017 май; 129(5):e150-e154. [PubMed: 28426621]
- 2.
Reddy UM, Abuhamad AZ, Levine D, Saade GR. Приглашенные участники семинара по визуализации плода*. Визуализация плода: резюме совместного Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер, Общества медицины матери и плода, Американского института ультразвука в медицине, Американского колледжа акушеров и гинекологов, Американского колледжа радиологии, Общества детской радиологии и Общество рентгенологов на семинаре по ультразвуковой визуализации плода. Акушерство Гинекол. 2014 май; 123(5):1070-1082. [В паблике: 24785860]
- 3.
Мнение Комитета № 688: Ведение беременностей с субоптимальным сроком.
 Акушерство Гинекол. 2017 март; 129(3):e29-e32. [PubMed: 28225423]
Акушерство Гинекол. 2017 март; 129(3):e29-e32. [PubMed: 28225423]- 4.
Хсу С., Эйерле Б.Д. УЗИ при беременности. Emerg Med Clin North Am. 2012 ноябрь;30(4):849-67. [PubMed: 23137399]
- 5.
Морс К., Уильямс А., Гардози Дж. Скрининг роста плода путем измерения высоты дна. Best Pract Res Clin Obstet Gynaecol. 2009 дек; 23 (6): 809-18. [PubMed: 19914874]
- 6.
Rittenhouse KJ, Vwalika B, Keil A, Winston J, Stoner M, Price JT, Kapasa M, Mubambe M, Banda V, Muunga W, Stringer JSA. Улучшение идентификации недоношенных новорожденных в условиях ограниченных ресурсов с помощью машинного обучения. ПЛОС Один. 2019;14(2):e0198919. [Бесплатная статья PMC: PMC6392324] [PubMed: 30811399]
- 7.
О’Горман Н., Саломон Л.Дж. Биометрия плода для оценки размера и роста плода. Best Pract Res Clin Obstet Gynaecol. 2018 Май; 49:3-15. [PubMed: 29605157]
- 8.
Lee AC, Panchal P, Folger L, Whelan H, Whelan R, Rosner B, Blencowe H, Lawn JE.
 Диагностическая точность неонатальной оценки для определения гестационного возраста: систематический обзор. Педиатрия. 2017 Dec;140(6) [PubMed: 29150458]
Диагностическая точность неонатальной оценки для определения гестационного возраста: систематический обзор. Педиатрия. 2017 Dec;140(6) [PubMed: 29150458]- 9.
Wylomanski S, Winer N. [Роль ультразвука в плановых абортах]. J Gynecol Obstet Biol Reprod (Париж). 2016 дек;45(10):1477-1489. [PubMed: 27814980]
- 10.
Сантоса В.Б., Стейнс-Уриас Э., Тшивуила-Матала, главный операционный директор, Норрис С.А., Хемелаар Дж. Перинатальные исходы, связанные с материнским ВИЧ и антиретровирусной терапией при беременностях с точным гестационным возрастом в Южной Африке. СПИД. 2019 01 августа; 33 (10): 1623-1633. [PubMed: 30932959]
Знакомства для беременных — StatPearls — Книжная полка NCBI
Джон А. Морган; Даниэль Б. Купер.
Информация об авторе
Последнее обновление: 12 сентября 2022 г.
Непрерывное обучение
Наиболее важным шагом в начальной оценке любой беременной пациентки является установление точной даты родов (срок родов). Точное знание гестационного возраста важно по многим причинам. Гестационный возраст пациентки определяет подходящие интервалы для посещений дородового ухода, а также время определенных вмешательств. В этом упражнении описываются различные методы определения даты беременности.
Точное знание гестационного возраста важно по многим причинам. Гестационный возраст пациентки определяет подходящие интервалы для посещений дородового ухода, а также время определенных вмешательств. В этом упражнении описываются различные методы определения даты беременности.
Цели:
Определить технику проведения трансвагинального УЗИ для определения беременности.
Опишите показания для определения срока беременности.
Рассмотреть клиническую значимость датирования беременности.
Опишите стратегии межпрофессиональной команды для улучшения датирования беременности и улучшения результатов лечения пациентов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Наиболее важным шагом в начальной оценке любой беременной пациентки является установление точной даты родов (срок родов)[1]. Точное знание гестационного возраста важно по многим причинам. Гестационный возраст пациента определяет соответствующие интервалы для посещений дородового ухода, а также сроки определенных вмешательств[1]. Например, некоторые антенатальные скрининговые тесты, такие как скрининг с четырьмя маркерами (скрининговый тест на анеуплоидию плода и открытые дефекты нервной трубки), должны выполняться с точным знанием гестационного возраста для точного расчета лабораторных показателей. У пациенток с преждевременными родами и родами в анамнезе скрининговые тесты и вмешательства на ранних сроках беременности могут использоваться для предотвращения преждевременных родов при любой последующей беременности[1]. По мере развития беременности точная и оптимальная датировка беременности важна при принятии решения о сроках как показанных с медицинской точки зрения, так и плановых родов[1].
Гестационный возраст пациента определяет соответствующие интервалы для посещений дородового ухода, а также сроки определенных вмешательств[1]. Например, некоторые антенатальные скрининговые тесты, такие как скрининг с четырьмя маркерами (скрининговый тест на анеуплоидию плода и открытые дефекты нервной трубки), должны выполняться с точным знанием гестационного возраста для точного расчета лабораторных показателей. У пациенток с преждевременными родами и родами в анамнезе скрининговые тесты и вмешательства на ранних сроках беременности могут использоваться для предотвращения преждевременных родов при любой последующей беременности[1]. По мере развития беременности точная и оптимальная датировка беременности важна при принятии решения о сроках как показанных с медицинской точки зрения, так и плановых родов[1].
Анатомия и физиология
УЗИ беременных включает анатомическое исследование матки и придатков[2]. На первом УЗИ важно установить расположение плодного яйца, подтвердить внутриутробное расположение и задокументировать наличие или отсутствие желточного мешка, полюс плода и число плодов[2]. Если виден полюс плода, необходимо задокументировать наличие тонов сердца плода[2]. Если УЗИ проводится после 18 недель беременности, возможно полное анатомическое исследование плода [2].
Если виден полюс плода, необходимо задокументировать наличие тонов сердца плода[2]. Если УЗИ проводится после 18 недель беременности, возможно полное анатомическое исследование плода [2].
Показания
Для надлежащего ведения любой беременности практикующие врачи должны установить гестационный возраст[1]. Всем беременным следует проводить абдоминальное или трансвагинальное УЗИ для подтверждения или установления гестационного возраста до 22 0/7 недель [1]. Любую беременность, которая не соответствует этому критерию, следует считать неоптимально датированной [3].
Противопоказания
Ультразвук используется в акушерстве более 50 лет и безопасен при надлежащем использовании[2]. Энергия, используемая для получения ультразвуковых изображений, влияет на ткань. По этой причине ультразвук следует использовать только при наличии клинических показаний и в течение как можно более короткого промежутка времени[4].
Оборудование
При использовании последнего менструального цикла пациентки для определения даты беременности правило Негеле требует использования календаря[1]. УЗИ является наиболее надежным методом определения срока беременности, особенно УЗИ в первом триместре [1]. Трансвагинальное УЗИ использует ультразвуковой датчик с частотой от 6 МГц до 10 МГц. Этот датчик имеет более высокую частоту, чем трансабоминальные ультразвуковые датчики, которые могут показать внутриматочные структуры примерно на неделю раньше срока беременности [4]. После восьми недель трансабдоминальное УЗИ обычно удовлетворительно для оценки беременности [4]. При трансабдоминальном УЗИ используется криволинейный ультразвуковой датчик с частотой от 3 МГц до 6 МГц, что обеспечивает хорошее проникновение в матку[4]. Абдоминальное ожирение или загиб матки могут вызвать трудности при трансабдоминальном доступе. Как трансабдоминальный, так и трансвагинальный подходы требуют использования акустического геля[4].
УЗИ является наиболее надежным методом определения срока беременности, особенно УЗИ в первом триместре [1]. Трансвагинальное УЗИ использует ультразвуковой датчик с частотой от 6 МГц до 10 МГц. Этот датчик имеет более высокую частоту, чем трансабоминальные ультразвуковые датчики, которые могут показать внутриматочные структуры примерно на неделю раньше срока беременности [4]. После восьми недель трансабдоминальное УЗИ обычно удовлетворительно для оценки беременности [4]. При трансабдоминальном УЗИ используется криволинейный ультразвуковой датчик с частотой от 3 МГц до 6 МГц, что обеспечивает хорошее проникновение в матку[4]. Абдоминальное ожирение или загиб матки могут вызвать трудности при трансабдоминальном доступе. Как трансабдоминальный, так и трансвагинальный подходы требуют использования акустического геля[4].
Персонал
Врач обычно выбирает подходящую предполагаемую дату родов для беременной пациентки. В определенных обстоятельствах техник УЗИ будет первым, кто оценит беременность с помощью УЗИ. Предполагаемая дата родов, сообщаемая ультразвуком, а также другие методы датирования должны сравниваться лечащим врачом, чтобы выбрать наилучшую клиническую оценку гестационного возраста, используя правила, описанные ниже[1].
Предполагаемая дата родов, сообщаемая ультразвуком, а также другие методы датирования должны сравниваться лечащим врачом, чтобы выбрать наилучшую клиническую оценку гестационного возраста, используя правила, описанные ниже[1].
Подготовка
Подготовка пациента к УЗИ зависит от используемого доступа. Для трансабдоминального УЗИ полный мочевой пузырь полезен, но не обязателен [4]. При трансвагинальном УЗИ полный мочевой пузырь может сместить матку кзади и выйти из поля зрения трансвагинального ультразвукового датчика [4]. По этой причине рекомендуется проводить трансвагинальное УЗИ при пустом мочевом пузыре [4].
Ультразвуковое исследование брюшной полости можно проводить в положении лежа на спине[4]. Трансвагинальный подход должен выполняться, когда пациентка находится в положении для литотомии, ягодицы пациентки находятся на краю стола, что обеспечивает полный диапазон движений с помощью трансвагинального ультразвукового датчика [4].
Техника
Одним из методов оценки даты родов является использование последнего менструального цикла пациентки[1]. Пациентка должна быть уверена в первом дне последней менструации, чтобы использовать этот метод для установления срока родов[1]. Прибавив семь дней, а затем девять месяцев к последнему менструальному циклу пациентки (или 280 дней), вы получите предполагаемую дату родов[1]. Этот метод предполагает, что у пациентки нормальный 28-дневный менструальный цикл и овуляция на 14-й день этого цикла [1].
Пациентка должна быть уверена в первом дне последней менструации, чтобы использовать этот метод для установления срока родов[1]. Прибавив семь дней, а затем девять месяцев к последнему менструальному циклу пациентки (или 280 дней), вы получите предполагаемую дату родов[1]. Этот метод предполагает, что у пациентки нормальный 28-дневный менструальный цикл и овуляция на 14-й день этого цикла [1].
Измерение высоты дна матки — это параметр физического обследования, который можно использовать для оценки гестационного возраста[5]. Расстояние от дна матки до лобкового симфиза определяет измерение высоты дна [5]. Измерение следует проводить с помощью неэластичной рулетки, а у пациента должен быть пустой мочевой пузырь[5]. Наиболее распространенное использование для измерения высоты дна — это запись тенденции этого измерения для проверки надлежащего роста плода на протяжении всей беременности [5]. Полезность измерения высоты дна при любых обстоятельствах широко варьируется в литературе, но может быть полезна в районах с ограниченными ресурсами для оценки гестационного возраста[5]. Допущение при измерении высоты дна заключается в том, что измерение в сантиметрах от дна матки до лобкового симфиза равно гестационному возрасту пациентки[5]. Миома матки, аномалии амниотической жидкости, повышенный индекс массы тела матери (ИМТ) и аномалии роста плода являются некоторыми примерами обстоятельств, которые могут изменить точность измерения высоты дна матки[5].
Допущение при измерении высоты дна заключается в том, что измерение в сантиметрах от дна матки до лобкового симфиза равно гестационному возрасту пациентки[5]. Миома матки, аномалии амниотической жидкости, повышенный индекс массы тела матери (ИМТ) и аномалии роста плода являются некоторыми примерами обстоятельств, которые могут изменить точность измерения высоты дна матки[5].
Ультразвуковое исследование в первом триместре беременности (УЗИ до 13 недель и 6/7 дней) является наиболее точным методом установления или подтверждения гестационного возраста при беременности[1]. УЗИ в первом триместре может проводиться как трансвагинально, так и трансабдоминально. Длина от темени до крестца используется для определения беременности в первом триместре[1]. Среднее значение трех измерений длины темени-крестца используется для повышения точности[1]. Когда длина темени-крестца превышает 84 мм (приблизительно 14 недель и 0/7 дней), точность снижается, и для приблизительного определения гестационного возраста следует использовать полную биометрию плода[1]. УЗИ первого триместра имеет точность +/- 5-7 дней [1]. Последний менструальный цикл, если он известен, следует использовать для оценки гестационного возраста перед УЗИ[1]. Если УЗИ проводится менее чем на 90/7 недель, а дата УЗИ отличается менее или равно пяти дням, последний менструальный период следует использовать для определения гестационного возраста. Если предполагаемая дата родов в этом случае отличается более чем на пять дней, следует использовать расчетную дату родов, определенную ультразвуком[1]. УЗИ, проведенное между 9 0/7 нед и 13 6/7 нед, может отличаться на семь дней. Если предполагаемая дата родов, определенная ультразвуковым исследованием, отличается более чем на семь дней, следует использовать предполагаемую дату родов, установленную ультразвуковым исследованием. Если расчетная дата родов по УЗИ отличается менее чем на семь дней, следует использовать последний менструальный период[1].
УЗИ первого триместра имеет точность +/- 5-7 дней [1]. Последний менструальный цикл, если он известен, следует использовать для оценки гестационного возраста перед УЗИ[1]. Если УЗИ проводится менее чем на 90/7 недель, а дата УЗИ отличается менее или равно пяти дням, последний менструальный период следует использовать для определения гестационного возраста. Если предполагаемая дата родов в этом случае отличается более чем на пять дней, следует использовать расчетную дату родов, определенную ультразвуком[1]. УЗИ, проведенное между 9 0/7 нед и 13 6/7 нед, может отличаться на семь дней. Если предполагаемая дата родов, определенная ультразвуковым исследованием, отличается более чем на семь дней, следует использовать предполагаемую дату родов, установленную ультразвуковым исследованием. Если расчетная дата родов по УЗИ отличается менее чем на семь дней, следует использовать последний менструальный период[1].
Проведение УЗИ в первом триместре не всегда возможно. Пациентки иногда обращаются за дородовой помощью во втором триместре или могут не обращаться в учреждение, где есть возможность УЗИ. В районах с ограниченными ресурсами первоначальное УЗИ следует проводить между 18 и 20 неделями[2]. УЗИ в период от 18 до 20 недель позволит установить как оптимальные критерии датирования, так и детальное анатомическое исследование плода[2]. Ультразвуковое исследование во втором триместре оценивает предполагаемую дату родов с измерениями бипариетального диаметра плода, окружности головы, окружности живота и длины бедренной кости[1].
В районах с ограниченными ресурсами первоначальное УЗИ следует проводить между 18 и 20 неделями[2]. УЗИ в период от 18 до 20 недель позволит установить как оптимальные критерии датирования, так и детальное анатомическое исследование плода[2]. Ультразвуковое исследование во втором триместре оценивает предполагаемую дату родов с измерениями бипариетального диаметра плода, окружности головы, окружности живота и длины бедренной кости[1].
Точность УЗИ во втором триместре беременности (между 14 0/7 нед и 27 6/7 нед) широко варьирует [2]. Чем раньше во втором триместре будет проведено УЗИ, тем точнее будет измерение гестационного возраста [2]. Если УЗИ первого триместра использовалось для подтверждения или установления предполагаемой даты родов, УЗИ второго триместра не следует использовать для корректировки предполагаемой даты родов[1]. Если УЗИ проводится между 14 0/7 и 15 6/7 неделями, а дата родов, определенная по последнему менструальному периоду, отличается более чем на семь дней, для ведения беременности следует использовать расчетную дату родов, рассчитанную с помощью УЗИ[1]. . Если УЗИ проводится между 16 0/7 и 21 6/7 неделями, а предполагаемая дата родов по последнему менструальному циклу отличается более чем на десять дней, следует использовать дату родов, рассчитанную с помощью УЗИ[1]. Беременность без подтверждения или пересмотра гестационного возраста с помощью УЗИ до 22 0/7 недель считается неоптимально датирован[3]. После 22 0/7 недель до 27 6/7 недель, если расчетная дата родов, определяемая последним менструальным периодом, отличается более чем на 14 дней, следует использовать расчетную дату родов, рассчитанную с помощью ультразвука [1].
. Если УЗИ проводится между 16 0/7 и 21 6/7 неделями, а предполагаемая дата родов по последнему менструальному циклу отличается более чем на десять дней, следует использовать дату родов, рассчитанную с помощью УЗИ[1]. Беременность без подтверждения или пересмотра гестационного возраста с помощью УЗИ до 22 0/7 недель считается неоптимально датирован[3]. После 22 0/7 недель до 27 6/7 недель, если расчетная дата родов, определяемая последним менструальным периодом, отличается более чем на 14 дней, следует использовать расчетную дату родов, рассчитанную с помощью ультразвука [1].
Ультразвуковое исследование в третьем триместре беременности (после 28 0/7 недель) является наиболее неточным методом определения срока беременности с точностью +/- 21–30 дней[1]. Одной из основных проблем, связанных с ультразвуковым определением возраста в третьем триместре, является недооценка гестационного возраста плода с задержкой роста [1]. По этой причине могут быть трудны управленческие решения, основанные только на УЗИ в третьем триместре[1].
Осложнения
После того, как предполагаемая дата родов установлена и подтверждена ультразвуковым исследованием в первом или втором триместре, она должна быть тщательно задокументирована в медицинской карте для использования другими поставщиками медицинских услуг, если это необходимо. Изменения предполагаемой даты родов могут иметь серьезные последствия для ведения беременности, поэтому перед внесением изменений в предполагаемую дату родов пациентку следует проконсультировать о возможных последствиях[1].
Клиническая значимость
Установление точного гестационного возраста и предполагаемой даты родов является наиболее важным шагом в ведении любой беременности[1]. Точное знание гестационного возраста позволяет проводить лабораторные и скрининговые тесты в подходящее время беременности[1]. Оптимальный срок до 22 0/7 недель позволит точно оценить рост плода по мере развития беременности [3]. Беременность с субоптимальным сроком беременности из-за ошибки УЗИ на поздних сроках гестации может быть трудно управляемой из-за неопределенности даты беременности [3]. Плановые роды не следует проводить при субоптимальной дате беременности[3]. При беременности с четкими медицинскими показаниями к родоразрешению (преэклампсия, гестационный диабет и др.) планирование родов должно основываться на наилучшей клинической оценке гестационного возраста [3]. Амниоцентез для определения зрелости легких плода не следует проводить рутинно перед планированием родов при субоптимальном сроке беременности [3]. Даже при доказанной зрелости легких плода поздние недоношенные и ранние доношенные дети имеют повышенный риск респираторных заболеваний [3]. Плановое родоразрешение должно быть выполнено в 41 полную неделю из-за опасений, что плод может развиваться дальше, чем по оценкам УЗИ в третьем триместре [3]. Дородовое исследование плода можно проводить после 39 лет.недель у пациенток с субоптимальным датированием из-за опасений по поводу переношенной беременности [3]. При субоптимальном сроке беременности повторное низкое поперечное кесарево сечение, по желанию пациентки, должно быть выполнено в 39 недель на основе наилучшей оценки гестационного возраста [1].
Плановые роды не следует проводить при субоптимальной дате беременности[3]. При беременности с четкими медицинскими показаниями к родоразрешению (преэклампсия, гестационный диабет и др.) планирование родов должно основываться на наилучшей клинической оценке гестационного возраста [3]. Амниоцентез для определения зрелости легких плода не следует проводить рутинно перед планированием родов при субоптимальном сроке беременности [3]. Даже при доказанной зрелости легких плода поздние недоношенные и ранние доношенные дети имеют повышенный риск респираторных заболеваний [3]. Плановое родоразрешение должно быть выполнено в 41 полную неделю из-за опасений, что плод может развиваться дальше, чем по оценкам УЗИ в третьем триместре [3]. Дородовое исследование плода можно проводить после 39 лет.недель у пациенток с субоптимальным датированием из-за опасений по поводу переношенной беременности [3]. При субоптимальном сроке беременности повторное низкое поперечное кесарево сечение, по желанию пациентки, должно быть выполнено в 39 недель на основе наилучшей оценки гестационного возраста [1]. [6] [7] [8] [9]. ][7]
[6] [7] [8] [9]. ][7]
Улучшение результатов работы группы здравоохранения
Датированием беременности занимаются лечащий врач, акушерка, практикующая медсестра, акушер и акушерская медсестра. Установление точного гестационного возраста и предполагаемой даты родов является наиболее важным шагом в ведении любой беременности [1]. Точное знание гестационного возраста позволяет проводить лабораторные и скрининговые тесты в подходящее время беременности[1]. Оптимальная датировка позволяет проследить течение беременности, предвидеть любые трудности и предсказать день родов. Чем лучше подготовлена команда беременных, тем лучше результаты.[10] (уровень V)
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Хронология беременности по неделям и месяцам гестационного возраста. Предоставлено Wikimedia Commons, «Медицинская галерея Микаэля Хэггстрема, 2014 г. » (общественное достояние)
» (общественное достояние)
Рисунок
Диаграмма, показывающая массу тела при рождении в зависимости от гестационного возраста. Предоставлено Wikimedia Commons (общественное достояние)
Ссылки
- 1.
Заключение Комитета № 700: Методы оценки срока платежа. Акушерство Гинекол. 2017 май; 129(5):e150-e154. [PubMed: 28426621]
- 2.
Reddy UM, Abuhamad AZ, Levine D, Saade GR. Приглашенные участники семинара по визуализации плода*. Визуализация плода: резюме совместного Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер, Общества медицины матери и плода, Американского института ультразвука в медицине, Американского колледжа акушеров и гинекологов, Американского колледжа радиологии, Общества детской радиологии и Общество рентгенологов на семинаре по ультразвуковой визуализации плода. Акушерство Гинекол. 2014 май; 123(5):1070-1082. [В паблике: 24785860]
- 3.
Мнение Комитета № 688: Ведение беременностей с субоптимальным сроком.
 Акушерство Гинекол. 2017 март; 129(3):e29-e32. [PubMed: 28225423]
Акушерство Гинекол. 2017 март; 129(3):e29-e32. [PubMed: 28225423]- 4.
Хсу С., Эйерле Б.Д. УЗИ при беременности. Emerg Med Clin North Am. 2012 ноябрь;30(4):849-67. [PubMed: 23137399]
- 5.
Морс К., Уильямс А., Гардози Дж. Скрининг роста плода путем измерения высоты дна. Best Pract Res Clin Obstet Gynaecol. 2009 дек; 23 (6): 809-18. [PubMed: 19914874]
- 6.
Rittenhouse KJ, Vwalika B, Keil A, Winston J, Stoner M, Price JT, Kapasa M, Mubambe M, Banda V, Muunga W, Stringer JSA. Улучшение идентификации недоношенных новорожденных в условиях ограниченных ресурсов с помощью машинного обучения. ПЛОС Один. 2019;14(2):e0198919. [Бесплатная статья PMC: PMC6392324] [PubMed: 30811399]
- 7.
О’Горман Н., Саломон Л.Дж. Биометрия плода для оценки размера и роста плода. Best Pract Res Clin Obstet Gynaecol. 2018 Май; 49:3-15. [PubMed: 29605157]
- 8.
Lee AC, Panchal P, Folger L, Whelan H, Whelan R, Rosner B, Blencowe H, Lawn JE.

