Содержание
Ранняя диагностика беременности — анализ крови на ХГЧ
2015.08.24 11:12
Анализ, который позволяет установить беременность — это ХОРИОНИЧЕСКИЙ ГОНАДОТРОПИН (ХГЧ) – специфический гормон беременности.
Уровень ХГЧ в крови уже через неделю после зачатия позволяет определить наличие беременности.
Иммунологический метод определения ХГЧ в крови более точный по сравнению с методом определения этого гормона в моче. В моче (при использовании аптечных тестов на беременность) концентрация этого гормона достигает диагностически значимого уровня на несколько дней позже, чем в сыворотке крови. Кроме того, в сыворотке крови определяется количество гормона. Но следует отметить, что по количеству гормона в крови нельзя устанавливать срок беременности. Этот анализ показывает норму либо патологию на срок беременности, установленный врачом.
Обязательно! Оценивать результаты анализа и определять срок беременности должен Ваш лечащий врач.
Низкая концентрация ХГЧ может указывать на беременность, но полученный результат должен использоваться для диагностики в дополнение к информации, полученной врачом (вопросы, симптомы, клинические данные, другие обследования).
Для того, чтобы избежать получения ложно отрицательных результатов, рекомендовано проводить исследование не ранее, чем на 3-5 день задержки менструации.
На начальной стадии беременности уровень ХГЧ в крови быстро увеличивается, и результат можно подтвердить повторным анализом через 48 часов. В I триместре беременности уровень ХГЧ устойчиво возрастает, достигая максимума к 10-11й неделе.Затем концентрация начинает снижаться до 16-й недели беременности и стабилизируется до окончания срока беременности. Через 2 недели после родов ХГЧ в крови уже не определяется.
При беременности с 2-мя или 3-мя плодами содержание ХГЧ повышается пропорционально числу плодов. ХГЧ вырабатывается клетками оболочки зародыша после его внедрения ( имплантации) в стенку матки и , соответственно, при двойне и тройне участков хориальной ткани більше, чем при одноплодной беременности.
Сниженные концентрации для точно установленного срока могут говорить о подозрении на внематочную беременность, угрозу прерывания беременности или о том, что беременность не развивается. Резкоповышенный уровень ХГЧ наблюдается при пузырном заносе.
Пузырный занос – редкое осложнение беременности, когда в резко увеличивающихся ворсинках хориона появляються кистозные расширения с жидкостью, а плод чаще всего погибает на ранних сроках.
Определение содержания ХГЧ вместе с другими анализами (альфа-фетопротеином и свободным эстриолом на 14-20-й неделях беременности) используется в пренатальном скрининге II триместра беременности для обнаружения патологи развития плода (синдром Дауна, Эдвардса, дефекта нервной трубки).
Грамотно оценить результат анализа и выбрать тактику дальнейшего лечения может только врач!
Врач акушер — гинеколог Кутольвас Ольга Александровна
Читайте также :
УЗИ беременных в Екатеринбурге
Сроки проведения УЗИ беременных женщин.
УЗИ для ранней диагностики беременности
Применение современной аппаратуры позволяет установить беременность у женщины уже в 3-4 недели, считая от 1-го дня последней менструации. Такая ранняя диагностика беременности бывает необходима по следующим причинам:
— диагностика локализации плодного яйца (маточная или внематочная беременность) и определение количества эмбрионов. В этот период диагностика беременности основана на выявлении плодного яйца, диаметром около 0,5 см., окруженного кольцом ворсинчатого хориона толщиной 0.1-0.15 см.
— определение серцебиения плода (диагностика неразвивающейся беременности). В 5-5,5 недель в большинстве случаев удается получить изображение эмбриона, и в этот же срок уже определяется сердечная деятельность.
— определение локализации хориона (будущая плацента) и угорожающего выкидыша. При появлении у беременной каких-либо симптомов (боли внизу живота и пояснице, кровотечения) женщина должна незамедлительно обратиться к врачу. При проведении УЗИ-обследования в 9 недель начинает выявляться голова эмбриона как отдельное анатомическое образование, впервые появляются движение плода, а в 10 недель начинают визуализироваться его конечности.
При проведении УЗИ-обследования в 9 недель начинает выявляться голова эмбриона как отдельное анатомическое образование, впервые появляются движение плода, а в 10 недель начинают визуализироваться его конечности.
Если нет особых показаний со стороны женщины или беременности, то первое скриниговое УЗИ беременных необходимо делать в 11-13 недель для выявления врожденных пороков плода.
Платное УЗИ беременных проводится в медицинском центре «Мира» 7 дней в неделю. Обязательна предварительная запись на обследование.
УЗИ при беременности в 11-13 недель
Во время проведения УЗИ-исследования на сроке 11-13 недель беременности, в полости матки полностью визуализируется эмбрион, что позволяет диагностировать одноплодную или многоплодную беременность.
На этом же сроке уже определяется частота сердечных сокращений плода, в конце I триместра частота сердечных сокращений должна быть 140-160 ударов в минуту, приблизительно такая частота сохраняется в течение всей последующей беременности.
В этом сроке беременности производят измерение толщины воротникового пространства (ТВП), копчико-теменного размера (КТР) и носовой кости плода. В комплексе с лабораторными исследованиями по определению РАРР-А и Бета-ХГЧ данный метод диагностики позволяет выявить хромосомную патологию плода.
УЗИ беременных в 20-24 недели
Проведение УЗИ беременных в 20-24 недели беременности позволяет уточнить состояние внутренних органов плода, костно-мышечной системы, лицевых костей черепа и наличие врожденных пороков развития плода, в этот период выявляются 60-70 % аномалий развития.На данном сроке беременности по время проведения УЗИ-исследования измеряются в сантиметрах лобно-затылочный размер головы плода, средняя окружность живота, длина бедренной, большой берцовой, плечевой костей, стопы, межполушарный размер мозжечка, средний поперечный диаметр сердца.
После 20 недель беременности для будущих родителей не остается в секрете пол плода, который на этом сроке определяется практически во всех наблюдениях.
На этом же сроке оценивается состояние плаценты, ее кровоснабжение и расположение, определяется объем околоплодных вод.
С этого срока беременным женщинам можно проводить допплерометирическое измерение кровотоков плода (в сосудах пуповины и маточных артериях).
УЗИ при беременности в 32-34 недели
На последнем УЗИ-скрининге измеряются в сантиметрах все те же показатели, что и на УЗИ-скриниге в 20-24 недели.
Особое внимание на данном этапе уделяется состоянию плаценты, ее кровоснабжению, объему окоплодных вод. Количество околоплодных вод считается нормальным, если диаметр самого глубокого вертикально «кармана» составляет – 3-8 см. Уменьшение количества околоплодных вод часто наблюдается при гипотрофии плода, аномалиях почек и мочевыделительной системы, а их полное отсутствии – при агнезии почек. Многоводие возможно при некоторых аномалиях желудочно-кишечного тракта и инфицировании плода.
В этот же период особо важным является определение положения плода: установление предлежания (головное, тазовое) и положения плода (продольное, поперечное, косое).
Наличие современного оборудования, специально подготовленных врачей в совокупности с лабораторными методами диагностики является неотъемлемой частью антенотальной охраны плода и позволяет на ранних сроках выявить серьезную аномалию развития плода, а также контролировать правильное развитие беременности во всех сроках.
В Медицинском центре «Мира» Вы можете пройти скриниговое ультразвуковое исследование беременных женщин на любом сроке.
В Медицинском центре «Мира»: Врачи самой высокой квалификации и современное оборудование!
Информацию по ценам на УЗИ-исследования на всех сроках беременности Вы можете посмотреть ниже.
Более подробно с услугой можно ознакомить тут
Ранняя диагностика пороков развития плода и осложнений беременности, малоинвазивные оперативные вмешательства под контролем УЗИ
БЕЗОПАСНО И ЭФФЕКТИВНО
Ультразвук для диагностики в акушерстве был впервые применен в 1960 г. шотландским врачом Яном Дональдом.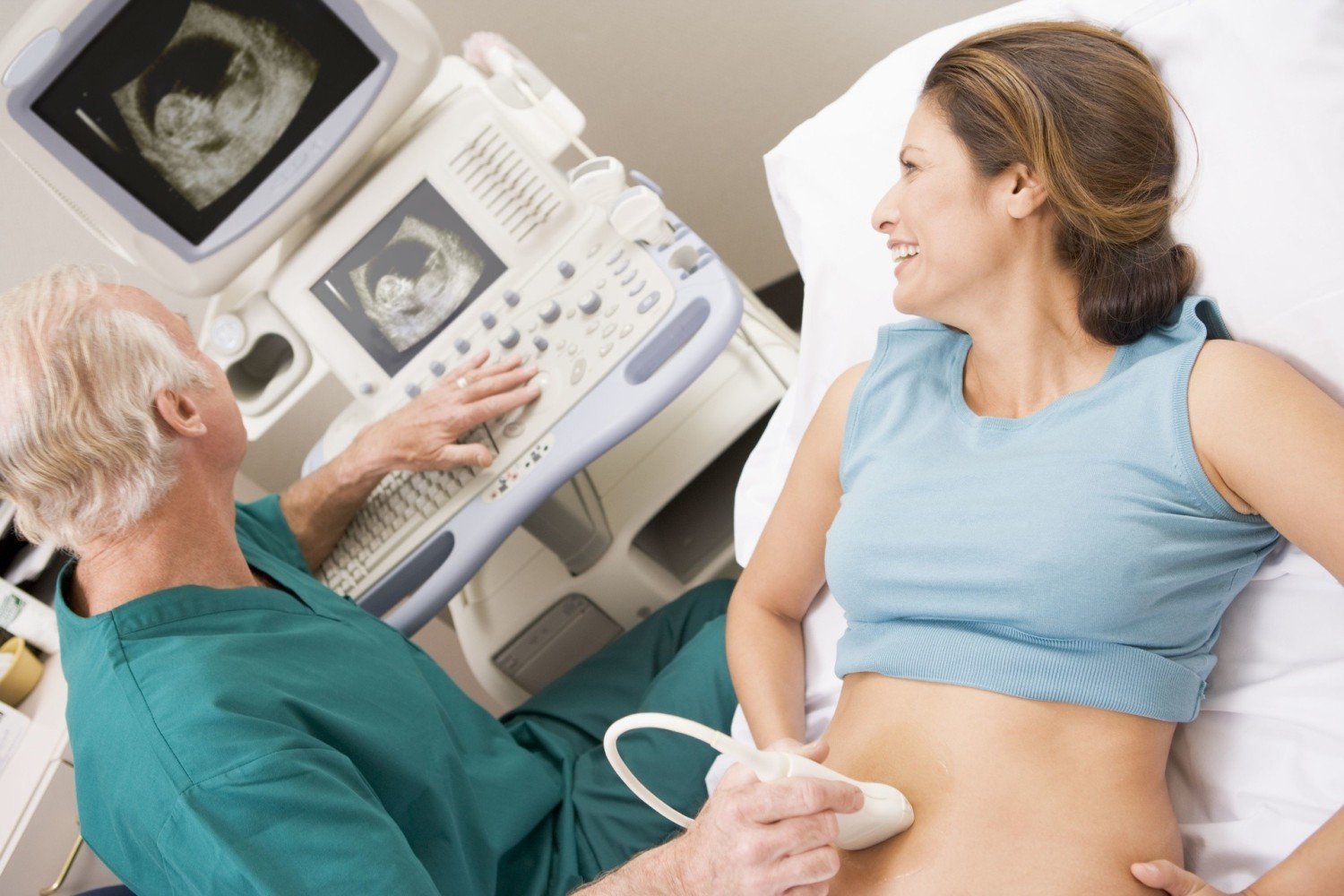
На экранах современных приборов при проведении УЗИ выводятся механические и термальные индексы воздействия, которые позволяют врачу полностью контролировать процесс. Акушерские предустановки, созданные в заводских условиях, автоматически контролируют выходную мощность ультразвукового аппарата.
Сегодняшние компьютерные технологии при минимальном физическом воздействии позволяют так обрабатывать возвращенный от ткани сигнал, что получаемое изображение органа абсолютно сопоставимо с его анатомическим срезом. Высокая информативность и безопасность УЗИ привели к тому, что ультразвук стал основным диагностическим методом в акушерстве и гинекологии. В гинекологии ультразвук полностью вытеснил рентгеновскую биконтрастную гинекографию, которая была единственным методом визуализации яичников.
ПЛОД КАК ПАЦИЕНТ
Ультразвук совершил революцию в ведении беременности. Раньше акушеры могли только пальпировать и слушать сердцебиение плода. Благодаря УЗИ мы видим плод, его анатомические структуры, физиологические функции, состояние кровотока, даже движения пальцев рук малыша и его век. В медицине появился новый раздел — «Медицина плода», и появилось новое понятие: «плод как пациент».
Существует международный Фонд медицины плода (FMF), который проводит многочиленные научные и практические исследования, разрабатывает и проверяет одновременно в различных крупнейших клиниках мира новые алгоритмы пренатальной диагностики. Такие, как программа пренатального скрининга I триместра беременности.
Эта программа принята Минздравами России и Татарстана и с января 2012 года с успехом внедряется в республике. При этом экспертное УЗИ смещено в первый триместр: на сроке от 11 до 13,5 недель, то есть при длине плода от темени до копчика от 45 до 84 мм. УЗИ проводят врачи-экперты, специально обученные и получившие сертификат соответствия FMF. По этой программе в РТ создано пять центров пренатальной диагностики (на базе РКБ, горбольницы №16 г. Казани, Перинатальных центров гг. Набережные Челны, Нижнекамск, Альметьевск), эти центры оснащены ультразвуковыми приборами премиум-класса.
УЗИ проводят врачи-экперты, специально обученные и получившие сертификат соответствия FMF. По этой программе в РТ создано пять центров пренатальной диагностики (на базе РКБ, горбольницы №16 г. Казани, Перинатальных центров гг. Набережные Челны, Нижнекамск, Альметьевск), эти центры оснащены ультразвуковыми приборами премиум-класса.
Врачи-эксперты измеряют воротниковое пространство плода, оценивают кость носа и лицевой угол, кровоток в венозном протоке и степень трикуспидальной регургитации в сердце у плода. Одновременно тщательно изучаются внутренние органы плода: мозг, череп, сердце, желудок, кишечник, почки, мочевой пузырь, диафрагма, легкие, позвоночник, верхние и нижние конечности. На это требуется много времени, терпения, искусства и везения, потому что кроме хорошего оборудования нужно, чтобы плод все это показал. Сразу после УЗИ у беременной забирается кровь из вены и отправляется вместе с данными УЗИ в Казань в РКБ в Медико-генетическую консультацию, где установлена биохимическая лаборатория, также сертифицированная FMF. Кровь анализируется на уровень PAPP-P (белка, ассоциированного с беременностью) и ХГЧ (хорионического гонадотропина человека), полученные данные крови и УЗИ обрабатываются по специальной программе «Астрайя», которая рассчитывает риск хромосомной аномалии по 21-й, 18-й и 13-й хромосомам. При высоком риске беременная консультируется генетиком и определяются показания для инвазивной подтверждающей диагностики с целью пренатального кариотипирования.
Кровь анализируется на уровень PAPP-P (белка, ассоциированного с беременностью) и ХГЧ (хорионического гонадотропина человека), полученные данные крови и УЗИ обрабатываются по специальной программе «Астрайя», которая рассчитывает риск хромосомной аномалии по 21-й, 18-й и 13-й хромосомам. При высоком риске беременная консультируется генетиком и определяются показания для инвазивной подтверждающей диагностики с целью пренатального кариотипирования.
За четыре месяца работы по федеральной программе пренатального скрининга 1-го триместра выявлено 26 хромосомных аномалий и 34 плода с пороками развития, не совместимыми с жизнью. Эти цифры в процентах четко соответствуют статистически предполагаемому количеству выявляемой патологии по данным FMF. Все патологические беременности были прерваны в первом триместре, что особенно важно для психологической реабилитации женщины, которая еще не чувствовала шевелений своего больного ребенка, в отличие от прерываний беременности во втором триместре. Кроме того, значима экономическая составляющая своевременного прерывания беременности при нежизнеспособном плоде.
Кроме того, значима экономическая составляющая своевременного прерывания беременности при нежизнеспособном плоде.
СВОЕВРЕМЕННОСТЬ ВМЕШАТЕЛЬСТВА
Визуализация органов и тканей с помощью ультразвука позволяет проводить оперативные вмешательства под контролем УЗИ — малоинвазивные операции без больших разрезов и без наркоза, что приводит к более быстрому выздоровлению пациента. Успех операции зависит от мастерства хирургов и врачей УЗИ, а также от качества ультразвукового оборудования. Наиболее показательным примером комплексного использования ультразвука, как для диагностики, так и для лечения, является применение его при тяжелой гемолитической анемии у плода, которая может развиться в результате резус-конфликта, иммунных конфликтов по другим антигенам, а также при инфицировании парвовирусом. Раньше плод в таком состоянии был обречен, сегодня мы можем под контролем УЗИ провести плоду внутриутробное переливание крови. Основными признаками тяжелой анемии плода являются многоводие, увеличение печени и селезенки плода, отек подкожной жировой клетчатки головы и конечностей (двухконтурность), появление жидкости в брюшной и плевральной полостях. Но самое главное — это увеличение пиковой скорости кровотока в средней мозговой артерии, что позволяет при допплерометрии оценить степень анемии плода.
Но самое главное — это увеличение пиковой скорости кровотока в средней мозговой артерии, что позволяет при допплерометрии оценить степень анемии плода.
Для уточнения диагноза под контролем ультразвука берется кровь из пупочной вены плода и проводятся анализы на содержание гемоглобина и билирубина. После чего плоду переливается кровь, которая подбирается и подготавливается в отделении переливания крови РКБ. Кровь должна быть свежей, эритроциты отмываются за 20 — 30 минут до момента переливания. Эту методику, как и многие другие ультразвуковые и малоинвазивные, я внедрила, побывав на стажировках в США — в Вашингтонском университете города Сиэтла и в Университете Томаса Джефферсона в Филадельфии.
Мы начинаем лечить плод практически сразу, как только он к нам попадает. Но чтобы он к нам попал, врач женской консультации должен заподозрить, что у плода проблемы. При резус-конфликте наблюдение отработано: резус-отрицательные беременные ежемесячно сдают кровь и при наличии антител попадают к изосерологу РКБ и при необходимости к нам. А при других формах иммунных конфликтов беременные попадают к нам уже при наличии отечной формы гемолитической болезни плода. В связи с этим я стараюсь донести до врачей УЗИ и акушеров-гинекологов первичного звена на всех конференциях и курсах повышения квалификации необходимость своевременной диагностики иммунного конфликта у плода.
А при других формах иммунных конфликтов беременные попадают к нам уже при наличии отечной формы гемолитической болезни плода. В связи с этим я стараюсь донести до врачей УЗИ и акушеров-гинекологов первичного звена на всех конференциях и курсах повышения квалификации необходимость своевременной диагностики иммунного конфликта у плода.
При первом же подозрении на резус-конфликт надо обязательно измерять кровоток в средней мозговой артерии плода, чтобы вовремя послать пациенток в РКБ, не дожидаясь развития тяжелой анемии, когда начинается водянка у плода, тяжело поражается печень. В этом случае даже после переливания крови остается очень высокий риск развития гепатита у ребенка после рождения.
У плодов довольно часто встречаютя кисты различных органов. Мелкие одиночные кисты не имеют клинического значения, однако крупные кисты, например, киста забрюшинного пространства может стать причиной не только гидронефроза рядом лежащей почки, но и атрезии соответствующей почечной артерии.
Киста яичника у плодов девочек может достигать 8 — 9 см и занимать весь малый таз. Чтобы киста у плода не лопнула при прохождении через родовые пути, родоразрешение обычно проводят операцией кесарева сечения. Чтобы избежать этого, мы под контролем УЗИ через брюшную стенку беременной, через стенку матки проводим пункцию кисты, удаляем жидкость, в результате чего оболочки спадают и постепенно рассасываются. Плод рождается через естественные родовые пути. При наблюдении в течение 2 — 3 лет рецидивов и необходимости операционного вмешательства у маленьких пациенток не было. На такие операции в РКБ приезжают беременные из многих регионов.
СОХРАНЯЯ ЖИЗНЬ И ЗДОРОВЬЕ ЖЕНЩИНЫ
Внематочную беременность по клиническим симптомам диагностировать достаточно сложно. УЗИ в большом проценте случаев позволяет точно локализовать положение плодного яйца и вовремя сделать операцию. После внедрения ультразвука в клиническую практику число смертельных случаев при внематочной беременности сократилось в 15 раз.
При внематочной беременности в интерстициальном отделе маточной трубы плодное яйцо традиционными методами удалить можно только вместе с углом матки, но это уже калечащая операция. Под контролем УЗИ трансвагинально мы пунктируем плодное яйцо в интерстициальном отделе трубы и вводим туда метотрексат, останавливая таким образом развитие патологической беременности. В дальнейшем это плодное яйцо рассасывается, и женщина может вновь беременеть.
При прерывании беременности по медицинским показаниям в РКБ уже 20 лет под контролем УЗИ через переднюю брюшную стенку в околоплодные воды вводятся гормоны родов — простин F2 или энзапрост. Это абсолютно безопасно для женщины, поскольку в организм гормон практически не поступает, зато имеет большую концентрацию в нужном месте, и роды протекают естественно.
У плода еще до родов под действием гормона закрывается артериальный проток, и сердце останавливается. Это наиболее гуманный на сегодня способ прерывания беременности.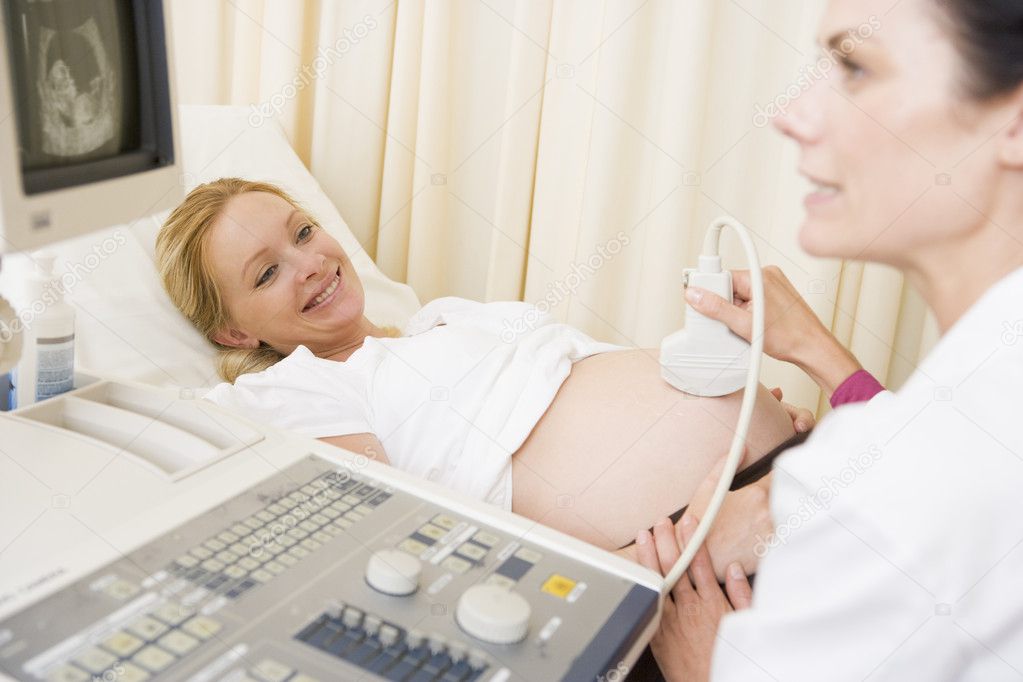 В последние годы в связи с ростом количества кесаревых сечений во всем мире резко повысилась частота такого грозного осложнения беременности, как приращение плаценты, когда плацента насквозь прорастает стенку матки, образуя единый орган со вновь образованной сосудистой сетью, по виду похожей на сосудистую опухоль. Попытки отделить плаценту от матки в 100% случаев приводят к смертельному кровотечению. Существует несколько ультразвуковых критериев приращения плаценты (плацента перекрыавет область рубца, утолщение плаценты, усиление кровотока в плаценте и в миометрии), каждый из которых бывает и при других состояниях, однако в совокупности и особенно при наличии плаценты, перекрывающей область рубца, риск приращения плаценты в данном конкретном случае увеличивается в 100 раз. Если при УЗИ беременной ставится риск приращения плаценты, то пациентка отправляется для родоразрешения в перинатальный центр РКБ, где проводится высокотехнологичная операция с эмболизацией маточных артерий, которая позволяет спасти женщину от смерти.
В последние годы в связи с ростом количества кесаревых сечений во всем мире резко повысилась частота такого грозного осложнения беременности, как приращение плаценты, когда плацента насквозь прорастает стенку матки, образуя единый орган со вновь образованной сосудистой сетью, по виду похожей на сосудистую опухоль. Попытки отделить плаценту от матки в 100% случаев приводят к смертельному кровотечению. Существует несколько ультразвуковых критериев приращения плаценты (плацента перекрыавет область рубца, утолщение плаценты, усиление кровотока в плаценте и в миометрии), каждый из которых бывает и при других состояниях, однако в совокупности и особенно при наличии плаценты, перекрывающей область рубца, риск приращения плаценты в данном конкретном случае увеличивается в 100 раз. Если при УЗИ беременной ставится риск приращения плаценты, то пациентка отправляется для родоразрешения в перинатальный центр РКБ, где проводится высокотехнологичная операция с эмболизацией маточных артерий, которая позволяет спасти женщину от смерти. В связи с этим я хотела бы подчеркнуть, что ультразвуковые аппараты, работающие в пренатальной диагностике, должны быть самого высокого современного уровня, а специалисты должны быть самыми грамотными. Перегрузка врачей УЗИ, работающих в пренатальной диагностике, их ошибки из-за усталости, неграмотности или плохого оборудования мгновенно выходят на поверхность и чреваты самыми тяжелыми проблемами.
В связи с этим я хотела бы подчеркнуть, что ультразвуковые аппараты, работающие в пренатальной диагностике, должны быть самого высокого современного уровня, а специалисты должны быть самыми грамотными. Перегрузка врачей УЗИ, работающих в пренатальной диагностике, их ошибки из-за усталости, неграмотности или плохого оборудования мгновенно выходят на поверхность и чреваты самыми тяжелыми проблемами.
Журнал HEALTHY NATION
Лилиана ТЕРЕГУЛОВА,
руководитель отделения УЗИ РКБ, член Республиканского Перинатального консилиума, член Всемирной ассоциации врачей УЗИ в акушестве и гинекологии, к.м.н.
Ранняя диагностика беременности. Трофобластический бета-глобулин (ТБГ)
В 1983 году на кафедре биохимии 2-го Московского медицинского института имени Н.И.Пирогова был открыт неизвестный ранее белок – трофобластический бета-глобулин (ТБГ). Результаты многочисленных контрольных исследований показали его отсутствие в крови взрослых людей. Крайне редко его удавалось обнаружить и в крови плода. Но неизменно ТБГ присутствовал в крови беременных женщин. Дальнейшие исследования позволили установить, что ТБГ продуцируют трофобластические клетки плаценты.
Результаты многочисленных контрольных исследований показали его отсутствие в крови взрослых людей. Крайне редко его удавалось обнаружить и в крови плода. Но неизменно ТБГ присутствовал в крови беременных женщин. Дальнейшие исследования позволили установить, что ТБГ продуцируют трофобластические клетки плаценты.
В зависимости от локализации, ТБГ спосо¬бен выполнять различные биологические функции в организме: подавлять активность материнских лимфоцитов, защищая заро¬дыш от атаки иммунной системы матери; регулировать рост и пролиферацию плацентарных клеток и клеток трофобласта; уча¬ствовать в процессах межклеточного узнавания; контролировать процесс развития и дифференцировки, активировать или угне¬тать иммунологические реакции; взаимодействовать с половыми гормонами; участвовать в активации антисвертывающего потен¬циала крови.
Трофобластический бета-глобулин – это специфический «белок беременности», выделяемый трофобластом. ТБГ постоянно выявляется в больших количествах в плацентарной ткани и в сыворотке крови беременных женщин, начиная с ранних сроков беременности.
С конца первого триместра беременности ТБГ определяется также в около-плодных водах. В первые 4 суток послеродового периода ТБГ выявляется в грудном молоке и в слизи из цервикального канала. В течение 5 дней после родов ТБГ исчезает из материнской крови полностью, так как период его полураспада равен 17-45 часам. Динамика изменения концентрации ТБГ в течение беременности в плацентарной ткани и в амниотической жидкости аналогична таковой в сыворотке крови беременных женщин.
В настоящее время тесты на ТБГ широко применяются для ранней диагностики беременности и для диагностики патологических осложнений беременности. При поздних токсикозах беременности уровень ТБГ снижается, причем уменьшение концентрации белка прямо пропорционально тяжести токсикоза.
ТБГ намного более специфичен, чем хориональный гонадотропин (общий ХГ). ТБГ удается выявлять с помощью высокочувствительных методов уже на 10 й день после зачатия, однако до ожидаемого времени наступления последующей менструации, что позволило разработать принципиально новый, высокоспецифичный и наиболее точный метод диагностики беременности путем параллельного определения ТБГ и хорионального гонадо¬тропина.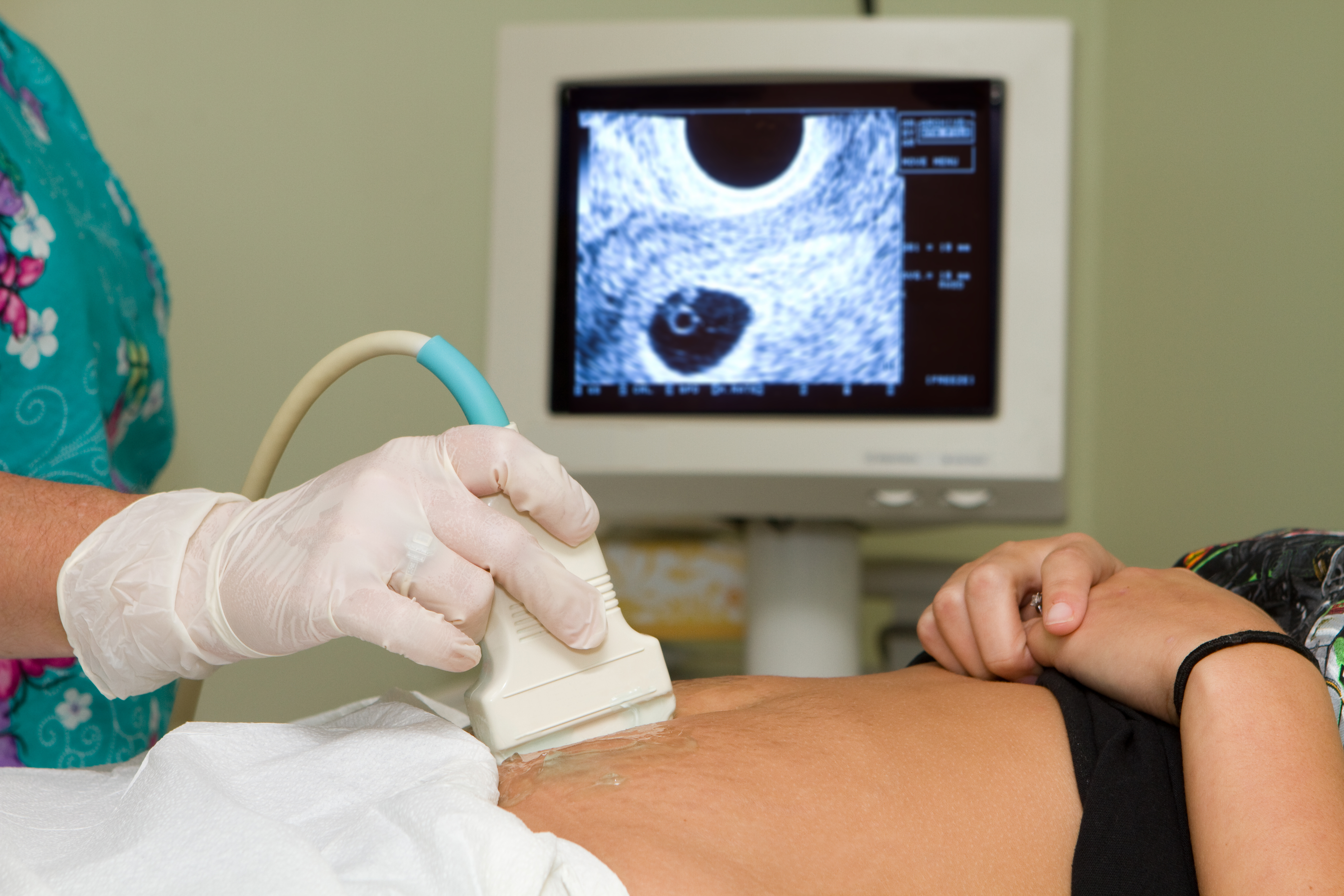 Этим методом вы можете воспользоваться еще до задержки менструации. Достаточно подождать 10 дней с того момента, когда вы предполагаете, что зачатие должно было произойти и сдать в утреннее время (строго натощак!) пробу крови из вены на ТБГ и общий ХГ в многопрофильной клинике «Твой Доктор» (проспект Строителей, 15-Д; тлф. 44-79-60).
Этим методом вы можете воспользоваться еще до задержки менструации. Достаточно подождать 10 дней с того момента, когда вы предполагаете, что зачатие должно было произойти и сдать в утреннее время (строго натощак!) пробу крови из вены на ТБГ и общий ХГ в многопрофильной клинике «Твой Доктор» (проспект Строителей, 15-Д; тлф. 44-79-60).
Трофобластический бета-глобулин позволяет судить и о том, как протекает беремен¬ность, нет ли каких-либо отклонений от нормы. На протяжении девяти месяцев содержание ТБГ в крови беременной постоянно меняется, и динамика этих изменений говорит специалисту о многом.
В любом случае мониторинг уровня ТБГ позволяет поставить диагноз нарушения развития плода на более ранних стадиях.
Тест PREMIUM DIAGNOSTICS (Премиум Диагностикс) для ранней диагностики беременности
Краткое описание
Сверхчувствительный тест на раннее определение беременности. Он обнаруживает количество хорионического гонадотропина человека (ХГЧ) в моче в концентрации 10 мМЕ/мл. Это позволяет определить беременность на 50% раньше подобных тестов уже на 5-7 день после полового акта *. Точность как в самой лучшей лаборатории более 99%.
Он обнаруживает количество хорионического гонадотропина человека (ХГЧ) в моче в концентрации 10 мМЕ/мл. Это позволяет определить беременность на 50% раньше подобных тестов уже на 5-7 день после полового акта *. Точность как в самой лучшей лаборатории более 99%.
Фармакологическое действие
Покажет результат на 7 день после незащищенного полового акта (обычный тест — 14-16 день) Высокая точность — более 99%. Просто подставьте тест под струю мочи (не надо собирать мочу). Можно использовать в любое время суток не надо ждать завтрашнего утра.
Показания
Тест First Sign от Premium Diagnostics — это точный тест на ранее определение беременности в домашних условиях.
Способ применения и дозировка
Шаг 1 Извлеките тест из герметичной упаковки. Снимите колпачок. Тест на раннюю беременность First sign Шаг 2 Поместите впитывающую полоску под струю мочи на 5 секунд. При желании вы можете соберать мочу в чистую, сухую емкость и опустить в нее абсорбирующую полоску на 10 секунд. При этом впитывающая полоска должна быть опущена в жидкость не более чем на 2/3. Тест на раннюю беременность First sign Шаг 3 Наденьте обратно пластиковый колпачок. Положите тест на ровную сухую горизонтальную поверхность окном результатов вверх. Через 5 минут считайте результат. Две полоски говорят о беременности.
Снимите колпачок. Тест на раннюю беременность First sign Шаг 2 Поместите впитывающую полоску под струю мочи на 5 секунд. При желании вы можете соберать мочу в чистую, сухую емкость и опустить в нее абсорбирующую полоску на 10 секунд. При этом впитывающая полоска должна быть опущена в жидкость не более чем на 2/3. Тест на раннюю беременность First sign Шаг 3 Наденьте обратно пластиковый колпачок. Положите тест на ровную сухую горизонтальную поверхность окном результатов вверх. Через 5 минут считайте результат. Две полоски говорят о беременности.
Противопоказания
Нет данных о противопоказаниях
Условия хранения
class=»h4-mobile»>УЗИ при беременности в Кирове
Ультразвуковая диагностика активно применяется во время беременности для контроля развития плода и состояния женщины. Ультразвук доказал свою безопасность в ходе многочисленных исследований, что позволяет использовать его неограниченное количество раз для оценки работы женской репродуктивной системы и качества формирования организма будущего ребенка.
Ультразвук доказал свою безопасность в ходе многочисленных исследований, что позволяет использовать его неограниченное количество раз для оценки работы женской репродуктивной системы и качества формирования организма будущего ребенка.
УЗИ плода назначается по показаниям. Стандартно женщинам предлагают пройти 3 плановых УЗИ при беременности – в каждом триместре. Но если возникают ситуации, требующие дополнительной диагностики, специалисты назначают внеплановое обследование. В клинике «Альфа-Центр Здоровья» женщина может пройти ультразвуковую диагностику на современном сканере General Electric LOGIQ S8 по доступной цене. Оборудование предоставляет максимально точные данные о состоянии будущей матери и плода.
Наши преимущества
Ультразвуковое исследование плода у беременных в клинике «Альфа-Центр Здоровья» имеет следующие преимущества.
- Точные результаты. Исследование проводится с помощью оборудования экспертного уровня General Electric.
 Первоклассное техническое оснащение обеспечивает четкое изображение и высокую информативность диагностики. Многолетний опыт специалистов позволяет быстро выполнить расшифровку данных, уделяя внимание даже незначительным изменениям и отклонениям от нормы.
Первоклассное техническое оснащение обеспечивает четкое изображение и высокую информативность диагностики. Многолетний опыт специалистов позволяет быстро выполнить расшифровку данных, уделяя внимание даже незначительным изменениям и отклонениям от нормы. - Комплексность медицинской помощи. Если во время ультразвукового обследования специалист обнаруживает какие-либо патологии, выявляет показания для консультации профильных специалистов, женщина может сразу же записаться на прием к врачу и свести к минимуму действие неблагоприятных факторов на плод.
- Ранняя диагностика замершей и внематочной беременности. С помощью трансректального метода исследования удается обнаружить явные признаки развития плода через несколько недель после зачатия. Возможности УЗИ позволяют определять внематочную беременность на ранней стадии и проводить малоинвазивные оперативные вмешательства, сокращая риск разрыва трубы.
- Снижение перинатальной смертности.
 УЗИ во время беременности предоставляет полную информацию о развитии плода и позволяет вовремя реагировать на возникшие нарушения и отклонения от нормы. Специалистам удается сделать все возможное для сохранения беременности и сокращения риска появления осложнений.
УЗИ во время беременности предоставляет полную информацию о развитии плода и позволяет вовремя реагировать на возникшие нарушения и отклонения от нормы. Специалистам удается сделать все возможное для сохранения беременности и сокращения риска появления осложнений. - Определение заболеваний, способных приводить к гибели плода и выкидышам. С помощью УЗИ плода можно обнаружить первые тревожные признаки обострения хронических заболеваний или развития острых состояний, начать эффективное лечение, предупреждая неблагоприятные последствия.
Показания для проведения УЗИ при беременности
- Подтверждение беременности, установка точного срока.
- Профилактическая диагностика в каждом триместре, раннее обнаружение нарушений в развитии плода.
- Определение причин ухудшения самочувствия женщины, получения неудовлетворительных результатов КТГ и прослушивания сердцебиения будущего ребенка.
- Определение предлежания плода, количества эмбрионов.

- Оценка кровообращения в пуповине и работы различных систем плода.
- Выявление наследственных патологий и хромосомных мутаций.
- Отслойка плаценты, угроза выкидыша, подозрение на замершую или внематочную беременность.
Особенности проведения УЗИ беременным женщинам
Беременные женщины могут проходить два вида УЗИ: трансабдоминальное и трансвагинальное. Метод подбирает врач с учетом жалоб пациентки, показаний и срока беременности.
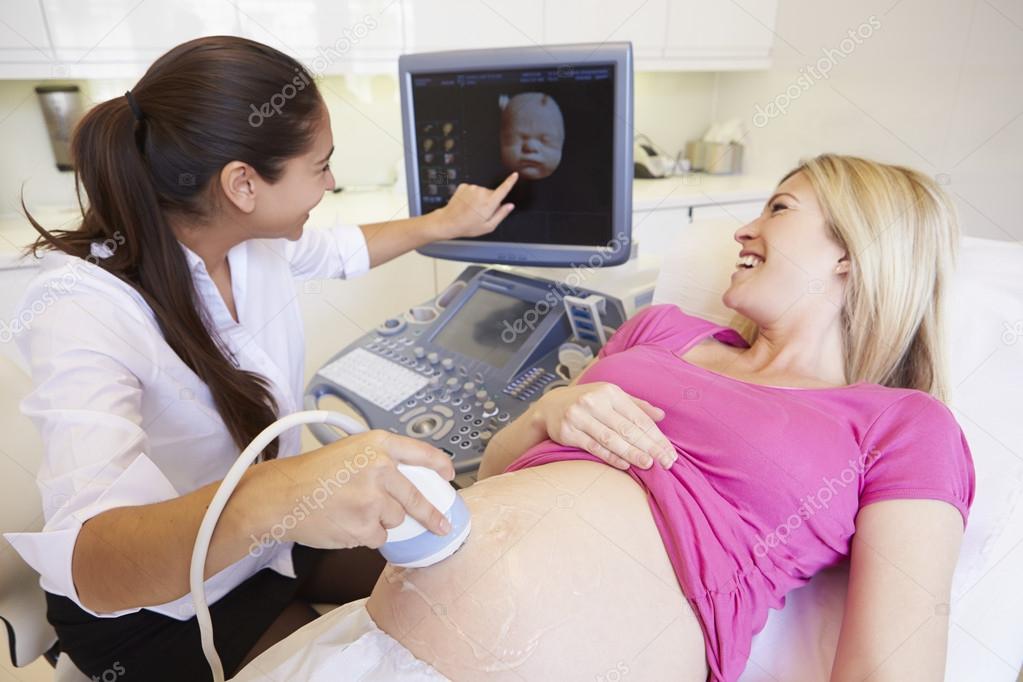
Трансабдоминальная ультразвуковая диагностика. Метод предполагает проведение исследования через переднюю брюшную стенку. Пациентка должна раздеться до пояса, лечь на кушетку на спину. Врач наносит специальный гель на кожу живота для усиления проводимости ультразвука. Перемещая по коже датчик, специалист изучает внутренние половые органы, определяет срок беременности, количество плодов, получает другую важную информацию в зависимости от триместра и основных целей диагностики.
Трансвагинальное ультразвуковое исследование. Проводится на раннем сроке беременности при невозможности установить точное время вынашивания плода (при непостоянном менструальном цикле), подозрении на внематочную беременность, маточном кровотечении, болях внизу живота, гипертонусе матки.
Трансвагинальное УЗИ при беременности проводится на пустой мочевой пузырь. Нередко специалисты сочетают 2 метода: сначала проводят осмотр матки через переднюю брюшную стенку, затем предлагают женщине продолжить диагностику с помощью внутреннего датчика. Предварительно на него надевают презерватив, обрабатывают гелем для лучшего прохождения ультразвуковой волны и облегчения процедуры. Датчик располагается при использовании этого метода максимально близко к матке, что позволяет обнаружить малейшие отклонения от нормы, определить срок беременности и выявить возможные угрозы.
Выбор метода УЗИ плода
- 2D, или двухмерное, — стандартный метод ультразвукового осмотра, дает черно-белое изображение.

- Доплерография с оценкой маточно-плацентарного кровотока — исследование проходимости сосудов, метод применяется при сформированной плаценте (срок беременности более 20 недель).
- Эхокардиография плода — ультразвуковое исследование сердца будущего ребенка, назначается при подозрении на пороки, нарушении ритма и получении неудовлетворительных данных КТГ.
Метод УЗИ подбирает на приеме врач акушер-гинеколог. Врач руководствуется сроком беременности, состоянием женщины, степенью риска развития осложнений. Нередко специалисты сочетают несколько методов, чтобы получить больше информации о состоянии будущего ребенка, качестве кровотока и выбрать безопасный способ родов в случае выявленных отклонений.
Как подготовиться к процедуре
Подготовка к УЗИ во время беременности требуется на раннем сроке. Если специалист проводит абдоминальное исследование, предварительно рекомендуется умеренно наполнить мочевой пузырь. При трансректальном УЗИ подготовки не требуется, мочевой пузырь должен быть опорожнен.
Расшифровка УЗИ при беременности проводится в течение 10–20 минут после окончания диагностики. Если специалист обнаружит нарушения, рекомендуется пройти дополнительное обследование. Не откладывайте поход к врачу. Он оценит результаты УЗИ, возможный риск, направит на КТГ или другие процедуры, чтобы убедиться в отсутствии угрозы для женщины и ее будущего ребенка.
Наши специалисты расскажут об особенностях проведения УЗИ для определения беременности на ранних сроках, необходимости плановых обследований и многом другом. Ждем Вас в нашей клинике!
Ранняя диагностика беременности в медицинском центре «Оксфорд Медикал
Диагностика беременности на ранних сроках предназначена точно и своевременно оповестить женщину о начале прекрасных изменений в ее организме и скором материнстве. В условиях плохой экологии, когда стрессы и болезни являются частыми спутниками, каждая женщина независимо от уровня своего здоровья, хочет чтобы дети родились здоровыми и росли в благоприятной среде. Главное, что дает ранняя диагностика — это время, которое будущая мама после получения радостного известия может потратить на улучшение состояния своего организма, подготовиться к родам, исключить токсикозы, перестроиться на новый распорядок дня, который будет более щадящим для вынашивания.
Главное, что дает ранняя диагностика — это время, которое будущая мама после получения радостного известия может потратить на улучшение состояния своего организма, подготовиться к родам, исключить токсикозы, перестроиться на новый распорядок дня, который будет более щадящим для вынашивания.
ПЕРВЫЕ ПРИЗНАКИ БЕРЕМЕННОСТИ
Женщина в семье, где беременность планировалась заблаговременно, обычно уже подготовлена к этому. Ничто не мешает ей различить первые ее симптомы: прекращение менструации, повышение эмоциональности и резкие смены настроения. Позже можно наблюдать увеличение молочных желез, болезненность, выделения из них молозива при надавливании, нарушение стула и учащение мочеиспускания.
В противоположном случае отсутствие месячных скажет о патологическом сбое и воспалительных процессах в организме. Появление всевозможных токсикозов относится к частым явлениям, но не является обязательным и проходит по-разному в зависимости от состояния здоровья женщины:
- тошнота, рвота и изжога;
- резкие изменения вкусовых предпочтений и обоняния;
- вялость и сонливость, головокружения;
- обострение хронических заболеваний.
Оптимизировать питание и нормализовать работу ЖКТ при тяжелых токсикозах помогут специалисты отдела гастроэнтерологии и терапевты.
ДИАГНОСТИКА БЕРЕМЕННОСТИ В «ОКСФОРД МЕДИКАЛ ВИННИЦА»
Женщина, ведущая активный образ жизни и не планирующая материнство, или находящаяся в процессе лечения заболеваний, влияющих на репродуктивную функцию, может не заметить первых признаков беременности. Продолжая жить в состоянии повышенных нагрузок, незнание о беременности может навредить плоду. Если женщина нездорова, диагностика на ранних сроках поможет успеть улучшить здоровье будущей мамы, при этом не навредив плоду. Деликатно вылечить инфекционные заболевания также обязуются специалисты отделения гинекологии.
Аптечный тест имеет низкую точность, предназначен быстро поставить предварительный диагноз, и не отменяет прохождение полноценной диагностики в медицинском центре. В первую очередь надо исключить такую патологию, как внематочная беременность, чтобы в дальнейшем воспрепятствовать разрыву маточных труб и сопутствующих ему серьезных нарушений.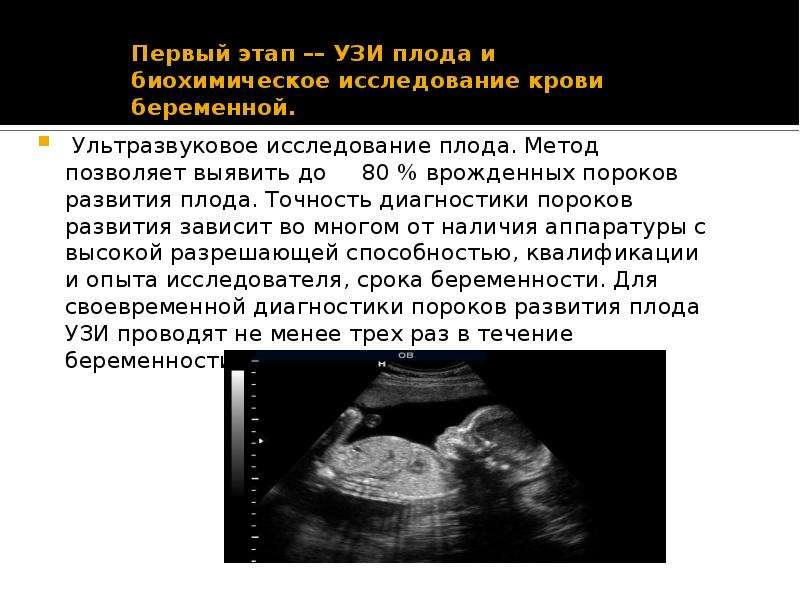 В нашем отделении это делают высококвалифицированные врачи-гинекологи самыми точными методами:
В нашем отделении это делают высококвалифицированные врачи-гинекологи самыми точными методами:
- проводится УЗ исследование;
- осмотр на кресле;
- анализ крови на наличие специфических этому состоянию гормонов.
Беременность наделяет женщину огромной ответственностью. Безусловно, закладывать основы здоровья будущих детей надо еще до их зачатия. Правильное прохождение беременности — это еще один шанс сделать существенный вклад в здоровье и развитие своего малыша. Получить корректные рекомендации и необходимые правила поведения в интересном положении вы сможете уже на первом приеме в нашем центре, индивидуальный подход и высокий сервис обслуживания обеспечат вам при желании комфортное ведение беременности.
Мы готовы взять на себя часть ответственности за вынашивание вашего малыша, чтобы облегчить вам прохождение этого периода и выделить больше времени на радостные хлопоты.
Диагностика ранней беременности — StatPearls
Введение
Беременность — это состояние вынашивания развивающегося эмбриона или плода. Гестационный период человека составляет 39 недель и делится на триместры, первый из которых длится с нулевой по двенадцатую неделю. В течение этого периода времени происходит множество важных этапов развития плода. Кроме того, по мере роста плода он становится видимым с помощью ультразвукового исследования, и можно проводить лабораторные исследования, чтобы отслеживать прогрессирование.
Гестационный период человека составляет 39 недель и делится на триместры, первый из которых длится с нулевой по двенадцатую неделю. В течение этого периода времени происходит множество важных этапов развития плода. Кроме того, по мере роста плода он становится видимым с помощью ультразвукового исследования, и можно проводить лабораторные исследования, чтобы отслеживать прогрессирование.
Сбор образцов
При первичном обращении беременность может быть подтверждена с помощью анализа мочи и / или крови на бета-хорионический гонадотропин человека (бета-ХГЧ). Этот гормон состоит из разных альфа- и бета-субъединиц, которые необходимы для биологической активности. [1] Уровни имеют хорошую корреляцию между сывороткой и мочой, но зависят от удельного веса мочи. Таким образом, это идеальный вариант для получения первого образца мочи (концентрированной) мочи. Интересно, что цельная кровь, используемая для анализа мочи на беременность, может быть точной.[2] Следует отметить, что сыворотка также может быть проверена на фактор ранней беременности (EPF), гормон, который может быть обнаружен через 48 часов после оплодотворения. Это отличается от бета-ХГЧ, который присутствует после имплантации, и, таким образом, EPF может быть обнаружен раньше. [3] Также можно проверить сывороточный прогестерон, и его концентрация линейно возрастает между пятой и тринадцатой неделями; незначительное увеличение в этот период связано с угрозой выкидыша. [4]
Это отличается от бета-ХГЧ, который присутствует после имплантации, и, таким образом, EPF может быть обнаружен раньше. [3] Также можно проверить сывороточный прогестерон, и его концентрация линейно возрастает между пятой и тринадцатой неделями; незначительное увеличение в этот период связано с угрозой выкидыша. [4]
Хотя оба типа тестов очень чувствительны и специфичны, результат одного теста не должен использоваться в качестве окончательного доказательства беременности или ее отсутствия.[5] Через десять дней после задержки менструации анализ мочи обычно дает положительный результат. Ложноотрицательные результаты мочи наблюдаются с разбавленной мочой, низким уровнем бета-ХГЧ (обычно менее 25 мМЕ / мл) и реже из-за «эффекта крючка» или «эффекта крючка». [6] [7] Этот феномен можно наблюдать при высоких уровнях бета-ХГЧ, когда избыток бета-ХГЧ или его многочисленные фрагменты предотвращают «сэндвич» тестовых антител, что предотвращает активацию репортерной метки. Если есть подозрение на ложноотрицательный результат анализа мочи на ХГЧ, следует определить количественный уровень бета-ХГЧ в сыворотке, учитывая, что наиболее частой причиной ложноотрицательного анализа мочи является низкий уровень бета-ХГЧ в моче.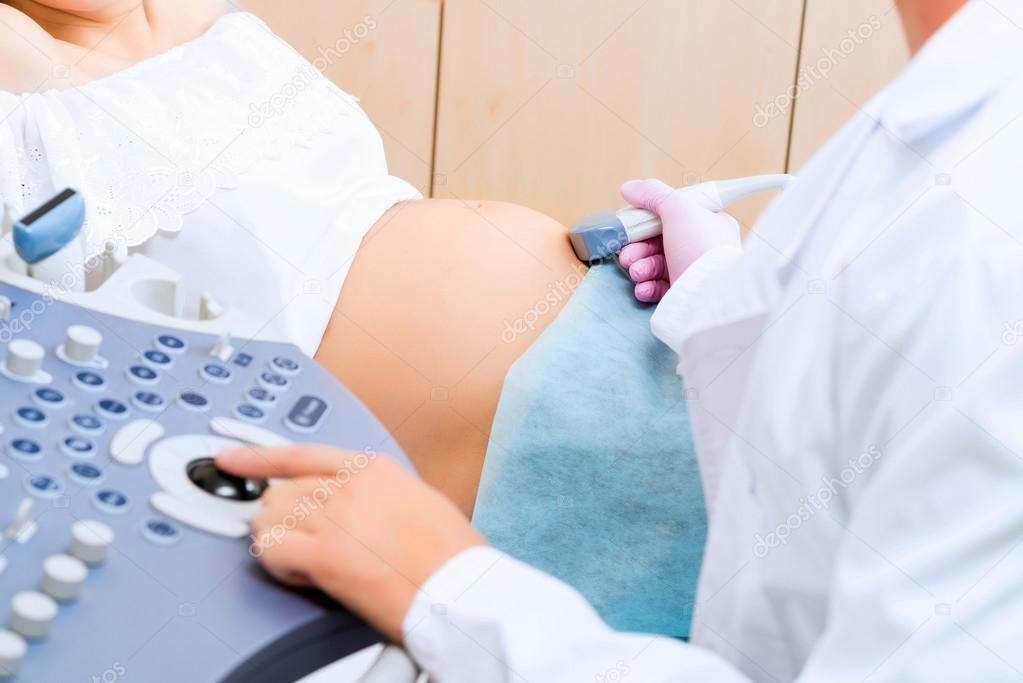 [6] Бета-ХГЧ можно определить количественно путем тестирования через девять дней после пика лютеинизирующего гормона. [5] Ложноположительные результаты мочи могут быть результатом приема препаратов для лечения бесплодия, содержащих бета-ХГЧ, злокачественных новообразований и ошибки устройства. [6]
[6] Бета-ХГЧ можно определить количественно путем тестирования через девять дней после пика лютеинизирующего гормона. [5] Ложноположительные результаты мочи могут быть результатом приема препаратов для лечения бесплодия, содержащих бета-ХГЧ, злокачественных новообразований и ошибки устройства. [6]
Важно отметить, что повышенный уровень бета-ХГЧ не является окончательным признаком нормальной или жизнеспособной беременности. Необходимо учитывать состояния, которые приводят к повышению уровня бета-ХГЧ, включая внематочную и гетеротопную беременность; выкидыш; и наличие аномальных зародышевых клеток, плацентарных и эмбриональных тканей.Оценка беременности может включать серийные титры бета-ХГЧ, ультразвуковое исследование органов малого таза и кульдоцентез, хотя последний не пользуется популярностью из-за плохих характеристик теста. Примерное удвоение уровня гормона бета-ХГЧ за 48 часов является залогом жизнеспособной беременности в раннем первом триместре. [5]
Следует рассмотреть возможность сбора мазков вагинальной жидкости у пациентов, сообщающих о выделениях из влагалища, жжении или боли. Это особенно важно во время беременности, поскольку инфекции, передаваемые половым путем, могут представлять опасность для плода и осложнять беременность.[8] [9]
Это особенно важно во время беременности, поскольку инфекции, передаваемые половым путем, могут представлять опасность для плода и осложнять беременность.[8] [9]
Процедуры
Ультрасонография — это сложная технология визуализации, в которой используются высокочастотные звуковые волны. [10] Изображение создается на основе изменяющейся эхогенности объекта, на который нацеливается, а также ткани между этим объектом и ультразвуковым датчиком.
На ранних сроках беременности основное применение ультразвука — определение наличия внутриутробной беременности. Кроме того, УЗИ можно использовать для оценки наличия внематочной беременности (роговой, трубной, придаточной, шейной, брюшной, внематочной кесарево сечение), наличия свободной жидкости в тазу, патологии матки и придатков, сердечной деятельности плода и частоты сердечных сокращений, выкидыша. , или гестационная трофобластическая болезнь.
Два анатомических доступа используются для визуализации беременности с помощью ультразвука; трансвагинальный и трансабдоминальный.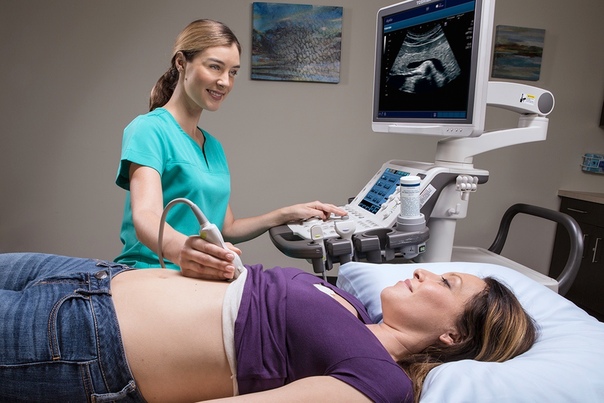 Трансвагинальное УЗИ выполняется с помощью высокочастотного внутриполостного зонда, вводимого во влагалище и визуализирующего органы малого таза через шейку матки. В отличие от этого, трансабдоминальное УЗИ использует звуковую волну более низкой частоты, которая также может использоваться для визуализации органов малого таза, но делает это, просматривая брюшную стенку с помощью криволинейного зонда. Разница в частоте, наряду с анатомическим расположением зонда во время исследования, приводит к тому, что трансвагинальный доступ лучше подходит для визуализации очень ранней беременности, а также для оценки придатков.
Трансвагинальное УЗИ выполняется с помощью высокочастотного внутриполостного зонда, вводимого во влагалище и визуализирующего органы малого таза через шейку матки. В отличие от этого, трансабдоминальное УЗИ использует звуковую волну более низкой частоты, которая также может использоваться для визуализации органов малого таза, но делает это, просматривая брюшную стенку с помощью криволинейного зонда. Разница в частоте, наряду с анатомическим расположением зонда во время исследования, приводит к тому, что трансвагинальный доступ лучше подходит для визуализации очень ранней беременности, а также для оценки придатков.
Выбор метода ультразвукового исследования многогранен; следует учитывать анатомию, возраст, вес и уровни бета-ХГЧ. Это также может быть ограничено обстановкой (клиника, больница, отделение неотложной помощи, кабинет радиологии и т. Д.) И имеющимся оборудованием. Разумно начать с трансабдоминального УЗИ, поскольку оно менее инвазивно. Полный мочевой пузырь идеально подходит для выполнения этого исследования, так как он обеспечивает акустическое окно. Если трансабдоминальный доступ не определен, можно использовать трансвагинальный доступ, учитывая его превосходное качество изображения по причинам, описанным выше.
Если трансабдоминальный доступ не определен, можно использовать трансвагинальный доступ, учитывая его превосходное качество изображения по причинам, описанным выше.
Чрезвычайно важно, чтобы пациенту была обеспечена конфиденциальность при использовании любого из видов ультразвукового исследования. Простыня должна закрывать любую внешнюю анатомию, которую не нужно открывать, чтобы обеспечить пациенту комфорт и уединение.
Показания
Показания для получения теста на беременность, мочи или сыворотки включают женщины детородного возраста с любым из следующих симптомов: аменорея / дисменорея, боль в животе / тазу, тошнота, рвота, выделения из влагалища, симптомы мочеиспускания, головокружение / дурноту / обморок, гипотензию или тахикардию.Это примеры показаний, и есть еще много клинических сценариев, в которых эта информация была бы полезной. Перед назначением потенциально тератогенных препаратов необходимо учитывать статус беременности.
Показания к экстренному или неотложному УЗИ на ранних сроках беременности включают положительный результат теста на беременность с болью в животе, тазовой болью или вагинальным кровотечением, так как это может быть результатом осложнений. Кроме того, его также следует использовать у гемодинамически нестабильных женщин детородного возраста для оценки ультразвуковых свидетельств разрыва внематочной беременности.[11]
Кроме того, его также следует использовать у гемодинамически нестабильных женщин детородного возраста для оценки ультразвуковых свидетельств разрыва внематочной беременности.[11]
Кроме того, УЗИ в первом триместре беременности является обычным делом для пациенток, находящихся под наблюдением акушера для датирования и оценки жизнеспособности.
Возможный диагноз
В отделении неотложной помощи положительный тест на беременность должен вызвать дальнейшее обследование, особенно если пациентка сообщает о боли в животе или тазу и / или о вагинальном кровотечении. [12] Следует учитывать возможность внематочной беременности, потенциально опасного для жизни состояния, которое встречается примерно в 2% зарегистрированных беременностей.[13]
Единичный уровень бета-ХГЧ не дает никакой информации о том, была ли беременность внутриутробной. Экстренное ультразвуковое исследование следует проводить любой беременной женщине, у которой есть подозрение на внематочную беременность. Ультразвук может продемонстрировать внутриутробную беременность, внематочную беременность, результаты, указывающие на внематочную беременность (твердые или сложные образования придатков), или могут быть неопределенными [14]. Ультразвук может выявить свободную жидкость в брюшной полости или тазу, что может быть связано с разрывом внематочной ткани.Как только внутриутробная беременность выявляется на УЗИ, наличие сопутствующей внематочной беременности, также известной как гетеротопическая беременность, очень маловероятно для населения в целом, с оценками примерно от 1 на 8 000 до 1 на 30 000 беременностей [15]. Это не относится к тем, у кого есть факторы риска гетеротопии, такие как прием лекарств от бесплодия, эктопия в анамнезе или воспалительные заболевания органов малого таза в анамнезе.
Ультразвук может продемонстрировать внутриутробную беременность, внематочную беременность, результаты, указывающие на внематочную беременность (твердые или сложные образования придатков), или могут быть неопределенными [14]. Ультразвук может выявить свободную жидкость в брюшной полости или тазу, что может быть связано с разрывом внематочной ткани.Как только внутриутробная беременность выявляется на УЗИ, наличие сопутствующей внематочной беременности, также известной как гетеротопическая беременность, очень маловероятно для населения в целом, с оценками примерно от 1 на 8 000 до 1 на 30 000 беременностей [15]. Это не относится к тем, у кого есть факторы риска гетеротопии, такие как прием лекарств от бесплодия, эктопия в анамнезе или воспалительные заболевания органов малого таза в анамнезе.
Если результаты ультразвукового исследования неопределенны, можно использовать «дискриминационную зону», чтобы помочь клинически сопоставить результаты ультразвукового исследования с уровнем бета-ХГЧ. Зона дискриминации — это приблизительный порог бета-ХГЧ, при котором внутриутробную беременность обычно можно определить с помощью ультразвука. Трансвагинальное УЗИ имеет высокую чувствительность, когда уровни бета-ХГЧ выше 1500 мМЕ / мл, тогда как порог намного выше при трансабдоминальном подходе (приблизительно 6000 мМЕ / мл) [16]. Если у пациентки с симптомами есть неопределенное ультразвуковое исследование с бета-ХГЧ выше «дискриминационной зоны», необходимо рассмотреть диагноз внематочной беременности и рекомендуется проконсультироваться с акушером-гинекологом.
Зона дискриминации — это приблизительный порог бета-ХГЧ, при котором внутриутробную беременность обычно можно определить с помощью ультразвука. Трансвагинальное УЗИ имеет высокую чувствительность, когда уровни бета-ХГЧ выше 1500 мМЕ / мл, тогда как порог намного выше при трансабдоминальном подходе (приблизительно 6000 мМЕ / мл) [16]. Если у пациентки с симптомами есть неопределенное ультразвуковое исследование с бета-ХГЧ выше «дискриминационной зоны», необходимо рассмотреть диагноз внематочной беременности и рекомендуется проконсультироваться с акушером-гинекологом.
Если у пациента неопределенное УЗИ, а бета-ХГЧ меньше, чем дискриминационная зона, и пациентка гемодинамически стабильна без значительной боли или вагинального кровотечения, ее следует направить на повторение количественного определения уровня бета-ХГЧ в сыворотке через 48 дней. часы. Если этот уровень повторения повышается, в идеале удваиваясь каждые 48 часов, это указывает на нормальную беременность. Напротив, если уровень бета-ХГЧ снижается или не удваивается в течение 48 часов, следует подозревать выкидыш или несостоявшуюся беременность.
Нормальные и критические результаты
Продукты зачатия при нормальной беременности должны быть идентифицированы с помощью трансвагинального ультразвукового исследования, когда уровень бета-ХГЧ превышает 1500 мМЕ / мл. Тоны сердца плода можно оценить на сроке от шести до восьми недель беременности. В период от восьми до десяти недель беременности врач может получить важную информацию о беременности, включая расположение плаценты, положение и анатомию плода, объем околоплодных вод и анатомию матери, включая размеры шейки матки и матки.Следует отметить, что анатомические аномалии, диагностированные в начале первого триместра, часто возникают случайно, в то время как диагноз в конце первого триместра обычно ставится во время анатомического ультразвукового исследования [17].
Ультразвуковые изображения, которые не выявляют внутриутробную беременность с уровнями бета-ХГЧ, равными или превышающими дискриминационную зону, должны вызывать беспокойство по поводу аномальной патологии, включая внематочную беременность, гетеротопную беременность и массу тела. Точно так же придаточные образования также требуют дальнейшего исследования.Кроме того, следует серьезно относиться к свободной жидкости в брюшной полости и / или тазу, особенно у гемодинамически нестабильных пациентов. Прерывистая внематочная беременность должна оставаться на дифференциале, и необходимо срочно обратиться в акушерство.
Точно так же придаточные образования также требуют дальнейшего исследования.Кроме того, следует серьезно относиться к свободной жидкости в брюшной полости и / или тазу, особенно у гемодинамически нестабильных пациентов. Прерывистая внематочная беременность должна оставаться на дифференциале, и необходимо срочно обратиться в акушерство.
Мешающие факторы
При оценке беременности и диагностике внутриутробной беременности важно собрать полный медицинский и хирургический анамнез. Воспалительные заболевания органов малого таза, внутриматочная спираль (ВМС), предшествующие внематочные беременности и дисплазия — все это факторы риска внематочной беременности.Кроме того, лечение бесплодия увеличивает риск гетеротопных беременностей.
Также следует отметить, что благоприятная визуализация с помощью трансабдоминального УЗИ репродуктивных органов может быть ограничена габитусом большого тела и пустым мочевым пузырем. Полный мочевой пузырь представляет собой идеальное акустическое окно для трансабдоминального УЗИ. Ультразвук — это метод, который зависит от пользователя.
Ультразвук — это метод, который зависит от пользователя.
Ограничения на качественный анализ ХГЧ сыворотки или мочи были описаны выше (см. Сбор образцов).
Осложнения
Список ранних осложнений беременности обширен, включая внематочную беременность, гетеротопическую беременность, молярную беременность и выкидыш. Поставщику необходимо визуализировать внутриутробную беременность по причинам, описанным в предыдущих разделах.
Осложнения при ультразвуковом исследовании на ранних сроках беременности незначительны. Трансвагинальное УЗИ может вызвать дискомфорт во влагалище и / или шейке матки во время обследования, особенно на фоне гинекологической инфекции.Учитывая теоретические риски нанесения вреда плоду, следует применять принцип ALARA (минимально достижимый уровень), ограничивая время сканирования, избегая использования допплера и т.д. и пациент, и плод.
Безопасность пациентов и образование
После постановки диагноза беременности важно обсудить результаты с пациенткой. Важно определить, была ли беременность желанной, есть ли у пациентки сильная система поддержки, чувствует ли она себя в безопасности в нынешних условиях жизни и какие ресурсы у нее есть.Пациенту должны быть предоставлены соответствующие средства защиты и ресурсы, которые медицинская бригада сочтет необходимыми.
Важно определить, была ли беременность желанной, есть ли у пациентки сильная система поддержки, чувствует ли она себя в безопасности в нынешних условиях жизни и какие ресурсы у нее есть.Пациенту должны быть предоставлены соответствующие средства защиты и ресурсы, которые медицинская бригада сочтет необходимыми.
Пациенты с подтвержденной внутриутробной беременностью в отделении неотложной помощи должны быть направлены на наблюдение к акушеру. Беременность должна контролироваться медицинским работником. Регулярная визуализация с помощью ультразвука является стандартом в Соединенных Штатах для наблюдения за развитием плода. Кроме того, генетическое тестирование также является частью повседневного ухода за беременными.
Беременностями высокого риска считаются те, которые представляют потенциальный риск для здоровья или жизни матери или плода.[18] Примеры таких факторов включают пожилой возраст матери, аутоиммунные заболевания, инфекционные заболевания, диабет, ранее выкидыши и / или злоупотребление психоактивными веществами. Тщательный контроль со стороны медицинских работников имеет первостепенное значение для минимизации рисков для матери и плода [19].
Тщательный контроль со стороны медицинских работников имеет первостепенное значение для минимизации рисков для матери и плода [19].
Пациентов следует поощрять начинать или продолжать принимать пренатальные витамины; По данным Американского колледжа акушеров и гинекологов, некоторым пациентам может потребоваться дополнительная добавка фолиевой кислоты, если их плод подвержен повышенному риску дефектов нервной трубки.
В случае пациента с неопределенным УЗИ в первом триместре с исходным уровнем бета-ХГЧ в зоне дискриминации, гемодинамического пациента следует проинструктировать вернуться через 48 часов для повторного тестирования уровня бета-ХГЧ. Если этот же пациент нестабилен, необходима экстренная консультация акушера-гинеколога, поскольку внематочный разрыв является наиболее тревожным соображением. Гемодинамически стабильные пациенты с результатами ультразвукового исследования, касающимися внематочной беременности (без разрыва), новообразования или других осложнений, должны быть направлены к акушеру.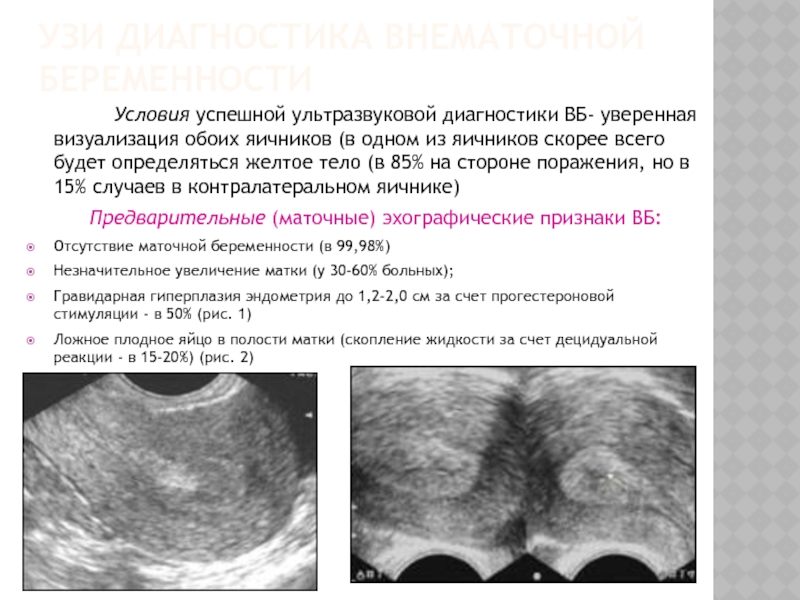
Клиническая значимость
Тест на беременность — один из наиболее важных тестов, который нужно пройти любой женщине детородного возраста, жалующейся на боль в животе / тазу, аменорею, вагинальное кровотечение или гемодинамически нестабильную. Это очень чувствительный и специфический тест, но следует понимать его ограничения. Если положительный результат на беременность, следует рассматривать возможность внематочной беременности.
Ультрасонография — широко используемый инструмент визуализации на ранних сроках беременности благодаря его точности и благоприятному профилю безопасности как для пациента, так и для плода.Информация об УЗИ должна интерпретироваться с учетом клинического контекста пациента и уровня бета-ХГЧ.
Рисунок
Это изображение демонстрирует внутриутробную беременность с желточным мешком. Справа от ультразвукового изображения растянутый мочевой пузырь. Предоставлено Кенном Гаффарианом, DO
Рисунок
Это изображение демонстрирует внематочную беременность с помощью УЗИ. Предоставлено Кенном Гаффарианом, DO
Предоставлено Кенном Гаффарианом, DO
Ссылки
- 1.
- Montagnana M, Trenti T, Aloe R, Cervellin G, Lippi G.Хорионический гонадотропин человека в диагностике беременности. Clin Chim Acta. 2011 17 августа; 412 (17-18): 1515-20. [PubMed: 21635878]
- 2.
- Fromm C, Likourezos A, Haines L, Khan AN, Williams J, Berezow J. Замена цельной крови на мочу в прикроватном тесте на беременность. J Emerg Med. 2012 сентябрь; 43 (3): 478-82. [PubMed: 21875776]
- 3.
- Игараши С. [Клиническое значение фактора ранней беременности]. Nihon Sanka Fujinka Gakkai Zasshi. 1986 июн; 38 (6): 896-902. [PubMed: 2426377]
- 4.
- Ку CW, Аллен Дж.С., Лек С.М., Чиа М.Л., Тан Н.С., Тан ТС. Распределение прогестерона в сыворотке крови при нормальной беременности по сравнению с беременностями, осложненными угрозой выкидыша на сроке от 5 до 13 недель: проспективное когортное исследование. BMC Беременность и роды. 2018 5 сентября; 18 (1): 360. [Бесплатная статья PMC: PMC6126027] [PubMed: 30185145]
- 5.
- Стивенсон Дж. Тестирование на беременность и консультирование. Pediatr Clin North Am. 1989 июн; 36 (3): 681-96. [PubMed: 2660091]
- 6.
- Gnoth C, Johnson S.Полоски надежды: точность домашних тестов на беременность и новые разработки. Geburtshilfe Frauenheilkd. 2014 июль; 74 (7): 661-669. [Бесплатная статья PMC: PMC4119102] [PubMed: 25100881]
- 7.
- Гриффи Р.Т., Трент С.Дж., Баволек Р.А., Киперман Дж. Б., Сэмпсон С., Пуарье Р.Ф. «Крючковидный эффект» вызывает ложноотрицательные результаты тестирования мочи на беременность у пациентов неотложной помощи. J Emerg Med. 2013 Янв; 44 (1): 155-60. [PubMed: 21835572]
- 8.
- Fontenot HB, George ER. Инфекции, передающиеся половым путем при беременности.Nurs Womens Health. 2014 февраль-март; 18 (1): 67-72. [PubMed: 24548498]
- 9.
- Силаси М., Карденас И., Квон Дж. Ю., Расикот К., Альдо П., Мор Г. Вирусные инфекции во время беременности. Am J Reprod Immunol. 2015 Март; 73 (3): 199-213.
 [Бесплатная статья PMC: PMC4610031] [PubMed: 25582523]
[Бесплатная статья PMC: PMC4610031] [PubMed: 25582523] - 10.
- Витворт М., Брикер Л., Маллан С. Ультразвук для оценки состояния плода на ранних сроках беременности. Кокрановская база данных Syst Rev.2015, 14 июля; (7): CD007058. [Бесплатная статья PMC: PMC6464767] [PubMed: 26171896]
- 11.
- Knez J, Day A, Jurkovic D. Ультразвуковая визуализация в управлении кровотечением и болью на ранних сроках беременности. Лучшая практика Res Clin Obstet Gynaecol. 2014 июл; 28 (5): 621-36. [PubMed: 24841987]
- 12.
- Mausner Geffen E, Slywotzky C, Bennett G. Подводные камни и советы по диагностике внематочной беременности. Abdom Radiol (Нью-Йорк). 2017 Май; 42 (5): 1524-1542. [PubMed: 28144719]
- 13.
- Belics Z, Gérecz B., Csákány MG. [Ранняя диагностика внематочной беременности]. Орв Хетиль.2014 20 июля; 155 (29): 1158-66. [PubMed: 25016448]
- 14.
- Brown DL, Doubilet PM. Трансвагинальная сонография в диагностике внематочной беременности: критерии положительности и характеристики.
 J Ultrasound Med. 1994 Апрель; 13 (4): 259-66. [PubMed: 7932989]
J Ultrasound Med. 1994 Апрель; 13 (4): 259-66. [PubMed: 7932989] - 15.
- Рис Э.А., Петри Р. Х., Сирманс М. Ф., Финстер М., Тодд В. Д.. Комбинированные внутриматочные и внематочные беременности: обзор. Am J Obstet Gynecol. 1 июня 1983 г .; 146 (3): 323-30. [PubMed: 6344638]
- 16.
- Barnhart KT, Simhan H, Kamelle SA.Диагностическая точность УЗИ выше и ниже дискриминационной зоны бета-ХГЧ. Obstet Gynecol. 1999 Октябрь; 94 (4): 583-7. [PubMed: 10511363]
- 17,
- Blaas HG. Выявление структурных аномалий в первом триместре с помощью УЗИ. Лучшая практика Res Clin Obstet Gynaecol. 2014 Апрель; 28 (3): 341-53. [PubMed: 24355991]
- 18.
- Холнесс Н. Беременность с высоким риском. Nurs Clin North Am. 2018 июн; 53 (2): 241-251. [PubMed: 29779516]
- 19.
- Коко Л., Джанноне Т.Т., Зарбо Г.Ведение беременности высокого риска. Минерва Гинекол. 2014 Август; 66 (4): 383-9. [PubMed: 25020057]
Раннее выявление беременности — PubMed
. 1984 Март; 76 (3): 305, 308-9, 314.
Бесплатная статья PMC
1984 Март; 76 (3): 305, 308-9, 314.
Бесплатная статья PMCЭлемент в буфере обмена
P A Poma.J Natl Med Assoc. 1984 Март.
Бесплатная статья PMC Показать детали Показать вариантыПоказать варианты
Формат АннотацияPubMedPMID
.1984 Март; 76 (3): 305, 308-9, 314.Элемент в буфере обмена
Полнотекстовые ссылки Опции CiteDisplayПоказать варианты
Формат АннотацияPubMedPMID
Абстрактный
PIP: Раннее обнаружение беременности дает много преимуществ для плода и матери. Многие медицинские преимущества зависят от раннего выявления, включая социальное и эмоциональное благополучие, а также от приема лекарств, облучения и других тератогенных заболеваний. В прошлом женщины узнавали о своей беременности только тогда, когда органогенез плода почти завершался. Сегодня с помощью радиоиммуноанализа на хорионический гонадотропин человека на бета-субъединицу беременность можно определить до 1-го дня следующей предполагаемой менструации. Раннее ультразвуковое исследование органов малого таза дает возможность сделать прогноз и при таких беременностях.
Многие медицинские преимущества зависят от раннего выявления, включая социальное и эмоциональное благополучие, а также от приема лекарств, облучения и других тератогенных заболеваний. В прошлом женщины узнавали о своей беременности только тогда, когда органогенез плода почти завершался. Сегодня с помощью радиоиммуноанализа на хорионический гонадотропин человека на бета-субъединицу беременность можно определить до 1-го дня следующей предполагаемой менструации. Раннее ультразвуковое исследование органов малого таза дает возможность сделать прогноз и при таких беременностях.
Похожие статьи
- Оценка методов проспективного выявления ранней гибели плода в исследованиях экологической эпидемиологии.
Суини AM, Мейер MR, Ааронс JH, Миллс JL, LaPorte RE. Суини AM и др. Am J Epidemiol.
 1988 Апрель; 127 (4): 843-50. DOI: 10.1093 / oxfordjournals.aje.a114867.
Am J Epidemiol. 1988 г.
PMID: 3354549
1988 Апрель; 127 (4): 843-50. DOI: 10.1093 / oxfordjournals.aje.a114867.
Am J Epidemiol. 1988 г.
PMID: 3354549 - Радиоиммуноанализ бета-ХГЧ.
МакФарлин Б., Трупин С. МакФарлин Б. и др. IMJ Ill Med J. 1986 сентябрь; 170 (3): 141-2. IMJ Ill Med J. 1986. PMID: 2428797 Рефератов нет.
- Оценка теста бета-Neocept при беременности на ранних сроках.
Юэн Б.Х., Прайд С.М., Каллегари ПБ. Yuen BH и др. Can Med Assoc J., 15 сентября 1984 г .; 131 (6): 583-5. Кан Мед Асс Дж. 1984. PMID: 6206935 Бесплатная статья PMC.
- Новые методы тестирования на беременность у девочек-подростков.
Saxena BB.
 Saxena BB.
Pediatr Clin North Am. 1981 Май; 28 (2): 437-53. DOI: 10.1016 / s0031-3955 (16) 34007-х.Pediatr Clin North Am. 1981 г.
PMID: 7243371
Saxena BB.
Pediatr Clin North Am. 1981 Май; 28 (2): 437-53. DOI: 10.1016 / s0031-3955 (16) 34007-х.Pediatr Clin North Am. 1981 г.
PMID: 7243371 - Сравнение серийных количественных анализов сыворотки и мочи на ранних сроках беременности.
Corson SL, Batzer FR, Schlaff S. Corson SL и др. J Reprod Med. 1981 декабрь; 26 (12): 611-4. J Reprod Med. 1981 г. PMID: 6172585
Процитировано
1 статья- Факторы, связанные с календарной грамотностью и напоминанием о последней менструации (LMP): предполагаемые программные последствия для материнского здоровья в Бангладеш.
Саркер Б.К., Рахман М., Рахман Т., Рахман Т.
 , Рахман Ф., Халил Дж.Дж., Хасан М., Махфуз С.Н., Ахмед Ф., Миа М.С., Ахмед А., Митра Д., Мрида М.К., Рахман А.
Саркер Б.К. и др.
BMJ Open. 2020 13 декабря; 10 (12): e036994. DOI: 10.1136 / bmjopen-2020-036994.
BMJ Open. 2020.
PMID: 33318107
Бесплатная статья PMC.
, Рахман Ф., Халил Дж.Дж., Хасан М., Махфуз С.Н., Ахмед Ф., Миа М.С., Ахмед А., Митра Д., Мрида М.К., Рахман А.
Саркер Б.К. и др.
BMJ Open. 2020 13 декабря; 10 (12): e036994. DOI: 10.1136 / bmjopen-2020-036994.
BMJ Open. 2020.
PMID: 33318107
Бесплатная статья PMC.
использованная литература
- Am J Obstet Gynecol.1976 15 ИЮН; 125 (4): 575-6 — PubMed
- Fertil Steril. Октябрь 1982; 38 (4): 447-53 — PubMed
- Am J Obstet Gynecol.
 1 мая 1983 г .; 146 (1): 119-20
—
PubMed
1 мая 1983 г .; 146 (1): 119-20
—
PubMed
- Am J Obstet Gynecol.
- Obstet Gynecol. Октябрь 1983 г .; 62 (4): 486-8 — PubMed
- Obstet Gynecol.Июль 1983; 62 (1): 37-40 — PubMed
Показать все 8 ссылок
Условия MeSH
- Хорионический гонадотропин / кровь *
- Хорионический гонадотропин, бета-субъединица, человека
- Фрагменты пептидов / кровь *
- Тесты на беременность, иммунологические *
Вещества
- Хорионический гонадотропин, бета-субъединица, человека
LinkOut — дополнительные ресурсы
Источники полных текстов
Медицинские
Разное
Диагностика беременности | GLOWM
ВВЕДЕНИЕ
В последние годы диагностика беременности приобрела все большее значение, поскольку передовые репродуктивные технологии стали более обычным явлением, а возможность медицинского лечения ранних внематочных беременностей стала безопасной реальностью. Чувствительные биохимические анализы и ультрасонография высокого разрешения делают диагностику беременности очень чувствительной и специфичной. В этой главе рассматриваются клинические признаки и симптомы беременности, характерные особенности имплантации человеку, синтез и секреция гормона хорионического гонадотропина (ХГЧ) при нормальной и аберрантной беременности, а также другие биохимические и технические маркеры для диагностики беременности.
Чувствительные биохимические анализы и ультрасонография высокого разрешения делают диагностику беременности очень чувствительной и специфичной. В этой главе рассматриваются клинические признаки и симптомы беременности, характерные особенности имплантации человеку, синтез и секреция гормона хорионического гонадотропина (ХГЧ) при нормальной и аберрантной беременности, а также другие биохимические и технические маркеры для диагностики беременности.
КЛИНИЧЕСКИЕ СИМПТОМЫ БЕРЕМЕННОСТИ
Анамнез пациента и физикальное обследование играют важную роль в диагностике беременности.Клинические признаки и симптомы часто являются самым ранним признаком беременности, и их следует учитывать в первую очередь при обследовании пациенток. Нарушения менструального цикла, в частности аменорея, служат наиболее частым клиническим маркером беременности у женщин, у которых обычно регулярный менструальный цикл. Нарушения менструального цикла, кроме аменореи, также могут возникать во время беременности, и беременность должна быть рассмотрена любой женщиной, у которой наблюдаются нарушения менструального цикла.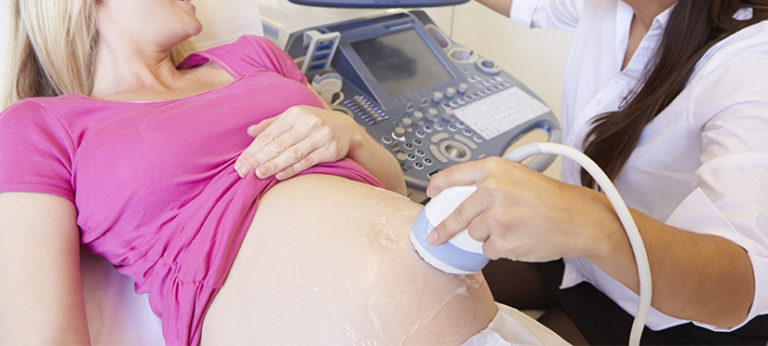 Что еще более важно, если нерегулярные менструации возникают на фоне беременности, необходимо учитывать внематочную или нежизнеспособную внутриутробную беременность.Биохимическое исследование и ультразвуковое исследование могут помочь дифференцировать эти состояния. Увеличение живота, вызванное растущей маткой, достигает пупка к 20 неделе беременности. Шевеление плода обычно можно определить к 18 неделе беременности. Также могут наблюдаться болезненность груди, тошнота, рвота и жалобы на мочеиспускание (Таблица 1). Однако физические симптомы недостаточно надежны, чтобы диагностировать беременность. 1
Что еще более важно, если нерегулярные менструации возникают на фоне беременности, необходимо учитывать внематочную или нежизнеспособную внутриутробную беременность.Биохимическое исследование и ультразвуковое исследование могут помочь дифференцировать эти состояния. Увеличение живота, вызванное растущей маткой, достигает пупка к 20 неделе беременности. Шевеление плода обычно можно определить к 18 неделе беременности. Также могут наблюдаться болезненность груди, тошнота, рвота и жалобы на мочеиспускание (Таблица 1). Однако физические симптомы недостаточно надежны, чтобы диагностировать беременность. 1
Таблица 1. Клинические симптомы беременности
Аменорея
Увеличение живота
Шевеление плода
Болезненность груди
Тошнота
Рвота
Жалобы на мочеиспускание
КЛИНИЧЕСКИЕ ПРИЗНАКИ БЕРЕМЕННОСТИ
КЛИНИЧЕСКИЕ ПРИЗНАКИ БЕРЕМЕННОСТИ
материнского сердца включают восприятие движений плода и подтверждение беременности на УЗИ (Таблица 2). Демонстрация сердцебиения плода путем аускультации, допплерографии или сонографии является положительным признаком беременности. При большинстве беременностей аускультация сердцебиения плода обычно может быть достигнута на сроке 19 недель, а сердцебиение плода можно определить на сроке 10 недель с помощью ультразвуковых допплеровских устройств. Из-за относительной высокой частоты сердечных сокращений плода сердцебиение плода и матери должно быть легко дифференцировано.
Демонстрация сердцебиения плода путем аускультации, допплерографии или сонографии является положительным признаком беременности. При большинстве беременностей аускультация сердцебиения плода обычно может быть достигнута на сроке 19 недель, а сердцебиение плода можно определить на сроке 10 недель с помощью ультразвуковых допплеровских устройств. Из-за относительной высокой частоты сердечных сокращений плода сердцебиение плода и матери должно быть легко дифференцировано.Таблица 2. Клинические признаки беременности
Идентификация сердечной деятельности плода
Восприятие движений плода
Ультразвуковое распознавание беременности
Еще одним признаком беременности является восприятие движений плода исследователем посредством возложения рук на плода. живот матери.Шевеление плода можно обнаружить после 20 недели беременности. Движения плода различаются по интенсивности и иногда могут быть визуализированы.
Третий положительный признак — беременность при ультразвуковом исследовании. Ультрасонографические доказательства беременности можно увидеть уже на 4–5 неделях беременности, используя даты менструации. Сердечную деятельность плода можно увидеть к 6 менструальной неделе беременности, а мозг плода — к 8 неделе. Длину короны до крупа можно точно использовать для оценки гестационного возраста от 4 дней до примерно 12 недель.
Ультрасонографические доказательства беременности можно увидеть уже на 4–5 неделях беременности, используя даты менструации. Сердечную деятельность плода можно увидеть к 6 менструальной неделе беременности, а мозг плода — к 8 неделе. Длину короны до крупа можно точно использовать для оценки гестационного возраста от 4 дней до примерно 12 недель.
ОСОБЕННОСТИ ИМПЛАНТАЦИИ ЧЕЛОВЕКА
Имплантация, или процесс, посредством которого эмбрион входит в контакт, прилипает к эндометрию и проникает в него, необходим до постановки диагноза беременности. 2 Первый контакт между бластоцистой и эндометрием происходит через 6 дней после оплодотворения. Это известно как приложение . Вскоре после аппозиции бластоциста прикрепляется к эндометрию, и начинается процесс имплантации. В этом процессе активную роль играют различные молекулы.Ламинин, гликопротеин базальной мембраны, участвующий в инвазии опухоли и, возможно, в адгезии и имплантации эмбрионов, экспрессируется в человеческих эмбрионах на 3-й день после оплодотворения. 3 У людей первые признаки прикрепления бластоцисты появляются на 8 день. 4 Множество молекулярных медиаторов задействовано и является неотъемлемой частью процесса имплантации, который является центральным для диагностики беременности. 5
3 У людей первые признаки прикрепления бластоцисты появляются на 8 день. 4 Множество молекулярных медиаторов задействовано и является неотъемлемой частью процесса имплантации, который является центральным для диагностики беременности. 5
БИОХИМИЧЕСКАЯ ДИАГНОСТИКА БЕРЕМЕННОСТИ
Синтез и секреция гормона хорионического гонадотропина при нормальной и аберрантной беременности
ХГЧ представляет собой гликопротеин, секретируемый синцитиотрофобластом с молекулярной массой около 36,700.Молекула содержит около 30% углеводов, что является самой высокой концентрацией углеводной составляющей среди всех гормонов человека. 6 ХГЧ — это гормон, который традиционно используется для диагностики беременности. Он состоит из нековалентно связанных субъединиц α и β. Субъединица β придает гормону специфическую активность и является субъединицей, наиболее часто измеряемой в большинстве тестов на беременность. Между ХГЧ и лютеинизирующим гормоном (ЛГ) существует большая гомология, особенно в отношении первых 121 аминокислот β-субъединиц обоих гормонов, которые имеют примерно 80% гомологии.ХГЧ имеет 24-аминокислотное удлинение на карбоксильном конце, которое отсутствует в β-субъединице LH. 7 hCG может быть обнаружен молекулярными методами в культуре человеческого эмбриона на стадии 8 клеток; однако определение ХГЧ в плазме невозможно до имплантации, примерно через 10 дней после выброса ЛГ. Как правило, уровень β-ХГЧ удваивается примерно каждые 36 часов и достигает пика примерно 100000 мМЕ / мл на 10 неделе беременности, 6 , после чего он снижается примерно до 20000 мМЕ / мл к середине беременности, где остается до срока.β-ХГЧ не является диагностическим признаком только нормальной беременности (Таблица 3). Аномальное повышение, плато или снижение титра β-ХГЧ повышает вероятность внематочной беременности или выкидыша. Использование анализа в этом контексте обычно требует других методов, таких как ультразвук, уровни прогестерона в сыворотке или и то, и другое.
Таблица 3. Характеристики хорионического гонадотропина человека
Гликопротеин
Состоит из 30% углеводов
α- и β-субъединиц, ковалентно связанных
Гомология 80% с лютеинизирующим гормоном
Вырабатывается эмбрионом на стадии 8-ми клеток после 10-дневного пробуждения
гормональный всплеск
Пики примерно на 10 неделе беременности (~ 100000 мМЕ / мл)
Уровень снижается через 10 недель до родов (~ 20000 мМЕ / мл)
Анализ гормона хорионического гонадотропина человека
Первым международным стандартом ХГЧ был создана в 1938 г .; однако, когда запасы запасов истощились, был установлен второй международный стандарт. 8 Тем не менее, из-за его относительной примеси и неоднородности в 1980 году был разработан более чистый международный эталонный препарат (IRP). стандарт. 9
Ранние тесты на ХГЧ представляли собой биотесты, которые заключались в введении животному, обычно кролику, мочи возможно беременной женщины. Были измерены различные конечные точки, такие как увеличение веса простаты, веса семенных пузырьков и увеличения веса матки (в зависимости от пола кролика).Эти анализы были дорогими, требовали много времени и не обладали надежностью.
Иммуноанализ обеспечивает большую простоту по сравнению с биотестом, но отличается высокой перекрестной реактивностью. Стандартный анализ проводился путем смешивания известного количества анти-ХГЧ с мочой пациента. Если бы ХГЧ присутствовал в моче, он мог бы связываться с анти-ХГЧ и не оставлять свободных анти-ХГЧ для связывания с эритроцитами, покрытыми ХГЧ. В этой ситуации не произойдет агглютинации, что указывает на положительный результат теста.Отрицательный результат теста будет отмечен агглютинацией эритроцитов, что указывает на связывание между добавленным анти-ХГЧ и эритроцитами, покрытыми ХГЧ. Чувствительность этого анализа составляла 150 мМЕ / мл.
Радиоиммуноанализ (РИА) был, пожалуй, самым популярным тестом на ХГЧ. Этот анализ включал конкуренцию между радиоактивно меченными и немечеными антигенами за сайты связывания на антителе, которое было высокоспецифичным для антигена ХГЧ. 10 Недостатком RIA является относительно длительное время обработки — 4–6 часов.
Иммуноферментный анализ (ИФА) — это быстрый и простой метод определения ХГЧ. В этом анализе используются высокоспецифичные моноклональные антитела к ХГЧ. Чувствительность этого анализа составляет всего 5 мМЕ / мл, а ХГЧ может быть обнаружен за несколько дней до задержки менструации. ELISA основан на реакции между моноклональным антителом против α-ХГЧ, которое прикреплено к твердой фазе, и субъединицей α-ХГЧ в моче пациента. Эта реакция создает комплекс, который оставляет субъединицу β-ХГЧ открытой.Затем к реакционной смеси добавляют связанное с ферментом моноклональное антитело к β-субъединице, образуя комплекс антитело-ХГЧ-антитело-фермент. Избыток реагента смывается, позволяя оставшемуся ферменту реагировать с его субстратом с образованием окрашенного продукта. Затем проводится количественный анализ колориметрической реакции. Большинство качественных тестов используют эту технологию. 11 Большинство домашних тестов на беременность основаны на мочевом ИФА. Была выражена озабоченность относительно точности таких наборов, но это, вероятно, отражает технику пользователя, а не неадекватность самого набора. 12 По оценкам, домашние тесты на беременность дают 10% ложноположительных и ложноотрицательных результатов.
Мочевой и сывороточный фолликулостимулирующий гормон
Общие уровни β-субъединиц фолликулостимулирующего гормона (ФСГ) в моче и сыворотке крови в постовуляторный период ниже в циклах зачатия, чем в циклах без зачатия. Qui и его коллеги показали, что средние уровни ФСГ в сыворотке и моче значительно превышают исходный постовуляторный уровень к 10–12-му дню после пика среднего уровня ЛГ в циклах отсутствия зачатия, но не повышаются ни в какое время после овуляции в циклах зачатия. 13 Сообщалось, что чувствительность и специфичность ФСГ в моче для выявления беременности составляли 88,9% и 89,3% соответственно.
Фактор ранней беременности
Фактор ранней беременности (EPF) был изучен как альтернатива определению β-ХГЧ, поскольку он может быть обнаружен в крови до ХГЧ. 14 EPF — это плацентарный белок и один из первых маркеров беременности, обнаруженных в крови.
УЛЬТРАЗОНОГРАФИЧЕСКАЯ ДИАГНОСТИКА БЕРЕМЕННОСТИ
Современные ультразвуковые технологии, особенно трансвагинальные методы, значительно улучшили диагностику и прогноз беременности на ранних сроках.Хотя одно только УЗИ не заменило биохимические тесты для диагностики ранней беременности, оно значительно улучшило дифференциацию нормальных и аномальных внутриутробных беременностей и определение внематочных беременностей. 15
Сонографическая методика
Трансвагинальное УЗИ позволяет раннее выявить беременность. Хорионический гестационный мешок может быть обнаружен этим методом в дискриминационной зоне около 1400 мМЕ / мл и около 6500 мМЕ / мл с помощью трансабдоминального сканирования 16 , 17 с помощью IRP.Практикующие должны знать стандарты анализа, используемые для определения β-ХГЧ в их лаборатории. Второй международный стандарт будет иметь дискриминационную зону примерно на 50% меньше, чем IRP. Имея это в виду и имея острое чувство клинической осведомленности, аберрантная беременность может быть надежно обнаружена.
Нормальная и аберрантная беременность
С помощью трансвагинального ультразвукового исследования Бри и его коллеги смогли определить гестационный мешок, желточный мешок и сердечную активность плода при уровнях β-ХГЧ 1025, 7200 и 10800 мМЕ / мл IRP, соответственно 18 (таблица 4).Совсем недавно ультразвуковое исследование ободка хориона, который является эхогенной границей гестационного мешка, стало использоваться для диагностики ранних внутриутробных беременностей. Этот сонографический метод демонстрирует чувствительность 80% и специфичность 97% при диагностике ранней внутриутробной беременности. 19
Таблица 4. Чувствительность трансвагинального УЗИ при обнаружении беременности
β -HCG Level (IRP) | Структура Проверено | Гестационный мешок |
7200 мМЕ / мл | Желточный мешок |
10,800 мМЕ / мл | 10,800 мМЕ / мл β-ХГЧ, β хорионический гонадотропин человека; IRP, Международный эталонный препарат. Внематочную беременность теперь можно диагностировать намного раньше, чем это было возможно раньше, с появлением трансвагинального ультразвукового исследования. Эта технология имеет чувствительность 100%, специфичность 98%, положительную прогностическую ценность 98% и отрицательную прогностическую ценность 98%. 20 Отсутствие гестационного мешка на 35 день менструального цикла или при уровне β-ХГЧ 1025 мМЕ / мл связано с повышенным риском внематочной беременности. Следует учитывать псевдогестационные мешки, которые представляют собой скопление жидкости в полости эндометрия в сочетании с внематочной беременностью, и их не следует путать с нормальным гестационным мешком, который должен располагаться непосредственно рядом с полостью эндометрия. 21 Новые методы диагностики беременности для вспомогательных репродуктивных технологий Ультрасонографическая оценка толщины эндометрия у пациенток, перенесших экстракорпоральное оплодотворение (ЭКО), позволяет прогнозировать более высокую частоту наступления беременности при толщине эндометрия 10 мм. 22 Сонография также использовалась для прогнозирования восприимчивости матки у женщин, перенесших вспомогательную репродуктивную функцию. Основываясь на индексе восприимчивости матки, Серафини и его коллеги продемонстрировали математическое уравнение, включающее сонографический рисунок эндометрия, толщину, диастолический кровоток и индекс сопротивления, чтобы предсказать исход беременности у женщин, подвергшихся индукции овуляции ацетатом лейпролида и менопаузальными гонадотропинами человека. 23 РЕЗЮМЕДиагностика беременности начинается с проницательной клинической осведомленности. Признаки и симптомы состояния вызывают подозрение, после чего следует провести качественный и / или количественный биохимический анализ для подтверждения. Ультразвук подтвердит местонахождение беременности и исключит аберрантную имплантацию. Скоро появятся новые биохимические тесты для ранней и эффективной диагностики беременности. Диагностика беременности и предоставление альтернативного консультирования для пациента-подросткаРезюмеЗаявление Американской академии педиатрии «Варианты консультирования для беременных пациенток-подростков» рекомендует основное содержание консультации педиатра для подростка, столкнувшегося с новым диагнозом: беременность.Тем не менее, альтернативное консультирование — это лишь один из аспектов того, что может быть одним из наиболее сложных сценариев в педиатрическом отделении. Педиатры должны внимательно следить за возможностью беременности среди своих пациенток-подростков. При обнаружении симптомов, указывающих на беременность, педиатры должны получить соответствующий анамнез, провести диагностическое тестирование и правильно интерпретировать результаты, а также понять значение результатов с точки зрения пациента и раскрыть их пациенту в тонкой манере.Если пациентка действительно беременна, педиатру, помимо предоставления всестороннего консультирования, может потребоваться помощь в привлечении взрослой поддержки для пациента, и он должен предложить дальнейшую помощь подростку и ее семье после посещения офиса. Все педиатры должны быть осведомлены о юридических аспектах репродуктивного ухода за подростками и о ресурсах для беременных подростков в своих сообществах. В этом клиническом отчете представлен более полный взгляд на оценку и ведение беременности у пациентки-подростка, а также контекст для альтернативного консультирования.
Заявление о политике Американской академии педиатрии «Консультирование подростков по поводу вариантов беременности» было впервые опубликовано в 1989 году и с тех пор было подтверждается постоянно. 1 — 3 Цель этого клинического отчета — помочь педиатру в диагностике беременности у пациентки-подростка и предложить формат консультирования относительно возможных вариантов беременности.В 2011 году уровень подростковой беременности в США упал до самого низкого уровня за 30 лет, что в основном было связано с более эффективным использованием подростками противозачаточных средств, включая обратимые противозачаточные средства длительного действия. 4 — 6 Несмотря на эти достижения, Соединенные Штаты по-прежнему имеют один из самых высоких показателей подростковой беременности среди промышленно развитых стран. 7 В 2011 году около 5% всех девочек-подростков в возрасте от 15 до 19 лет в Соединенных Штатах (более 550 000) забеременели. 4 Таким образом, большинство педиатров сталкиваются с этой проблемой во время своей карьеры. Изучение историиНекоторые подростки начинают посещение кабинета педиатра специально для диагностики беременности после обнаружения характерных признаков и симптомов или получения положительного результата домашнего теста на беременность. Однако многие подростки обращаются с неопределенным, неспецифическим анамнезом без выраженного беспокойства по поводу беременности. Подростки могут неохотно озвучивать свои опасения по поводу беременности, не осведомлены о признаках и симптомах беременности или отрицать возможность беременности.Менструальный и сексуальный анамнез могут быть недостоверными для постановки диагноза. Поэтому педиатр должен внимательно следить за возможностью беременности и без колебаний проводить тестирование. При подозрении на беременность важно дополнительно изучить анамнез пациента, а также чувства подростка по поводу возможной беременности и любых действий, которые она, возможно, уже предприняла.
Наличие этих базовых знаний до того, как сообщить диагноз, может сделать консультирование по беременности более эффективным и действенным. Как поставить диагнозРезультаты лабораторных тестов на беременность, вероятно, будут положительными до появления клинических симптомов и до того, как будут обнаружены физические признаки беременности. 8 Тестирование основано на наличии хорионического гонадотропина человека (ХГЧ) в моче и сыворотке. Хотя низкие концентрации ХГЧ могут продуцироваться различными тканями и некоторыми злокачественными новообразованиями, ХГЧ в основном продуцируется трофобластическими клетками плаценты. Концентрация ХГЧ быстро увеличивается после имплантации эмбриона, удваиваясь каждые 2–2.5 дней и пик примерно на девятой неделе беременности. Циркулирующая молекула ХГЧ, состоящая из субъединиц α и β, видоизменена во множество различных форм. Эти гетеродимеры ХГЧ и модифицированные индивидуальные субъединицы являются мишенями иммуноанализов на ХГЧ. Примерно 20% сывороточного ХГЧ выводится с мочой, хотя его концентрация в моче может быть разной, особенно на ранних сроках беременности. Большинство беременностей диагностируется с помощью иммуноанализа мочи, который является быстрым, экономичным и легко выполняется офисным персоналом.Как правило, иммуноанализ мочи может определять присутствие ХГЧ к первому дню пропущенного цикла и, в зависимости от используемого теста, обычно при количественном значении ХГЧ 25 МЕ / л. Анализ мочи на беременность обычно является очень точным и простым, но результаты могут вводить в заблуждение. Наиболее частой причиной ложноположительного или ложноотрицательного результата является человеческая ошибка при выполнении теста. Это особенно проблематично при использовании и интерпретации домашних тестов на беременность. 9 , 10 Важно внимательно следовать инструкциям производителя тестового набора, считывая результат точно в установленное время.Ложноотрицательный результат также может быть замечен при очень низких концентрациях ХГЧ в первые дни беременности, при разбавленном образце мочи или в связи с феноменом «эффекта крючка». 11 Эффект крючка может возникать, когда концентрация ХГЧ чрезвычайно высока и подавляет анализ, препятствуя его правильному выполнению и давая ложноотрицательный результат. Если есть подозрение на беременность и результат анализа мочи отрицательный, следует подтвердить, что анализ был проведен правильно.В таком случае может быть показан повторный анализ мочи через несколько дней или может быть проведен сывороточный тест на беременность. Качественные и количественные иммуноанализы сывороточного ХГЧ часто недоступны в клинике сразу и стоят дороже, чем тесты на основе мочи, но позволяют более точно диагностировать раннюю беременность. Однако возможны ложноположительные качественные результаты анализа сыворотки, и их следует учитывать, если, наоборот, результат анализа мочи отрицательный. Гетерофильные антитела, ревматоидные факторы и некоторые лекарства (например, определенные противосудорожные средства, снотворные или транквилизаторы) могут мешать иммуноанализу сыворотки крови, давая ложноположительный результат. 12 Как и в случае с тестами на основе мочи, ложноотрицательные результаты качественного анализа сыворотки могут быть получены из-за низких концентраций ХГЧ на очень ранних сроках беременности или из-за эффекта крючка, как описано ранее. Если тест на беременность подтверждает беременность, следующим шагом является оценка гестационного возраста, поскольку это может повлиять на варианты консультирования. С увеличением гестационного возраста подросткам может потребоваться более быстрое принятие управленческих решений, или они уже могут иметь ограниченные возможности.Подсчет количества недель, прошедших с первого дня последней менструации (LMP), является основным средством оценки гестационного возраста. Неуверенность в сроках, нерегулярные менструальные циклы, недавнее использование гормональных контрацептивов, недавняя беременность или кормление грудью — факторы, которые могут усложнить задачу. 13 Краткий осмотр педиатра может подтвердить физические данные, соответствующие предполагаемому сроку беременности по LMP. Наличие размягченной матки размером с апельсин может быть оценено опытным врачом при гинекологическом осмотре на сроке от 8 до 12 недель.Приблизительно к 12 неделе беременности матка имеет размер грейпфрута при тазовом осмотре, а при осмотре брюшной полости она начинает подниматься над лобковым симфизом. Дно матки обычно пальпируется на полпути между лобковым симфизом и пупком на 16 неделе беременности и на уровне пупка примерно на 20 неделе беременности. 14 Если остаются вопросы относительно точного датирования по LMP и размеру матки, можно незамедлительно провести ультразвуковое исследование вместе с акушерской консультацией. 13 Руководящие принципы Центров по контролю за заболеваниями (2015) рекомендуют всем беременным женщинам младше 25 лет пройти тестирование на ВИЧ, сифилис, гепатит B, , хламидиоз, и гонорею при первом дородовом посещении. 15 Хотя диагностический визит в кабинет педиатра не может считаться дородовым визитом, необходимо рассмотреть возможность тестирования на инфекции, передаваемые половым путем, если анамнез и / или физический осмотр позволяют предположить наличие инфекции или если может произойти задержка в акушерстве. уход. Осложнения первого триместра включают внематочную беременность и самопроизвольный аборт, которые могут проявиться педиатром как боль в животе и / или вагинальное кровотечение у пациентки с положительным результатом теста на беременность. Внематочная беременность также может проявляться как положительный результат теста на беременность, но без ожидаемого увеличения матки. Боль в животе, вагинальное кровотечение и подозрение на внематочную беременность — все это показания для немедленной акушерской консультации. 16 Передача результата тестаЛучше всего передать результат теста на беременность подростку одному в уединении.Хотя подростков может сопровождать член семьи, друг или партнер, подростки часто предпочитают получать результат в частном порядке и могут нуждаться в помощи педиатра, чтобы удалить других из комнаты. Как и у взрослых женщин, у подростков будут самые разные реакции, от радости до разочарования или возбуждения до гнева или страха. Педиатру может быть сложно предложить сочувствие и поддержку, когда его или ее собственные чувства по поводу результата расходятся с чувствами пациента.Предоставление сострадательной, заботливой и ориентированной на пациента помощи чрезвычайно важно, несмотря на личные чувства педиатра по поводу подростковой сексуальности и / или беременности. Диагноз беременности должен привести к обсуждению вариантов беременности. 3 Однако в случае отрицательного результата теста на беременность следует предложить экстренную контрацепцию, если у подростка недавно был незащищенный половой акт (т. Е. В предыдущие 5 дней) и беременность нежелательна. 17 Для подростков с отрицательным результатом теста на беременность существует «поучительный момент», чтобы обсудить планирование семьи и эффективную контрацепцию. 18 Если пациентка разочарована отрицательным результатом теста на беременность, может оказаться полезным дальнейшее обсуждение ее желания и ожиданий в отношении материнства. Объяснение беременным подросткам важности привлечения их родителей (или законных опекунов) может убедить их поделиться положительными результатами теста с родителями и вовлечь их в обсуждение вариантов беременности. Предлагается, чтобы педиатр объяснил, как обычно необходимо участие родителей, как эмоционально, так и финансово, и заверил подростка в том, что родители в целом его поддерживают.Если родительская поддержка невозможна или вероятна, подростка следует побуждать искать участия других взрослых, которым он доверяет. Вместе подросток и педиатр могут решить, кого уведомить и как вовлечь в обсуждение. Несовершеннолетние имеют законные права на защиту их частной жизни в отношении диагностики и лечения беременности, и большинство профессиональных медицинских ассоциаций подтвердили право подростков на получение конфиденциальных медицинских услуг. 19 — 27 При рассмотрении вопроса о конфиденциальности педиатр может захотеть оценить способность подростка понять диагноз беременности и оценить значение этого диагноза.Американская психологическая ассоциация заявила, что «к среднему подростковому возрасту (14-15 лет) молодые люди развивают способности, подобные взрослым, в рассуждении о моральных дилеммах, понимании социальных правил и законов, [и] рассуждениях о межличностных отношениях и межличностных проблемах»; это было подтверждено исследованиями в других областях здравоохранения, таких как лечение хронических и генетических заболеваний. 28 Однако педиатрам важно знать местные законы о конфиденциальности и понимать, что они различаются от штата к штату. 23 , 29 , 30 В соответствии с законами штата педиатры могут иметь возможность поделиться диагнозом беременности с родителями по своему усмотрению или обязанность раскрыть диагноз в зависимости от возраста пациентки. Существуют другие ограничения на конфиденциальность подростков. Педиатры должны знать законы своего штата, касающиеся возраста законного согласия на сексуальную активность. Если беременный подросток меньше возраста согласия, педиатр может потребовать уведомить власти.Точно так же, если у беременной девочки-подростка задержка в развитии и педиатр обеспокоен сексуальным принуждением, ему или ей следует подумать о том, чтобы сообщить о ситуации властям. Педиатры назначаются репортерами, когда есть обоснованные подозрения в сексуальном насилии. 31 В редких случаях, если подросток настолько расстроен результатами своего теста на беременность, что становится угрозой для себя или других, может потребоваться немедленное обследование у специалиста по психическому здоровью или перевод в отделение неотложной помощи. Консультации по вариантамПосле того, как подростку сообщили о положительном результате теста на беременность и по крайней мере один взрослый, которому доверяют, был определен в качестве поддержки, педиатр должен продолжить консультирование по вариантам беременности. Консультации по вариантам могут проводиться во время диагностического визита или продолжаться в течение нескольких визитов к врачу, хотя подросток должен понимать важность своевременного принятия решения. В обсуждение могут быть включены родители подростка, другие идентифицированные поддерживающие взрослые, ее партнер-мужчина и, возможно, родители ее партнера.Однако важно, чтобы голос пациентки оставался услышанным и чтобы ее не принуждали или не доминировали другие. Если возникает вопрос о способности пациентки принять обоснованное решение о беременности, важно знать и понимать законы штата и процедуры, необходимые для принятия такого решения, педиатром. В зависимости от срока беременности подростку доступны 3 варианта ведения:
Педиатру рекомендуется обсудить с подростком все 3 варианта в фактической, уважительной и непредвзятой манере. Если на основе совести педиатр осознает свои ограничения в ведении этого разговора, рекомендуется незамедлительно направить его к желающему коллеге или консультанту. 32 Направляя своих пациентов в другое место для альтернативного консультирования, педиатрам рекомендуется тщательно исследовать поставщиков, которых они рекомендуют.«Центры кризисной беременности» или «центры помощи беременным» в сообществе могут предлагать бесплатные услуги женщинам с незапланированной беременностью, но обычно не предлагают сбалансированного обсуждения вариантов беременности. Персонал в учреждениях такого типа часто не имеет медицинской подготовки и может предоставлять неточную с медицинской точки зрения информацию о беременности, аборте и контрацептивах. 33 , 34 Важно, чтобы лица, предоставляющие дополнительные консультации, обладали медицинскими и юридическими знаниями и имели опыт работы с подростками. Для педиатра также важно определить любые сопутствующие заболевания (хроническое заболевание, психическое заболевание, физическая инвалидность или нарушение развития), которые могут повлиять на решение о продолжении или прерывании беременности. Список лекарств (и наркотиков, используемых незаконно) подростку следует пересмотреть, чтобы убедиться, что ни одно из них не противопоказано во время беременности. 35 — 37 Использование тератогенных препаратов или наличие наследственных заболеваний может потребовать привлечения генетического консультанта.Для подростка со сложными медицинскими проблемами важна консультация с лечащим врачом. Сохранение беременности и воспитание ребенкаБольшинство подростков предпочитают продолжать беременность, хотя это значительно варьируется в зависимости от штата, расы и этнической принадлежности. 4 , 38 Беременные подростки реже, чем женщины старшего возраста, получают своевременную и адекватную дородовую помощь, 39 , поэтому необходимо приложить все усилия, чтобы облегчить своевременное направление к соответствующему специалисту по акушерству.Некоторые акушеры могут предложить дородовой уход, ориентированный на подростков. Такой уход может улучшить исходы для здоровья младенца, снизить вероятность неоптимального дородового ухода, улучшить дородовые знания, повысить удовлетворенность уходом и ускорить начало грудного вскармливания. 40 — 42 Системы семейной и социальной поддержки необходимы для благоприятных исходов для молодых родителей и их младенцев. 43 Педиатры должны способствовать установлению связей между своими пациентами-родителями и общественными программами для родителей-подростков.Программы могут различаться по своим целям (например, обучение родительским навыкам, содействие окончанию средней школы, развитие навыков самостоятельной жизни, оказание поддержки психическому здоровью, отсрочка последующих беременностей), структуре (например, групповые занятия, индивидуальное наставничество) и условиям (например, община центры, школы, поликлиники, посещения на дому). 44 , 45 Более глубокое обсуждение проблем, присущих только родителям-подросткам и их детям, а также предложения по поддержке со стороны педиатров изложены в клиническом отчете Американской академии педиатрии «Забота» родителей-подростков и их детей.” 43 Уход от родственниковМогут быть обстоятельства, при которых подросток может пожелать продолжить беременность, но не сможет воспитывать своего ребенка. «Родственная забота» — это договоренность, согласно которой член семьи, желающий взять на себя эту ответственность, может быть родителем ребенка. Это может быть организовано неформально или в судебном порядке через государственную систему защиты детей. Семьям важно знать о юридических и финансовых последствиях этих различных договоренностей. 46 Приветствуются консультации с юридическими службами. УсыновлениеУсыновление может быть привлекательным вариантом для некоторых подростков, но, похоже, его выбирают реже, чем в прошлом. Число никогда не состоявших в браке женщин моложе 45 лет, которые планировали усыновление своих новорожденных младенцев, снизилось с почти 9% до 1973 года до менее 1% в середине 1990-х годов. 47 , 48 Многие подростки мало знают об усыновлении, поэтому рекомендуется, чтобы педиатр был готов описать различия между закрытым и открытым процессами усыновления.Открытое усыновление в настоящее время гораздо более распространено, чем в прошлом, и включает запланированное общение между биологическим родителем, приемным ребенком и приемными родителями с возможностью будущих контактов между биологическим родителем (ями) и ребенком с течением времени. 49 , 50 Подростки, которые выбирают усыновление, с большей вероятностью будут неиспаноязычными белыми, происходят из неполной семьи, имеют более высокие образовательные устремления, имеют родителей с более многолетним образованием, обладают некоторыми личными знаниями или опыт усыновления и сослаться на положительное одобрение коллег на усыновление. 51 Хотя существует ограниченное количество исследований, одно исследование показало, что подростки, которые предпочли усыновление (удочерение) родительству, были немного меньше удовлетворены своим решением, но с большей вероятностью завершили свое образование и / или профессиональную подготовку, отложили вступление в брак, устроились на работу и отложили последующую беременность. . 52 Для того, чтобы направить ребенка к специалистам, полезно знать местные медицинские, юридические, консультационные и социальные ресурсы, которые способствуют усыновлению ребенка. На протяжении всей беременности подростку должна быть предоставлена возможность обсудить возможность усыновления со своим лечащим врачом. АбортДля педиатров важно знать об услугах по прерыванию беременности, доступных в их общинах, и предлагать информацию об этих ресурсах беременным подросткам. Подростку могут быть доступны как медицинские, так и хирургические методы, хотя необходимо учитывать гестационный возраст беременности и сопутствующие заболевания. 53 Момент, когда прерывание беременности больше не является вариантом (за исключением случаев угрозы жизни или здоровью), варьируется в зависимости от штата, но часто устанавливается на сроке беременности 20 или 24 недели. 54 Медикаментозный аборт с использованием комбинации пероральных препаратов мифепристона и мизопростола может быть вариантом на очень ранних сроках беременности, обычно менее 9 недель беременности. Было показано, что этот метод безопасен и эффективен в амбулаторных условиях, когда его прописывают опытные и лицензированные профессионалы 55 , 56 , и может понравиться некоторым пациентам, поскольку он менее физически интрузивен, чем хирургический аборт, кажется более привлекательным. естественный »путем имитации выкидыша и выполняется вне офиса врача в доме пациента.Однако, по сравнению с хирургическим абортом, процедура занимает больше времени, требует более активного участия пациента в процессе и сопровождается более сильными спазмами и кровотечением. 53 Медикаментозные аборты могут быть выполнены на более поздних сроках беременности, даже во втором триместре, но связаны с более высокими показателями незавершенности и необходимости хирургического вмешательства. Хирургический аборт — это процедура с низким уровнем риска, которая, как доказано, безопаснее, чем роды 57 , и, в зависимости от государственных нормативных требований и доступных поставщиков, может выполняться на разных сроках беременности. 58 Хирургические аборты в первом триместре обычно выполняются с помощью вакуум-аспирации под местной анестезией, а во втором триместре — с помощью дилатации и кюретажа. 59 , 60 Если подросток подумывает о прерывании беременности, ее следует незамедлительно направить к медперсоналу, оказывающему услуги по прерыванию беременности, дружественному к подросткам, для получения дополнительной информации и консультации. Педиатры должны быть знакомы с законами штата в отношении уведомления и согласия родителей на услуги по прерыванию беременности, процедуры судебного обхода и финансовых затрат на процедуры прерывания беременности. 29 , 61 Средняя стоимость аборта в первом триместре по стране составляет 500 долларов США как для медицинских, так и для хирургических методов. 62 Сборы увеличиваются с увеличением срока беременности и сложности процедуры (до 5000 долларов и более за аборт во втором триместре). 62 , 63 Путевые расходы, связанные с процедурой, также могут быть значительными. 62 , 64 Общие затраты часто являются значительным бременем для подростков и их семей, и педиатры могут быть хорошим источником для определения потенциальных источников финансирования в их штатах, чтобы помочь им с этими расходами. Дополнительное консультирование и наблюдениеПо завершении консультации по выбору, подросток мог принять или не принять твердое решение. Список ресурсов сообщества по каждому из 3 вариантов беременности полезен для пациентки, так что она может самостоятельно изучить их или начать искать услуги, которые ей нужны. Беременных девочек следует поощрять к ведению здорового образа жизни, включая адекватную сбалансированную диету, ежедневные физические упражнения и воздержание от табака, алкоголя и других наркотиков.Всем беременным подросткам, которые намерены сохранить беременность (и тем, кто в этом не уверен), следует назначать ежедневные пренатальные витамины. Какими бы ни были первоначальные предпочтения подростка, рекомендуется, чтобы педиатр запланировал последующий разговор с пациенткой и ее поддерживающим взрослым (взрослыми), чтобы способствовать своевременному принятию окончательного решения. После того, как решение принято, педиатр может проследить за тем, чтобы девочка-подросток успешно подключилась к соответствующим клиническим услугам и финансовым ресурсам, а также в том, что ей оказывается социальная поддержка.Для педиатра важно подчеркнуть свою готовность оказывать подростку медицинскую помощь после беременности, какой бы вариант она ни выбрала. Если она продолжит беременность и сама будет ухаживать за младенцем, педиатр станет идеальным помощником как для родителя-подростка, так и для новорожденного. 43 Время, необходимое для того, чтобы проконсультировать беременную девушку-подростка и предложить варианты консультирования, может сильно варьироваться в зависимости от обстоятельств. Может быть назначена другая встреча, чтобы в обсуждениях могли участвовать ее поддерживающие взрослые (-и) и чтобы у педиатра было достаточно времени.Будет необходимо использование кодов выставления счетов за время консультации. Когда требуется конфиденциальность, особенно подросткам старше 18 лет, которые остаются застрахованными родителями, педиатру важно помнить о том, каким образом страхование (особенно объяснение льгот) может нарушить работу пациента. конфиденциальность путем предоставления гаранту диагнозов, закодированных для этого визита, и проведенных лабораторных исследований. Отсутствие конфиденциальности может стать проблемой для репродуктивного здоровья в целом, а не только для положительного результата теста на беременность.Хотя стандартные методы защиты конфиденциальности подростков развиваются, 65 , 66 педиатр должен знать о проблемах и, при необходимости, быть готовым работать с подростком для поиска приемлемого решения. Отец-подростокСуществует мало исследований об уровне участия, которое желает мужчина-подросток в обсуждении вариантов беременности и последующем принятии решений, когда его партнерша имеет положительный результат теста на беременность. 67 Даже когда незапланированная беременность рассматривается как негативное событие в жизни, подростки мужского пола часто могут построить рациональный анализ ее социальных издержек и выгод не только для себя, но также для своего партнера и младенца. 68 В некоторых случаях подросток мог желать беременности. 69 Отцы-подростки могут рассматривать отцовство как возможность взять на себя роль взрослого и как причину внести позитивные изменения в свое поведение и образ жизни, связанные со здоровьем. 70 , 71 Те, кто приехал из среды, где преобладает подростковая беременность, могут рассматривать незапланированную беременность с большей двойственностью. 72 Когда подросток мужского пола обнаруживает, что его партнерша беременна, педиатр может помочь изучить чувства молодого человека по поводу беременности и его заинтересованность в ее исходе. Вовлечение его родителей или доверенных взрослых в процесс принятия решений может заручиться поддержкой как подростка мужского пола, так и его партнерши. ЗаключениеПедиатры должны быть внимательны к возможности беременности у своих пациенток-подростков. Офисные анализы мочи на беременность обычно очень точны при постановке диагноза, но могут быть ложноположительные и ложноотрицательные результаты, и может потребоваться дальнейшая оценка. После постановки диагноза беременности рекомендуется, чтобы педиатр поработал с пациенткой, чтобы определить поддерживающих взрослых, которые могут участвовать в обсуждении вариантов беременности.Варианты беременности включают продолжение беременности, когда пациентка является родителем ребенка, продолжение беременности с помощью плана усыновления или родства, составленного для ребенка, или прерывание беременности. Педиатру рекомендуется знать местные законы или постановления, которые защищают конфиденциальность подростка и влияют на ее доступ к желаемым услугам. После того, как пациентка выберет способ ведения беременности, педиатр может помочь подростку получить соответствующую помощь и сможет продолжить лечение после беременности. Диагноз беременности — это болезненное и эмоциональное время для подростка, ее семьи и ее сексуального партнера. Создание приемлемой среды, в которой подросток чувствует себя в безопасности, чтобы исследовать свои собственные чувства по поводу беременности и своего будущего, имеет важное значение. Независимо от того, какое решение она принимает (стать родителем, принять решение об усыновлении или родстве или сделать аборт), для подростка будут иметь место личные последствия. Для педиатра важно предоставить ей точную информацию и поддержку, независимо от ее решения руководства.Педиатр обладает опытом консультирования, пониманием проблем развития подростка и его здоровья, а также часто имеет давние отношения с пациентом и, следовательно, является лучшим человеком, который может помочь ей в этом жизненно важном событии. Ведущий авторЛори Л. Хорнбергер, доктор медицины, магистр здравоохранения, FAAP Комитет по подростковому возрасту, 2016–2017Кора С. Бройнер, доктор медицины, магистр здравоохранения, FAAP, председатель Элизабет М. Олдерман, доктор медицинских наук, FSAHM, FAAP Роберт Гарофало, доктор медицины, FAAP Лаура К.Grubb, MD, FAAP Makia E. Powers, MD, MPH, FAAP Krishna Kumari Upadhya, MD, FAAP Стефани Б. Уоллес, MD, FAAP Бывшие члены комитетаPaula K. Braverman, MD, FAAP, бывший председатель Уильям П. Адельман, доктор медицины, FAAP Арик В. Марселл, доктор медицины, магистр здравоохранения, FAAP СвязиЛори Л. Хорнбергер, доктор медицины, магистр здравоохранения, FAAP — Секция здоровья подростков Ливэй Л. Хуа, доктор медицины — Американская академия детской и подростковой психиатрии Марго Лейн, доктор медицины, FRCPC — Канадское педиатрическое общество Сима Менон, доктор медицины — Североамериканское общество детской и подростковой гинекологии Meredith Loveless, MD — Американский колледж акушеров и гинекологов Lauren Zapata, MD — Центры по контролю и профилактике заболеваний ПерсоналКарен Смит Ja mes Baumberger, MPP Сноски
ТЕСТ НА БЕРЕМЕННОСТЬ МОЧА И СЫВОРОТКА **ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ ПОЛОЖИТЕЛЬНЫЙ *: появляются две отчетливые красные линии. Одна линия должна быть в контрольной области (C), а другая линия должна быть в тестовой области (T).ПРИМЕЧАНИЕ: концентрация ХГЧ в образце ниже порогового уровня этого теста может привести к появлению слабой линии в тестовой области (T) через продолжительный период времени. Линия в тестовой области (T), видимая после времени считывания, может указывать на низкий уровень ХГЧ в образце. Если такие результаты видны, рекомендуется повторить тест с новым образцом через 48-72 часа или использовать альтернативный метод подтверждения. ОТРИЦАТЕЛЬНЫЙ: одна красная линия появляется в контрольной области (C). В тестовой области (T) не появляется видимой красной или розовой линии. НЕДЕЙСТВИТЕЛЬНО: контрольная линия не появляется. Недостаточный объем образца или неправильные методы процедуры являются наиболее вероятными причинами отказа линии управления. Просмотрите процедуру и повторите тест с новой тест-кассетой. Если проблема не исчезнет, немедленно прекратите использование тестового набора и обратитесь в службу технической поддержки по телефону 1-877-441-7440, опция 2. * ПРИМЕЧАНИЕ: Интенсивность красного цвета в области тестовой линии (Т) будет варьироваться в зависимости от концентрации ХГЧ, присутствующего в образце.Однако с помощью этого качественного теста невозможно определить ни количественное значение, ни скорость увеличения ХГЧ. КОНТРОЛЬ КАЧЕСТВА Внутренний процедурный контроль включен в тест. Красная линия, появляющаяся в области управления (C), — это внутренний процедурный контроль. Это подтверждает достаточный объем образца и правильную методику процедуры. Чистый фон — это внутренний отрицательный фоновый контроль. Если тест работает правильно, фон в области результатов должен быть от белого до светло-розового и не мешать возможности прочитать результат теста. Exteranal контролирует ХГЧ в моче: Quantimetrix Dropper Plus Положительный и отрицательный контроль запускаются каждые тридцать дней, с каждой новой партией, каждой новой партией и каждым новым оператором. Результаты заносятся в LIS, а дата записывается в таблице «Быстрая проверка …» на дверце шкафа. External Contros hCG Serum: Stanbio hCG Trilevel Serum Controls, два положительных уровня и один отрицательный уровень исследуются с каждым образцом пациента. Результаты заносятся в LIS. ОГРАНИЧЕНИЯ 1.Образцы очень разбавленной мочи, на что указывает низкий удельный вес, могут не содержать репрезентативных уровней ХГЧ. Если подозрение на беременность все же сохраняется, необходимо взять первый образец утренней мочи через 48 часов и исследовать его. 2. Ложноотрицательные результаты могут быть получены, когда уровень ХГЧ ниже уровня чувствительности теста. Если еще есть подозрение на беременность, через 48 часов следует собрать первый образец утренней мочи или сыворотки и проверить его. 3. Очень низкие уровни ХГЧ (менее 50 мМЕ / мл) присутствуют в образце мочи вскоре после имплантации.Однако, поскольку значительное количество беременностей в первом триместре прерывается по естественным причинам, слабоположительный результат теста должен быть подтвержден повторным тестированием с первым образцом утренней сыворотки или мочи, взятым через 48 часов. 4. Этот тест надежно определяет интактный ХГЧ до 500 000 мМЕ / мл. Он не позволяет надежно обнаруживать продукты деградации ХГЧ, включая свободный бета-ХГЧ и бета-фрагменты ядра. Количественные анализы, используемые для обнаружения ХГЧ, могут обнаруживать продукты деградации ХГЧ и, следовательно, могут не совпадать с результатами этого экспресс-теста. 5. Ряд состояний, помимо беременности, включая трофобластическое заболевание и некоторые нетрофобластические новообразования, включая опухоли яичек, рак простаты, рак груди и рак легких, вызывают повышенный уровень ХГЧ. Следовательно, наличие ХГЧ в образцах сыворотки или мочи не должно использоваться для диагностики беременности, если только эти условия не были исключены. 6. Этот тест позволяет установить предположительный диагноз беременности. Подтвержденный диагноз беременности должен быть поставлен врачом только после оценки всех клинических и лабораторных данных. Чувствительность и специфичность Консультационная диагностика Комбинированный тест на ХГЧ — кассета выявляет ХГЧ в концентрации 20 мМЕ / мл или выше в моче и 10 мМЕ / мл или выше в сыворотке. Тест был стандартизирован для W.H.O. Третий международный стандарт. Добавление ЛГ (300 мМЕ / мл), ФСГ (1000 мМЕ / мл) и ТТГ (1000 мкМЕ / мл) к отрицательным (0 мМЕ / мл ХГЧ) и положительным (25 мМЕ / мл ХГЧ) образцам не показало перекрестной реакции. реактивность ССЫЛКИ Проконсультируйтесь с отделом диагностики ХГЧ Combo Cassette Package Insert 09/13 Amazon.com: Тест на беременность для раннего выявления Clearblue, 2ct: Health & Household1. Как рано я могу пройти тестирование? Вы можете пройти тест за 6 дней до задержки менструации (за 5 дней до ожидаемой даты). Если вы сделаете тест раньше и получите отрицательный результат (не беременна), есть вероятность, что вы беременны. См. Q3 ниже для получения дополнительной информации. 2.Мой результат — беременная. Что я должен делать? Проконсультируйтесь с врачом, чтобы обсудить вашу беременность, а также шаги и меры предосторожности, которые вам следует предпринять дальше. Помните, что уход за беременными на ранних сроках очень важен для обеспечения здоровья вас и вашего ребенка. 3. Мой результат не беременный. Что это значит? Если ваш тест показывает отрицательный результат, гормон беременности (ХГЧ) в вашей моче не обнаружен. Возможно, вы не беременны или неправильно рассчитали свой менструальный цикл, а уровень гормона беременности еще недостаточно высок, чтобы его можно было определить.Если вы не уверены в результате, вы можете повторить тест в течение первой недели пропущенного цикла. Если у вас по-прежнему отрицательный результат и менструация еще не началась, вам следует проконсультироваться с врачом, так как могут быть другие причины, по которым у вас не было менструации. 4. Как работает тест? Он обнаруживает очень небольшое количество гормона беременности ХГЧ (хорионический гонадотропин человека) в моче. ХГЧ вырабатывается в возрастающих количествах в течение первого триместра беременности. 5. Когда мне следует прочитать свой результат? Результат теста следует прочитать как можно скорее после 3 минут ожидания. Результаты теста не следует читать через 5 минут. 6. Повлияет ли употребление алкоголя или оральные контрацептивы на результаты моих анализов? Употребление алкоголя не повлияет на результаты ваших анализов. Оральные контрацептивы, обезболивающие, антибиотики или гормональная терапия не должны влиять на результаты анализов.Только лекарства, содержащие ХГЧ, могут дать ложный результат. Проконсультируйтесь с врачом, если вы не уверены, содержат ли ваши лекарства ХГЧ. 7. Повлияет ли на результат количество выпитой жидкости? Чрезмерное потребление жидкости, включая воду, может разбавить вашу мочу, что приведет к неправильному определению количества ХГЧ. Перед обследованием не следует пить слишком много жидкости. Не разбирайте устройство.Содержит мелкие детали. Не ешьте какие-либо компоненты этого устройства. При случайном проглатывании обратиться к врачу. _________________________________________ [1] Обеспечивает раннее определение гормона беременности. 71% беременностей можно обнаружить за 6 дней до пропущенной менструации (за 5 дней до предполагаемой менструации). [2] Точность определения типичного уровня гормонов беременности составляет 99%.Обратите внимание, что уровни гормонов различаются. См. Вставку. Диагностика и ведение внематочной беременности1. Крянга А.А., Шапиро-Мендоза СК, Биш К.Л., Зейн С, Берг CJ, Каллаган ВМ. Тенденции смертности от внематочной беременности в США: 1980–2007 гг. Акушерский гинекол . 2011; 117 (4): 837–843 …. 2. Сибер Б.Е., Barnhart KT. Подозрение на внематочную беременность [опубликованная коррекция опубликована в Obstet Gynecol.2006; 107 (4): 955]. Акушерский гинекол . 2006; 107 (2 п.1): 399–413. 3. Гайениус П.Дж., Мол F, Мол BW, Босуйт П.М., Анкум WM, ван дер Вин Ф. Вмешательства при трубной внематочной беременности. Кокрановская база данных Syst Rev . 2007; (1): CD000324. 4. Шоу JL, Оливер Э, Ли К.Ф., и другие. Воздействие котинина увеличивает экспрессию PROKR1 в фаллопиевых трубах за счет никотинового AChRalpha-7: потенциальный механизм, объясняющий связь между курением и трубной внематочной беременностью. Ам Дж. Патол . 2010. 177 (5): 2509–2515. 5. Анкум WM, Мол BW, Ван дер Вин Ф, Bossuyt PM. Факторы риска внематочной беременности: метаанализ. Fertil Steril . 1996. 65 (6): 1093–1099. 6. Mol BW, Анкум WM, Босуйт П.М., Ван дер Вин Ф. Контрацепция и риск внематочной беременности: метаанализ. Контрацепция . 1995. 52 (6): 337–341. 7. Дротик Р.Г., Каплан Б, Вараклис К.Прогностическая ценность анамнеза и физикального обследования у пациенток с подозрением на внематочную беременность. Энн Эмерг Мед . 1999. 33 (3): 283–290. 8. Буйе Дж., Косте Дж. Шоджаи Т, и другие. Факторы риска внематочной беременности: комплексный анализ, основанный на большом популяционном исследовании «случай-контроль», проведенном во Франции. Am J Epidemiol . 2003. 157 (3): 185–194. 9. Кирк Э., Борн Т. Диагностика внематочной беременности с помощью УЗИ. Best Practices Clin Obstet Gynaecol . 2009. 23 (4): 501–508. 10. Левин Д. Внематочная беременность. Радиология . 2007. 245 (2): 385–397. 11. Ory SJ. Новые возможности диагностики и лечения внематочной беременности. ЯМА . 1992. 267 (4): 534–537. 12. Лозо А.М., Поттер Б. Диагностика и ведение внематочной беременности [опубликованная поправка опубликована в Am Fam Physician. 2007; 75 (3): 312]. Врач Фам . 2005. 72 (9): 1707–1714. 13. Туланди Т. Клинические проявления, диагностика и ведение внематочной беременности [требуется подписка]. UpToDate http://www.uptodate.com/contents/clinical-manifestations-diagnosis-and-management-of-ectopic-pregnancy. По состоянию на 4 марта 2014 г. 14. Barnhart KT, Фэй, Калифорния, Суескум М, и другие. Клинические факторы, влияющие на точность ультразвукового исследования при симптоматической беременности в первом триместре. Акушерский гинекол . 2011; 117 (2 п.1): 299–306. 15. Саварис РФ, Браун Р.Д., Гибсон М. Когда беременность кажется внематочной… но это не так. Акушерский гинекол . 2007. 109 (6): 1439–1442. 16. Американский колледж акушеров и гинекологов. Практический бюллетень ACOG № 94: лечение внематочной беременности. Акушерский гинекол . 2008. 111 (6): 1479–1485. 17. Дубилет П.М., Benson CB.Еще одно свидетельство против надежности дискриминационного уровня хорионического гонадотропина человека. J Ультразвук Med . 2011. 30 (12): 1637–1642. 18. Barnhart KT, Саммель MD, Ринаудо П.Ф., Чжоу Л, Hummel AC, Го В. Пациенты с симптомами с ранней жизнеспособной внутриутробной беременностью: новое определение кривых ХГЧ. Акушерский гинекол . 2004. 104 (1): 50–55. 19. Barnhart KT. Клиническая практика.Внематочная беременность. N Engl J Med . 2009. 361 (4): 379–387. 20. Туланди Т, Хеммингс Р, Халифа Ф. Разрыв внематочной беременности у женщин с низкой или снижающейся концентрацией бета-хорионического гонадотропина человека в сыворотке крови. Fertil Steril . 1991. 56 (4): 786–787. 21. Mol BW, Гажениус П.Дж., Энгельсбель С, и другие. Лечение трубной беременности в Нидерландах: экономическое сравнение системного введения метотрексата и лапароскопической сальпингостомии. Am J Obstet Gynecol . 1999. 181 (4): 945–951. 22. Александр Юрьевич, Роуз DJ, Варнер Э, Остин Дж. М. мл. Лечение небольшой неразорвавшейся внематочной беременности: анализ стоимости метотрексата по сравнению с лапароскопией. Акушерский гинекол . 1996. 88 (1): 123–127. 23. Калабрези П., Чабнер Б. Противоопухолевые препараты. В: Гудман и Гилман Фармакологические основы терапии. 8-е изд. Нью-Йорк, Нью-Йорк: Pergamon Press; 1990: 1275–1276. 24. Танака Т, Хаяси Х, Куцудзава Т, Fujimoto S, Ичиное К. Лечение интерстициальной внематочной беременности метотрексатом: отчет об успешном случае. Fertil Steril . 1982. 37 (6): 851–852. 25. Lipscomb GH, Стовалл ТГ, Ling FW. Консервативное лечение внематочной беременности. N Engl J Med . 2000. 343 (18): 1325–1329. 26. Сагив Р, Дебби А, Feit H, Коэн-Захер Б, Кейдар Р, Голан А.Оптимальный пороговый уровень хорионического гонадотропина человека в сыворотке для оценки эффективности лечения метотрексатом у женщин с внематочной беременностью. Int J Gynaecol Obstet . 2012. 116 (2): 101–104. 27. Барнхарт К., Эспозито М, Кутифарис С. Обновленная информация о лечении внематочной беременности. Акушерская гинекологическая клиника North Am . 2000; 27 (3): 653–667, viii. 28. Barnhart KT, Госман Г, Эшби Р, Саммель М.Медицинское ведение внематочной беременности: метаанализ, сравнивающий схемы «разовой дозы» и «множественной дозы». Акушерский гинекол . 2003. 101 (4): 778–784. 29. Lipscomb GH, Пакетт К.Дж., Бран Д, Ling FW. Управление болью при разделении после терапии однократной дозой метотрексата при внематочной беременности. Акушерский гинекол . 1999. 93 (4): 590–593. 30. Томпсон Г.Р., О’Ши RT, Хардинг А. Уровень бета-ХГЧ после консервативного лечения внематочной беременности: нормально ли плато? Aust N Z J Obstet Gynaecol .1994. 34 (1): 96–98. 31. Кемманн Э., Форель S, Гарсия А. Можем ли мы предсказать состояние пациенток с риском стойкой внематочной беременности после лапароскопической сальпинготомии? J Am Assoc Gynecol Laparosc . 1994. 1 (2): 122–126. 32. Гайениус П.Дж., Энгельсбель С, Мол BW, и другие. Рандомизированное исследование системного применения метотрексата в сравнении с лапароскопической сальпингостомией при трубной беременности. |
