Содержание
Простуда у грудничка — практические советы, как и чем лечить простуду у новорожденных
- Возраст:
- С рождения — 3 года
- Тематика:
- Лечение заболеваний
Лучшими подарками для малыша будут сортеры, пирамидки, безопасные краски, объемные наклейки, конструкторы с крупными деталями, книги с хорошими стихами, машины-каталки, игровая палатка или велосипед с ручкой.
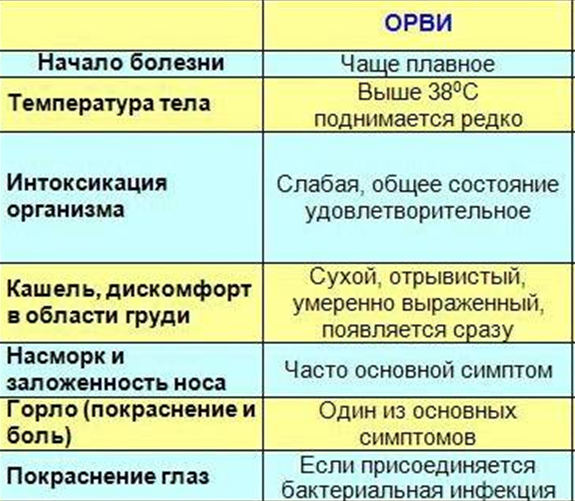
К сожалению, простуда у грудничка – это не редкость. Младенцы практически беззащитны перед всевозможными вирусами. Надо отметить, что детки на грудном вскармливании менее подвержены ОРВИ, чем те, кто кушает специальные смеси.
Страшна не простуда, а последствия — от осложнений ОРВИ в России умирают от 2 до 5% детей
Как распознать?
Стоит сказать, что симптомы простуды у грудничка ничем не отличаются от признаков ОРВИ у взрослых. Ситуация осложняется лишь тем, что крошечка не может вам сказать, что у него болит. Здесь родителям стоит проявить бдительность и внимательность.
Ситуация осложняется лишь тем, что крошечка не может вам сказать, что у него болит. Здесь родителям стоит проявить бдительность и внимательность.
Самые яркие и верные симптомы – это кашель и заложенный нос. Эти признаки характерны только для простудных заболеваний. Повышение температуры – это тоже довольно выраженный симптом. Но он весьма сомнителен, так как высокая температура случается не только при ОРВИ. Кроме того, многие педиатры считают, что температура до 37,5°С является нормой для грудного ребенка. Но здесь все очень индивидуально.
Высокая температура говорит о том, как сильно организм хочет выздороветь
Свидетельствует о болезни также и потеря аппетита, вялость, снижение активности и общая слабость. Признаки простуды у грудничка очень легко можно перепутать с симптомами прорезывания зубов. Но стоит понимать, что насморк вызван не прорезыванием очередного зубика, а тем, что зубы вызвали ослабление иммунитета, и у ребенка начался насморк.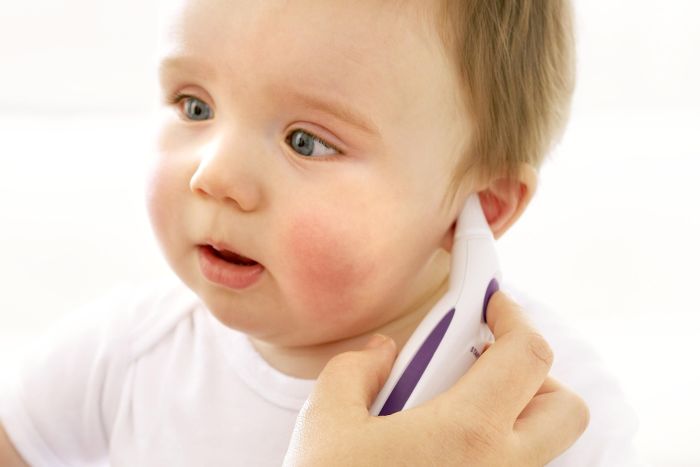
Что делать?
Как и чем лечить простуду у грудничка – вопрос весьма щекотливый, ведь малыш такой маленький и беззащитный. Очень многие родители начинают паниковать и допускают ошибки. Для начала нужно успокоиться и прислушаться к некоторым советам.
- Ни в коем случае не кутайте кроху. В таком случае очень легко добиться перегревания младенца. Если ребенка с температурой в 38°С укрыть одеялом, то она скорее всего «подпрыгнет» еще на градус, а то и выше.
- Не паникуйте и не пичкайте сразу же малыша жаропонижающими препаратами. Средства для снижения температуры тела стоит давать крохе, если вы увидели цифры 38,5°С, но не ниже. Температура ниже показателей 38,5°С может быть опасной только для тех грудничков, у которых были судороги, и невролог предупреждал об их возникновении.
- Не давайте ребенку сульфаниламиды и антибиотики.
 Ведь они действуют исключительно на бактерии, а не на вирусы, являющиеся причиной ОРВИ. От таких препаратов ребенку будет только вред – часто у грудничков из-за их приема возникают аллергические реакции и дисбактериоз. Но в случае, если у малыша есть осложнения в виде отита, бронхита, пневмонии и других заболеваний бактериальной природы, то здесь без антибиотиков, скорее всего, не обойтись.
Ведь они действуют исключительно на бактерии, а не на вирусы, являющиеся причиной ОРВИ. От таких препаратов ребенку будет только вред – часто у грудничков из-за их приема возникают аллергические реакции и дисбактериоз. Но в случае, если у малыша есть осложнения в виде отита, бронхита, пневмонии и других заболеваний бактериальной природы, то здесь без антибиотиков, скорее всего, не обойтись.
Очень важна профилактика простуды у грудничков, ведь легче заранее предотвратить недуг, чем потом лечить. Для этого почаще находитесь с ребенком на свежем воздухе, одевайте малыша по погоде – не стоит допускать перегревания и переохлаждения. В периоды разгара ОРВИ не посещайте людных мест и не допускайте контакта малыша с болеющими людьми. Простуда у грудничка, ее лечение и профилактика не так уж и сложны. Этот процесс просто требует внимательности и заботы.
Как распознать ОРВИ, чем лечить ребенка при первых признаках простуды?
- Первые признаки заболевания простудой у ребенка
- Как побороть заболевание простудой у ребенка при первых признаках?
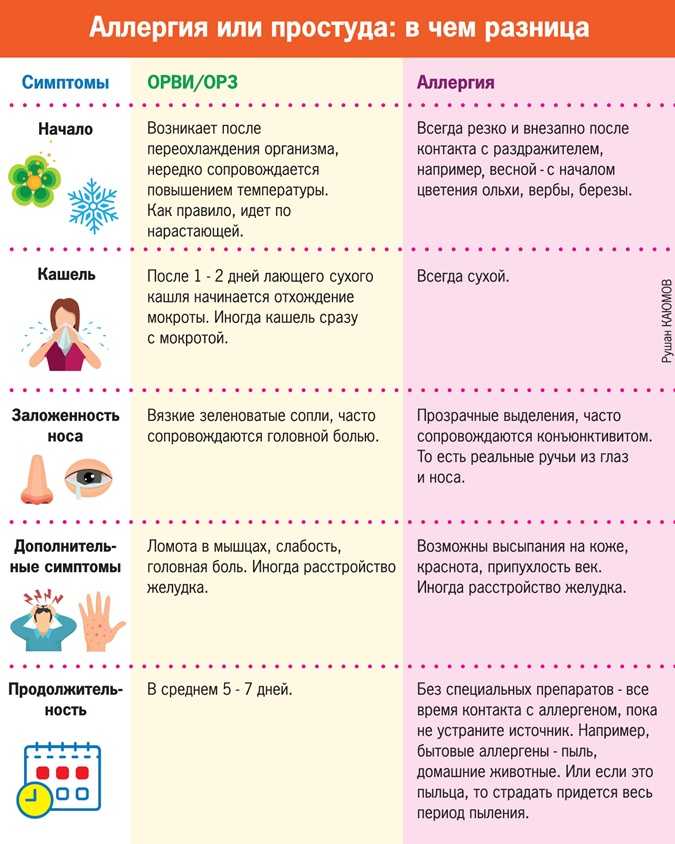
У детей иммунитет еще не полностью сформирован, поэтому не способен эффективно отражать атаки всех бактерий и вирусов. Это объясняет, почему малыши болеют ОРВИ гораздо чаще взрослых – до 10–12 раз в год. Как по первым признакам можно распознать простуду и что делать, чтобы ребенок не разболелся?
Взрослые по своему самочувствию без труда определяют, когда начинают заболевать. Но что делать, если ОРВИ у ребенка? Ведь не все дети могут точно описать первые признаки болезни, малыши не всегда в состоянии понять, что с ним происходит. Поэтому родители должны обращать внимание на следующие проявления надвигающейся болезни:
- Ребенок капризничает, ведет себя беспокойно, хотя для этого нет объективной причины.

- Ребенок вялый, не играет даже с любимыми игрушками, хочет спать в непривычное время.
- У ребенка изменился голос: стал хриплым, свистящим. Малыш может говорить шепотом, отказываться от еды и питья.
- Кашель, частое чихание, покрасневшие или слезящиеся глаза.
- Повышенная температура тела, причем при прикосновении к коже ребенка она может казаться как горячей, так и ледяной.
- Лимфоузлы увеличены.
- Нос заложен, есть выделения из носа.
- Пот, бледная кожа.
Лечение при первых признаках простуды у детей направлено на то, чтобы облегчить состояние ребенка и предотвратить развитие болезни до более тяжелой формы. Что делать родителям, когда ребенок заболел?
Устранить причину болезни
При первых признаках ОРВИ у ребенка важно продезинфицировать воздух и дыхательные пути, через которые вирусы и бактерии и проникают в организм. С этой задачей справятся эфирные масла с противовирусным и антимикробным действием в сочетании с проветриванием.
С этой задачей справятся эфирные масла с противовирусным и антимикробным действием в сочетании с проветриванием.
Прохладный, в меру влажный воздух препятствует размножению бактерий, не допускает пересыхания слизистых. Оптимальная температура в детской должна быть не выше +22 °C.
После проветривания в комнате следует распылить эфирные масла с противовирусным и антибактериальным действием. Например, спрей Масло Дыши® содержит масла эвкалипта, мяты, можжевельника, гвоздики, каепута и гаультерии. Они дезинфицируют дыхательные пути, а также останавливают рост и размножение вирусов на слизистой носа. Спрей можно использовать у детей с 1 года и старше.
Обеспечить постельный режим
При первых признаках простуды у детей врачи рекомендуют постельный режим. Переоденьте ребенка в одежду из натуральной ткани – например, в хлопковую пижаму. Она хорошо впитывает пот.
Часто поить теплыми напитками
Обильное теплое питье нужно, чтобы быстрее выводить из организма вредные вещества и предотвратить обезвоживание организма, которое нередко возникает при обильном потении.
В качестве теплого питья используют некислые морсы и компоты, воду, а также специальные напитки быстрого приготовления с натуральным составом. Например, в состав напитка Дыши® с липой для детей входят экстракты цветков липы и ромашки, витамин С и цинк, которые помогают справиться с болезнью и облегчить состояние ребенка. Напиток обладает мягким натуральным вкусом, поэтому малыш не будет отказываться от него.
А вот народные средства – чай с малиной и лимоном или горячее молоко с медом – использовать не стоит. Чай с лимоном довольно кислый, что лишь усилит раздражение слизистой. А молоко в больших количествах создает нагрузку на печень.
Применять лекарственные средства
Лечение ОРВИ также включает симптоматические средства.
При температуре выше 38 °С используют жаропонижающие средства. Если температура растет, лучше вызвать врача.
Если температура растет, лучше вызвать врача.
Облегчить дыхание при насморке помогут уже упомянутый спрей Масло Дыши® или пластырь-ингалятор Дыши® на основе эфирных масле. Их можно сочетать с промываниями носа морской водой. А вот применением сосудосуживающих капель на начальном этапе болезни стоит отказаться, они вызывают привыкание, поэтому такие препараты должен назначать врач. При боли в горле помогут полоскания горла теплой водой, отваром ромашки.
Если перечисленные действия не принесли результата и ребенок разболелся, необходимо проконсультироваться с врачом. Он проведет осмотр, при необходимости назначит анализы, которые позволят определить тип инфекции (бактериальная или вирусная) и сделает назначения. Кроме того, эти советы будут полезны и в том случае, если встреча с врачом задерживается (например, участковый педиатр может прийти только через несколько часов после вызова).
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
Что делать и когда обращаться к врачу
Автор: WebMD Editorial Contributors
В этой статье
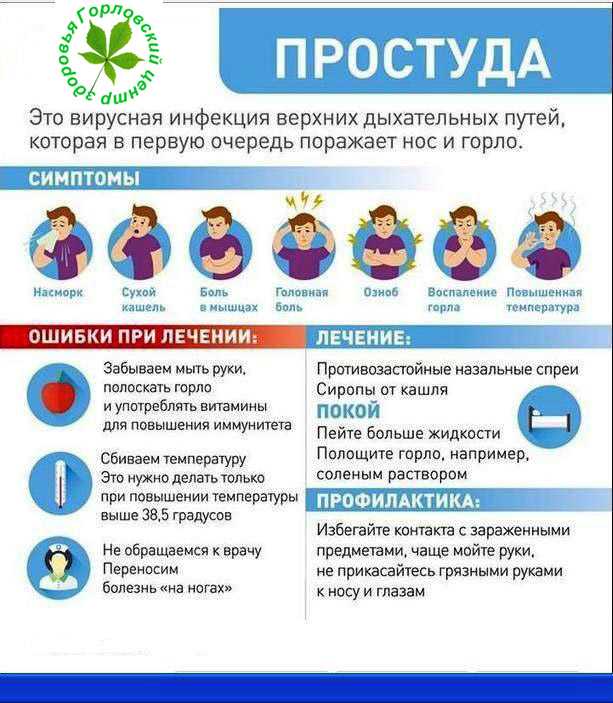
- Средства и методы лечения застойных явлений в грудной клетке когда-либо у вас диагностировали простуду или бронхит, вы, вероятно, испытывали застой в груди. Застой в груди является результатом воспаления дыхательных путей или бронхов в легких. Простуда возникает из-за того же вируса, что и обычная простуда, и обычно проявляется насморком, синуситом или болью в горле, прежде чем оседает в легких.
Когда бронхи в легких подвергаются воздействию вируса, они набухают и наполняются густой жидкостью, называемой слизью. Эта избыточная жидкость сужает поток воздуха, затрудняя дыхание.
Симптомы застойных кстровов включают в себя:
- хакерский кашель с прозрачным, зеленым или темно -желтым слизью
- Групповая плотная плотность
- боль в горле
- боли и озноб
- Головная боль
- лихорадка
- Корта
Большинство этих симптомов часто исчезают в течение нескольких дней, но кашель может продолжаться в течение нескольких недель, пока ваши бронхи заживают.
 Если у вас кашель, который длится более 14 дней, вам следует обратиться к врачу. Этот симптом может быть признаком другого заболевания, требующего медицинской помощи, например пневмонии.
Если у вас кашель, который длится более 14 дней, вам следует обратиться к врачу. Этот симптом может быть признаком другого заболевания, требующего медицинской помощи, например пневмонии.Средства и методы лечения застойных явлений в грудной клетке
Обычная простуда и застойные явления в грудной клетке вызываются вирусом. Единственное лекарство от этого вида вируса — отдых и ожидание, пока вирус не исчезнет. Антибиотики помогают только при лечении таких заболеваний, как пневмония и коклюш. Тем не менее, некоторые домашние средства и методы лечения могут успокоить боль в груди и облегчить симптомы.
Врачи рекомендуют следующие домашние средства от заложенности носа:
- Пейте много чистой жидкости, чтобы поддерживать водный баланс организма и разжижать слизь в горле и легких.
- Разместите в комнате испаритель или увлажнитель воздуха, чтобы снять раздражение легких.
- Спите, положив голову на несколько подушек, чтобы облегчить дыхание и предотвратить скопление слизи в груди за ночь.

- Примите горячий душ и подышите паром, чтобы уменьшить заложенность носа.
- Попробуйте безрецептурные болеутоляющие средства, такие как ибупрофен или ацетаминофен, чтобы облегчить боли в теле и снизить температуру.
- Используйте солевые капли или спрей для носа, чтобы уменьшить заложенность носа.
- Используйте леденцы, чтобы держать горло влажным.
- Используйте бронходилататоры, которые расслабляют мышцы легких и расширяют бронхи, облегчая дыхание. Бронходилататоры часто используются для лечения длительных состояний, при которых ваши дыхательные пути воспаляются и сужаются, например, при астме.
Симптомы обычно начинают исчезать в течение от семи дней до двух недель, если у вас нет основного заболевания, такого как хроническое заболевание легких. Такие лекарства, как деконгестанты, также могут разжижать слизь и облегчать другие симптомы.
Когда обратиться к врачу
В некоторых случаях домашние средства могут не помочь.
 Если вы не чувствуете себя лучше через несколько дней, у вас жар, который не проходит, хрипы или вы не можете избавиться от инфекции, запишитесь на прием к врачу. Застой в груди может указывать на более серьезное заболевание, чем обычная простуда или бронхит.
Если вы не чувствуете себя лучше через несколько дней, у вас жар, который не проходит, хрипы или вы не можете избавиться от инфекции, запишитесь на прием к врачу. Застой в груди может указывать на более серьезное заболевание, чем обычная простуда или бронхит.Средства для детей
Детям полезны многие из тех же домашних средств от заложенности в груди, такие как отдых, питье чистых жидкостей и вдыхание прохладного воздуха из испарителей или увлажнителей. К некоторым средствам от простуды у детей следует относиться с осторожностью.
Рассмотрите эти домашние средства для детей с заложенностью грудной клетки:
- Некоторые отпускаемые без рецепта обезболивающие с ибупрофеном или ацетаминофеном предназначены для детей. Следуйте инструкциям на этикетке и проверьте активные ингредиенты, чтобы убедиться, что ваш ребенок не принимает больше рекомендуемого количества. Вы также должны обсудить дозировку с врачом вашего ребенка.
- Сироп от кашля может облегчить симптомы заложенности грудной клетки у детей.
 Сироп от кашля доступен в аптеках или по рецепту врача. Как и в случае с болеутоляющими средствами, читайте этикетку, чтобы убедиться, что ваш ребенок не принял слишком много за один раз.
Сироп от кашля доступен в аптеках или по рецепту врача. Как и в случае с болеутоляющими средствами, читайте этикетку, чтобы убедиться, что ваш ребенок не принял слишком много за один раз. - Леденцы можно давать детям старше четырех лет, но не давать их детям младше четырех лет.
- Если вашему ребенку больше года, дайте ему чайную ложку меда или смешайте такое же количество в чашке с теплой водой. Мед помогает разжижать слизь и облегчает кашель. Некоторые исследования показывают, что мед более эффективен для облегчения сильного кашля, чем сироп от кашля, купленный в магазине. Однако не давайте мед младенцам младше одного года, потому что это может привести к заболеванию, известному как детский ботулизм.
- Попробуйте закапать ребенку в нос солевые капли, чтобы разжижить слизь, затем вставить шприц с резиновой грушей, чтобы осторожно отсосать ноздри и удалить избыток слизи.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов не рекомендует отпускаемые без рецепта лекарства от простуды для детей младше четырех лет.
 Вам также следует избегать давать детям аспирин, который может вызвать редкое, но опасное для жизни состояние, называемое синдромом Рея.
Вам также следует избегать давать детям аспирин, который может вызвать редкое, но опасное для жизни состояние, называемое синдромом Рея.Бронхолитики и спасательные ингаляторы: короткого и длительного действия
Авторы редакторов WebMD
Медицинский обзор Дэна Бреннана, доктора медицинских наук, 17 декабря 2021 г.
В этой статье
- Что такое бронходилататоры?
- Какие существуют типы бронходилататоров при астме?
- Что такое бронходилататоры короткого действия?
- Что такое бронходилататоры длительного действия при астме?
- Ингаляторы длительного действия против астмы, доступные в США, включают:
- Существуют ли общие побочные эффекты бронходилататоров, используемых при астме?
- Как действуют антихолинергические бронходилататоры?
- Что такое теофиллин?
- Каковы побочные эффекты теофиллина?
Что такое бронходилататоры?
Бронходилататоры — это препараты, которые расслабляют мышечные группы, стягивающие дыхательные пути.
 Это открывает дыхательные пути и позволяет большему количеству воздуха проходить в легкие и выходить из них. Это поможет вам легче дышать. Бронходилататоры также помогают удалить слизь из легких. Открытые дыхательные пути означают, что слизь также может двигаться более свободно, и вы можете откашлять ее.
Это открывает дыхательные пути и позволяет большему количеству воздуха проходить в легкие и выходить из них. Это поможет вам легче дышать. Бронходилататоры также помогают удалить слизь из легких. Открытые дыхательные пути означают, что слизь также может двигаться более свободно, и вы можете откашлять ее.Почти все люди, страдающие астмой, используют бронходилататоры, чтобы открыть дыхательные пути.
Бронходилататоры короткого действия используются в качестве «быстрого облегчения» или «спасательных ингаляторов», в то время как бронхолитики длительного действия можно использовать каждый день для контроля астмы вместе с ингаляционными стероидами.
Какие существуют типы бронходилататоров при астме?
Для лечения симптомов астмы существует три типа бронходилататоров: бета-агонисты, антихолинергические средства и теофиллин. Вы можете получить эти бронходилататоры в виде таблеток, жидкостей и инъекций, но предпочтительным способом приема бета-агонистов и антихолинергических средств является их ингаляция.

Что такое бронходилататоры короткого действия?
Бронходилататоры короткого действия называются быстродействующими, облегчающими или неотложными лекарствами. Возможно, вы слышали, что их называют спасательными ингаляторами. Эти бронходилататоры очень быстро облегчают острые симптомы или приступы астмы, открывая дыхательные пути. Спасательные ингаляторы лучше всего подходят для лечения внезапных симптомов астмы. Действие ингаляционных бронхолитиков начинается через несколько минут после их вдыхания и продолжается от 2 до 4 часов. Бронходилататоры короткого действия также используются перед физической нагрузкой для предотвращения астмы, вызванной физической нагрузкой.
Бронходилататоры короткого действия также можно использовать в небулайзере для лечения астмы в виде жидкости для лечения приступа астмы в домашних условиях.
Чрезмерное использование бронходилататоров короткого действия, будь то спасательный ингалятор, таблетки или жидкость, является признаком неконтролируемой астмы, требующей лучшего лечения.
 Если вам необходимо использовать бронходилататоры короткого действия чаще двух раз в неделю, поговорите со своим врачом об улучшении терапии для контроля астмы.
Если вам необходимо использовать бронходилататоры короткого действия чаще двух раз в неделю, поговорите со своим врачом об улучшении терапии для контроля астмы.Ингаляторы с бронхолитиками короткого действия, доступные в США, включают:
- Альбутерол (AccuNeb, Proair HFA, Proventil HFA, Ventolin HFA, также доступен в виде универсального раствора для небулайзеров)
- Метапротеренол, доступен в виде универсального раствора для небулайзеров
- Левалбутерол (Xopenex HFA)
- Pirbuter)
Что такое бронходилататоры длительного действия при астме?
Бронходилататоры длительного действия используются для контроля, а не быстрого облегчения астмы. Их следует использовать только с ингаляционными стероидами для длительного контроля симптомов астмы. Вы будете принимать бронходилататор длительного действия два раза в день.
Противоастматические ингаляторы длительного действия, доступные в США. Включают:
- Advair, Dulera и Symbicort (комбинация бета-агониста длительного действия, бронходилататора и ингаляционного стероида)
- Salmeterol (Serevent)
- Formoterol ( Форадил)
- Раствор формотерола для небулайзеров (Перфоромист)
Бета-агонисты длительного действия, бронходилататоры повышают риск смерти от астмы и должны использоваться только в качестве дополнительного лечения у людей, принимающих ингаляционные стероиды.
 Для получения подробной информации поговорите со своим врачом и ознакомьтесь с предупреждением о препаратах в черном ящике.
Для получения подробной информации поговорите со своим врачом и ознакомьтесь с предупреждением о препаратах в черном ящике.
Существуют ли общие побочные эффекты бронходилататоров, используемых при астме?
бронходилататоры могут иметь побочные эффекты, такие как:
- Нервное или шаткое чувство
- Более высокая частота сердечных сокращений или пальпитация
- Расстроенный желудок
- Проблемы со сном
- мышечные боли или судороги
Как работают антителинергические бронходрические?
Антихолинергические средства — это бронходилататоры, используемые в основном для лечения ХОБЛ (хронической обструктивной болезни легких, такой как эмфизема) и астмы.
- Атровент лечит ХОБЛ и может использоваться не по прямому назначению для лечения обострений астмы. Вы можете получить его в виде ингалятора и раствора для небулайзера. Сухость в горле является наиболее распространенным побочным эффектом.
 Если лекарство попадет в глаза, это может вызвать кратковременное помутнение зрения.
Если лекарство попадет в глаза, это может вызвать кратковременное помутнение зрения. - Ревефенацин (Юпелри) — новый препарат, который ежедневно используется для облегчения дыхания при ХОБЛ. Пролонгированного действия, принимается один раз в сутки с помощью небулайзера.
- Тиотропия бромид (Спирива Респимат) предназначен для людей, страдающих астмой или ХОБЛ. Он находится в ингаляторе. Любой человек старше 6 лет может использовать это лекарство один раз в день в качестве длительного лечения астмы. Он используется при обострениях ХОБЛ и длительном лечении, если ингаляционные бронходилататоры не помогают.
Что такое теофиллин?
Теофиллин — относительно слабый, но недорогой бронходилататор, химический состав которого подобен кофеину. Он расслабляет гладкие мышцы, окружающие дыхательные пути.
Теофиллин продается в виде непатентованных таблеток или под торговыми марками Theo-24 и Uniphyl. Он доступен в виде перорального (таблетки и жидкость) или внутривенного (через вену) препарата.
 Вы также можете получить его в форме короткого и длительного действия для предотвращения симптомов астмы, особенно ночных симптомов. Однако он не часто используется при астме, потому что ваш врач должен проверять уровень в крови, пока вы принимаете его, чтобы убедиться, что вы не получаете слишком много.
Вы также можете получить его в форме короткого и длительного действия для предотвращения симптомов астмы, особенно ночных симптомов. Однако он не часто используется при астме, потому что ваш врач должен проверять уровень в крови, пока вы принимаете его, чтобы убедиться, что вы не получаете слишком много.Каковы побочные эффекты теофиллина?
Побочные эффекты теофиллина включают в себя:
- Тошнота и рвота
- Diarhea
- Желудочная боль
- Головная боль
- Раское или нерегулярное сердцебиение
- Muscle Crams
- . быть признаком того, что вы приняли слишком много лекарств. Ваш врач проверит уровень препарата в вашей крови, чтобы убедиться, что вы получаете необходимое количество.
Всегда сообщайте своим врачам, если вы принимаете теофиллин для лечения астмы, потому что некоторые лекарства, такие как некоторые антибиотики, лекарства от судорог и лекарства от язвы, могут взаимодействовать с ним. Убедитесь, что ваш врач знает о любых других заболеваниях, которые могут у вас быть.

