Содержание
Крупный плод: тактика ведения родов
Под термином «крупный плод» понимают массу его тела в 4000 г и более. Согласно практическому бюллетеню Американской ассоциации акушеров-гинекологов (2000), под термином «фетальная макросомия» понимают массу плода 4500 г и более.
В клинической практике крупный плод ассоциируется с акушерскими и перинатальными осложнениями: дистоцией плечиков, травмой плечевого сплетения, родовым травматизмом матери [1—7].
К сожалению, дородовая диагностика крупного плода клиническими и ультразвуковыми методами не обладает высокой точностью [8]. В связи с этим нет четкой концепции относительно ведения родов при предполагаемом крупном плоде [9].
Актуальность изучения данной проблемы продиктована явной тенденцией к увеличению числа родов крупным плодом на протяжении последнего десятилетия [9—12].
Цель исследования — выявить особенности клинического течения родов при предполагаемом крупном плоде у рожениц, не больных существовавшим ранее (024.
Материал и методы
Было проведено ретроспективное когортное исследование по материалам 2 крупных акушерских стационаров Оренбурга — муниципального перинатального центра и городского родильного дома. Проведен анализ 3760 историй родов пациенток за 2006—2012 гг., обменных карт, историй развития новорожденного. Все родильницы, включенные в исследование, были разделены на две группы. В 1-ю группу вошли 3384 пациентки, родившие детей со средней массой (3000—3999 г), 2-ю группу составили 376 женщин, у которых масса плода была 4000 г и более.
Критериями включения в исследование были одноплодная беременность, головное предлежание плода, срочные роды на 37—41-й неделе беременности, планируемые, как роды через естественные родовые пути, рождение живых детей. Из исследования исключались беременные с сахарным диабетом (СД), гипертонической болезнью, ожирением III—IV степени, тяжелой преэклампсией, многоплодной беременностью, тазовым предлежанием плода, гипотрофией плода, с наличием плацентарных нарушений, хромосомных и врожденных аномалий, врожденных инфекций, неполных сведений в медицинской документации о клиническом течении родов по периодам, наблюдением планового кесарева сечения.
При сборе данных учитывались антропометрические параметры матери (масса тела, рост, индекс массы тела — ИМТ), возраст, паритет первых и повторных родов, способ родоразрешения, продолжительность родов по периодам в зависимости от массы плода и числа родов, оценка по шкале Апгар на 1-й и 5-й минутах.
При беременности исследовали уровень глюкозы в крови натощак дважды в I, II и III триместрах, что позволило исключить существовавший ранее и гестационный СД.
Оценка массы плода проводилась клиническими методами путем измерения высоты стояния дна матки и окружности живота и ультразвуковыми по формулам Hadlock 3.
Ультразвуковые исследования (УЗИ) проводились на аппарате экспертного класса Medison ЭКО-7. Гестационный возраст плода определялся с помощью УЗИ, проведенного в I триместре беременности, по копчико-теменному размеру, по дате последней менструации. С целью определения массы плода всем женщинам проводилось УЗИ за 3—7 дней до родов.
Статистический анализ полученных данных проводился при помощи лицензионного пакета программ Stаstistica 6. 0 (США). Проверка нормального распределения параметров проведена по тестам Колмогорова—Смирнова и Лиллиефорса. Для параметров, отвечающих нормальному распределению, результаты представлены как среднее стандартное отклонение (M±SD). Сравнение количественных данных двух групп из совокупностей с нормальным распределением было проведено с помощью t-критерия Стьюдента для двух независимых выборок. Сравнение долей проводилось с помощью критерия Z (критический уровень — 1,64). За уровень статистической значимости был взят р<0,05.
0 (США). Проверка нормального распределения параметров проведена по тестам Колмогорова—Смирнова и Лиллиефорса. Для параметров, отвечающих нормальному распределению, результаты представлены как среднее стандартное отклонение (M±SD). Сравнение количественных данных двух групп из совокупностей с нормальным распределением было проведено с помощью t-критерия Стьюдента для двух независимых выборок. Сравнение долей проводилось с помощью критерия Z (критический уровень — 1,64). За уровень статистической значимости был взят р<0,05.
Результаты
Средняя масса тела новорожденных 1-й группы составила 3450±220 г, тогда как масса новорожденных, родившихся у матерей 2-й группы, была равна 4250±115 г.
Статистический анализ с использованием t-критерия Стьюдента установил отсутствие достоверных различий между двумя группами обследованных по индексу массы тела женщин (22,0±3,4 при средней массе плода и 24,9±4,7 при крупном плоде). Между тем установлены существенные различия между двумя группами по числу первородящих и повторнородящих пациенток. Первые роды статистически значимо чаще наблюдались у женщин, родивших детей со средней массой тела, и составили 69,6%, первородящие с крупным плодом соответственно составили 47,3% (
Между тем установлены существенные различия между двумя группами по числу первородящих и повторнородящих пациенток. Первые роды статистически значимо чаще наблюдались у женщин, родивших детей со средней массой тела, и составили 69,6%, первородящие с крупным плодом соответственно составили 47,3% (
Способы родоразрешения беременных с крупным плодом и плодом средней массы представлены в табл. 1.
Таблица 1. Способы родоразрешения пациенток 1-й и 2-й групп Примечание.* — в % от общего количества родов каждой группы; ** — в % от общего количества родов через естественные родовые пути каждой группы.
Из представленных данных следует, что у матерей, родивших детей со средней массой тела (1-я группа), в 79,8% роды завершились через естественные пути, во 2-й группе женщин, родивших крупных новорожденных, этот показатель оказался существенно ниже — 68,1% (р<0,05). При этом достоверно более высокий процент индуцированных родов наблюдался при средней массе плода — 13,7 и 5,5% соответственно (р<0,05). Структура показаний к индукции родов была различной в обеих группах. Показанием к их проведению в 1-й группе послужили следующие акушерские осложнения: тенденция к перенашиванию, преждевременное излитие околоплодных вод, умеренная преэклампсия, иммунологический конфликт между матерью и плодом, плацентарные нарушения. В группе беременных с крупными плодами основным показанием к индукции родов послужила тенденция к перенашиванию. При этом в 3 случаях в родах потребовалось наложение вакуум-экстрактора, в 8 наблюдениях роды осложнились аномалиями родовой деятельности и завершились путем кесарева сечения.
Структура показаний к индукции родов была различной в обеих группах. Показанием к их проведению в 1-й группе послужили следующие акушерские осложнения: тенденция к перенашиванию, преждевременное излитие околоплодных вод, умеренная преэклампсия, иммунологический конфликт между матерью и плодом, плацентарные нарушения. В группе беременных с крупными плодами основным показанием к индукции родов послужила тенденция к перенашиванию. При этом в 3 случаях в родах потребовалось наложение вакуум-экстрактора, в 8 наблюдениях роды осложнились аномалиями родовой деятельности и завершились путем кесарева сечения.
Число случаев кесарева сечения у пациенток с крупным плодом было практически в 2 раза больше, чем в 1-й группе, и составило соответственно 30,3 и 17,5% (р<0,05). Структура показаний к экстренному кесареву сечению различалась в двух обследованных группах. Так, у беременных и рожениц с крупными плодами (2-я группа) основными показаниями к проведению кесарева сечения явились клинически узкий таз, аномалии родовой деятельности, отсутствие эффекта от родовозбуждения; у беременных и рожениц с нормотрофичными плодами (1-я группа) — аномалии родовой деятельности, дистресс плода, преждевременная отслойка плаценты.
Обращало внимание, что средняя масса плода при родах через естественные родовые пути составила в целом 3755±230 г, при кесаревом сечении масса плода увеличивалась, составляя в обеих группах в среднем 4050±120 г. Тенденция к увеличению массы плода отмечалась в случае оперативных вагинальных родов, при которых средняя масса плода оказалась максимальной, составляя 4120±137 г.
При анализе продолжительности родов у рожениц 1-й и 2-й групп статистически значимые различия в продолжительности второго периода родов и общей продолжительности родов установлены в группе первородящих женщин (табл. 2). Так, средняя продолжительность второго периода родов в группе первородящих с крупным плодом составила 115±15 мин, у первородящих с плодом средней массы — 60±10 мин ( р<0,05), общая продолжительность соответственно 435±15 и 346±20 мин (р<0,05).
Таблица 2. Продолжительность родов у первородящих и повторнородящих женщин обследованных групп
Клинически узкий таз наблюдался у рожениц 2-й группы более чем в 2 раза чаще, чем в 1-й.
Первичная слабость родовой деятельности была диагностирована в 20%, вторичная — в 7% у рожениц с крупным плодом (2-я группа) (табл. 3), что достоверно чаще по сравнению с этими осложнениями у рожениц 1-й группы (р<0,05). Родоусиление окситоцином было предпринято в 60 (80%) наблюдениях при крупном плоде и в 220 (90,5%) случаях — при нормотрофичном. При этом в группе рожениц с крупными плодами роды завершились путем кесарева сечения в 55 случаях. При вторичной слабости родовой деятельности во 2-й группе в 6 случаях потребовалось применение вакуум-экстрактора.
Таблица 3. Осложнения в родах у пациенток обследованных групп
Крупный плод явился одной из причин гипотонического кровотечения в раннем послеродовом периоде (4,5% от общего количества родов данной группы; р<0,05). При сравнительном анализе числа случаев дистоции плечиков во втором периоде в родах были выявлены существенные различия в обследуемых группах. Достоверно чаще это осложнение встречалось в группе рожениц с крупными плодами (р<0,05).
При сравнительном анализе числа случаев дистоции плечиков во втором периоде в родах были выявлены существенные различия в обследуемых группах. Достоверно чаще это осложнение встречалось в группе рожениц с крупными плодами (р<0,05).
Оценка состояния новорожденных на 1-й и 5-й минутах по шкале Апгар менее 7 баллов не имела достоверных различий в обеих группах ( р>0,05).
Обсуждение
Итак, результаты исследования свидетельствуют, что повторные роды увеличивают риск рождения крупного плода у женщин, без СД.
Кесарево сечение в родах при крупном плоде проводится в среднем в 2 раза чаще, чем у рожениц со средней массой плода [10, 13]. В проведенном исследовании число случаев кесарева сечения при массе плода 4000 г и более составило 30,3%, при родах нормотрофичным плодом — 17,5%. Увеличение частоты кесарева сечения при крупном плоде уменьшает риск родового травматизма матери и плода, особенно если масса плода превышает 4500 г [14]. В ряде исследований [5, 12, 14, 15] рассматривается вопрос о возможности проведения профилактического кесарева сечения при массе плода более 4500 г как способе предотвращения родовых повреждений центральной нервной системы плода, плечевого нерва, переломов ключиц, дистоции плечиков.
В ряде исследований [5, 12, 14, 15] рассматривается вопрос о возможности проведения профилактического кесарева сечения при массе плода более 4500 г как способе предотвращения родовых повреждений центральной нервной системы плода, плечевого нерва, переломов ключиц, дистоции плечиков.
К сожалению, в современной литературе недостаточно клинических рекомендаций по ведению родов с предполагаемой массой плода 4000—4500 г у здоровых беременных [9]. Это связано с недостаточной точностью подсчета предполагаемой массы плода перед родами [8]. Между тем диспропорция между размерами головки плода и таза матери является одной из ведущих причин, определяющих уровень репродуктивных потерь [4]. Большинство авторов сходятся во мнении, что риск родовой травмы плода повышается при его массе 4000 г и более, но профилактическое кесарево сечение у плодов с такой массой — это не выход из ситуации [7, 9]. По мнению исследователей, выжидательная тактика ведения родов со своевременной диагностикой клинического несоответствия является оптимальной при предполагаемом крупном плоде.
Проведенное исследование показало, что индукция родов при крупном плоде проводилась в связи с тенденцией к перенашиванию и существенно увеличивала риск кесарева сечения и оперативных вагинальных родов. Вопрос о том, является ли сам по себе крупный плод показанием к индукции родов, не раз становился предметом научных дискуссий [9]. Основная идея состояла в попытке предотвратить увеличение размеров плода и тем самым снизить травматизм матери и плода. Клинические исследования показали, что индукция родов по поводу макросомии плода не уменьшает частоту кесарева сечения и перинатальных осложнений [5, 6, 9, 14].
У первородящих женщин 2-й группы была установлена достоверно бóльшая продолжительность родов преимущественно за счет удлинения второго периода родов. У повторнородящих эти различия нивелировались.
Результаты исследования свидетельствуют о том, что первичная слабость родовой деятельности при крупном плоде встречается достоверно чаще и увеличивает частоту кесарева сечения, вторичная слабость при крупном плоде повышает риск инструментальных вагинальных родов. Применение родоусиления не дает существенного эффекта.
Применение родоусиления не дает существенного эффекта.
По результатам исследования, частота дистоции плечиков при крупном плоде у женщин без СД была выше, чем у новорожденных со средней массой тела. Необходимо отметить, что по данным литературы, более 50% случаев дистоции плечиков встречается при нормальной массе плода, и она не всегда предсказуема [7]. Между тем дистоция плечиков в первых родах является существенным фактором риска повтора этого осложнения в последующих родах вне зависимости от массы плода. Частота этого осложнения резко увеличивается при массе плода 4500 г и более [7, 14].
Выводы
1. Крупный плод у женщин без сахарного диабета является фактором целого ряда осложнений в родах: клинически узкого таза, слабости родовой деятельности, гипотонического кровотечения, дистоции плечиков.
2. Учитывая невысокую точность дородовой диагностики крупного плода, выжидательная тактика ведения родов со своевременной диагностикой интранатальных осложнений является оптимальной в данной ситуации.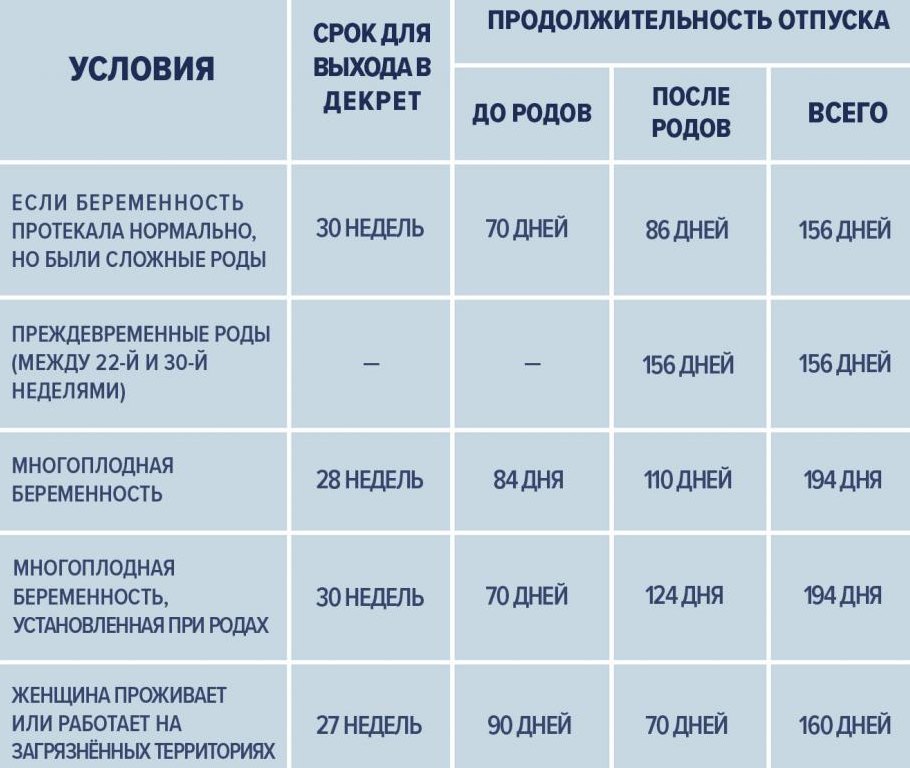
Parto in acqua:pro e contro
Роды в воде
В последние 10 лет женщины все чаще предпочитают роды в воде как альтернативу традиционному способу родоразрешения. Цель таких родов — уменьшить интенсивность болевых ощущений в родах, сделать процесс более комфортным и позитивным для матери, а также снизить риск травматизма для ребенка.
Преимущества родов в воде
На сегодняшний день известно и подтверждено научными данными, что вода расслабляет мышцы всего тела, помогает контролировать дыхание и уменьшает болевые ощущения. Научно доказано, что водная среда снижает потребность в эпидуральной и спинальной анестезии и сокращает продолжительность родов, благодаря чему повышается уровень активности и участия женщины в процессе.
Как происходят роды в воде
Женщина погружается в резервуар с теплой водой, в котором она может принять комфортную позу. Она может приседать, находиться на плаву, вставать, покидать резервуар и возвращаться назад, когда захочет. Температура воды в резервуаре поддерживается на уровне 36 градусов, затем, по мере приближения момента родов, повышается до 37 градусов. Акушер и гинеколог все время находятся рядом, следят за пульсом матери и ребенка и другими параметрами. В интернете можно найти множество видеороликов родов в воде в условиях родильного дома, позволяющих получить представление о каждом этапе данного процесса.
Температура воды в резервуаре поддерживается на уровне 36 градусов, затем, по мере приближения момента родов, повышается до 37 градусов. Акушер и гинеколог все время находятся рядом, следят за пульсом матери и ребенка и другими параметрами. В интернете можно найти множество видеороликов родов в воде в условиях родильного дома, позволяющих получить представление о каждом этапе данного процесса.
Роды в воде в домашних условиях
Роды в воде возможны и в домашних условиях, однако при этом важно учесть возможные затраты и обеспечить наличие необходимого оборудования. Если вы решили рожать в воде дома, вам необходимо взять в аренду специальный резервуар. Из соображений безопасности и охраны здоровья необходимо также приобрести одноразовое покрытие для резервуара: именно с ним в процессе родов соприкасается тело роженицы. Существуют различные объединения акушеров, которые предоставляют данную услугу по умеренным ценам, включая надувной резервуар. Но мы рекомендуем в первую очередь проконсультироваться с вашим гинекологом: если врач одобрит ваше решение, можете приступать к поиску акушера со специализацией на домашних родах в воде в вашем городе.
Существуют ли противопоказания для естественных родов в воде?
Роды в воде не несут в себе особых рисков для матери и ребенка, но возможны только в случае доношенной и протекающей без осложнений беременности. Роды в воде не рекомендованы при аномалиях родовой деятельности, в том числе при затяжных родах, а также если околоплодные воды приобрели цвет или существует риск осложнений. При некоторых состояниях роды в воде противопоказаны, в частности, при тазовом предлежании, многоплодной беременности и преждевременных родах. Даже при отсутствии рисков важно заранее проконсультироваться со своим акушером или гинекологом и взвесить все за и против родов в воде, а также убедиться в том, что место, где вы будете рожать, соответствует всем применимым протоколам.
Выбор места для родов в воде
Не все родильные дома оснащены резервуаром для родов в воде. Если вы выбрали такой способ родоразрешения, рекомендуем заранее начать изучать данную тему, чтобы выяснить, где и как будут проходить ваши роды.
Продолжительность родов у здоровых женщин
Сохранить цитату в файл
Формат: Резюме (текст)PubMedPMIDAbstract (текст)CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл. адрес:
(изменить)
адрес:
(изменить)
Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый рабочий день
Который день? ВоскресеньеПонедельникВторникСредаЧетвергПятницаСуббота
Формат отчета: РезюмеРезюме (текст)АбстрактАбстракт (текст)PubMed
Отправить максимум: 1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
. 1999 март; 19(2):114-9.
doi: 10.1038/sj.jp.7200100.
Л Л Альберс 1
принадлежность
- 1 Центр медицинских наук Университета Нью-Мексико, Колледж медсестер, Альбукерке 87131-1061, США.
- PMID: 10642971
- DOI: 10.1038/sj.jp.7200100
Л Л Альберс. Дж. Перинатол. 1999 март
. 1999 март; 19(2):114-9.
doi: 10.1038/sj.jp.7200100.
Автор
Л Л Альберс 1
принадлежность
- 1 Центр медицинских наук Университета Нью-Мексико, Колледж медсестер, Альбукерке 87131-1061, США.

- PMID: 10642971
- DOI: 10.1038/sj.jp.7200100
Абстрактный
Задача: Измерить продолжительность активных родов (первая и вторая стадии) у женщин с низким риском, получавших интранатальную помощь сертифицированных медсестер-акушерок в девяти больницах США в 1996. Также были изучены клинические факторы и показатели заболеваемости, связанные с более длительными родами.
Дизайн: Было проведено обсервационное исследование со здоровыми женщинами в срок, не получавшими окситоцин или эпидуральную анестезию (n = 2511). Приводятся описательные статистические данные о продолжительности активной фазы — первой стадии (4 см до полного раскрытия шейки матки) и второй стадии (полной до родов) — по паритету и по подгруппам женщин в зависимости от расы/этнической принадлежности, возраста, страховки, активность родов, тип мониторирования сердца плода и наркотическая анальгезия. Логистическая регрессия также использовалась для оценки вклада каждой переменной в более длительные роды с одновременной корректировкой других переменных.
Логистическая регрессия также использовалась для оценки вклада каждой переменной в более длительные роды с одновременной корректировкой других переменных.
Полученные результаты: Средняя продолжительность первой стадии активной фазы составила 7,7 часа для нерожавших и 5,6 часов для повторнородящих (статистические пределы 2 стандартных отклонений от среднего значения составили 17,5 и 13,8 часов соответственно). Средняя продолжительность второго периода составила 54 минуты для нерожавших и 18 минут для повторнородящих (статистические пределы 146 и 64 минуты соответственно). Переменными, связанными с более длительными родами, были электронный мониторинг плода, передвижение, возраст матери старше 30 лет и наркотическая анальгезия. При длительных родах заболеваемость не увеличивалась.
Вывод: Нормальные роды у здоровых женщин длились дольше, чем ожидают многие клиницисты. Критерии различения нормальных родов от ненормальных, основанные на времени, нуждаются в пересмотре.
Критерии различения нормальных родов от ненормальных, основанные на времени, нуждаются в пересмотре.
Похожие статьи
Продолжительность активных родов при нормальной беременности.
Альберс Л.Л., Шифф М., Горвода Дж.Г. Альберс Л.Л. и соавт. Акушерство Гинекол. 1996 марта; 87 (3): 355-9. doi: 10.1016/0029-7844(95)00423-8. Акушерство Гинекол. 1996. PMID: 8598954
Характер раскрытия шейки матки у рожениц в Илорин, Нигерия.
Иджайя М.А., Абоеджи А.П., Факейе О.О., Балогун О.Р., Нвачукву, округ Колумбия, Абиодун, М.О. Иджайя М.А. и соавт. Энн Афр Мед. 2009 г., июль-сен;8(3):181-4. дои: 10.4103/1596-3519.57243. Энн Афр Мед. 2009. PMID: 19884696
Характеристики нормальных родов.

Килпатрик С.Дж., Ларос Р.К. мл. Килпатрик С.Дж. и соавт. Акушерство Гинекол. 1989 г., июль; 74 (1): 85-7. Акушерство Гинекол. 1989. PMID: 2733947
Продолжительность «активных родов» и частота раскрытия среди нерожавших женщин с низким уровнем риска со спонтанными родами: систематический обзор.
Нил Д.Л., Лоу Н.К., Ахиевич К.Л., Патрик Т.Е., Капуста Л.А., Корвин Э.Дж. Нил Дж.Л. и соавт. J Акушерское женское здоровье. 2010 июль-август;55(4):308-18. doi: 10.1016/j.jmwh.2009.08.004. J Акушерское женское здоровье. 2010. PMID: 20630357 Бесплатная статья ЧВК. Обзор.
Продолжительность спонтанных родов у женщин «низкого риска» с «нормальными» перинатальными исходами: систематический обзор.
Абалос Э.
 , Оладапо ОТ, Чамийяр М., Диас В., Паскуале Дж., Бонет М., Соуза Дж. П., Гюльмезоглу АМ.
Абалос Э. и др.
Eur J Obstet Gynecol Reprod Biol. 2018 Апрель; 223: 123-132. doi: 10.1016/j.ejogrb.2018.02.026. Epub 2018 27 февраля.
Eur J Obstet Gynecol Reprod Biol. 2018.
PMID: 29518643
Бесплатная статья ЧВК.
Обзор.
, Оладапо ОТ, Чамийяр М., Диас В., Паскуале Дж., Бонет М., Соуза Дж. П., Гюльмезоглу АМ.
Абалос Э. и др.
Eur J Obstet Gynecol Reprod Biol. 2018 Апрель; 223: 123-132. doi: 10.1016/j.ejogrb.2018.02.026. Epub 2018 27 февраля.
Eur J Obstet Gynecol Reprod Biol. 2018.
PMID: 29518643
Бесплатная статья ЧВК.
Обзор.
Посмотреть все похожие статьи
Цитируется
Воздействие ночного светового загрязнения и риск увеличения продолжительности родов: общенациональное когортное исследование.
Виндспергер К., Кисс Х., Оберайнер В., Лейтнер Х., Биндер Ф., Муин Д.А., Фёссляйтнер П., Хуссляйн П.В., Фарр А. Виндспергер К. и др. Рождение. 2022 март;49(1):87-96. doi: 10.1111/birt.12577. Epub 2021 11 июля. Рождение. 2022. PMID: 34250632 Бесплатная статья ЧВК.
Формирование родов: изменение родовых путей и важность инклюзивной акушерской помощи.
Бетти Л. Бетти Л. Philos Trans R Soc Lond B Biol Sci. 2021 21 июня; 376 (1827): 20200024. doi: 10.1098/rstb.2020.0024. Epub 2021 3 мая. Philos Trans R Soc Lond B Biol Sci. 2021. PMID: 33938285 Бесплатная статья ЧВК. Обзор.
Переопределение второй стадии родов: количество потуг.
Бок С.М., Кармона Г.Э.П., Кроуфорд Дж., Эскандер Р., Десаи М., Росс М.Г. Бок С.М. и др. Представитель AJP, 2020 г., апрель; 10 (2): e183-e186. doi: 10.1055/s-0040-1709982. Epub 2020 19 июня. Представитель AJP 2020. PMID: 32577321 Бесплатная статья ЧВК.
Перспективы введения питоцина в отношении поведенческих исходов в педиатрической популяции: недавние выводы и будущие последствия.
Торрес Г.
 , Мурад М., Леэсте-младший.
Торрес Г. и др.
Гелион. 2020 29 мая; 6 (5): e04047. doi: 10.1016/j.heliyon.2020.e04047. Электронная коллекция 2020 май.
Гелион. 2020.
PMID: 32509991
Бесплатная статья ЧВК.
Обзор.
, Мурад М., Леэсте-младший.
Торрес Г. и др.
Гелион. 2020 29 мая; 6 (5): e04047. doi: 10.1016/j.heliyon.2020.e04047. Электронная коллекция 2020 май.
Гелион. 2020.
PMID: 32509991
Бесплатная статья ЧВК.
Обзор.Усиливают ли дыхательные техники эффект массажа в сокращении продолжительности родов или нет? Рандомизированное клиническое исследование.
Хасели А., Гиаси А., Хашемзаде М. Хасели А. и др. Дж заботливая наука. 2019 дек. 1;8(4):257-263. doi: 10.15171/jcs.2019.036. Электронная коллекция 2019 декабрь. Дж заботливая наука. 2019. PMID: 31915629 Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
Полнотекстовые ссылки
Издательская группа «Природа»
Укажите
Формат: ААД АПА МДА НЛМ
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Невозможно загрузить вашу коллекцию из-за ошибки
Повторите попытку
Отправить по телефону
Продолжительные роды: причины и лечение
Автор Kelli Miller
В этой статье
- Что такое затяжные роды?
- Что делать, если роды идут слишком медленно?
- Как лечить длительные роды?
- Риски затянувшихся родов
Роды — это уникальный опыт для каждой женщины, независимо от того, являетесь ли вы матерью в первый раз или давним родителем. Иногда ребенок появляется очень быстро. В другой раз, ну, не так быстро. То, как быстро прибудет ваш комочек радости, зависит от многих вещей, в том числе от того, насколько быстро происходит то, что называется родами.
Иногда ребенок появляется очень быстро. В другой раз, ну, не так быстро. То, как быстро прибудет ваш комочек радости, зависит от многих вещей, в том числе от того, насколько быстро происходит то, что называется родами.
Роды представляют собой серию интенсивных повторяющихся мышечных сокращений. Сокращения помогают вытолкнуть ребенка из матки (матки) в родовые пути.
Вероятно, вы почувствуете сокращения в нижней части спины и в области живота. Это называется схватками. Сокращения помогают расширить (расширить) вход во влагалище (называемый шейкой матки). Это позволяет ребенку выйти из вашего тела и родиться.
Беременные матери обычно рожают в среднем от 12 до 18 часов. Если у вас уже был ребенок, роды обычно проходят быстрее, примерно в два раза меньше времени.
Что такое длительные роды?
Иногда роды приостанавливаются или происходят слишком медленно. Продолжительные роды также можно назвать «отсутствием прогресса».
Затяжные роды можно определить по стадии родов и по тому, истончилась ли шейка матки и открылась ли она надлежащим образом во время родов. Если ваш ребенок не родится примерно через 20 часов регулярных схваток, у вас, вероятно, будут затяжные роды. Некоторые эксперты в области здравоохранения могут сказать, что это происходит через 18-24 часа.
Если ваш ребенок не родится примерно через 20 часов регулярных схваток, у вас, вероятно, будут затяжные роды. Некоторые эксперты в области здравоохранения могут сказать, что это происходит через 18-24 часа.
Если вы вынашиваете близнецов или более, затяжные роды — это роды, которые длятся более 16 часов.
Ваш врач может назвать медленные роды «длительными скрытыми родами».
Затяжные роды возможны, если:
- Ребенок очень крупный и не может пройти по родовым путям.
- Ребенок находится в неправильном положении. В норме ребенок лежит головой вниз лицом к вашей спине.
- Родовые пути слишком малы для того, чтобы ребенок мог пройти через них.
- Ваши схватки очень слабые.
Что делать, если роды идут слишком медленно?
Большинство женщин мечтают о быстрых родах. Но если вам кажется, что ваши роды идут очень медленно, успокойтесь, зная, что ваш врач, медсестра или акушерка будут внимательно следить за вами и вашим ребенком на предмет любых проблем в это время.
Медицинская бригада проверит:
- Как часто у вас бывают схватки.
- Сила ваших схваток.
Могут быть выполнены следующие анализы:
- Установка катетера внутриматочного давления (IUPC) — крошечный соломенный монитор помещается в матку рядом с ребенком, который не только позволяет вашему врачу узнать, когда происходят схватки, но и насколько они сильны. схватки есть. Если ваш врач считает, что схватки недостаточно сильны, в этот момент он может подумать о добавлении питкоина.
- Непрерывный электронный мониторинг плода (EFM) для измерения частоты сердечных сокращений ребенка.
Как лечить затянувшиеся роды?
Если роды идут медленно, вам могут посоветовать немного отдохнуть. Иногда назначают лекарства, чтобы облегчить родовые схватки и помочь расслабиться. Возможно, вам захочется изменить положение тела, чтобы чувствовать себя более комфортно.
Дополнительное лечение зависит от того, почему роды идут медленно.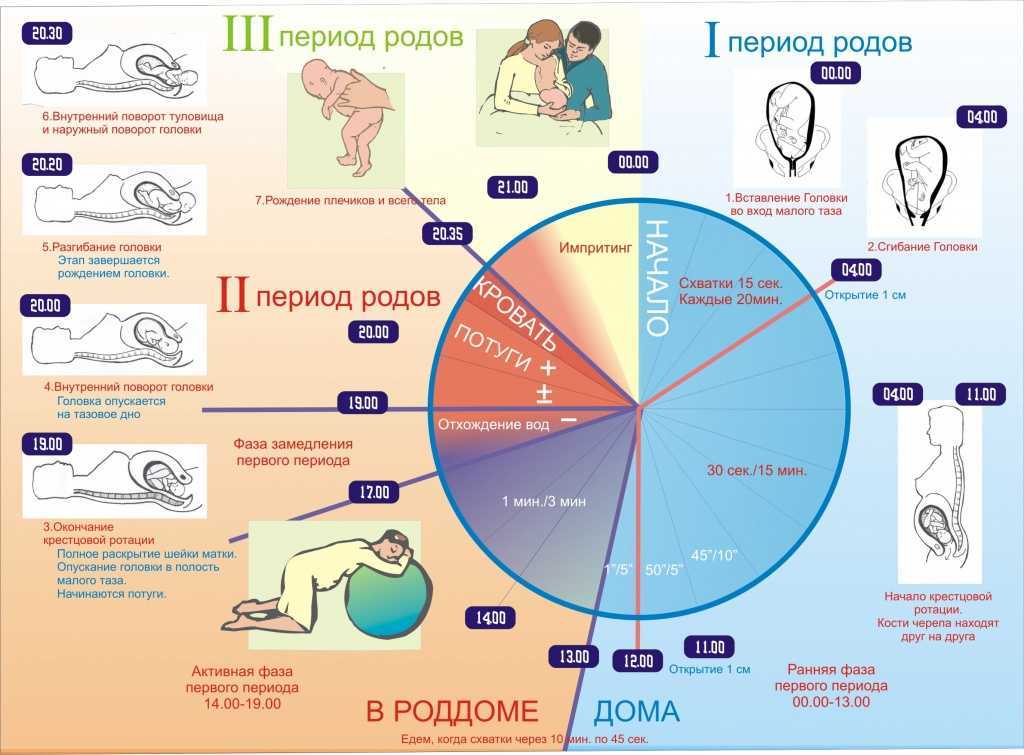
Если ребенок уже находится в родовых путях, врач или акушерка могут использовать специальные инструменты, называемые щипцами, или вакуумное устройство, чтобы помочь вытащить ребенка через влагалище.
Если ваш врач считает, что вам нужны более сильные или более сильные схватки, вы можете получить питоцин (окситоцин). Это лекарство ускоряет схватки и делает их сильнее. Если после того, как ваш врач почувствует, что вы достаточно схватились, а роды все еще застопорились, вам может потребоваться кесарево сечение.
Если ребенок слишком большой или лекарство не ускоряет роды, вам потребуется кесарево сечение.
Риски продолжительных родов
Продолжительные роды повышают вероятность того, что вам потребуется кесарево сечение.
Слишком долгие роды могут быть опасны для ребенка. Это может вызвать:
- низкий уровень кислорода у ребенка
- аномальный сердечный ритм у ребенка
- аномальные вещества в амниотической жидкости
- инфекцию матки
Если ребенок находится в бедственном положении, вам потребуются экстренные роды.
