Содержание
Гестационный сахарный диабет — причины, симптомы, признаки, диагностика, лечение, профилактика диабета при беременности
Причины
Классификация
Симптомы
Осложнения
Диагностика
Лечение
Прогноз и профилактика
Гестационный диабет – патология, при которой у женщины во время беременности впервые отмечается повышенный уровень глюкозы в крови. Это состояние может развиться как при естественном зачатии, так и при использовании технологии ЭКО.
Гестационный сахарный диабет не исчезает сам по себе после родов. В последующем у женщины может развиться инсулинозависимая или инсулинонезависимая форма болезни. Иногда удается добиться стабилизации состояния после родоразрешения. Однако повышенный уровень сахара в крови во время беременности всегда является тревожным показателем, и в дальнейшем женщина должна получить полноценное наблюдение у эндокринолога.
Причины и провоцирующие факторы
Причины гестационного диабета на сегодняшний день неясны, но считается, что большую роль здесь играет такой фактор, как генетическая предрасположенность.
Также спровоцировать заболевание могут:
- наличие избыточного веса у женщины перед беременностью;
- большая прибавка в весе во время беременности;
- неправильное питание и любовь к фастфуду или пище, которая богата жирами или углеводами;
- дефицит витаминов и микроэлементов перед беременностью;
- поздние роды после 35 лет или ранние роды до 18 лет;
- наличие родственников с ожирением или сахарным диабетом;
- синдром поликистозных яичников;
- крупный плод;
- появление глюкозы в моче;
- курение при беременности;
- пристрастие к алкогольным напиткам при вынашивании ребенка.
14% всех беременностей сопровождаются этим состоянием. В среднем число детей у таких матерей составляет до 18 миллионов в год. Все они относятся к группе риска по ожирению и появлению сахарного диабета в любом возрасте.
Классификация
Гестационный диабет при беременности не имеет определенной классификации, которая была бы присуща только этому заболеванию. Данный вид относится к разновидностям СД и включен в его специфический тип.
После родоразрешения симптомы могут полностью исчезнуть, однако часто повышенный уровень сахара в крови перерастает в одну из форм сахарного диабета.
СД первого типа характерен для детей, подростков и молодых людей. Связан он с присутствием в организме аутоантител, которые разрушают клетки, вырабатывающие инсулин, что приводит к полной недостаточности этого гормона.
СД второго типа чаще обнаруживается у взрослых. В его основе – недостаток инсулина в организме, так как нарушена работа определенных клеток. Однако синтез инсулина при этом не нарушается, и симптомы заболевания не так выражены, как при первом типе.
Диабет MODY – генетическое заболевание, которое выявляется у людей до 25 лет и имеет симптомы диабета второго типа.
Манифестный сахарный диабет – состояние, при котором повышенная концентрация сахара в крови возникла еще до наступления беременности, однако по каким-то причинам не было диагностировано. В итоге может привести к СД любого из двух типов.
Симптомы
Симптомы гестационного сахарного диабета возникают у беременной уже в первом триместре, однако часто они остаются незамеченными, так как по своим проявлениям напоминают токсикоз. Поэтому очень важно, начиная с первого положительного теста на беременность и постановки на учет, следить за показателями глюкозы в крови. Делать такие анализы следует строго натощак.
На приеме у акушера-гинеколога женщина обычно жалуется на сильную и постоянную сухость во рту, необходимость выпивать в сутки более 2 литров воды, обильное мочеиспускание. Аппетит бывает как повышенным, так и пониженным. Отмечаются постоянная слабость, вялость, кожный зуд, нарушение сна. Еще один важный симптом – внезапное похудание, которое никак не связано со сменой режима питания.
Гестационный диабет беременных может проявляться в виде постоянных гнойничковых высыпаний на коже, появления прыщей и угрей, фурункулов и прочих пиодермий. Если нарушения углеводного обмена были у женщины еще до беременности и она знала о том, что у нее повышен сахар в крови, появятся жалобы на нарушение или заметное ухудшение зрения, ухудшение чувствительности кожи ног, постоянные отеки.
Иногда признаки гестационного диабета отсутствуют вовсе, и тогда выявить повышенный уровень сахара помогает только анализ. Также поводами подозревать заболевания станут многоводие, слишком большой вес плода, не соответствующий сроку беременности, пороки развития.
Осложнения
Чем же может быть опасен гестационный диабет для беременной женщины и ребенка? Еще во время беременности у женщины могут начать проявляться симптомы преэклампсии и эклампсии, что является прямой угрозой для жизни матери и плода.
В перспективе у женщины могут развиться диабет одного из двух типов, ожирение.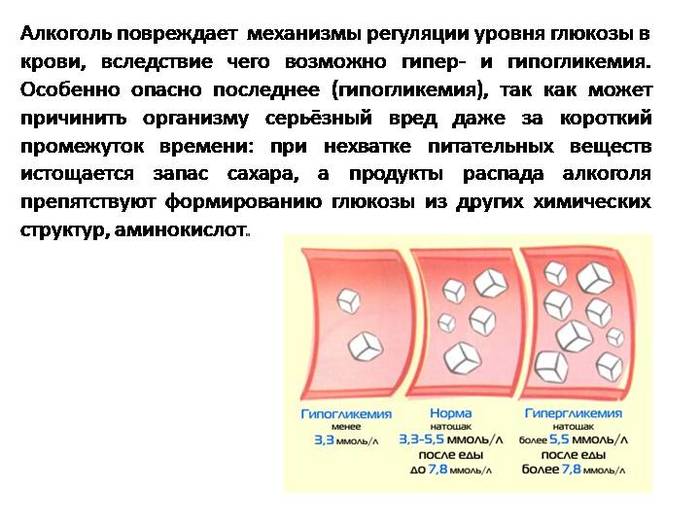 У 10% таких беременных СД развивается в первые 6-12 месяцев после родов, у остальных в ближайшие 5-10 лет. Если при беременности были назначены инъекции инсулина при гестационном диабете, то в дальнейшем риск диабета равен 100%.
У 10% таких беременных СД развивается в первые 6-12 месяцев после родов, у остальных в ближайшие 5-10 лет. Если при беременности были назначены инъекции инсулина при гестационном диабете, то в дальнейшем риск диабета равен 100%.
У детей, родившихся при ГСД у матери, может отмечаться фетальный диабетический синдром. Их масса превышает норму, у них повышен риск появления дистресс-синдрома, а также велика вероятность развития гипогликемии, что является экстренным состоянием и требует немедленной медицинской помощи. В более позднем возрасте риск развития ожирения и диабета равен 100%.
Диагностика
Повышенный сахар при гестационном диабете можно выявить во время анализа крови. Он проводится только для крови, взятой из вены. Перед сдачей крови нельзя употреблять пищу на протяжении не менее 10 часов. При подозрении на СД в середине сроке выполняется тест ПГТТ с нагрузкой.
Чтобы подтвердить диагноз, может потребоваться анализ мочи, собранной утром.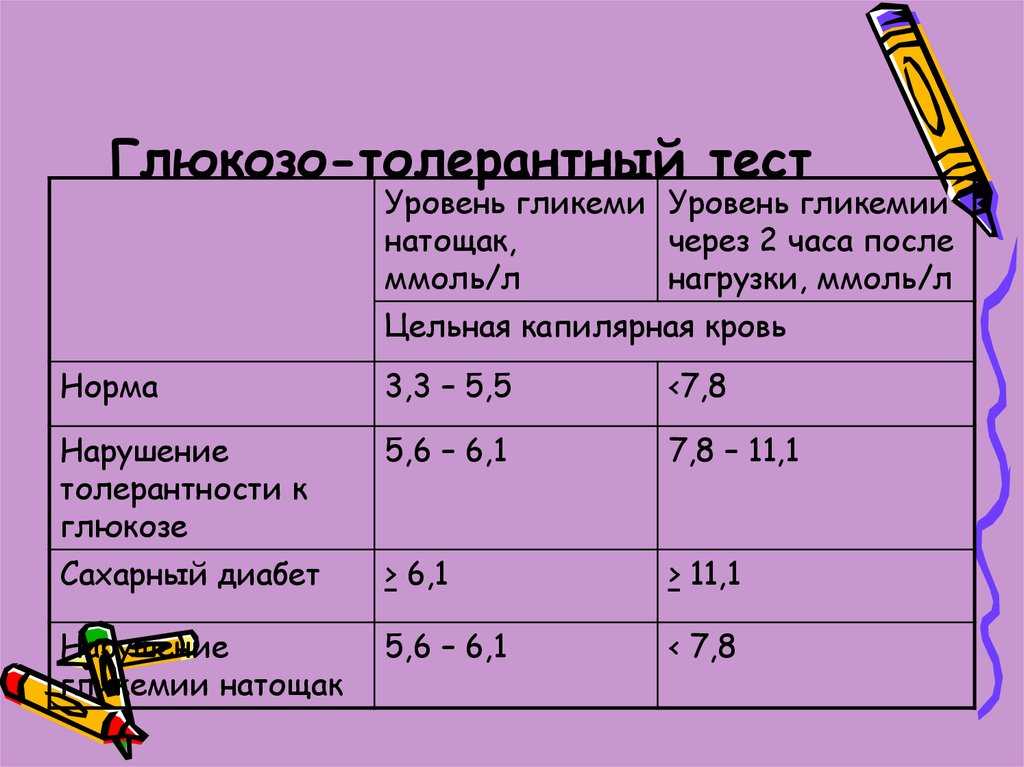 Диагностика гестационного диабета включает в себя УЗИ плода для выявления выраженных проявлений диабетической фетопатии.
Диагностика гестационного диабета включает в себя УЗИ плода для выявления выраженных проявлений диабетической фетопатии.
Лечение
Диета при гестационном диабете – основа лечения этого опасного состояния. Женщине дают рекомендации по поводу правильного питания. Из рациона обязательно должны быть исключены любая выпечка, мед, все молочное с сахаром в составе, фастфуд, белый хлеб и любая сдоба, газированные сладкие напитки, магазинные соки, натуральные домашние соки свежей выжимки, все сладкие фрукты и овощи.
Меню при гестационном диабете следует составлять из овощей, соевых продуктов, полезных трав, натуральных кисломолочных и молочных продуктов домашнего происхождения, гречки. Остальные блюда должны употребляться только в строгом соответствии с количествам съеденной пищи.
Так как гестационный диабет не является заболеванием, то и специального лечения для него не существует. Беременной женщине рекомендуется соблюдать правильное питание, больше гулять на свежем воздухе, посещать специальные курсы фитнеса для беременных, по рекомендации врача принимать витаминно-минеральные комплексы.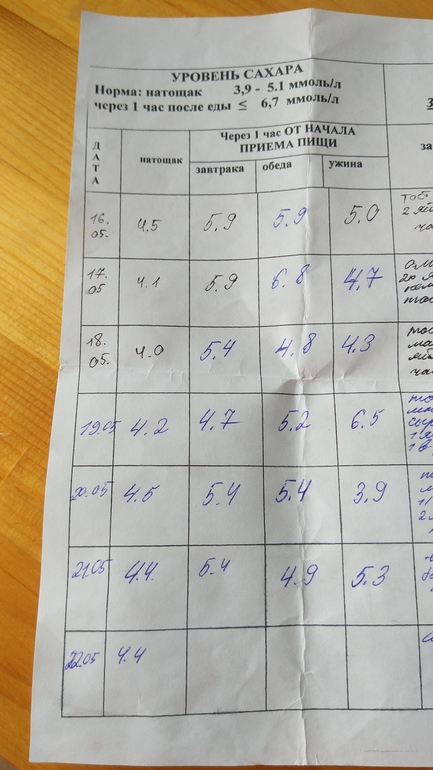
Если все описанные выше действия не дали положительного результата и в течение 2-3 недель уровень сахара в крови не вернулся в пределы нормы, то клинические рекомендации при гестационном диабете рекомендуют воспользоваться инсулинотерапией. Но если женщина будет выполнять все рекомендации врача и при этом питаться правильно, не нарушать диеты и образ жизни, то вероятность назначения инсулина сводится к нулю.
Прогноз и профилактика
Кесарево сечение при наличии ГСД делается только по строгим показаниям и при появлении осложнений. Во всех остальных случаях врачи рекомендуют естественные роды.
Если при беременности будут выполняться все назначения и рекомендации врача и соблюдаться строгая диета, то в дальнейшем это положительно скажется как на состоянии матери, так и на новорожденном ребенке. Риск развития ожирения или сахарного диабета в последующем будет снижен до минимального.
Автор статьи:
Абакумова Мария Евгеньевна
эндокринолог
опыт работы 12 лет
отзывы оставить отзыв
Клиника
м. Улица 1905 года
Улица 1905 года
Отзывы
Услуги
- Название
- Прием (осмотр, консультация) врача-эндокринолога первичный2100
- Прием (осмотр, консультация) врача-эндокринолога повторный1650
Статьи о здоровье
Все статьиАллергологГастроэнтерологГематологГинекологДерматологИммунологИнфекционистКардиологЛОР врач (отоларинголог)МаммологНеврологНефрологОнкологОфтальмологПроктологПсихотерапевтПульмонологРевматологТравматологТрихологУрологФлебологХирургЭндокринологДругие специалисты
Специализация врачаАллергологАндрологАнестезиологВызов врача на домГастроэнтерологГематологГинекологГрудное вскармливаниеДерматологДетский аллергологДетский гастроэнтерологДетский гинекологДетский дерматологДетский инфекционистДетский кардиологДетский ЛОРДетский мануальный терапевтДетский массажДетский неврологДетский нефрологДетский онкологДетский остеопатДетский офтальмологДетский психиатрДетский травматологДетский урологДетский хирургДетский эндокринологДиетологИммунологИнфекционистКабинет головной болиКардиологКосметологЛОР врач (отоларинголог)МаммологМануальный терапевтМассажНаркологНеврологНефрологОнкологОперационный блокОстеопатОтделение педиатрии м. ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. Зеленоград
ПолянкаОфтальмологОфтальмохирургПедиатрПланирование беременностиПодологПроктологПсихотерапевтПульмонологРевматологРепродуктологРефлексотерапевтСомнологСтоматологТелемедицина в «Поликлинике.ру»ТерапевтТравматологТрихологУрологФизиотерапевтФлебологХирургЭндокринологЭстетическая гинекологияКлиникам. Смоленскаям. Таганскаям. Улица 1905 годам. Красные Воротам. АвтозаводскаяАптекам. Полянкам. Сухаревскаям. ул. Академика Янгелям. Фрунзенскаяг. ЗеленоградГодулян Алексей Викторович
главный врач «Поликлиника.ру» на Красных воротах, эндокринолог, КМН
отзывы
Клиника
м. Красные Ворота
Абдразякова Роза Рафхатовна
эндокринолог
отзывы Записаться на прием
Клиника
м. Полянка
Полянка
Авраменко Марина Владимировна
эндокринолог
отзывы Записаться на прием
Клиника
м. Фрунзенская
Восканова Елизавета Алексеевна
эндокринолог
отзывы Записаться на прием
Клиника
м. Фрунзенская
Гаглоева Виктория Валерьевна
эндокринолог
отзывы Записаться на прием
Клиника
м. Фрунзенская
Добрица Вероника Алексеевна
эндокринолог
отзывы Записаться на прием
Клиника
м.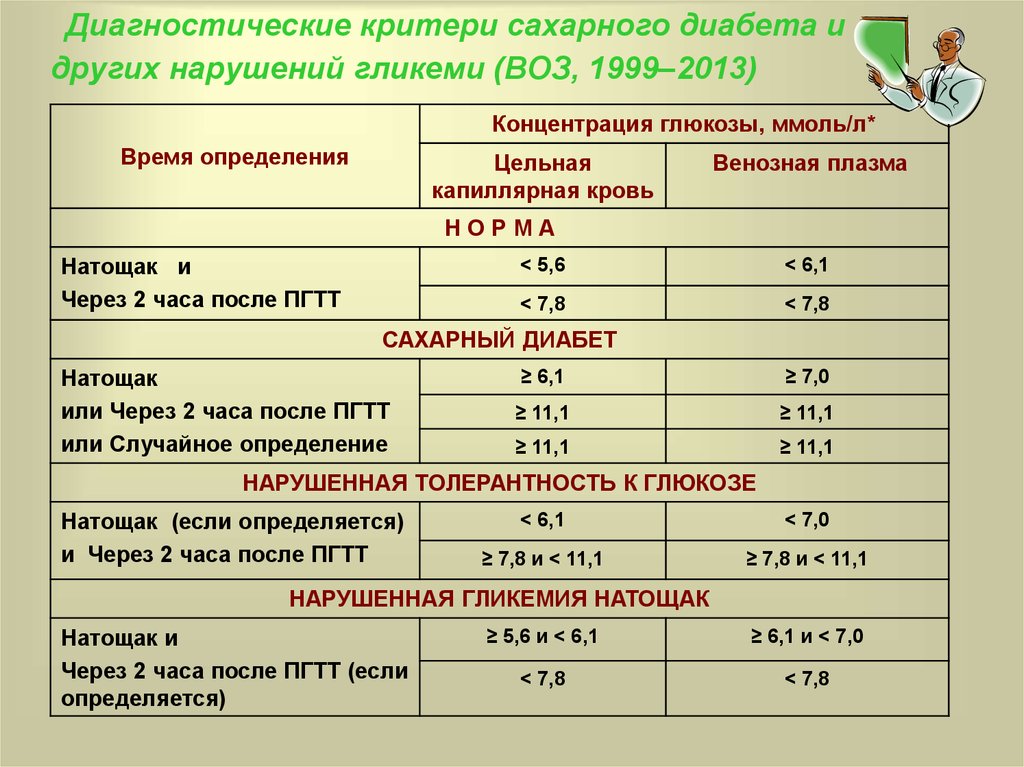 ул. Академика Янгеля
ул. Академика Янгеля
Заботин Михаил Валерьевич
эндокринолог
отзывы Записаться на прием
Клиника
г. Зеленоград
Затона Наталья Викторовна
эндокринолог, диабетолог, подолог
отзывы Записаться на прием
Клиника
м. Полянка
Камаева Ольга Вячеславовна
эндокринолог
отзывы Записаться на прием
Клиника
м. Таганская
Меркулова Елена Михайловна
эндокринолог
отзывы Записаться на прием
Клиника
м. Сухаревская
Сухаревская
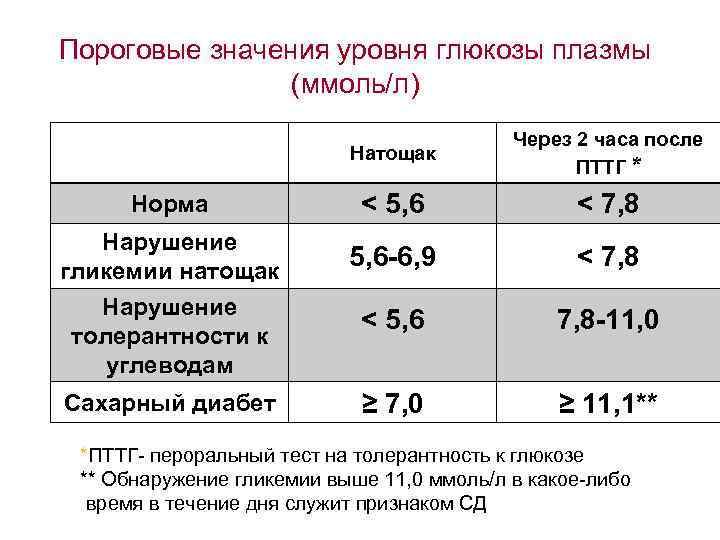
Диагностика — Diabetesinformationsportal
«Тест на сахар» для диагностики сахарного диабета беременных
В период между 24 и 28 неделями беременности женщины проходят плановую проверку на сахарный диабет беременных. В обиходе это называется «тест на сахар». Специалисты говорят о пероральном глюкозотолерантном тесте (ПГТТ).
При этом беременная женщина выпивает сахарный раствор. Вскоре после этого у нее определяют уровень сахара в крови. Значение показывает, как организм справляется с переработкой поступившего сахара. Как правило, используется двухэтапная процедура, которая не представляет никакого риска для ребенка.
Предварительный тест с 50 граммами глюкозы
Сначала каждой беременной женщине предлагается предварительный тест. Женщина выпивает стакан воды, в котором растворено 50 граммов глюкозы (сахара). Данный тест не обязательно проводится натощак. Через час у нее берут кровь из локтевой вены и определяют уровень сахара в крови. Если содержание глюкозы в крови в пределах нормы, тест завершен. Если по истечении часа содержание глюкозы в крови составляет 135 мг/дл (7,5 ммоль/л) или более, проводится второй тест на толерантность к глюкозе. Такой расширенный глюкозотолерантный тест проводится с 75 граммами глюкозы. Результат предварительного теста сам по себе — еще не диагноз.
Если содержание глюкозы в крови в пределах нормы, тест завершен. Если по истечении часа содержание глюкозы в крови составляет 135 мг/дл (7,5 ммоль/л) или более, проводится второй тест на толерантность к глюкозе. Такой расширенный глюкозотолерантный тест проводится с 75 граммами глюкозы. Результат предварительного теста сам по себе — еще не диагноз.
Диагностический тест с 75 граммами глюкозы
Так называемый диагностический (расширенный) глюкозотолерантный тест проводится натощак. Беременная женщина не должна ничего есть и не должна пить напитки с содержанием сахара в течение минимум 8 часов до теста. Сначала у нее берут кровь, затем она выпивает сахарный раствор с 75 граммами глюкозы. После этого кровь берут еще два раза: через час и через два часа после приема сахарного раствора.
Гестационный диабет диагностируется при достижении или превышении одного из следующих трех значений уровня сахара в крови.
- Натощак: 92 мг/дл (5,1 ммоль/л)
- Через 1 час: 180 мг/дл (10,0 ммоль/л)
- Через 2 часа: 153 мг/дл (8,5 ммоль/л)
Если уровень сахара в крови натощак составляет 126 мг/дл (7,0 ммоль/л) или уровень сахара в крови через два часа составляет 200 мг/дл (11,1 ммоль/л), о гестационном диабете речь не идет. Это сахарный диабет, впервые выявленный во время беременности. В таком случае проводятся дополнительные анализы для определения формы диабета и индивидуального подбора терапии. Это может быть, например, сахарный диабет 2-го типа, 1-го типа или юношеский инсулинонезависимый сахарный диабет (MODY).
Если диагностирован гестационный диабет, необходимо отрегулировать обмен веществ. Обычно достаточно лишь скорректировать питание. Подробнее о лечении гестационного диабета.
Оплачивается ли тест на толерантность к глюкозе больничной кассой?
Обычно больничная касса оплачивает только предварительный тест с 50 граммами глюкозы. Если результат этого теста превышает 135 мг/дл, больничная касса возмещает стоимость следующего за ним диагностического теста с 75 граммами глюкозы.
Если результат этого теста превышает 135 мг/дл, больничная касса возмещает стоимость следующего за ним диагностического теста с 75 граммами глюкозы.
Как проводится тестирование женщин с повышенным риском развития диабета?
Во время консультации при установлении беременности врач выяснит, существует ли повышенный риск развития диабета. Повышенный риск возможен, например, при значительном избыточном весе, наступлении беременности в возрасте старше 35 лет, а также если у женщины уже был гестационный диабет ранее.
Если существует повышенный риск, тест на уровень сахара в крови следует провести уже в первом триместре, то есть в самом начале беременности. Для этого у беременной женщины натощак (нельзя ничего есть и пить напитки с содержанием сахара в течение минимум 8 часов до пробы) берут кровь из локтевой вены и определяют уровень сахара в крови.
Если уровень сахара в крови натощак превышает 92 мг/дл (5,1 ммоль/л), на следующий день следует провести повторное измерение. Если результат повторного измерения находится в пределах от 92 до 125 мг/дл (от 5,1 до 6,9 ммоль/л), диагноз «гестационный диабет» подтверждается. Если значение ниже указанного, то между 24-й и 28-й неделями беременности снова проводится тест на сахар (глюкозотолерантный тест).
Если результат повторного измерения находится в пределах от 92 до 125 мг/дл (от 5,1 до 6,9 ммоль/л), диагноз «гестационный диабет» подтверждается. Если значение ниже указанного, то между 24-й и 28-й неделями беременности снова проводится тест на сахар (глюкозотолерантный тест).
Значение 126 мг/дл (7,0 ммоль/л) и выше говорит о том, что диабет уже существовал до беременности.
В качестве альтернативы возможно определение уровня гликированного гемоглобина (HbA1c). Это значение показывает, был ли уровень сахара в крови слишком высоким в течение последних 6–8 недель. Это как бы «долговременная память» о содержании сахара в крови. У здоровых людей без нарушения углеводного обмена оно составляет около 5 процентов (31 ммоль/моль).
Если результат измерения достигает 5,8 % (40 ммоль/моль), на следующий день уровень сахара в крови определяют повторно путем забора крови натощак, чтобы исключить гестационный диабет. Если результат повторного измерения находится в пределах от 92 до 125 мг/дл (от 5,1 до 6,9 ммоль/л), диагноз «гестационный диабет» подтверждается.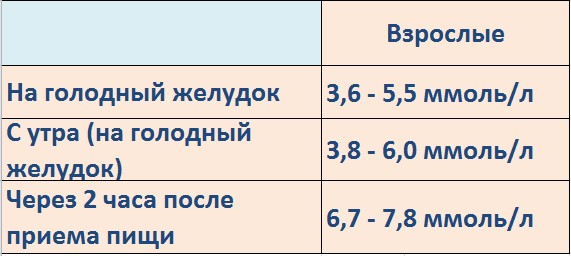
При значениях HbA1c 5,9–6,4 % (41–46,5 ммоль/моль) проводится глюкозотолерантный тест с 75 граммами глюкозы, чтобы подтвердить или опровергнуть подозрение на гестационный диабет.
Если значение HbA1c превышает 6,4 % (46,5 ммоль/моль), диабет уже присутствовал до беременности.
Подробнее о факторах риска развития гестационного диабета.
Недавно диагностированный диабет у пациентов с COVID-19 может быть просто преходящей формой нарушения уровня сахара в крови
Наше исследование показало, что у этих людей были более высокие маркеры воспаления и им чаще требовалась госпитализация в отделения интенсивной терапии, чем пациентам с COVID-19 с уже существующим диабетом.
Сара Кромер, доктор медицинских наук
Отделение медицины-эндокринологии, диабета и обмена веществ, Больница общего профиля Массачусетса
БОСТОН — Много COVID-19пациенты, впервые диагностированные с диабетом во время госпитализации, на самом деле могут иметь временную форму заболевания, связанную с острым стрессом вирусной инфекции, и могут вернуться к нормальному уровню сахара в крови вскоре после выписки, как показало исследование Массачусетской больницы общего профиля (MGH). . Эти пациенты с большей вероятностью будут моложе, небелого цвета, получают Medicaid или не имеют страховки по сравнению с людьми с ранее диагностированным диабетом, что позволяет предположить, что многие из этих «новых» случаев могут быть просто ранее существовавшим, но недиагностированным диабетом у людей с ограниченным доступом. к услугам здравоохранения, согласно исследованию, опубликованному в Журнал диабета и его осложнений.
. Эти пациенты с большей вероятностью будут моложе, небелого цвета, получают Medicaid или не имеют страховки по сравнению с людьми с ранее диагностированным диабетом, что позволяет предположить, что многие из этих «новых» случаев могут быть просто ранее существовавшим, но недиагностированным диабетом у людей с ограниченным доступом. к услугам здравоохранения, согласно исследованию, опубликованному в Журнал диабета и его осложнений.
Во всем мире сообщалось о высоких показателях впервые диагностированного сахарного диабета (НДСД) при госпитализации пациентов с COVID-19. Однако до сих пор неясно, представляет ли это явление действительно новый диабет или ранее не диагностированные случаи, какова может быть причина этих повышенных уровней сахара в крови и улучшается ли уровень сахара в крови пациентов после разрешения инфекции COVID-19. Ранее существовавший диабет у людей с COVID-19 был связан с более высокими показателями госпитализации, госпитализации в отделение интенсивной терапии (ОИТ), искусственной вентиляции легких и смерти.
«Мы считаем, что воспалительный стресс, вызванный COVID-19, может быть основной причиной «нового» или недавно диагностированного диабета», — говорит ведущий автор Сара Кромер, доктор медицинских наук, исследователь Департамента медицины и эндокринологии, диабет. и Метаболизм в MGH. «Вместо того, чтобы напрямую вызывать диабет, COVID-19 может подтолкнуть пациентов с ранее существовавшим, но не диагностированным диабетом к первому обращению к врачу, где их расстройство сахара в крови может быть клинически диагностировано. Наше исследование показало, что у этих людей были более высокие маркеры воспаления, и им чаще требовалась госпитализация в отделения интенсивной терапии, чем при COVID-19.пациентов с ранее существовавшим диабетом».
В рамках своего исследования команда MGH осмотрела 594 человека, у которых были обнаружены признаки сахарного диабета при поступлении в MGH в разгар пандемии весной 2020 года. Из этой группы у 78 не было известного диагноза диабета до поступления.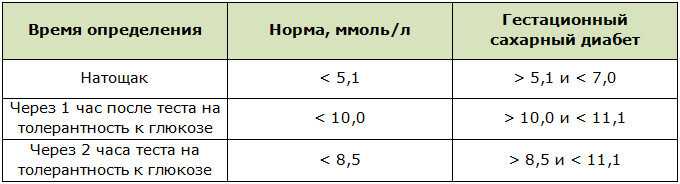 Исследователи узнали, что у многих из этих недавно диагностированных пациентов — по сравнению с пациентами с ранее существовавшим диабетом — был менее высокий уровень сахара в крови, но более тяжелый COVID-19. Последующее наблюдение за этой когортой после выписки из больницы показало, что примерно половина ее членов вернулась к нормальному уровню сахара в крови и что только восемь процентов нуждались в инсулине через год.
Исследователи узнали, что у многих из этих недавно диагностированных пациентов — по сравнению с пациентами с ранее существовавшим диабетом — был менее высокий уровень сахара в крови, но более тяжелый COVID-19. Последующее наблюдение за этой когортой после выписки из больницы показало, что примерно половина ее членов вернулась к нормальному уровню сахара в крови и что только восемь процентов нуждались в инсулине через год.
«Это говорит нам о том, что недавно диагностированный диабет может быть преходящим состоянием, связанным с острым стрессом инфекции COVID-19», — объясняет Кромер. Действительно, это ключевое открытие подтверждает клинический аргумент о том, что недавно диагностированный диабет, вероятно, вызван резистентностью к инсулину — неспособностью клеток правильно поглощать сахар в крови в ответ на инсулин, что приводит к более высокому, чем обычно, накоплению глюкозы в крови. – а не из-за дефицита инсулина, вызванного прямым и необратимым повреждением бета-клеток, вырабатывающих инсулин.
«Наши результаты показывают, что острая резистентность к инсулину является основным механизмом, лежащим в основе вновь диагностированного диабета у большинства пациентов с COVID-19, и что дефицит инсулина, если он вообще возникает, обычно не является постоянным», — говорит Кромер. «Эти пациенты могут нуждаться в инсулине или других лекарствах только в течение короткого времени, и поэтому очень важно, чтобы врачи внимательно следили за ними, чтобы увидеть, улучшится ли их состояние и когда».
Кромер — преподаватель медицины в Гарвардской медицинской школе (HMS). Старший автор Дебора Векслер, доктор медицинских наук, является адъюнкт-профессором медицины в HMS, заместителем клинического руководителя диабетического отделения MGH и клиническим директором диабетического центра MGH. Соавтор Мелисса Путман, доктор медицины, доцент кафедры педиатрии в HMS и лечащий врач эндокринологии в MGH.
О Больнице общего профиля Массачусетса
Больница общего профиля Массачусетса, основанная в 1811 году, является первоначальной и крупнейшей учебной больницей Гарвардской медицинской школы. Mass General Research Institute проводит крупнейшую в стране исследовательскую программу на базе больниц, с годовой исследовательской деятельностью на сумму более 1 миллиарда долларов и включает более 9500 исследователей, работающих в более чем 30 институтах, центрах и отделах. В августе 2021 года Mass General заняла 5-е место в 9-м рейтинге.0014 US News & World Report список «Лучших больниц Америки».
Mass General Research Institute проводит крупнейшую в стране исследовательскую программу на базе больниц, с годовой исследовательской деятельностью на сумму более 1 миллиарда долларов и включает более 9500 исследователей, работающих в более чем 30 институтах, центрах и отделах. В августе 2021 года Mass General заняла 5-е место в 9-м рейтинге.0014 US News & World Report список «Лучших больниц Америки».
Диабет 1 типа | Texas DSHS
Диабет 1 типа (ранее называвшийся юношеским диабетом или инсулинозависимым диабетом) приводит к слишком высокому уровню глюкозы в крови (или сахара в крови). Это происходит, когда ваша поджелудочная железа не вырабатывает достаточно инсулина или вообще перестает его вырабатывать. Инсулин в вашем теле помогает переносить сахар в крови в клетки вашего тела, где он используется в качестве топлива.
Диабет 1 типа возникает, когда в организме возникает «аутоиммунная реакция», заставляющая организм разрушать клетки поджелудочной железы, вырабатывающие инсулин (бета-клетки). Диабет 1 типа обычно диагностируют у детей, подростков и молодых людей, но он может развиться в любом возрасте. Встречается гораздо реже, чем диабет 2 типа; только около 5 процентов людей с диабетом имеют тип 1.
Диабет 1 типа обычно диагностируют у детей, подростков и молодых людей, но он может развиться в любом возрасте. Встречается гораздо реже, чем диабет 2 типа; только около 5 процентов людей с диабетом имеют тип 1.
Для появления симптомов могут потребоваться месяцы или годы, но когда они появляются, они могут быть серьезными. Некоторые из наиболее распространенных симптомов:
- Повышенная жажда/голод
- Сухость во рту
- Тошнота/рвота
- Боль в животе
- Частое мочеиспускание
- Необъяснимая потеря веса
- Усталость
- Затуманенное зрение
- Тяжелое, затрудненное дыхание
- Частые инфекции кожи, мочевыводящих путей или влагалища
В экстренных случаях у людей с диабетом может возникнуть дрожь, спутанность сознания, учащенное дыхание, боль в животе, потеря сознания и фруктовый запах изо рта.
Как диагностируется диабет 1 типа? Если у вас есть симптомы диабета 1 типа, обратитесь к врачу. Вы можете узнать, есть ли он у вас, сдав простой анализ крови. Если ваш врач считает, что у вас диабет 1 типа, ваша кровь также может быть проверена на наличие «аутоантител», которые показывают, что ваш организм атакует сам себя. Вы также можете проверить свою мочу на «кетоны», которые вырабатываются, когда ваше тело сжигает жир для получения энергии. Ни аутоантител, ни кетонов при диабете 2 типа нет.
Вы можете узнать, есть ли он у вас, сдав простой анализ крови. Если ваш врач считает, что у вас диабет 1 типа, ваша кровь также может быть проверена на наличие «аутоантител», которые показывают, что ваш организм атакует сам себя. Вы также можете проверить свою мочу на «кетоны», которые вырабатываются, когда ваше тело сжигает жир для получения энергии. Ни аутоантител, ни кетонов при диабете 2 типа нет.
Диабет 1 типа нельзя предотвратить, но вы можете с ним жить, если вы справитесь с ним.
Как справиться с болезнью?Многие люди с диабетом 1 типа проживают долгую и здоровую жизнь. Ключом к хорошему здоровью является поддержание уровня сахара в крови в пределах диапазона, указанного врачом. Вам нужно будет часто проверять их и корректировать инсулин, питание и действия, чтобы это произошло.
Любой человек с диабетом 1 типа должен ежедневно делать инъекции инсулина (или носить инсулиновую помпу) для контроля уровня сахара в крови.
Вам также необходимо регулярно проверять уровень сахара в крови. Ваш врач скажет вам, как часто его нужно проверять и каковы должны быть ваши целевые уровни. Если диабет не лечить, могут возникнуть осложнения.
Ваш врач скажет вам, как часто его нужно проверять и каковы должны быть ваши целевые уровни. Если диабет не лечить, могут возникнуть осложнения.
Диабет 1 типа не связан с диетой и образом жизни, но они важны для его лечения. Вы должны сбалансировать дозу инсулина и пищу, которую вы едите, с любой деятельностью, даже с работой по дому или во дворе.
Проверяйте уровень сахара в крови до, во время и после занятий, чтобы узнать, как это влияет на вас. Некоторые вещи заставят ваш уровень сахара в крови подняться; другие не будут. Всегда ешьте углеводы, чтобы уровень сахара в крови не упал слишком низко.
Вам также необходимо понимать, как пища влияет на уровень сахара в крови. Как только вы узнаете, какую роль играют углеводы, жиры и белки, вы сможете составить план здорового питания, чтобы поддерживать уровень сахара в крови на должном уровне. Педагог по диабету или зарегистрированный диетолог могут помочь вам начать.