Содержание
Из практики врачей родильного дома в составе многопрофильного стационара
Хотим поделиться с коллегами и читателями нашего сайта интересным с нашей точки зрения случаем из совместной практики акушеров и хирургов. Данный клинический случай акцентирует внимание акушеров-гинекологов на масках хирургической патологии у беременных женщин. Пациентки связывают наличие болей в животе с угрозой прерывания беременности и поступают в родильный дом с таким диагнозом. При подозрении на хирургическую патологию органов брюшной полости у беременных преимуществом работы родильного дома в структуре многопрофильного стационара является консультация врача-хирурга по cito.
В родильный дом филиала ГКБ № 52 бригадой СМП доставлена беременная пациентка с жалобами на тянущие боли внизу живота и в пояснице. В приемном отделении установлен диагноз: Беременность 32-33 недели. Поперечное положение плода. Угроза преждевременных родов. После дообследования принято решение в условиях отделения патологии беременности провести динамическое наблюдение за беременной, состоянием внутриутробного плода и начать терапию, направленную на пролонгирование беременности.
Утром следующего дня у пациентки появились схваткообразные боли в нижних отделах живота и левой подвздошной области, тошнота, общая слабость. Была назначена терапия, снижающая тонус матки, взяты анализы крови и мочи. В связи с нарастанием болевого синдрома осмотрена хирургом. В анализе крови — повышение уровня лейкоцитов. При ультразвуковом исследовании органов брюшной полости обращали на себя внимание очаговые изменения участка тонкой кишки в виде отека, отсутствие перистальтики, сепарация листков брюшины до 1 см, выпот в брюшной полости в незначительном количестве. С предварительным диагнозом «перитонит?» пациентка переведена в отделение реанимации и интенсивной терапии ГКБ № 52.
Исходя из истории заболевания, клинического состояния, данных обследования, консилиумом выставлен диагноз «перитонит». Пациентке было показано оперативное вмешательство в экстренном порядке по жизненным показаниям. Операцию предполагалось провести в два этапа: кесарево сечение внебрюшинным доступом бригадой акушеров-гинекологов, с последующей лапаротомией и ревизией брюшной полости бригадой хирургов.
Проведена операция в объеме:
- Кесарево сечение в нижнем маточном сегменте.
- Срединная лапаротомия. Обструктивная резекция сигмовидной кишки. Санация и дренирование брюшной полости.
В ходе первого этапа операции — кесарева сечения — извлечена живая недоношенная девочка массой 1940 гр, 43 см, с оценкой по шкале Апгар 6-7 баллов. В ходе второго этапа бригада хирургов определила, что имеет место гнойное расплавление воспалительного инфильтрата стенки сигмовидной кишки. Наиболее частой причиной образования подобных инфильтратов является дивертикулез (воспаление патологического выпячивания стенки кишки). Принято решение о необходимости обструктивной резекции сигмовидной кишки (удаление участка кишки) с выведением колостомы на переднюю брюшную стенку для того, чтобы временно выключить из процесса пищеварения разрушенную гнойным расплавлением часть толстой кишки.
Послеоперационный период протекал без осложнений. Дренажи из брюшной полости удалены на 4-5 сутки. На 6 сутки пациентка выписана. Женщине предстоит наблюдение хирургом и гинекологом по месту жительства с дальнейшим решением вопроса об операции по восстановлению целостности кишечника (через 2-3 месяца). В ГКБ № 52 реконструктивные операции по показаниям выполняются лапароскопически и требуют госпитализации примерно на неделю.
Дренажи из брюшной полости удалены на 4-5 сутки. На 6 сутки пациентка выписана. Женщине предстоит наблюдение хирургом и гинекологом по месту жительства с дальнейшим решением вопроса об операции по восстановлению целостности кишечника (через 2-3 месяца). В ГКБ № 52 реконструктивные операции по показаниям выполняются лапароскопически и требуют госпитализации примерно на неделю.
При гистологическом исследовании удаленного участки кишки установлено экстрагенитальное эндометриоидное поражение стенки сигмовидной кишки с характерной децидуальной трансформацией, перфорацией и фибринозно-гнойным перитонитом.
Новорожденная в течение 2-х суток находилась под наблюдением детских реаниматологов родильного дома, затем была переведена в Детскую городскую клиническую больницу им. Н. Ф. Филатова. После выписки мамы из больницы девочка также выписана домой.
Для неспециалистов:
Эндометриоз (endometriosis: греч. endo внутри + metra матка +osis патология) — заболевание, при котором в различных органах наблюдается патологический рост ткани, похожей по своему строению и функции на эндометрий (слизистую оболочку тела матки). При экстрагенитальном эндометриозе патологический процесс чаще локализуется в прямой, сигмовидной, слепой кишке и аппендиксе, мочеточниках, мочевом пузыре, реже — в тонкой кишке.
При экстрагенитальном эндометриозе патологический процесс чаще локализуется в прямой, сигмовидной, слепой кишке и аппендиксе, мочеточниках, мочевом пузыре, реже — в тонкой кишке.
Поскольку при беременности защитные силы организма определенным образом ослабевают, клиническая картина воспалительных заболеваний в брюшной полости может носить стертый характер, и типичные симптомы заболевания могут проявляться только при распространенном процессе. Боли в животе могут быть не столь выраженными, при этом на первый план выходят симптомы интоксикации, повышение температуры, тошнота, рвота, вздутие живота, нарушение перистальтики. Важное диагностическое значение имеет картина крови (лейкоцитоз), который позволяет предполагать наличие деструктивного процесса с высокой долей вероятности при четком локальном характере боли.
Эндометриоидное поражение кишечника с децидуальными изменениями, с формированием специфических эпителиоидно-клеточных гранулем с изъязвлением и прободением, приведшей к фибринозно-гнойному перитониту — редкий случай в практике хирургов и акушеров-гинекологов.
что такое, чем опасен, как лечить
Александр Натрошвили
Главный хирург и медицинский директор GMS Hospital
Часть женщин после родов может и не знать, что у них была такая проблема, как диастаз, потому что иногда он бывает незаметным и проходит самостоятельно. Однако у другой части заболевание проявляется сильнее – и лучше бы распознать его на первых стадиях и вылечить.
О том, что такое диастаз, почему появляется и что с ним делать, мы поговорили с главным хирургом и медицинским директором GMS Hospital Александром Натрошвили.
Что такое диастаз и почему он возникает?
Диастаз (от греч. diastasis – разделение) – это расхождение прямых мышц живота в стороны с растяжением соединительной ткани между ними – ее называют белой линией. Происходит это на уровне пупка, выше или ниже. Напомним, что прямые мышцы – это те, что формируют кубики пресса.
Диастаз возникает при длительном растяжении передней брюшной стенки.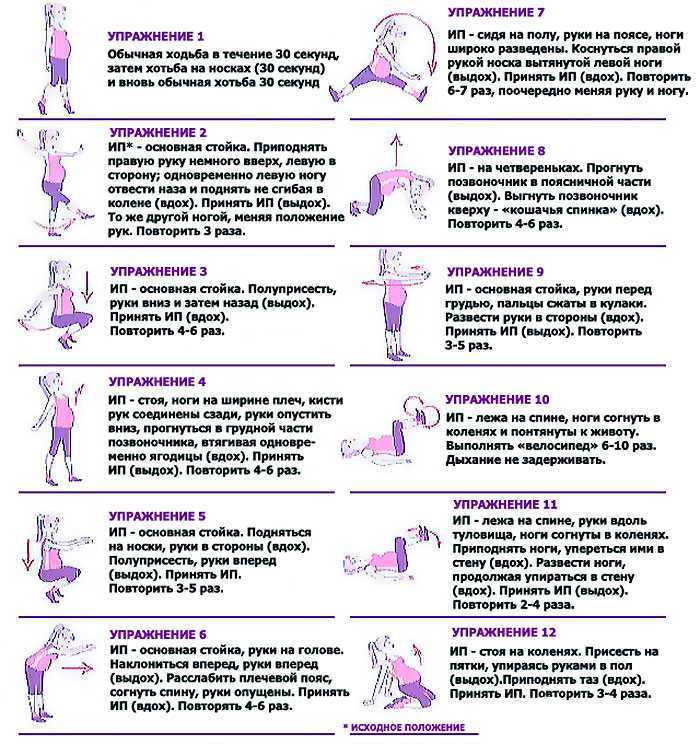
Такие изменения передней брюшной стенки – физиологичны, то есть нормальны. Без них ребенок не поместился бы в животе мамы. Растяжение усиливают также гормональные перестройки и подготовка организма к родам.
После появления малыша на свет передняя брюшная стенка начинает восстанавливать структуру. Через 6 месяцев диастаз можно обнаружить у 60% женщин, а через 12 – уже у 33%. Если через полгода проблема не прошла, и ее не лечат, она будет заметной и может привести к образованию пупочной грыжи.
Еще одна причина диастаза – лишний вес, когда избыточная жировая ткань растягивает переднюю брюшную стенку. Поэтому у мужчин эта проблема тоже может быть.
Чем опасен диастаз?
Мы уже выяснили, что диастаз после беременности – нормальное, физиологическое явление. Сам по себе он опасности для жизни не представляет.
Однако запускать проблему не стоит, она может приводить к неприятным симптомам. Например, у 20% пациенток встречается хроническая поясничная или тазовая боль. Появляется и эстетический дефект, зачастую именно он приводит к врачу большинство пациенток. Также иногда нарушаются функции тазового дна – вплоть до недержания мочи при физической нагрузке. Более серьезную угрозу здоровью представляют грыжи белой линии живота, в том числе пупочные. При диастазе риск их образования многократно увеличивается.
С какой вероятностью появится диастаз?
Факторы, которые повышают риск развития диастаза:
- несколько беременностей, особенно если между ними прошло менее года;
- возраст старше 35 лет;
- рождение близнецов;
- большой вес малыша при рождении;
- естественные роды – потуги увеличивают внутрибрюшное давление;
- астенический (худощавый) тип телосложения.
В некоторой степени растяжение мышц будет у всех после родов. Примерно у 65% самостоятельно восстанавливается брюшная стенка и сокращается белая линия. В норме у рожавшей женщины ее ширина должна быть не больше 23 мм.
Примерно у 65% самостоятельно восстанавливается брюшная стенка и сокращается белая линия. В норме у рожавшей женщины ее ширина должна быть не больше 23 мм.
Примерно у трети расширение белой линии сохранится: это будет визуально заметно и может привести к вышеперечисленным симптомам.
Как снизить риски появления диастаза?
Не допускайте избыточного набора веса во время беременности – в этом поможет умеренная физическая активность и правильное питание. Также не поднимайте тяжести. Помните, что любое натуживание и повышение внутрибрюшного давления увеличивает вероятность развития диастаза. Не вставайте с кровати резко и прямо, лучше повернитесь на бок и обопритесь руками, чтобы аккуратно сесть, а затем встать.
Избегайте динамических нагрузок на брюшной пресс с 12-й недели беременности и в послеродовом периоде – классические упражнения вроде скручиваний, подъемов ног и туловища могут усугубить ситуацию.
Можно ли самостоятельно определить, есть ли диастаз?
Да, это легко сделать. Ложитесь на спину, приподнимайте голову и плечи, смотрите на живот, если видите посередине «валик» или, наоборот, «провал», – у вас диастаз. Вы можете нащупать его – надавите чуть выше пупка: если пальцы провалились, значит, проблема есть. Насколько она выражена, и что с этим делать, ответит уже доктор.
Ложитесь на спину, приподнимайте голову и плечи, смотрите на живот, если видите посередине «валик» или, наоборот, «провал», – у вас диастаз. Вы можете нащупать его – надавите чуть выше пупка: если пальцы провалились, значит, проблема есть. Насколько она выражена, и что с этим делать, ответит уже доктор.
К какому врачу обратиться?
Проблемами диастаза в основном занимаются хирурги. Нужно найти специалиста с большим опытом в этой теме. В идеале, он должен сделать УЗИ и определить точную степень расхождения мышц, а затем назначить лечение.
Может ли диастаз пройти самостоятельно?
Если после рождения малыша прошло больше 12 месяцев – нет, белая линия уже не сможет сама прийти в норму. Но иногда женщины и не знают, что у них был диастаз, так как он был маловыраженный и в течение 6–12 месяцев пропал самостоятельно. Мы рекомендуем после родов обратиться к доктору, чтобы он проверил состояние мышц, и при необходимости вы сразу начали лечение.
Как вылечить диастаз?
При широком диастазе восстановить строение брюшной стенки и белой линии получится только с помощью операции.
На первых стадиях выполняют комплексы физических упражнений. Они ничего не сделают с самой белой линией, ведь это соединительная ткань, неспособная увеличиваться в размерах, чтобы вернуться к прежнему состоянию. Но тренировки помогут улучшить форму живота, сделать его подтянутым за счет приведения мышц в тонус.
Какие физические упражнения можно выполнять?
Начнем с тех, что выполнять нельзя. Это все варианты базовых упражнений с дополнительным весом, например, становая или румынская тяга, приседания. Также аккуратно нужно подходить к тренировкам мышц брюшного пресса. Мы не рекомендуем делать скручивания, классическую планку, подъемы ног в висе и т.п.
Вместо этого, нужно укреплять глубокие мышцы кора. Выбирайте такие упражнения, как боковая планка, «вакуум», «кошка», гимнастика Кегеля (тренировка мышц тазового дна). Они помогут с восстановлением и укреплением.
Самое простое упражнение – «вакуум». Сделайте глубокий вдох, затем выдох и сократите мышцы живота, прижимая пупок к позвоночнику. Зафиксируйтесь в этом положении на 5–10 секунд, а потом расслабьтесь. Повторите 3–4 раза. Лучше всего делать «вакуум» утром натощак, и когда не идет менструация.
Зафиксируйтесь в этом положении на 5–10 секунд, а потом расслабьтесь. Повторите 3–4 раза. Лучше всего делать «вакуум» утром натощак, и когда не идет менструация.
Упражнение «кошка» поможет укрепить брюшной пресс и подтянуть живот. Для его выполнения встаньте на четвереньки, проверьте, чтобы ладони стояли на ширине плеч. На вдохе округлите спину, шею, опустите голову и втяните живот как можно ближе к позвоночнику. На выдохе прогнитесь в спине, тянитесь затылком к копчику. Сделайте около 8 повторений.
Когда необходимо хирургическое вмешательство?
Хирургическое лечение планируют, если кроме диастаза появилась еще и грыжа. В этом случае упражнения бессильны и только увеличивают риск осложнений.
Диастаз более 4 см приводит к эстетическому и функциональному дефекту, его также можно исправить только хирургическим путем. Еще одно показание к операции – отсутствие эффекта от тренировок в течение 6 месяцев.
Насколько сложная будет операция?
Для хирурга – непростая, ведь это тщательная реконструкция передней брюшной стенки. Насколько легко ее перенесет пациент, зависит от варианта операции. Существует два вида:
Насколько легко ее перенесет пациент, зависит от варианта операции. Существует два вида:
- «Открытая» в сочетании с абдоминопластикой (удаление излишков кожи в брюшной стенке). После операции у женщины будет подтянутый эстетичный живот. Однако будет виден довольно широкий косметический шов, обычно хирурги «прячут» его в зону бикини.
- Лапароскопическая пластика диастаза. В современных клиниках применяют вариант «эндоскопической» операции, то есть работают в слоях передней брюшной стенки. Это хоть и сложнее для хирурга, но безопаснее для пациента. При этом можно достичь лучшего косметического результата – останется три небольших рубчика в зоне бикини или по ходу рубца от кесарева сечения. Через полгода они будут практически незаметны.
Современные малотравматичные методики делают период реабилитации коротким. В хороших клиниках срок госпитализации редко превышает два дня, после чего пациенты возвращаются к своей ежедневной деятельности. Через 3–4 недели можно заниматься аэробными видами спорта, а через 3 месяца – снимаются практически все ограничения физической активности.
Операция избавит от диастаза навсегда? Или могут быть рецидивы?
100% гарантии в хирургии не бывает. Однако при правильном подборе варианта операции и ее надлежащем выполнении риск рецидива низкий. В практике современных клиник он не превышает 0,5%.
При простом «ушивании» широкого диастаза, без укрепления белой линии специальным имплантом, риск рецидива достигает 18–25% (по данным мировой литературы).
Если вылечить диастаз, появится ли он после следующих родов?
Необязательно, но риск повторного появления при беременности сильно увеличивается. Мы рекомендуем делать операцию по восстановлению передней брюшной стенки после всех планируемых родов.
Причины и советы по облегчению
Во время беременности женщины часто испытывают широкий спектр неприятных симптомов. Одной из распространенных жалоб является боль в ребрах, которая имеет несколько возможных причин, которые различаются в зависимости от триместра.
В большинстве случаев причина боли в ребрах безвредна.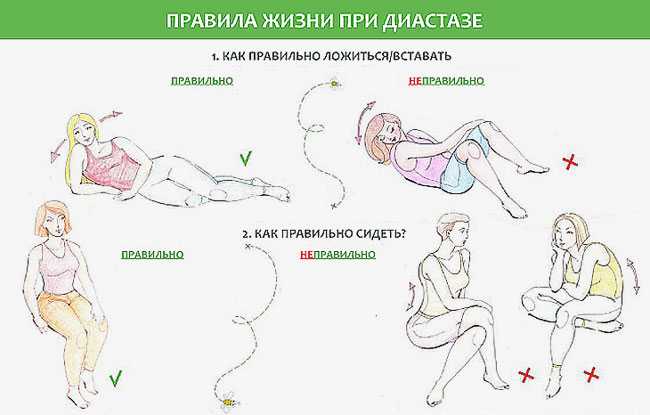 Растущий плод часто вызывает боли вокруг ребер из-за их положения в утробе матери. Реже медицинские осложнения могут вызвать боль в ребрах, поэтому важно знать настораживающие признаки.
Растущий плод часто вызывает боли вокруг ребер из-за их положения в утробе матери. Реже медицинские осложнения могут вызвать боль в ребрах, поэтому важно знать настораживающие признаки.
В этой статье мы рассмотрим, что может вызывать боль в ребрах при беременности, как облегчить боль и когда обратиться к врачу.
Наиболее частые причины болей в ребрах во время беременности зависят от триместра. В этом разделе мы рассмотрим возможные причины и причины их возникновения.
Давление растущего плода
Поделиться на PinterestПоложение плода в утробе матери может вызвать боль в ребрах.В конце второго триместра и в третьем триместре матка расширяется вверх, чтобы вместить развивающийся плод. По мере того, как плод становится все больше и больше, он может начать давить на ребра.
Перенос лишнего веса плода также может увеличить нагрузку на мышцы вокруг живота, что, в свою очередь, может оказать давление на реберные мышцы, вызывая мышечные боли.
Эта боль обычно от легкой до умеренной. Если боль сильная, лучше обратиться к врачу.
Если боль сильная, лучше обратиться к врачу.
Положение плода
Обычно ближе к концу второго триместра плод меняет положение и переворачивается вверх ногами так, что головка обращена вниз, а ножки направлены к ребрам.
В этом новом положении плод может давить на ребра. Их движения также начинают воздействовать на тело женщины. Движения их рук и ног, особенно удары ногами, могут вызывать боли в ребрах и других местах.
Беременная женщина обычно ощущает такую боль в ребрах непосредственно под грудью с той стороны, где находится ребенок. Узнайте больше о положении ребенка в утробе матери здесь.
Боль в круглой связке
Боль в круглой связке является распространенной жалобой при беременности. Круглые связки представляют собой пару тяжей фиброзной ткани, которые соединяют переднюю часть матки с пахом. По мере роста матки во время беременности она может давить на круглые связки, что может вызывать резкую боль при движении.
Боль в круглой связке может возникать в любое время примерно с начала второго триместра. Женщины могут чувствовать боль вокруг ребер, спины или таза.
Женщины могут чувствовать боль вокруг ребер, спины или таза.
Камни в желчном пузыре
Беременные женщины имеют более высокий риск развития камней в желчном пузыре, чем другие люди, из-за повышения уровня эстрогена и затрудненного опорожнения желчного пузыря.
По данным одного исследования, примерно у 12% беременных женщин образуются камни в желчном пузыре.
Камни в желчном пузыре могут вызывать или не вызывать симптомы. Когда они это делают, люди обычно испытывают боль в верхней правой части живота.
Камни в желчном пузыре могут появиться в любое время во время беременности. Некоторым женщинам может потребоваться операция по их удалению после беременности.
Инфекция мочевыводящих путей
Поделиться на PinterestРиск развития ИМП у женщин увеличивается во время беременности.Женщины имеют более высокий риск развития инфекции мочевыводящих путей (ИМП) во время беременности, особенно в третьем триместре.
Беременность может изменить бактерии в мочевыводящих путях, и у женщин могут возникнуть трудности с опорожнением мочевого пузыря, если плод давит на него. Оба эти фактора увеличивают риск ИМП.
Оба эти фактора увеличивают риск ИМП.
Без лечения ИМП может вызвать боль в почках, которая может ощущаться как боль в ребрах.
Человек должен обратиться к врачу, если у него есть следующие симптомы, так как у него может быть ИМП:
- жжение при мочеиспускании
- учащение мочеиспускания
- плохой отток мочи
- лихорадка или озноб
- боль в мочевого пузыря или около почек
Изжога
Во время беременности в организме вырабатывается гормон релаксин. Этот естественный гормон отвечает за помощь мышцам и связкам в подготовке к родам.
Релаксин может вызывать боль в различных частях тела, в том числе вокруг таза и под ребрами. Иногда эта боль может быть вызвана изжогой. Релаксин вызывает изжогу, потому что он расслабляет пищевод, трубку, по которой пища поступает изо рта в желудок, позволяя желудочной кислоте подниматься выше, чем обычно.
Изжога может начаться уже в первом триместре и продолжаться на протяжении всей беременности.
Запор
Запор вызывает боль в животе и нечастые или замедленные испражнения, которые при возникновении могут быть затрудненными. Иногда беременная женщина может чувствовать боль, связанную с запором, в верхней части живота, под ребрами.
Узнайте больше о запорах во время беременности здесь.
Преэклампсия
Преэклампсия и HELLP-синдром, который врачи считают вариантом преэклампсии, являются двумя осложнениями, которые могут возникать во время беременности и вызывать боль под ребрами.
Боль в правом верхнем квадранте, которую могут вызывать преэклампсия и HELLP-синдром, — это боль в печени. Люди испытывают боль в печени по-разному. Некоторые ощущают это как боль в плече, в то время как другие ощущают боль возле линии бюстгальтера или испытывают серьезную изжогу, не реагирующую на антациды.
Как преэклампсия, так и HELLP-синдром возникают в конце второго триместра и в третьем триместре.
Signs and symptoms include:
- protein in the urine
- high blood pressure
- headaches that do not respond to medication
- malaise
- return of nausea
- severe heartburn
- difficulty urinating
- swelling in the hands и лицо
- внезапная прибавка в весе
- нарушения зрения, включая пятна, называемые мушками под глазами
- боль в правом верхнем квадранте живота
Преэклампсия и синдром HELLP являются опасными осложнениями беременности, которые могут угрожать жизни как женщины, так и ребенка.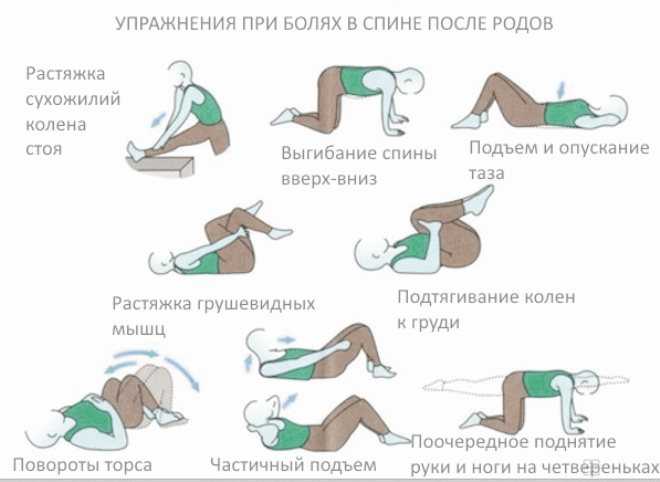 Эти проблемы требуют незамедлительного медицинского вмешательства.
Эти проблемы требуют незамедлительного медицинского вмешательства.
Если у женщины преэклампсия, врач может порекомендовать досрочное родоразрешение, если преимущества перевешивают риски. Если такие симптомы, как высокое кровяное давление, не исчезают, женщине может потребоваться прием лекарств от кровяного давления после родов.
Поделиться на PinterestВрач может провести медицинский осмотр, чтобы оценить боль в ребрах во время беременности.
Врач часто проводит медицинский осмотр, чтобы определить причину боли в ребрах.
Они также будут задавать вопросы о симптомах женщины, ее проблемах, сроке родов и других факторах. В большинстве случаев они проверят артериальное давление женщины.
В зависимости от стадии беременности врач, скорее всего, некоторое время будет наблюдать за плодом, чтобы убедиться, что его частота сердечных сокращений постоянна.
Если врач подозревает ИМП или другую инфекцию или состояние, он может запросить образец мочи. Если они все еще не уверены, что вызывает боль, они могут заказать анализ крови.
Если они все еще не уверены, что вызывает боль, они могут заказать анализ крови.
Некоторая боль в ребрах может быть неизбежным следствием того, что ребенок давит на ребра или пинает их. В этих случаях могут помочь теплые ванны и обезболивающие препараты с одобрения врача. Мягкие упражнения также часто помогают бороться с болями, связанными с беременностью.
Лечение боли в ребрах зависит от причины. Например, женщины с ИМП могут принимать антибиотики для лечения инфекции. Если проблема связана с камнями в желчном пузыре, женщине может потребоваться операция по их удалению после родов.
Другие меры, которые женщина может предпринять для лечения боли в ребрах в домашних условиях, включают:
- Регулярные и легкие физические упражнения. Особенно полезна растяжка. Женщины могут попробовать некоторые упражнения для беременных, используя мяч для упражнений, чтобы растянуть мышцы спины и груди. Узнайте больше о физических упражнениях во время беременности здесь.

- Использование грелки. Пока она не слишком теплая, грелка должна быть безопасным способом облегчить боль во время беременности. Узнайте больше здесь.
- Разговор с мануальным терапевтом, который специализируется на беременности. Они могут предложить упражнения, изменение позы и другие способы облегчения мышечно-скелетной боли.
- Пробовать йогу. Йога — это мягкий и эффективный способ растянуть мышцы и суставы во время беременности. Эта растяжка может облегчить целый ряд болей, включая боль в спине, ребрах и суставах.
- Носить свободную одежду. Тесная или тесная одежда может усугубить боли при беременности.
Как и многие боли во время беременности, боль в ребрах является нормальным явлением и обычно не вызывает беспокойства. Если боль возникает наряду с другими симптомами, такими как лихорадка, высокое кровяное давление или пятна перед глазами, женщине следует как можно скорее обратиться к врачу.
Не нажимайте туда! Запрещенные точки акупунктуры для беременных |
По мере роста популярности акупунктуры росла и известность о так называемых «запретных точках» беременности. Как человек, переживший пару беременностей, я хорошо знаю, какое беспокойство может вызвать то, что такой маленький и уязвимый человек так зависит от вашей заботы. Беременность может сделать самые приятные ежедневные встречи опасными: бутерброды с индейкой, консервированный тунец, краска для волос, педикюр, массаж.
Как человек, переживший пару беременностей, я хорошо знаю, какое беспокойство может вызвать то, что такой маленький и уязвимый человек так зависит от вашей заботы. Беременность может сделать самые приятные ежедневные встречи опасными: бутерброды с индейкой, консервированный тунец, краска для волос, педикюр, массаж.
В школе акупунктуры я узнала (как и все акупунктуристы) об определенном наборе точек, которые не следует использовать во время беременности из-за боязни родов или иного риска для беременности. Я действительно считаю, что знать об этих точках очень важно, но я также думаю, что их опасность сильно преувеличена, особенно среди населения в целом. Исследования, изучающие побочные эффекты иглоукалывания для беременных женщин, не выявили увеличения числа выкидышей, преждевременных родов или какой-либо другой опасности для беременности.
Педикюр и массаж
Одной из областей, в которой беременные женщины испытывают большой страх, является массаж или педикюр. Существует необоснованное мнение, что массажист или маникюрный мастер могут нечаянно надавить на одну из «запрещенных» точек, что приведет к выкидышу или родам. Пожалуйста, я призываю вас, сходите на массаж или педикюр! Опасности нет!
Существует необоснованное мнение, что массажист или маникюрный мастер могут нечаянно надавить на одну из «запрещенных» точек, что приведет к выкидышу или родам. Пожалуйста, я призываю вас, сходите на массаж или педикюр! Опасности нет!
При средней здоровой беременности никакое давление или воздействие на эти точки акупунктуры не окажет вредного воздействия. Чтобы дать немного перспективы, когда я работаю с женщинами в сроке и пытаюсь вызвать роды, я заставляю их глубоко нажимать на эти точки в течение нескольких минут, пару раз в день, чтобы ускорить трудовой процесс. Даже глубокий массаж не даст точкам такой стимуляции.
Женщинам с угрозой выкидыша или преждевременными родами следует избегать интенсивного прямого давления на «запрещенные точки». Вы можете чувствовать себя более комфортно во время массажа, если знаете, какие точки могут быть проблемными, на тот случай, если ваш терапевт этого не сделает.
«Запретные точки» беременности
Селезенка 6
Точка Селезенка 6 расположена на внутренней стороне голени, примерно на ширину ладони выше лодыжки. Эта точка очень часто используется для усиления кровообращения в матке, а также для стимуляции сокращений матки для начала родов. Как одну из самых сильных точек, вызывающих схватки, ее не следует использовать до 38 недель беременности.
Эта точка очень часто используется для усиления кровообращения в матке, а также для стимуляции сокращений матки для начала родов. Как одну из самых сильных точек, вызывающих схватки, ее не следует использовать до 38 недель беременности.
Мочевой пузырь 60
Мочевой пузырь 60 расположен на внешней стороне лодыжки, сразу за голеностопной костью и перед ахилловым сухожилием. Эта точка чаще всего используется при болях в пояснице, поскольку считается очень эффективной точкой для раскрытия, создания пространства и увеличения движения в пояснице. Однако этот момент также можно считать проблемным для беременности по той же причине. Вынашивание беременности требует немалой силы и удержания в этом же состоянии тела.
Желчный пузырь 21
Если вы таинственным образом не избегали использования компьютера в течение последних 10 лет, у вас, вероятно, есть узкое место в акупунктурной точке Желчный пузырь 21. Эта точка обычно является излюбленным центром любого массажа плеч, и она ощущается здорово, что эта область работала. Обычно считается, что эта точка оказывает регулирующее влияние на тазовое дно, то есть ее можно использовать для усиления слабости и снятия избыточного напряжения. Беспокойство во время беременности заключается в том, что это вызовет слабость в области таза, которая отвечает за поддержание веса беременной. Если у вас в анамнезе несостоятельность шейки матки или преждевременные роды, вероятно, будет разумно проявлять осторожность и осторожность при работе с этой областью. Если у вас нормальная беременность, сделайте массаж плеч. Особенно в третьем триместре я обнаружил, что большинство женщин на самом деле держат слишком много напряжения в области таза (что может быть источником слабости), и им было бы очень полезно использовать эту точку. (Если вы сомневаетесь, спросите своего лечащего врача!)
Обычно считается, что эта точка оказывает регулирующее влияние на тазовое дно, то есть ее можно использовать для усиления слабости и снятия избыточного напряжения. Беспокойство во время беременности заключается в том, что это вызовет слабость в области таза, которая отвечает за поддержание веса беременной. Если у вас в анамнезе несостоятельность шейки матки или преждевременные роды, вероятно, будет разумно проявлять осторожность и осторожность при работе с этой областью. Если у вас нормальная беременность, сделайте массаж плеч. Особенно в третьем триместре я обнаружил, что большинство женщин на самом деле держат слишком много напряжения в области таза (что может быть источником слабости), и им было бы очень полезно использовать эту точку. (Если вы сомневаетесь, спросите своего лечащего врача!)
Толстая кишка 4
Последней «запрещенной точкой» для беременности является толстая кишка 4. Эта точка расположена на руке, в более толстой мышце между большим и указательным пальцами.
