Содержание
Поздняя беременность — Медицинский центр Медина +
Используется изображение Racool_studio с сайта Freepik
Поздняя беременность — это гестация, наступившая у женщины, возраст которой превышает 35 лет. Рождение первого ребенка нередко планируется после 30 лет. Это вполне объяснимо: молодые женщины откладывают рождение ребенка в связи с желанием сделать карьеру. Решить материальные и жилищные проблемы, да и просто выйти замуж. При этом после 30 лет возможность забеременеть значительно снижается – это связано со снижением количества овуляций, а также заболеваниями органов репродуктивной системы (миома матки, эндометриоз, непроходимость маточных труб). Если у женщины младше 30 лет шанс забеременеть в течение одного менструального цикла составляет 20%, то у женщины старше 38 лет всего лишь 5%. Как следствие в период беременности у женщин старшего возраста более чем в 3 раза возрастает риск выкидыша и риск развития различных заболеваний (щитовидной железы, диабета, гипертонии и т. п.).
п.).
Поздняя беременность причины.
Существует ряд биологических, медицинских и социальных предпосылок, способствующих наступлению беременности в более позднем возрасте:
- Бесплодие. Зачатию и вынашиванию плода препятствуют аномалии развития репродуктивных органов. Однако современные методы лечения и репродуктивные технологии позволяют забеременеть пациенткам, которые ранее не могли зачать ребенка. В некоторых случаях восстановление фертильности бывает длительным, гестация наступает после 35 лет.
- Откладывание беременности. Некоторые женщины сознательно переносят планы по созданию семьи, деторождению на более поздний возраст. Как следствие эти женщины хотят построить карьеру, выйти на более стабильный и высокий финансово-материальный уровень. В результате во многих развитых странах увеличиваются средний возраст наступления гестации.
- Незапланированная беременность. К 35-40 годам у большинства женщин вопросы планирования семьи решены.

Признаки поздней беременности.
О возможном наступлении гестации у женщин зрелого возраста могут свидетельствовать появление утренней тошноты, рвоты. Но и это еще не все. Также появляется отвращения к некоторым запахам, изменение пищевых пристрастий и нарушение аппетита. Как и в начале обычной беременности, пациентки жалуются на сонливость, перепады настроения, а также раздражительность.
Диагностика.
Задачами диагностического этапа являются подтверждение факта гестации. Раннее выявление возможных аномалий плода, динамическое наблюдение за его развитием, а также определение возможных рисков. Комплексное обследование включает такие лабораторные, инструментальные методы диагностики, как:
- Гинекологический осмотр.
- Иммунологические тесты на беременность.
- УЗИ ранних сроков беременности.

- Диагностика аномалий развития.
Во время беременности и родов женский организм испытывает значительные нагрузки на все жизненно важные органы. С удвоенной силой работают сердце, почки, печень, испытывают большое напряжение нервная, иммунная, эндокринная системы. Именно поэтому к беременности желательно подготовиться заранее, лучше всего — за 2-3 месяца до предполагаемого зачатия. Планирование беременности позволяет избежать многих проблем со здоровьем и повышает шансы на рождение здорового ребенка. Женщина должна заранее посетить гинеколога, стоматолога, а также терапевта, ЛОР-врача и, при необходимости, более узких специалистов, чтобы выявить и пролечить хронические заболевания. Кроме того, она должна сдать анализы на «скрытые» инфекции, которые протекают незаметно, но могут навредить ребенку, исследовать гормональный статус, сделать УЗИ органов малого таза и пройти другие необходимые исследования.
Любые лабораторные исследования, УЗИ органов малого таза, УЗИ плода на начальном этапе беременности, а также необходимые специалисты доступны в нашем медицинском центре.
Позаботьтесь о своем здоровье вовремя, не откладывайте визит в клинику!
Записаться на прием
Поздняя беременность. Что такое Поздняя беременность?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Поздняя беременность — это гестация, наступившая у женщины, возраст которой превышает 35 лет. В дополнение к характерным признакам обычной беременности у пациенток более выражены слабость и утомляемость, чаще возникают отеки нижних конечностей, пастозность лица, головные боли, приступы головокружений, тяжесть, болезненные ощущения внизу живота. Увеличивается вероятность развития осложнений. Поздняя беременность диагностируется при помощи гинекологического осмотра, иммунологических экспресс-методов, УЗИ матки. Медикаментозная терапия антибиотиками, гормональными, токолитическими, антиагрегантными и другими препаратами применяется только при наличии показаний.
Увеличивается вероятность развития осложнений. Поздняя беременность диагностируется при помощи гинекологического осмотра, иммунологических экспресс-методов, УЗИ матки. Медикаментозная терапия антибиотиками, гормональными, токолитическими, антиагрегантными и другими препаратами применяется только при наличии показаний.
МКБ-10
Z35.5 Z35.9
- Причины
- Патогенез
- Признаки поздней беременности
- Осложнения
- Диагностика
- Ведение поздней беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
С конца 1970-х и начала 1980-х годов в мире стремительно увеличивается число женщин, решившихся родить ребенка в 40 лет и даже позднее. К началу 2000-х количество 35-39-летних рожениц возросло на 90%, а частота зачатий в возрасте 40 и более лет — на 87%. В ряде случаев поздняя беременность является первой. Актуальность правильного сопровождения таких гестаций обусловлена повышенным риском акушерских осложнений и декомпенсации хронических заболеваний, которыми чаще страдают женщины среднего возраста.
Поздняя беременность
Причины
Оптимальным сроком для зачатия и вынашивания здорового ребенка является возрастной промежуток с 18 до 35 лет. Именно в этот период женщина имеет максимальную фертильность, а ее физическая форма позволяет родить с минимальным риском акушерских и экстрагенитальных осложнений. Однако существует ряд биологических, медицинских и социальных предпосылок, способствующих наступлению беременности в более позднем возрасте:
- Бесплодие.
 Зачатию и вынашиванию плода препятствуют аномалии развития репродуктивных органов, заболевания яичников (хронические оофориты, поликистоз, склерокистоз), фаллопиевых труб (сальпингиты, гидросальпинкс, спаечная болезнь, объемные процессы), матки и ее шейки (эндометриты, полипы, подслизистые миомы, цервициты, истмико-цервикальная недостаточность), спайки в малом тазу. Современные методы лечения и репродуктивные технологии позволяют забеременеть пациенткам, которые ранее не могли зачать ребенка. В некоторых случаях восстановление фертильности бывает длительным, гестация наступает после 35 лет.
Зачатию и вынашиванию плода препятствуют аномалии развития репродуктивных органов, заболевания яичников (хронические оофориты, поликистоз, склерокистоз), фаллопиевых труб (сальпингиты, гидросальпинкс, спаечная болезнь, объемные процессы), матки и ее шейки (эндометриты, полипы, подслизистые миомы, цервициты, истмико-цервикальная недостаточность), спайки в малом тазу. Современные методы лечения и репродуктивные технологии позволяют забеременеть пациенткам, которые ранее не могли зачать ребенка. В некоторых случаях восстановление фертильности бывает длительным, гестация наступает после 35 лет. - Откладывание беременности. Некоторые женщины сознательно переносят планы по созданию семьи, деторождению на более поздний возраст из-за желания построить карьеру, выйти на более стабильный и высокий финансово-материальный уровень, «пожить для себя». Определенную роль играет увеличение средней продолжительности жизни, расширение возможностей для образования и карьерного роста, эмансипация, изменение общественных взглядов на роль женщины, современные средства и методы контрацепции.
 В результате во многих развитых странах увеличиваются средний возраст наступления гестации (до 30 и больше лет), а также число поздних первородящих.
В результате во многих развитых странах увеличиваются средний возраст наступления гестации (до 30 и больше лет), а также число поздних первородящих. - Незапланированная беременность. К 35-40 годам у большинства женщин вопросы планирования семьи решены, зачатие может стать результатом пренебрежения контрацептивными средствами или неэффективности прежних методов предохранения. Так, нарушения менструального цикла, вызванные наступающим климаксом, снижают действенность физиологического метода контрацепции, основанного на расчете даты овуляции. После 35-40 лет женская фертильность существенно ухудшается, но это не говорит о развитии бесплодия. Свыше 70% беременностей, наступивших в позднем репродуктивном возрасте, завершаются медицинскими абортами.
Данные статистики свидетельствуют о постоянном росте процента разводов и числа женщин, вступающих в повторный брак. В подобных обстоятельствах решение родить «позднего» не первого ребенка может быть продиктовано желанием упрочить новую семью. Некоторые беременности зрелого возраста становятся результатом сознательного отказа от контрацепции, продиктованного религиозными взглядами и традициями семьи.
Некоторые беременности зрелого возраста становятся результатом сознательного отказа от контрацепции, продиктованного религиозными взглядами и традициями семьи.
Патогенез
Поздняя беременность развивается так же, как и у более молодых пациенток. Однако естественные возрастные изменения женского организма и характерные для зрелого возраста патологические расстройства оказывают влияние на течение ее отдельных этапов. Поскольку к 35 годам возрастает распространенность воспалительных заболеваний половых органов, приводящих к ухудшению проходимости маточных труб, возможно нарушение имплантации оплодотворенной яйцеклетки с формированием яичниковой, абдоминальной, трубной беременности. Морфологические изменения эндометрия, связанные с перенесенными инвазивными вмешательствами, воспалениями, наличием полипов, субмукозных узлов, способствуют внедрению плодного яйца в области шейки матки. Часто возникающий гормональный дисбаланс вызывает угрозу прерывания гестации и становится предпосылкой для нарушения нормальной сократительной активности миометрия.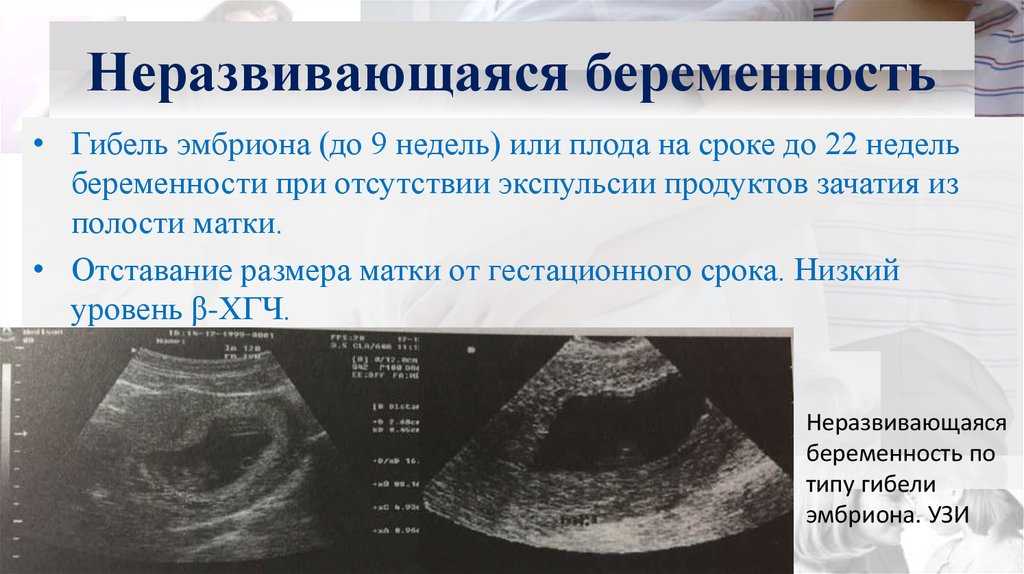
Признаки поздней беременности
О возможном наступлении гестации у женщин зрелого возраста могут свидетельствовать появление утренней тошноты, рвоты, отвращения к некоторым запахом, изменение пищевых пристрастий, нарушение аппетита. Как и в начале обычной беременности, пациентки жалуются на сонливость, перепады настроения, раздражительность, общее недомогание, приступы головокружений. У них учащается мочеиспускание, нагрубают и становятся более чувствительными грудные железы, появляется гиперпигментация ареолярной области, белой линии живота, пигментные пятна на лице. Более вероятными симптомами беременности считаются отсутствие менструаций, выделение молозива, заметное увеличение окружности живота. С 16-18 недели женщина начинает ощущать шевеление плода, со II триместра через брюшную стенку могут прощупываться его части.
Осложнения
Риск осложненного течения гестации у пациенток старшего возраста в 2-5 раз выше, чем у 20-30-летних. 35-39 лет — возрастной пик многоплодия, оказывающего повышенную нагрузку на организм женщины даже у молодых беременных. Нарушение проходимости труб и строения эндометрия из-за раннее перенесенных инвазивных вмешательств и заболеваний репродуктивной сферы увеличивает вероятность поздней внематочной беременности. У возрастных беременных в 2,7 раза чаще наблюдаются гестозы, в том числе в виде самой тяжелой формы — преэклампсии, в 4,5 раза — гестационный диабет, в 3,2 раза — явный диабет, требующий проведения инсулинотерапии.
35-39 лет — возрастной пик многоплодия, оказывающего повышенную нагрузку на организм женщины даже у молодых беременных. Нарушение проходимости труб и строения эндометрия из-за раннее перенесенных инвазивных вмешательств и заболеваний репродуктивной сферы увеличивает вероятность поздней внематочной беременности. У возрастных беременных в 2,7 раза чаще наблюдаются гестозы, в том числе в виде самой тяжелой формы — преэклампсии, в 4,5 раза — гестационный диабет, в 3,2 раза — явный диабет, требующий проведения инсулинотерапии.
Из-за гормонального дисбаланса, соматических расстройств, возрастания частоты генетических дефектов и хромосомных аберраций у плода (с 0,08% в 25 лет до 5% к 45 годам) вероятность самопроизвольного выкидыша повышается в 3 раза и достигает 33%. Преждевременные роды у женщин с поздней гестацией наступают в 4 раза чаще, причем, иногда их вызывают искусственно из-за выявленных осложнений. В результате возникновения хронической плацентарной недостаточности в 2 раза увеличивается частота рождения детей с недостаточным весом.
Поскольку в III триместре у беременных старше 40 лет восьмикратно повышается риск отслойки плаценты, антенатальная гибель плода встречается на 50% чаще, чем у молодых женщин. В родах у пациенток позднего возраста нередко наблюдаются слабость родовой деятельности, разрывы шейки матки, влагалища, промежности, гипотонические кровотечения, ДВС-синдром, острые экстрагенитальные патологии (инфаркт миокарда, инсульт, отслойка сетчатки). В 40% случаев 35-40-летним беременным выполняется кесарево сечение, после достижения 40 лет этот показатель достигает 47%. При поздних беременностях материнская смертность повышается вдвое.
Диагностика
Задачами диагностического этапа являются подтверждение факта гестации, раннее выявление возможных аномалий плода, динамическое наблюдение за его развитием, определение возможных рисков в период поздней беременности. Комплексное обследование включает такие физикальные, лабораторные, инструментальные методы диагностики, как:
- Гинекологический осмотр.
 О вероятной гестации свидетельствует синюшность слизистой оболочки вагины и маточной шейки. При бимануальной пальпации форма, размеры, консистенция матки изменены, определяются патогномоничные симптомы (Гегара-Горвица, Снегирева, Пискачека). По мере развития беременности в ходе осмотра на кресле оценивается состояние матки, во влагалище иногда выявляется патологическое содержимое, свидетельствующее об осложнениях.
О вероятной гестации свидетельствует синюшность слизистой оболочки вагины и маточной шейки. При бимануальной пальпации форма, размеры, консистенция матки изменены, определяются патогномоничные симптомы (Гегара-Горвица, Снегирева, Пискачека). По мере развития беременности в ходе осмотра на кресле оценивается состояние матки, во влагалище иногда выявляется патологическое содержимое, свидетельствующее об осложнениях. - Иммунологические тесты на беременность. Использование современных высокочувствительных методов экспресс-диагностики, основанных на определении в моче или сыворотке крови хорионического гонадотропина, позволяет с высокой вероятностью подтвердить факт гестации. Преимуществом иммунологических тестов является получение быстрых результатов и возможность проведения даже в домашних условиях при задержке очередной менструации.
- УЗИ ранних сроков беременности. Эхографический метод дает возможность визуализировать плодное яйцо в полости матки, начиная с 3-4 недели гестационного срока, хотя чаще обследование проводится между 6-10 неделями.
 УЗИ рекомендовано всем пациенткам с подозрением на беременность. В последующем ультразвуковое исследование применяется для контроля над развитием гестации (УЗИ-скрининг 1, 2, 3 триместра), состоянием плода (фетометрия) и матки.
УЗИ рекомендовано всем пациенткам с подозрением на беременность. В последующем ультразвуковое исследование применяется для контроля над развитием гестации (УЗИ-скрининг 1, 2, 3 триместра), состоянием плода (фетометрия) и матки. - Диагностика аномалий развития. С учетом риска хромосомных аберраций и геномных дефектов при поздних гестациях используют методы неинвазивной пренатальной диагностики, при помощи которых можно исследовать ДНК плода, циркулирующие в крови беременной. Высокой информативностью отличаются стандартный тест на 5 хромосомных аномалий и расширенный — на 10. По показаниям проводят инвазивные исследования — амниоцентез, биопсию хориона, кордоцентез, плацентоцентез.
Для оценки течения гестации и состояния женщины в динамике сравнивают показатели общего анализа крови, общего анализа мочи, данные биохимических исследований (уровень глюкозы крови и др.). При необходимости назначают лабораторные исследования для мониторинга беременности (определение уровней плацентарного лактогена, плацентарного фактора роста, свободного b-ХГЧ, свободного эстриола, трофобластического β-1-гликопротеина). Для исключения инфекций, приводящих к внутриутробному поражению плода, беременную обследуют на TORCH-комплекс. Пациентку консультируют терапевт, офтальмолог, невропатолог, по показаниям осматривают уролог, кардиолог, эндокринолог, инфекционист, пульмонолог и другие профильные специалисты. Беременность позднего возраста дифференцируют с ранним климаксом, миомой матки, аменорей на фоне яичниковой недостаточности и других заболеваний, нарушающих менструальный цикл.
Для исключения инфекций, приводящих к внутриутробному поражению плода, беременную обследуют на TORCH-комплекс. Пациентку консультируют терапевт, офтальмолог, невропатолог, по показаниям осматривают уролог, кардиолог, эндокринолог, инфекционист, пульмонолог и другие профильные специалисты. Беременность позднего возраста дифференцируют с ранним климаксом, миомой матки, аменорей на фоне яичниковой недостаточности и других заболеваний, нарушающих менструальный цикл.
Ведение поздней беременности
Задачей врачебной тактики при ведении беременных пациенток зрелого возраста является предупреждение возможных осложнений (как акушерских, так и экстрагенитальных) и, при отсутствии противопоказаний, плановая подготовка к естественным родам. Медицинское сопровождение беременности позднего возраста предполагает тщательное наблюдение за состоянием здоровья пациентки, коррекцию ее образа жизни, терапию сопутствующих расстройств. Обычно возрастным беременным рекомендованы:
- Достаточный отдых и дозирование нагрузок.
 Для снижения угрозы прерывания поздней гестации важно ограничить выполнение тяжелых физических работ, поднятие тяжестей, стрессовые ситуации. На течение беременности положительно влияет нормализация ночного сна и отдых в дневное время. При бессоннице применяют седативные фитопрепараты.
Для снижения угрозы прерывания поздней гестации важно ограничить выполнение тяжелых физических работ, поднятие тяжестей, стрессовые ситуации. На течение беременности положительно влияет нормализация ночного сна и отдых в дневное время. При бессоннице применяют седативные фитопрепараты. - Коррекция рациона. Питание должно быть достаточным по калорийности и сбалансированным по составу, содержать продукты, богатые белком, кальцием, железом, витаминами. В осенне-зимний период возможно употребление витаминно-минеральных добавок. При выборе диеты необходимо учитывать рекомендации профильных специалистов.
- Подготовка к родам. Выполнение упражнений из специальных комплексов ЛФК для беременных, занятия в группах йоги, аквааэробики, плавания, пилатеса повышают физическую готовность женщины к родовой активности. По наблюдениям акушеров-гинекологов, у таких пациенток роды проходят быстрее, легче, с меньшей частотой осложнений.
Медицинские препараты разных групп (антибиотики, спазмолитики, токолитики, антиагреганты, периферические вазодилататоры) применяют по показаниям с учетом их возможного влияния на плод. Иногда для сохранения гестации требуется назначение гормонов. Хотя частота родоразрешений путем кесарева сечения у беременных позднего репродуктивного возраста повышается, при правильной дородовой подготовке, отсутствии серьезных акушерских противопоказаний (узкий таз, крупный ребенок, косое или поперечное положение плода, предлежание плаценты) и тяжелых соматических расстройств предпочтительны естественные роды.
Иногда для сохранения гестации требуется назначение гормонов. Хотя частота родоразрешений путем кесарева сечения у беременных позднего репродуктивного возраста повышается, при правильной дородовой подготовке, отсутствии серьезных акушерских противопоказаний (узкий таз, крупный ребенок, косое или поперечное положение плода, предлежание плаценты) и тяжелых соматических расстройств предпочтительны естественные роды.
Прогноз и профилактика
У здоровых беременных в возрасте от 35 лет и старше при хорошо организованном медицинском наблюдении гестация в 90% случаев протекает без осложнений, может быть завершена естественным способом. В профилактических целях женщинам, планирующим позднюю беременность, рекомендована прегравидарная подготовка с посещением акушера-гинеколога, терапевта, окулиста, по показаниям — других специалистов. Проводится санация очагов хронической инфекции, осуществляется кариотипирование для исключения хромосомных аномалий у плода. После наступления зачатия важны ранняя постановка на учет в женской консультации, выбор оптимальной программы ведения беременности, добросовестное выполнение врачебных рекомендаций.
Источники
- Беременность, роды и перинатальные исходы у женщин позднего репродуктивного возраста: Автореферат диссертации/ Чижова М.А. – 2012.
- Течение и ведение первой гестации у женщин позднего репродуктивного возраста/ Абсерханова З.У.// Тезисы докладов II Российского форума «Мать и дитя». — 2000.
- Аномалии родовой деятельности у первородящих старше 30 лет/ Баев O.P., Белоусова В.С.// Вопросы акушерства, гинекологии и перинатологии. — 2005.
- Беременность и роды при экстрагенитальных заболеваниях: Учебное пособие / Апресян C.B. — 2008.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
тестов, которые вы можете пройти в 3-м триместре беременности
Автор: WebMD Editorial Contributors
Эти тесты являются обычными в третьем триместре беременности:
Кровь и анализы мочи: белок и сахар и любые признаки инфекции, внимательно следите за признаками преэклампсии, осложнения, которое чаще всего встречается в последние недели беременности. Вам могут снова сдать анализы крови на анемию.
Другие измерения: Также продолжаются измерения веса, артериального давления и высоты дна. Сердцебиение вашего ребенка громкое и четкое!
Тазовые осмотры: В последние несколько недель беременности ваш врач снова начнет проводить гинекологические осмотры. Это делается для того, чтобы увидеть, начала ли шейка матки процесс созревания для родов. Созревание – это размягчение, истончение и раскрытие (расширение) шейки матки.
Эти изменения могут происходить медленно или быстро в течение недель, дней или часов до рождения.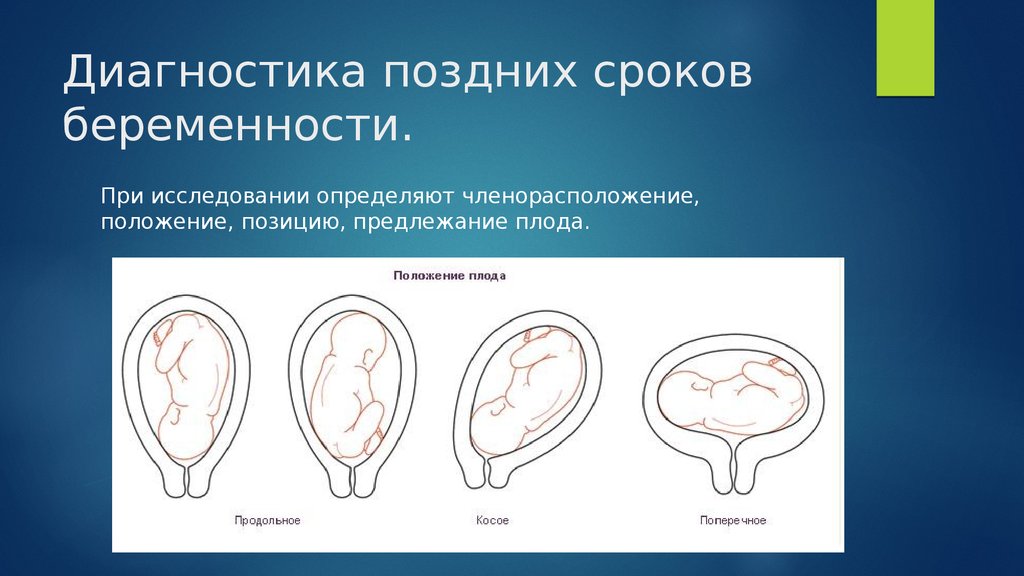 Таким образом, нередко за несколько недель до родов расширяются на несколько сантиметров, а затем прекращают расширение. Этот процесс несколько непредсказуем.
Таким образом, нередко за несколько недель до родов расширяются на несколько сантиметров, а затем прекращают расширение. Этот процесс несколько непредсказуем.
Скрининг на стрептококки группы В: Вагинальные и ректальные мазки берутся на сроке от 35 до 37 недель беременности для выявления стрептококков группы В. Хотя стрептококк группы В может присутствовать у 30% всех здоровых женщин, он является основной причиной опасных для жизни инфекций у новорожденных, а также может вызывать умственную отсталость, нарушение зрения и потерю слуха. Женщин с положительным результатом теста лечат антибиотиками во время родов, чтобы защитить ребенка от заражения инфекцией при рождении. В качестве альтернативы ваш врач или акушерка могут решить не проводить тест на стрептококк, а лечить вас во время родов, если разовьются определенные факторы риска.
Электронный мониторинг сердца плода: Электронный мониторинг сердца плода проводится во время беременности, родов и родов для контроля частоты сердечных сокращений плода. Частота сердечных сокращений плода может указывать на то, чувствует ли себя плод хорошо или у него проблемы, и может быть проведена в любое время после 20 недель.
Частота сердечных сокращений плода может указывать на то, чувствует ли себя плод хорошо или у него проблемы, и может быть проведена в любое время после 20 недель.
Нестрессовый тест: Проводится еженедельно при многих беременностях с высоким риском, например, в случаях, когда женщина вынашивает более одного плода, страдает диабетом или высоким кровяным давлением. Этот тест включает использование фетального монитора, закрепленного на животе матери. для измерения частоты сердечных сокращений ребенка, когда он двигается. Он также используется для мониторинга просроченных детей.
Стресс-тест на схватки: Монитор плода, который также проводится при беременностях с высоким риском, измеряет частоту сердечных сокращений ребенка в ответ на сокращения, стимулированные либо окситоцином (питоцином), либо стимуляцией сосков. Врачи используют измерения, чтобы предсказать, насколько хорошо ребенок справится со стрессом родов.
УЗИ: Большинство беременных женщин проходят одно или два УЗИ. Если у вас близнецы, вы будете проходить этот тест чаще, возможно, вплоть до рождения, чтобы проверить положение и рост ваших детей. При необходимости врачи могут сочетать нестрессовые тесты с ультразвуковым исследованием. Это позволяет вашему врачу проверить дыхательные движения младенцев, движения тела и мышечный тонус, а также количество амниотической жидкости.
Если у вас близнецы, вы будете проходить этот тест чаще, возможно, вплоть до рождения, чтобы проверить положение и рост ваших детей. При необходимости врачи могут сочетать нестрессовые тесты с ультразвуковым исследованием. Это позволяет вашему врачу проверить дыхательные движения младенцев, движения тела и мышечный тонус, а также количество амниотической жидкости.
Биофизический профиль: Можно провести только с помощью УЗИ или с помощью комбинации нестрессового теста и УЗИ.
Руководство по охране здоровья и беременности
- Открытие беременной
- Первый триместр
- Второй триместр
- Третий триместр
- Трудно и доставка
- Осложений за беременность
- Все направляющие Тема
Тесты.0001
Автор: WebMD Editorial Contributors
Эти тесты являются обычными в третьем триместре беременности:
Кровь и анализы мочи: Ваш врач будет продолжать проверять вашу мочу на белок и сахар и любые признаки инфекции, сохраняя закрыть глаза на признаки преэклампсии, осложнения, которое чаще всего встречается на последних неделях беременности. Вам могут снова сдать анализы крови на анемию.
Вам могут снова сдать анализы крови на анемию.
Другие измерения: Также продолжаются измерения веса, артериального давления и высоты дна. Сердцебиение вашего ребенка громкое и четкое!
Тазовые осмотры: В последние несколько недель беременности ваш врач снова начнет проводить гинекологические осмотры. Это делается для того, чтобы увидеть, начала ли шейка матки процесс созревания для родов. Созревание – это размягчение, истончение и раскрытие (расширение) шейки матки.
Эти изменения могут происходить медленно или быстро в течение недель, дней или часов до рождения. Таким образом, нередко за несколько недель до родов расширяются на несколько сантиметров, а затем прекращают расширение. Этот процесс несколько непредсказуем.
Скрининг на стрептококки группы В: Вагинальные и ректальные мазки берутся на сроке от 35 до 37 недель беременности для выявления стрептококков группы В. Хотя стрептококк группы В может присутствовать у 30% всех здоровых женщин, он является основной причиной опасных для жизни инфекций у новорожденных, а также может вызывать умственную отсталость, нарушение зрения и потерю слуха. Женщин с положительным результатом теста лечат антибиотиками во время родов, чтобы защитить ребенка от заражения инфекцией при рождении. В качестве альтернативы ваш врач или акушерка могут решить не проводить тест на стрептококк, а лечить вас во время родов, если разовьются определенные факторы риска.
Женщин с положительным результатом теста лечат антибиотиками во время родов, чтобы защитить ребенка от заражения инфекцией при рождении. В качестве альтернативы ваш врач или акушерка могут решить не проводить тест на стрептококк, а лечить вас во время родов, если разовьются определенные факторы риска.
Электронный мониторинг сердца плода: Электронный мониторинг сердца плода проводится во время беременности, родов и родов для контроля частоты сердечных сокращений плода. Частота сердечных сокращений плода может указывать на то, чувствует ли себя плод хорошо или у него проблемы, и может быть проведена в любое время после 20 недель.
Нестрессовый тест: Проводится еженедельно при многих беременностях с высоким риском, например, в случаях, когда женщина вынашивает более одного плода, страдает диабетом или высоким кровяным давлением. Этот тест включает использование фетального монитора, закрепленного на животе матери. для измерения частоты сердечных сокращений ребенка, когда он двигается.
