Содержание
3. Особенности формирования КСГ акушерско-гинекологического профиля \ КонсультантПлюс
В дополнение к данному документу направлено Письмо Минздрава России от 20.03.2023 N 31-2/И/2-2076.
3. Особенности формирования КСГ
акушерско-гинекологического профиля
Отнесение к КСГ st02.003 «Родоразрешение» при любом основном диагнозе класса XV. Беременность, роды и послеродовой период (O00 — O99), включенном в данную КСГ, производится при комбинации с любой из следующих услуг:
Если при наличии диагноза класса XV. Беременность, роды и послеродовой период (O00 — O99) нет закодированных услуг, соответствующих родоразрешению, случай относится к КСГ st02.001 «Осложнения, связанные с беременностью».
Большинство услуг, представляющих собой акушерские манипуляции, операции, не используется в группировке в связи с нецелесообразностью их использования как основного критерия отнесения к конкретной КСГ. Это, например, следующие услуги:
Такой подход в полной мере соответствует заранее заложенному в основу формирования КСГ принципу и ни в коей мере не означает, что проведение таких операций при родоразрешении или искусственном аборте не финансируется системой ОМС. Он означает, что их проведение уже учтено при расчете коэффициента относительной затратоемкости случаев в соответствующей КСГ.
Он означает, что их проведение уже учтено при расчете коэффициента относительной затратоемкости случаев в соответствующей КСГ.
При выполнении операции кесарева сечения (A16.20.005 «Кесарево сечение») случай относится к КСГ st02.004 вне зависимости от диагноза.
С целью снижения стимулов к искажению статистики и перевода пациентов в более затратные категории, в группировщике предусмотрено однозначное отнесение к КСГ st02.003 «Родоразрешение» комбинаций диагнозов, входящих в КСГ st02.003, и следующих услуг:
— A16.20.007 «Пластика шейки матки»;
— A16.20.015 «Восстановление тазового дна»;
— A16.20.023 «Восстановление влагалищной стенки»;
— A16.20.024 «Реконструкция влагалища»;
— A16.20.030 «Восстановление вульвы и промежности».
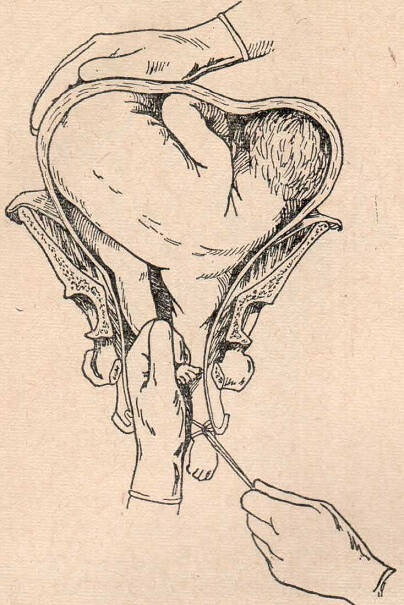
Если в ходе оказания медицинской помощи роженице выполнялась операция, входящая в КСГ st02.012 или st02.013 (операции на женских половых органах уровней 3 и 4), например, субтотальная или тотальная гистерэктомия, отнесение случая производится к КСГ по коду операции.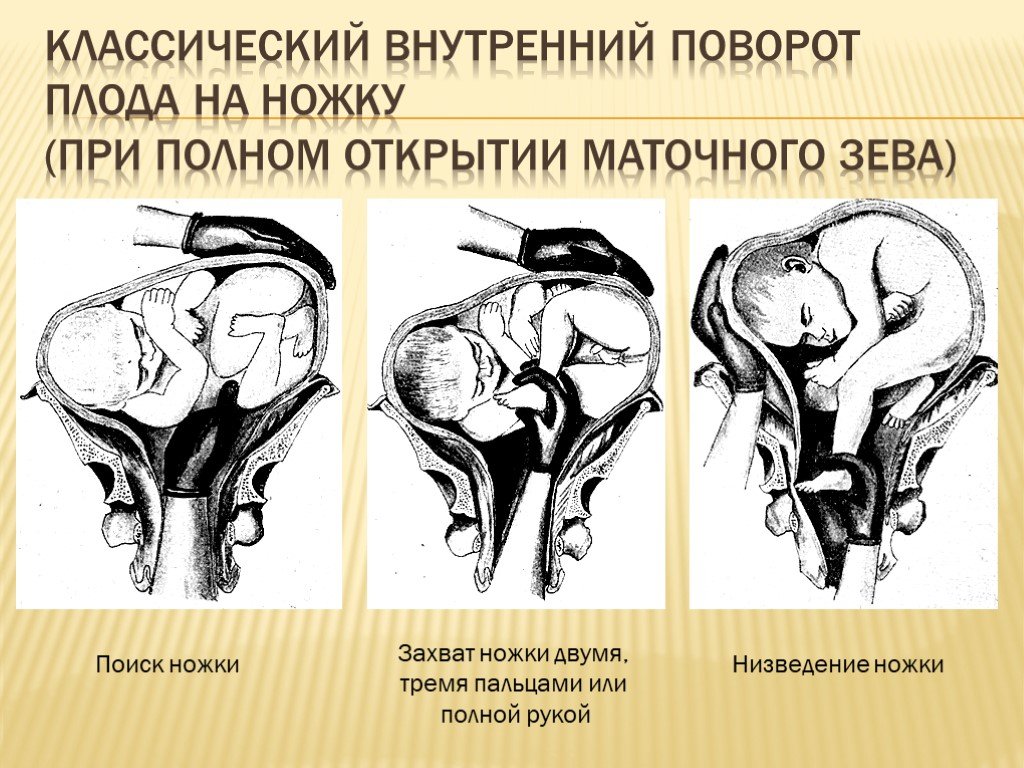
Как указывалось ранее, при дородовой госпитализации пациентки в отделение патологии беременности с последующим родоразрешением оплата по двум КСГ (st02.001 «Осложнения, связанные с беременностью» и st02.003 «Родоразрешение» или st02.001 «Осложнения, связанные с беременностью» и st02.004 «Кесарево сечение» возможна в случае пребывания в отделении патологии беременности в течение 6 дней и более.
При этом оплата по 2 КСГ возможна в случае пребывания в отделении патологии беременности не менее 2 дней при оказании медицинской помощи по следующим МКБ 10:
— O14.1 Тяжелая преэклампсия;
— O34.2 Послеоперационный рубец матки, требующий предоставления медицинской помощи матери;
— O36.3 Признаки внутриутробной гипоксии плода, требующие предоставления медицинской помощи матери;
— O36.4 Внутриутробная гибель плода, требующая предоставления медицинской помощи матери;
— O42.2 Преждевременный разрыв плодных оболочек, задержка родов, связанная с проводимой терапией.
КСГ st01.001 «Беременность без патологии, дородовая госпитализация в отделение сестринского ухода» может быть подана на оплату только медицинскими организациями, имеющими в структуре соответствующее отделение или выделенные койки сестринского ухода.
Наружный акушерский поворот плода при тазовом предлежании
19 апреля 2017 г. К 36 неделе беременности ребенок занимает ту позицию, которая сохранится до момента родов. Та часть тела малыша, которая будет обращена в полость таза матери, называется предлежащей. В 97% случаев это голова, а самым благоприятным из головных является затылочное предлежание, когда подбородок плода приближен к груди. Но в 2,5% беременностей может сохраниться тазовое предлежание или, что еще реже, поперечное или косое положение. В таких случаях чтобы избежать кесарева сечения прибегают к акушерскому повороту плода.Наружный поворот плода: показания и противопоказания
При тазовом положении ребенка до родов можно провести наружный акушерский поворот плода.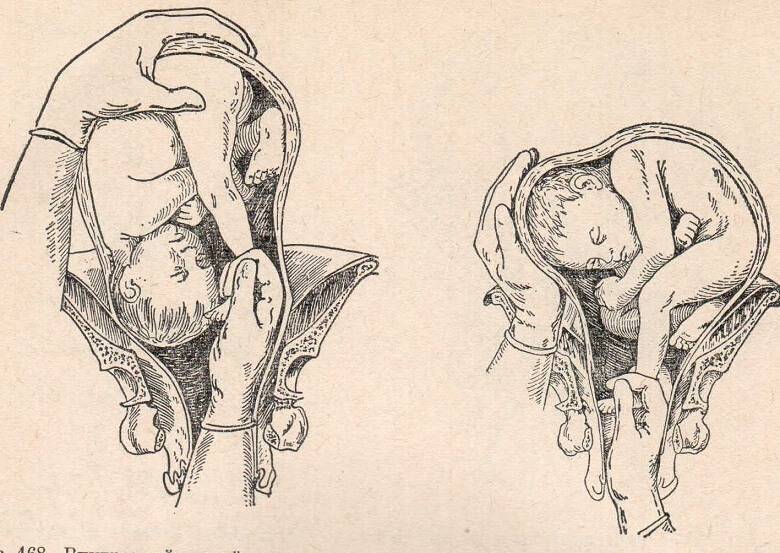 Это серия манипуляций, которая признана акушерами всего мира, позволяет уменьшить частоту родоразрешения путем кесарева сечения.
Это серия манипуляций, которая признана акушерами всего мира, позволяет уменьшить частоту родоразрешения путем кесарева сечения.
Раньше при недостаточном развитии технических средств сложно было контролировать эффективность и безопасносность манипуляции. В настоящее время все проводится под контролем УЗИ и КТГ, поэтому риск развития осложнений значительно ниже, чем после операции кесарева сечения.
Процедура производится на 35-36 неделе. Вероятность сохранения головного предлежания после нее доходит до 60%. При выполнении в более поздние сроки эффективность значительно ниже. Обязательными условиями являются:
- хорошая подвижность плода;
- податливая брюшная стенка;
- таз беременной нормальных размеров;
- общее хорошее состояние матери и плода.
Нет необходимости выполнять акушерский поворот при тазовом предлежании, если запланированы роды путем кесарева сечения. Противопоказана манипуляция в следующих случаях:
- в анамнезе были преждевременные роды или антенатальная гибель ;
- оперированная матка;
- беременность осложнялась токсикозом, гестозом или кровотечением;
- многоплодная беременность;
- узкий таз;
- маловодие и многоводие;
- крупный плод;
- аномалии развития матки, миома.

Техника выполнения акушерского поворота
Акушерский поворот выполняется в условиях стационара, где есть возможность при наличии показаний перевести женщину в родблок или развернуть операционную.
- До начала обязательно проводят УЗИ, чтобы определиться с положением плода, количеством вод и расположением плаценты, и КТГ для оценки состояния плода.
- Женщине выполняют клизму, просят опорожнить мочевой пузырь или выпускают мочу катетером.
- Обязательно вводятся токолитики, которые предупредят развитие тонуса матки.
- Беременная занимает положение на спине на кушетке.
- Врач располагается рядом, лицом к беременной. Одну руку он располагает на тазовом конце, а вторую на голове плода.
- Очень аккуратно проводится смещение таза кверху, одновременно оказывается давление на головку. Плод вращается в сторону своей брюшной стенки.
Акушерский поворот плода может иметь последствия в виде рецидива тазового предлежания. Чтобы этого избежать, рекомендуется наложить бандаж на уровне пупка или немного ниже его. Это может быть эластичная 10-сантиметровая лента. Она придаст матке более вытянутую вертикальную форму. Если бандаж снять, ребенок может принять поперечное положение.
Чтобы этого избежать, рекомендуется наложить бандаж на уровне пупка или немного ниже его. Это может быть эластичная 10-сантиметровая лента. Она придаст матке более вытянутую вертикальную форму. Если бандаж снять, ребенок может принять поперечное положение.
Многие опасаются травматизации плода при выполнении поворота. Если нет противопоказаний, процедура вполне безопасна. Получить травму ребенок не может, все манипуляции смягчаются амниотической жидкостью.
Если во время манипуляции замечено ухудшение состояния матери или ребенка, ее немедленно прекращают. Вторая попытка проводится только при условии полного благополучия.
После поворота снова делают УЗИ, записывают КТГ для оценки состояния ребенка. Через 1-2 дня рекомендуется еще раз явиться для осмотра и оценки состояния плода. Если все прошло успешно, то роды могут пройти через естественные родовые пути. В противном случае будет предложено кесарево сечение.
Акушерский поворот может осложниться скручиванием или сжатием пуповины и развитием гипоксии плода.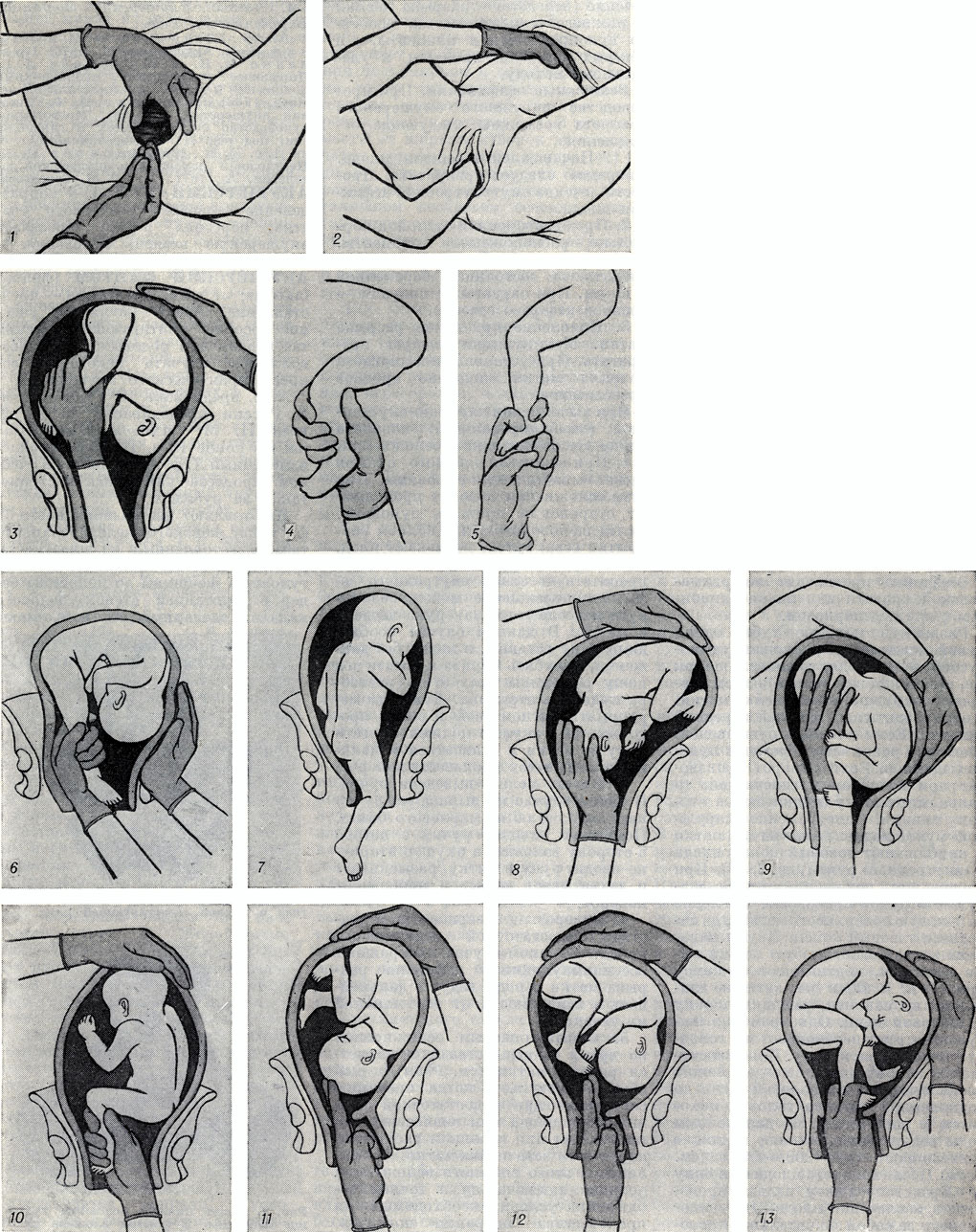 Непрерывное наблюдение позволяет проследить за состоянием ребенка и предпринять необходимые меры. Иногда могут отойти воды или развиться родовая деятельность. Это некритично, поскольку манипуляция проводится в 36 недель, когда уже нет риска для плода.
Непрерывное наблюдение позволяет проследить за состоянием ребенка и предпринять необходимые меры. Иногда могут отойти воды или развиться родовая деятельность. Это некритично, поскольку манипуляция проводится в 36 недель, когда уже нет риска для плода.
Поворот плода на ножку в родах: показания и техника выполнения
Погрешности диагностики могут привести к развитию поперечного положения плода в родах. Исправить ситуацию поможет выполнение акушерского поворота плода на ножку.
Поперечное положение — это не единственное показание, кроме него манипуляция проводится в случаях выпадения мелких частей тела и пуповины при предлежании головки. Сами по себе неправильные вставления головки (заднетеменное, лобное, лицевое) не признаны показаниями для проведения манипуляции.
Данный тип вспоможения проводится при раскрытии зева на 10 см и сохраненной подвижности головки плода и целом плодном пузыре. Если развилось запущенное поперечное положение, к процедуре не прибегают. Головка плода должна соответствовать размерам таза матери, иначе все теряет смысл. При начавшемся разрыве матки поворот не проводят.
Головка плода должна соответствовать размерам таза матери, иначе все теряет смысл. При начавшемся разрыве матки поворот не проводят.
В современных условиях ход операции контролируется с помощью УЗИ и аппарата КТГ.
- Роженице дают наркоз, мочу выпускают по катетеру.
- Наружные половые органы тщательно дезинфицируют.
- Руку смазывают вазелином.
- Во влагалище врач вводит обычно правую руку, но некоторые практикуют соответствие позиции плода: если головка обращена влево, то и рука левая, если вправо – одноименная.
- Когда будет достигнут маточный зев, вторая рука располагается на животе. Вскрываются воды и происходит проникновение в полость матки.
- Для поиска ножки наощупь определяют бок ребенка, продвигаются от подмышечной впадины в неправлении ягодиц. Наружной кистью руки при этом придерживают таз плода и потихоньку смещают его навстречу.
- Ножку плода захватывают за голень, обхватив четырьмя пальцами, а большой расположив под коленом.
 Альтернативный вариант: производят захват за стопу, придерживая большим пальцем ее снизу.
Альтернативный вариант: производят захват за стопу, придерживая большим пальцем ее снизу. - Наружную руку перекладывают на область головы, потягивают внутренней и опускают ножку во влагалище. Сразу после этого плод извлекается.
Во время процедуры могут возникнуть осложнения в виде выпадения петель пуповины. Действие продолжают аккуратно, стараясь не прижать ее. Если по ошибке будет захвачена и выведена ручка, то ее отводят в бок с помощью петли из бинта, повторно входят в родовые пути, отыскивают ножку и проводят поворот.
При несоблюдении всех обязательных условий для выполнения поворота, возможен разрыв матки. Чтобы его избежать, нужно с точностью следовать всем инструкциям.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Полезное видео
Поделиться с подругами:ТвитнутьIntoeing — OrthoInfo — AAOS
Intoeing означает, что когда ребенок ходит или бегает, стопы поворачиваются внутрь, а не смотрят прямо вперед. Его обычно называют «косолапым».
Его обычно называют «косолапым».
Родители часто впервые замечают интоинг, когда ребенок начинает ходить, но дети в разном возрасте могут проявлять интоинг по разным причинам. Три условия могут привести к входу в систему:
- Приведение плюсны (стопа поворачивается внутрь)
- Перекрут большеберцовой кости (большеберцовая кость поворачивается внутрь)
- Бедренная антеверсия (бедренная кость поворачивается внутрь)
У подавляющего большинства детей в возрасте до 8 лет интоцесс почти всегда проходит сам по себе без использования гипса, брекетов, хирургического вмешательства или какого-либо специального лечения.
Сам по себе инъекция не вызывает боли и не приводит к артриту. Ребенок, чье вхождение в пальцы сопровождается болью, отеком или хромотой, должен быть осмотрен хирургом-ортопедом.
Состояния, которые вызывают втягивание — приведение плюсневой кости, скручивание большеберцовой кости и антеверсия бедра — могут возникать сами по себе или в сочетании с другими ортопедическими проблемами.
Каждое из этих состояний может проявляться в семьях. Поскольку они возникают в результате проблем развития или генетических проблем, эти состояния обычно невозможно предотвратить.
Metatarsus adductus — это когда стопы ребенка изгибаются внутрь от средней части стопы до пальцев ног. Некоторые случаи могут быть мягкими и гибкими, а другие могут быть более очевидными и жесткими. Тяжелые случаи приведения плюсневой кости могут частично напоминать косолапость.
Приведение плюсневой кости у младенца.
Предоставлено Техасской детской больницей шотландского обряда
Приведение плюсны в большинстве случаев улучшается само по себе, обычно в течение первых 4–6 месяцев жизни. Младенцам в возрасте от 6 до 9 месяцев с тяжелой деформацией или очень ригидными стопами можно лечить с помощью гипсовой повязки или специальной обуви с высокой вероятностью успеха. Операция по выпрямлению стопы требуется редко.
Приведение плюсневой кости — это состояние, отличное от косолапости, которая представляет собой более серьезную деформацию стопы, требующую лечения вскоре после рождения.
Узнайте больше о косолапости
Перекрут большеберцовой кости возникает, если голень (голень) ребенка закручивается внутрь. Это может произойти до рождения, так как ноги поворачиваются, чтобы поместиться в замкнутом пространстве матки. После рождения ножки младенца должны постепенно вращаться, чтобы правильно выровняться. Если голень остается повернутой внутрь, результатом является скручивание большеберцовой кости.
Когда ребенок начинает ходить, стопы поворачиваются внутрь, потому что большеберцовая кость голени, чуть выше стопы, направляет стопу внутрь. По мере роста ребенка большеберцовая кость обычно раскручивается.
Перекрут большеберцовой кости у ребенка раннего возраста.
Перекрут большеберцовой кости почти всегда улучшается без лечения и обычно до школьного возраста. Шины, специальная обувь и программы упражнений не помогают. Операция по вправлению кости может быть сделана ребенку в возрасте от 8 до 10 лет, у которого имеется серьезный искривление, вызывающее серьезные проблемы при ходьбе.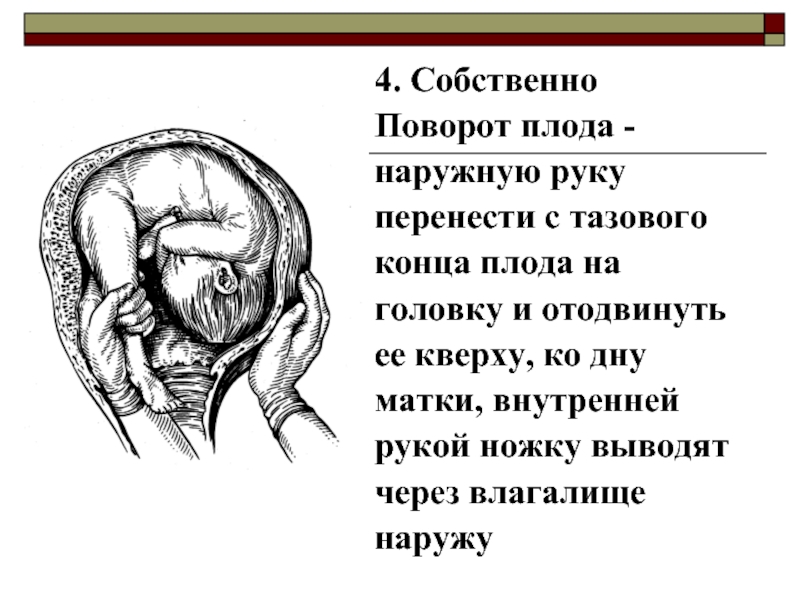
Бедренная антеверсия (также известная как чрезмерное скручивание бедренной кости) возникает, когда бедренная кость ребенка поворачивается внутрь. Часто это наиболее очевидно в возрасте 5 или 6 лет.
Верхний конец бедренной кости, рядом с бедром, имеет увеличенный изгиб, что позволяет бедру больше поворачиваться внутрь, чем наружу. Это приводит к тому, что и колени, и ступни смотрят внутрь во время ходьбы. Дети с этим заболеванием часто сидят в позе «W», согнув колени и расставив ступни позади себя.
Пример ребенка, у которого загнут палец из-за повышенной антеверсии бедра.
Предоставлено Техасской детской больницей шотландского обряда
Антеверсия бедренной кости спонтанно корректируется почти у всех детей по мере взросления. Исследования показали, что специальная обувь, брекеты и упражнения не помогают. Хирургическое вмешательство обычно не рассматривается, если ребенок не старше 9 или 10 лет и не имеет серьезной деформации, которая вызывает спотыкание и неприглядную походку. При наличии показаний операция по поводу антеверсии бедренной кости включает разрез бедренной кости и вращение ее в правильное положение.
При наличии показаний операция по поводу антеверсии бедренной кости включает разрез бедренной кости и вращение ее в правильное положение.
К началу
Просмотрено членами
POSNA (Педиатрическое ортопедическое общество Северной Америки)
Педиатрическое ортопедическое общество Северной Америки (POSNA) представляет собой группу хирургов-ортопедов, имеющих право на участие/сертифицированных советом директоров и имеющих специальную подготовку по уходу за опорно-двигательным аппаратом у детей.
Узнайте больше по этой теме на веб-сайте POSNA OrthoKids:
Intoeing
Out-Toeing (для родителей) — Nemours KidsHealth
en español: пироги hacia afuera
Отзыв: Кэтрин А. Ритакко, PA-C
Ортопедия в детском центре Nemours Children’s Health
Что такое схождение?
Выворачивание наизнанку — это когда ступни смотрят наружу при ходьбе. Это случается со многими детьми, когда они учатся ходить.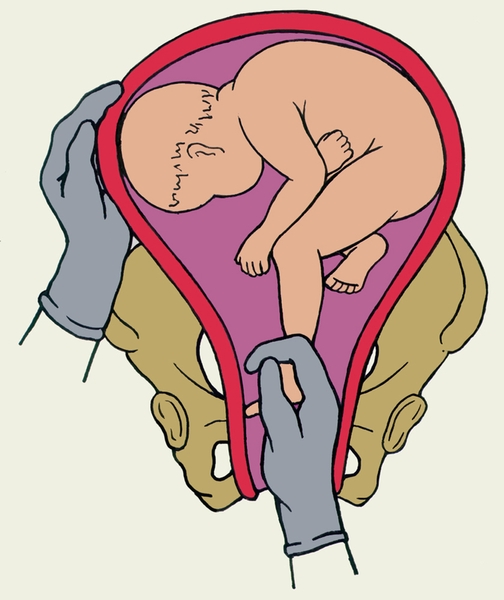 Это не больно и обычно проходит, когда дети становятся старше. Почти все малыши, которые передвигаются на носочках, учатся бегать, прыгать и играть по мере взросления, точно так же, как и другие дети.
Это не больно и обычно проходит, когда дети становятся старше. Почти все малыши, которые передвигаются на носочках, учатся бегать, прыгать и играть по мере взросления, точно так же, как и другие дети.
Каковы признаки расхождения пальцев?
Дети с вывернутыми пальцами наружу ходят или бегают с вывернутыми наружу одной или обеими стопами. Родители могут заметить неуклюжий стиль ходьбы или бега или неравномерный износ подошвы обуви. Выворачивание пальцев наружу не часто вызывает боль, но иногда ребенок может споткнуться и упасть.
Что вызывает расхождение пальцев?
У большинства малышей с вывернутыми пальцами стопы вывернуты наружу, потому что:
- Небольшой изгиб большеберцовой кости приводит к тому, что стопы выворачиваются наружу.
- Небольшой изгиб в бедренных костях приводит к тому, что ступни выворачиваются наружу.
- Плоскостопие (с низким или отсутствующим сводом стопы) создает впечатление, что стопы вывернуты наружу.

- Проблема с тазовыми костями (редко).
По мере того, как ребенок растет в утробе матери, некоторые кости должны немного искривляться, чтобы поместиться в маленьком пространстве. Эти кости раскручиваются в течение первых нескольких лет жизни, когда дети растут. Но у некоторых детей это занимает больше времени.
Как диагностируется отклонение от схождения?
Во время осмотра ребенка врачи спрашивают, как ребенок растет и развивается. Они проверят кости и прочность ног и ступней ребенка и понаблюдают, как ребенок ходит. Иногда они назначают рентген, чтобы проверить кости ноги или бедра, если заметят проблему.
Как лечится выворот пальца наружу?
Большинство детей выздоравливают без какого-либо лечения. Когда они становятся старше, их кости медленно поворачиваются до нормального угла. Дети лучше ходят, и их ноги выпрямляются с практикой.
Специальная обувь и бандажи когда-то использовались для лечения выворота пальцев. Но врачи обнаружили, что они не ускоряют выздоровление, поэтому большинство их сейчас не используют.