Содержание
подготовка к школе и детскому саду
Россия находится в числе стран с неблагоприятной обстановкой по туберкулезу. При этом туберкулез входит в десятку самых опасных заболеваний, которые уносят каждый год больше всего жизней. Несмотря на то, что с каждым годом случаев заражения становится меньше, туберкулез остается крайне распространенной проблемой, которой нельзя пренебрегать
Вопреки частому заблуждению, туберкулез не связан напрямую ни с социальным положением, ни со стилем жизни. Из-за его распространенности им можно заразиться практически где угодно. При этом болеют туберкулезом не только взрослые.
Только в 2017 году, по данным ВОЗ, один миллион детей в возрасте до 14 лет заболели туберкулезом. 230 000 детей умерли от этой болезни. В Российской федерации доля детей составляет около 5,0% от числа всех заболевших туберкулезом.
Для предотвращения распространения инфекции важна ранняя диагностика. Вовремя поставленный диагноз также дает лучшие перспективы в выздоровлении.
Анализ перед школой и детским садом
При поступлении в школу или детский сад, а также перед поездкой в детский лагерь необходимо провести иммунологический тест на туберкулез. В случае противопоказаний к проведению кожных тестов или отказа родителей рекомендовано проведение теста Т-СПОТ.ТБ (согласно Федеральным клиническим рекомендациям по диагностике и лечению латентной туберкулёзной инфекции у детей, утвержденных Российским обществом фтизиатров).
Диагностика туберкулеза – вопрос безопасности детей в коллективе.
Профилактическое иммунологическое тестирование на туберкулез проводится ежегодно, а в группах риска — скрининг проводится два раза в год.
Какой анализ выбрать?
Кожные иммунологические тесты: проба Манту и Диаскинтест широко используются для тестирования детей.
У детей с аллергией и кожными заболеваниями предпочтительнее использовать тесты на туберкулез по анализу крови, например Т-СПОТ.ТБ.
T—SPOT.ТБ – прогрессивный метод ранней диагностики
Ранняя диагностика туберкулезной инфекции подразумевает обнаружение скрытой (латентной) формы туберкулеза. По оценкам Всемирной организации здравоохранения, сегодня микобактерией туберкулеза инфицировано от четверти до трети всего населения планеты. Подавляющее большинство из них — носители латентной, то есть спящей туберкулезной инфекции Наиболее прогрессивный и эффективный метод ранней диагностики латентного туберкулеза – тест по анализу крови T-SPOT.
Преимущества теста T—SPOT.ТБ:
- Высокая чувствительность и специфичность
- Отсутствие противопоказаний и ограничений
- Безопасность теста, отсутствие побочных реакций
- Отсутствие противопоказаний и ограничений по времени проведения
- Отсутствие ложноположительных результатов в случае вакцинации БЦЖ;
- Требуется только одно посещение клиники
- Быстрый результат
Когда ребенку показан тест T—SPOT.ТБ:
- Если имеются любые противопоказания для применения кожных проб
- Детям с кожными заболеваниями, склонностью к аллергическим реакциям, эпилепсией
- В случае положительной реакции Манту для проверки диагноза
- При подозрении на внелегочные формы туберкулеза
- При подтвержденной ВИЧ-инфекции
Где сдать анализ?
В лаборатории ЛабКвест вы можете пройти T-SPOT. ТБ исследование быстро, качественно, в комфортных условиях и без очередей. В офисах ЛабКвест детям уделяется особое внимание. Чтобы процедуры прошли быстро и безболезненно, наши медсестры используют специальный инструментарий, который позволяет взять кровь из вены практически незаметно. Медицинские офисы оборудованы детскими зонами с бизибордами, карандашами, фломастерами и веселыми раскрасками.
ТБ исследование быстро, качественно, в комфортных условиях и без очередей. В офисах ЛабКвест детям уделяется особое внимание. Чтобы процедуры прошли быстро и безболезненно, наши медсестры используют специальный инструментарий, который позволяет взять кровь из вены практически незаметно. Медицинские офисы оборудованы детскими зонами с бизибордами, карандашами, фломастерами и веселыми раскрасками.
ЛабКвест – это более 90 офисов по всей России. Часть офисов – LabQuest KIDS – специализируется на детских услугах. Выбрать ближайший офис вы можете по телефону 8 (800) 700-09-99 или на сайте: https://www.labquest.ru/adresa-i-vremya-raboty/
Анализ на дому
ЛабКвест предлагает услугу выезда на дом, которая особенно актуальна для маленьких пациентов. Сдача анализов – это стресс для ребенка. Если малышу спокойнее дома, наши медсестры могут приехать к вам в удобное время и бережно взять кровь на дому. Для этого просто оформите заявку на сайте: https://www.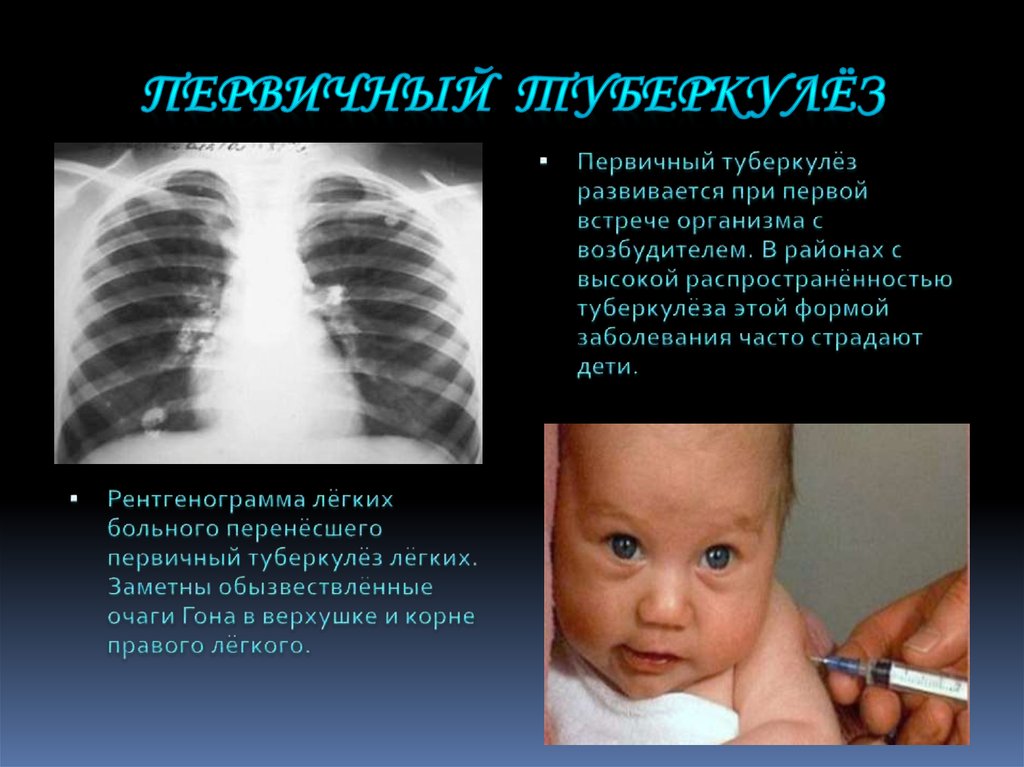 labquest.ru/vyezd-na-dom/
labquest.ru/vyezd-na-dom/
5600 просмотров
Автор-врач: Савченко Светлана Петровна
Эксперт в области лабораторной диагностики, организации здравоохранения, диагностики и лечения заболеваний терапевтического профиля.
Дата публикации статьи: 25.08.2020
Обновлено: 19.08.2022
ВЫЯВЛЕНИЕ ТУБЕРКУЛЕЗА В СОВРЕМЕННЫХ УСЛОВИЯХ | Пунга В.В.
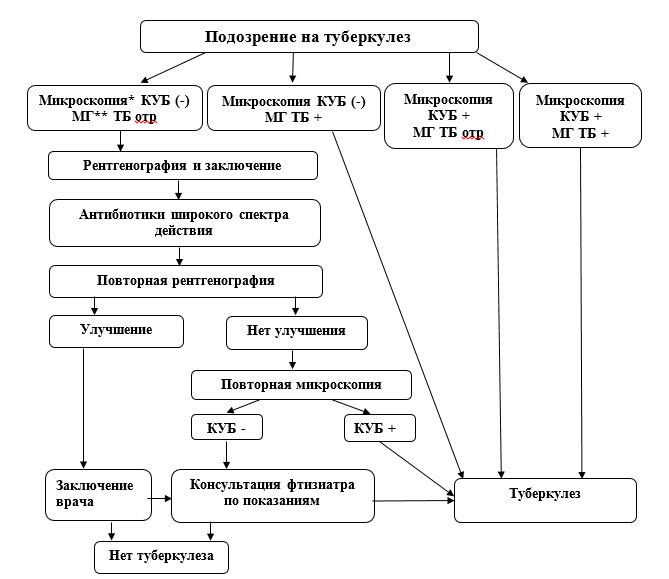
Выявление – составная часть борьбы с туберкулезом. Для выявления и диагностики туберкулеза применяются различные методы (туберкулинодиагностика, рентгено-флюорографические, бактериологические), но наиболее информативным, быстрым и экономичным является бактериоскопия мокроты по Цилю – Нельсену у лиц с симптомами, подозрительными на туберкулез (кашель с выделением мокроты более 3 нед, кровохарканье, боли в грудной клетке, потеря массы тела) и рентгенография грудной клетки.
To detect tuberculosis is part of its control programme. For identification and diagnosis of the disease, different (tuberculin diagnostic, X-ray, fluorographic, and bacteriological) methods are used, but the most informative, rapid, and cost-effective ones are Ziehl-Neelsen’s sputum bacterioscopy in individuals with signs of suspected tuberculosis (over 3-week productive cough, hemoptysis, chest pain, weight loss) and chest X-ray.
В.В. Пунга — доктор мед. наук, руководитель отдела Центрального НИИ туберкулеза РАМН, Москва
V.V. Punga — MD, Head of Department, Central Research Institute of Tuberculosis, Russian Academy of Medical Sciences, Moscow
Выявление – составная часть борьбы с туберкулезом, направленная на идентификацию случаев туберкулеза в обществе. Выявление больных туберкулезом осуществляется медицинским персоналом учреждений общей лечебной сети при обследовании пациентов, обратившихся за медицинской помощью, а также при плановых профилактических обследованиях определенных групп населения.
Основными методами выявления туберкулеза остаются:
– туберкулинодиагностика;
– рентгенофлюорографические обследования;
– бактериологическая диагностика.
Все эти методы, каждый в отдельности или в комбинации, применяются у разных групп населения: туберкулинодиагностика – у детей и подростков; профилактические флюорографические обследования – у лиц старше 15 лет; бактериологические, рентгенологические обследования, туберкулинодиагностика – у лиц с повышенным риском заболевания туберкулезом, находящихся на диспансерном учете, обращающихся в поликлиники и поступающих в стационар на лечение с симптомами заболевания, подозрительными на туберкулез. Туберкулез поражает различные органы и системы, поэтому для диагностики внелегочного туберкулеза применяются специальные методы обследования в зависимости от локализации заболевания.
Одним из приоритетных направлений в системе противотуберкулезных мероприятий в сложившихся социально-экономических условиях является выявление туберкулеза в учреждениях общей лечебно-профилактической сети среди лиц, обратившихся за медицинской помощью. У всех лиц с симптомами, подозрительными на туберкулез органов дыхания (кашель с мокротой более 2 – 3 нед, боли в грудной клетке, потеря массы тела, субфебрильная температура, потливость, кровохарканье), необходимо исследовать мокроту на микобактерии туберкулеза (МБТ) методом микроскопии мазка по Цилю – Нельсену и провести рентгенографию (флюорографию) грудной клетки. Как показали исследования, проводимые в ряде территорий Российской Федерации (Ивановская, Томская области, республика Марий Эл), этот подход позволяет выявить более половины впервые заболевших туберкулезом органов дыхания с бактериовыделением, наиболее опасных в эпидемиологическом отношении, сократить сроки диагностики туберкулеза и время от первого обращения больного в медицинское учреждение до начала противотуберкулезного лечения. Исследования мокроты методом микроскопии мазка по Цилю – Нельсену необходимо осуществлять во всех клинико-диагностических лабораториях общей лечебной сети. Больных, у которых выявлены МБТ, следует направлять в противотуберкулезные диспансеры для дообследования, подтверждения диагноза туберкулеза, лечения и постановки на учет.
У всех лиц с симптомами, подозрительными на туберкулез органов дыхания (кашель с мокротой более 2 – 3 нед, боли в грудной клетке, потеря массы тела, субфебрильная температура, потливость, кровохарканье), необходимо исследовать мокроту на микобактерии туберкулеза (МБТ) методом микроскопии мазка по Цилю – Нельсену и провести рентгенографию (флюорографию) грудной клетки. Как показали исследования, проводимые в ряде территорий Российской Федерации (Ивановская, Томская области, республика Марий Эл), этот подход позволяет выявить более половины впервые заболевших туберкулезом органов дыхания с бактериовыделением, наиболее опасных в эпидемиологическом отношении, сократить сроки диагностики туберкулеза и время от первого обращения больного в медицинское учреждение до начала противотуберкулезного лечения. Исследования мокроты методом микроскопии мазка по Цилю – Нельсену необходимо осуществлять во всех клинико-диагностических лабораториях общей лечебной сети. Больных, у которых выявлены МБТ, следует направлять в противотуберкулезные диспансеры для дообследования, подтверждения диагноза туберкулеза, лечения и постановки на учет.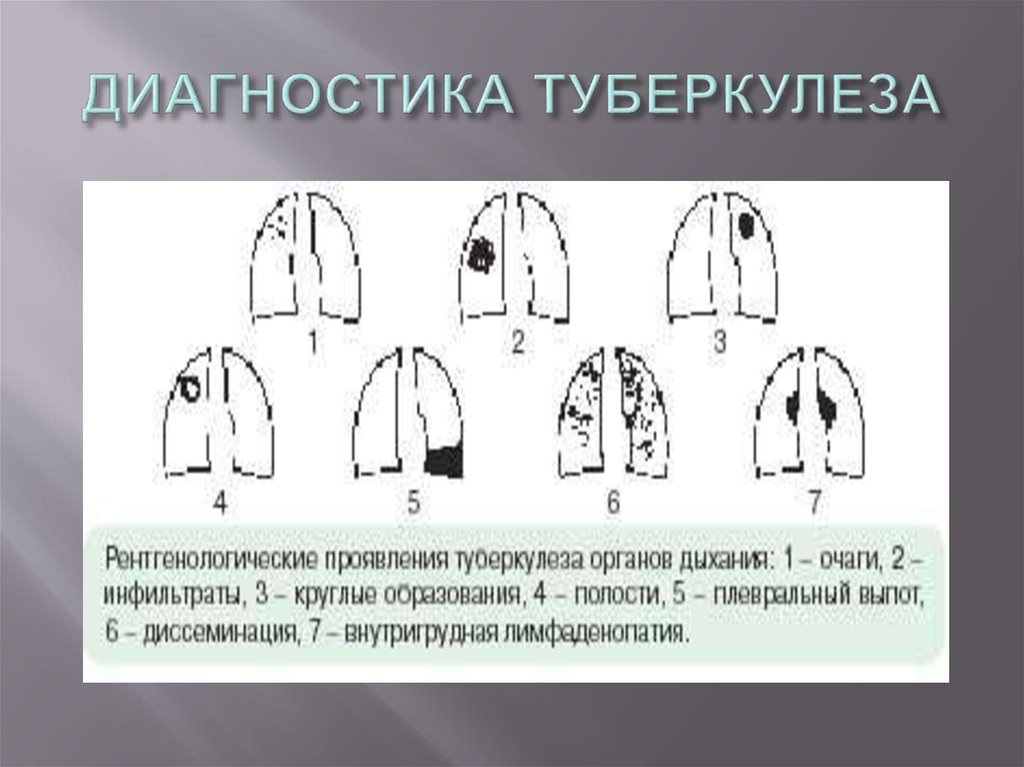
Бактериоскопический метод прост, экономичен и позволяет при положительном результате исследования мазка мокроты установить диагноз туберкулеза органов дыхания. Бактериоскопическому обследованию подлежат обратившиеся в медицинское учреждение лица:
– с явными симптомами заболевания;
– с наличием продолжительного (более 3 нед) кашля с выделением мокроты, кровохарканьем и болями в грудной клетке;
– контактировавшие с бациллярными больными туберкулезом;
– имеющие рентгенологические изменения в легких, подозрительные на туберкулез.
Выявление больных туберкулезом легких бактериоскопическим методом должно осуществляться во всех клинико-диагностических лабораториях лечебно-профилактических учреждений общей сети: взрослых и детских поликлиниках, республиканских, краевых, областных, городских и центральных районных больницах, клиниках научно-исследовательских институтов, участковых больницах и сельских врачебных амбулаториях, психиатрических больницах, медико-санитарных частях пенитенциарных учреждений и др. Как минимум 3 мазка мокроты необходимо исследовать в лаборатории методом микроскопии по Цилю – Нельсену на кислотоустойчивые бактерии. Первую и вторую пробы мокроты берут в присутствии медицинского работника в день обращения пациента (с промежутком 1,5 – 2 ч), затем ему выделяют посуду для сбора утренней мокроты перед вторым посещением врача. Для получения положительного результата важно правильно организовать сбор мокроты, который следует проводить в отсутствии посторонних людей в отдельной, хорошо проветриваемой комнате. Пациенту необходимо объяснить, как следует откашливать мокроту из более глубоких отделов легких. В поликлинике или больнице все медицинские сестры должны быть обучены методике сбора мокроты. Больной должен откашливать мокроту в присутствии медицинской сестры. Следует попросить больного сделать несколько глубоких вдохов и покашлять в емкость, после чего проверить наличие в емкости мокроты. Если больной не может откашлять мокроту или она отсутствует, материал для исследования можно получить с помощью раздражающих ингаляций, промывания бронхов и желудка.
Как минимум 3 мазка мокроты необходимо исследовать в лаборатории методом микроскопии по Цилю – Нельсену на кислотоустойчивые бактерии. Первую и вторую пробы мокроты берут в присутствии медицинского работника в день обращения пациента (с промежутком 1,5 – 2 ч), затем ему выделяют посуду для сбора утренней мокроты перед вторым посещением врача. Для получения положительного результата важно правильно организовать сбор мокроты, который следует проводить в отсутствии посторонних людей в отдельной, хорошо проветриваемой комнате. Пациенту необходимо объяснить, как следует откашливать мокроту из более глубоких отделов легких. В поликлинике или больнице все медицинские сестры должны быть обучены методике сбора мокроты. Больной должен откашливать мокроту в присутствии медицинской сестры. Следует попросить больного сделать несколько глубоких вдохов и покашлять в емкость, после чего проверить наличие в емкости мокроты. Если больной не может откашлять мокроту или она отсутствует, материал для исследования можно получить с помощью раздражающих ингаляций, промывания бронхов и желудка.
В первый же день необходимо сделать рентгенографию грудной клетки. В отдельных случаях (например, когда больной живет далеко от лечебного учреждения или ему трудно добираться до него, или его состояние неудовлетворительное) пациента можно госпитализировать на 2 – 3 дня для обследования. В некоторых отдаленных населенных пунктах более целесообразно обучить фельдшеров или других медицинских работников правильному сбору мокроты, консервации и быстрой доставке ее в ближайшую клинико-диагностическую лабораторию; можно также обучить персонал приготовлению мазков мокроты, высушиванию, фиксации с последующей доставкой в ближайшую лабораторию для окрашивания и исследования. Необходимо исследовать не менее 100 микроскопических полей зрения. Если кислотоустойчивые бактерии не обнаружены в 100 полях зрения, необходимо исследовать дополнительно еще 100 полей.
У взрослых диагноз туберкулеза легких подтверждается обнаружением МБТ в мокроте. У детей до 10 лет в связи с трудностью получения мокроты исследуют промывные воды желудка или мазок из гортани. Процедуру проводят рано утром натощак, полученное содержимое собирают в стерильную посуду и направляют в лабораторию для бактериоскопического и культурального исследования.
Процедуру проводят рано утром натощак, полученное содержимое собирают в стерильную посуду и направляют в лабораторию для бактериоскопического и культурального исследования.
Чтобы предупредить заражение туберкулезом при сборе мокроты, медицинский работник обязан быть в шапочке, маске, клеенчатом фартуке и резиновых перчатках. Меры предосторожности также должны применяться при хранении и доставке мокроты в лабораторию на исследование. Для хранения и перевозки используют специальные контейнеры или металлические биксы. Если первые мазки оказались положительными, а больной не пришел к врачу повторно, его следует срочно разыскать и вызвать для дообследования, установления диагноза и направления на лечение.
Кроме микроскопии мазка мокроты, окрашенного по Цилю – Нельсену, в лабораториях, оснащенных люминесцентными микроскопами, возможно исследование материала методом люминесцентной микроскопии. Необходимо обязательно проводить посев мокроты на питательные среды у всех больных, так как у части больных МБТ выявляются только культуральным методом. Посев мокроты или другого материала на выделение возбудителя туберкулеза осуществляют в специализированных лабораториях противотуберкулезных учреждений.
Посев мокроты или другого материала на выделение возбудителя туберкулеза осуществляют в специализированных лабораториях противотуберкулезных учреждений.
Посев мокроты или другого материала (крови, промывных вод желудка, бронхоальвеолярных смывов, плевральной жидкости) повышает число положительных результатов, которые становятся известными через 4 – 8 нед. В настоящее время существуют методы, которые позволяют сократить длительность выявления МБТ: применение сред для бифазного посева, системы БАКТЕК-460, сокращающие в среднем наполовину сроки роста МБТ. Использование системы БАКТЕК-460 технически просто и позволяет идентифицировать МБТ, определить их лекарственную чувствительность в течение недели.
Кроме прямых методов диагностики туберкулеза (бактериоскопия, культуральный метод), используют и непрямые, основанные на серодиагностике и определении в исследуемом материале нуклеиновых кислот МБТ (полимеразно-цепная реакция – ПЦР). Данные, касающиеся чувствительности и специфичности ПЦР, не позволяют еще в настоящее время использовать этот метод в широкой практике. Микроскопическое исследование патологического материала остается пока наиболее быстрым, чувствительным и дешевым методом, позволяющим установить диагноз туберкулеза.
Микроскопическое исследование патологического материала остается пока наиболее быстрым, чувствительным и дешевым методом, позволяющим установить диагноз туберкулеза.
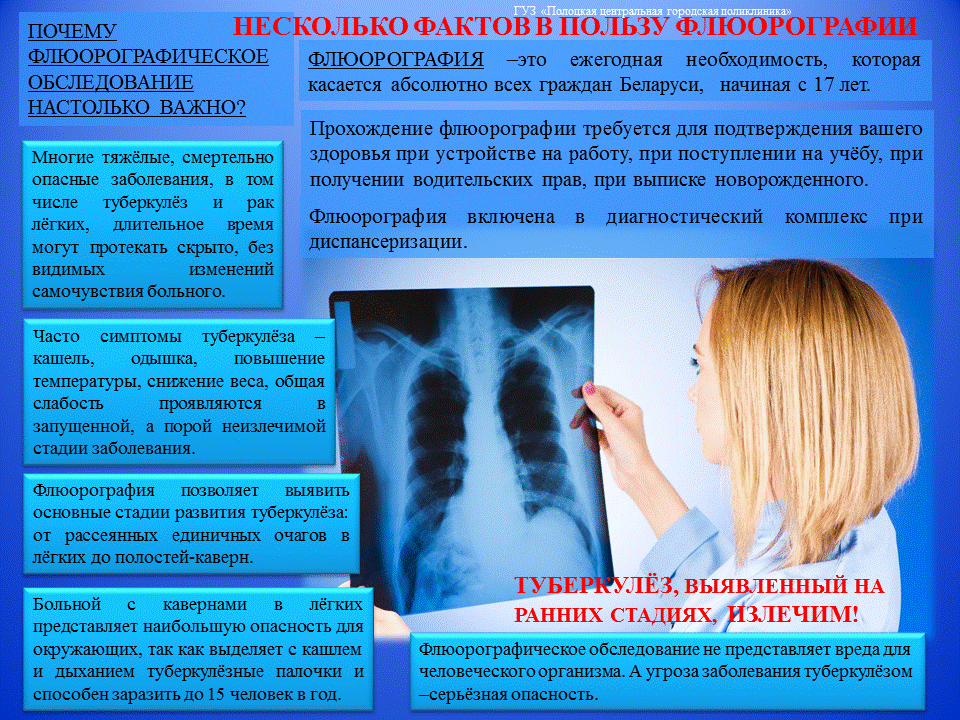
Активный метод выявления туберкулеза, основанный на массовом рентгенофлюорографическом обследовании населения, для большинства территорий в настоящее время крайне затруднен вследствие его высокой стоимости, изношенности аппаратуры и недостаточной результативности. Проведенный в Ивановской области анализ соотношения стоимости – эффективности выявления случая туберкулеза показал, что на выявление больного по обращаемости затрачивается $ 1590, а при профилактическом осмотре – $ 4000. Сплошные профилактические флюорографические обследования всего населения в возрасте 15 лет и старше, проводимые в прежние годы, в настоящее время также могут быть осуществлены по эпидемиологическим показаниям и при достаточных ресурсах. Профилактические флюорографические обследования для активного выявления туберкулеза в настоящее время следует использовать среди отдельных групп населения, где наиболее часто выявляется туберкулез. Рентгенофлюорографический метод в основном позволяет выявить все случаи “абациллярного” туберкулеза легких (в настоящее время регистрируется 45 – 50% случаев).
Рентгенофлюорографический метод в основном позволяет выявить все случаи “абациллярного” туберкулеза легких (в настоящее время регистрируется 45 – 50% случаев).
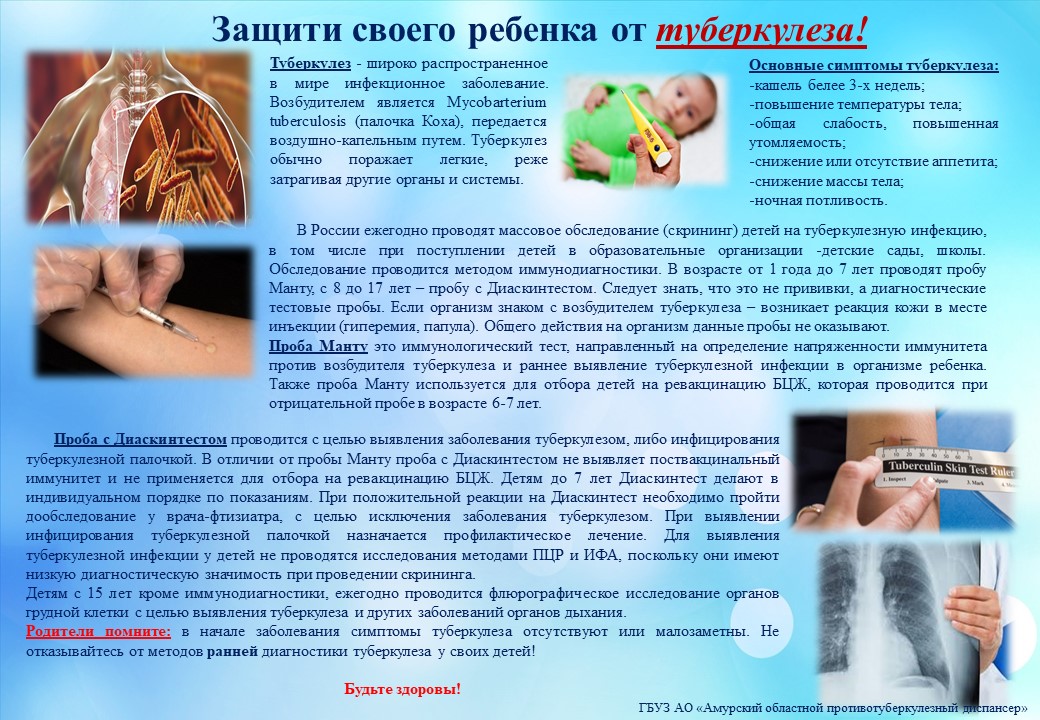
Туберкулинодиагностика является основным методом раннего выявления инфицирования туберкулезом детей и подростков. Туберкулинодиагностика как специфический диагностический тест применяется при массовых обследованиях населения на туберкулез, а также в клинической практике для диагностики туберкулеза. Для этих целей используется единая внутрикожная туберкулиновая проба Манту с 2 туберкулиновыми единицами (ТЕ) очищенного туберкулина PPD-L. Ежегодная постановка пробы Манту с 2 ТЕ позволяет своевременно выявить лиц с гиперергическими и усиливающимися реакциями на туберкулин, у которых высок риск заболевания, возможны начальные и локальные формы туберкулеза. Проба Манту считается положительной при размере папулы более 5 мм.
Массовую туберкулинодиагностику среди детей и подростков, посещающих детские ясли, сады, школы, колледжи, проводят специальными бригадами (2 медсестры и врач), сформированными при детских поликлиниках.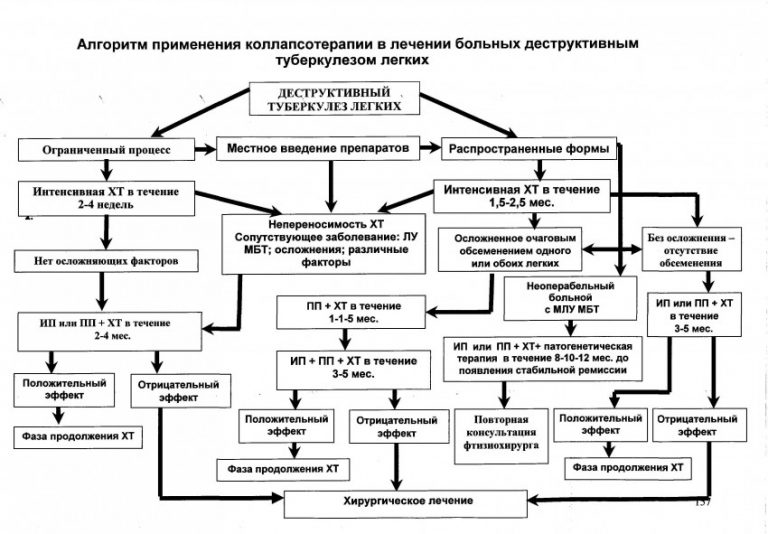 Детям раннего и дошкольного возраста, не посещающим детские учреждения, пробу Манту ставят в детской поликлинике, а в сельской местности ее производят медицинские работники районных сельских больниц и фельдшерско-акушерских пунктов. При правильной организации мероприятий по раннему выявлению туберкулеза ежегодно туберкулинодиагностикой должно охватываться 90 – 95% детского и подросткового населения административной территории.
Детям раннего и дошкольного возраста, не посещающим детские учреждения, пробу Манту ставят в детской поликлинике, а в сельской местности ее производят медицинские работники районных сельских больниц и фельдшерско-акушерских пунктов. При правильной организации мероприятий по раннему выявлению туберкулеза ежегодно туберкулинодиагностикой должно охватываться 90 – 95% детского и подросткового населения административной территории.
Проба Манту с 2 ТЕ безвредна как для здоровых детей и подростков, так и для лиц с различными соматическими заболеваниями. Противопоказаниями для постановки туберкулиновой пробы являются кожные заболевания, аллергические состояния, эпилепсия, острые инфекционные заболевания и хронические заболевания в период обострения. В условиях массовой внутрикожной вакцинации (ревакцинации БЦЖ) проба Манту 2 ТЕ выявляет как послевакцинную, так и инфекционную аллергию. Систематическое проведение детям и подросткам внутрикожных туберкулиновых проб позволяет установить первичное инфицирование и осуществлять поиск очага туберкулезной инфекции среди взрослых.
Таким образом, в настоящее время для выявления больных туберкулезом применяются различные методы. Наиболее информативными, простыми, достоверными и экономичными являются бактериоскопическое исследование мокроты у лиц с симптомами, подозрительными на туберкулез (кашель с выделением мокроты более 3 нед, боли в грудной клетке, кровохарканье, потеря массы тела), рентгенография грудной клетки и туберкулинодиагностика у детей и подростков.
Литература:
1. Джон Крофтон, Норман Хорн, Фред Миллер. // Клиника туберкулеза. – М., 1996.
2. Диагностика туберкулеза легких бактериоскопическим методом. Метод указания МСБТЛЗ. – Париж, Франция, 1995.
Снижает ли скрининг на туберкулез у детей заболеваемость или смертность?
Дж. БЕРТ БЭНКС, доктор медицинских наук, кафедра семейной медицины, Государственный университет Восточного Теннесси, Медицинский колледж Квиллена, Джонсон-Сити, Теннесси.
БЕРТ БЭНКС, доктор медицинских наук, кафедра семейной медицины, Государственный университет Восточного Теннесси, Медицинский колледж Квиллена, Джонсон-Сити, Теннесси.
Семейный врач. 2004;69(6):1479-1480
Searchable Question
Приводит ли рутинный скрининг на туберкулез с использованием низкоочищенных белковых производных (PPD) к заболеваемости или смертности от туберкулеза среди детей дошкольного возраста, чем среди детей, которые не проходят рутинный скрининг?
Основанный на доказательствах ответ
Рутинный скрининг детей из групп низкого риска на туберкулез перед поступлением в детский сад не требуется. [Сила рекомендации: C] Целевой скрининг детей из группы высокого риска на туберкулезную инфекцию с использованием внутрикожной пробы Манту рекомендуется, но не было доказано, что целевой скрининг снижает заболеваемость или смертность. [Сила рекомендации: C]
[Сила рекомендации: C]
Сводка фактических данных
Целевой скрининг выявляет две группы детей с высоким риском заражения туберкулезом: (1) дети, подвергшиеся воздействию туберкулеза, и (2) дети с латентным туберкулезом, которые подвергаются повышенному риску прогрессирования заболевания в активную форму и нуждаются в лечении скрытая инфекция. 3 [Уровень доказательности: 5] Определенные группы населения подвержены большему риску (см. сопроводительную таблицу) .
сопроводительную таблицу) .
Выявление детей из группы высокого риска для целевого скрининга может быть достигнуто путем опроса родителей ребенка о факторах риска, предрасполагающих ребенка к инфекции. В исследовании 5 детей из группы высокого риска в возрасте от 1 до 18 лет в Южном Бронксе, штат Нью-Йорк, целевой скрининг дал отрицательную прогностическую ценность (т.9,8 процента. Однако положительная прогностическая ценность (то есть вероятность положительного результата PPD среди целевых детей) оставалась низкой из-за низкой распространенности положительных результатов PPD. [Уровень доказательности: 1B]
| Контакт с лицами, у которых подтвержден туберкулез или подозревается туберкулез |
Контакт с лицами из групп риска, такими как родители, эмигрировавшие из регионов, эндемичных по туберкулезу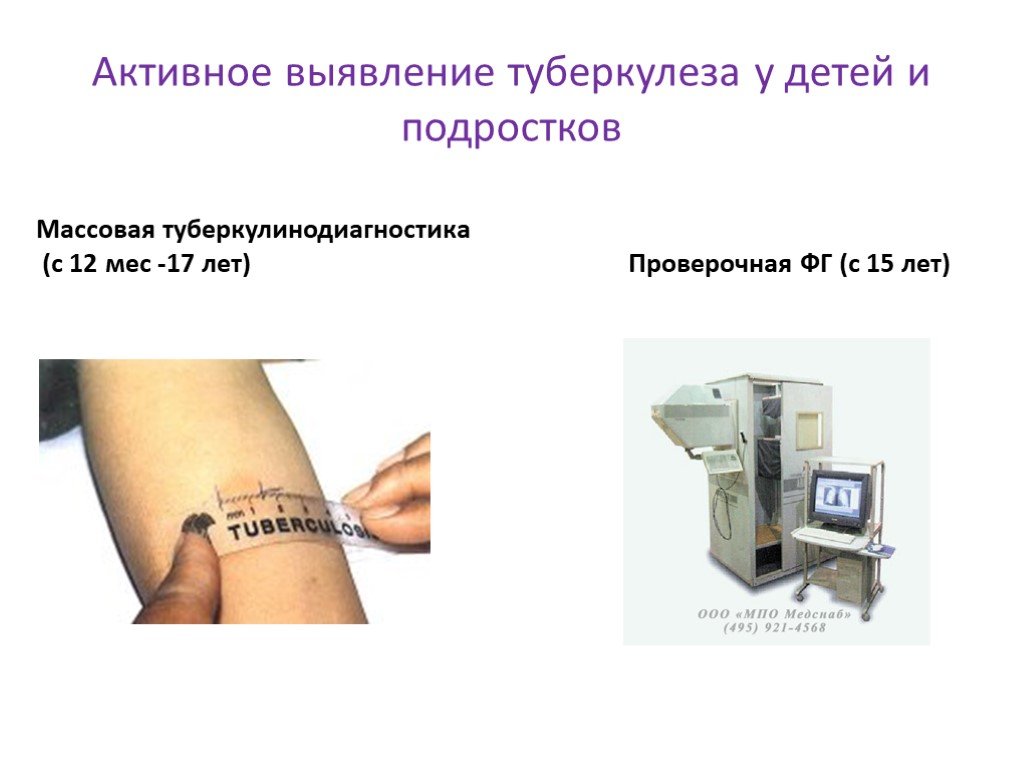 В этом исследовании не проводилось различий между детьми дошкольного возраста и детьми старшего возраста, хотя 75 процентов положительных PPD встречались у детей старше 11 лет. В этом исследовании не проводилось различий между детьми дошкольного возраста и детьми старшего возраста, хотя 75 процентов положительных PPD встречались у детей старше 11 лет.Анализ затрат и результатов подтверждает ценность целевого скрининга для детей детсадовского возраста, хотя данные для детей младшего возраста отсутствуют. В одном калифорнийском исследовании 2 оценочное соотношение предотвращенных случаев активного туберкулеза на 10 000 детей в детском саду, прошедших скрининг, улучшилось с 6,4 в группе планового скрининга до 74,8 в группе целевого скрининга. Целевой скрининг привел к значительной экономии чистых затрат и повышению эффективности процесса скрининга. Кроме того, меньшее количество детей с ложноположительными кожными пробами нуждались в обследовании и лечении потенциально опасными лекарствами. 2 [Уровень доказательности: 2C] Рекомендации других Практические руководства и программные заявления Целевой группы профилактических служб США, Центров по контролю и профилактике заболеваний и Американской академии педиатрии рекомендуют не проводить рутинный скрининг на туберкулеза у детей, поскольку риск заражения туберкулезом среди населения школьного возраста в целом низок, а ложноположительные результаты могут привести к профилактическому лечению потенциально опасными лекарствами. Клинический комментарийКогда рассматривается скрининг на туберкулез у детей школьного возраста, кажется, что чем меньше, тем лучше. Новые рекомендации для детей дошкольного возраста основаны главным образом на заявлениях консенсуса, но консенсус ясен: врачи должны ориентироваться на детей из группы высокого риска. Убедить должностных лиц школьного здравоохранения принять политику целевого скрининга может быть легче, если к этой задаче подойти в соответствии с этими согласованными рекомендациями. Clinical Inquiries содержит ответы на вопросы, заданные практикующими семейными врачами в Сети опросов семейных врачей (FPIN). Члены сети выбирают вопросы, исходя из их актуальности для семейной медицины. Полная база данных основанных на фактических данных вопросов и ответов защищена авторским правом FPIN. Если вы заинтересованы в том, чтобы задать вопросы или написать ответы для этой серии, перейдите на https://www.fpin.org или напишите по адресу: [email protected]. Эту серию координирует John E. Delzell Jr., MD, MSPH, заместитель медицинского редактора. Сборник клинических запросов FPIN, опубликованных в AFP , доступен по адресу https://www.aafp.org/afp/fpin. Служба здравоохранения иммигрантов: скрининг на туберкулезСправочная информация Туберкулез (ТБ) вызывается инфекцией Mycobacterium tuberculosis . Приблизительно треть населения мира инфицирована, хотя только у 5-10 % инфицированных людей развивается туберкулез.
Распространенность ЛТИ часто встречается у детей/подростков-беженцев. Оценка
Скрининг
ТКП – технические аспекты
TST — интерпретацияПоложительный результат:
Хотя пороговое значение 15 мм или более для положительного результата теста предлагается, если ребенку была сделана прививка БЦЖ в предшествующие 5 лет; БЦЖ обычно вводят в раннем младенчестве, и риск прогрессирования заболевания ТБ наиболее высок у детей в возрасте до 5 лет. Большинство экспертов рекомендовали бы профилактическое лечение детям в возрасте до 5 лет с TST 10 мм или более и отсутствием признаков заболевания ТБ. IGRA — Руководство MBSС мая 2017 г. В пункт MBS 69471 для тестирования IGRA были внесены поправки, разрешающие скидку MBS для тестирования IGRA в следующих ситуациях:
ВедениеЛТБИДети младше 5 лет, находящиеся в тесном контакте с больным ТБ, должны начать профилактическое лечение независимо от результатов ТКП , с «разрывом контакта» ТКП в 3 месяца для принятия решения о дальнейшем лечении . Комбинированные схемы лечения
Комбинированные продукты
Пациентам потребуется как сценарий, так и форма SAS категории B (лица, назначающие рецепты, должны быть зарегистрированы/авторизованы на веб-сайте TGA). Схемы на основе изониазида (INH)
Общие положения
Другие клинические сценарииТуберкулез Туберкулез обычно лечит врач-пульмонолог или инфекционист. Стандартное лечение
для легочного туберкулеза — это 6 месяцев многокомпонентной терапии, более длительные сроки используются для некоторых внелегочных локализаций и для туберкулеза с множественной лекарственной устойчивостью. Заболевание туберкулезом у члена семьи/домохозяйстваОбсудите с инфекционистом или врачом-пульмонологом. Другие члены семьи нуждаются в оценке своего ТБ-статуса. Обычно это происходит в рамках программы по борьбе с туберкулезом, проверьте, есть ли такое последующее наблюдение.
Латентный ТБ в семье/члене домохозяйства
Вакцинация БЦЖ Bacillus Calmette Guerin (БЦЖ, аттенуированный штамм M.
Ресурсы
|

 3,4,6,7 [Ссылки 3,4,6 и 7 — Уровень доказательности: 5] В руководствах рекомендуется проводить скрининг детей из групп высокого риска.
3,4,6,7 [Ссылки 3,4,6 и 7 — Уровень доказательности: 5] В руководствах рекомендуется проводить скрининг детей из групп высокого риска.
 1 Передача происходит воздушно-капельным путем от людей с респираторной инфекцией.
1 Передача происходит воздушно-капельным путем от людей с респираторной инфекцией.

 Австралийские данные за 2000-е годы показывают, что распространенность положительной ТКП (10 мм или больше) у беженцев из Африки, Европы и Ближнего Востока составляла 25-55%. 4-7 Более свежие данные о прибытии из Сирии и Ирака (2015-17 гг.) показывают, что распространенность ЛТБИ составляет 11,8%. 8 Заболевание туберкулезом было обнаружено у 1,7–3,3% детей-беженцев, посещающих службы для беженцев в Новом Южном Уэльсе. 4,5
Австралийские данные за 2000-е годы показывают, что распространенность положительной ТКП (10 мм или больше) у беженцев из Африки, Европы и Ближнего Востока составляла 25-55%. 4-7 Более свежие данные о прибытии из Сирии и Ирака (2015-17 гг.) показывают, что распространенность ЛТБИ составляет 11,8%. 8 Заболевание туберкулезом было обнаружено у 1,7–3,3% детей-беженцев, посещающих службы для беженцев в Новом Южном Уэльсе. 4,5 




 Безопаснее всего игнорировать иммунизацию БЦЖ при интерпретации ТКП.
Безопаснее всего игнорировать иммунизацию БЦЖ при интерпретации ТКП.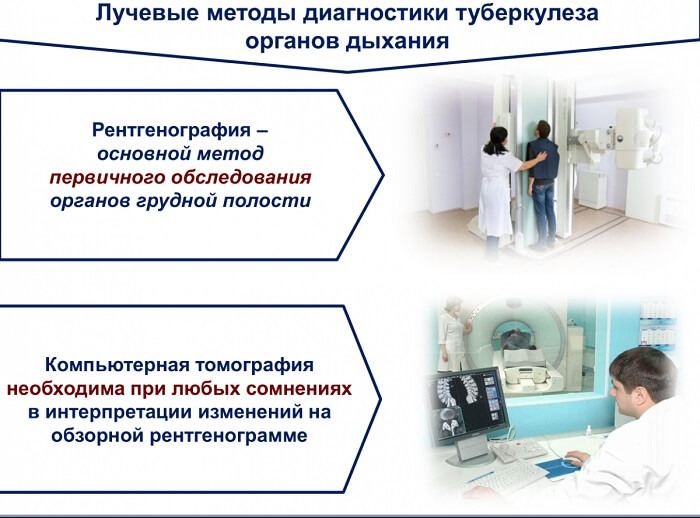 20 мг/кг — максимум 600 мг) И Изониазид ( 10 мг/кг (диапазон 7-15 мг/кг) — максимум 300 мг) на 3-4 месяца.
20 мг/кг — максимум 600 мг) И Изониазид ( 10 мг/кг (диапазон 7-15 мг/кг) — максимум 300 мг) на 3-4 месяца.  Размер упаковки составляет 84 таблетки/упаковка. Заказ в EMR на вкладке списка объектов/базы данных.
Размер упаковки составляет 84 таблетки/упаковка. Заказ в EMR на вкладке списка объектов/базы данных. Обычно хорошо переносится детьми и подростками. Другие (редкие) побочные эффекты включают реакции немедленного типа, периферические невриты (предотвращаются с помощью B6, повышенный риск при плохом питании), желудочно-кишечные расстройства и гематологические проблемы. Проверять
информация о продукте (может потребоваться доступ к внутренней сети).
Обычно хорошо переносится детьми и подростками. Другие (редкие) побочные эффекты включают реакции немедленного типа, периферические невриты (предотвращаются с помощью B6, повышенный риск при плохом питании), желудочно-кишечные расстройства и гематологические проблемы. Проверять
информация о продукте (может потребоваться доступ к внутренней сети). 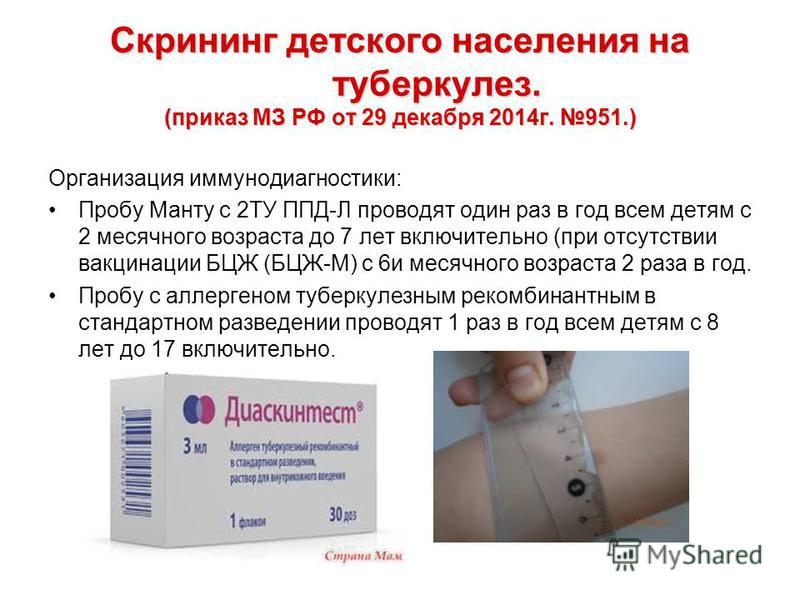
 Туберкулезное заболевание представляет собой
подлежащее уведомлению условие. Если поставлен диагноз туберкулеза, проведите тестирование на ВИЧ после соответствующего консультирования. Видеть
Викторианские рекомендации, Терапевтические рекомендации (через
библиотека RCH) и
Информационный бюллетень RCH — Туберкулез.
Туберкулезное заболевание представляет собой
подлежащее уведомлению условие. Если поставлен диагноз туберкулеза, проведите тестирование на ВИЧ после соответствующего консультирования. Видеть
Викторианские рекомендации, Терапевтические рекомендации (через
библиотека RCH) и
Информационный бюллетень RCH — Туберкулез. ТКП повторяют через 10 недель — 3 месяца (перерыв в контакте) для выявления конверсии. Детям до 2 лет может быть назначен полный курс профилактической терапии, независимо от результата контактной ТКП.
ТКП повторяют через 10 недель — 3 месяца (перерыв в контакте) для выявления конверсии. Детям до 2 лет может быть назначен полный курс профилактической терапии, независимо от результата контактной ТКП. bovis ) используется для вакцинации против туберкулеза с 1921 года, и во всем мире охват вакцинацией составляет 80%. 12 Не защищает от инфекции, общая защита от всех форм заболевания составляет около 50% с более сильным защитным эффектом от смерти от туберкулеза (71%) и туберкулезного менингита (64%). 13 Сообщаемая эффективность против туберкулеза легких сильно различается (0–~80%). 12 Обеспечивает хорошую защиту от проказы.
bovis ) используется для вакцинации против туберкулеза с 1921 года, и во всем мире охват вакцинацией составляет 80%. 12 Не защищает от инфекции, общая защита от всех форм заболевания составляет около 50% с более сильным защитным эффектом от смерти от туберкулеза (71%) и туберкулезного менингита (64%). 13 Сообщаемая эффективность против туберкулеза легких сильно различается (0–~80%). 12 Обеспечивает хорошую защиту от проказы.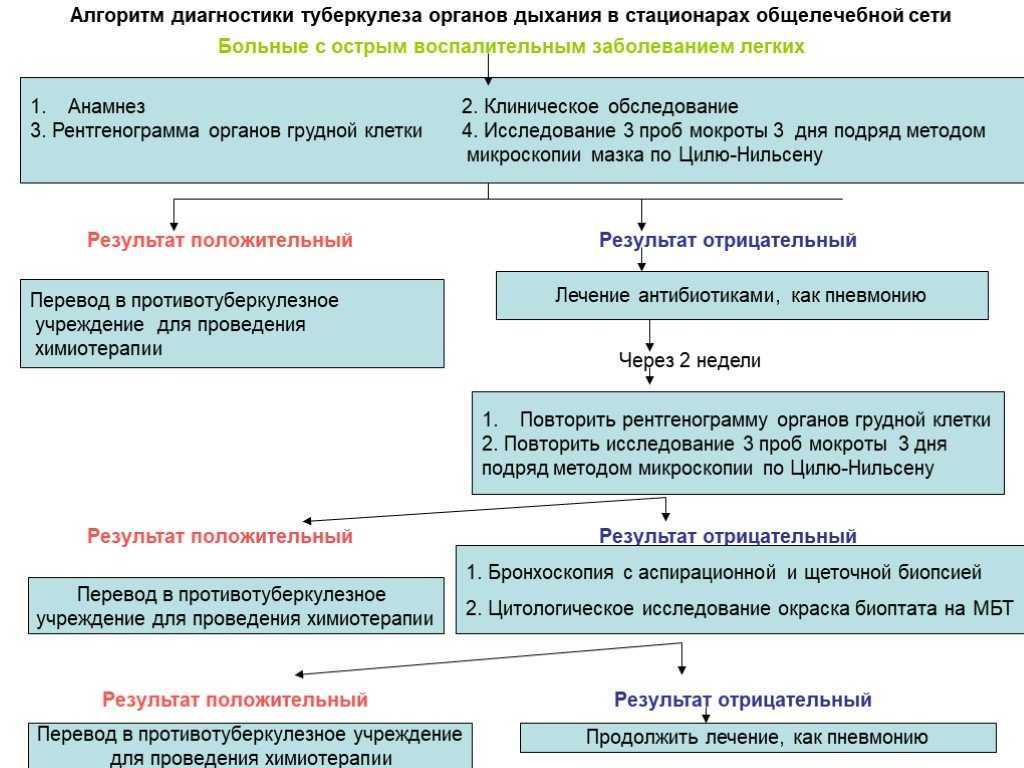
 , обновлено в 2019 г.)
, обновлено в 2019 г.)