Содержание
Если новорожденный простудился как лечить. Что делать, когда заложен носик
Екатерина Ракитина
Доктор Dietrich Bonhoeffer Klinikum, Германия
Время на чтение: 5 минут
А А
Последнее обновление статьи: 13.02.2019
Молодым мамам, из-за своей неопытности, часто трудно разобраться, почему новорожденный малыш плачет, они впадают в панику, не знают что делать. А причины совершенно разные: от желания кушать до симптомов инфекций.
Чаще всего причиной заболевания может стать переохлаждение, в результате чего малыш подхватить вирусную инфекцию.
В зону риска попадают младенцы из семей, в которых есть старший ребенок.
Среди медиков распространено мнение, что при искусственном вскармливании вероятность предрасположения к простуде более высока, в связи с неполучением питательных средств, существующих в молоке матери.
Наибольшую опасность представляет ОРЗ (острое респираторное заболевание). Причины – вирусы и бактерии (около 300 видов), которые распространяются воздушно-капельным путем.
ОРЗ опасно тем, что несет за собой ряд осложнений, а для младенцев их риск высок, так как иммунитет еще не работает в полную силу.
Если в семье появился больной – старший ребенок или взрослый, следует изолировать его. Для того чтобы не дать распространиться по дому вирусу, необходимо чаще проветривать помещение. Уничтожить микробы может прекрасно помочь чеснок, если разложить его по всей комнате, только не забывать менять этот природный антисептик несколько раз в день, а на одежду грудного малыша нанести мазь с противовирусным действием.
Существуют симптомы, по которым маме легко понять и определить начало заболевания, разобраться, что делать и своевременно вызвать врача:
- Температура тела выше 37 градусов.
- Неравномерное дыхание — прерывистое, с хрипами.
- Кашель, заложенность носа.
- Отказ от кормления, жидкий стул.
Врачи особенно сильно боятся симптомов ОРЗ, так как самый легкий насморк может с легкостью перейти в бронхит или трахеит с сильным кашлем.
При первых неблагоприятных симптомах необходимо сразу вызвать врача, который назначит лечение. Если заболевание в легкой форме, то лечение проводится дома. Быстрому выздоровлению может помочь любая мелочь, даже комфортные условия.
Постоянное проветривание помещения, отслеживание микроклимата — оптимальная температура – 22-23 градуса, влажность воздуха выше 60%, являются неоспоримыми факторами, способствующими быстрому выздоровлению.
При грудном вскармливании необходимо чаще прикладывать малыша к груди. Защитные вещества, входящие в материнское молоко помогут иммунитету бороться с болезнью, кроме того, малыш будет ощущать присутствие мамы рядом и меньше капризничать. При кормлении следует учитывать, что при высокой температуре, желудок может не справиться, и как следствие, возникнет рвота.
Грудное молоко – это уникальный источник полезных для новорожденного витаминов и микроэлементов, защита иммунитета и средство при воспалении слизистых оболочек носа и горла .
Насморк тяжело переносится детьми до одного год, так как, в отличие от старших детей, они большую часть времени лежат, и заложенность носа мешает им дышать. При насморке необходимо следить за состоянием носовых пазух малыша, чаще прочищать их ватными жгутиками и закапывать материнским молоком либо промывать слабыми настойками трав (календула и ромашка). Носовую полость может помочь прочистить аспиратор – это приспособление в виде резиновой груши, которое позволит отсосать слизь.
При высокой температуре (38 градусов и выше), посоветовавшись с детским педиатром, дают жаропонижающее средство. Более низкую температуру тела обычно не сбивают, но лучше будет одеть ребенка полегче, оставив ножки в тепле, и периодически обтирать тело влажной салфеткой, смоченной в растворе яблочного уксуса с водой.
При температуре не стоит гулять на улице, а вот насморк прогулке (15-20 минут) не помеха, так как на свежем прохладном воздухе микробы быстрее гибнут. На прогулке важно следить, чтобы малыш не замерз.
У новорожденных детей всегда есть риск заразиться ветрянкой от членов семьи, в т. ч. старший ребенок может стать разносчиком вируса.
Не исключена вероятность врожденного заболевания, опасность заключается в том, что возможны осложнения в виде болезней нервной системы и других важных органов. Причина в отсутствие иммунитета, связана с болезнью матери, перенесшей эту инфекцию незадолго до родов. У малыша, не достигшего двух недель жизни, врожденная форма заболевания ветрянкой протекает наиболее тяжело. Начинается с высокой температуры и ухудшения всего самочувствия. Младенец отказывается кушать, его рвет, меняется настроение, может быть вялым или возбужденным, капризничает и плачет. Через 2-3 дня появляются первые высыпания на животе и лице.
Если мама до беременности болела ветрянкой , то ее организм выработал необходимые антитела, которые оградят младенца от инфекции в период грудного вскармливания до трех месяцев.

Заболевание ветрянкой, начавшееся после одиннадцатого дня рождения, не считается врожденным, протекает в более легкой форме и без негативных последствий.
Чаще всего, источник из внешнего мира – это старший ребенок в семье, посещающий детские заведения.
Что делать маме, при заболевании младенца ветрянкой? Ответ прост – водянистые высыпания на коже смазывать зеленкой, а слизистую во рту – облепиховым маслом.
И еще, несколько советов:
- попросить врача выписать антигистаминное средство, чтобы уменьшить зуд;
- отвлекать от расчесывания, может помочь одежда, полностью закрывающая ручки и ножки;
- купание (при отсутствии температуры) в травяных отварах уменьшит зуд, только на время забыть о мочалке и не тереть полотенцем;
- если ко времени заболевания ветрянкой введен прикорм, лучше отказаться, так как новая пища будет раздражать слизистую;
- малышу, находящемуся на искусственном кормлении и заболевшему ветрянкой необходимо давать больше жидкой пищи.

Долгожданный ребенок появляется в нашем, наполненном вирусами и микробами, мире из комфортных и стерильных условий. С первого вздоха возникает контакт с различными микроорганизмами. Наличие вокруг людей, главных носителей миллионов вирусов, подвергает малыша скрытым опасностям.
Будущей маме важно понять о необходимости защиты своих детей, понять и сделать все возможное для увеличения иммунитета еще не родившегося малыша. До трех месяцев он обладает защитным иммунитетом, который передала ему мама во время своей беременности.
Самое необходимое, что должна делать беременная женщина – это тщательно следить за своим здоровьем, хорошо питаться, часто бывать на свежем воздухе, окружать себя только позитивным настроением и радостными эмоциями. Мама обязана понять, что внимательность к своему здоровью – это забота о будущем поколении.
Дома необходимо постепенно приучить новорожденного к процедурам закаливания, начать с простого обтирания, не забывать мыть руки, игрушки, своевременно делать вакцинацию.
Часто поведение новорожденного ставит родителей в тупик. Невозможно определить, что его тревожит: холодно, жарко, голодный или заболел. Любящая мама всегда распознает симптомы и поможет своему малышу.
У маленьких детей есть одна особенность реакции организма на болезнь: общие признаки заболевания (симптомы) превалируют над местными признаками поражения того или иного органа или системы.
Скорее всего, маленький ребенок не расскажет, что у него начинает болеть горло , что у него кружится голова , появляется мышечная слабость и утомляемость и т.д. Дети, как правило, бегают и прыгают до тех пор, пока болезнь не расцветет бурным цветом. Именно это и нужно учитывать при оценке состояния здоровья ребенка.
Одним из частых признаков при возникновении болезни является вялость
 Здоровый ребенок весел и активен, хорошо ест. Если он не спит, то находится в состоянии «вечного движения».
Здоровый ребенок весел и активен, хорошо ест. Если он не спит, то находится в состоянии «вечного движения».Грудные дети улыбаются, гулят, у них обычно четкие чередования периодов сна и бодрствования, хороший аппетит.
Дети более старшего возраста бегают, прыгают, играют, их не удержать на одном месте и не привлечь внимание на длительное время.
Больной ребенок становится вялым, не улыбается и не играет, начинает «канючить» по любому поводу, его не интересуют новые игрушки и мультфильмы, он отказывается от любимого блюда, раньше обычного времени просится спать, спит больше обычного (но если только не переутомился накануне). Грудной ребенок начинает беспричинно плакать, отказывается от еды, не перестает плакать даже в сытом состоянии. Если это происходит без видимых и явных причин — необходимо быть бдительным. Возможно, это просто временные капризы. Быть может, у вас накануне были гости, и ребенок просто устал. Поход в цирк или театр (стадион, кино, длительные активные игры и т.
Но чаще всего эти признаки будут являться предвестниками болезни.
ИТАК, ВЫ ВИДИТЕ, ЧТО РЕБЕНОК ВЕДЕТ СЕБЯ НЕ КАК ОБЫЧНО.
Не спешите приставать к нему с расспросами. Конечно, ребенок пяти-шести лет и старше может сам пожаловаться на недомогание. Но даже в этом случае не пренебрегайте объективным наблюдением. В младшем возрасте дети не локализуют свои ощущения и не обладают абстрактным мышлением. Поэтому на вопрос — «где болит живот» они всегда показывают на область пупка, при вопросе «голова болит?» — отвечают «болит», а при вопросе «а может, НЕ болит?» чаще всего отвечают — «не болит».
Очень важно понять, КАК правильно наблюдать за детьми. Не воспринимайте ребенка изначально как свою улучшенную копию, не отягощайте свои наблюдения какими-то ожиданиями, основанными на собственном жизненном опыте или знаниях, почерпнутых в литературе. Не пытайтесь НАЙТИ СИМПТОМЫ болезни.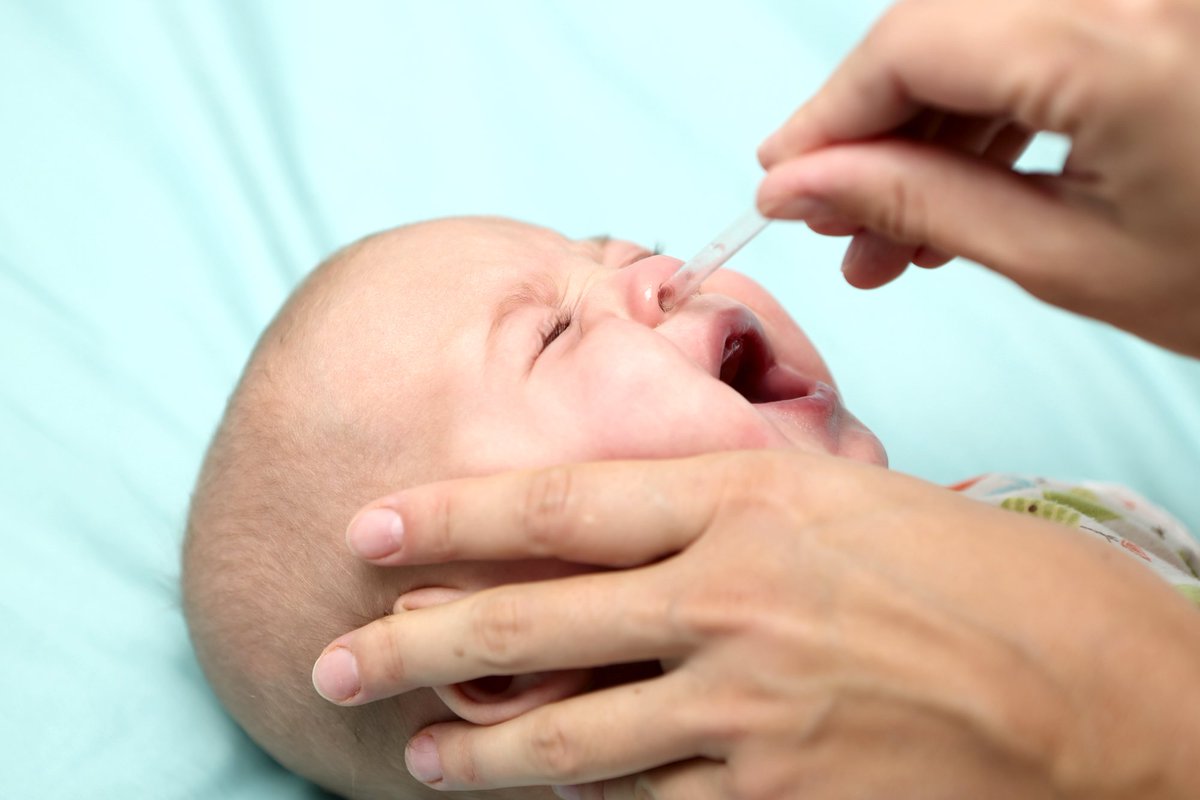
Помните, что опыт и привычка наблюдать за ребенком без нажима, в естественной среде, поможет развитию психоэмоциональной связи между вами — ведь вы научитесь понимать язык его жестов, поймете смысл его подсознательных реакций на окружающий мир и себя в том числе. Можно с уверенностью утверждать, что ваши родительские внимание и любовь смогут реализоваться в реальной помощи развитию вашего ребенка, и вернутся в виде его ответного понимания и содействия.
НАБЛЮДЕНИЕ — НЕПРОСТАЯ ВЕЩЬ. Оно само по себе может быть как благотворным, так и пагубным. Поскольку данная книга о здоровье ребенка, этот вопрос неправильно было бы обойти. Наблюдайте за ребенком с интересом, как за самостоятельным существом, и вы сами поменяете свое мировоззрение. Вы пройдете путь от недовольства несходством между вами (почему-то родителям кажется, что дети как-то должны оправдывать какие-то их ожидания) к радости осознания вашего родства. Это понимание ребенок обязательно воспримет, хоть и не осознанно, и уже одно это избавит его от психологического напряжения , которое является самой глубокой первопричиной возникновения очень многих расстройств, которые позже развиваются до сложных системных заболеваний.
Понаблюдайте за общим эмоциональным и двигательным состоянием ребенка. Насторожить вас должны как излишняя вялость , так и повышенная активность , переходящая в истеричное возбуждение. Расстройства сна и беспокойное поведение во сне — также явления, которые достойны дополнительного внимания.
Обратите внимание на то, как ребенок ходит, не хромает ли, как двигает руками (это может быть признаком повреждения костей, связок, суставов или мышц), как говорит и насколько быстро и точно отвечает на вопросы (это может быть связано с заболеванием нервной системы или травмой), как реагирует на прикосновение. Не пытается ли отвернуться или прикрыть глаза от яркого света.
Тревожным фактором является изменение аппетита . Если ребенок ест мало и отказывается от любимых блюд, это может быть свидетельством начала заболевания, и совсем не обязательно — со стороны органов пищеварения. Расстройства стула — это также признак не только заболеваний пищеварительного тракта. Диарея может сопровождать многие инфекционные и вирусные заболевания, а также нервные расстройства и аллергические реакции. Запоры и колики могут присутствовать при повышении температуры (при любом заболевании) или даже быть первым симптомом таких серьезных острых заболеваний как аппендицит, вирусный гепатит или внутреннее кровотечение вследствие травмы. В случае изменения характера физиологических отправлений (частота стула и мочеиспускания, цвет, состав мочи и кала), болезненности при отправлениях — следует немедленно обратиться к специалисту.
Если ребенок ест мало и отказывается от любимых блюд, это может быть свидетельством начала заболевания, и совсем не обязательно — со стороны органов пищеварения. Расстройства стула — это также признак не только заболеваний пищеварительного тракта. Диарея может сопровождать многие инфекционные и вирусные заболевания, а также нервные расстройства и аллергические реакции. Запоры и колики могут присутствовать при повышении температуры (при любом заболевании) или даже быть первым симптомом таких серьезных острых заболеваний как аппендицит, вирусный гепатит или внутреннее кровотечение вследствие травмы. В случае изменения характера физиологических отправлений (частота стула и мочеиспускания, цвет, состав мочи и кала), болезненности при отправлениях — следует немедленно обратиться к специалисту.
Если ребенок постоянно что-то жует, не следует радоваться его здоровому аппетиту. Это может быть реакцией на психологический дискомфорт, первым признаком нарушения работы щитовидной железы или других гормональных расстройств.
Увеличение потребления жидкости часто говорит о том, что организм ребенка пытается восполнить ее недостаток (в этом случае можно обнаружить, что ребенок потеет вследствие нервного перенапряжения, при вирусных инфекциях и т.д.). То же самое происходит при кишечных расстройствах, отравлениях или аллергических реакциях — организм пытается перебороть интоксикацию, и ребенок испытывает жажду.
Изменение вкусовых пристрастий также может свидетельствовать о недомогании. Например, отказ от любимых блюд или наоборот, желание съесть что-то, от чего он ранее отказывался. Бывает даже так, что дети тянут в рот несъедобные предметы. Общеизвестен пример, когда дети и беременные женщины едят мел — их организму не хватает кальция.
Следующее — это осмотр кожных покровов на предмет изменения их состояния и появления различных сыпей . Любые необычные изменения кожи, подкожной жировой клетчатки и слизистых оболочек обязательно необходимо показать специалисту. Обратите внимание на наличие гематом (синяков), припухлостей, ограничение подвижности и изменение формы суставов (это может быть признаком их травматического повреждения).
Обратите внимание на наличие гематом (синяков), припухлостей, ограничение подвижности и изменение формы суставов (это может быть признаком их травматического повреждения).
Расспросите вашего ребенка — как он себя чувствует, не падал ли накануне, не ударялся ли головой, не принимал каких-либо таблеток, не угощал ли его кто-то необычными конфетами или продуктами. Особенно информативно это у старших детей. Обязательно проводите расспрос в доверительном тоне, не повышая голоса, объясните, что не надо ничего бояться. Иначе испугавшись, ребенок забудет или просто испугается рассказать вам что-то важное.
Если у вас появилось подозрение, что ребенок нездоров, необходимо измерить температуру тела у ребенка. Повышенная температура тела — это чаще всего встречающийся признак самых различных инфекционных заболеваний. Лучше всего это делать несколько раз за день с интервалами примерно в три часа (так называемая трехчасовая термометрия). Это позволит уловить даже кратковременные и незначительные колебания температуры тела. Температуру тела лучше всего измерять ртутным термометром в подмышечной области. У грудных детей возможно использование электронных термометров, однако необходимо очень точно следовать инструкции по его эксплуатации и повторить измерение несколько раз подряд. Нормальной считается температура тела от 35,5 о С до 37 о С. У детей в возрасте до 3-х лет температура тела может в норме периодически повышаться и до 37,5 о С. Любое, даже кратковременное повышение температуры тела свыше установленных пределов необходимо расценивать как гипертермию , т.е. проявление болезни.
Температуру тела лучше всего измерять ртутным термометром в подмышечной области. У грудных детей возможно использование электронных термометров, однако необходимо очень точно следовать инструкции по его эксплуатации и повторить измерение несколько раз подряд. Нормальной считается температура тела от 35,5 о С до 37 о С. У детей в возрасте до 3-х лет температура тела может в норме периодически повышаться и до 37,5 о С. Любое, даже кратковременное повышение температуры тела свыше установленных пределов необходимо расценивать как гипертермию , т.е. проявление болезни.
Необходимо обратить внимание на появление или усиление различных катаральных явлений, таких как насморк , кашель , осиплость голоса . Дети, которые посещают детский сад, довольно часто имеют это проявления, поэтому необходимо оценить не только их наличие, но и интенсивность.
Все свои наблюдения необходимо как-то зафиксировать, чтобы ничего не упустить при осмотре у врача. Каждая деталь может иметь значение, поэтому лучше не надейтесь на память — запишите или пометьте как-то все, что вызвало у вас беспокойство. Вы ведь можете что-то забыть, что-то посчитать несущественным или просто забыть рассказать, переключив внимание на что-то во время приема.
Каждая деталь может иметь значение, поэтому лучше не надейтесь на память — запишите или пометьте как-то все, что вызвало у вас беспокойство. Вы ведь можете что-то забыть, что-то посчитать несущественным или просто забыть рассказать, переключив внимание на что-то во время приема.
О необходимости же обращения к врачу — педиатру, а затем, если нужно, к узкому специалисту — мы будем напоминать постоянно.
Здоровье малыша вызывает опасения у родителей. Сложнее всего уберечь ребенка от простуды: его легко заразить, он тяжело выздоравливает, зачастую появляются осложнения. Важно знать о признаках, течении заболевания, как лечить простуду у грудничка, чтобы своевременно оказать ему помощь.
Особенности возникновения у детей
В медицине простуда носит название ОРВИ или ОРЗ (острая респираторная вирусная инфекция или острое респираторное заболевание). Первая распространяется в период вирусных эпидемий: малыш может заразиться от родных, если у него ослаблен иммунитет.![]()
ОРЗ чаще возникает из-за переохлаждения грудничка, которое вызывает ослабление местного иммунитета на слизистых и активное размножение бактерий, вирусов, постоянно присутствующих у человека в небольших количествах.
Малышей до года стараются не брать в общественные места для предотвращения заражения. Если заболел близкий родственник, общение ограничивается, чтобы не заразить ребенка.
Грудничок реже заболевает благодаря иммунитету, полученному от матери при рождении. Действует он у новорожденного ребенка до 3-4 месяцев, потом организм самостоятельно формирует защитную систему и дополнительно получает антитела из материнского молока, если малыш находится на . У детей на ИВ вероятность заразиться выше.
Заражение от мамы
Большие сложности вызывает заболевание кормящей мамы, которая может заразить грудничка. Инфицированный человек не сразу узнает о болезни: первые признаки простуды проявляются через несколько дней после заражения.
Вирус от матери может попасть в организм малыша через слизистую носоглотки, грудное молоко, но бросать кормление нельзя: малыш лишится основного лекарства.
Ограничить воздействие болезнетворных организмов поможет частое мытье рук с мылом и марлевая маска, которую нужно менять несколько раз в день.
Симптомы
Ребенок еще не способен объяснить, что начал заболевать, поэтому родители чаще обращают внимание на явные признаки простуды у грудничка:
- Выделение слизи из носика;
- Глаза становятся мутными;
- Затруднение дыхания, малыш чаще открывает рот, или соску во время кормления, плачет и отказывается от еды, хотя явно голоден;
- , может сопровождаться лихорадочным состоянием, ознобом – малыш дрожит при нормальной комнатной температуре;
- Голос становится хриплым;
- Появляется частое чихание и кашель.
До этих симптомов должны насторожить изменения в поведении ребенка. Он становится вялым или слишком возбудимым. Грудной ребенок плохо спит, наоборот, спит часто и подолгу, капризничает. Признаки простуды у новорожденного – повод незамедлительно обратиться к врачу.
Грудной ребенок плохо спит, наоборот, спит часто и подолгу, капризничает. Признаки простуды у новорожденного – повод незамедлительно обратиться к врачу.
Если возникает простуда у грудничка, Комаровский рекомендует незамедлительный визит к врачу. Только он правильно решит, чем лечить простуду. Желательно использовать меньше разных медикаментов, категорически запрещается самостоятельное лечение простуды у малыша. Для него могут быть опасны лекарства, помогающие взрослым при схожих симптомах.
При вирусном возникновении простуды бесполезно использование антибиотиков, которые используются при осложнениях воспалительного характера.
При педиатр может назначить капли в нос, сосудосужающие или лечебные на основе солевого раствора, при воспалении – содержащие антибиотики. Можно закапывать в каждую ноздрю две-три капли . Он разжижает слизь, обладает антисептическим действием. Для облегчения дыхания нужно очищать носик грушей, назальным аспиратором, в крайнем случае – ртом.
Малыши не могут глотать таблетки. Для лечения вирусного заболевания назначают свечи от простуды с содержанием , которые вводятся в анальное отверстие. Лекарство всасывается в кишечнике, действует быстрее и не наносит вреда пищеварению ребенка. Заменить свечи можно каплями или сиропом, но они могут вызвать рвоту.
Есть положительные отзывы о применении Анаферона при простуде у грудничка. Но он относится к гомеопатическим препаратам, для лечения вирусного заболевания нужны средства с большей концентрацией действующего вещества.
Противопоказаны для лечения простуды у грудничка:
- Отвары, чай с медом, малиной, сиропы от кашля – способны вызвать аллергию;
- . Оно изначально не предназначено для лечения насморка, способствует размножению бактерий, ускоряет воспалительные процессы;
- Растирания и с эфирными маслами – могут вызвать высыпания и зуд;
- Паровые ингаляции приводят к ожогу слизистой носоглотки;
- Применение горчичников – недопустимо для кожи младенца;
- Клизма без согласования с врачом.

Народные средства эффективны при простуде, но использовать их для лечения новорожденного не рекомендуется. Лечебные процедуры назначает врач, самолечение может привести к осложнениям, опасным для жизни ребенка.
Если у ребенка жар
Температура у малыша до 38° способствует выработке организмом противовирусных веществ, не следует её сбивать. Если понижать ее уже при 37°, грудничок будет дольше выздоравливать. При температуре выше 38° у детей до 3 месяцев, или 38,5° в старшем возрасте – срочно вызвать скорую, лекарства лучше давать под присмотром медика, т. к. возможна аллергическая реакция.
Не всегда скорая приезжает быстро, а повышение температуры угрожает жизни ребенка. В подобной ситуации можно самостоятельно дать ему жаропонижающее средство, предназначенное для младенческого возраста.
При отсутствии детских лекарств в экстренных случаях можно использовать парацетамол, который быстро снизит температуру. Раньше его часто назначали при лечении детей до года, но сегодня доказано его токсическое воздействие на почки и печень.
Он противопоказан, если малышу 1 месяц или меньше. Для ребенка в 2 месяца и больше доза разового использования – 15 мг на 1 кг веса, не больше 60 мг на кг веса в сутки. Действие начинается через 30 мин. и продолжается 4 часа. Таблетки нужно растворить в воде и дать попить малышу. Нельзя использовать больше 3 дней, лучше заменить парацетамол адаптированными для грудничков жаропонижающими препаратами.
Запрещено давать аспирин, обтирать младенца раствором воды с уксусом, спиртом, водкой. Химические вещества попадают через кожу в организм ребенка, вызывают отравление. Месячный малыш может получить ожог слизистой при вдыхании паров.
Терморегуляция в организме еще не налажена, резкие перепады опасны и могут вызвать судороги у ребенка. Для облегчения состояния допускается обтирание салфеткой, смоченной в теплой воде.
Опасно состояние белой лихорадки, которая проявляется высокой температурой и бледностью кожных покровов, при этом конечности холодные. Сбивать температуру нужно медленно, только под наблюдением врача.
Правила ухода
Комаровский отмечает, что организм способен самостоятельно справиться с простудой, если создать благоприятные условия. Основные правила:
- Регулярные проветривания. Приток свежего воздуха позволяет избавиться от вирусов и бактерий в комнате, кислород облегчает дыхание малыша;
- Уровень влажности – в пределах 70%. Сухой воздух раздражает слизистую дыхательных путей. Можно применять увлажнитель, поставить емкость с водой возле батареи, повесить влажную ткань;
- Температура в комнате не должна быть выше 22°. Не нужно дополнительно включать обогревательные приборы, укутывать ребенка, накрывать теплее обычного. Ослабленный организм вынужден будет тратить силы на борьбу с перегревом, болеть дольше;
- В комнате проводить влажную уборку 1 – 2 раза в день, т. к. на поверхностях оседают микробы, а пыльный воздух раздражает слизистую малыша, затрудняет дыхание;
- Одежда должна быть легкой и удобной, из дышащих материалов (хлопка). Переодевать ребенка сразу после того, как вспотел, вытирая его насухо. Менять нужно и мокрое постельное белье. На время болезни лучше отказаться от памперсов – они способствуют перегреванию при высокой температуре;
- Голова ребенка должна находится выше тела, можно подложить под голову небольшую подушку и следить за позой малыша, когда он на руках у родителей;
- Важна спокойная обстановка в доме. Нельзя злиться на ребенка, что он болеет и капризничает. Младенец чувствует напряжение, начинает переживать. Двойной стресс усугубляет симптомы заболевания у грудничка.
Режим дня и кормление при простуде
Болезненное состояние приводит к истощению, усталости. Нужно отойти от привычного режима сна и давать ребенку спать больше для восстановления сил. Нужно избегать шума, яркого света, активных игр – больной малыш быстро утомляется и нуждается в отдыхе.
При небольшой простуде не стоит отказываться от ежедневных прогулок, если ребенок может дышать носом. Они должны быть непродолжительными. Противопоказанием является высокая температура, сильный насморк, кашель, ангина, слабость.
Питание необходимо малышу для выздоровления, содержит полезные вещества и витамины. При невозможности носового дыхания новорожденный часто отказывается от еды, при обострении заболевания и высокой температуре может быть рвота. Нельзя заставлять ребенка есть, лучше проводить кормление чаще, но уменьшить порцию.
Если в рацион малыша уже начали вводить , нужно отказаться от новых продуктов на время болезни. При появлении аппетита нужно дать те каши или пюре, которые хорошо переваривает его организм.
Малыша нужно допаивать кипяченой водичкой, даже если он на грудном вскармливании. Повышенное потоотделение вызывает обезвоживание, нужно восстанавливать водно-солевой баланс.
Купание и массаж
Считается, что нельзя мыть детей при простуде. Противопоказанием является сильный жар и плохое самочувствие. Следует воздержаться от процедуры, если температура спала менее 2 дней назад. В остальных случаях водные процедуры обязательны: они позволяют очистить кожу от токсинов, выходящих из организма вместе с потом, позволяют коже дышать. Температура должна быть на пару градусов выше обычной – 37-38°. Вернуться к привычной температуре можно после полного выздоровления ребенка.
Можно ли купать грудничка при простуде, решает лечащий врач. Педиатры запрещают процедуру из-за риска переохлаждения. Можно ежедневно обтирать его мягкой тканью, смоченной в теплой воде. Нужно поочередно протирать и высушивать полотенцем все части тела. Если намочить ребенка полностью, он может замерзнуть.
Врач может назначить ванночки с . Это может быть , оказывающие антибактериальный эффект. назначают для облегчения дыхания малыша. Не следует проводить купание с отваром без назначения врача, или использовать новые растения, реакция на которые у малыша неизвестна.
Можно ли делать массаж при простуде? В начале и активной фазе болезни нужно отказаться от процедуры. Она приводит к расширению сосудов, незначительному повышению температуры тела, что опасно, если у малыша жар. Вирусное заболевание вызывает головные боли, которые усиливает повышение давления при массаже. Воздействие на грудную клетку приводит к усилению образования мокроты. Она мешает дышать малышу, а правильно откашливаться он еще не умеет. Лучше вылечить простуду у младенца, потом возобновить курс массажа.
Простуда у грудного ребенка длится от 4 дней до недели. При первых признаках заболевания нужно обратиться к врачу, выполнять его инструкции в лечении. Это позволит ему быстрее выздороветь и избежать осложнений.
Первый год жизни малыша полон волнений для его родителей. Простуда у грудничка — одна из самых частых проблем со здоровьем в этом возрасте.
Правила того, как лечить простуду, должны знать все молодые родители.
Простудой в народе принято называть респираторные инфекции. Воздушно-капельный путь заражения объясняет их распространённость среди детей по сравнению с другими заболеваниями.
В носике у грудного ребенка на слизистых оболочках присутствуют вирусы и бактерии. Количество их допустимое. Нет дополнительных вредоносных факторов – нет простуд. Болезнетворные же микробы и вирусы, проникая через слизистую носа, вызывают развитие заболевания. Тогда появляется насморк и другие симптомы простуды у грудничка:
- снижение аппетита, отказ от груди;
- необычная возбудимость или вялость;
- капризность;
- нарушения сна;
- затруднение дыхания;
- покраснение слизистых оболочек глаз;
- кашель;
- озноб;
- покраснение горлышка;
- повышение температуры тела.
Родители говорят, что малыш простыл. В действительности он заразился респираторной инфекцией. Самые частые пути заражения ребенка, особенно новорожденного, — от мамы или других членов семьи. У малышей, которых мамы кормят грудным молоком, местный и общий иммунитет крепче.
До возраста 3-4 месяцев ребенок живет с полученной от матери защитой. Потом его организм начинает формировать собственный иммунитет, который тем сильнее, чем дольше новорожденный ребенок получает грудное молоко. Если младенец простудился, кормление не прекращают. Так справиться с болезнью будет легче.
Лечение простуды у детей до года затрудняют следующие факторы:
- незрелость детского иммунитета;
- противопоказания ко многим лекарствам;
- неумение ребенка откашляться, высморкаться;
- неготовность малыша глотать таблетки.
Вирус или бактерия
Лечить простуду у грудничка родители должны грамотно. Болезнь может быть вызвана разными типами возбудителей. Антибиотики не действуют на вирусы, а для борьбы с многообразием бактерий их подбирают особые для каждого случая. Делает это только детский доктор, изучая характерные признаки простуды у грудничка.
Если болезнь явно вирусного происхождения, назначается противовирусная терапия. Это свечи, капли, таблетки, сиропы. Популярны для детей средства на основе интерферона. Их применяют при выраженных симптомах болезни и некоторых условиях, таких, как:
- высокая, больше 39 градусов, температура;
- озноб и жар у ребенка, которые длятся более 3-х дней;
- младенец заболел повторно;
- привычное применение препаратов под контролем врача.
Если таких факторов нет, не обязательно предлагать ребенку противовирусные средства. Пусть организм справляется с болезнью самостоятельно.
Самолечение ребенка запрещено. Чем лечить простуду, решает врач, особенно при ознобе и жаре.
Если у ребенка жар
Повышение температуры – это правильная защитная реакция организма на вторжение инфекции. Опасными считаются показания градусника 37,8 – 38 и выше. Что делать? При температуре в 38 градусов у месячного ребенка вызывают врача “неотложки”. Для детей с патологиями сердца критическая цифра – от 37,8. В 3 месяца ребенку дают жаропонижающие лекарства при температуре 38,5 градусов и выше после осмотра врачом.
Правила поведения родителей при высокой температуре у малыша:
- Грудничка при простуде следует часто поить (и не только при температуре, а при любых проявлениях ОРЗ).
- Искусственника поят теплой кипяченой водой.
- При грудном вскармливании простудившегося ребенка прикладывают к груди каждые 10 минут, если он не спит. Молоко состоит на 75 % из воды, в нем содержатся готовые антитела материнского организма. Простуда у новорожденных на грудном вскармливании лечится быстрее, дети реже болеют.
- При высокой температуре малышу дают жаропонижающее. Лекарство может быть на основе парацетамола или ибупрофена. В домашней аптечке лучше держать сразу два лекарства в форме сиропа с каждым из активных веществ, и одно в форме ректальных свечей.
- Нельзя обтирать ребенка разведенным водой уксусом, спиртом. Опасные жидкости легко впитываются в тонкую кожу и проникают в кровоток. Такое лечение простуды у грудничков наносит непоправимый вред!
Насморк
Самое популярное лекарство от него – капли.
- Сосудосуживающие капли нужны для облегчения дыхания. Их применяют после промывания носика соленой водой и удаления слизи. Малышам, которым больше, чем 1 месяц, подходят капли на основе ксилометазолина, оксиметазолина в детской дозировке. Курс лечения ими краткий.
- При вирусном рините, если слизь из носика выделяется прозрачная, без гноя, применяют физраствор, готовые препараты с морской водой. В каждую ноздрю закапывают 2 капли раствора. Если врач это одобряет, после закапывания можно удалить сгустки слизи аспиратором.
- Если простуда у грудничков сопровождается насморком с густым отделяемым, назначают капли на основе йода или серебра. Они обеззараживают слизистую.
- Если в носике образуются корочки, их удаляют ватной турундой, пропитанной растительным маслом.
- Лекарства в нос с антибиотиками детям не рекомендованы.
Грудным молоком насморк у простывшего ребенка не лечат! Это устаревшая народная практика. Молоко идеально для размножения микробов. Закапывание его в нос может спровоцировать осложнения. Лечение простуды у грудничка не должно противоречить медицинской практике.
Кашель – как его лечить
Обильный насморк способен спровоцировать появление кашля у ребенка. Избытки слизи спускаются по задней стенке носоглотки, раздражают ее рецепторы. Скопление этой слизи в бронхах вызывает ее отторжение. Все это выражается в виде кашлевых позывов.
Сложности лечения связаны с возрастными ограничениями в приеме лекарств. Отхаркивающие препараты на основе ацетилцистеина, амброксола, карбоцистеина детям до 2 лет запрещены. Сиропы от кашля на растительной основе показаны с 6 месяцев. Осторожное их назначение возможно только после консультации с педиатром. Дозировку подбирает врач.
Можно прикрепить к одежде малыша пластыри от простуды. Эфирные масла в их составе помогают крохе дышать. В любом случае при кашле простывшего ребенка обильно поят, комнату его проветривают и увлажняют.
Внимание! Если у ребенка наблюдаются кашель и насморк, а температуры нет, это может быть проявлением аллергии. Тогда лечение будет иным. Разобраться с диагнозом поможет только лечащий врач.
А если это зубки
Если у грудничка 4-9 месяцев наблюдаются признаки простуды одновременно с сильным слюноотделением, следует проверить, не режутся ли у него молочные зубы. Десны в месте прорезывания краснеют и отекают. Грудничок постоянно тянет в рот разные предметы, свои пальчики. Особенно явно все эти признаки выражены у детей старше шести месяцев.
Если покраснело горлышко
Правила лечения просты. Спреи, пастилки, таблетки для рассасывания маленьким детям не дают. Горлышко смазывают ватным тампоном с раствором йодинола. Подойдет лекарство с эвкалиптом на масляной основе. Его можно также закапать в носик, откуда оно попадет в носоглотку и сработает как антисептик. Ребенка в 2 месяца и старше поят отваром ромашки или смазывают им горлышко, пропитав ватную палочку. По назначению врача возможно применение растворов с хлоргексидином.
Некоторые средства лечения простуды грудным детям противопоказаны.
- Осторожно следует использовать гомеопатию.
- Паровые ингаляции и те, что проводятся на ультразвуковых приборах, грудничкам запрещены.
- Горчичники для детской кожи агрессивны.
- Растирания и компрессы с эфирными маслами, раздражающими компонентами могут привести к ожогу кожи.
- Питье с медом, малиной, липой – сильнодействующие средства. Мед – выраженный аллерген, а малина и липа в горячем напитке стимулируют потоотделение. Лишняя потеря жидкости для малыша опасна. И аллергия ни к чему.
Особенно внимательно нужно относиться к лечению простуды у новорожденных. Маленькая ошибка, не то лекарство дано — возрастает риск осложнений (отит, ангина, пневмония, бронхит).
Важно! Если при простуде у младенца из ушка выделяется гной, на теле выступает сыпь, малыша лихорадит, есть судороги, рвота – все это признаки состояний, которые родителями своими силами вылечить не смогут. В таких случаях вызывают врача “скорой помощи” или незамедлительно доставляют ребенка в стационар.
Как понять, что ребенок выздоровел? Прежний аппетит, бодрость, крепкий сон укажут на начало выздоровления.
Как избежать болезни
Профилактика простуды проста.
- Гигиена взрослых – частое мытье рук, смена полотенец.
- Частые проветривания детской комнаты, всей квартиры.
- Увлажнение комнаты через полив цветов, развешивание влажной ткани, применение специальных приборов.
Если кто-либо из членов семьи заболел, распространителя инфекции изолируют в отдельной комнате. Необходимо применение одноразовых масок для заболевшего и всех членов семьи. Любые контакты грудного ребенка с больным исключаются. Особенно важно соблюдать это правило со старшими детьми, посещающими школу или детский сад.
Правила на каждый день:
- ежедневные прогулки, даже если есть первые признаки простуды;
- сон на свежем воздухе;
- воздушные ванны;
- массаж, гимнастика;
- купание, обтирания;
- обработка игрушек кипятком 1 раз в неделю;
- пресечение всех контактов с любым простудившимся.
Простуда у ребенка до года – опасное для него состояние. Если грудной ребенок часто простужается, есть серьезный повод для его комплексного обследования. При первых же признаках простуды у новорожденного следует обратиться к врачу.
Простуда относится к тем видам заболеваний, развитие которых происходит при сильном переохлаждении организма либо снижении его защитных функций. Специалисты говорят о том, что течение простуды у детей грудного возраста имеет свои нюансы и связано это с некоторыми особенностями возраста.
При лечении грудничков не разрешается применения многих лекарственных препаратов, а также в таком возрасте дети еще не обладают навыками полоскания горла. Молодой мамочке важно знать признаки у грудничка, чтобы вовремя обратиться к специалисту и не допустить прогрессирования болезни.
Наверное, вряд ли можно встретить ребенка, который никогда не болел простудой. Именно такое заболевание вызывает у мамочек больше всего вопросов, а особенно признаки этой патологии и способы ее лечения в грудном возрасте.
Многие родители связывают появление с прорезыванием зубов у их чада, и не предпринимают никаких мер по ее устранению. Такая ситуация может быть довольно опасной, поскольку чаще всего причиной появления простуды является проникновение в детский организм определенной инфекции и отсутствие эффективного может закончиться развитием тяжелых осложнений.
Именно по этой причине следует отказаться от самостоятельной постановки диагнозов ребенку грудного возраста и при первых признаках заболевания обращаться за помощью к специалистам.
Молодой мамочке важно знать признаки, по которым можно отличить простуду от обычного прорезывания зубов:
- у ребенка наблюдается повышенное выделение слюны
- малыш пытается любой предмет затянуть себе в рот
- при внимательном осмотре десен обнаруживается их болезненность и набухание
- малыш спит беспокойно в ночное время
Чаще всего развитие простуды в детском организме происходит очень быстро и неожиданно. Это проявляется в том, что еще вечером ребенок может чувствовать себя прекрасно и не вызывать никакого беспокойства у родителей, а утром уже проснуться с и чиханием.
Часто проникновение вируса происходит одновременно в уши, горло и нос, что и является причиной одновременного развития такой симптоматики. Кроме этого, при некоторых простудных заболеваниях характерные симптомы сопровождаются появлением рвоты и расстройства стула.
На начальной стадии развитии простудного заболевания ребенок грудного возраста может отличаться повышенной раздражительностью и небольшим насморком. По мере прогрессирования заболевания происходит постепенное потемнение в полости носа, а также она становится более густой. Кроме этого, часто простуда сопровождается появлением , длительность которого может быть различной.
Симптоматика болезни
Простуда у ребенка сопровождается появлением определенных симптомов, среди которых наиболее распространенными считаются:
- ребенок грудного возраста становится слишком вялым либо, наоборот, сильно возбудимым
- мамочка замечает частые капризы со стороны ребенка
- могут возникать проблемы со сном, и грудничок начинает спать намного больше, чем обычно
- наблюдается появление слизистых выделений из носа, частых чиханий и
- может изменяться и появляется его охриплость
- часто происходит подъем тела
- возможны отказы от еды, которые сопровождаются сильным плачем
При появлении таких признаков следует обязательно показать ребенка специалисту, который проведет осмотр и поставит окончательный диагноз.
Лечение простуды
Повышение температуры у ребенка грудного возраста является своеобразной реакцией организма на понижение иммунитета.
Специалисты говорят о том, что чем выше поднимается температура тела у малыша, тем активнее происходит выработка в его организме такого особого вещества, как интерферон. Именно это вещество является основным оружием в борьбе с вирусами, которые поражают организм ребенка.
В том случае, если температура повышается больше 38 градусов у ребенка до трех месяцев, то это является опасным сигналом и следует как можно скорее обратиться за помощью к детскому врачу. Это связано с тем, что любые лекарственные препараты, предназначенные для снижения в таком возрасте, могут спровоцировать развитие непредсказуемой реакции. В такой ситуации специалист может оказать малышу помощь при необходимости и предотвратить развитие тяжелых осложнений.
В возрасте после трех месяцев принимать жаропонижающие препараты рекомендуется при повышении температуры выше 38, 5 градусов, и обязательно вызвать педиатра.
- При сильном наклоне головы ребенка повышается опасность развития у него удушья, поэтому рекомендуется подложить под его голову подушку. Кроме этого, важно следить за состоянием воздуха в помещении, то есть он должен быть умеренно влажным.
- При подъеме температуры тела выше 38 градусов можно растирать тело ребенка легким уксусным раствором, который готовится следующим образом: в один литр теплой воды добавляется 10 мл уксуса. Кроме этого, некоторые специалисты рекомендуют в таком случае провести очищение кишечника ребенку, то есть сделать клизму.
- Часто простуда у детей грудного возраста сопровождается появлением и , которые доставляют массу беспокойства как ребенку, так и его мамочке. В такой ситуации рекомендуется растереть тело малыша специальными бальзамами, в состав которых входит эвкалиптовое масло.
- При простуде ребенку можно делать лечебные ванночки с добавлением в нее препаратов на растительной основе. После проведения такой ванны малыша следует хорошо укутать и уложить отдыхать.
- При сильной простуде ребенку можно накладывать специальные с растительным маслом. Предварительно мало слегка подогревают, пропитывают им ткань и накладывают его на тело. Сверху компресс покрывают полиэтиленом и укутывают теплым шарфом либо полотенцем. Делать такие согревающие компрессы ребенку можно по нескольку раз в течение дня.
- Лечение кашля, который часто возникает при простуде, в таком возрасте можно с помощью различных . Однако, важно знать, что кашель бывает как сухой, так и влажный, поэтому подбирать лекарственный препарат необходимо с учетом этой особенности.
Лечение простуды, которое сопровождается приемом лекарственных препаратов, должно проводиться только под наблюдением врача.
Видео о том, как лечить ОРВИ у грудничка и ребенка старше 1 года.
Для устранения кашля можно использовать следующие препараты:
- Бронхикум
- Доктор Тайс
Во время простуды рекомендуется обязательно проводить , которые помогают ускорить процесс выздоровления. В грудном возраст лучше всего пользоваться специальными для этих целей, поскольку применение такого народного средства, как вдыхание паров картофеля, может стать причиной ожогов слизистой малыша.
Именно по этой причине проводить ингаляции рекомендуется с применением специальных лекарственных растворов или травяных отваров в соответствии с возрастом ребенка.
Профилактика
Чаще всего простудные заболевания диагностируются у детей в осенне-зимний период, когда происходит активизация различных респираторных инфекций.
Для того чтобы предотвратить заболевание малыша важно соблюдать определенную :
- лучшим иммуностимулятором в детском возрасте считается грудное молоко, которое позволяет повысить иммунитет малыша
- во время эпидемии респираторных заболеваний рекомендуется избегать мест с повышенным скоплением людей
- обязательно проветривать помещение, в котором находится ребенок
- при болезни близкого члена семьи стоит обязательно носить марлевую повязку и не приближаться к ребенку
- обязательно гулять с ребенком каждый день на свежем воздухе
- проводить различные закаливающие процедуры
- одевать ребенка стоит только по погоде
- хорошей профилактикой против является промывание носа ребенка раствором морской соли либо Салином
Конечно, любую болезнь лучше всего предупредить, чем потом травить силы и средства на ее . Простуда у грудничков может иметь различные признаки, однако, ее лечение должно проводиться только специалистом.
Коклюш у детей – вдруг откуда ни возьмись
Коклюш у детей – вдруг откуда ни возьмись | СПб ГБУЗ «Городская поликлиника №122»Коклюш у детей – вдруг, откуда ни возьмись.Прививки от коклюша деткам способствуют управлять инфекцией.
Коклюш называют управляемой инфекцией, поскольку его возникновение связано с тем, как проводятся профилактические прививки. То есть если привиты все дети, то вероятность вспышки коклюшной инфекции практически равна нулю. А вот когда взрослые начинают отказываться от вакцинации детей, то болезнь тут как тут.
К слову, прививки от коклюша медики начинают делать малышам с трёхмесячного возраста. Одновременно их прививают от дифтерии и столбняка. При этом, как правило, используют трёхкомпонентную вакцину АКДС. К сожалению, именно коклюшный компонент доставляет детям больше всего неприятностей: повышение температуры, боль, недомогание. Поэтому иногда медики его исключают – делается прививка АДС. Вот такие детки, привитые на треть, чаще всего и болеют тяжёлыми формами коклюша. Кроме того, у этого недуга есть ещё одна неприятная особенность — отсутствие у человека врождённого иммунитета к нему. Поэтому заболеть коклюшем может даже только что родившийся ребёнок.
Уязвимость нервной системы, развитие аллергий.
Микроб, который вызывает коклюш, очень быстро погибает во внешней среде. Поэтому подхватить его можно лишь воздушно-капельным путём. Но для этого надо довольно тесно пообщаться с больным человеком. Поскольку даже во время кашля палочка не рассеивается больше чем на два метра. Кстати, симптомы коклюша вызывает не сам возбудитель болезни, а токсин, который он вырабатывает. Причём этот яд даёт многообразный эффект. В частности, он увеличивает проницаемость защиты мозга от циркулирующих в крови микробов и токсинов. Это делает центральную нервную систему уязвимой для опасных инфекций. Ещё коклюшный токсин увеличивает выработку организмом инсулина. Это препятствует поступлению глюкозы в мозг и ведёт к его истощению. А также — повышает чувствительность организма к гистамину, что влечёт за собой развитие аллергий.
Симптомы коклюша у детей уже на следующий день.
После заражения коклюшной палочкой первые симптомы заболевания появляются уже на второй или третий день. Сначала появляется сухой и частый кашель. Иногда также возникают небольшой насморк, незначительно повышается температура тела. То есть все признаки обычных острого респираторного заболевания или лёгкого бронхита. Поэтому первое время ни врачи, ни родители не подозревают, что причина недомогания ребёнка — это коклюш. Однако через некоторое время кашель приобретает ярко выраженный коклюшный характер. То есть он начинается обычно ночью, становится лающим и следует приступами. При этом больной сипло кашляет несколько раз без остановки, а потом делает глубокий вдох, который сопровождается специфическим свистящим звуком. Кроме того, во время приступа лицо больного часто краснеет или даже синеет. А потом он отхаркивает густую слизь или даже рвёт ею. В общем, кашель при коклюше настолько особенный, что любой, кто слышал его один раз, во второй сразу поймёт, в чём причина недомогания ребёнка. Что интересно, при отсутствии кашлевых приступов больной коклюшем чувствует себя вполне хорошо.
Таким образом, тяжесть болезни характеризуется, прежде всего частотой и длительностью приступов кашля. Причём после прохождения пика болезни кашель начинает стихать. Но держится ещё довольно долго — около двух месяцев.
Наиболее тяжело болеют коклюшем дети в возрасте до одного года. У них после кашлевых приступов часто бывают остановки дыхания на несколько секунд, а то и минут. Это приводит к нехватке кислорода, из-за чего у младенца могут развиться серьёзные осложнения нервной системы. И самые опасные из них — коклюшный энцефалит и кровоизлияния в мозг, которые могут превратить ребёнка в инвалида. Но наиболее часто коклюш осложняется пневмонией — воспалением лёгких. Причём его вызывают вовсе не коклюшные палочки, а другие бактерии: стафилококки, стрептококки… Ещё вследствие болезни у младенца может развиться отит — воспаление среднего уха.
Многие родители считают, что заболевший ребёнок коклюшем обязательно должен сидеть дома. Однако при коклюше очень важно, чем дышит больной. Особенно в период выздоровления. Ведь сухой воздух провоцирует увеличение количества мокроты и её сгущение. В результате она труднее отходит и забивает бронхи, вызывая осложнения. Поэтому чаще гуляйте с ребёнком. Причём летом лучше выходить на прогулку утром, пока влажно и прохладно, а также вечером, когда жара спадёт. Только избегайте общения с другими детьми. А ещё лучше отвезите ребёнка к бабушке в село. Там период выздоровления пройдёт быстрее.
Заведующая педиатрическим отделением ДПО 72
СПБ ГБУЗ «Городская поликлиника № 122» Дементьева М.В.
Спасибо за отзыв!
Ваш отзыв был получен и отправлен администратору!
У маленького ребёнка что-то болит. Что мне делать?
В первую тысячу дней жизни ребёнок нуждается в особом внимании и уходе. Младенец рождается весом в 2,5-5 кг, без зубов и коленных чашечек, с мягкими костями и с «родничком» в черепе. К году его вес увеличивается в 2-3 раза, появляются первые зубы, «родничок» зарастает, зрение и слух становятся практически, как у взрослого человека, он начинает передвигаться самостоятельно, произносить первые осмысленные звуки и проявлять эмоции.
К двум годам рост увеличивается в 2 раза и составляет половину его «взрослого» роста (например, если при рождении рост был 53 см, в 2 года – 90 см, а в 25 лет будет 180 см). От двух до трёх лет у малыша появляются коленные чашечки, и он учится бегать, вырастают молочные зубы, а кишечник начинает переваривать твёрдую пищу. Увеличивается моторика, реакция и обучаемость.
Мамы знают, что болезни раннего периода отличаются от болезней взрослых, и даже от болезней детей постарше. А многие болезни вовсе не нуждаются в лечении – это одно из проявлений растущего организма.
Подробнее о болезнях младенцев можно прочитать здесь:
Ребёнок до года: чего стоит бояться, а на что не стоит обращать внимания
До определённого периода маленький человек не может объяснить, что и как у него болит, поэтому мамам нужно учиться определять это самостоятельно или обращаться к педиатру. На первой встрече клуба «Здоровый журналист» в 2018 году, организованного компанией SANTO, педиатры рассказали о том, на что стоит обращать внимание и как вылечить простые детские заболевания. Невропатолог, директор Департамента педиатров Healthcity clinic (MBA) Константин Пушкарёв и педиатр, доктор медицинских наук, профессор кафедры КазНМУ им. С.Д.Асфендиярова Сауле Сарсенбаева поделились знаниями, опытом и привели примеры из своей практики.
Сауле Сарсенбаева и Константин Пушкарёв
Почему у ребёнка поднимается температура?
Повышение температуры обычно возникает при инфекционных заболеваниях. Организм борется с патогенами, в кровь поступает вещество противовирусного действия – интерферон. В крови усиливается обмен веществ и бактерицидность, чтобы эффективнее бороться с бактериями и вирусами. Поэтому врачи не рекомендуют медикаментозно понижать температуру в первый день или понижать её, если она не слишком высокая. Но малыш – это не уменьшенная копия взрослого. Многие процессы устроены иначе, в том числе и теплообмен.
«У маленьких детей проблемы с теплообменом – они быстро переохлаждаются и так же быстро перегреваются. Если с холодом обычно вопросов нет – любая мама в первую очередь пытается согреть своё чадо, то во втором случае возникает проблема – мы привыкли кутать детей. А их нельзя укутывать даже в холодную погоду. Многие воспалительные процессы быстро распространяются», – рассказала Сауле Сарсенбаева.
У малышей ярче выражены симптомы интоксикации – при высокой температуре они становятся вялые, малоподвижные, их подташнивает. Быстро наступает потеря микро- и макроэлементов, обезвоживание. Если поднимается температура, родителям нужно больше поить малышей. С другой стороны, у малышей есть преимущество – они восстанавливаются намного быстрее взрослых.
Что делать, если у малыша поднялась температура?
- Сначала температуру надо измерить при помощи градусника.
- Если температура невысокая (38 градусов для новорождённых и 39 градусов для детей старше трёх месяцев), ничего предпринимать не нужно. Нужно продолжать наблюдать, измеряя температуру каждые два часа, не забывая поить тёплой водой.
- Если температура выше, чем 38-39 градусов или держится долго, то нужно охладить ребёнка – в первую очередь раздеть и перенести в проветренную комнату, закрыв перед этим окна.
- Вы охладили ребёнка, но температура не снижается. Попробуйте обтереть малыша ватным тампоном, смоченным обычной кипячёной водой или слабым водочным раствором. Спирт быстро испаряется, забирая с собой с кожи лишнее тепло.
- Если всё вышеперечисленное не помогло, позвоните врачу. Скорее всего он назначит жаропонижающий сироп. Обязательно уточните дозу и частоту приёма и строго придерживайтесь схемы. Если после приёма препарата температура сразу снизилась, всё равно нужно придерживаться назначения педиатра.
Многие родители боятся детских судорог и не зря, потому что мозг запоминает эту реакцию организма на повышение температуры. При первых проявлениях судорог немедленно начинайте сбивать температуру. Константин Пушкарёв даёт совет от американских коллег: при высокой температуре искупать малыша в тёплой ванночке с температурой воды в 36,6 градуса. Нескольких минут хватит, чтобы вернуть малышу нормальную температуру тела и избежать судорог.
Ещё один момент, на который родителям стоит обратить пристальное внимание – как именно лихорадит ребёнка при повышенной температуре. Лихорадка бывает двух видов – розовая и белая. При розовой лихорадке расширяются сосуды, человеку жарко, всё горит. Это хорошая реакция на патогены, значит, организм активно избавляется от лишнего тепла. В первую очередь здесь хорошо помогают физические методы охлаждения, и зачастую до жаропонижающих препаратов дело не доходит. А вот белая лихорадка характеризуется повышенной температурой и бледной кожей. Здесь физические методы понижения температуры могут навредить. Малышу с такими симптомами может помочь только детский врач.
Почему ребёнку больно и что с этим делать?
Существует «луковичная» теория, которая возникла в довоенные годы, но окончательно сформировалась в 2014 году, которая говорит о том, что любая боль состоит из одинаковых компонентов:
- Ноцицепция – механические, тепловые, химические стимулы или генетическая предрасположенность к боли.
- Боль – это взаимодействие ноцицептивной системы с антиноцицептивной системой и влияние их друг на друга.
- Переживание – аффективный компонент, в котором играет роль лимбическая система, определяющая поведение человека. Роль играют несколько факторов. Например, генетика, пол, возраст и сфера работы.
- Болевое поведение, которое зависит от возраста пациента, его активности и знания этого типа боли в прошлом.
- Взаимоотношения с окружающими. Доказано, что доверительные отношения с окружающими людьми, коллегами, родственниками или медицинским персоналом снижают чувствительность к боли.
«Все люди – и большие и маленькие – боятся боли, – сказал Константин Пушкарёв. – Боль – это четырёхкомпонентный процесс. Она является одновременно социальной, физической, душевной и психологической».
Какая бывает боль?
Ноцицептивная вызвана повреждением тканей. Нейропатическая появляется при повреждении нервной системы. Третий вид не имеет названия, но эта боль возникает из-за неврологической дисфункции. Все три вида болевых ощущений люди испытывают по-разному. Боль бывает острая, пульсирующая, жгучая, стреляющая, ноющая, но в любом случае она приносит человеку лишь страдания, а в некоторых случаях приближает смерть. По словам Константина Пушкарёва, даже совсем маленькие дети могут испытывать фантомные боли. Например, если ребёнок испытал дискомфорт во время внутриутробного развития, эти ощущения могут повториться. Проблема с детской болью в том, что малыши почти до года не могут показать, где болит, а до двух лет не могут объяснить, как именно болит.
«Если совсем маленький ребёнок плачет, не исключено, что у него что-то болит. Первые действия мамы: взять его на руки, покачать, погладить, покормить и поговорить с ним ласковым, спокойным голосом. Родной запах мамы, успокаивающий голос, нежные объятия – всё это успокаивает малыша. В грудном молоке содержатся обезболивающие элементы. Надо помнить, что эмоциональное состояние мамы немедленно передаётся ребёнку. Если мама злится и переживает, ребёнок тоже будет плакать. Но потом придёт папа, возьмёт его на руки, погладит, поцелует и передаст ему успокоительный тестостерон. Таким образом, болевые ощущения и связанное с ними беспокойство постепенно пройдут», – рассказал Константин Пушкарёв.
Не всегда боль можно успокоить родительской любовью, и тогда в ход идут обезболивающие сиропы. Анальгетики для детей делятся на несколько категорий, и самыми безопасными и эффективными считаются парацетамол и Ибуфен ®, которые к тому же понижают температуру. У каждого из этих препаратов есть свои противопоказания и преимущества – например, до сих пор не доказано, безопасен ли парацетамол при длительном приёме, а Ибуфен ® нельзя давать детям младше трёх месяцев. Но врачи особо подчёркивают, что любой жаропонижающий и обезболивающий сироп необходимо давать ребёнку не по необходимости, а по схеме, описанной в инструкции к препарату, или по рекомендации врача. При этом малыши должны легко проглатывать лекарство, поэтому оно не должно быть в твёрдом виде. Идеальная форма – сироп. Ибуфен ® (ибупрофен) назначают детям при простудных заболеваниях, детских инфекциях, сопровождающихся повышенной температурой тела, гриппе, фарингите, при болевом синдроме: зубной боли/прорезывании зубов, головной боли, ушной боли и даже при поствакцинальных реакциях. Важно помнить про дозировку, которую легко соблюдать при помощи шприца-дозатора, и не превышать рекомендуемую норму для детей разных возрастов.
Главное, запомните: ребёнку до 15 лет ни в коем случае нельзя давать аспирин. Сауле Сарсенбаева привела пример из своей практики: родители хотели побыстрее поставить на ноги простудившуюся 8-летнюю дочку и пичкали её всем, что нашли в аптечке. В итоге привезли малышку в реанимацию с кровотечением буквально всех органов: помимо внутреннего кровотечения кровь сочилась из глаз, носа, мочеиспускательного канала. Аспирин – очень действенное лекарство против простуды, но смертельное для детей, в том числе ещё не родившихся.
Как общаться с ребёнком, которому больно?По статистике, 70% из заболевших ОРВИ в Казахстане – младше 14 лет. Это означает, что дети – основные услугуполучатели врачей и аптек. И поэтому дальнейшая информация касается всех, кто так или иначе контактирует с заболевшими детьми – родителей, сотрудников аптеки, врачей и медсестёр.
Но проблема в том, что даже врачей раньше не учили правильно обращаться с больным ребёнком. Главное было – оказать помощь, это и есть необходимое добро, а в каком виде оно причиняется, было не важно. Но, например, в США врачи давно поняли, что доброжелательная беседа с пациентом не только успокаивает его перед неприятными процедурами лечения, но и имеет высокий терапевтический эффект.
Казахстанские врачи постепенно овладевают коммуникативными навыками, эту дисциплину уже начали преподавать в медвузах. Часто в маленьких городах и сельских поликлиниках врачи не считают нужным уделить внимание маленькому пациенту. Все вопросы задают маме, папе, бабушке – взрослому, который привёл ребёнка на приём. Ребёнка игнорируют, пока не нужно будет прослушать его дыхание холодным стетоскопом, посмотреть горло металлической лопаткой, или пощупать живот холодными руками в синих перчатках. Любая казахстанская мать сталкивалась с тем, что её ребёнка насильно держали во время инъекций и других медицинских процедур.
Любому человеку в любом возрасте необходимо внимание, тем более если он заболел и ослаблен. А детям это внимание требуется вдвойне. Поэтому врачи призывают всегда беседовать с детьми, даже если те слишком маленькие и не могут ответить. Доброжелательный настрой – огромная часть успеха в лечении любой болезни.
Инфекции уха у младенцев и детей ясельного возраста
Ушные инфекции у младенцев и детей ясельного возраста чрезвычайно распространены. Фактически, по данным Национального института здоровья, пять из шести детей заболеют ушной инфекцией до достижения ими трехлетнего возраста.
«Многие родители обеспокоены тем, что ушная инфекция необратимо повлияет на слух их ребенка или что ушная инфекция останется незамеченной и не вылеченной», — говорит Дэвид Тункел, доктор медицины, детский отоларинголог (ЛОР) Johns Hopkins Medicine.«Хорошая новость в том, что большинство ушных инфекций проходят сами по себе, а те, которые не проходят, обычно легко поддаются лечению».
Объяснение детских ушных инфекций
Инфекции уха возникают, когда воспаление — обычно из-за захваченных бактерий — находится в среднем ухе, часть уха соединяется с задней частью носа и горлом. Наиболее распространенным типом ушной инфекции является средний отит, который возникает, когда жидкость скапливается за барабанной перепонкой, а части среднего уха инфицируются и опухают.
Если у вашего ребенка болит горло, простуда или инфекция верхних дыхательных путей, бактерии могут распространиться в среднее ухо через евстахиевы трубы (каналы, соединяющие среднее ухо с горлом). В ответ на инфекцию за барабанной перепонкой накапливается жидкость.
Дети чаще страдают ушными инфекциями, чем взрослые, по двум причинам:
- Их иммунная система недостаточно развита и менее приспособлена для борьбы с инфекциями.
- Их евстахиевы трубы меньше и более горизонтальны, что затрудняет отток жидкости из уха.
«В некоторых случаях жидкость остается застрявшей в среднем ухе в течение длительного времени или возвращается повторно, даже если нет инфекции», — объясняет Тункель.
Признаки и симптомы ушной инфекции
Ярким признаком ушной инфекции является боль в ухе и вокруг него. У маленьких детей могут развиться ушные инфекции, прежде чем они станут достаточно взрослыми, чтобы говорить. Это означает, что родителям часто приходится гадать, почему их ребенок страдает. Если ваш ребенок не может сказать «у меня болит ухо», следующие признаки указывают на то, что причиной может быть ушная инфекция:
- Дергать или тянуть за ухо
- Плач и раздражительность
- Трудности со сном
- Лихорадка, особенно у детей младшего возраста
- Утечка жидкости из уха
- Утрата баланса
- Затруднение слуха или реакции на слуховые сигналы
Признаки, требующие немедленного вмешательства, включают высокую температуру, сильную боль или кровянистые или гнойные выделения из ушей.
Средства для лечения ушных инфекций
Большинство ушных инфекций проходят без лечения. «Если у вашего ребенка нет сильной боли, ваш врач может предложить выжидательный подход в сочетании с безрецептурными болеутоляющими, чтобы увидеть, исчезнет ли инфекция сама по себе», — говорит Тункель.
Причина: лечение инфекции антибиотиками может привести к тому, что бактерии, вызывающие инфекции, станут устойчивыми к этим антибиотикам, и это затруднит лечение будущих инфекций.Что не менее важно, в большинстве случаев антибиотики не нужны. Средний отит обычно проходит без них. Хотя у вас может возникнуть соблазн лечить ушную инфекцию вашего ребенка гомеопатическими или натуральными лекарствами, Тункель предупреждает, что они недостаточно изучены.
Лучше всего посоветоваться с лечащим врачом вашего ребенка, чтобы определить соответствующий план действий. Практически в каждом случае решение о лечении зависит от возраста ребенка, степени боли и наличия симптомов.
Менее 6 месяцев
Дети до шести месяцев почти всегда получают антибиотики.В этом возрасте дети не вакцинируются полностью. Не менее важно, что нет исследований о безопасности пропуска антибиотиков для детей младше 6 месяцев, а осложнения от ушных инфекций могут быть более серьезными, когда они возникают у маленьких детей. Бактерии, попавшие за барабанную перепонку, могут распространяться на другие части тела и вызывать серьезные инфекции.
от 6 месяцев до 2 лет
Для детей в возрасте от 6 месяцев до 2 лет Американская академия педиатрии (AAP) рекомендует родителям и медицинским работникам совместно принимать решения относительно лечения легких инфекций уха.Лучше всего наблюдать за ребенком в течение двух-трех дней, прежде чем назначать лечение антибиотиками. Если ребенок испытывает боль или ушная инфекция прогрессирует, врач может порекомендовать немедленное лечение антибиотиками.
Более 2 лет
У детей старше 2 лет нетяжелые ушные инфекции проходят самостоятельно, без лечения. «А пока вы можете лечить боль лекарствами, отпускаемыми без рецепта, такими как ибупрофен или парацетамол», — говорит Тункель.Если через два-три дня улучшение не наступит, могут потребоваться антибиотики.
К сожалению, некоторые дети страдают рецидивирующими ушными инфекциями, иногда до пяти или шести в год. Детям, которые болеют повторными инфекциями, может быть полезна хирургическая процедура, при которой врачи вставляют маленькие трубочки в барабанные перепонки, чтобы улучшить поток воздуха и предотвратить скопление жидкости. «Трубки не предотвращают все инфекции уха, но они значительно упрощают лечение», — объясняет Тункель.
Профилактика ушных инфекций
Есть несколько шагов, которые вы можете предпринять, чтобы снизить риск развития ушных инфекций у вашего ребенка, в том числе:
- Сделайте прививку вашему ребенку: Дети, получившие последние вакцины, получают меньше инфекций уха, чем их невакцинированные сверстники.13-валентная пневмококковая конъюгированная вакцина (PCV13) защищает от 13 типов бактерий, вызывающих инфекцию.
- Рассмотрите возможность кормления грудью: Грудное молоко содержит антитела, которые могут помочь снизить риск ушных инфекций и множества других заболеваний. Кормите ли вы молоком или смесью, убедитесь, что ваш ребенок сидит во время кормления, чтобы жидкость не попала в среднее ухо.
- Часто мойте руки: Лучший способ защитить ребенка от простуды и гриппа — это содержать руки в чистоте.Мойте руки водой с мылом и вытирайте их в течение полных 20 секунд каждый раз, когда вы посещаете раковину.
- Держитесь подальше от больных: Не позволяйте своему ребенку проводить время с больными детьми или взрослыми.
- Избегайте вторичного табачного дыма: Исследования показывают, что у детей, подвергающихся воздействию вторичного табачного дыма, вероятность развития ушных инфекций в три раза выше, чем у детей, не подвергавшихся такому воздействию.
Независимо от того, болен ли ваш ребенок ушными инфекциями или нет, важно убедиться, что он хорошо слышит.«Ни один ребенок не является слишком маленьким, чтобы проходить проверку слуха», — говорит Танкель. «Мы используем различные методы для проверки слуха младенцев и можем выявить проблемы со слухом даже у новорожденных».
Простуда у младенцев | Библиотека здоровья клиники NCH Mayo
Обзор
Простуда — это вирусная инфекция носа и горла вашего ребенка. Заложенность носа и насморк — главные признаки простуды.
Младенцы особенно подвержены простуде, отчасти потому, что они часто находятся рядом с детьми старшего возраста.Также у них еще не выработался иммунитет ко многим распространенным инфекциям. В течение первого года жизни у большинства детей бывает от шести до восьми простудных заболеваний. У них может быть даже больше, если они находятся в детских учреждениях.
Лечение простуды у младенцев включает ослабление симптомов, например, введение жидкости, поддержание влажности воздуха и помощь им в сохранении носовых ходов открытыми. Младенцы раннего возраста должны обращаться к врачу при первых признаках простуды, чтобы убедиться в отсутствии крупа, пневмонии или других более серьезных заболеваний.
Симптомы
Первыми признаками простуды у ребенка часто являются:
- Заложенный или насморк
- Выделения из носа, которые сначала могут быть прозрачными, но могут сгущаться и становиться желтыми или зелеными
Другие признаки и симптомы простуды у ребенка могут включать:
- Лихорадка
- Чихание
- Кашель
- Пониженный аппетит
- Раздражительность
- Трудности со сном
- Проблемы с кормлением грудью или приемом бутылочки из-за заложенности носа
Когда обращаться к врачу
Иммунной системе вашего ребенка нужно время, чтобы созреть.Если у вашего ребенка простуда без осложнений, она пройдет в течение 10–14 дней. Большинство простуд — это просто неприятность. Но важно серьезно относиться к признакам и симптомам вашего ребенка. Если симптомы не улучшаются или ухудшаются, пора поговорить с врачом.
Если вашему ребенку меньше 3 месяцев, позвоните врачу на ранней стадии болезни. У новорожденных особенно важно убедиться, что нет более серьезного заболевания, особенно если у ребенка высокая температура.
Если вашему ребенку 3 месяца и старше, позвоните врачу, если ваш ребенок:
- Смачивает меньше подгузников, чем обычно
- Имеет температуру выше 100,4 F (38 C)
- Кажется, что у вас болит ухо или он необычно раздражителен
- Имеет красные глаза или появляются желтые или зеленоватые выделения из глаз
- Проблемы с дыханием или хрипы
- Постоянный кашель
- Густые зеленые выделения из носа в течение нескольких дней
- Имеет другие признаки или симптомы, которые вас беспокоят, например необычный или тревожный крик или непросыпание, чтобы поесть
Немедленно обратитесь за медицинской помощью, если ваш ребенок:
- Отказывается кормить грудью или принимать жидкости
- Кашляет достаточно сильно, чтобы вызвать рвоту или изменение цвета кожи
- Откашливает кровянистую слизь
- Затрудненное дыхание или синюшность вокруг губ
- Имеет необычно низкий уровень энергии или сонливость
Причины
Простуда — это инфекция носа и горла (инфекция верхних дыхательных путей), которая может быть вызвана одним из более чем 200 вирусов.Риновирусы наиболее распространены.
Вирус простуды проникает в организм вашего ребенка через рот, глаза или нос.
После заражения вирусом ваш ребенок обычно становится невосприимчивым к этому вирусу. Но поскольку очень много вирусов вызывают простуду, ваш ребенок может простудиться несколько раз в год, а многие — на протяжении всей жизни. Кроме того, некоторые вирусы не вызывают стойкого иммунитета.
Ваш ребенок может заразиться вирусом:
- Воздух. Когда больной кашляет, чихает или разговаривает, он может напрямую передать вирус вашему ребенку.
- Прямой контакт. Простуженный человек, прикоснувшийся к руке вашего ребенка, может передать вирус простуды вашему ребенку, который может заразиться после прикосновения к его или ее глазам, носу или рту.
- Загрязненные поверхности. Некоторые вирусы живут на поверхности два часа или дольше. Ваш ребенок может заразиться вирусом, прикоснувшись к зараженной поверхности, например к игрушке.
Факторы риска
Несколько факторов повышают риск простудных заболеваний у детей.
- Незрелая иммунная система. Младенцы по своей природе подвержены риску простуды, потому что они еще не подвергались воздействию большинства вирусов, вызывающих их, или не выработали к ним устойчивости.
- Воздействие на других детей. Проведение времени с другими детьми, которые не всегда моют руки или прикрывают кашель и чихание, может увеличить риск простуды для вашего ребенка. Контакт с любым человеком, страдающим простудой, может увеличить риск простуды.
- Время года. Простуда чаще встречается с осени до конца весны, но ваш ребенок может простудиться в любое время.
Осложнения
Эти состояния могут возникать вместе с простудой:
- Острая инфекция уха (средний отит). Это наиболее частое осложнение простуды. Инфекции уха возникают, когда бактерии или вирусы попадают в пространство за барабанной перепонкой.
- Свистящее дыхание. Простуда может вызвать хрипы, даже если у вашего ребенка нет астмы. Если у вашего ребенка астма, простуда может усугубить его.
- Острый гайморит. Простуда, которая не проходит, может привести к инфекции носовых пазух (синусит).
- Другие инфекции. Простуда может привести к другим инфекциям, включая пневмонию, бронхиолит и круп. Такие инфекции нужно лечить у врача.
Профилактика
Вакцины от простуды не существует. Лучшая защита от простуды — это разумные меры предосторожности и частое мытье рук.
- Не подпускайте ребенка к больным. Если у вас есть новорожденный, не допускайте посещения больными. По возможности избегайте общественного транспорта и общественных собраний с новорожденным.
- Вымойте руки перед кормлением или прикосновением к ребенку. Тщательно и часто мойте руки водой с мылом в течение не менее 20 секунд. Если мыло и вода недоступны, используйте дезинфицирующее средство для рук на спиртовой основе, которое содержит не менее 60% спирта. Научите своих старших детей важности мытья рук. Не прикасайтесь к глазам, носу или рту немытыми руками.
- Часто чистите детские игрушки и пустышки. Очистить поверхности, к которым часто прикасаются. Это особенно важно, если кто-то из членов вашей семьи или товарищ по играм вашего ребенка простудился.
- Научите всех в доме кашлять или чихать в салфетку. Немедленно выбрасывайте использованные салфетки, а затем тщательно вымойте руки. Если вы не можете вовремя дотянуться до салфетки, кашляйте или чихайте в локоть. Затем вымойте руки.
- Ознакомьтесь с правилами вашего детского сада. Найдите место для ухода за детьми с хорошими правилами гигиены и четкой политикой содержания больных детей дома.
Простые профилактические меры помогут предотвратить простуду.
Диагностика
Если вашему ребенку меньше 3 месяцев, позвоните его или ее врачу на ранней стадии болезни. У новорожденных особенно важно убедиться, что нет более серьезного заболевания, особенно если у ребенка высокая температура.
Как правило, вам не нужно обращаться к врачу, если у вашего старшего ребенка простуда.Если у вас есть вопросы или если симптомы вашего ребенка ухудшаются или не проходят, возможно, пришло время обратиться к врачу.
Врач вашего ребенка обычно может диагностировать простуду по признакам и симптомам вашего ребенка. Если ваш врач подозревает, что у вашего ребенка бактериальная инфекция или другое заболевание, он может назначить рентген грудной клетки или другие тесты, чтобы исключить другие причины симптомов вашего ребенка.
Лечение
Нет лекарства от простуды. В большинстве случаев простуда проходит без лечения, обычно в течение недели или 10 дней, но кашель может длиться неделю и более.Антибиотики не действуют против вирусов простуды.
Постарайтесь, чтобы вашему ребенку было комфортнее, используя такие меры, как обеспечение достаточного количества жидкости, отсасывание носовой слизи и поддержание влажности воздуха.
Младенцам следует избегать приема лекарств, отпускаемых без рецепта (OTC).
Лекарства жаропонижающие
Вы можете использовать OTC жаропонижающих препаратов, если температура доставляет вашему ребенку дискомфорт. Однако эти лекарства не убивают вирус простуды.Лихорадка является частью естественной реакции вашего ребенка на вирус, поэтому может помочь поддержание субфебрильной температуры у вашего ребенка.
Для лечения лихорадки или боли у детей рассмотрите возможность введения ребенку без рецепта лихорадки и обезболивающих, таких как ацетаминофен (Тайленол, другие) или ибупрофен (Адвил, Мотрин и другие). Это более безопасные альтернативы аспирину.
Детям младше 3 месяцев не давайте ацетаминофен, пока ваш ребенок не будет осмотрен врачом.Не давайте ибупрофен детям младше 6 месяцев или детям, у которых постоянно рвота или обезвоживание. Используйте эти лекарства в течение кратчайшего времени. Если вы даете ребенку болеутоляющее, внимательно следуйте инструкциям по дозировке. Если у вас есть вопросы о правильной дозировке для вашего ребенка, позвоните своему врачу.
Детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин. Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни заболеванием у таких детей.
Лекарства от кашля и простуды
Лекарства от кашля и простуды небезопасны для младенцев и детей младшего возраста. OTC Лекарства от кашля и простуды не устраняют первопричину детской простуды и не заставят ее исчезнуть раньше, и они могут быть опасны для вашего ребенка. Лекарства от кашля и простуды имеют потенциально серьезные побочные эффекты, включая передозировку со смертельным исходом у детей младше 2 лет.
Не используйте отпускаемые без рецепта лекарства, кроме жаропонижающих и болеутоляющих, для лечения кашля и простуды у детей младше 6 лет.Также рассмотрите возможность отказа от приема этих лекарств у детей младше 12 лет.
Образ жизни и домашние средства
Чаще всего простуду старшего ребенка можно лечить в домашних условиях. Чтобы вашему ребенку было максимально комфортно, попробуйте некоторые из этих предложений:
- Предложите много жидкости. Жидкости важны для предотвращения обезвоживания. Смесь или грудное молоко — лучший выбор. Поощряйте ребенка пить обычное количество жидкости. Дополнительные жидкости не требуются.Если вы кормите ребенка грудью, продолжайте в том же духе. Грудное молоко обеспечивает дополнительную защиту от микробов, вызывающих простуду.
Отсосите ребенку нос. Держите носовые ходы ребенка чистыми с помощью шприца с резиновой грушей. Сожмите шприц с грушей, чтобы выпустить воздух. Затем вставьте кончик луковицы примерно на 1/4 — 1/2 дюйма (примерно от 6 до 12 миллиметров) в ноздрю вашего ребенка, направляя его в сторону задней и боковой части носа.
Отпустите лампочку, удерживая ее на месте, пока она всасывает слизь из носа вашего ребенка.Выньте шприц из ноздри ребенка и вылейте его содержимое на салфетку, быстро сжимая грушу, удерживая кончик вниз. Повторяйте столько раз, сколько необходимо для каждой ноздри. Промойте шприц с грушей водой с мылом.
- Попробуйте капли для носа с солевым раствором. Врач вашего ребенка может порекомендовать назальные капли с солевым раствором для увлажнения носовых проходов и разжижения густой носовой слизи. Поищите эти безрецептурных капель в местной аптеке. Нанесите солевые капли для носа, подождите немного, а затем с помощью аспирационной груши вытяните слизь из каждой ноздри.
- Смочите воздух. Использование увлажнителя с прохладной водой в детской комнате может уменьшить заложенность носа. Ежедневно меняйте воду и следуйте инструкциям производителя по очистке устройства.
Запись на прием
Если вам нужно обратиться к педиатру или семейному врачу вашего ребенка, вот некоторая информация, которая поможет вам подготовиться к приему ребенка.
Что вы можете сделать
Составьте список из:
- Симптомы, которые вы заметили у своего ребенка, включая любые, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Ключевая личная информация, , например, ходит ли ваш ребенок в детский сад или иным образом подвергся воздействию простуды. Укажите, сколько простудных заболеваний у вашего ребенка, как долго они длились и подвергается ли ваш ребенок воздействию пассивного курения. Возможно, стоит отметить в своем календаре день, когда вы заметили, что ваш ребенок простудился.
- Все лекарства, витамины или добавки , которые принимает ваш ребенок, включая дозировку.
- Вопросы, которые следует задать своему врачу.
При простуде можно задать врачу следующие вопросы:
- Что, вероятно, вызывает симптомы у моего ребенка?
- Есть ли другие возможные причины?
- Какие тесты нужны?
- Как лучше всего действовать?
- У моего ребенка другие проблемы со здоровьем. Как мне лучше всего управлять ими вместе?
- Есть ли ограничения, которые нам нужно соблюдать?
- Существуют ли отпускаемые без рецепта лекарства, которые небезопасны для моего ребенка в этом возрасте?
Не стесняйтесь задавать другие вопросы.
Чего ожидать от врача
Врач вашего ребенка, скорее всего, задаст вам вопросы, в том числе:
- Когда у вашего ребенка появились симптомы?
- Они были непрерывными или случайными?
- Насколько они серьезны?
- Что может их улучшить?
- Что может их усугубить?
- Из-за заложенности носа ваш ребенок стал меньше есть или пить?
- У вашего ребенка столько же мокрых подгузников, как обычно?
- Была ли температура? Если да, то на какой высоте?
- Сделаны ли прививки вашему ребенку?
- Ваш ребенок недавно принимал антибиотики?
Ваш врач задаст дополнительные вопросы в зависимости от ваших ответов, а также симптомов и потребностей вашего ребенка.Подготовка и упреждение вопросов помогут вам максимально эффективно проводить время с врачом.
Симптомы, лечение, признаки крупа -Kidspot
Зима уже наступила, так что приготовьтесь к множеству насморков и чиханий.
Сыну Натали Макдермотт Исааку было всего несколько месяцев, когда он впервые простудился.
«Он был зимним, он родился в апреле», — рассказывает она Kidspot. «В первый год он, вероятно, переболел двумя или тремя простудными заболеваниями. Такое ощущение, что у него всегда был насморк, каждый, казалось, длился вечно! »
Она говорит, что самым сложным в том, чтобы быть мамой с больным ребенком, было чувство беспомощности, потому что как только он не мог нормально дышать, он не мог спать, и все становилось труднее.
«Маленькие бедняги не могут принюхаться и высморкаться. Они так зависят от того, что вы помогаете им прочистить ноздри. Вы постоянно проверяете, в порядке ли их дыхание, и думаете о таких вещах, как, возможно, изменение угла наклона их кроватки, чтобы их голова была приподнята, и они могли лучше спать.
«Исаак простудился за несколько недель. Вы много узнаете о соплях — они зеленые, коричневые, прозрачные? Это отвратительно, ты никогда не уделяешь столько внимания своему собственному, — смеется она.
Она говорит Кидспоту, что в детстве Исааку было особенно трудно использовать физиологический раствор, чтобы очистить нос, потому что, хотя она знала, что это помогает ему, он ненавидел это, и было трудно понять, что она его расстраивала. Однако теперь, когда ему исполнилось три года, с кашлем и простудой стало легче справиться.
«Теперь он может высморкаться, это такая победа. Это был момент для родителей, когда он научился этому. Мы продвинулись вперед, потому что теперь он может это делать сам. Стало лучше! »
Вот краткое руководство по первому периоду кашля и простуды (1):
Причины
Дети часто болеют до шести простуд в год.Простуда и кашель в большинстве случаев вызываются вирусами (а не бактериями), поэтому антибиотики не помогут. Однако, если кашель сильный и не проходит, у вашего ребенка может быть инфекция грудной клетки, вызванная бактериями. В таком случае врач пропишет вам антибиотики.
Признаки и симптомы
Признаки простуды у вашего ребенка включают заложенный или насморк, чихание, жар и шумный кашель. Дети кашляют, чтобы избавиться от слизи с груди, или когда она течет из носа в заднюю часть горла.По этой причине вы не хотите полностью прекращать кашель. Однако вы можете облегчить страдания ребенка, успокоив его. Предложите им дополнительные жидкости. Желательно не использовать какие-либо лекарства от кашля у младенцев, если вы не обратитесь за советом к своему семейному врачу или фармацевту.
Облегчение симптомов и лечение
Вылечить детей от простуды в домашних условиях можно так же просто, как успокоить их и успокоить, предлагая им частые напитки и давая парацетамол от лихорадки после консультации с врачом.Если у вашего ребенка по-прежнему возникают проблемы с дыханием или он становится более обеспокоенным и плохо себя чувствует, немедленно обратитесь к семейному врачу или в больницу.
Круп
Круп — это вирусная инфекция, вызывающая отек задней части глотки, сужение дыхательных путей и затруднение дыхания. Это может начаться как обычная простуда с насморка и кашля, но может перерасти в резкий лающий кашель, особенно ночью. Когда ребенок вдыхает, он также может быть шумным или писклявым, и у него может быть небольшая температура.Круп может длиться от нескольких дней до недели, но кашель может продолжаться дольше. В таком случае обратитесь к семейному врачу.
Создано Детским Панадолом, помогая молодым мамам в первые пять лет отцовства. Щелкните здесь , чтобы узнать больше.
Детский Панадол содержит парацетамол. ВСЕГДА ПРОЧИТАЙТЕ ЭТИКЕТКУ. Использовать только по назначению. Для временного облегчения боли и жара. Неверное использование может причинить вред.Если симптомы не исчезнут, проконсультируйтесь с врачом.
Источники:
- https://www.panadol.com.au/children/first-five-years/your-childs-health/common-health-concerns/coughs-and-colds/


