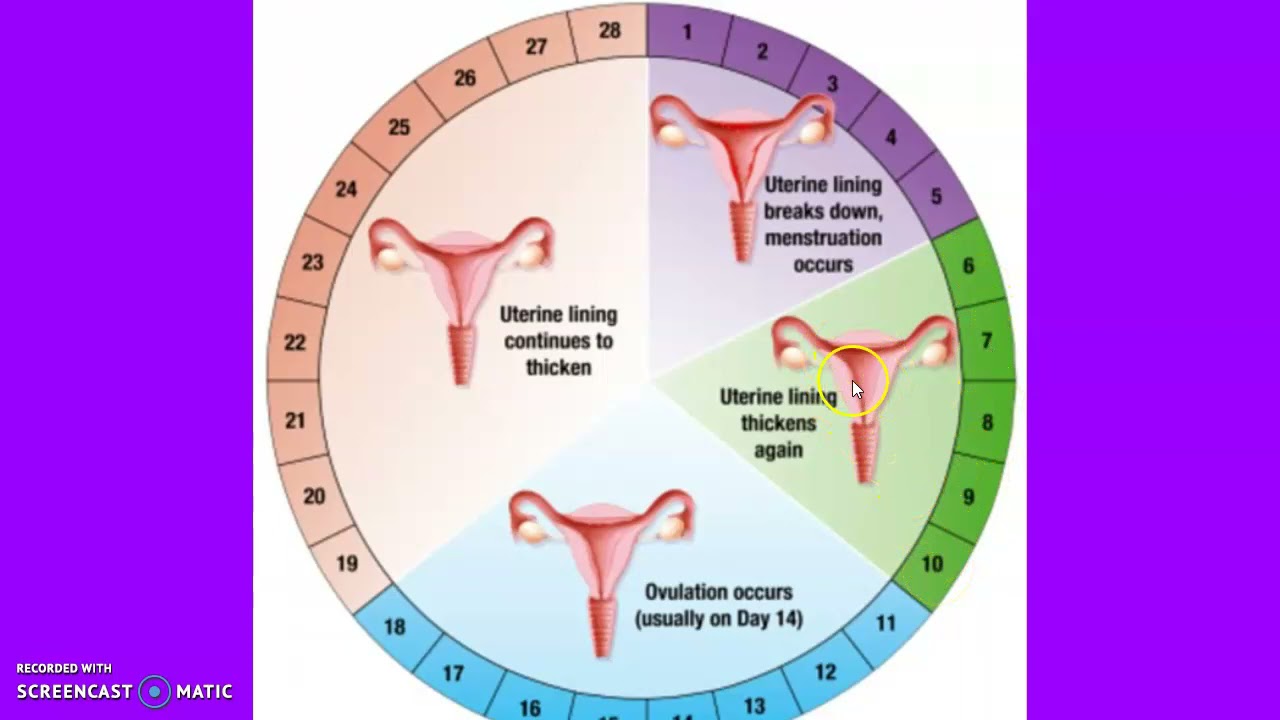
Содержание
Как забеременеть после 40 лет – риски, плюсы, что делать
Еще в конце прошлого столетия средний возраст женщины при рождении первенца в России составлял 19 лет.
В наше время (последние данные статистики на момент написания этой статьи доступны за 2021 год) этот показатель поднялся до 24–25 лет.
Средний возраст российских женщин на момент рождения ребенка (вне зависимости от того, какой по счету была беременность) составляет 28 лет и 10 месяцев.
Все больше женщин хотят стать мамами после 40 – кто-то впервые, а кто-то планирует завести второго или третьего ребенка.
Стремление женщин отложить рождение детей на более зрелый возраст становится все более распространенным.
В этой статье врачи Репробанка расскажут обо всех «за» и «против» материнства после 40 лет, а также о возможных проблемах, с которым могут столкнуться такие женщины.
С возрастом женская фертильность снижается, и забеременеть становится довольно сложно. У женщины в возрасте 20–30 лет, которая регулярно занимается сексом и не пользуется контрацепцией, шансы на наступление беременности в течение одного цикла составляют 1:4.
На то есть причины:
- В яичниках постепенно уменьшается число яйцеклеток, потому что во время каждой овуляции одна созревает и еще часть погибает. К моменту полового созревания их около 400 тысяч, к 37 годам остается 25 тысяч, ближе к 50 – одна тысяча, а к наступлению менопаузы – всего сто.
- Параллельно снижается качество ооцитов. В генах накапливаются повреждения, в ДНК митохондрий возникают мутации, снижается активность фермента теломеразы, который удлиняет теломеры – концы хромосом. Кроме того, накапливаются эффекты окислительного стресса, вредных продуктов обмена веществ.
- Угасание репродуктивной функции нарастает быстрее, если на организм женщины действуют неблагоприятные факторы. Их очень много, например вредные привычки, частые стрессы, неблагоприятная экологическая обстановка, инфекции, другие заболевания и пр.

Если женщина хочет забеременеть после 40 лет, то стоит приготовиться к тому, что быстро не получится, может потребоваться много попыток. Возможно, они так и не увенчаются успехом, и придется воспользоваться вспомогательными репродуктивными технологиями.
Каковы риски во время беременности после 40 лет?
Время не делает человека моложе и здоровее – это очевидный факт. Чем старше будущая мама, тем больше у нее проблем со здоровьем. Из-за этого повышается риск некоторых осложнений во время беременности, которые могут повлиять как на саму женщину, так и на ребенка:
- Потеря беременности. Если она происходит до 20 недель, то это называется выкидышем, а если на более поздних сроках – мертворождением. В среднем вероятность выкидыша при всех беременностях составляет 10–20%, а после сорока лет – 33%. Зачастую женщина даже не знает, что у нее произошел выкидыш. Она думает, что у нее просто не получается забеременеть.
- Преэклампсия – состояние, проявляющееся в виде повышенного артериального давления и наличия белка в моче.
 Риск особенно высок у женщин, которые и без того страдают артериальной гипертонией.
Риск особенно высок у женщин, которые и без того страдают артериальной гипертонией. - Гестационный сахарный диабет развивается, когда поджелудочная железа беременной женщины не может вырабатывать достаточное количество инсулина.
- Предлежание плаценты – состояние, когда плацента прилегает к выходу из матки. Из-за этого повышается риск некоторых осложнений.
- Макросомия – очень большая масса ребенка при рождении.
- Синдром Дауна у ребенка. Риск рождения такого малыша есть всегда, но в более молодом возрасте он ниже. В 20 лет вероятность составляет 1:1480, а в 40 лет – 1:35. Повышается и вероятность рождения малыша с другими врожденными генетическими нарушениями.
Как возраст влияет на роды?
Во время родов после 40 лет повышается риск следующих проблем:
- выше вероятность, что потребуется кесарево сечение;
- выше вероятность сильного кровотечения, требующего переливания крови;
- чаще требуется инициация родовой деятельности.

Мы никого не хотим напугать и отговорить от желанной, долгожданной беременности. Да, риск осложнений повышен, но это не значит, что они обязательно возникнут. Важно найти хорошего врача, который будет внимательно наблюдать за состоянием будущей мамы и своевременно назначать необходимые исследования. Это поможет выявить возможные проблемы на ранних стадиях и сразу принять меры.
Теперь, когда мы поговорили о трудностях и рисках, обратимся к позитивным аспектам беременности после сорока лет.
Они есть, и весьма существенные.
Плюсы
В отложенном материнстве есть свои прелести. Многие женщины в зрелом возрасте более ответственно относятся к своему здоровью. Они стараются правильно питаться, поддерживать себя в форме, отказываются от вредных привычек.
Женщины старше сорока зачастую успевают чего-то добиться в жизни, сделать карьеру, обеспечить себя финансово. А значит, они смогут больше дать своему ребенку. Такие мамы нередко обладают полезным жизненным опытом и развитым эмоциональным интеллектом. Они более ответственно принимают решение о беременности. Если есть партнер, то отношения с ним, как правило, более гармоничные и осознанные, чем у 20-летних.
Они более ответственно принимают решение о беременности. Если есть партнер, то отношения с ним, как правило, более гармоничные и осознанные, чем у 20-летних.
Как забеременеть после 40 лет?
В первую очередь стоит посетить врача и пройти обследование, которое поможет оценить фертильность, выявить проблемы в репродуктивной сфере и другие заболевания. Если заранее пройти лечение и скорректировать эти состояния, то можно повысить шансы на зачатие и снизить риск осложнений во время беременности, родов.
Вот некоторые базовые советы по подготовке к беременности:
- перейдите на здоровое питание;
- регулярно выполняйте физические упражнения;
- спросите врача, стоит ли вам принимать витаминные комплексы, фолиевую кислоту;
- откажитесь от вредных привычек;
- если вы страдаете лишним весом – приведите его в норму заранее;
- попросите партнера, чтобы он тоже прошел обследование – иногда сложности с зачатием возникают из-за проблем в репродуктивной сфере у мужчины.

Беременность в старшем возрасте и риск рака молочной железы
Между беременностями и риском развития рака молочной железы существует сложная и запутанная связь. Исследования показывают, что, если женщина рожает впервые после 35–40 лет, вероятность развития злокачественной опухоли повышается. Ученые винят в этом всплеск уровня гормонов. Повышенный риск сохраняется примерно десять лет.
Другие исследования показывают, что в целом беременности защищают от рака молочной железы. Выражаясь простыми словами, негативное влияние отложенного материнства компенсируется защитным эффектом от нескольких беременностей.
Так или иначе, женщина должна помнить о рисках и о рекомендации ежегодно проходить маммографию – рентгенографию молочных желез. Только не во время беременности, потому что рентгеновские лучи опасны для плода.
Что делать, если диагностировано бесплодие?
Возможно, восстановить фертильность получится с помощью лекарственной терапии. Если лечение не помогает, врач предложит другие решения:
- Экстракорпоральное оплодотворение – шансы на успех после 40 лет составляют около 7%.

- Использование донорских яйцеклеток.
- Суррогатное материнство предлагают, когда собственные половые клетки женщины пригодны для оплодотворения, но она не может сама выносить беременность.
В Репробанке представлен один из самых больших на территории России и СНГ каталогов доноров половых клеток. Все наши доноры прошли тщательное обследование и предоставили о себе подробную информацию в анкетах. Если вы приняли решение использовать донорский материал – свяжитесь с нами, и наши специалисты вас подробно проконсультируют, помогут подобрать подходящего донора.
Автор статьи
Гарфутдинова Юлия Олеговна
Врач-консультант, акушер-гинеколог
Ведет прием: пн.-пт.
с 9:00 до 17:00
+7 (499) 116-54-05
[email protected]
Не могу забеременеть, что делать? Поможем!
С бесплодием сталкиваются многие женщины. Это проблема, которая влияет на семейную жизнь и психэмоциональное состояние обоих супругов. Поэтому такие фразы, как не можем с мужем забеременеть, врачи слышат неоднократно. Для того чтобы избавиться от патологии, прежде всего, рекомендуется найти хорошего специалиста, который поможет выяснить причины возникновения данного нарушения.
Поэтому такие фразы, как не можем с мужем забеременеть, врачи слышат неоднократно. Для того чтобы избавиться от патологии, прежде всего, рекомендуется найти хорошего специалиста, который поможет выяснить причины возникновения данного нарушения.
Главные факторы, влияющие на женское бесплодие
Когда появляется у женщины вопрос, почему не получается забеременеть, врач, который оказывает помощь в планировании семьи, начинает искать причины, ставшие преградой к появлению ребенка. К таким факторам специалисты относят:
- Постоянные диеты для похудения.
- Алкоголь, вредные вещества в пище, наркотические компоненты.
- Гормональные сбои.
- Врожденные аномалии.
- Болезни половых органов.
- Ранние первые аборты.
- Новообразования в половых органах.
- Инфекционные процессы в половых и других органах.

Диагностические методы обследования при подозрении на бесплодие
Когда женщина интересуется что делать, если не могу забеременеть, специалисты стараются сначала выявить причины и тип заболевания, а также его последствия. Центр «СМ-Клиника» использует современные способы и методы диагностики. Наши специалисты любой супружеской паре помогут ответить на их вопрос, почему не можем с женой забеременеть. Для начала, оба супруга пройдут комплексное собеседование с такими врачами:
- Сексопатологом.
- Урологом.
- Гинекологом.
- Терапевтом.
- Невропатологом.
При некоторых обстоятельствах нашим пациенткам будет назначена юридическая и психологическая консультация. Клиника «СМ-Клиника» оснащена новейшим оборудованием, а профессиональные врачи умело диагностируют любой вид аномалии и патологии у женщин и мужчин. Клиентка после осмотра наших врачей пройдет ряд диагностических исследований:
- Инфекционный и гормональный скрининг.

- УЗИ органов мочеполовой сферы.
- Комплексный сбор анализов.
- Рентгенологическое исследование.
- Кольпоскопия.
Разновидности методов лечения бесплодия
Данные методы диагностики помогают выявить причины и факторы, повлиявшие на бесплодие. Особенно много последствий бывает после первых родов, поэтому многим парам второй ребенок может достаться не так легко. Но в нашей клинике все возможно. Главное, поставить цель – хочу забеременеть и благодаря профессионалам Центра «СМ-Клиника» такое желание осуществится.
Наши специалисты в зависимости от самочувствия пациентки и разновидности ее бесплодия подберут самый щадящий и оптимальный способ восстановления функции деторождения. Наиболее распространенными методами лечения являются:
- Оперативный способ – гистероскопия, лапароскопия.
- Метод ЭКО, ЭКО+ИКСИ.
- Внутриматочная инсеминация спермы мужа или донора.

- Использование яйцеклеток и сперматозоидов донора.
Особенности методов и их применение
Некоторые из этих методов полностью восстанавливают функцию деторождения, а другие помогают только забеременеть. Если пара, которой помогли забеременеть, захочет, чтобы в их семье был еще один ребенок, то они должны будут снова к нам обратиться.
Пациентка, обратившаяся в нашу клинику с вопросом и одновременной просьбой такого характера, как не могу забеременеть, что делать, может всегда рассчитывать на квалифицированную помощь профессионалов. Если проблема только в послеродовых осложнениях – спайках и сужении маточных труб, то наши хирурги с помощью метода лапароскопии исправят такие нарушения.
Когда такой оперативный способ бессилен, наши специалисты предложат вариант ЭКО. Этот современный метод лечения бесплодия дал шанс тем парам, которые имели серьезные нарушения и оба были лишены возможности иметь когда-либо детей.
В любой ситуации, если не получается забеременеть, что делать подскажут специалисты «СМ-Клиника» в Москве.
Современная жизнь откладывает сильный отпечаток на физическое и психическое состояние человека. На фоне постоянного стресса и невроза у многих семейных пар развиваются психосоматические причины, которые мешают появлению ребенка. Поэтому Центр «СМ-Клиника», прежде чем начать оперативное лечение, оказывает помощь таким парам в различном направлении. В результате эффективно проведенного лечения каждая женщина, обратившаяся в наш центр, сможет познать, что такое материнство.
Предыдущая статья Следующая статья
Повышает ли полет риск образования тромба?
Доктор Сьюзан Кан
Дом там, где сердце, хотя вам, возможно, придется проделать долгий путь, чтобы добраться туда на праздники. Дальние путешествия могут повысить уровень стресса, но могут ли они также повысить риск образования тромбов? Доктор Сьюзан Кан, профессор медицины Университета Макгилла и канадский исследовательский центр венозной тромбоэмболии (ВТЭ), взвешивает. после перелета 4+ часа. По оценкам одного исследования, у 1 из 4600 путешественников образуется тромб в течение 4 недель после длительного перелета. По словам доктора Кана, «фактический риск тромба, связанного с путешествием, довольно мал, и обычному путешественнику не нужно об этом беспокоиться. Миллиарды людей ежегодно путешествуют самолетами, и у большинства из них не возникает тромбов».
после перелета 4+ часа. По оценкам одного исследования, у 1 из 4600 путешественников образуется тромб в течение 4 недель после длительного перелета. По словам доктора Кана, «фактический риск тромба, связанного с путешествием, довольно мал, и обычному путешественнику не нужно об этом беспокоиться. Миллиарды людей ежегодно путешествуют самолетами, и у большинства из них не возникает тромбов».
Однако те, у кого уже есть факторы риска образования тромба, могут иметь более высокий риск развития ВТЭ, связанного с поездкой. Эти факторы риска включают:
- Ожирение
- Возраст старше 40 лет
- Использование противозачаточных таблеток или гормональная терапия
- Недавняя травма или операция
- Ограниченная подвижность
- Беременность
- Сгустки крови в личном или семейном анамнезе
- Активный рак или недавнее противораковое лечение
Неясно, являются ли дальние авиаперелеты более рискованными, чем поездки на автомобиле или поезде, но существуют факторы, характерные только для самолетов, которые могут повлиять на риск:
- Авиапассажиры сидят в тесных помещениях, прижимая заднюю часть колена к сиденью.
 Вена позади колена является частым местом образования тромбов.
Вена позади колена является частым местом образования тромбов. - Неподвижность может повысить риск образования тромба, но расположение мест, турбулентность и т. д. могут затруднить передвижение по самолету.
- Ваше тело потребляет меньше кислорода, когда давление воздуха ниже, и некоторые данные показывают, что более низкий уровень кислорода может вызвать реакцию свертывания крови в организме.
- Обезвоживание также может увеличить риск образования тромбов, а употребление кофе или алкоголя во время полета может ускорить обезвоживание.
- Многие люди спят на рейсах, но если вы спите, вы не двигаетесь и не пьете.
Хорошей новостью является то, что существует несколько разумных методов, которые помогут снизить риск:
- Выберите место у перегородки или посмотрите, есть ли на вашем рейсе места с дополнительным пространством для ног. Если нет, не кладите сумку под сиденье перед собой, чтобы у вас было больше места для ног и ступней.

- Старайтесь перемещаться по самолету каждые 1-2 часа. Выбор места у прохода может облегчить вставание и ходьбу.
- Избегайте длительного сна в неудобной позе.
- Старайтесь не скрещивать ноги.
- Избегайте ношения тесной одежды.
- Пейте много воды и избегайте алкоголя, кофеина и седативных средств.
- Сделайте несколько простых упражнений, сидя в кресле, чтобы улучшить кровоток. (См. рисунок внизу.)
ЧТО ГОВОРЯТ В РЕКОМЕНДАЦИЯХ?
Рекомендации Американского колледжа пульмонологов (ACCP) 2012 г.
Путешественникам с низким уровнем риска следует часто двигаться, выполнять упражнения на икры и по возможности сидеть на месте у прохода.
Рекомендуется, чтобы путешественника с высоким уровнем риска носили правильно подобранные компрессионные чулки ниже колена во время полета.
Профилактические разжижители крови или аспирин не рекомендуются для дальних путешественников.
Рекомендации Американского общества гематологов (ASH) 2018 г.
Компрессионные чулки или антикоагулянты/аспирин не рекомендуются для путешественников с низким уровнем риска.
«Обычному здоровому человеку, которому предстоит долгий перелет, мы не рекомендуем ничего, кроме мер здравого смысла, таких как прогулка по самолету и предотвращение обезвоживания», — объясняет доктор Кан, принимавший участие в написании руководства.
ASH предлагает пассажирам из группы высокого риска использовать градуированные компрессионные чулки или профилактическую дозу низкомолекулярного гепарина (НМГ) для полетов продолжительностью более 4 часов. Если эти меры нецелесообразны, путешественники могут рассмотреть возможность приема аспирина.
Поскольку объем данных о ВТЭ, связанных с поездками, все еще ограничен, рекомендации ASH носят условный характер, а это означает, что правильный курс действий может быть разным для каждого пациента.
Итог:
- Сгустки крови, связанные с путешествиями, встречаются редко.
- Двигаться и пить воду — это два способа сохранить здоровье — как в полете, так и на земле.
- ВТЭ, связанная с поездками, требует дополнительных исследований. Четких доказательств не хватает.
- Поговорите со своим лечащим врачом, если вы опасаетесь образования тромба во время путешествия.
Ссылки :
Сгустки крови и путешествия: что вам нужно знать. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/ncbddd/dvt/travel.html. Обновлено 1 февраля 2019 г.
Кан С.Р. и др. Грудь. 2012;141(2):e195s-e226s.
Самолеты, поезда и ВТЭ. Клинические новости Американского общества гематологии. https://www. ashclinicalnews.org/features/feature-articles/planes-trains-vtes/. Обновлено 1 марта 2019 г..
*Первоначально опубликовано в The Beat — декабрь 2019 г. Полный информационный бюллетень читайте здесь.
Полный информационный бюллетень читайте здесь.
FacebookTweetLinkedInEmail
Сколько циклов летрозола необходимо, чтобы забеременеть?
Медицинское заключение Салли Чао, доктора медицины. Последнее обновление: 30 июля 2021 г.
Количество циклов летрозола при лечении женского бесплодия не установлено. Сколько циклов попробовать, решаете вы и ваш врач. Это может зависеть от стоимости лекарств, наличия медицинской страховки и побочных эффектов.
Нет единого мнения о максимальном количестве циклов летрозола, которые необходимо попробовать перед переходом на альтернативную терапию. Одно исследование, в котором изучалось использование летрозола для стимуляции овуляции у пациентов с синдромом поликистозных яичников, ограничило участников исследования 5 циклами препарата. Среднее время наступления беременности в группе, принимавшей летрозол, составило 90 дней, или около 3 циклов. Около 28% женщин, принимавших летрозол, в ходе исследования родили живых детей.
Летрозол — это лекарство из класса ингибиторов ароматазы. Он одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для лечения некоторых видов рака молочной железы. Он используется не по прямому назначению для лечения женского бесплодия. Использование не по прямому назначению — это когда поставщик прописывает лекарство, которое было изучено и признано безопасным и эффективным для одной цели для другой цели.
Летрозол используется для стимуляции овуляции. Он делает это, воздействуя на определенные уровни женских гормонов. Летрозол представляет собой таблетку, которую принимают перорально ежедневно в течение 5 дней, начиная со второго и пятого дня менструации. Обычная начальная доза составляет 2,5 мг. Затем за вами наблюдают, чтобы определить, когда у вас овуляция, и поощряют к половому акту примерно в это время. Если беременность не наступает в первом цикле, процесс можно повторить для следующего цикла, а дозу летрозола можно увеличить на 2,5 мг (до 7,5 мг).
Бесплодие определяется как трудности с наступлением беременности после 1 года регулярных незащищенных половых контактов. Наиболее распространенной причиной женского бесплодия являются проблемы с овуляцией (нерегулярной или отсутствующей), но это также может быть вызвано преклонным возрастом, образом жизни или другими состояниями здоровья. Для определения причины бесплодия требуется обширная оценка. Возможные методы лечения зависят от причины бесплодия и включают изменение образа жизни, хирургическое вмешательство или медикаментозное лечение.
Ссылки- Легро Р.С., Бжиски Р.Г., Даймонд М.П. и др. Летрозол в сравнении с кломифеном при бесплодии при синдроме поликистозных яичников. N Engl J Med. 2014;371(2):119-129. https://doi.org/10.1056/nejmoa1313517.
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). Фемара. Апрель 2018 г. Доступно по адресу: https://www.accessdata.fda.gov/drugsatfda_docs/label/2018/020726s035lbl.
 pdf. [По состоянию на 15 июля 2021 г.].
pdf. [По состоянию на 15 июля 2021 г.]. - Американское общество репродуктивной медицины (ASRM). Лекарственные средства, вызывающие овуляцию. 2016. Доступно по адресу: https://www.reproductivefacts.org/news-and-publications/patient-fact-sheets-and-booklets/documents/fact-sheets-and-info-booklets/medications-for-induction-ovulation. -буклет/. [По состоянию на 19 июля 2021 г.].
- Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA). Понимание несанкционированного использования одобренного препарата «не по назначению». 5 февраля 2018 г. Доступно по адресу: https://www.fda.gov/patients/learn-about-expanded-access-and-other-treatment-options/understanding-unapproved-use-approved-drugs-label. [По состоянию на 19 июля, 2021].
- Американский колледж акушерства и гинекологии (ACOG). Часто задаваемые вопросы о фертильности. Доступно по адресу: https://www.acog.org/womens-health/faqs/treating-infertility.