Содержание
Осложнения после ОРВИ у детей — Компания
«НЕСЕРЬЕЗНАЯ» БОЛЕЗНЬ
Диагноз «ОРВИ» у детей настолько привычен, что многие родители в каком-то смысле перестают воспринимать его всерьез. Дескать, ну да, высокая температура, кашель, насморк и прочие симптомы болезни, но ведь перенесли же как-то в прошлый раз, перенесем и в этот…
И очень напрасно. Респираторные инфекции у ребенка – дело серьезное. Ну разве можно считать «не серьезной» настоящую «атаку» вирусов на детский организм! И серьезно – это не только сама «простудная» болезнь. После ОРВИ у ребенка его иммунитету требуется время на восстановление. Именно поэтому после ОРВИ у детей заметно выше риск осложнений. И возможная причина осложнений после ОРВИ у ребенка – и несвоевременное лечение, и не доведенное до конца, а то и лечение вовсе неправильное.
А вы говорите – «привычный» диагноз!
Дольше недели после ОРВИ у ребенка не «спадает» температура – возможно, болезнь перешла в «новую стадию».
Боль в груди, хриплое или частое дыхание, заложенность, боль в ушах – тоже возможный «сигнал» того, что респираторная инфекция у ребенка «перенеслась дальше»…
Как не допустить этих «дополнительных диагнозов»? Как восстановить иммунитет малыша и сделать так, чтобы последующие «атаки» вирусов были бы «отбиты»?
Собственно, ответ прост. Проводить не только правильное лечение ОРВИ, но и доводить его до конца, именно «долечивать» болезнь, а не бросать начатое «на полпути».
ОРВИ У ДЕТЕЙ: НАДЕЖНЫЙ ПУТЬ К ВЫЗДОРОВЛЕНИЮ
На самом деле под диагнозом «ОРВИ» врачи понимают целую «группу диагнозов». Да, симптомы болезни в чем-то схожие, боль в горле, «заложенность» в носу, высокая температура – однако различных групп вирусов, эти симптомы вызывающих, насчитывается довольно много, и точный диагноз может назвать только специалист.
Так что первые же «намеки» на присутствие вирусов в организме ребенка – «команда» на скорейшее получение врачебной помощи. Причем «серьезный намек» — это не только высокая температура. Ребенок сделался вялым, сонным, потерял аппетит, покраснели, «заблестели» глазки – на эти возможные признаки скорой болезни стоит обратить пристальное внимание. И – обратиться к доктору.
Возможно, в качестве средства лечения врач будет рекомендовать Эргоферон. Этот современный противовирусный препарат разработан специально для борьбы с различными группами респираторных вирусов. Одновременно с этим применение препарата может способствовать уменьшению воспалительного процесса, облегчению всех основных симптомов простуды и гриппа, а также активизации собственного иммунитета организма.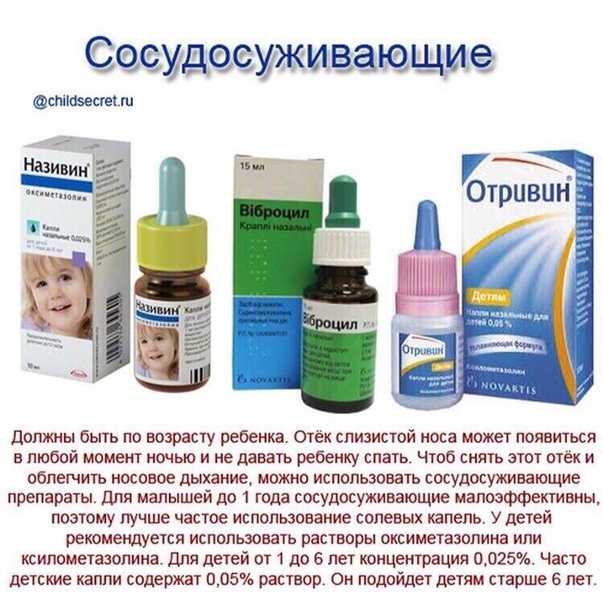
Препарат разрешен для лечения ОРВИ у детей после достижения ими возраста 6 месяцев. А в осенне-зимний «пик простудных болезней» препарат может быть использован в качестве средства профилактики.
ВОССТАНОВЛЕНИЕ ПОСЛЕ ОРВИ У РЕБЕНКА
Но правильный диагноз и правильно подобранное лечение – лишь начало пути. Правильная организация процесса восстановления – вот ключ к выздоровлению.
Разумеется, врач предпишет маленькому пациенту домашний режим, который следует строго соблюдать. Желательно – в отдельной комнате, где регулярно проводится «изгнание» вирусов путем проветривания и влажной уборки с гигиеническими средствами.
Крепкий сон, желательно, еще и дневной – поможет легче перенести плохое самочувствие и восстановить силы.
В первые дни заболевания ребенку необходимо обильное, «витаминизированное» питье, помогающее и иммунитету, и скорейшему выводу токсинов. Отлично подойдут напитки «фруктово-ягодной группы»: морсы, компоты, соки.
Пища должна быть «энергетически насыщенной», но при этом «легкой» для желудка, и ни в коем случае нельзя заставлять есть через силу. Самое время вспомнить куриный бульон, эту классику жанра!
Самое время вспомнить куриный бульон, эту классику жанра!
Гулять или нет с температурой – решение за врачом. Как правило, если дело «пошло на лад», короткие прогулки медициной приветствуются, конечно, взяв во внимание как температуру пациента, так и температуру воздуха за окном.
И, конечно, как и диагноз – факт окончательного «избавления» от вирусов и полного «завершения» болезни также определяет только врач. И вот тогда можно быть уверенным, что ребенок здоров. Впрочем, не стоит пренебрегать справкой о переводе в «легкую группу» по физкультуре. Две недели – как раз то время, что будет достаточно для восстановления иммунитета. Чтобы больше не страдать от вирусов ни за что и никогда!
ᐈ Больное горло у грудничка: симптомы, лечение и профилактика
Боль в горле – главный признак инфекции. Быстрое лечение и профилактика важны, ведь именно они помогут грудничку вернуться к правильному режиму дня. Мы поможем узнать, что может стать причиной болезни, какое существует лечение и профилактика.
Раздраженное горло может быть симптомом множества заболеваний. Вот наиболее распространенные из них:
- Вирусная простуда у грудничка 3 месяцев и старше.
- Бактериальные инфекции, вызванные стрептококком, дифтерией. Они вызывают самые сильные боли.
- Аллергия – из-за попадания аллергенов и ответной реакции. От этого может раздражаться и болеть горло.
- При гастроэзофагеальной рефлюксной болезни (ГЭРБ) недостаточно развит нижний пищеводный сфинктер, поэтому он плохо закрывается. Желудочная кислота попадает в горло, вызывая там раздражение и хроническое воспаление.
- Дым и мелкие твердые частицы в воздухе влияют на тонкие ткани слизистой у грудничка, вызывая постоянное раздражение.
Вот какие симптомы простуды у новорожденногобывают:
- Покраснение во рту и горле. Когда ребенок открывает рот во время еды, вы можете заметить, что в части, где начинается горло, слизистая приобрела насыщенно-розовый или красный оттенок.

- Проблемы с проглатыванием: у малыша внезапно просыпается отвращение к еде или он резко перестает есть.
- Насморк у грудничка.
- При простуде у месячного ребенка наблюдается наличие белых пятен на миндалинах: на воспаленных миндалинах часто возникают небольшие гнойники. Именно наличие гноя указывает на инфекцию.
Вот что следует предпринять, чтобы грудничок чувствовал себя лучше.
- Давайте теплую воду. Специалисты рекомендуют давать 5-15 мл теплой воды 4 раза в день.
- Чаще кормите грудью и следите за водным балансом малыша. Прикорм деткам старше 6 месяцев следует разводить жидкостью, чтобы он был мягче.
- Установите в детской комнате увлажнитель воздуха. Сухой воздух только раздражает поверхность горла, а оптимальная влажность снимет напряжение.
Помните – ребенку грудного возраста не следует применять домашнее лечение. Лучше сразу обратиться к специалисту – врачи нашей клиники проведут полное обследование и назначат максимально эффективное лечение.
Если у грудничка:
- Повышенная температура;
- Диарея;
- Рвота и тошнота;
- Чрезмерные выделения из носа;
- Красные волдыри в области вокруг рта;
- Плохой аппетит.
Врач проведет детальное обследование, при необходимости может взять соскоб с миндалин или взять кровь на анализ. В зависимости от результата, будет назначено лечение.
Профилактика заболеванияЕсть несколько способов предотвратить воспаление горла. Вот что следует делать:
- Защитите ребенка от патогенной микрофлоры: регулярно мойте руки грудничку и дезинфицируйте игрушки. Если какой-то из членов семьи болеет вирусной инфекцией, то не допускайте его к ребенку.
- Аллергия: будьте бдительны и обращайте внимание на любой из симптомов, указывающих на аллергию. Ее своевременное выявление поможет оградить малыша от аллергена.
- Очищайте воздух в доме: пыль или дым могут раздражать горло грудничка.
 Не берите с собой новорожденного в места, где воздух загрязнен автомобильными выхлопами.
Не берите с собой новорожденного в места, где воздух загрязнен автомобильными выхлопами.
Если вашему малышу необходима помощь врача, обращайтесь в наш медицинский центр за квалифицированной консультацией и лечением
Круп (для родителей) — Nemours KidsHealth
Что такое круп?
У детей с крупом есть вирус, из-за которого их дыхательные пути опухают. У них характерный «лающий» кашель (часто сравниваемый со звуком лая тюленя) и хриплый голос, и они издают пронзительный скрипучий звук при дыхании.
Большинству детей с крупом становится лучше примерно через неделю.
Каковы симптомы крупа?
Сначала у ребенка могут быть симптомы простуды, такие как заложенность или насморк и лихорадка. Когда верхние дыхательные пути — голосовой аппарат (гортань) и дыхательное горло (трахея) — раздражаются и опухают, ребенок может охрипнуть и начать лающий кашель.
Если дыхательные пути продолжают отекать, дышать становится тяжелее. Дети часто издают пронзительные или пищащие звуки во время вдоха — это называется стридором . Они также могут дышать очень быстро или иметь ретракций (когда кожа между ребрами втягивается во время дыхания). В наиболее серьезных случаях ребенок может выглядеть бледным или иметь синюшный цвет вокруг рта из-за недостатка кислорода.
Дети часто издают пронзительные или пищащие звуки во время вдоха — это называется стридором . Они также могут дышать очень быстро или иметь ретракций (когда кожа между ребрами втягивается во время дыхания). В наиболее серьезных случаях ребенок может выглядеть бледным или иметь синюшный цвет вокруг рта из-за недостатка кислорода.
Симптомы крупа часто усиливаются ночью, когда ребенок расстроен или плачет.
Что вызывает круп?
Те же вирусы, которые вызывают простуду, также вызывают круп. Круп чаще всего наблюдается осенью, может поражать детей в возрасте до 5 лет.
Существует два типа крупа: вирусный круп и спазматический круп , оба из которых вызывают лающий кашель. Большинство случаев крупа являются вирусными.
Как диагностируется круп?
Медицинские работники прислушиваются к характерному кашлю и стридору. Они также спросят, не было ли у ребенка каких-либо недавних заболеваний, которые вызвали лихорадку, насморк и заложенность носа; и если у ребенка в анамнезе круп или проблемы с верхними дыхательными путями.
Врач может назначить рентгенографию шеи, если круп тяжелый и медленно проходит после лечения. В случаях крупа рентген обычно показывает сужение верхней части дыхательных путей до точки, которую врачи называют признаком «шпиля».
Как лечится круп?
Круп в большинстве случаев протекает легко и лечится дома. Постарайтесь успокоить ребенка, так как плач может усугубить круп.
При лихорадке ребенку может помочь лекарство (ацетаминофен или ибупрофен, только для детей старше 6 месяцев). Спросите своего поставщика медицинских услуг, сколько давать, и внимательно следуйте инструкциям.
Вдыхание влажного воздуха может улучшить самочувствие детей. Чтобы помочь вашему ребенку дышать влажным воздухом:
- Используйте увлажнитель прохладного тумана или включите горячий душ, чтобы создать наполненную паром ванную комнату , где вы можете посидеть с ребенком в течение 10 минут. Вдыхание тумана иногда останавливает сильный кашель.
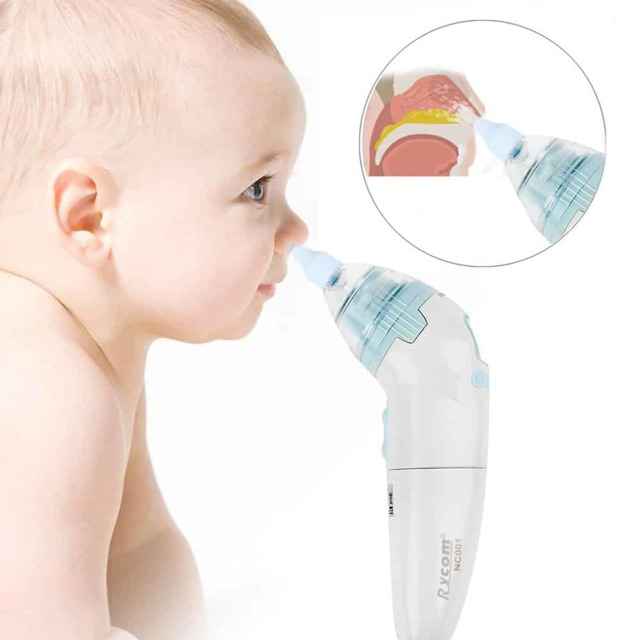
- В более прохладную погоду выведите ребенка на несколько минут на улицу, чтобы подышать прохладным воздухом, это может облегчить симптомы. Вы также можете попробовать прокатить ребенка с немного опущенными окнами автомобиля.
Ваш ребенок должен пить много жидкости, чтобы предотвратить обезвоживание. При необходимости чаще давайте небольшое количество жидкости с помощью ложки или пипетки. Дети с крупом также должны много отдыхать.
Некоторым детям требуется респираторная терапия, которую можно провести в больнице, или стероидные препараты для уменьшения отека дыхательных путей. В редких случаях детям с крупом может потребоваться оставаться в больнице, пока им не станет лучше дышать.
Когда следует звонить врачу?
Большинство детей выздоравливают от крупа без длительных проблем. Но некоторые дети, особенно те, кто родился раньше срока, а также те, кто страдает астмой или другими заболеваниями легких, могут подвергаться риску возникновения проблем, связанных с крупом.
Немедленно позвоните своему врачу или обратитесь за медицинской помощью, если у вашего ребенка:
- есть проблемы с дыханием, в том числе очень быстрое или затрудненное дыхание
- втягивание мышц шеи и грудной клетки при дыхании
- стридор ухудшается
- бледный или синеватый вокруг рта
- пускает слюни или ему трудно глотать
- очень устал, хочет спать или его трудно разбудить
- обезвожен (признаки включают сухость или липкость во рту, небольшое количество слез или их отсутствие при плаче, запавшие глаза, жажду, меньшее мочеиспускание)
Автор: Rachel S. Schare, MD
Дата рассмотрения: февраль 2021 г. переходы.
Респираторно-синцитиальный вирус (RSV) вызывает инфекцию легких и дыхательных путей.
У взрослых и здоровых детей он может вызывать только симптомы простуды, такие как заложенность или насморк, боль в горле, легкая головная боль, кашель, лихорадка и общее недомогание.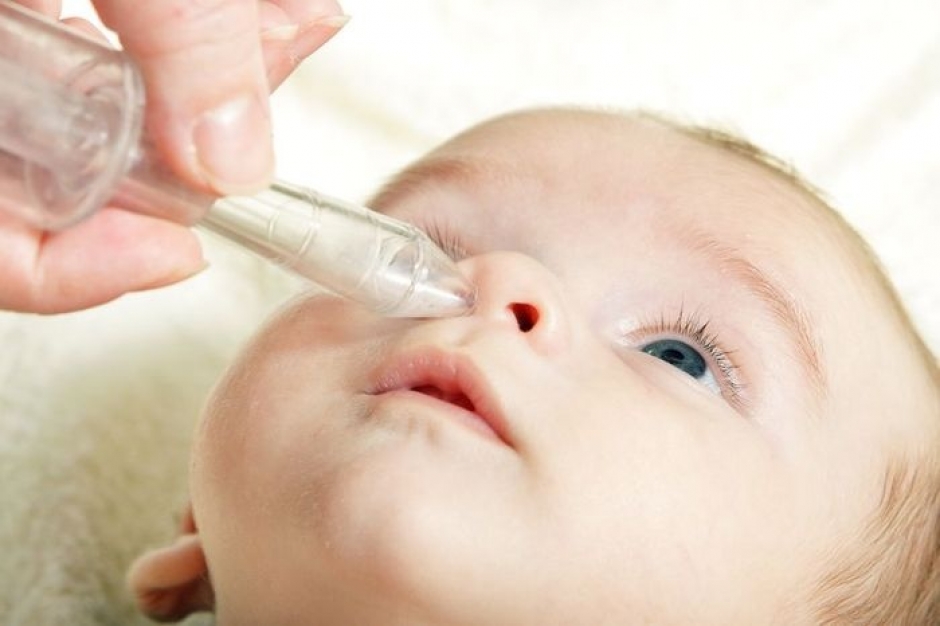 Но у недоношенных детей и детей с заболеваниями, поражающими легкие, сердце или иммунную систему, инфекции РСВ могут быть гораздо более серьезными.
Но у недоношенных детей и детей с заболеваниями, поражающими легкие, сердце или иммунную систему, инфекции РСВ могут быть гораздо более серьезными.
1. RSV является основной причиной респираторных заболеваний у детей раннего возраста.
1. RSV является основной причиной респираторных заболеваний у детей раннего возраста.
У большинства младенцев и детей младшего возраста инфекция РСВ не вызывает ничего, кроме простуды. Но для недоношенных детей и младенцев с хроническими заболеваниями и/или пониженной иммунной системой заражение РСВ может привести к серьезным проблемам. У части детей из группы повышенного риска может развиться бронхиолит, который представляет собой воспаление мелких дыхательных путей легких, или пневмония, которая может стать опасной для жизни.
2. РСВ очень заразен.
2. РСВ очень заразен.
RSV может передаваться через капли, содержащие вирус, когда кто-то кашляет или чихает. Он также может жить в течение нескольких часов на поверхностях (таких как столешницы, дверные ручки или игрушки) и на руках, поэтому он может легко распространяться, когда человек прикасается к чему-то загрязненному.
3. Заражение РСВ часто происходит в зимние месяцы в Квебеке.
3. Заражение РСВ часто происходит в зимние месяцы в Квебеке.
В то время как инфекция обычно длится около недели, в некоторых случаях может длиться несколько недель. RSV может быстро распространяться через школы и детские сады. Младенцы часто заражаются им, когда дети старшего возраста приносят вирус домой из школы и передают его им. Почти все дети заражаются РСВ по крайней мере один раз к тому времени, когда им исполняется 2 года.
4. Родители и другие взрослые могут легко заразить маленьких детей РСВ.
4. Родители и другие взрослые могут легко заразить маленьких детей РСВ.
Поскольку симптомы РСВ напоминают симптомы обычной простуды (насморк, боль в горле, легкая головная боль, кашель и иногда лихорадка), родители и другие взрослые могут не осознавать, что инфицированы вирусом, но все же могут быть заразными. Поэтому они могут легко передать инфекцию детям из групп высокого риска при тесном контакте.
5. Вы можете принять дополнительные меры для предотвращения заражения РСВ.
5. Вы можете принять дополнительные меры для предотвращения заражения РСВ.
Следующие советы могут помочь предотвратить передачу вируса вашему ребенку:
- Попросите людей сначала вымыть руки, прежде чем прикасаться к вашему ребенку.
- Не целуйте ребенка в лицо, если у вас есть симптомы простуды.
- Держите ребенка подальше от толпы.
- Регулярно мойте игрушки и окружение ребенка.
- Ограничьте время пребывания младенцев и детей раннего возраста из группы высокого риска в детских садах, особенно с поздней осени до ранней весны, когда РСВ наиболее распространен.
- Если возможно, держите ребенка подальше от людей, включая старших братьев и сестер, с симптомами простуды.
- Избегайте задымленных помещений.
6. Для предотвращения серьезного респираторного заболевания, связанного с РСВ, детям из групп риска можно ежемесячно вводить лекарство, содержащее антитела к РСВ.
6. Для предотвращения серьезного респираторного заболевания, связанного с РСВ, детям из группы риска можно ежемесячно вводить лекарство, содержащее антитела к РСВ.
Эта инъекция доступна в Детской больнице Монреаля для детей в возрасте до 2 лет, которые соответствуют определенным критериям. Поскольку его защита недолговечна, его необходимо вводить один раз в месяц в течение зимнего периода, пока ребенок не перестанет подвергаться высокому риску тяжелой инфекции РСВ. Спросите своего врача, относится ли ваш ребенок к группе высокого риска.
7. Антибиотики не используются, потому что RSV является вирусом.
7. Антибиотики не используются, потому что RSV является вирусом.
К счастью, в большинстве случаев РСВ протекает легко и не требует специального лечения у врачей. Антибиотики не используются, потому что РСВ — это вирус, а антибиотики эффективны только против бактерий. Иногда могут быть назначены лекарства, чтобы помочь открыть дыхательные пути и улучшить дыхание.
Однако у младенцев РСВ-инфекция может быть более серьезной и может потребовать госпитализации, чтобы за ребенком можно было внимательно наблюдать. Ему или ей может потребоваться больше жидкости и, возможно, лечение проблем с дыханием.
8. У здоровых детей нет необходимости отличать РСВ от обычной простуды.
8. У здоровых детей нет необходимости отличать РСВ от обычной простуды.
Большинство здоровых детей способны бороться с РСВ-инфекцией. Но если у ребенка есть другие заболевания, врач может поставить конкретный диагноз; в этом случае РСВ идентифицируют в выделениях из носа, собранных либо ватным тампоном, либо путем отсасывания через шприц с грушей.
9. Для большинства младенцев и детей младшего возраста достаточно домашнего ухода за РСВ.
9. Для большинства младенцев и детей младшего возраста достаточно домашнего ухода за РСВ.
Домашнее лечение включает:
- Удаление липкой носовой жидкости шприцем с грушей с использованием солевых капель
- Использование испарителя прохладного тумана для поддержания влажности воздуха и облегчения дыхания
- Частое введение жидкости небольшими порциями в течение дня
- Прием неаспириновых жаропонижающих средств, таких как ацетаминофен
Для детей с более серьезными случаями, требующими госпитализации, лечение может включать:
- Кислород
- Внутривенные жидкости
- Лекарства для открытия дыхательных путей
10.
