Содержание
к чему готовиться? Усталость, боль в спине, вторые роды
Ваша вторая беременность может быть не похожей на первую. Животик появится раньше, вы будете сильнее уставать, чаще и сильнее будет болеть спина и вы раньше заметите ложные схватки. Вторые роды, скорее всего, пройдут быстрее — но восстановление после родов займет больше времени. Но вы уже проходили через это один раз, так что можете предвидеть и даже предотвратить некоторые симптомы. И если первые роды пошли не по плану, в этот раз вы будете готовы лучше.
Алла Резяпова
Legion Media
Итак, вы беременны вторым ребенком? Теперь, когда вы уже один раз пережили беременность, вы в общих чертах представляете, чего ждать. Но вам наверняка интересно, чем вторая беременность будет отличаться. Скорее всего, вам говорили, что живот при беременности появится раньше, ребенок начнет толкаться раньше и роды пройдут намного быстрее — и есть основания этому верить. И конечно, все будет совсем иначе, когда вы принесете домой ребенка, когда его уже будет ждать брат или сестра.
Содержание статьи
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
Когда станет заметна вторая беременность?
Будьте готовы, что придется переодеться в одежду для беременных гораздо раньше. Во время второй беременности живот станет видно гораздо раньше — и дело не в том, что ребенок растет быстрее. У большинства женщин при первой беременности живот появляется не раньше второго триместра, но при второй беременности и после вы заметите его уже на ранних сроках.
Дело в том, что первая беременность уже расслабила мышцы живота, и они не так эффективно удерживают растущую матку. По этой же причине при второй и последующей беременностях живот может быть немного ниже.
Симптомы во время второй беременности
Каждая беременность уникальна, и точно предсказать, как именно она будет проходить у вас, просто невозможно. Но вот симптомы, которые будут общими для большинства женщин, которые носят вторую, третью и четвертую беременность.
Но вот симптомы, которые будут общими для большинства женщин, которые носят вторую, третью и четвертую беременность.
Вы сильнее устаете
Многие женщины говорят, что при второй и последующих беременностях они чувствуют себя более уставшими. Исследования не подтверждают и не опровергают это. Но ничего удивительного, если вы чувствуете себя постоянно уставшей: с ребенком, а тем более с несколькими, на отдых и сон остается еще меньше времени, чем в прошлый раз. Возможно, ваш партнер и ваша семья меньше помогают и поддерживают вас: вроде как «вам не впервые».
Эти советы помогут справиться с усталостью во время беременности:
- Отдыхайте. «Пыль лежит, и я полежу» — лучший совет для беременной женщины. Не пытайтесь переделать все дела на свете.
- Держите вашего партнера в тонусе. Сейчас не время уменьшать вовлеченность в хозяйственные дела — наоборот, ему стоит взять на себя часть того, что обычно делаете вы.
 Хозяйственные дела — не то же самое, что помощь вам, ее тоже может потребоваться больше.
Хозяйственные дела — не то же самое, что помощь вам, ее тоже может потребоваться больше. - Попросите поддержку близких. Не стесняйтесь просить помощи у родных и друзей.
- Хорошо ешьте. Убедитесь, что в вашем рационе достаточно полезных и вкусных блюд.
У вас чаще болит спина
Вероятно, виноват ваш пресс: растущая матка ослабляет мышцы, и они хуже поддерживают корпус и спину. Вдобавок, центр тяжести смещается вперед, меняя осанку и увеличивая риск болей в спине. Если после последних родов вы не уделяли достаточно внимания мышцам пресса, то еще не поздно заняться ими сейчас.
Найдите время потренировать мышцы кора, укрепляйте спину и бедра. Садитесь на корточки, вместо того, чтобы наклоняться, берегите спину и не поднимайте ничего тяжелее 9 килограмм. И подумайте о бандаже для беременных, чтобы разгрузить спину.
Ваша грудь изменится — но не так, как при первой беременности
Если во время первой беременности ваша грудь была чувствительной и болезненной, то вам, скорее всего не придется пережить это снова. Если вы все еще кормите грудью, вам необязательно бросать грудное вскармливание. Вопреки слухам, это безопасно для большинства женщин и не увеличивает риск выкидыша или преждевременных родов.
Если вы все еще кормите грудью, вам необязательно бросать грудное вскармливание. Вопреки слухам, это безопасно для большинства женщин и не увеличивает риск выкидыша или преждевременных родов.
Вы почувствуете толчки и ложные схватки раньше
Чаще всего будущие мамы чувствуют первое шевеление ребенка на 20 неделе беременности или позже. Но во время второй беременности вы можете ощутить их примерно на 16 неделе. Как и с растущим животом, дело не в том, что ребенок развивается быстрее — просто вы уже знаете, чего ждать, и более внимательно прислушиваетесь к себе. По этой же причине вы можете раньше почувствовать ложные схватки — схватки Брэкстона-Хикса.
Предсказать момент начала родов будет не легче
Эксперты до сих пор не знают точно, что провоцирует начало родов. Как и в случае с первой беременностью, невозможно точно сказать, когда они начнутся. Но мать может почувствовать этот момент, особенно, если уже рожала: когда ребенок готовится покидать материнскую утробу, у него случается всплеск гормонов, который настраивает тело женщины на подготовку к процессу родов.
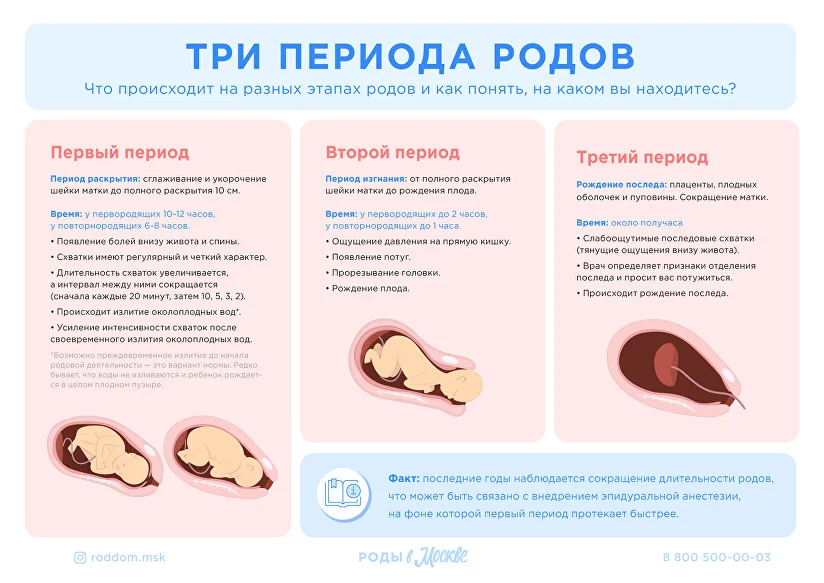
Если ваши первые роды прошли быстро, то вторые пройдут еще быстрее
Это не точно, но вероятно, каждая стадия родов будет короче. Первородящие женщины могут и 20 часов провести на первой стадии родов, когда шейка матки раскрывается до 6 сантиметров. Во время вторых родов эта стадия может занять 14 часов. Активная фаза родов, когда шейка матки раскрывается с 6 до 10 сантиметров, тоже проходит быстрее во второй раз.
Переходные этапы родов, которые проходят с момента полного раскрытия шейки матки до рождения ребенка, тоже обычно гораздо короче во время вторых родов. Они длятся от 3 до 4 часов во время первой беременности и первых родов, и 2—3 часа во второй раз. У первородящих, которые рожают без эпидуральной анестезии, как правило, бывает 17 потуг. У женщин, у которых уже были вагинальные роды — в среднем 5 потуг. Статистика говорит, что вторая беременность длится в среднем на двое суток меньше, чем первая.
Во время вторых родов меньше шансов на разрыв промежности, эпизиотомию, кесарево, наложение щипцов или вакуумное родоразрешение.
Послеродовые спазмы могут быть сильнее
Послеродовые спазмы вызваны сокращениями матки, когда она возвращается к своим размерам и расположению до беременности после рождения ребенка. Чтобы справиться с послеродовыми спазмами, держите мочевой пузырь пустым, принимайте ибупрофен (с разрешения врача) и попробуйте осторожно массировать нижнюю часть живота. Некоторым мамам помогает грелка. И сообщите своему лечащему врачу, если вы испытываете сильную боль, которая не проходит; это может быть признаком более серьезной проблемы.
Восстановление после второй беременности может занять больше времени
На этот раз может потребоваться больше времени, чтобы похудеть . Большинство женщин начинают вторую беременность с большим весом, чем первая, плюс ваши мышцы живота могут быть слабее. А еще у вас теперь двое детей, за которыми нужно присматривать, что значительно усложняет поиск времени для тренировок.
А еще у вас теперь двое детей, за которыми нужно присматривать, что значительно усложняет поиск времени для тренировок.
Как и при первой беременности, послеродовые упражнения важны для восстановления мышечного тонуса и улучшения психического здоровья, и даже пара минут в день имеют значение. Старайтесь гулять с ребенком, когда это возможно, и делайте несложные домашние упражнения хотя бы 5—10 минут, пока ребенок спит.
Эмоциональные изменения во время второй беременности
Так же, как отличаются физические ощущения во время обеих беременностей, будет отличаться и ваше эмоциональное состояние. В этот раз вы уже не понаслышке знаете, какими захватывающими и изматывающими могут быть первые годы жизни ребенка. Вас может беспокоить, как ваш старший ребенок справится с появлением нового члена семьи. Вы можете чувствовать себя виноватой из-за того, что у вас будет меньше времени только для вас двоих.
Ваше мышление может полностью измениться
Хотя ваше настроение может меняться так же часто, как раньше, вопросы, которые будут вас занимать, могут быть совсем другими. Иногда вы можете быть вне себя от радости при мысли о появлении еще одного ребенка, а иногда — в ужасе задаваться вопросом, во что вы ввязались. Совершенно естественны переживания о здоровье будущего ребенка и о том, хватит ли вам денег. Вас может беспокоить, как появление нового члена семьи повлияет на ваши отношения с партнером и старшим ребенком/детьми.
Иногда вы можете быть вне себя от радости при мысли о появлении еще одного ребенка, а иногда — в ужасе задаваться вопросом, во что вы ввязались. Совершенно естественны переживания о здоровье будущего ребенка и о том, хватит ли вам денег. Вас может беспокоить, как появление нового члена семьи повлияет на ваши отношения с партнером и старшим ребенком/детьми.
Возможно, вам будет полезно поговорить с многодетными мамами и узнать, как они справляются. Не стесняйтесь просить их поделиться своим опытом. Вам может быть полезно присоединиться к местному сообществу матерей или вступить в тематическую онлайн-группу.
Как сказать ребенку, что вы беременны?
То, как вы подготовите своего ребенка к рождению брата или сестры, — это, конечно, личное решение. Когда вы расскажете, частично зависит от того, сколько лет вашему ребенку и как, по вашему мнению, он воспримет новость. Тем не менее, вы можете подождать до конца первого триместра, когда риск выкидыша значительно снизится.
Как оправиться от тяжелого опыта родов во время первой беременности
Если первые роды оказались по той или иной причине травматичными, вот несколько идей, чтобы вторые прошли иначе:
- Если в прошлый раз вы рожали с акушером-мужчиной, в этот раз выберите женщину. Если вы меняете врача, который будет вести вашу беременность, убедитесь, что у нового доктора есть все ваши медицинские записи.
- Подумайте о том, чтобы рожать с доулой. Исследования показали, что женщины, которые рожали с доулой, реже нуждаются в кесареве сечении, выходят из родов с лучшими показателями здоровья и меньше тратят на врачей после родов. А еще в этом случае ниже риск тревожности и депрессии.
- Возможно, вы захотите пересмотреть выбор между роддомом, перинатальным центром и частным роддомом.
- Если первая беременность разрешилась кесаревым сечением, а в этот раз вы хотите родоразрешение через родовые пути, вам нужно еще более тщательно подойти к выбору врача, который будет сопровождать роды.
 И делать это можно не раньше чем через несколько лет после первых родов.
И делать это можно не раньше чем через несколько лет после первых родов. - Разработайте план родов и доведите его до врача, который будет принимать роды.
Как предвидеть и предотвратить нежелательные симптомы во время второй беременности
Ни одна беременность не похожа на другую, но скорее всего кое-что будет одинаковым во время вашей первой и второй беременности. Вы можете вооружиться полученными знаниями, чтобы уменьшить нежелательные симптомы.
- Если во время первой беременности вы страдали от запоров или геморроя, ешьте больше клетчатки, пейте больше воды и регулярно занимайтесь спортом.
- Чтобы предотвратить недержание мочи, выполняйте упражнения Кегеля.
- Если во время первой беременности у вас появились растяжки, во время второй постарайтесь следить за своим весом. Не стоит ограничивать свой рацион; попробуйте трекер набора веса во время беременности и консультируйтесь с вашим гинекологом, чтобы знать, какой вес будет нормальным для вас на этом сроке беременности.

- Если во время первой беременности у вас началось варикозное расширение вен, попробуйте компрессионные колготки и чаще поднимайте ноги вверх.
- Если во время предыдущей беременности по утрам вы себя чувствовали нехорошо, запаситесь легкими и полезными закусками, которые можно употребить, не вылезая из постели.
Возможны ли осложнения второй беременности?
Если первая беременность прошла без осложнений, то и в этот раз риск осложнений довольно низкий. Если во время первой беременности вы столкнулись с преждевременными родами, преэклампсией, отслойкой плаценты, то и во время второй беременности у вас довольно высокий риск этих осложнений. Но если с момента первых родов у вас развилась гипертония, ожирение или диабет, то риски при беременности увеличиваются.
Но если во время первой беременности у вас не было преэклампсии и с тех пор не развилась гипертония, то риск этого состояния при второй беременности значительно ниже, чем в первый раз.
Убедитесь, что врач, который будет сопровождать роды, в курсе всех ваших осложнений беременности и послеродовых осложнений, которые у вас были, знает обо всех ваших проблемах со здоровьем и любых медицинских проблемах, в которыми вы столкнулись во время второй беременности.
Отличается ли ведение первой и второй беременности?
Если первая беременность протекала без осложнений и с тех пор у вас не развились какие-либо заболевания, то анализы и осмотры, которые вам предстоит пройти практически не будут отличаться. Многие из анализов крови, которые вы сдавали во время первой беременности нужно будет повторить, но не все.
Нужно ли снова посещать курсы по подготовке к родам во время второй беременности?
Это остается на ваш выбор. Если вы родили относительно недавно, и с тех пор ничего существенно не изменилось, вам совершенно ни к чему посещать эти занятия. С другой стороны, они могут стать своеобразным «клубом», где вы познакомитесь с другими будущими мамами. А если ваши предыдущие роды были довольно давно, возможно, вам стоит пройти «переподготовку». Возможно, стоит подготовить вашего старшего ребенка к появлению новорожденного. «Курсы братьев и сестер» для нас пока в новинку, но кое-какая информация об этом есть, и есть психологи, которые работают с этой темой.
С другой стороны, они могут стать своеобразным «клубом», где вы познакомитесь с другими будущими мамами. А если ваши предыдущие роды были довольно давно, возможно, вам стоит пройти «переподготовку». Возможно, стоит подготовить вашего старшего ребенка к появлению новорожденного. «Курсы братьев и сестер» для нас пока в новинку, но кое-какая информация об этом есть, и есть психологи, которые работают с этой темой.
Как позаботиться о старшем ребенке, когда у вас начнутся роды?
Вторые роды могут начаться раньше и развиваться стремительнее; и последнее, что вам нужно в этот момент — беспокоиться о том, с кем оставить старшего ребенка, если он еще недостаточно самостоятельный. Начиная с 32 недели беременности вы можете начать разрабатывать план. Пусть это будет кто-то из родных или друзей с гибким графиком, кто сможет в любой момент сорваться и приехать позаботиться о вашем ребенке. Это могут даже родственники из другого города, которые приедут пожить с вами накануне родов.
Составьте план на экстренный случай. Как быть, если до партнера не дозвониться, роды уже начались, а назначенное доверенное лицо не успевает приехать? Отправляйтесь в роддом со старшим ребенком, и пусть доверенное лицо приезжает прямо туда.
И самое главное: предупредите старшего ребенка, что вы уедете в больницу, чтобы это не стало для него сюрпризом и не напугало его. Убедитесь, что на это время у него будет не только человек, который физически о нем позаботится, но и эмоциональная поддержка. Подробно обсудите будущее событие и постарайтесь развеять любые опасения.
youtube
Нажми и смотри
Этапы труда — StatPearls
Непрерывное обучение
Труд представляет собой процесс, который подразделяется на три этапа. Первый этап начинается с началом родов и заканчивается полным раскрытием и сглаживанием шейки матки. Второй этап начинается с полного раскрытия шейки матки и заканчивается рождением плода. Третий этап начинается после рождения плода и заканчивается выходом плаценты. В этом упражнении описываются этапы родов и их актуальность для межпрофессиональной команды по ведению рожениц.
В этом упражнении описываются этапы родов и их актуальность для межпрофессиональной команды по ведению рожениц.
Цели:
Суммируйте три стадии родов.
Опишите возможные осложнения, которые могут возникнуть на каждом этапе родов.
Определите, какие методы лечения могут применяться на разных стадиях родов для улучшения результатов лечения пациентов.
Рассмотрите важность точной коммуникации между членами межпрофессиональной бригады относительно этапов родов, что ведет к улучшению результатов лечения пациентов.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Роды — это процесс, при котором плод и плацента выходят из матки через влагалище.[1] Человеческий труд делится на три стадии. Первый этап далее делится на два этапа. Успешные роды зависят от трех факторов: усилий матери и сокращений матки, характеристик плода и анатомии таза.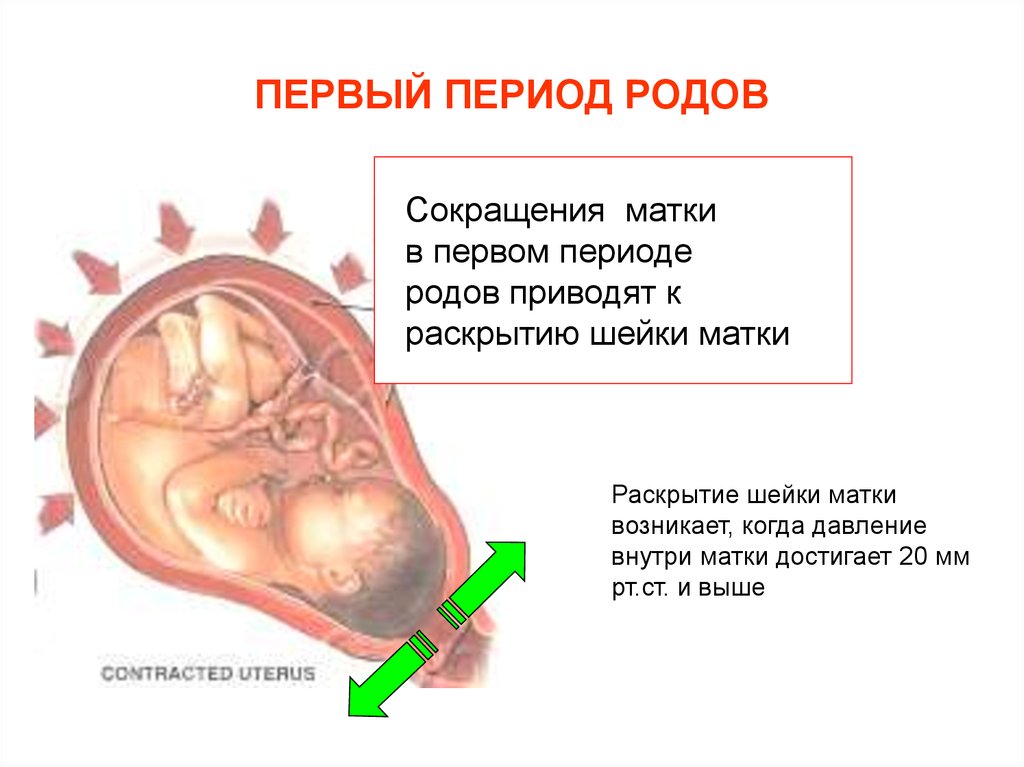 [1] Эту триаду классически называют пассажиром, мощностью и проходом.[1] Клиницисты обычно используют несколько методов для наблюдения за родами. Серийные обследования шейки матки используются для определения раскрытия шейки матки, сглаживания и положения плода, также известного как станция. Мониторинг сердца плода используется почти постоянно для оценки состояния плода во время родов. Кардиотокография используется для контроля частоты и адекватности сокращений. Медицинские работники используют информацию, которую они получают при мониторинге и осмотре шейки матки, для определения стадии родов у пациентки и отслеживания прогрессирования родов.
[1] Эту триаду классически называют пассажиром, мощностью и проходом.[1] Клиницисты обычно используют несколько методов для наблюдения за родами. Серийные обследования шейки матки используются для определения раскрытия шейки матки, сглаживания и положения плода, также известного как станция. Мониторинг сердца плода используется почти постоянно для оценки состояния плода во время родов. Кардиотокография используется для контроля частоты и адекватности сокращений. Медицинские работники используют информацию, которую они получают при мониторинге и осмотре шейки матки, для определения стадии родов у пациентки и отслеживания прогрессирования родов.
Первоначальная оценка и презентация труда
Женщины часто сами обращаются на акушерскую сортировку с беспокойством по поводу начала родов. Общие основные жалобы включают болезненные схватки, вагинальные кровотечения/кровавые выделения и подтекание жидкости из влагалища. Врач должен определить, есть ли у пациентки роды, определяемые как регулярные, клинически значимые схватки с объективным изменением раскрытия и/или сглаживания шейки матки. [1] При первом поступлении женщины в родильное отделение необходимо измерить показатели жизненно важных функций, включая температуру, частоту сердечных сокращений, насыщение кислородом, частоту дыхания и артериальное давление, и проверить их на наличие каких-либо отклонений. Пациентка должна находиться под непрерывным кардиотокографическим мониторингом для обеспечения благополучия плода. Дородовая карта пациента, включая акушерский анамнез, хирургический анамнез, медицинский анамнез, лабораторные данные и данные визуализации, должна быть пересмотрена. Наконец, необходимо будет собрать анамнез настоящего заболевания, обзор систем и медицинский осмотр, включая осмотр стерильным зеркалом.
[1] При первом поступлении женщины в родильное отделение необходимо измерить показатели жизненно важных функций, включая температуру, частоту сердечных сокращений, насыщение кислородом, частоту дыхания и артериальное давление, и проверить их на наличие каких-либо отклонений. Пациентка должна находиться под непрерывным кардиотокографическим мониторингом для обеспечения благополучия плода. Дородовая карта пациента, включая акушерский анамнез, хирургический анамнез, медицинский анамнез, лабораторные данные и данные визуализации, должна быть пересмотрена. Наконец, необходимо будет собрать анамнез настоящего заболевания, обзор систем и медицинский осмотр, включая осмотр стерильным зеркалом.
Во время осмотра в стерильном зеркале врачи будут искать признаки разрыва плодных оболочек, такие как скопление амниотической жидкости в заднем вагинальном канале. Если клиницист не уверен, произошел ли разрыв плодных оболочек, следующим шагом может быть дополнительное тестирование, такое как рН-тест, микроскопическое исследование на наличие папоротника в жидкости или лабораторное исследование жидкости. [2] Амниотическая жидкость имеет рН от 7,0 до 7,5, что является более щелочным, чем нормальный рН влагалища. Необходимо провести осмотр в стерильной перчатке, чтобы определить степень раскрытия и сглаживания шейки матки. Измерение раскрытия шейки матки производится путем обнаружения наружного зева шейки матки и разведения пальцев в форме буквы «V» и оценки расстояния в сантиметрах между двумя пальцами. Сглаживание измеряется путем оценки процентной доли оставшейся длины истонченной шейки матки по сравнению с нестертой шейкой матки. Во время осмотра шейки матки также необходимо подтверждение предлежащей части плода. Прикроватное ультразвуковое исследование может быть использовано для подтверждения предлежания и положения предлежащей части плода. Особо следует отметить тазовое предлежание из-за повышенного риска заболеваемости и смертности плода по сравнению с головным предлежанием плода.
[2] Амниотическая жидкость имеет рН от 7,0 до 7,5, что является более щелочным, чем нормальный рН влагалища. Необходимо провести осмотр в стерильной перчатке, чтобы определить степень раскрытия и сглаживания шейки матки. Измерение раскрытия шейки матки производится путем обнаружения наружного зева шейки матки и разведения пальцев в форме буквы «V» и оценки расстояния в сантиметрах между двумя пальцами. Сглаживание измеряется путем оценки процентной доли оставшейся длины истонченной шейки матки по сравнению с нестертой шейкой матки. Во время осмотра шейки матки также необходимо подтверждение предлежащей части плода. Прикроватное ультразвуковое исследование может быть использовано для подтверждения предлежания и положения предлежащей части плода. Особо следует отметить тазовое предлежание из-за повышенного риска заболеваемости и смертности плода по сравнению с головным предлежанием плода.
Управление нормальным трудом
Роды — естественный процесс, но он может прерываться осложняющими факторами, что иногда требует клинического вмешательства. Ведение родов с низким риском представляет собой тонкий баланс между возможностью протекания естественного процесса и ограничением любых потенциальных осложнений.[3] Во время родов часто используется кардиотокографический мониторинг для отслеживания сокращений матки и частоты сердечных сокращений плода с течением времени. Клиницисты контролируют кардиограмму плода, чтобы оценить любые признаки дистресса плода, которые требуют вмешательства, а также адекватность или неадекватность сокращений. Жизненно важные признаки матери измеряются через регулярные промежутки времени и всякий раз, когда возникают опасения относительно изменения клинического состояния. Лабораторные анализы часто включают определение гемоглобина, гематокрита и количества тромбоцитов и иногда повторяются после родов, если происходит значительная кровопотеря. Обследования шейки матки обычно проводятся каждые 2–3 часа, если только не возникают опасения и не требуется более частых обследований. Частые осмотры шейки матки связаны с более высоким риском инфицирования, особенно если произошел разрыв плодных оболочек.
Ведение родов с низким риском представляет собой тонкий баланс между возможностью протекания естественного процесса и ограничением любых потенциальных осложнений.[3] Во время родов часто используется кардиотокографический мониторинг для отслеживания сокращений матки и частоты сердечных сокращений плода с течением времени. Клиницисты контролируют кардиограмму плода, чтобы оценить любые признаки дистресса плода, которые требуют вмешательства, а также адекватность или неадекватность сокращений. Жизненно важные признаки матери измеряются через регулярные промежутки времени и всякий раз, когда возникают опасения относительно изменения клинического состояния. Лабораторные анализы часто включают определение гемоглобина, гематокрита и количества тромбоцитов и иногда повторяются после родов, если происходит значительная кровопотеря. Обследования шейки матки обычно проводятся каждые 2–3 часа, если только не возникают опасения и не требуется более частых обследований. Частые осмотры шейки матки связаны с более высоким риском инфицирования, особенно если произошел разрыв плодных оболочек. Женщинам должно быть позволено свободно передвигаться и при желании менять положение.[3] Внутривенный катетер обычно вставляется на случай, если необходимо ввести лекарства или жидкости. Не следует воздерживаться от перорального приема. Если пациент остается без еды и питья в течение длительного периода времени, следует рассмотреть возможность внутривенного введения жидкостей, чтобы помочь восполнить потери, но не обязательно использовать их постоянно для всех рожениц. [3] Анальгезия предлагается в виде внутривенных опиоидов, ингаляционной закиси азота и нейроаксиальной анальгезии тем, кто является подходящим кандидатом.[4] Амниотомия рассматривается по мере необходимости для мониторинга кожи головы плода или увеличения родовой деятельности, но ее рутинное использование не рекомендуется[3]. Окситоцин может быть инициирован для усиления сокращений, которые признаны неадекватными.
Женщинам должно быть позволено свободно передвигаться и при желании менять положение.[3] Внутривенный катетер обычно вставляется на случай, если необходимо ввести лекарства или жидкости. Не следует воздерживаться от перорального приема. Если пациент остается без еды и питья в течение длительного периода времени, следует рассмотреть возможность внутривенного введения жидкостей, чтобы помочь восполнить потери, но не обязательно использовать их постоянно для всех рожениц. [3] Анальгезия предлагается в виде внутривенных опиоидов, ингаляционной закиси азота и нейроаксиальной анальгезии тем, кто является подходящим кандидатом.[4] Амниотомия рассматривается по мере необходимости для мониторинга кожи головы плода или увеличения родовой деятельности, но ее рутинное использование не рекомендуется[3]. Окситоцин может быть инициирован для усиления сокращений, которые признаны неадекватными.
Первый этап родов
Первый период родов начинается с начала родов и заканчивается полным раскрытием шейки матки до 10 сантиметров. [1] Роды часто начинаются спонтанно или могут быть вызваны медикаментозно по различным показаниям матери или плода. Методы стимуляции родов включают созревание шейки матки с помощью простагландинов, удаление плодных оболочек, амниотомию и внутривенное введение окситоцина.[5] Хотя точное определение начала родов может быть неточным, роды обычно определяются как начало родов, когда схватки становятся сильными и с регулярным интервалом примерно от 3 до 5 минут. Женщины могут испытывать болезненные схватки на протяжении всей беременности, которые не приводят к раскрытию или сглаживанию шейки матки, что называется ложными родами. Таким образом, определение начала родов часто опирается на ретроспективные или субъективные данные. Фридман и др. были одними из первых, кто изучил ход родов и определил начало родов как начало, когда женщины почувствовали значительные и регулярные схватки. Он изобразил раскрытие шейки матки в динамике и определил, что нормальные роды имеют сигмоидальную форму. Основываясь на анализе своих графиков труда, он предположил, что труд состоит из трех подразделений.
[1] Роды часто начинаются спонтанно или могут быть вызваны медикаментозно по различным показаниям матери или плода. Методы стимуляции родов включают созревание шейки матки с помощью простагландинов, удаление плодных оболочек, амниотомию и внутривенное введение окситоцина.[5] Хотя точное определение начала родов может быть неточным, роды обычно определяются как начало родов, когда схватки становятся сильными и с регулярным интервалом примерно от 3 до 5 минут. Женщины могут испытывать болезненные схватки на протяжении всей беременности, которые не приводят к раскрытию или сглаживанию шейки матки, что называется ложными родами. Таким образом, определение начала родов часто опирается на ретроспективные или субъективные данные. Фридман и др. были одними из первых, кто изучил ход родов и определил начало родов как начало, когда женщины почувствовали значительные и регулярные схватки. Он изобразил раскрытие шейки матки в динамике и определил, что нормальные роды имеют сигмоидальную форму. Основываясь на анализе своих графиков труда, он предположил, что труд состоит из трех подразделений. Первый, подготовительный этап, отмечен медленным раскрытием шейки матки, с большими биохимическими и структурными изменениями. Это также известно как латентная фаза первого периода родов. Во-вторых, гораздо более короткая и быстрая фаза расширения также известна как активная фаза первого периода родов. В-третьих, фаза разделения таза, которая происходит во время второго периода родов.[1]
Первый, подготовительный этап, отмечен медленным раскрытием шейки матки, с большими биохимическими и структурными изменениями. Это также известно как латентная фаза первого периода родов. Во-вторых, гораздо более короткая и быстрая фаза расширения также известна как активная фаза первого периода родов. В-третьих, фаза разделения таза, которая происходит во время второго периода родов.[1]
Первый период родов в свою очередь подразделяется на две фазы, определяемые степенью раскрытия шейки матки. Латентную фазу обычно определяют от 0 до 6 см, тогда как активная фаза начинается от 6 см до полного раскрытия шейки матки. Предлежащая часть плода также начинает процесс вовлечения в таз на первом этапе. На протяжении первого периода родов проводятся последовательные осмотры шейки матки для определения положения плода, раскрытия и сглаживания шейки матки. Сглаживание шейки матки относится к длине шейки матки в передне-задней плоскости. Когда шейка полностью истончается и не остается никакой длины, это называется 100-процентным сглаживанием. [1] Станция плода определяется относительно его положения в тазу матери. Когда костная предлежащая часть плода совмещена с седалищной остью матери, плод находится в нулевой позиции. Проксимальнее седалищных отростков находятся станции от -1 до -5 сантиметров, а дистальнее седалищных отростков — от +1 до +5 станций.[1] Первый период родов включает латентную фазу и активную фазу. Во время латентной фазы шейка матки медленно раскрывается примерно до 6 сантиметров. Латентная фаза обычно значительно длиннее и менее предсказуема в отношении скорости изменения шейки матки, чем наблюдаемая в активной фазе. Нормальная латентная фаза может длиться до 20 часов и 14 часов у нерожавших и повторнородящих женщин соответственно, но не считается продолжительной. Седация может увеличить продолжительность латентной фазы родов.[7] Шейка изменяется более быстро и предсказуемо в активной фазе, пока не достигает 10 сантиметров, а раскрытие и сглаживание шейки матки завершаются. Активные роды с более быстрым раскрытием шейки матки обычно начинаются при раскрытии около 6 сантиметров.
[1] Станция плода определяется относительно его положения в тазу матери. Когда костная предлежащая часть плода совмещена с седалищной остью матери, плод находится в нулевой позиции. Проксимальнее седалищных отростков находятся станции от -1 до -5 сантиметров, а дистальнее седалищных отростков — от +1 до +5 станций.[1] Первый период родов включает латентную фазу и активную фазу. Во время латентной фазы шейка матки медленно раскрывается примерно до 6 сантиметров. Латентная фаза обычно значительно длиннее и менее предсказуема в отношении скорости изменения шейки матки, чем наблюдаемая в активной фазе. Нормальная латентная фаза может длиться до 20 часов и 14 часов у нерожавших и повторнородящих женщин соответственно, но не считается продолжительной. Седация может увеличить продолжительность латентной фазы родов.[7] Шейка изменяется более быстро и предсказуемо в активной фазе, пока не достигает 10 сантиметров, а раскрытие и сглаживание шейки матки завершаются. Активные роды с более быстрым раскрытием шейки матки обычно начинаются при раскрытии около 6 сантиметров. Во время активной фазы шейка обычно раскрывается со скоростью от 1,2 до 1,5 см в час. Повторнорожавшие женщины, или женщины с вагинальными родами в анамнезе, как правило, демонстрируют более быстрое раскрытие шейки матки.[1] Отсутствие изменения шейки матки в течение более 4 часов при адекватных схватках или шести часов при неадекватных схватках считается остановкой родов и может потребовать клинического вмешательства.[7]
Во время активной фазы шейка обычно раскрывается со скоростью от 1,2 до 1,5 см в час. Повторнорожавшие женщины, или женщины с вагинальными родами в анамнезе, как правило, демонстрируют более быстрое раскрытие шейки матки.[1] Отсутствие изменения шейки матки в течение более 4 часов при адекватных схватках или шести часов при неадекватных схватках считается остановкой родов и может потребовать клинического вмешательства.[7]
Второй этап родов
Второй период родов начинается с полного раскрытия шейки матки до 10 сантиметров и заканчивается рождением новорожденного. Это также было определено Фридманом как фаза разделения таза. После завершения раскрытия шейки плод опускается во влагалищный канал с усилиями матери или без них. Плод проходит через родовые пути посредством 7 движений, известных как основные движения. К ним относятся зацепление, опускание, сгибание, внутреннее вращение, разгибание, внешнее вращение и изгнание.[1] У женщин, у которых ранее были вагинальные роды, чей организм акклиматизировался к родам, второй этап может потребовать лишь краткого пробного периода, в то время как нерожавшей женщине может потребоваться более длительный период. У рожениц без нейроаксиальной анестезии второй период родов обычно длится менее трех часов у нерожавших женщин и менее двух часов у повторнородящих женщин. У женщин, получающих нейроаксиальную анестезию, второй период родов обычно длится менее четырех часов у нерожавших женщин и менее трех часов у повторнородящих женщин.[1] Если второй период родов длится дольше этих параметров, то второй период считается затяжным. На продолжительность второго периода родов могут влиять несколько факторов, в том числе факторы плода, такие как размер и положение плода, или факторы матери, такие как форма таза, величина усилий при изгнании, сопутствующие заболевания, такие как гипертония или диабет, возраст и история предшествующих родов. поставки.[8]
У рожениц без нейроаксиальной анестезии второй период родов обычно длится менее трех часов у нерожавших женщин и менее двух часов у повторнородящих женщин. У женщин, получающих нейроаксиальную анестезию, второй период родов обычно длится менее четырех часов у нерожавших женщин и менее трех часов у повторнородящих женщин.[1] Если второй период родов длится дольше этих параметров, то второй период считается затяжным. На продолжительность второго периода родов могут влиять несколько факторов, в том числе факторы плода, такие как размер и положение плода, или факторы матери, такие как форма таза, величина усилий при изгнании, сопутствующие заболевания, такие как гипертония или диабет, возраст и история предшествующих родов. поставки.[8]
Третий этап родов
Третий период родов начинается с рождения плода и заканчивается рождением плаценты. Отделение плаценты от поверхности матки характеризуется тремя основными признаками, в том числе приливом крови во влагалище, удлинением пуповины и шаровидным дном матки при пальпации.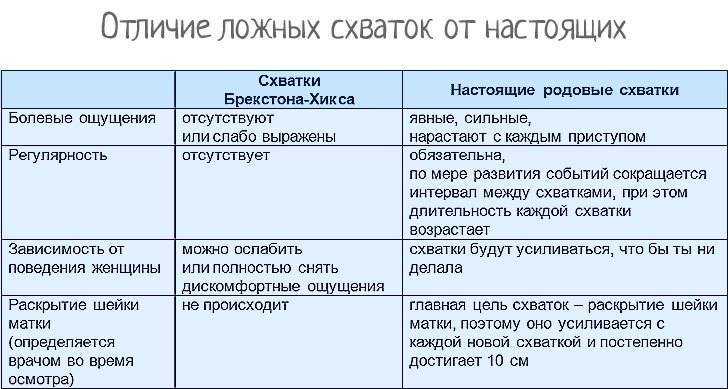 [1] Самопроизвольное изгнание плаценты обычно занимает от 5 до 30 минут.[1] Время доставки более 30 минут связано с более высоким риском послеродового кровотечения и может быть показанием к ручному удалению или другому вмешательству [1]. Ведение третьего периода родов включает в себя наложение тракции на пуповину с одновременным давлением на дно матки для более быстрого выхода плаценты.
[1] Самопроизвольное изгнание плаценты обычно занимает от 5 до 30 минут.[1] Время доставки более 30 минут связано с более высоким риском послеродового кровотечения и может быть показанием к ручному удалению или другому вмешательству [1]. Ведение третьего периода родов включает в себя наложение тракции на пуповину с одновременным давлением на дно матки для более быстрого выхода плаценты.
Функция
Функция стадий родов заключается в создании универсального определения, которое медицинские работники могут использовать для общения друг с другом о родах. Стадии родов могут быть использованы, чтобы помочь определить, где находится пациентка в спектре родов. Уточнение стадий родов помогло создать рекомендации, определяющие нормальные и ненормальные тенденции в родах. Клиническое ведение также направлено на различные этапы родов.
Проблемы, вызывающие озабоченность
Осложнения могут возникнуть на любом из этапов родов и привести к аномальным родам. На первом этапе у женщин может наблюдаться задержка родов, что требует кесарева сечения, что может нести больший риск для матери или плода. Осложнения второй стадии включают в себя различные осложнения, связанные с травмой процесса родов как для плода, так и для матери. Плод может страдать ацидемией, дистоцией плеча, переломами костей, параличом нервов, гематомами кожи головы и аноксическими повреждениями головного мозга. Точно так же у матери может развиться множество травматических осложнений, начиная от разрыва матки, разрыва влагалища, разрыва шейки матки, маточного кровотечения, эмболии амниотической жидкостью и смерти. На третьем этапе родов могут возникнуть осложнения из-за кровотечения, отрыва пуповины, задержки плаценты или неполного удаления плаценты.[5]
Осложнения второй стадии включают в себя различные осложнения, связанные с травмой процесса родов как для плода, так и для матери. Плод может страдать ацидемией, дистоцией плеча, переломами костей, параличом нервов, гематомами кожи головы и аноксическими повреждениями головного мозга. Точно так же у матери может развиться множество травматических осложнений, начиная от разрыва матки, разрыва влагалища, разрыва шейки матки, маточного кровотечения, эмболии амниотической жидкостью и смерти. На третьем этапе родов могут возникнуть осложнения из-за кровотечения, отрыва пуповины, задержки плаценты или неполного удаления плаценты.[5]
Клиническое значение
Определение стадий родов с определенным началом и концом позволило клиницистам изучить тенденции родов и создать кривые родов. Например, в 1950-х годах доктор Фридман создал графическое представление частоты нормальных родов во время латентных и активных родов, используя наблюдаемые клинические данные.[9] Их, в свою очередь, можно использовать для определения того, проходят ли роды у женщины, как ожидалось, и для выявления аномальных родов. Фридман заметил, что роды обычно имеют сигмовидную форму, если измерять расширение шейки матки с течением времени. Во время активной фазы родов раскрытие шейки матки происходит со скоростью 1 сантиметр и более в час. Если дилатация происходит намного медленнее, у пациентки может быть риск аномальных родов или остановки родов.[10]
Фридман заметил, что роды обычно имеют сигмовидную форму, если измерять расширение шейки матки с течением времени. Во время активной фазы родов раскрытие шейки матки происходит со скоростью 1 сантиметр и более в час. Если дилатация происходит намного медленнее, у пациентки может быть риск аномальных родов или остановки родов.[10]
Если обнаружится, что женщина не проходит первую стадию родов, как ожидалось, это может привести к диагностике остановки раскрытия или опущения матки, что может привести к кесареву сечению. Выводы доктора Фридмана недавно подверглись сомнению, и в настоящее время все согласны с тем, что нормальная латентная фаза родов длится дольше, чем наблюдалось ранее.[8] Критерии этапов родов создают универсальный язык, который позволяет медицинским работникам точно общаться друг с другом об уходе за пациентом. Кроме того, конкретные вмешательства адаптированы к конкретным этапам родов, чтобы попытаться улучшить результаты лечения пациентов. Например, активное ведение третьего периода родов осуществляется путем немедленного вытяжения пуповины и внутривенного введения окситоцина, что коррелирует с более низким риском послеродового кровотечения. [11] Клиницисты будут продолжать использовать этапы родов для руководства управлением родами и изучения моделей родов для улучшения ухода за пациентами.
[11] Клиницисты будут продолжать использовать этапы родов для руководства управлением родами и изучения моделей родов для улучшения ухода за пациентами.
Улучшение результатов медицинской бригады
Стадии родов описывают сложный физиологический процесс, который начинается с начала родов и заканчивается рождением плода и плаценты. Роды обычно контролируются клинически с помощью нескольких методов межпрофессиональной командой. Родовой процесс может протекать как обычно, с определенными кардинальными событиями и временными параметрами, а может сопровождаться осложнениями и задержками, которые могут потребовать выявления и медицинского вмешательства.
Роль межпрофессиональной команды в мониторинге и уходе за женщинами во время родов имеет решающее значение для обеспечения безопасности женщин и улучшения результатов во время родов.
В родовом процессе женщины могут участвовать самые разные медицинские работники, такие как медсестры, акушерки, фармацевты, семейные врачи, анестезиологи и акушеры-гинекологи. Между этими специалистами необходимо тесное общение, чтобы создать атмосферу безопасности и заботы, ориентированной на пациента. Акушерки часто руководят родами и тесно сотрудничают с врачами при возникновении осложнений, требующих вмешательства врача, таких как кесарево сечение или оперативное родоразрешение. Фармацевты следят за тем, чтобы пациенты получали надлежащие анальгетики, токолитики и другие лекарства, которые могут понадобиться во время или после родов. Анестезиологи и медсестры-анестезиологи вводят эпидуральную анестезию для обезболивания и при необходимости доступны для общей эндотрахеальной анестезии. Медсестры следят за жизненно важными показателями пациента, схватками, осмотром шейки матки, оценкой боли, вводят лекарства, распознают осложнения и информируют врача или акушерку, ответственную за пациента. Каждые роды уникальны, но межпрофессиональный подход в пренатальный период и во время родов может быть использован для улучшения результатов лечения пациентов и обеспечения ориентированного на пациента ухода, поскольку каждый класс медицинских работников работает совместно, чтобы гарантировать, что линии связи остаются открытыми между различными дисциплинами в команде здравоохранения [Уровень 5 ]
Между этими специалистами необходимо тесное общение, чтобы создать атмосферу безопасности и заботы, ориентированной на пациента. Акушерки часто руководят родами и тесно сотрудничают с врачами при возникновении осложнений, требующих вмешательства врача, таких как кесарево сечение или оперативное родоразрешение. Фармацевты следят за тем, чтобы пациенты получали надлежащие анальгетики, токолитики и другие лекарства, которые могут понадобиться во время или после родов. Анестезиологи и медсестры-анестезиологи вводят эпидуральную анестезию для обезболивания и при необходимости доступны для общей эндотрахеальной анестезии. Медсестры следят за жизненно важными показателями пациента, схватками, осмотром шейки матки, оценкой боли, вводят лекарства, распознают осложнения и информируют врача или акушерку, ответственную за пациента. Каждые роды уникальны, но межпрофессиональный подход в пренатальный период и во время родов может быть использован для улучшения результатов лечения пациентов и обеспечения ориентированного на пациента ухода, поскольку каждый класс медицинских работников работает совместно, чтобы гарантировать, что линии связи остаются открытыми между различными дисциплинами в команде здравоохранения [Уровень 5 ]
Канадское ретроспективное когортное исследование 1238 женщин показало, что подход межпрофессиональной бригады к акушерской помощи обеспечивает лучшие результаты для пациентов за счет снижения частоты кесарева сечения и продолжительности пребывания женщин в больнице. [12] [Уровень 4]
[12] [Уровень 4]
Сестринское дело, союзное здравоохранение и межпрофессиональные бригады
Медсестры непосредственно участвуют в наблюдении за роженицами и уходе за ними. Медсестры вводят и подбирают лекарства во время родов, например, окситоцин. Медсестры внимательно следят за жизненно важными показателями, оценкой боли и течением родов у женщин и плодов и несут ответственность за распознавание, а затем уведомление врачей и акушерок при возникновении аномалий.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Liao JB, Buhimschi CS, Norwitz ER. Нормальные роды: механизм и продолжительность. Obstet Gynecol Clin North Am. 2005 Jun;32(2):145-64, vii. [PubMed: 15899352]
- 2.
van der Ham DP, van Melick MJ, Smits L, Nijhuis JG, Weiner CP, van Beek JH, Mol BW, Willekes C.
 Методы диагностики разрыва плода мембраны в сомнительных случаях: систематический обзор. Eur J Obstet Gynecol Reprod Biol. 2011 авг.; 157(2):123-7. [В паблике: 21482018]
Методы диагностики разрыва плода мембраны в сомнительных случаях: систематический обзор. Eur J Obstet Gynecol Reprod Biol. 2011 авг.; 157(2):123-7. [В паблике: 21482018]- 3.
Мнение Комитета ACOG № 766 Резюме: Подходы к ограничению вмешательства во время родов. Акушерство Гинекол. 2019 февраль; 133(2):406-408. [PubMed: 30681540]
- 4.
Комитет по практике Американского колледжа акушеров и гинекологов — Бюллетени по акушерству. Практический бюллетень ACOG № 209: Акушерская анальгезия и анестезия. Акушерство Гинекол. 2019 март; 133(3):e208-e225. [PubMed: 30801474]
- 5.
Практический бюллетень ACOG № 107: Индукция родов. Акушерство Гинекол. 2009 г., август; 114 (2 часть 1): 386–397. [PubMed: 19623003]
- 6.
Zhang J, Troendle J, Mikolajczyk R, Sundaram R, Beaver J, Fraser W. Естественная история нормального первого периода родов. Акушерство Гинекол. 2010 г., апрель; 115(4):705-710.
 [PubMed: 20308828]
[PubMed: 20308828]- 7.
Zhang J, Landy HJ, Ware Branch D, Burkman R, Haberman S, Gregory KD, Hatjis CG, Ramirez MM, Bailit JL, Gonzalez-Quintero VH, Hibbard JU, Hoffman М.К., Коминиарек М., Лирман Л.А., Ван Вельдхуизен П., Троендле Дж., Редди У.М., Консорциум по безопасному труду. Современные модели спонтанных родов с нормальными неонатальными исходами. Акушерство Гинекол. 2010 декабрь; 116(6):1281-1287. [Бесплатная статья PMC: PMC3660040] [PubMed: 21099592]
- 8.
Cheng YW, Caughey AB. Определение и управление нормальной и ненормальной второй стадией родов. Obstet Gynecol Clin North Am. 2017 декабрь;44(4):547-566. [PubMed: 29078938]
- 9.
Питкин Р.М. Фридман ЭА. Первородящие роды: графостатистический анализ. Obstet Gynecol 1955;6:567-89. Акушерство Гинекол. 2003 г., февраль; 101 (2): 216. [PubMed: 12576240]
- 10.
Килпатрик С.Дж., Ларос Р.К. Характеристики нормальных родов. Акушерство Гинекол.
 1989 июля; 74 (1): 85-7. [PubMed: 2733947]
1989 июля; 74 (1): 85-7. [PubMed: 2733947]- 11.
Güngördük K, Olgaç Y, Gülseren V, Kocaer M. Активное ведение третьего периода родов: краткий обзор ключевых вопросов. Терк Дж. Обстет Гинекол. 2018 сен; 15 (3): 188-192. [Бесплатная статья PMC: PMC6127474] [PubMed: 30202630]
- 12.
Harris SJ, Janssen PA, Saxell L, Carty EA, MacRae GS, Petersen KL. Влияние совместной междисциплинарной программы охраны материнства на перинатальные исходы. CMAJ. 2012 20 ноября; 184(17):1885-92. [Бесплатная статья PMC: PMC3503901] [PubMed: 22966055]
Этапы труда — StatPearls
Непрерывное обучение
Труд — это процесс, который подразделяется на три этапа. Первый этап начинается с началом родов и заканчивается полным раскрытием и сглаживанием шейки матки. Второй этап начинается с полного раскрытия шейки матки и заканчивается рождением плода. Третий этап начинается после рождения плода и заканчивается выходом плаценты. В этом упражнении описываются этапы родов и их актуальность для межпрофессиональной команды по ведению рожениц.
В этом упражнении описываются этапы родов и их актуальность для межпрофессиональной команды по ведению рожениц.
Цели:
Суммируйте три стадии родов.
Опишите возможные осложнения, которые могут возникнуть на каждом этапе родов.
Определите, какие методы лечения могут применяться на разных стадиях родов для улучшения результатов лечения пациентов.
Рассмотрите важность точной коммуникации между членами межпрофессиональной бригады относительно этапов родов, что ведет к улучшению результатов лечения пациентов.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Роды — это процесс, при котором плод и плацента выходят из матки через влагалище.[1] Человеческий труд делится на три стадии. Первый этап далее делится на два этапа. Успешные роды зависят от трех факторов: усилий матери и сокращений матки, характеристик плода и анатомии таза. [1] Эту триаду классически называют пассажиром, мощностью и проходом.[1] Клиницисты обычно используют несколько методов для наблюдения за родами. Серийные обследования шейки матки используются для определения раскрытия шейки матки, сглаживания и положения плода, также известного как станция. Мониторинг сердца плода используется почти постоянно для оценки состояния плода во время родов. Кардиотокография используется для контроля частоты и адекватности сокращений. Медицинские работники используют информацию, которую они получают при мониторинге и осмотре шейки матки, для определения стадии родов у пациентки и отслеживания прогрессирования родов.
[1] Эту триаду классически называют пассажиром, мощностью и проходом.[1] Клиницисты обычно используют несколько методов для наблюдения за родами. Серийные обследования шейки матки используются для определения раскрытия шейки матки, сглаживания и положения плода, также известного как станция. Мониторинг сердца плода используется почти постоянно для оценки состояния плода во время родов. Кардиотокография используется для контроля частоты и адекватности сокращений. Медицинские работники используют информацию, которую они получают при мониторинге и осмотре шейки матки, для определения стадии родов у пациентки и отслеживания прогрессирования родов.
Первоначальная оценка и презентация труда
Женщины часто сами обращаются на акушерскую сортировку с беспокойством по поводу начала родов. Общие основные жалобы включают болезненные схватки, вагинальные кровотечения/кровавые выделения и подтекание жидкости из влагалища. Врач должен определить, есть ли у пациентки роды, определяемые как регулярные, клинически значимые схватки с объективным изменением раскрытия и/или сглаживания шейки матки. [1] При первом поступлении женщины в родильное отделение необходимо измерить показатели жизненно важных функций, включая температуру, частоту сердечных сокращений, насыщение кислородом, частоту дыхания и артериальное давление, и проверить их на наличие каких-либо отклонений. Пациентка должна находиться под непрерывным кардиотокографическим мониторингом для обеспечения благополучия плода. Дородовая карта пациента, включая акушерский анамнез, хирургический анамнез, медицинский анамнез, лабораторные данные и данные визуализации, должна быть пересмотрена. Наконец, необходимо будет собрать анамнез настоящего заболевания, обзор систем и медицинский осмотр, включая осмотр стерильным зеркалом.
[1] При первом поступлении женщины в родильное отделение необходимо измерить показатели жизненно важных функций, включая температуру, частоту сердечных сокращений, насыщение кислородом, частоту дыхания и артериальное давление, и проверить их на наличие каких-либо отклонений. Пациентка должна находиться под непрерывным кардиотокографическим мониторингом для обеспечения благополучия плода. Дородовая карта пациента, включая акушерский анамнез, хирургический анамнез, медицинский анамнез, лабораторные данные и данные визуализации, должна быть пересмотрена. Наконец, необходимо будет собрать анамнез настоящего заболевания, обзор систем и медицинский осмотр, включая осмотр стерильным зеркалом.
Во время осмотра в стерильном зеркале врачи будут искать признаки разрыва плодных оболочек, такие как скопление амниотической жидкости в заднем вагинальном канале. Если клиницист не уверен, произошел ли разрыв плодных оболочек, следующим шагом может быть дополнительное тестирование, такое как рН-тест, микроскопическое исследование на наличие папоротника в жидкости или лабораторное исследование жидкости. [2] Амниотическая жидкость имеет рН от 7,0 до 7,5, что является более щелочным, чем нормальный рН влагалища. Необходимо провести осмотр в стерильной перчатке, чтобы определить степень раскрытия и сглаживания шейки матки. Измерение раскрытия шейки матки производится путем обнаружения наружного зева шейки матки и разведения пальцев в форме буквы «V» и оценки расстояния в сантиметрах между двумя пальцами. Сглаживание измеряется путем оценки процентной доли оставшейся длины истонченной шейки матки по сравнению с нестертой шейкой матки. Во время осмотра шейки матки также необходимо подтверждение предлежащей части плода. Прикроватное ультразвуковое исследование может быть использовано для подтверждения предлежания и положения предлежащей части плода. Особо следует отметить тазовое предлежание из-за повышенного риска заболеваемости и смертности плода по сравнению с головным предлежанием плода.
[2] Амниотическая жидкость имеет рН от 7,0 до 7,5, что является более щелочным, чем нормальный рН влагалища. Необходимо провести осмотр в стерильной перчатке, чтобы определить степень раскрытия и сглаживания шейки матки. Измерение раскрытия шейки матки производится путем обнаружения наружного зева шейки матки и разведения пальцев в форме буквы «V» и оценки расстояния в сантиметрах между двумя пальцами. Сглаживание измеряется путем оценки процентной доли оставшейся длины истонченной шейки матки по сравнению с нестертой шейкой матки. Во время осмотра шейки матки также необходимо подтверждение предлежащей части плода. Прикроватное ультразвуковое исследование может быть использовано для подтверждения предлежания и положения предлежащей части плода. Особо следует отметить тазовое предлежание из-за повышенного риска заболеваемости и смертности плода по сравнению с головным предлежанием плода.
Управление нормальным трудом
Роды — естественный процесс, но он может прерываться осложняющими факторами, что иногда требует клинического вмешательства. Ведение родов с низким риском представляет собой тонкий баланс между возможностью протекания естественного процесса и ограничением любых потенциальных осложнений.[3] Во время родов часто используется кардиотокографический мониторинг для отслеживания сокращений матки и частоты сердечных сокращений плода с течением времени. Клиницисты контролируют кардиограмму плода, чтобы оценить любые признаки дистресса плода, которые требуют вмешательства, а также адекватность или неадекватность сокращений. Жизненно важные признаки матери измеряются через регулярные промежутки времени и всякий раз, когда возникают опасения относительно изменения клинического состояния. Лабораторные анализы часто включают определение гемоглобина, гематокрита и количества тромбоцитов и иногда повторяются после родов, если происходит значительная кровопотеря. Обследования шейки матки обычно проводятся каждые 2–3 часа, если только не возникают опасения и не требуется более частых обследований. Частые осмотры шейки матки связаны с более высоким риском инфицирования, особенно если произошел разрыв плодных оболочек.
Ведение родов с низким риском представляет собой тонкий баланс между возможностью протекания естественного процесса и ограничением любых потенциальных осложнений.[3] Во время родов часто используется кардиотокографический мониторинг для отслеживания сокращений матки и частоты сердечных сокращений плода с течением времени. Клиницисты контролируют кардиограмму плода, чтобы оценить любые признаки дистресса плода, которые требуют вмешательства, а также адекватность или неадекватность сокращений. Жизненно важные признаки матери измеряются через регулярные промежутки времени и всякий раз, когда возникают опасения относительно изменения клинического состояния. Лабораторные анализы часто включают определение гемоглобина, гематокрита и количества тромбоцитов и иногда повторяются после родов, если происходит значительная кровопотеря. Обследования шейки матки обычно проводятся каждые 2–3 часа, если только не возникают опасения и не требуется более частых обследований. Частые осмотры шейки матки связаны с более высоким риском инфицирования, особенно если произошел разрыв плодных оболочек. Женщинам должно быть позволено свободно передвигаться и при желании менять положение.[3] Внутривенный катетер обычно вставляется на случай, если необходимо ввести лекарства или жидкости. Не следует воздерживаться от перорального приема. Если пациент остается без еды и питья в течение длительного периода времени, следует рассмотреть возможность внутривенного введения жидкостей, чтобы помочь восполнить потери, но не обязательно использовать их постоянно для всех рожениц. [3] Анальгезия предлагается в виде внутривенных опиоидов, ингаляционной закиси азота и нейроаксиальной анальгезии тем, кто является подходящим кандидатом.[4] Амниотомия рассматривается по мере необходимости для мониторинга кожи головы плода или увеличения родовой деятельности, но ее рутинное использование не рекомендуется[3]. Окситоцин может быть инициирован для усиления сокращений, которые признаны неадекватными.
Женщинам должно быть позволено свободно передвигаться и при желании менять положение.[3] Внутривенный катетер обычно вставляется на случай, если необходимо ввести лекарства или жидкости. Не следует воздерживаться от перорального приема. Если пациент остается без еды и питья в течение длительного периода времени, следует рассмотреть возможность внутривенного введения жидкостей, чтобы помочь восполнить потери, но не обязательно использовать их постоянно для всех рожениц. [3] Анальгезия предлагается в виде внутривенных опиоидов, ингаляционной закиси азота и нейроаксиальной анальгезии тем, кто является подходящим кандидатом.[4] Амниотомия рассматривается по мере необходимости для мониторинга кожи головы плода или увеличения родовой деятельности, но ее рутинное использование не рекомендуется[3]. Окситоцин может быть инициирован для усиления сокращений, которые признаны неадекватными.
Первый этап родов
Первый период родов начинается с начала родов и заканчивается полным раскрытием шейки матки до 10 сантиметров. [1] Роды часто начинаются спонтанно или могут быть вызваны медикаментозно по различным показаниям матери или плода. Методы стимуляции родов включают созревание шейки матки с помощью простагландинов, удаление плодных оболочек, амниотомию и внутривенное введение окситоцина.[5] Хотя точное определение начала родов может быть неточным, роды обычно определяются как начало родов, когда схватки становятся сильными и с регулярным интервалом примерно от 3 до 5 минут. Женщины могут испытывать болезненные схватки на протяжении всей беременности, которые не приводят к раскрытию или сглаживанию шейки матки, что называется ложными родами. Таким образом, определение начала родов часто опирается на ретроспективные или субъективные данные. Фридман и др. были одними из первых, кто изучил ход родов и определил начало родов как начало, когда женщины почувствовали значительные и регулярные схватки. Он изобразил раскрытие шейки матки в динамике и определил, что нормальные роды имеют сигмоидальную форму. Основываясь на анализе своих графиков труда, он предположил, что труд состоит из трех подразделений.
[1] Роды часто начинаются спонтанно или могут быть вызваны медикаментозно по различным показаниям матери или плода. Методы стимуляции родов включают созревание шейки матки с помощью простагландинов, удаление плодных оболочек, амниотомию и внутривенное введение окситоцина.[5] Хотя точное определение начала родов может быть неточным, роды обычно определяются как начало родов, когда схватки становятся сильными и с регулярным интервалом примерно от 3 до 5 минут. Женщины могут испытывать болезненные схватки на протяжении всей беременности, которые не приводят к раскрытию или сглаживанию шейки матки, что называется ложными родами. Таким образом, определение начала родов часто опирается на ретроспективные или субъективные данные. Фридман и др. были одними из первых, кто изучил ход родов и определил начало родов как начало, когда женщины почувствовали значительные и регулярные схватки. Он изобразил раскрытие шейки матки в динамике и определил, что нормальные роды имеют сигмоидальную форму. Основываясь на анализе своих графиков труда, он предположил, что труд состоит из трех подразделений. Первый, подготовительный этап, отмечен медленным раскрытием шейки матки, с большими биохимическими и структурными изменениями. Это также известно как латентная фаза первого периода родов. Во-вторых, гораздо более короткая и быстрая фаза расширения также известна как активная фаза первого периода родов. В-третьих, фаза разделения таза, которая происходит во время второго периода родов.[1]
Первый, подготовительный этап, отмечен медленным раскрытием шейки матки, с большими биохимическими и структурными изменениями. Это также известно как латентная фаза первого периода родов. Во-вторых, гораздо более короткая и быстрая фаза расширения также известна как активная фаза первого периода родов. В-третьих, фаза разделения таза, которая происходит во время второго периода родов.[1]
Первый период родов в свою очередь подразделяется на две фазы, определяемые степенью раскрытия шейки матки. Латентную фазу обычно определяют от 0 до 6 см, тогда как активная фаза начинается от 6 см до полного раскрытия шейки матки. Предлежащая часть плода также начинает процесс вовлечения в таз на первом этапе. На протяжении первого периода родов проводятся последовательные осмотры шейки матки для определения положения плода, раскрытия и сглаживания шейки матки. Сглаживание шейки матки относится к длине шейки матки в передне-задней плоскости. Когда шейка полностью истончается и не остается никакой длины, это называется 100-процентным сглаживанием. [1] Станция плода определяется относительно его положения в тазу матери. Когда костная предлежащая часть плода совмещена с седалищной остью матери, плод находится в нулевой позиции. Проксимальнее седалищных отростков находятся станции от -1 до -5 сантиметров, а дистальнее седалищных отростков — от +1 до +5 станций.[1] Первый период родов включает латентную фазу и активную фазу. Во время латентной фазы шейка матки медленно раскрывается примерно до 6 сантиметров. Латентная фаза обычно значительно длиннее и менее предсказуема в отношении скорости изменения шейки матки, чем наблюдаемая в активной фазе. Нормальная латентная фаза может длиться до 20 часов и 14 часов у нерожавших и повторнородящих женщин соответственно, но не считается продолжительной. Седация может увеличить продолжительность латентной фазы родов.[7] Шейка изменяется более быстро и предсказуемо в активной фазе, пока не достигает 10 сантиметров, а раскрытие и сглаживание шейки матки завершаются. Активные роды с более быстрым раскрытием шейки матки обычно начинаются при раскрытии около 6 сантиметров.
[1] Станция плода определяется относительно его положения в тазу матери. Когда костная предлежащая часть плода совмещена с седалищной остью матери, плод находится в нулевой позиции. Проксимальнее седалищных отростков находятся станции от -1 до -5 сантиметров, а дистальнее седалищных отростков — от +1 до +5 станций.[1] Первый период родов включает латентную фазу и активную фазу. Во время латентной фазы шейка матки медленно раскрывается примерно до 6 сантиметров. Латентная фаза обычно значительно длиннее и менее предсказуема в отношении скорости изменения шейки матки, чем наблюдаемая в активной фазе. Нормальная латентная фаза может длиться до 20 часов и 14 часов у нерожавших и повторнородящих женщин соответственно, но не считается продолжительной. Седация может увеличить продолжительность латентной фазы родов.[7] Шейка изменяется более быстро и предсказуемо в активной фазе, пока не достигает 10 сантиметров, а раскрытие и сглаживание шейки матки завершаются. Активные роды с более быстрым раскрытием шейки матки обычно начинаются при раскрытии около 6 сантиметров. Во время активной фазы шейка обычно раскрывается со скоростью от 1,2 до 1,5 см в час. Повторнорожавшие женщины, или женщины с вагинальными родами в анамнезе, как правило, демонстрируют более быстрое раскрытие шейки матки.[1] Отсутствие изменения шейки матки в течение более 4 часов при адекватных схватках или шести часов при неадекватных схватках считается остановкой родов и может потребовать клинического вмешательства.[7]
Во время активной фазы шейка обычно раскрывается со скоростью от 1,2 до 1,5 см в час. Повторнорожавшие женщины, или женщины с вагинальными родами в анамнезе, как правило, демонстрируют более быстрое раскрытие шейки матки.[1] Отсутствие изменения шейки матки в течение более 4 часов при адекватных схватках или шести часов при неадекватных схватках считается остановкой родов и может потребовать клинического вмешательства.[7]
Второй этап родов
Второй период родов начинается с полного раскрытия шейки матки до 10 сантиметров и заканчивается рождением новорожденного. Это также было определено Фридманом как фаза разделения таза. После завершения раскрытия шейки плод опускается во влагалищный канал с усилиями матери или без них. Плод проходит через родовые пути посредством 7 движений, известных как основные движения. К ним относятся зацепление, опускание, сгибание, внутреннее вращение, разгибание, внешнее вращение и изгнание.[1] У женщин, у которых ранее были вагинальные роды, чей организм акклиматизировался к родам, второй этап может потребовать лишь краткого пробного периода, в то время как нерожавшей женщине может потребоваться более длительный период. У рожениц без нейроаксиальной анестезии второй период родов обычно длится менее трех часов у нерожавших женщин и менее двух часов у повторнородящих женщин. У женщин, получающих нейроаксиальную анестезию, второй период родов обычно длится менее четырех часов у нерожавших женщин и менее трех часов у повторнородящих женщин.[1] Если второй период родов длится дольше этих параметров, то второй период считается затяжным. На продолжительность второго периода родов могут влиять несколько факторов, в том числе факторы плода, такие как размер и положение плода, или факторы матери, такие как форма таза, величина усилий при изгнании, сопутствующие заболевания, такие как гипертония или диабет, возраст и история предшествующих родов. поставки.[8]
У рожениц без нейроаксиальной анестезии второй период родов обычно длится менее трех часов у нерожавших женщин и менее двух часов у повторнородящих женщин. У женщин, получающих нейроаксиальную анестезию, второй период родов обычно длится менее четырех часов у нерожавших женщин и менее трех часов у повторнородящих женщин.[1] Если второй период родов длится дольше этих параметров, то второй период считается затяжным. На продолжительность второго периода родов могут влиять несколько факторов, в том числе факторы плода, такие как размер и положение плода, или факторы матери, такие как форма таза, величина усилий при изгнании, сопутствующие заболевания, такие как гипертония или диабет, возраст и история предшествующих родов. поставки.[8]
Третий этап родов
Третий период родов начинается с рождения плода и заканчивается рождением плаценты. Отделение плаценты от поверхности матки характеризуется тремя основными признаками, в том числе приливом крови во влагалище, удлинением пуповины и шаровидным дном матки при пальпации. [1] Самопроизвольное изгнание плаценты обычно занимает от 5 до 30 минут.[1] Время доставки более 30 минут связано с более высоким риском послеродового кровотечения и может быть показанием к ручному удалению или другому вмешательству [1]. Ведение третьего периода родов включает в себя наложение тракции на пуповину с одновременным давлением на дно матки для более быстрого выхода плаценты.
[1] Самопроизвольное изгнание плаценты обычно занимает от 5 до 30 минут.[1] Время доставки более 30 минут связано с более высоким риском послеродового кровотечения и может быть показанием к ручному удалению или другому вмешательству [1]. Ведение третьего периода родов включает в себя наложение тракции на пуповину с одновременным давлением на дно матки для более быстрого выхода плаценты.
Функция
Функция стадий родов заключается в создании универсального определения, которое медицинские работники могут использовать для общения друг с другом о родах. Стадии родов могут быть использованы, чтобы помочь определить, где находится пациентка в спектре родов. Уточнение стадий родов помогло создать рекомендации, определяющие нормальные и ненормальные тенденции в родах. Клиническое ведение также направлено на различные этапы родов.
Проблемы, вызывающие озабоченность
Осложнения могут возникнуть на любом из этапов родов и привести к аномальным родам. На первом этапе у женщин может наблюдаться задержка родов, что требует кесарева сечения, что может нести больший риск для матери или плода. Осложнения второй стадии включают в себя различные осложнения, связанные с травмой процесса родов как для плода, так и для матери. Плод может страдать ацидемией, дистоцией плеча, переломами костей, параличом нервов, гематомами кожи головы и аноксическими повреждениями головного мозга. Точно так же у матери может развиться множество травматических осложнений, начиная от разрыва матки, разрыва влагалища, разрыва шейки матки, маточного кровотечения, эмболии амниотической жидкостью и смерти. На третьем этапе родов могут возникнуть осложнения из-за кровотечения, отрыва пуповины, задержки плаценты или неполного удаления плаценты.[5]
Осложнения второй стадии включают в себя различные осложнения, связанные с травмой процесса родов как для плода, так и для матери. Плод может страдать ацидемией, дистоцией плеча, переломами костей, параличом нервов, гематомами кожи головы и аноксическими повреждениями головного мозга. Точно так же у матери может развиться множество травматических осложнений, начиная от разрыва матки, разрыва влагалища, разрыва шейки матки, маточного кровотечения, эмболии амниотической жидкостью и смерти. На третьем этапе родов могут возникнуть осложнения из-за кровотечения, отрыва пуповины, задержки плаценты или неполного удаления плаценты.[5]
Клиническое значение
Определение стадий родов с определенным началом и концом позволило клиницистам изучить тенденции родов и создать кривые родов. Например, в 1950-х годах доктор Фридман создал графическое представление частоты нормальных родов во время латентных и активных родов, используя наблюдаемые клинические данные.[9] Их, в свою очередь, можно использовать для определения того, проходят ли роды у женщины, как ожидалось, и для выявления аномальных родов. Фридман заметил, что роды обычно имеют сигмовидную форму, если измерять расширение шейки матки с течением времени. Во время активной фазы родов раскрытие шейки матки происходит со скоростью 1 сантиметр и более в час. Если дилатация происходит намного медленнее, у пациентки может быть риск аномальных родов или остановки родов.[10]
Фридман заметил, что роды обычно имеют сигмовидную форму, если измерять расширение шейки матки с течением времени. Во время активной фазы родов раскрытие шейки матки происходит со скоростью 1 сантиметр и более в час. Если дилатация происходит намного медленнее, у пациентки может быть риск аномальных родов или остановки родов.[10]
Если обнаружится, что женщина не проходит первую стадию родов, как ожидалось, это может привести к диагностике остановки раскрытия или опущения матки, что может привести к кесареву сечению. Выводы доктора Фридмана недавно подверглись сомнению, и в настоящее время все согласны с тем, что нормальная латентная фаза родов длится дольше, чем наблюдалось ранее.[8] Критерии этапов родов создают универсальный язык, который позволяет медицинским работникам точно общаться друг с другом об уходе за пациентом. Кроме того, конкретные вмешательства адаптированы к конкретным этапам родов, чтобы попытаться улучшить результаты лечения пациентов. Например, активное ведение третьего периода родов осуществляется путем немедленного вытяжения пуповины и внутривенного введения окситоцина, что коррелирует с более низким риском послеродового кровотечения. [11] Клиницисты будут продолжать использовать этапы родов для руководства управлением родами и изучения моделей родов для улучшения ухода за пациентами.
[11] Клиницисты будут продолжать использовать этапы родов для руководства управлением родами и изучения моделей родов для улучшения ухода за пациентами.
Улучшение результатов медицинской бригады
Стадии родов описывают сложный физиологический процесс, который начинается с начала родов и заканчивается рождением плода и плаценты. Роды обычно контролируются клинически с помощью нескольких методов межпрофессиональной командой. Родовой процесс может протекать как обычно, с определенными кардинальными событиями и временными параметрами, а может сопровождаться осложнениями и задержками, которые могут потребовать выявления и медицинского вмешательства.
Роль межпрофессиональной команды в мониторинге и уходе за женщинами во время родов имеет решающее значение для обеспечения безопасности женщин и улучшения результатов во время родов.
В родовом процессе женщины могут участвовать самые разные медицинские работники, такие как медсестры, акушерки, фармацевты, семейные врачи, анестезиологи и акушеры-гинекологи. Между этими специалистами необходимо тесное общение, чтобы создать атмосферу безопасности и заботы, ориентированной на пациента. Акушерки часто руководят родами и тесно сотрудничают с врачами при возникновении осложнений, требующих вмешательства врача, таких как кесарево сечение или оперативное родоразрешение. Фармацевты следят за тем, чтобы пациенты получали надлежащие анальгетики, токолитики и другие лекарства, которые могут понадобиться во время или после родов. Анестезиологи и медсестры-анестезиологи вводят эпидуральную анестезию для обезболивания и при необходимости доступны для общей эндотрахеальной анестезии. Медсестры следят за жизненно важными показателями пациента, схватками, осмотром шейки матки, оценкой боли, вводят лекарства, распознают осложнения и информируют врача или акушерку, ответственную за пациента. Каждые роды уникальны, но межпрофессиональный подход в пренатальный период и во время родов может быть использован для улучшения результатов лечения пациентов и обеспечения ориентированного на пациента ухода, поскольку каждый класс медицинских работников работает совместно, чтобы гарантировать, что линии связи остаются открытыми между различными дисциплинами в команде здравоохранения [Уровень 5 ]
Между этими специалистами необходимо тесное общение, чтобы создать атмосферу безопасности и заботы, ориентированной на пациента. Акушерки часто руководят родами и тесно сотрудничают с врачами при возникновении осложнений, требующих вмешательства врача, таких как кесарево сечение или оперативное родоразрешение. Фармацевты следят за тем, чтобы пациенты получали надлежащие анальгетики, токолитики и другие лекарства, которые могут понадобиться во время или после родов. Анестезиологи и медсестры-анестезиологи вводят эпидуральную анестезию для обезболивания и при необходимости доступны для общей эндотрахеальной анестезии. Медсестры следят за жизненно важными показателями пациента, схватками, осмотром шейки матки, оценкой боли, вводят лекарства, распознают осложнения и информируют врача или акушерку, ответственную за пациента. Каждые роды уникальны, но межпрофессиональный подход в пренатальный период и во время родов может быть использован для улучшения результатов лечения пациентов и обеспечения ориентированного на пациента ухода, поскольку каждый класс медицинских работников работает совместно, чтобы гарантировать, что линии связи остаются открытыми между различными дисциплинами в команде здравоохранения [Уровень 5 ]
Канадское ретроспективное когортное исследование 1238 женщин показало, что подход межпрофессиональной бригады к акушерской помощи обеспечивает лучшие результаты для пациентов за счет снижения частоты кесарева сечения и продолжительности пребывания женщин в больнице. [12] [Уровень 4]
[12] [Уровень 4]
Сестринское дело, союзное здравоохранение и межпрофессиональные бригады
Медсестры непосредственно участвуют в наблюдении за роженицами и уходе за ними. Медсестры вводят и подбирают лекарства во время родов, например, окситоцин. Медсестры внимательно следят за жизненно важными показателями, оценкой боли и течением родов у женщин и плодов и несут ответственность за распознавание, а затем уведомление врачей и акушерок при возникновении аномалий.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Ссылки
- 1.
Liao JB, Buhimschi CS, Norwitz ER. Нормальные роды: механизм и продолжительность. Obstet Gynecol Clin North Am. 2005 Jun;32(2):145-64, vii. [PubMed: 15899352]
- 2.
van der Ham DP, van Melick MJ, Smits L, Nijhuis JG, Weiner CP, van Beek JH, Mol BW, Willekes C.
 Методы диагностики разрыва плода мембраны в сомнительных случаях: систематический обзор. Eur J Obstet Gynecol Reprod Biol. 2011 авг.; 157(2):123-7. [В паблике: 21482018]
Методы диагностики разрыва плода мембраны в сомнительных случаях: систематический обзор. Eur J Obstet Gynecol Reprod Biol. 2011 авг.; 157(2):123-7. [В паблике: 21482018]- 3.
Мнение Комитета ACOG № 766 Резюме: Подходы к ограничению вмешательства во время родов. Акушерство Гинекол. 2019 февраль; 133(2):406-408. [PubMed: 30681540]
- 4.
Комитет по практике Американского колледжа акушеров и гинекологов — Бюллетени по акушерству. Практический бюллетень ACOG № 209: Акушерская анальгезия и анестезия. Акушерство Гинекол. 2019 март; 133(3):e208-e225. [PubMed: 30801474]
- 5.
Практический бюллетень ACOG № 107: Индукция родов. Акушерство Гинекол. 2009 г., август; 114 (2 часть 1): 386–397. [PubMed: 19623003]
- 6.
Zhang J, Troendle J, Mikolajczyk R, Sundaram R, Beaver J, Fraser W. Естественная история нормального первого периода родов. Акушерство Гинекол. 2010 г., апрель; 115(4):705-710.
 [PubMed: 20308828]
[PubMed: 20308828]- 7.
Zhang J, Landy HJ, Ware Branch D, Burkman R, Haberman S, Gregory KD, Hatjis CG, Ramirez MM, Bailit JL, Gonzalez-Quintero VH, Hibbard JU, Hoffman М.К., Коминиарек М., Лирман Л.А., Ван Вельдхуизен П., Троендле Дж., Редди У.М., Консорциум по безопасному труду. Современные модели спонтанных родов с нормальными неонатальными исходами. Акушерство Гинекол. 2010 декабрь; 116(6):1281-1287. [Бесплатная статья PMC: PMC3660040] [PubMed: 21099592]
- 8.
Cheng YW, Caughey AB. Определение и управление нормальной и ненормальной второй стадией родов. Obstet Gynecol Clin North Am. 2017 декабрь;44(4):547-566. [PubMed: 29078938]
- 9.
Питкин Р.М. Фридман ЭА. Первородящие роды: графостатистический анализ. Obstet Gynecol 1955;6:567-89. Акушерство Гинекол. 2003 г., февраль; 101 (2): 216. [PubMed: 12576240]
- 10.
Килпатрик С.Дж., Ларос Р.К. Характеристики нормальных родов. Акушерство Гинекол.

